トップQs
タイムライン
チャット
視点
エボラ出血熱
エボラウイルス属のウイルスを病原体とするウイルス性感染症 ウィキペディアから
Remove ads
エボラ出血熱(エボラしゅっけつねつ、Ebola hemorrhagic fever[† 1][† 2]; EHF)、またはエボラウイルス病(エボラウイルスびょう、Ebola virus disease; EVD)は、フィロウイルス科エボラウイルス属のウイルスを病原体とする急性ウイルス性感染症。マールブルグ病、ラッサ熱、南米出血熱、クリミア・コンゴ出血熱と並ぶ、ウイルス性出血熱の1つだが、感染者が必ずしも出血症状を呈するわけではないため、国際的には呼称がエボラ出血熱からエボラウイルス病へ切り替わりつつある[1][2]。主にアフリカで発生する。
ヒトに感染し、治療開始が遅れると致死率は80 - 90%に上る。(ウイルスによって異なる)[3]また、仮に救命できたとしても重篤な後遺症を残すことがあり、リスクグループレベル4ウイルスの一つである。一方、毒性、致死率、症状の重篤さがあまりにも高く、遠出する機会を得る前に患者が死亡してしまうことが専らであることから、世界的流行には至っていない(これが致死率が比較的低いため軽症の患者が遠出しやすく世界的大流行を引き起こした新型インフルエンザや新型コロナウイルス感染症との違いである)。
2019年7月、WHOはコンゴ民主共和国での大流行について「国際的に懸念される公衆衛生上の緊急事態(PHEIC)」に指定した[3]。
Remove ads
概要
→詳細は「エボラウイルス属」を参照
エボラウイルスは大きさが80 - 800 nmの細長いRNAウイルスである。ひも状、U字型、ぜんまい型など形は決まっておらず、多種多様である。他の多くのウイルスと異なり、免疫系を攪乱するデコイを放ち、生体の防御機構をほぼ完全にすり抜けるという特徴がある。これが感染性の高さに繋がっている。また、ウイルス増殖の際に体細胞の構成要素であるタンパク質を分解することで、全組織を傷害し、最強の毒性を発揮する。さらに、ウイルスが免疫系の中枢である白血球を大量に破壊し、サイトカインストームを起こして血管を傷害し、血栓を作り、肝臓を始めとする全身の臓器を冒す。これら多重の攻撃によって発症者を確実に死に至らしめる。最強の毒性を発揮するだけでなく、ウイルス5個程度でも感染が成立するため、エボラウイルスは世界保健機関(WHO)のリスクグループ4の病原体に指定されており、実験室・研究施設で取り扱う際のバイオセーフティーレベルは最高度の4が要求される[4]。
初めてこのウイルスが発見されたのは1976年6月のことでスーダン南西部(現:南スーダン)の西エクアトリア州にある町ヌザラ (Nzara) で、倉庫番を仕事にしている男性が急に39度の高熱と頭や腹部の痛みを感じて入院した後、消化器や鼻から激しく出血して死亡した。その後、その男性の近くにいた2人も同様に発症して、それを発端に血液や医療器具を通して感染が広がった。最終的にヌザラでの被害は、感染者数284人、死亡者数151人というものだった[要出典]。
そして同年8月に当時のザイール(現:コンゴ民主共和国)のエボラ川(仏: Ebola/Ébola)沿岸のヤンブクでヌザラで起きたのと同じ出血熱のアウトブレイクが発生したことから、エボラウイルスと名づけられた[5]。病気もエボラ出血熱と名づけられた[5]。その後、エボラ出血熱はアフリカ大陸で10回、突発的に発生・流行し、患者の早期発見・治療開始が遅れると、致死率が80- 90%に上る[3]。
他にイギリスでも感染患者が確認されており、ロンドン郊外のカンタベリーにおいて34歳女性が感染者として病院に搬送されたとされている[6]。
Remove ads
感染源


アフリカ中央部(スーダン、コンゴ民主共和国、コンゴ共和国、ガボン、ウガンダ)、西アフリカ(コートジボワール(アイボリコースト、象牙海岸。輸入1例)、ギニア、リベリア、シエラレオネ、ナイジェリア)、南アフリカ(ガボンからの輸入1例)で発症している。またフィリピンでは、感染したカニクイザルと豚が見つかっている(サルはアメリカ合衆国とイタリアに輸出され、ウイルスが発見された。)。
自然宿主
自然宿主の特定には至ってはいないが、複数種のオオコウモリが有力とされている[7][1]。サルからの感染例はあるが、キャリアではなくヒトと同じ終末宿主である。また、現地ではサルの燻製を食する習慣があるため、これを原因とする噂があることも報道に見える[8]。
2005年12月1日付の英科学誌『ネイチャー』[9]にて、ガボンのフランスヴィル国際医学研究センターなどのチームの調査によると、オオコウモリ科のウマヅラコウモリ、フランケオナシケンショウコウモリ、コクビワフルーツコウモリ等が、エボラウイルスの自然宿主とされ、現地の食用コウモリからの感染が研究論文で発表されている[10]。
Remove ads
感染経路
エボラウイルスに感染し、症状が出ている患者の体液等(血液、分泌物、吐物・排泄物)や患者の体液等に汚染された物質(注射針など)に十分な防護なしに触れた際、ウイルスが傷口や粘膜から侵入することで感染する。一般的に、症状のない患者からは感染せず、空気感染もない。 流行地では、エボラウイルスに感染した野生動物(オオコウモリ、サル、アンテロープ等)の死体やその生肉に直接触れた人がエボラウイルスに感染することで、自然界から人間社会にエボラウイルスが持ち込まれていると考えられている。 WHOは、流行地でエボラ出血熱に感染するリスクが高い集団を、〈医療従事者、患者の家族・近親者、埋葬時の儀式の一環として遺体に直接触れる参列者、熱帯雨林で動物の死体に直接触れる狩猟者〉としている。 エボラ出血熱は、咳やくしゃみを介してヒトからヒトに感染するインフルエンザ等の疾患とは異なり、簡単にヒトからヒトに伝播する病気ではなく、病気に関する知識を持ち、しっかりした対策を行うことで感染を防ぐことが可能 [11]。
予防
要約
視点
この節の加筆が望まれています。 |
厚生労働省は予防として「流行地域への旅行をやめる」「動物や患者に直接触れない」「洞窟に入らない」としている[3]。
傷口や粘膜にウイルスが入り込まないよう注意する必要がある。特に、人は自分の目・口・鼻を触りがち[12]であるため、それらに触らないよう気をつける必要がある[13]。また、人の触るドアノブやスイッチ、ハンドルなどはウイルスが付着しやすいため、汚れを落として消毒する必要がある[13][12]。手は石鹸を使って洗う必要があるが、無理な場合はアルコール分を60%以上含むハンドジェルも使用可能[14]。
咳やくしゃみはエボラ出血熱の症状こそないが[15]、別の要因によって咳やくしゃみが起これば、感染する可能性があり、長期間の1メートル以内の近接で感染リスクは中程度とされている[15][16][13][17]。そのため、人ごみをできるだけ避け、具合の悪そうな人への1メートル以内への接近はなるべく控えることが望ましい。また、直接的接触(握手など)や屋内での長時間接触も感染リスクは低いとはいえ、なくはない[17]ので、できるだけ避けることが望ましい。
眼鏡やマスク(N95以上が望ましい)、手袋なども予防に使われているが、ウイルスの付着している表面には触らないよう注意が必要となる。
受容体のHSPA5 (GRP78) がエボラウイルスの感染に使われると特定されており[18]、HSPA5阻害剤の没食子酸エピガロカテキン(緑茶などに含まれるカテキンの一つ)はエボラ感染予防に効果がある可能性がある。既に緑茶の飲用は、インフルエンザ対策として効果があるとされている[19]。ただし、鼻からの感染は予防できない。
感染者の嘔吐物、血、肉、唾液、粘液、排泄物、汗、涙、母乳、精液などから感染するため[15]、見ず知らずのそれらに気をつける必要がある。また、ウイルスは大抵、湿った地中で生き延びるため、地面に触れないよう注意し、地面に触れたところは消毒する必要がある[20][21]。
病院や患者宅のトイレの便座に気をつける必要がある[22]。
米国ニューヨーク市は、初期症状の似るインフルエンザと区別しやすいよう、インフルエンザの予防接種を受けておくことを推奨している[23]。
アメリカの医療従事者については2014年10月20日時点、アメリカ疾病予防管理センター(CDC)によって、肌が一切出ないようにすることが推奨されている。液体防護性のガウンやエプロン、首回りを隠すサージカルフード、フルフェイスシールド、防塵マスク、二重手袋、液体防護性の足カバーの組み合わせが推奨されている[24]。
日本においては、感染者との接触があるなど感染の可能性がある場合は、潜伏期間を過ぎるまで公共交通機関での移動やレストラン、食料品店、映画館などの人の集まる場所への外出を控え[25]、検温を朝夕二回して検疫所に報告し[26]、熱や症状の出た場合は地域の医療機関を受診するのではなく、最寄りの保健所に連絡して指示を仰ぐ必要があるとされている[27]。
アメリカの一部の州やアメリカ陸軍などでは潜伏期間中も隔離措置が行われている[28][29]。
犬はエボラ出血熱を発症しないものの、エボラウイルスに感染する可能性を否定できないため、患者のペットの犬は、安楽死が行われている[30]。
感染者当たりの平均感染率を一人未満に抑えなければ、流行は収束できない[30]。新たな感染者を素早く見つけるために、感染者から接触者を聞き出す接触者追跡調査(コンタクトトレーシング)が行われている[31]。CDCは、見逃された一人の接触者が大流行(アウトブレイク)を引き起しうるとして、警告している[31]。
ワクチン
2009年、実験動物に対しては東京大学医科学研究所教授(ウイルス学)の河岡義裕は、エボラ出血熱ウイルスのワクチンをマウスに接種したところ、一定の効果を確認したことを米専門誌『ジャーナル・オブ・バイロロジー』電子版で発表した。この実験では、ワクチンを接種せずに感染させたマウス10匹は6日後に全て死亡したが、接種した15匹は、健康な3匹のマウスと同じように2週間以上生き続けたという。河岡は今後、サルで実験し、早期実用化を目指したいとしている[32]。
2015年、ギニアで大規模なワクチンの臨床試験が行われ、2016年12月23日、世界保健機関は試験中のエボラ出血熱ワクチンについて有効性が確認されたことを発表した[33]。2018年にコンゴ民主共和国の内陸部にある北キヴ州でエボラ出血熱が流行した際には、大規模なワクチン接種が実施された。2019年2月、同国保健省は終息の目途が立っていない段階ではあるものの、ワクチン接種の効果で死者数の増加を防げていると評価している[34]。2020年4月、ほぼ抑え込んだ為にWHOは終息宣言を行う予定であったが、新たな感染者1名が出た為に延期された[35]。
2010年代、グラクソ・スミスクラインは、エボラ出血熱の世界的なパンデミックも視野に入れてワクチン開発を行ってきた。しかしながら臨床試験の最終段階の時点で流行が広がっていたのは、最貧国の一つであるコンゴ民主共和国の一地域であり、開発資金の回収が見込めないとしてワクチン開発の継続を断念。ワクチン候補を2019年までにアメリカの非営利機関に譲渡した[36]。
Remove ads
消毒
消毒薬には、次亜塩素酸ナトリウムやジクロルイソシアヌール酸ナトリウム顆粒が使われる[37]。金属製小物にはグルタラールなどが適す[37]。アルコールも使用可能[37]。
また、加熱消毒では、安全マージンを加えた60℃、60分間の加熱が使われる[38]。煮沸消毒でも、5分は必要となる。
ガンマ線照射12 - 12.7 kGy (1.2 - 1.27 × 106 rad) や紫外線照射でも消毒可能だが、紫外線照射の場合は有機物に取り込まれているエボラウイルスを不活性化できない[39][40]。
検査
設備が整った施設がなくても、ウイルスの有無を確認できる検査キットが日本のデンカ生研により開発されており、アフリカの感染発生地に国際協力機構(JICA)を通じて提供されている[41]。
バイオセイフティーレベル3の施設でもエボラ出血熱の疑われる患者の血液を検査できる。日本では国立感染症研究所ウイルス第一部第一室に検体を送ることでPCRを使ったエボラ出血熱の検査が可能だが、エボラウイルスの変異の確認、治療薬の効果の確認、患者の退院可能かの確認は不可能となっている[42][43]。なお、発症していても、陽性の結果が出るまでに、3日程度かかる場合がある[44]。
第一種感染症指定医療機関には、微生物学的検査が可能な検査室の設置が義務付けられているが、エボラウイルスの検査については不明。エボラ出血熱に対応する海外病院の隔離病棟にあるオンサイトラボラトリでは、エボラの血液サンプルを扱えるところがある[45]。
アメリカでは現在、バイオファイア・ディフェンス社の設備を導入した300以上の医療機関でエボラウイルスの検知が可能となっている[46]。
危篤状態を終えて、血液からウイルスが検出されなくなっても、ドイツのケースでは、尿や汗からウイルスが検出され続けており、その後、尿から検出されなくなっても汗からのウイルスの検出が続いている[47][48]。
Remove ads
症状
この節に雑多な内容が羅列されています。 |


潜伏期間は通常7日程度(最短2日、最長3週間以上[49][† 3])。WHOおよびCDCの発表によると、潜伏期間中は感染力はなく、発病後に感染力が発現する[50][51][† 4]。
発病は突発的で発熱、全身倦怠感、頭痛、筋肉痛、関節痛などを生じ、腹痛、嘔吐、下痢、結膜炎などの症状が継続する[52]。
多くの患者は脱水症状や播種性血管内凝固症候群(DIC)による多臓器不全が原因で死亡する。発病後の致死率は50 - 80 %[52]。集団発生で致死率が90 %に達したことがある[53]が、ウイルスの型によって異なる。致死率が高いのはザイール株[2]とされる。
症状としてエボラ出血熱に特徴的なものはなく[2]、鑑別が必要な疾患としては、ラッサ熱、クリミア・コンゴ出血熱、黄熱、デング熱などの他の出血熱、マラリア、インフルエンザ、A型肝炎、E型肝炎、腸チフス、パラチフス、細菌性赤痢、ペストなどがある[54]。また、出血熱の名の由来である出血症状は一部の患者にしか見られない。
Remove ads
治療
要約
視点
2019年段階でエボラウイルスに対するワクチンの有効性は見い出されつつあるものの(ワクチンの項で前述)、エボラ出血熱感染症に対して有効な医薬品などは確立されていない。しかし、複数の医薬品の臨床試験が行われている。エボラ出血熱に感染した後に回復した元患者には抗体があり、元患者の血液や血清の投与が有効な治療法とされている[† 5]。また脱水に対する点滴や、鎮痛剤及びビタミン剤の投与、播種性血管内凝固症候群 (DIC) に対する抗凝固薬等の投与が行われている[55][56]。
- 1995年にコンゴで感染が起きた際には、回復した元患者の血液を8人の患者に輸血し、そのうちの7人が回復をしている[57]。また2014年には感染した米国人医師らに血清の投与や輸血などが行われている[58]。2014年9月、WHOは「回復した患者の血液や血清を有効な治療方法」と認定し、「早急に試すように」との勧告を出した[59]。
- 2010年5月29日、米国ボストン大学のウイルス学者トーマス・ガイスバートをはじめとした研究チームが、エボラウイルスの中でヒトに対する病原性が最も強いザイール型のエボラウイルスに感染させた中国のアカゲザルの治療に成功したと『The Lancet』誌上で発表した[60]。人工的に生成した低分子干渉RNA (siRNA) を基に作られた薬剤を、副作用が出ないよう脂肪分子で包み、感染した細胞に直接届けることで、ウイルスの自己複製を促進するLタンパクを阻害する仕組み[60]。実験に使用したサルは9匹のうち7匹は6日間にわたって同じ量の薬剤の投与を受け、7匹中3匹は1日おき、4匹は毎日薬剤を摂取した[60]。それぞれのグループで1匹ずつは対照群として薬剤を投与されなかった[60]。薬剤を投与されたサルを分析した結果、エボラウイルスに感染して10日後、1日おきに投与されたサルの血中のウイルス濃度は非常に低かった[60]。また、毎日投与されたグループからはウイルスがまったく検知されなかった[60]。このsiRNA剤は特定の型のエボラウイルスに合わせて短時間で人工的に生成することが可能なため、新しい型のエボラウイルスが現れたとしても、すぐに対応できるという[60]。
- 2014年8月6日、西アフリカで大流行しているエボラ出血熱の医療チームで感染した米国人2人に対して投与された実験用の抗体治療剤「ZMapp」の効果があったことから、この未承認薬のエボラ出血熱患者への投与承認を求める申請がWHOになされた[61]。薬の効果・副作用より、供給が不足する中で「誰に投与すべきか」という倫理上の問題があったが、WHO特別委員会で暫定的に承認された。なお、前述の米国人医師への使用で効果があったという報道については、投与と効果の因果関係がはっきりと示されておらず、仮に効果があったとしても、副作用を含めた安全性についてはまだ確証が得られていない[† 6][† 7]。米国では他にも、TekmiraとBiocryst Pharmaceuticalsの2社が政府の援助を得て新薬を開発中である[62]。
- 富士フイルムホールディングス傘下企業の富山化学工業が開発したインフルエンザ治療薬「ファビピラビル」はウイルスのRNAポリメラーゼの阻害薬で、疫病のマウスモデルにおいてエボラウイルスを排除する効果が確認されている[63][64]。富士フイルムの米国での提携相手であるメディベクターがエボラ出血熱感染者の治療に使えるよう申請する意向で、アメリカ食品医薬品局(FDA)と協議している。承認されれば、エボラ出血熱の感染者治療で米当局が承認する初の医薬品の一つとなる見通し[65][66][67]。2014年10月21日、フランス政府はファビピラビルの臨床試験をギニアで開始すると発表した[68]。
- 不妊症及び乳癌の治療に用いられるエストロゲン受容体遮断薬(クロミフェンとトレミフェン)は、感染したマウスでエボラウイルスの進行を抑制する[69]。クロミフェンで治療されマウスの90%及びトレミフェンで治療されたマウスの50%が、テストを生き残った[69]。経口で利用可能であり、人的利用の歴史のあるこれらの薬は、単体で使うにせよ、他の抗ウイルス薬と合わせて使うにせよ、遠い地理的位置においてエボラウイルス感染を治療するのための候補であろう。
- 2014年の研究で、試験管内において、心臓不整脈の治療に使われるイオンチャンネル遮断薬であるアミオダロンがエボラウイルスの細胞への侵入を防ぐことが見つかった[70]。
- WHOのキーニー事務局長補は2014年8月12日の記者会見で、2種類のワクチンが臨床試験直前の段階にあると述べた[71]。
- カナダ保健省は約1500回分の未承認のワクチンを保有する。そのうち1000回分程度を供給する用意があると述べた[71]。
- メルク社製ワクチン「VSV-EBOV」は2015年4月に第III相臨床試験を開始し、同年7月末には高度な有効性と安全性が確認されている[72]
- ラミブジン(通常はHIV/AIDSの治療に使用される抗ウイルス薬)は、2014年9月にリベリアの医師によって併用療法の一部として使用され、静脈内輸液およびエボラにより損なわれた内臓の日和見細菌感染と戦うための抗生物質も同時に導入し、15人のエボラ感染患者のうち、13人の治療に成功したと報告された[73]。しかしながら、治療を受けた患者の数や交絡因子の数が現在少ないため、結果に対し警告を表明している。アメリカ国立衛生研究所(NIH)の研究者は、予備的試験管内試験において抗エボラ活性を示すことができなかったと述べているが、しかし、彼らは異なる条件の下でそれをテストし続けており、有効性のためのわずかな証拠でも見つかれば、それの試用を前進させるだろう[74]。
- 抗マラリア薬の一つであるアーテスネート・アモジアキンにエボラ出血熱の死亡率を下げる効果がある可能性がある[75][76]。
- アメリカ国立衛生研究所(NIH)傘下のアメリカ国立アレルギー・感染症研究所によると、モノクローナル抗体「REGN-EB3」「mAb114」は、臨床試験で投与された患者の死亡率を低下させた[77]。
Remove ads
流行
要約
視点
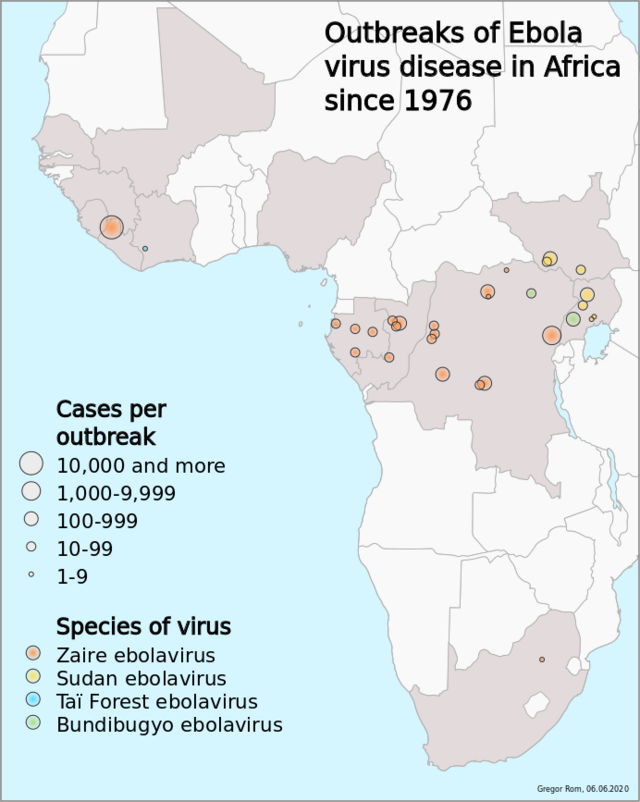
1976年から2019年3月時点に至るまで、30回を超えるアウトブレイクが報告されている[78][1]。
スーダン (1976-1979)
1976年6月から、スーダン南部(現南スーダン)のヌザラ(Nzara)、マリディ(Maridi)を中心に284名が感染し、151名(53%)が死亡した[1]。6月27日にヌザラの町の綿工場で倉庫番の男性が発症し、家族、医者に伝播した[1]。
1979年にはヤンピオで5家族34名が発症し、22名が死亡した[1]。
コンゴ民主共和国(旧ザイール) (1976)
1976年6月のスーダンでの発生から2カ月後、コンゴ民主共和国(旧ザイール)北部のヤンブク教会病院で大規模な集団感染大発生が起こった[1]。ヤンブク教会学校の教師で44歳の男性がマラリアの疑いで注射を受け、その同じ注射器で他の注射を受けた9人全員が感染し、全員死亡した[1]。さらに患者と接触した医者、看護師など、医療を通じ伝播が起こり、2カ月の間に318名の患者中280名(88%)が死亡した[1]。原因の一つはマスク、手袋、ガウン、注射器等の医療器具の不足であった[1]。米国のCDC、WHO、ベルギーのチームが入り、終焉した[1]。病院のスタッフ17名中11名が死亡し、病院は閉鎖された[1]。
コートジボワール (1994)
1994年コートジボワール。チンパンジーの解剖に携わっていたスイス人女性が感染したことが発端だった[1]。
ただし、チンパンジーはヒトと同様終末宿主であり、自然界の宿主ではない[1]。
ザイール (1995)
1976年の大流行から18年後の1995年4月、ザイール中央部のキクウィト総合病院で発生、244名の死亡者中100名以上は医療関係者であった[1]。この際も医療器具の不足が感染拡大の最大の理由であった[1]。米国、WHO、ベルギーのチームが入り、6月20日に終焉した[1]。
このときに分離されたウイルスの遺伝子配列は、19年前のコンゴ・ヤンブクでの流行時に分離されたウイルスとほぼ同じであった[1]。
ガボン (1996)
1996年10月、ガボンで森で死亡していたチンパンジーに子供たちが接触し、感染したことが発端だった[1]。
不顕性感染者が数%(男女とも)いた[1]。
ウガンダ (2000-2001)
2000年10月、スーダンとの国境に接するグルで始まり、南のマシンデイ(27例)や遠く離れたムバララ(5名)でも発生した[1]。死者の清拭や、葬儀の際の血液や体液との接触が感染拡大の原因である[1]。
- 感染425例、死亡数225名
- 致命率:53%
WHOら全世界から23のチーム、104名の人材が派遣され、日本からは5名が対応にあたった[1]。
ガボン・コンゴ共和国 (2001-2002)
2001年12月、ガボンとコンゴ共和国の国境で流行発生[1]。
- ガボン:感染65例、死亡数53名
- コンゴ:感染32 名、死亡数20名)
- 致命率:75%
コンゴ民主共和国・ウガンダ (2003-2007)
コンゴ民主共和国 (2008)
ウガンダ (2011-2012)
西アフリカパンデミック (2014)
→詳細は「2014年の西アフリカエボラ出血熱流行」を参照
2014年2月にギニアで発生し、隣国のシエラレオネおよびリベリアにおいて、エボラ・ザイール[† 8]が流行し、複数国にまたがるパンデミックとなった。世界保健機関 (WHO) の2015年10月18日の発表によると、感染疑い例も含め28,512名が感染し、11,313名が死亡したとしている。
患者の発生は2016年まで続き、2016年3月29日にPHEICが解除された[1]。
患者(疑い例を含み)合計28,616例、致命率40%でそれまでの最大の流行となった[1][80]。 (ギニア3,814例・致命率67%) (リベリア10,666例・致命率45%) (シエラレオネ14,122例・致命率28%)
コンゴ民主共和国 (2018-2020)
→「en:Kivu Ebola epidemic」を参照
患者数

2018年5月
2018年、コンゴ民主共和国で流行[82]。コンゴでの発生は1976年以来9度目で、最初の症例は5月8日、北西部赤道州の遠隔地にあるビコロ(Bikoro)地域で確認され、2ヵ月半後の7月24日に終息が宣言されたが、33人が死亡した[83][1]。
- 5月8日、保健省は第9回目のEVDアウトブレイクを宣言し、検疫を強化した。日本はDRC保健省からの要請を受け、国際緊急援助隊を派遣した。
患者計54例(死亡33例、致命率61%)[1]。
2018年8月:再流行
→「en:Kivu Ebola epidemic」を参照
同年7月31日、東部の北キブ州において4人のEVD患者が確認された[1]。8月1日DRC保健省は第10回目のEVDアウトブレイクを宣言した。再流行は、東部の北キブ州や隣接州で多数報告されていて、211人の症例が報告され、うち135人が10月14日までに死亡、対応支援に当たっていた米疾病対策センター(CDC)の専門家チームは、安全上の懸念を理由に、最悪の被害が出ている地域から退避した[84][85]。世界保健機構の緊急対応チームは、北キブ州の都市(ベニ)に展開していたが、11月17日に現地イスラム系武装組織と国連PKO部隊との間で衝突があり、撤収を余儀なくされている[86]。
次項に示す赤道州のアウトブレイクとは、流行の原因となるエボラウイルスの遺伝子塩基配列の違いから関連はないとされている。
2019年:再流行
2019年2月から3月にかけて、北キヴ州ブテンボに開設されていたエボラ治療センターが武装勢力からの3度の襲撃を受け、3月9日には警察官1人が死亡、医療従事者1人が負傷。現地警察は、襲撃を掛けてきた武装集団をマイマイと断定している。現地を訪問した世界保健機関の事務局長は報道陣に対し、一時は進展を見せていたエボラ対策が暴力によって後退しているとの声明を出している[87]。
2019年3月12日現在、北キブ州およびイトゥリ州における20のヘルスゾーンから、疑い例を含め927例(死亡584例、致命率63%)EVD患者が報告。
流行地域はウガンダと南スーダンと国境を接している。ウガンダでは2019年3月1日現在で計4,400人以上を対象に、Ebola-rV5V ワクチンを接種した[1]。
2019年7月にWHOは「国際的に懸念される公衆衛生上の緊急事態(PHEIC)」に指定[3]。
Remove ads
生態への影響
2002年4月、世界保健機関 (WHO) は、ガボン北部に生息するニシローランドゴリラの死体からウイルスを発見した。エボラ出血熱の流行地帯に暮らす人々は、ゴリラやチンパンジーなどの野生生物を食用とする習慣があり、また実際に発症した人の中には、発症する直前に森林で野生動物の死体に触れたと証言した者もいることから、ゴリラやチンパンジーも感染ルートの一つとなった可能性がある。翌年、隣国のコンゴ共和国でエボラ出血熱が発生した際には、人間への感染と同時にゴリラにも多数の感染例が報告され、2002年から2005年の間に約5,500匹ものゴリラが死亡したと報告した。2007年9月12日に発表されたIUCNレッドリストでは、エボラ出血熱による激減および密猟のため、ニシローランドゴリラは最も絶滅危険度の高い Critically Endangered(絶滅寸前)に分類されている[88]。チンパンジーにいたっては100年前には約200万匹いたと推定されるが、商業目的での密猟や食料にされたり、エボラ出血熱の流行などによって、現在は約20万匹と推定され、「絶滅のおそれのある種のレッドリスト」に、絶滅危惧IB類として分類されている[89]。
なお、ヒト以外のゴリラやチンパンジー等の霊長類が人への感染源になっているが、ウイルスの保有宿主ではなく、人間と同様に偶発的に終末宿主になったと考えられている[90]。
フィリピンでは2007年から2008年にかけて、マニラ北部の養豚場など数箇所でブタが相次いで死亡した。アメリカの研究機関が調べたところ、レストン株のエボラウイルスに感染していることが確認された。家畜へのエボラウイルス感染が確認されたのは世界で初めてである[91]。 その後、1989年、1990年、1992年、1996年にフィリピンからエボラ・レストンに感染したサルが輸出されていたことが明らかになった。
Remove ads
日本の対応
法律
現行の感染症法では「一類感染症」(「一種病原体等」)に指定されている。旧伝染病予防法(1999年に廃止)では「法定伝染病」に指定されていた。
受け入れ病院
エボラ出血熱は一類感染症であるため、特定感染症指定医療機関及び第一種感染症指定医療機関でのみ受け入れ可能となっている。2018年5月1日時点、前者は厚生労働省が指定した4医療機関10床、後者は全国の都道府県にあって知事が指定した54医療機関101床がある[94]。
第一種感染症指定医療機関の要件は、「感染症の予防及び感染症の患者に対する医療に関する法律第三十八条第二項の規定に基づく厚生労働大臣の定める感染症指定医療機関の基準」により定められていて、入院で使われた例は過去一例のみである[要出典]。
病原体
エボラウイルスは感染症法により特定一種病原体(国民の生命及び健康に「極めて重大な」影響を与えるおそれがある病原体)に指定されており、所持、輸入、譲渡し及び譲受けは一部の例外を除いて禁じられる。運搬には都道府県公安委員会への届出が必要である。所持者には帳簿を備える記帳義務が課せられる。
米国CDCでは生物兵器として利用される可能性が高い病原体として、エボラウイルスを最も危険度、優先度の高いカテゴリーAに分類している。なお、カテゴリーAにはエボラウイルスの他、マールブルグウイルス、アレナウイルス(ラッサ熱および南米出血熱の病原体)、天然痘ウイルス、ペスト菌、炭疽菌、ボツリヌス菌、野兎病菌も指定されている。
Remove ads
遺体の葬送

感染者が死亡した場合、遺骸は火葬することが望ましい[95]。 日本では感染症予防法により、十分な消毒を行い特別の許可が得られた場合を除き、遺体は火葬することが義務付けられている。火葬の習慣のなかった国や地域では、火葬が拒絶される事がある[96]。
エボラ出血熱を題材として扱った作品
ノンフィクション
- リチャード・プレストン/高見浩訳『ホット・ゾーン』飛鳥新社、1994年(原著1994年)。NCID BN12015000
- リチャード・プレストン/高見浩訳『ホット・ゾーン――エボラ・ウイルス制圧に命を懸けた人々』早川書房(ハヤカワ文庫NF)、2020年。ISBN 9784150505592
- NHK「エボラ感染爆発」取材班『ウイルス感染爆発』日本放送出版協会、1997年。ISBN 978-4140803028
- 1995年にザイール(現:コンゴ民主共和国)で起こったエボラ出血熱(エボラ・ザイール)の流行について扱っている
- ローリー・ギャレット/山内一也監訳、野中浩一・大西正夫訳『カミング・プレイグ:迫りくる病原体の恐怖』河出書房新社、2000年(原著1994年)。NCID BA49345452
フィクション
- ロビン・クック/林克己訳『アウトブレイク―感染』早川書房(ハヤカワ文庫NV)、1988年(原著1987年)。ISBN 978-4150404826
文献・資料
日本
- エボラ出血熱とは 国立感染症研究所、2014年08月15日改訂
- 西アフリカ諸国におけるエボラ出血熱の流行に関するリスクアセスメント 国立感染症研究所 2014年8月8日
- エボラ出血熱診断マニュアル(国立感染症研究所病原体検出マニュアル) 平成24年3月
- Ebola virus disease WHO Fact sheet N°103, Updated April 2014
- 日本語訳(旧版):エボラウイルスについて (ファクトシート) FORTH 2014年3月
- ハザードグループ4病原体によるウイルス性出血熱およびそれに類似する重大な感染症の管理 英国危険病原体諮問委員会 (ACDP) 2012年7月版の翻訳。国立国際医療研究センター 国際感染症センター 国際感染症対策室
- 感染症法に基づく消毒・滅菌の手引き 山口県環境保健センター 平成16年1月30日
WHO、ICAOなど国際機関
- Frequently asked questions on Ebola virus disease WHO, Updated 8 August 2014:WHOのFAQ
- Disease Outbreak News:WHOアフリカ事務局によるエボラの集計(症例定義に重要)
- Ethical considerations for use of unregistered interventions for Ebola virus disease (EVD) Summary of the panel discussion WHO statement, 12 August 2014:未承認薬をエボラの治療に使うことによって生じる倫理的問題を検討した委員会報告書の要約(使用を承認した)
- 2014 Ebola Virus Disease (EVD) outbreak in West Africa Travel and transport risk assessment: Recommendations for public health authorities and transport sector WHO, April 21, 2014
- Public health and aviation Aviation Medicine, Public health and aviation, ICAO, July, 2009:ICAO(国連機関)による航空業界に対する勧告
- WHO: Air travel is low-risk for Ebola transmission 14 August 2014:エボラは空気感染ではないとの立場から、飛行機旅行によってエボラに感染するリスクは低いとした緊急声明[† 9][† 10]。
CDC
- CDC Ebola Hemorrhagic Fever:CDCのエボラ出血熱情報のまとめページ
- Case Definition for Ebola Virus Disease (EVD) Updated: August 7, 2014:CDCによるエボラの症例定義(2014年8月7日改訂)(感染地域はギニア、リベリア、シエラレオネ、ラゴス)
- 2014 Ebola Outbreak in West Africa:2014年流行の特集ページ(8月中旬に新設)
- Interim Guidance about Ebola Infection for Airline Crews, Cleaning Personnel, and Cargo Personnel:航空業界へのガイドライン
- Travel Health Notices:一般旅行者に対するアドバイス
- Ebola Virus Disease Information for Clinicians in U.S. Healthcare Settings August 10, 2014:医療関係従業員に対する勧告
- Interim Guidance for Monitoring and Movement of Persons with Ebola Virus Disease Exposure August 7, 2014:エボラ患者の観察と移動
- Interim Guidance for Specimen Collection, Transport, Testing, and Submission for Patients with Suspected Infection with Ebola Virus Disease August 6, 2014:疑い患者から採取した試料の輸送方法
- Frequently Asked Questions: Safe Management of Patients with Ebola Virus Disease (EVD) in U.S. Hospitals August 6, 2014:病院でのエボラ患者の安全な取り扱い方のFAQ
- When Caring for Suspect or Confirmed Patients with Ebola October 20, 2014
その他
- Chapter 197. Ebola and Marburg Viruses Harrison's Principles of Internal Medicine, 18e:『ハリソン内科学』(アメリカの標準的教科書、日本語訳あり)のエボラの章。CDC特殊病原体部長だったC.J.ピータースが執筆。
- EBOLA VIRUS 2010 Aug.:カナダ公衆衛生庁によるエボラウイルスの解説。飛沫感染を疑わせる事実があると明記。
- Emergence of Zaire Ebola Virus Disease in Guinea; Preliminary Report New England Journalof Medicine, April 16, 2014, DOI: 10.1056/NEJMoa1404505:初号患者がギニアのゲケドゥの2歳の男児ではないかと示唆した論文。
- Phylogenetic Analysis of Guinea 2014 EBOV Ebolavirus Outbreak PLOS Current Outbreaks, May 2, 2014:今回のエボラ株がザイール株と94-98%遺伝子が一致するが、別系統であるという研究論文。
- An Introduction to Ebola: The Virus and the Disease Journal of Infectious Disease. 1999;179(Suppl 1):ix-xvi, C. J. Peters and J. W. LeDuc:エボラについての1999年の基本論文(全文)
- Lethal experimental infections of rhesus monkeys by aerosolized Ebola virus International Journal of Experimental Pathology Vol. 76, 227-236, 1995:アカゲザルにエボラ・ザイール株のエアロゾルを暴露させたら、ごく微量でも感染したという1975年の実験報告(全文)
- Transmission of Ebola virus (Zaire strain) to uninfected control monkeys in a biocontainment laboratory The Lancet, Volume 346, Issue 8991, Pages 1669 - 1671, 30 December 1995:アカゲザルにエボラウイルスを「接種」したところ、3m離れた所においた対照実験用のサルにも感染したという1995年の実験結果(要旨のみ。全文は有料)。エボラが飛沫感染するという可能性の根拠。
- Transmission of Ebola virus from pigs to non-human primates Nature Scientific Reports 2, Article number: 811 doi:10.1038/srep00811 Published 15 November 2012:2012年のカナダの実験。豚からカニクイザル(霊長類)に直接の接触無しにエボラ・ザイール株が感染した。飛沫感染と、種の壁を越えることを示している。(全文無料)
脚注
関連項目
外部リンク
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads

