מחלה מוויקיפדיה, האנציקלופדיה החופשית
סֻכֶּרֶת[1] (בלטינית: Diabetes mellitus) היא מחלה מטבולית המתאפיינת בריכוז גבוה של גלוקוז בדם. בישראל יש יותר מחצי מיליון חולי סוכרת. סוכרת היא סיבת המוות השלישית בישראל[2].
 | |
| הסמל הבינלאומי למחלת הסוכרת | |
| תחום | diabetology |
|---|---|
| גורמי סיכון | עישון בהריון |
| תסמינים | polyuria, צימאון יתר, פוליפגיה |
| טיפול |
|
| קישורים ומאגרי מידע | |
| eMedicine | article/117739 article/117853 |
| MeSH | D003920 |
| סיווגים | |
| ICD-10 | E10–E14 |
ארגון הבריאות העולמי מכיר בשתי צורות עיקריות של סוכרת: סוכרת מסוג 1 (סווגה בעבר כ"סוכרת התלויה באינסולין" וכ"סוכרת נעורים") וסוכרת מסוג 2 (סווגה בעבר כ"סוכרת שאיננה תלויה באינסולין", כוללת את רוב מקרי ה"סוכרת בהיריון"[3] וסוכרת של הגיל המבוגר)[4].
כל צורות הסוכרת נגרמות בגלל הפרעה בייצור אינסולין או בפעולתו. בסוכרת מסוג 1, תאי בטא בלבלב לא מייצרים מספיק אינסולין. לעומת זאת, בסוכרת סוג 2 וסוכרת הריונית יש תנגודת לאינסולין: תגובה לא מספקת של תאי הגוף לאינסולין, מצב המתבטא ברגישות פחותה של התאים לאינסולין, בדרך כלל יחד עם ייצור עודף שלו[5].
בסוכרת נפגעת יכולת ההעברה של גלוקוז מהדם והשמירה שלו (בעיקר שמירה כגליקוגן, במאגרים הנמצאים בעיקר בכבד ובשרירים). לכן חולי סוכרת סובלים משני מצבי קצה הפוכים: מצב של עודף גלוקוז בדם (היפרגליקמיה), שנוצר לרוב מפעילות לא מספקת של אינסולין אחרי ארוחות, ומצב של מיעוט גלוקוז בדם (היפוגליקמיה) שנוצר לרוב כתוצאה מהזרקה של כמות עודפת של אינסולין, או כתוצאה מצום או מאמץ גופני מסיבי.
בישראל כ-90% מהחולים בסוכרת סובלים מסוכרת מסוג 2 וכ-10% מסוכרת מסוג 1[6], והיא סיבת המוות השלישית בשכיחותה (2019)[7].
בפברואר 2021 היו בישראל 600 אלף חולי סוכרת מאובחנים[8]. באותה שנה היה שיעור חולי הסוכרת בכלל אוכלוסיית ישראל שמעל גיל 18: 9.8%. שיעור קטיעות הגפיים היה הגבוה מבין 31 מדינות האיחוד האירופי[2].
מחלת הסוכרת ידועה עוד מימי קדם; היא תועדה עוד מ-100 לפנה"ס ביוון העתיקה, ואובחנה כמחלה שכרוכה בהטלת שתן מוגברת וצמאון, מצב שבו "המים בגוף זורמים הַיְשֵׁר למוצא", ומכאן שמה ביוונית Diabetes, כלומר "לעבור דרך", שניתן על ידי ארטאוס מקפדוקיה[9]. מאוחר יותר הוסף המונח mellitus שפירושו "מתוק כדבש". ואולם, הגורם לה התגלה רק בסביבות תחילת המאה העשרים.
חלקו של הלבלב במחלת הסוכרת התגלה ב-1889 על ידי יוזף פון מרינג ואוסקר מינקובסקי, שגילו שכלבים שמגופם הוסר הלבלב פיתחו את תסמיני הסוכרת, ומתו תוך זמן קצר. ב-1910 העלה סיר אדוארד אלברט שרפלי שייפר את ההשערה שהסוכרת נגרמת ממחסור בגוף של חומר כימי היפוטטי, לו הוא קרא "אינסולין".
את הטיפול באינסולין לחולי סוכרת פיתח צוות באוניברסיטת טורונטו שבקנדה, ביניהם פרדריק בנטינג, ג'ון מקלאוד, צ'ארלס בסט וג'יימס קוליפ. בנטינג ובסט חזרו על הניסוי של פון מרינג ומינקובסקי, אך הפעם טיפלו בכלבים חסרי הלבלב בעזרת אינסולין שהפיקו מאיי לנגרהנס, מתוך לבלב של כלבים בריאים.
זריקת האינסולין הראשונה ניתנה לחולה בן 14 בשם לאונרד תומפסון ב-11 בינואר 1922. החומר שבזריקה הראשונה לא היה טהור מספיק, וגרם לתגובה אלרגית, אך תוך 12 יום הצליח הצוות לייצר אינסולין טהור מספיק, והטיפול הוכתר בהצלחה. בנטינג ומקלאוד זכו על כך בפרס נובל לפיזיולוגיה או לרפואה ב-1923. בנטינג מחה על כך שבסט לא שותף בפרס, וחלק איתו את סכום הזכייה, ואילו מקלאוד שיתף בכספי הפרס שלו את קוליפ. החוקרים לא רשמו פטנט על הטיפול, ובכך הוא הפך לנחלת העולם תוך זמן קצר.
ההבחנה בין סוכרת מסוג 1 לסוכרת מסוג 2 נעשתה על ידי הרולד הימסוורת ב-1935.
יום הסוכרת הבינלאומי מצוין ב-14 בנובמבר, יום הולדתו של פרדריק בנטינג.
הסוכרת היא בין המחלות הנפוצות בעולם, ושיעור התחלואה בה נמצא בעלייה מתמדת. ב-2021 היו בישראל כ-548,000 בני 18 ומעלה שאובחנו עם סוכרת, ושיעור הימצאות המחלה בגילים אלה היה 9.8%. עליהם נוספו כ-3,300 ילדים ובני נוער לוקי סוכרת ששיעורם היה 0.13% בגילים 2–17. נתונים אלה מתייחסים לחולים מאובחנים בלבד, ולפי הערכות חולים רבים אינם מאובחנים[10].
ב-2018 מחלת הסוכרת הייתה הסיבה השלישית בשכיחותה לתמותה בישראל, בעוד שב-15 מדינות האיחוד האירופי היא הייתה התשיעית בשכיחותה, ובקנדה ובארה”ב (שבה שיעור התחלואה גבוה מבישראל) היא דורגה שמינית[10].
המחלה מגדילה את הסיכון להתקף לב ולשבָץ, לכשל כלייתי, לעיוורון ולכיבים שבעקבותיהם עלולה להידרש קטיעת גפיים תחתונים. בנייר עמדה של ההסתדרות הרפואית בישראל ממאי 2016 צוין כי בישראל מתבצעות כ-1,400 קטיעות גפיים מדי שנה, יותר מ-80% (כלומר יותר מ-1,120) מהן בקרב חולי סוכרת[11]. אחד הנתונים שבהם נעשה שימוש בדיון על שכיחות מחלת הסוכרת בישראל הוא מיקומה היחסי של ישראל מול מדינות אחרות בשיעור הקטיעות. שיעור הקטיעות בקרב חולי סוכרת בישראל ב-2019 היה 17.6 לכל 100,000 נפש באוכלוסייה (כלומר כ-1,600 קטיעות), השיעור הגבוה ביותר בקרב 31 מדינות החברות ב־OECD[12].
כ-10% מהחולים במחלה סובלים מסוכרת מסוג 1, הדורשת טיפול באמצעות אינסולין וכ-90% מסוכרת סוג 2, המטופלת באמצעים שונים לפי הצורך (תזונה, ספורט, תרופות ואינסולין). סוכרת סוג 1 מופיעה לרוב לפני גיל 30 בעוד שכיחות הסוכרת סוג 2 עולה עם הגיל וכ-15% מבני 70+ לוקים בה.
על פי ארגון הבריאות העולמי, ב-2015 היו בעולם כ-422 מיליון[13] (8.5% מהעולם) חולי סוכרת, ונכון ל-2012 מיליון וחצי בני אדם בעולם מתים מדי שנה ממחלות המיוחסות ישירות לסכרת. הארגון מעריך כי משנה זו ועד 2030 יוכפל מספר מקרי המוות[14].
נכון ל־2013, מדינות עם שיעור חולים גבוה מכלל האוכלוסייה (גדול מ-12%) מתרכזות באוקיאניה, (דוגמת מיקרונזיה ואיי מרשל, בהם שיעור החולים עומד על כ-35%) ובאזור המזרח התיכון (דוגמת ערב הסעודית, קטר וכווית, בהן אחוז החולים גבוה מ־23%). גם בתחומי הרשות הפלסטינית, בלבנון, במצרים ובטורקיה שיעור החולים גבוה. מבחינה כמותית בארצות הברית, בסין ובהודו ישנם מעל 20 מיליון חולים, בכל אחת מהן. שכיחות גבוהה של סוכרת מסוג 1 מופיעה במדינות סקנדינביה, אנגליה, קנדה וערב הסעודית. בסוכרת מסוג 2 קיים מרכיב גנטי חזק, וקבוצות אתניות כמו השחורים או ההיספנים מועדים ללקות בה, בין פי שניים עד פי שלושה מאשר הלבנים. בישראל, השכיחות הגבוהה ביותר של סוכרת מסוג 1 קיימת בקרב יוצאי תימן. בקרב אוכלוסיית ערביי ישראל יש שיעור כמעט כפול של סוכרת מסוג 2 בהשוואה לאוכלוסייה היהודית[15]. נתון זה מוסבר בחלקו בשכיחות גבוהה יותר של עודף משקל בקרב ערביי ישראל, ובנוהגים תרבותיים המביאים לצריכה גבוהה של פחמימות, לצד מיעוט פעילות גופנית[16].
נכון לראשית המאה ה-21, סוכרת היא מהמחלות היקרות ביותר, הגובה משאבים גדולים ממערכות הבריאות ברחבי העולם. בישראל ההערכה היא שמדובר בעלות שנתית כוללת של כ-10 מיליארד שקל[17] ועלות ממוצעת של כ-10,613 ש"ח לחולה[10].
בארצות הברית מוערכת עלות הסוכרת בכ-245 מיליארד דולר, מתוכם כ-176 מיליארד בעלות רפואית ישירה[18].
אינסולין הוא הורמון המופרש מתאי בטא באיי לנגרהנס שבלבלב, אל מחזור הדם. לאינסולין כמה תפקידים בגוף, כמו עידוד תאים לחלוקה, ולהתמיינות תאים. בהקשר לסוכרת יש לאינסולין תפקיד מרכזי: השליטה ברמת "חומרי המזון" בדם. ריכוז חומרי המזון בדם, כמו סוכר, שומנים וגופי קטון (חומרי מזון הנוצרים מפירוק לא מלא של שומנים, בעיקר במצבים של חוסר חמור בגלוקוז בתאים) נשלט על ידי האינסולין בשתי דרכים עיקריות:
אינסולין הוא ההורמון המרכזי המשפיע על איזון רמת הגלוקוז בדם, אך אינו היחיד; הורמונים נוספים משפיעים על רמות הגלוקוז בדם בדרכים שונות, ואף משפיעים על רמת האפקטיביות של האינסולין. בין ההורמונים הנוספים ניתן לציין את הורמוני הדחק (סטרס), כגון אדרנלין וקורטיזול, שפעולתם מביאה לעליה בתנגודת לאינסולין, הורמונים נוספים המופרשים מהלבלב כגון סומטוסטטין ואמלין (אנ'), הורמונים המיוצרים בבלוטת התריס וכן הורמוני גדילה שונים. ריבוי ההורמונים וההשפעות ההדדיות שלהם הוא חלק מרכזי בקושי להגיע לאיזון אצל חולי סוכרת, ודרך הפעולה של חלק מהמנגנונים האחראים על כך טרם הובהר לחלוטין [דרוש מקור].
אומנם כל סוגי הסוכרת מקורם בשיבוש בתפקוד ההורמון אינסולין או בהיעדרו ובעקבות כך קושי באיזון רמות הגלוקוז בדם, אולם סוגי הסוכרת שונים בגורמים להם, עצימות התסמינים, ההשפעה היומיומית על חיי החולה וכן בדרכי הטיפול וההתמודדות.
כ-10% מחולי הסוכרת סובלים מסוג זה, שהייתה ידועה גם בשם "סוכרת נעורים" ו"סוכרת תלוית אינסולין". עיקר ההופעה היא בחולים מתחת לגיל 30 בייחוד מיד לפני גיל בית-ספר ושוב בגיל ההתבגרות. מחקרים קליניים מראים שחולים שהתגלו בגיל ההתבגרות כבעלי סוכרת מסוג 1 נשארו בעלי אותו מבנה גוף גם בבגרותם ככל הנראה מהרס תאי השומן המהיר. סוג זה מאופיין גם בהרס של תאי הבטא בלבלב האחראים על ייצור ההורמון אינסולין מסיבות שעדיין לא הובהרו לחלוטין. הרס זה, מוביל בסופו של דבר, לחוסר מוחלט באינסולין ולתלות מלאה במתן אינסולין חיצוני באמצעות זריקות תת-עוריות או משאבת אינסולין, כיום יש מכשירים מתקדמים יותר כגון חיישן המראה את רמת הסוכר, ומשאבה אלחוטית. קיים טיפול תרופתי בבליעה לסוכרת מסוג 1 אך מחקרים קליניים הראו שכתוצאה מהן נלוות למטופל תופעות לוואי כגון: מצבי רוח קיצוניים, תשישות או לחלופין יתר כוח פיזי מעל הממוצע (אם כי לזמן מוגבל), דיכאון, ירידה בחשק המיני ושינויים בפיגמנט העור. תופעות הלוואי אינן זהות ולכן רק בדיקה ספציפית יכולה לזהות את התגלות המחלה.
נוהגים לחלק את הסוכרת מסוג 1 לשני סוגים הנבדלים בהימצאות של הוכחות לתגובה אוטואימונית (כלומר תגובה של מערכות ההגנה של הגוף כנגד עצמו): בסוג A1 ישנן הוכחות בדמות נוגדנים כנגד מרכיבים של תאי הבטא בעוד שבסוג B1 חסרות הוכחות אלה. סוג B1 נדיר יותר וקיים בעיקר אצל איטלקים, היספנים ואפרו-אמריקאים.
הסיבה שבגללה תוקפים תאי T (תאי דם לבנים) את תאי הבטא והורסים אותם אינה ברורה ולכן לא ניתן למנוע את התפתחות המחלה. עם זאת, כיום ניתן לאזן את המחלה תחת ביקורת רפואית קבועה. אי לכך, סוכרת מסוג 1 היא מחלה כרונית ללא מרפא, והטיפול בה דורש מעקב יומיומי רציף של החולה אחר רמת הגלוקוז בדם באמצעות מד-סוכר (גלוקומטר), והכנסת אינסולין לגוף.
| תכונה | סוכרת מסוג 1 | סוכרת מסוג 2 |
|---|---|---|
| דרך הופעה | מהירה | הדרגתית |
| גיל גילוי | לרוב ילדים | לרוב מבוגרים |
| מבנה גוף | רגיל או רזה | לרוב שמן |
| חמצת קטוטית | נפוץ | נדיר |
| נוגדנים אוטואימונים | נפוץ | נדיר |
| ייצור אינסולין עצמי | נמוך או ללא | רגיל, מופחת או מופרז |
| סיכוי הופעה אצל תאום-זהה | 50% | 90% |
| כמות מהחולים | כ-10% | כ-90% |
התגלות המחלה מתרחשת בדרך כלל באופן סוער, כאשר רמת התפקוד של תאי הבטא בלבלב מגיעים לרמה של כ-20% וחלק מהחולים מאובחנים במצב של חמצת קטוטית. לאחר אבחון המחלה והתחלת הטיפול, מתקיימת אצל חלק מהחולים תקופה ממושכת (חודשים עד שנים) בה קיים ייצור אינסולין עצמאי מסוים במקביל לקבלת אינסולין ממקור חיצוני, תקופה זאת מוכרת בשם "ירח דבש" היא מסתיימת עם הרס תאי הבטא האחרונים והפסקת ייצור האינסולין בלבלב כליל.
ההשערה המקובלת בעולם המדעי היא שירח דבש מתרחש בעקבות שיפור זמני בתפקוד הלבלב, כך שמייצר מספיק אינסולין כדי לשמור על רמות סוכר תקינות. הטיפול באינסולין גורם להפחתה משמעותית על העומס על תאי הבטא בלבלב, לאחר תקופה ארוכה בה עבדו באופן מאומץ, לכן הם מתאוששים ומפרישים יותר אינסולין.
השערה נוספת היא שאיזון רמות הסוכר בטיפול בסוכרת מצמצם את הנזק הנגרם לתאי הבטא כאשר יש רמות סוכר גבוהות, והם יכולים לתפקד יותר ביעילות.
כ-90% מחולי הסוכרת סובלים מסוכרת סוג 2 (לשעבר נקראה סוכרת מבוגרים וגם סוכרת שאינה תלויה באינסולין ולעיתים נקראת גם סוכרס). סוג זה פוגע בעיקר במבוגרים מעל גיל 30 ושכיחותו עולה עם הגיל, אך לעיתים פוגע גם במתבגרים, בעיקר אלה הסובלים מהשמנת יתר או מחלת כבד-שומני[20]. המחלה מופיעה באיטיות ומתגלה לעיתים קרובות בבדיקת דם מקרית. סוג זה של סוכרת הוא בעל מרכיב גנטי חזק, אך למאפייני אורח חיים יש השפעה מכריעה על התפתחות ומהלך המחלה. תזונה עשירה בפחמימות היא כנראה גורם עיקרי להתפתחות סוכרת מסוג 2[21][22]. מקובל לראות בסוכרת סוג 2 כמחלה כרונית מתקדמת, בה החולים נדרשים ליותר ויותר טיפול עם חלוף השנים, אך ייתכן שהיא מחלה הפיכה בחלק משמעותי מהחולים בה, למשל באמצעות מעבר לתזונה דלת פחמימות או דלת קלוריות[23][24][25].
עם התקדמות המחלה נראה בדרך-כלל גם הרס של תאי הבטא בלבלב שמתרחש, ככל הנראה, מפעילות יתר של הלבלב לאורך זמן או מנזק ישיר לתאי הבטא עקב רמות הסוכר הגבוהות. בשלב זה יכולה להפוך הסוכרת לחמורה יותר ובעלת מאפיינים דומים לסוכרת מסוג 1.
במהלך ההיריון המבנה ההורמונלי של האישה עובר שינויים נרחבים. שינויים שכאלה, בכל מצב מלבד היריון, היו גורמים תסמינים קשים מאוד לסובל מהם. גוף האישה מתמודד עם מצב זה באמצעות שורה של תגובות הסתגלות המאפשרות לעבור את ההריון עם מינימום הפרעות הורמונליות. למרות זאת, השינויים מרחיקי הלכת מהווים עומס אדיר על מערכת האינסולין. לצד תצרוכת סוכר מוגברת והשמנה, מופרשים לדם האישה הורמונים רבים המתנגדים לאינסולין (כגון קורטיזול). מסיבה זו, היריון חושף בעיות קודמות שעד כה היו חסרות משמעות. לדוגמה, תנגודת אינסולין קלה, שעד כה הייתה תת-קלינית, הופכת לסוכרת לכל דבר עם העומס הנוסף שמוטל על תאי הבטא בהיריון. 3% מהנשים יפתחו סוכרת עם הכניסה להיריון, מתוכן 40-60% יפתחו סוכרת סוג 2 בהמשך חייהן[דרוש מקור].
סוכרת סמויה מהווה שלב מעבר מאדם בריא לאדם חולה סוכרת. סוכרת סמויה או גבולית (IGT) הוא מצב שבו יש לאדם יכולת תקינה לייצור אינסולין בשגרה, אך קיימת אצלו מגבלה לייצר כמות גדולה של אינסולין במהירות מספקת, ולכן בדיקת סוכרת רגילה לא תגלה ערכים יוצאי דופן ברמת הסוכר שבדם. על פי הסטטיסטיקות, אצל כשליש מחולי הסוכרת הסמויה היא תהפוך לסוכרת גלויה בתוך עשר שנים, שליש ימשיך במצבו, ושליש יבריא ממנה. כדי לאבחן סוכרת סמויה מבצעים העלאה חדה של רמת הגלוקוז בדם ובחינת הזמן שלוקח לרמת הגלוקוז בדם לרדת חזרה לרמה נורמלית. בדיקה זו קרויה העמסת סוכר.
חלק מהסובלים מסוכרת סמויה סובלים גם ממצב של רמת גלוקוז תקינה בדם, אבל רמה גבוהה של אינסולין בדם. מצב זה קרוי היפראינסולינמיה ומחקרים מראים שהוא מעיד על תנגודת אינסולין מתפתחת וסבירות גבוהה לפתח סוכרת[26]. רמת האינסולין בדם לרוב אינה נמדדת בבדיקות דם רגילות.
קטגוריה זו כוללת בתוכה מיני סוגי סוכרת שלא נופלים בקטגוריות האחרות. דוגמאות אחדות:
סוכרת נדירה המופיע אצל ילודים במהלך החודש הראשון לאחר הלידה.
סוכרת מסוג 1 היא מחלה אוטואימונית, בה הגוף הורס את תאי הבטא בלבלב האחראיים על ייצור האינסולין. הערכה היא שמדובר בשילוב של נטייה תורשתית (גנטית) יחד עם נסיבות סביבתיות. במחקרים של תאומים-זהים, כאשר לאחד מהתאומים הייתה סוכרת מסוג 1, הסבירות שגם השני יסבול מהמחלה היא 50%[27]. הנסיבות הסביבתיות הספציפיות המובילות להתפרצות המחלה טרם הובהרו כראוי, אם כי משערים שמזון, רעלים ואפילו הורמון האינסולין עצמו יכולים לקחת חלק בהתפרצות המחלה[28].
אצל חלק מהחולים מתפרצת המחלה תוך כדי מחלה וירלית או אחריה. ייתכן שהנגיף המדביק פוגע בתאי הבטא וגורם לתגובה חיסונית. ייתכן גם שדמיון בין חלבונים המבוטאים על פני הנגיף לבין אלו המבוטאים על פני תאי הבטא גורם למערכת החיסון לזהות את תאי הבטא בטעות כגורם חיצוני ולפעול נגדם ("חיקוי מולקולרי"). תאוריה זו מתאימה לשכיחות העונתית המשתנה של סוכרת מסוג 1 ומסבירה מדוע סוכרת מסוג זה נוטה להופיע לאחר מגפות של נגיפים מסוימים.
דו"ח מ-28 ביולי 1996 של הוועדה לבדיקת הקשר בין סוכרת לבין שירות צבאי, קבע שאין הוכחה מדעית חד משמעית כי מצבי לחץ נפשי גורמים להתפתחות סוכרת נעורים. למרות זאת, החליטה הוועדה שאם התגלתה סוכרת אצל חייל לאחר שלוש שנים מתחילת שירותו בצבא, לא ניתן לשלול שהגורם להתפתחותה נובע מאירועים שקרו תוך כדי שירותו, וכי במקרה שהסוכרת פרצה תוך שלושה חודשים מאירוע הדחק, יש לקבוע כי יש קשר בין שני האירועים[29]. פאנל מומחים במינוי מנכ"ל משרד הבריאות שהוקם ב-2008 הגיע לאותה מסקנה, קרי שאין אסכולה רפואית מוכחת המכירה בקשר סיבתי בין דחק נפשי לבין התפרצות סוכרת נעורים, אולם קשר סיבתי כאמור עשוי להתקיים במקרים פרטניים, ומשכך יש לבחון כל מקרה לגופו[30]. כמו כן נטען שנצפו התפרצויות של סוכרת מסוג 1 באנשים שחוו תאונת דרכים.
הופעתה של סוכרת מסוג 2 קשורה באופן משמעותי בנטייה תורשתית וסגנון חיים. כאשר לאחד מתאומים-זהים יש סוכרת מסוג 2, הסיכוי של התאום השני לסבול מהמחלה הוא כ-90%.
על הסיכוי לחלות בסוכרת מסוג 2 משפיעות בין השאר צריכת מזונות תעשייתיים ובעלי כמות גבוהה של סוכרים, ממתיקים, השמנת יתר, עישון[31], זיהומים (למשל של חניכיים ושיניים[32]), העדר פעילות גופנית, העדר שינה, לחץ נפשי וצריכה מרובה של שומן טראנס.
במחקר דני שפורסם ב-2023 נמצא כי צריכת ירקות, אך לא תפוחי אדמה, מלווה בסיכון נמוך יותר לסוכרת מסוג 2. מבין תתי הקבוצות של ירקות, צריכה רבה יותר של ירקות בעלי עלים ירוקים ממשפחת המצליבים לוותה בסיכון נמוך יותר באופן מובהק סטטיסטית להתפתחות סוכרת מסוג 2[33].
מרבית חולי הסוכרת מסוג 2 סובלים מהתסמונת המטבולית הכוללת תנגודת לאינסולין - מצב בו רגישות התאים לאינסולין פחותה. בניגוד לסוכרת מסוג 1, בסוג זה אין הרס של תאי הבטא (לפחות לא בשלב הראשון), אך יש תגובה מופחתת של תאי שריר, שומן וכבד לאינסולין המופרש, כך שבפועל רמת הגלוקוז בדם עולה למרות נוכחות מוגברת של אינסולין. כדי להתגבר על היעילות המופחתת של האינסולין, מייצרים תאי הבטא בלבלב כמות מוגברת של אינסולין אשר מגבירה את התיאבון לפחמימות, מחזקת את תנגודת האינסולין וחוזר חלילה. כלומר, שאחד הגורמים בהתפתחות הסוכרת מסוג 2 היא נוכחות מוגברת של אינסולין.
כאמור, התנגודת לאינסולין קשורה קשר הדוק למצב הנקרא התסמונת המטבולית (או תסמונת X). תסמונת זו כוללת השמנה בטנית (באזור הבטן וסביב איברים פנימיים), יתר לחץ דם, בעיות ברמות שומנים בדם, מחלות לב וכלי דם, נטייה ליתר קרישיות ותסמינים נוספים. בעיקר חשובה ההשמנה, שהיא הגורם עם הקשר ההדוק ביותר להתפתחות סוכרת מסוג 2. כרגע לא ידוע אם הקשר הוא קשר של סיבה-תוצאה (כלומר אחד משני המצבים, סוכרת סוג 2 ותסמונת X, גורמים זה לזה) או ששני המצבים קשורים לגורם יסודי אחד. אחד הגורמים החשודים ביצירת מגפת ההשמנה והסוכרת מסוג 2 הוא ההפצה הנרחבת של משקאות ממותקים[34], הפצה שנעשתה על ידי חברות שהשפיעו על מדעני תזונה ובריאות באמצעות מימון המחקרים שלהם[35].
בנוסף, התנגודת לאינסולין עולה בזמן חשיפה לעקה (סטרס גופני או נפשי) או להורמוני עקה (כגון אדרנלין וקורטיזון) ותרופות המגבירות או מחקות את פעולתם. בין התרופות המוכרות כמגבירות נטייה לסוכרת יש תרופות להורדת לחץ דם גבוה (בעיקר משתנים[36]), תרופות להורדת רמת כולסטרול בדם[37] ותרופות פסיכיאטריות[38].
שכיחותה היתרה של סוכרת מסוג 2 באוכלוסיות שעברו תיעוש בתקופות יחסית מאוחרות הוביל לפיתוחה של תאוריית הגן הקמצן. התאוריה גורסת שבאוכלוסיות כאלה, שסבלו מחוסר מזון יחסי זמן רב, היה יתרון הישרדותי למבנה גנטי שנוטה לחסוך אנרגיה ולאגור שומן. כאשר אוכלוסיות אלו נחשפו לתיעוש ולעושר חומרי המזון שזה הציע, אותו מבנה גנטי כעת מתפקד "יותר מדי טוב" ואוגר שומן מעבר לצורך.
מחקרים על הקשר בין הורמון גדילה והזדקנות מצביעים על קשר בין ההורמון למחלות כסרטן וסוכרת. אצל ילדים שטופלו באמצעות הורמון גדילה הסבירות לסבול מסוכרת מסוג 2 עלתה[39], בעוד החולים בתסמונת לרון, הסובלים מחוסר בהורמון גדילה, אינם חולים לעולם בסוכרת.
תאוריה נוספת גורסת לקיומו של פגם כלשהו בקולטן האינסולין בתאים, אם כי פגם כלשהו כזה טרם זוהה.
דרכי האבחון של סוגי הסוכרת השונים זהים, אם כי בשל העובדה שסוכרת מסוג 1 מתבטאת בסימפטומים חמורים ומהירים יותר, המחלה מתגלה לעיתים קרובות כשהחולה כבר במצב של חמצת קטוטית. סוכרת מסוג 2, לעומתה, יכולה להיות מחלה שקטה ואדם יכול לסבול ממנה במשך שנים רבות בלי לדעת על כך כלל, וכך להימצא בסיכון גבוה לסיבוכים ארוכי הטווח.

לאחר שקלול גיל החולה, חומרת הסימפטומים בהם הוא לוקה, מצבו הגופני וההיסטוריה הרפואית שלו ניתן לאבחן האם מדובר בסוכרת מסוג 1 או סוכרת מסוג 2. אבחנה של סוכרת מסוג 1 יכולה גם להתקבל אם נמצאים בדם נוגדנים שתוקפים את תאי הבטא בלבלב המייצרים אינסולין, או אם נמצאות חומצות בשתן. נוגדנים אלו כוללים נוגדן לאינסולין, נוגדן לתאי הלבלב, וכן נוגדנים ל-GAD. לעומת זאת, לא קיימות בדיקות ספציפיות לאבחון סוכרת מסוג 2 והאבחון נעשה על דרך השלילה של סוכרת מסוג 1.
טרום האבחון הרפואי והטיפול, כל תסמיני הסוכרת קשורים לרמות גבוהות של סוכר בדם (היפרגליקמיה).
גלוקוז מופרש לשתן כל הזמן באופן טבעי דרך הנפרון שבכליה (הנפרון הוא יחידת העבודה הבסיסית של הכליה, כאשר כל כליה מכילה כ-1.5 מיליון נפרונים), אך אצל אנשים בריאים כמות הגלוקוז שמופרשת לשתן היא כזו שהכליות מסוגלות לספוג חזרה לכלי הדם באופן אקטיבי. כאשר ריכוז הסוכר בדם עולה מעל הרמה הנורמלית והכליות כבר אינן מסוגלות לספוג חזרה את כל הגלוקוז שהופרש לשתן, ריכוז הגלוקוז בשתן גורם למים לצאת מכלי הדם המקיפים את הנפרון אל תוך השתן עד למצב של מאזן ריכוזים בין השתן לדם, עליו מסוגלת הכליה שוב לשמור. לכן, אחד התסמינים הראשונים להופעת המחלה הוא מתן עודף שתן, כולל באמצע הלילה. תסמינים נוספים כוללים צמא מופרז, תחושת רעב מופרזת, עייפות וירידה במשקל המתרחשת בעיקר אצל חולי סוכרת מסוג 1 כתוצאה מפירוק של שומנים וחלבונים.
תסמינים נוספים הם טשטוש ראייה, נטייה לנמנום, בחילות או כאבי בטן, עור יבש וזיהומי עור, תחושת גירוד באיברי המין[40], ירידה בסיבולת במהלך פעילות גופנית, נוירופתיה, ופגיעות לזיהומים.
סיבוכי הסוכרת, על סוגיה השונים, מתחלקים לשניים: סיבוכים בטווח הארוך (שנים) כתוצאה ממצב ממושך של יתר גלוקוז בדם (היפרגליקמיה) וסיבוכים בטווח הקצר שנובעים בעיקר ממצב של מיעוט גלוקוז בדם (היפוגליקמיה) שמתרחש לרוב בעקבות טיפול תרופתי באינסולין או תרופות אחרות. סיבוך אפשרי נוסף בטווח הקצר הוא מצב של היפרגליקמיה חמורה שיכולה להוביל לחמצת קטוטית סוכרתית (בעיקר אצל חולי סוכרת מסוג 1) או למצב היפרגליקמי היפראוסמולרי (בעיקר בחולי סוכרת מסוג 2).

היפוגליקמיה (מיעוט גלוקוז בדם) היא מצב רפואי מסכן חיים והסיבוך המיידי ביותר אצל חולי סוכרת. במצב זה, רמת הגלוקוז בדם יורדת במהירות מתחת לערכים הנורמליים[41], דבר המוביל למגוון תסמינים (סימפטומים) הכוללים בלבול, טשטוש, איבוד הכרה, התקף אפליפטי ואף מוות. בחלק מהמקרים יתווספו גם תחושת רעב, רעד, הזעה, דופק מהיר וחולשה[42].
הסיבה הנפוצה ביותר לנפילת רמת הגלוקוז בדם היא מינון יתר של תרופות המורידות את רמת הגלוקוז בדם כגון אינסולין וסולפוניל[43][44]. וגורמים רבים נוספים הכוללים: תזונה, פעילות גופנית, שתיית אלכוהול, זיהומים חמורים ועוד.
הטיפול בהיפוגליקמיה מתבצע באמצעות אכילת מזון בעל ערך גליקמי גבוה (לרוב סוכרים פשוטים או טבליות גלוקוז). במקרים חמורים, או במקרים בהם החולה איבד את ההכרה, ניתן לטפל בהיפוגליקמיה באמצעות זריקת ההורמון גלוקגון ועירוי תמיסה עם גלוקוז (דקסטרוז) לוריד.
במרבית המקרים חולי סוכרת ירגישו בתסמינים המוזכרים לעיל, אבל כ-17% מהם מפתחים לאורך השנים תחושה מופחתת למצבים של רמת גלוקוז נמוכה בדם (Hypoglycemia Unawareness). הדבר מתרחש כתוצאה ממקרי היפוגליקמיה חוזרים ונשנים ולעיתים כתוצאה מתרופות (למשל, חוסמי ביתא מפחיתים את תגובת הרעד ומאיטים את הדופק) ומוביל לכך שחלק מהתסמינים אינם מופיעים כלל, או מופיעים בצורה מופחתת, גם כאשר רמת הגלוקוז בדם נמוכה[45].
היפרגליקמיה (עודף גלוקוז בדם) הוא הסימן השכיח ביותר אצל חולי סוכרת טרום-האבחנה והטיפול וגם לאחריה. התסמינים הראשונים של היפרגליקמיה כוללים פה יבש, צמא, השתנה מרובה, רעב, עייפות, בלבול וראייה מטושטשת אבל יכולים להגיע, במקרה של היפרגליקמיה חמורה, להתייבשות, הזיות, איבוד כושר הדיבור, אובדן הכרה ומוות. רמת גלוקוז בדם של מעל 250mg/dl (ולעיתים אף יותר מ-600mg/dl) יכולה להחשב היפרגליקמיה חמורה אם נמצאים בדם קטונים. אם מצב זה לא מטופל הוא עלול להוביל אצל חולי סוכרת מסוג 1 לחמצת קטוטית סוכרתית ואף למוות.
היפרגליקמיה מתרחשת לרוב משתי סיבות אפשריות: הראשונה, אכילת כמות גדולה מדי של פחמימות בכלל, או ביחס לכמות האינסולין שהוזרקה (או בתזמון לא מתאים). השנייה, רמה נמוכה של אינסולין בדם או תנגודת-אינסולין חריפה כתוצאה ממחלה, פציעה או זיהום (כלומר, מצבי דחק) ונוכחות של הורמונים נוגדי-אינסולין (שהם הורמוני דחק).
הטיפול בהיפרגליקמיה נעשה על ידי טיפול באינסולין, החזרת נוזלים (בשתייה או בעירוי) והרחקת הגורמים להתרחשותה.
הסוכרת היא סיבת המוות הרביעית מבין סיבות המוות בישראל[46]. כ-70-78% ממקרי קטיעות הגפיים, כ-44% מטיפולי הדיאליזה וכ-13% ממקרי העיוורון בישראל קשורים בסוכרת[10]. לאורך זמן, רמה גבוהה של גלוקוז בדם (היפרגליקמיה) גורמת לשינוי בדפוסי זרימת הדם ובמבנה כלי הדם ויכול לגרום למצבים רפואיים רבים:

הטיפול בכל סוגי הסוכרת הוא טיפול מורכב. בעוד הטיפול בסוכרת מסוג 1 מחייב שימוש באינסולין ממקור חיצוני (באמצעות זריקות או משאבת אינסולין), הטיפול בסוכרת מסוג 2 יכול לכלול שילוב של דיאטה דלת פחמימות, פעילות גופנית, תרופות בבליעה ולעיתים אף טיפול באינסולין.
חלק מהותי בטיפול בסוכרת הוא מעקב אחרי רמות הגלוקוז בדם. המעקב נעשה על ידי בדיקת דם עצמית באמצעות מד-סוכר (גלוקומטר). תדירות הבדיקה משתנה בהתאם לסוג הסוכרת ואופן הטיפול הנבחר ויכולה אף להגיע ל-6–8 פעמים ביום[49]. בשנים האחרונות נוספו גם מדי-סוכר רציפים המאפשרים, במגבלות שונות, מעקב רציף לאורך כל היום והלילה.
במעקב רפואי שוטף ניתן לעקוב גם אחרי רמת המוגלובין מסוכרר (HbA1c). היות שגלוקוז נקשר להמוגלובין בכדוריות הדם, והיות ואורך חייה של כדורית דם הוא כ-120 יום, ההמוגלובין המסוכרר משמש מדד מצוין לרמות הסוכר הממוצעות ב-3 החודשים האחרונים.
איזון מוצלח אצל חולי סוכרת הוא מאבק בלתי פוסק בניסיון לשמור את רמת הגלוקוז בדם תקינה ולהימנע ממצבים של היפרגליקמיה והיפוגליקמיה ולשמור על איזון טוב ככל הניתן על מנת למנוע סיבוכים ארוכי-טווח. הדבר מורכב עוד יותר עקב כמות הגורמים הידועים (והלא ידועים) המשפיעים על מדדים אלה, הכוללים תזונה, פעילות גופנית, דחק נפשי, וסת (אצל נשים) ואפילו מזג האוויר. ההתמדה הנדרשת למעקב וטיפול בסוכרת יכול אף להשפיע על מצבו הנפשי של החולה לאורך זמן ולהוביל למצב של שחיקה[50].
מחקרים רחבי היקף (ה-DCCT (אנ') בסוכרת סוג 1, שכלל 1441 נבדקים, וה-UKPDS (אנ') בסוכרת סוג 2, שכלל 5102 נבדקים) הוכיחו שטיפול מוגבר בסוכרת, השואף לאיזון נורמלי ככל האפשר של רמת הגלוקוז בדם, מוריד את הסיכון לחלק מסיבוכי הסוכרת בצורה דרמטית[51]. אולם, בטיפול אינטנסיבי גוברת הסבירות להיפוגליקמיה ולכן יש נטייה לצוות הרפואי לכוון את החולים להשיג ערכי גלוקוז בדם גבוהים מאשר אצל אדם בריא. הערך המדויק אליו יש לכוון נתון במחלוקת ותלוי גם במצב הגופני הכללי ובעבר הרפואי.
בפברואר 2018 פורסמו תוצאות מחקר התערבות קליני מבוקר אקראי של רופאי משפחה, אשר הראה כי על ידי שילוב של גמילה מתרופות סוכרת ומתרופות נגד לחץ דם יחד עם שינוי תזונתי מקיף וירידה במשקל, הגיעו כמחצית מחולי סוכרת סוג 2 לריפוי מלא מהמחלה, יחד עם שיפור משמעותי באיכות חייהם[25].
ערכי המטרה בטיפול תרופתי נגד סוכרת עברו שינויים לאורך השנים ועדיין נמצאים במחלוקת בין ארגונים מדעיים-רפואיים שונים[52].
ערכי המטרה המומלצים על ידי קולג' הרופאים האמריקאי[53]:
ערכי המטרה המומלצים על ידי איגוד הסוכרת האמריקאי:
בשנת 2008 פרסמו איגוד הסוכרת האמריקאי, קולג' הקרדיולוגים האמריקאים ואיגוד הלב האמריקאי הנחיות זהירות יותר בעקבות ממצאי מחקרים (ACCORD, ADVANCE and VADT) שמצאו העדר תועלת או אף עליה בתמותה במטופלים בטיפול התרופתי המוגבר. ערך HBA1C האופטימלי שנמצא במחקר על קשר לתמותה כללית בבני 50 שנים ומעלה שנטלו יותר מתרופה אחת לסוכרת הוא 7.5%-8%[54] - כלומר רמות גלוקוז טרום הארוחות הנעות בין 140–200 מ"ג לד"ל. מחקר תצפיתי שבדק קשר בין איזון סוכרת בגילאי 65 שנים ומעלה לבין הופעת מחלת אלצהימר או דמנציה קרובה מצא סיכון מוגבר להופעתן דווקא אצל מטופלים שהיו עם רמות HBA1C נמוכות מערכי המטרה, אך לא אצל מטופלים שהיו עם רמות HBA1C גבוהות מערכי המטרה[55].

טיפול באינסולין ממקור חיצוני ניתן לכל חולי סוכרת מסוג 1 ולחלק מחולי סוכרת מסוג 2 באמצעות זריקה תת-עורית או משאבת אינסולין. בעבר היו מפיקים אינסולין מלבלב של בעלי-חיים (דבר שהיה גורם במקרים לא מעטים לתגובות אלרגיות קשות אצל המטופלים), אבל כיום מדובר על סוגים שונים של אינסולין סינתטי.
רמות האינסולין בגוף התקין מורכבות ממרכיב בסיסי (בזאלי) השומר על רמה קבועה כל הזמן, ומרכיב "בולוסי" היוצר קפיצה ברמות אינסולין בהתאם למזון שאנחנו אוכלים ורמת הגלוקוז בדם. כדי לחקות התנהגות זו פותחו אינסולינים סינתטיים השואפים לשמור על רמה קבועה לאורך זמן (לבמיר, לנטוס) ואינסולינים שרמתם עולה ויורדת בצורה מהירה מאוד (נובורפיד, הומולוג, אפידרה). כמו כן, עדיין נעשה שימוש בסוגי אינסולין ישנים יותר כמו אינסולין רגיל (Regular) ואינסולין בעל טווח בינוני (NPH).
הקושי המרכזי באיזון רמת הגלוקוז בדם קשור לאופן שבו פועל הלבלב. בעוד שאצל האדם הבריא הלבלב מגיב באופן מיידי לאוכל ולשינויים ברמת הגלוקוז בדם, אצל חולה הסוכרת יכולות להתרחש שתי טעויות מרכזיות: טעות בכמות האינסולין המוזרקת ביחס למזון הנצרך, בעיקר פחמימות (מצב שיכול להוביל להיפוגליקמיה או היפרגליקמיה) או טעות בתזמון, שכן בניגוד ללבלב שהתגובה שלו מיידית, לאינסולין המוזרק מתחת לעור לוקח זמן להיספג, כתלות במיקום ההזרקה, בחום, בפעילות וגורמים נוספים.
רוב החולים עושים שילוב בין זריקות של אינסולין לטווח בינוני-ארוך (פעם או פעמיים ביום) עם מספר זריקות אינסולין לטווח-קצר (לפני האוכל או על מנת לטפל בהיפרגליקמיה).
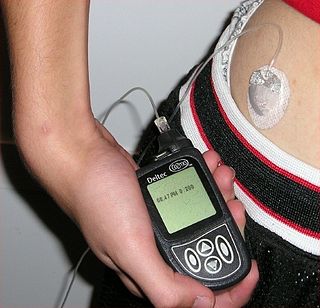
חלק מחולי הסוכרת מסוג 1 עושים שימוש במשאבת אינסולין, המחוברת אל החולה ומזליפה אינסולין קצר-טווח ברמות קטנות לאורך כל היום ובכך מחליפה את הצורך בזריקות אינסולין ארוך-טווח. השימוש במשאבה עדיין דורש מהמשתמש לעקוב אחרי רמת הגלוקוז בדם ולהפעיל "בולוסים" של אינסולין קצר-טווח בעת האוכל.
בשנת 2014 אישר מנהל המזון והתרופות האמריקאי שימוש במשאף אינסולין קצר-טווח המשווק בשם "אפרזה".
בסוכרת סוג 2 ניתן לנצל את התפקוד השיירי של תאי הבטא ולהימנע ממתן אינסולין חיצוני. הדבר נעשה במספר שיטות:
בעבור חולי סוכרת מסוג 1, טיפול באינסולין יהיה הכרח לאורך כל החיים, אולם גם חולי סוכרת מסוג 1 וגם 2 יכולים לראות שיפור דרמטי ברמת הגלוקוז בדם שלהם דרך הקפדה על דיאטה מתאימה, ואצל חלק מחולי הסוכרת מסוג 2 תזונה מתאימה יכולה להביא לשליטה מלאה במחלה.
אכילת פחמימות, ובמידה מופחתת יותר חלבונים, משפיעה באופן ישיר על רמת הגלוקוז בדם. לכן, ספירת פחמימות והתאמת הטיפול בהתאם, מומלצים לחולי סוכרת. לגבי אכילת מזון בעל ערך גליקמי נמוך, שאינו מעלה את רמת הגלוקוז בדם במהירות, ישנם חילוקי דעות. ההמלצה המקורית של איגוד הסוכרת האמריקאי מ-1994, ש-60-70% מצריכת הקלוריות היומית תבוא מפחמימות, הפכה בשנים האחרונות למעוררת מחלוקת, כאשר יותר ויותר מחקרים מראים שחולי סוכרת יכולים לשפר באופן משמעותי את האיזון שלהם ולהוריד את הסיכוי לאירועים היפוגליקמיים, על ידי דיאטה דלת-פחמימות[56].
ב-2013 שוודיה הייתה המדינה הראשונה ששינתה את ההמלצות התזונתיות שלה להמליץ על דיאטה דלת-פחמימות ועשירה בשומן[57].
הפחתה במשקל אצל חולי סוכרת סוג 2 ומטופלים שהם "טרום-סוכרתיים", כמו גם הפחתת שומן טראנס בתזונה, עוזרת להגביר את רגישות התאים לאינסולין ולהפחית את רמת התנגודת לאינסולין.
מחקרים הראו שחומץ מסייע בהורדת רמת הגלוקוז בדם[58].
משקאות אלכוהוליים משפיעים על רמת הגלוקוז בדם, וצריכתם יכולה להוביל להיפוגליקמיה או היפרגליקמיה וצריכתם איננה מומלצת לחולי סוכרת.
פעילות גופנית יכולה להועיל מאוד לחולי סוכרת מכל הסוגים. היא משפרת את חילוף החומרים, מעלה את רגישות התאים לאינסולין ומורידה תנגודת לאינסולין.
מבחינת אופי ועוצמת הפעילות הגופנית, ההמלצות לחולי סוכרת אינן שונות מההמלצות הרגילות לאנשים בריאים הנמצאים בגיל ובכושר דומה. עם זאת, ביצוע פעילות גופנית יכול להשפיע על רמות הגלוקוז בדם - פעילויות מסוימות עשויות להוריד את רמת הגלוקוז בדם (לרוב פעילות אירובית) ואחרות מעלות את רמת הגלוקוז בדם (לרוב פעילות אנאירובית או ספורט-תחרותי). מכיוון שהשפעת הפעילות הגופנית על רמת הגלוקוז בדם משתנה מאדם לאדם ותלויה בגורמים רבים - יש צורך בהקפדה יתרה ובבדיקת רמת הגלוקוז בדם טרם, תוך כדי ולאחר הפעילות הגופנית. כמו כן נהוג להימנע מפעילות גופנית במקרה של רמות גלוקוז גבוהות או נמוכות מדי (לרוב מתחת ל-100mg/dl או מעל 250mg/dl).
סוכרת אינה מחלתם של בני האדם בלבד, גם יונקים רבים סובלים מסוכרת אולם בניגוד לבני האדם אצל בעלי חיים הסוכרת מסתיימת לרוב במוות. על-פי מחקר של "איחוד גני החיות האירופאי" כ-5% ממקרי המוות אצל שימפנזות נגרמים כתוצאה ישירה מסוכרת. הסוכרת נפוצה גם בקרב הפילים, הדולפינים והמכרסמים.
Seamless Wikipedia browsing. On steroids.