Loading AI tools
malattia reumatica autoimmune Da Wikipedia, l'enciclopedia libera
Il lupus eritematoso sistemico (LES, o semplicemente lupus) è una malattia cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale[1]. Il meccanismo patogenetico è un'ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi.
| Lupus eritematoso sistemico | |
|---|---|
 | |
| Specialità | immunologia, reumatologia e dermatologia |
| Classificazione e risorse esterne (EN) | |
| OMIM | 152700, 300809, 605480, 608437, 609903, 609939, 610065, 610066, 612254, 612378, 613145 e 614420 |
| MeSH | D008180 |
| MedlinePlus | 000435 |
| eMedicine | 332244 |
| Eponimi | |
| Canis lupus | |
Il LES colpisce spesso il cuore, la pelle, i polmoni, l'endotelio vascolare, fegato, reni e il sistema nervoso. Per il fatto di colpire le articolazioni, il LES è classificato anche tra le malattie reumatiche. La prognosi della malattia non è prevedibile, con periodi sintomatici alternati a periodi di remissione. La malattia colpisce soprattutto il sesso femminile, con un'incidenza nove volte superiore rispetto al sesso maschile, specialmente soggetti in età fertile (tra i 15 e i 35 anni) e di discendenza non europea[2][3][4]. Nell'infanzia il lupus eritematoso sistemico si manifesta generalmente tra i 3 e i 15 anni, con un rapporto tra femmine e maschi di 4 a 1 e le tipiche manifestazioni cliniche sono l'eritema a farfalla e la fotosensibilità[1].
Il LES è trattabile con terapia immunosoppressiva, specialmente mediante somministrazione di ciclofosfamide, corticosteroidi e altri farmaci immunosoppressori; tuttavia una cura definitiva non esiste. La malattia può risultare fatale, sebbene la mortalità si sia ridotta drasticamente grazie alle scoperte della ricerca medica. Negli Stati Uniti, in Canada e in Europa i tassi di sopravvivenza a 5, 10 e 20 anni sono saliti rispettivamente al 95%, 90% e 78%[4].
La prevalenza del lupus eritematoso sistemico varia considerevolmente a seconda del paese, dell'etnia e del genere[5]. Negli Stati Uniti è stimata in 53 per 100 000 abitanti, per un totale di 159 000 malati[5][6]. Nel Nord dell'Europa il tasso è stato stimato in 40 ogni 100 000 abitanti[7]. Il LES è stato riscontrato più frequentemente e con maggiore gravità negli individui di etnia non caucasica[6]; in particolare la prevalenza è stata stimata in 159 ogni 100 000 abitanti di discendenza afro-caraibica[5]. Inoltre, come è comune del caso di malattie autoimmuni, esso colpisce prevalentemente le donne, con un rapporto di 9 a 1 rispetto al sesso maschile[5]. Negli uomini con la sindrome di Klinefelter, caratterizzata dalla presenza di un genotipo 47,XXY, la prevalenza è simile a quella nel sesso femminile, suggerendo un possibile coinvolgimento del cromosoma X nella patogenesi della malattia[8].
Da notare come l'incidenza della malattia negli Stati Uniti sia passata da 1,0 nel 1955 a 7,6 ogni 100 000 abitanti nel 1974. Tuttavia non si sa se si può attribuire questa variazione a una migliore capacità diagnostica oppure se vi sia stato un reale incremento della frequenza[5].
Il nome lupus eritematoso sistemico risale all'inizio del XIX secolo, tuttavia alcuni autori fanno risalire la prima descrizione a Ippocrate, che descriveva una malattia, denominata herpes esthiomenos, caratterizzata da ulcere cutanee[9][10].
La vicenda storica della malattia può essere divisa in tre periodi: classico, neoclassico e moderno. Il primo periodo si riferisce alla prima descrizione delle manifestazioni dermatologiche avvenuta durante il medioevo. L'attribuzione del termine lupus è riferita al medico del XII secolo Rogerio Frugardi, che lo usò per descrivere la classica manifestazione cutanea. Il periodo neoclassico si riferisce all'identificazione, da parte di Moritz Kaposi nel 1872, delle manifestazioni sistemiche della malattia. Il periodo moderno comincia invece nel 1948 con la scoperta delle cellule LE, granulociti neutrofili caratteristici della malattia, ed è caratterizzato dalla descrizione dei meccanismi fisiopatogenetici, dalla creazione di nuovi test clinici e di laboratorio e dall'impostazione di un trattamento terapeutico[11].

Il primo farmaco a essersi dimostrato efficace nel trattamento del lupus eritematoso sistemico fu il chinino, scoperto nel 1894, associato dal 1898 ad acido salicilico. Questa associazione rimase la terapia di riferimento fino a metà del XX secolo, quando venne dimostrata l'efficacia dei corticosteroidi nel trattamento della malattia[11].
Non esiste una singola causa specifica per l'insorgenza del LES; tuttavia sono stati descritti dei fattori di rischio eziologici ambientali e genetici[12][13].
Le ricerche effettuate indicano che esiste predisposizione genetica, tuttavia non è stato identificato un gene causale unico. Sembra, invece, che numerosi geni possano influenzare lo sviluppo del LES in conseguenza delle esposizione a fattori ambientali. I geni più importanti sono localizzati nella regione del cromosoma 6 che codifica per il sistema HLA, dove possono presentarsi mutazioni sporadiche (de novo) oppure ereditate.[14].
Altri geni coinvolti sono IRF5, PTPN22, STAT4,[15] CDKN1A,[16] ITGAM, BLK,[15] TNFSF4 e BANK1.[17]. Alcune mutazioni sono specifiche per determinate popolazioni[15].

Si ipotizza che i fattori ambientali non siano soltanto attivatori della malattia, ma anche fattori causali. È stata ricercata la connessione con determinati agenti infettivi, virali e batterici, ma in nessun caso si è riscontrata una relazione costante[4]. Tra i vari fattori sospettati di avere un ruolo nella patogenesi della malattia sono compresi fattori chimico-fisici, quali l'esposizione ad ammine aromatiche, al fumo di tabacco, a coloranti per capelli e alla luce ultravioletta, fattori dietetici, come l'assunzione di canavanina e alte dosi di acidi grassi saturi, e fattori ormonali, in particolare estrogenici e progestinici[18]. Alcuni ricercatori hanno rilevato la presenza di autoanticorpi diretti contro il collagene in donne sottoposte a mastoplastica con protesi mammarie a base di silicone; tuttavia, studi successivi hanno dimostrato che non vi è correlazione tra la presenza di questi e l'insorgenza di connettiviti quali il lupus[19].
Il lupus eritematoso indotto da farmaci, anche detto lupus iatrogeno, è una condizione generalmente reversibile che si manifesta in pazienti trattati per malattie croniche e simula il lupus eritematoso sistemico. I sintomi generalmente scompaiono con la sospensione del farmaco. Tra i 38 farmaci che possono causare questa condizione i più comuni sono procainamide, isoniazide, idralazina, chinidina e fenitoina[2].
I fattori patogenetici responsabili dell’insorgenza del lupus sono ancora in larga misura sconosciuti. Numerose evidenze suggeriscono tuttavia che alterazioni della risposta immunitaria innata e adattativa, dovute in parte a fattori ambientali, in parte alla predisposizione genetica, concorrano allo sviluppo della malattia. Uno degli elementi patogenetici cardinali del lupus è rappresentato da alterazioni nella fisiologia dei processi di morte cellulare[20][21]. Da un lato si suppone che anomalie nei meccanismi intracellulari preposti alla risposta al danno al DNA facilitino lo sviluppo di apoptosi in cellule esposte a insulti esogeni come i raggi ultravioletti o le infezioni virali[21]. Dall’altro lato, deficit nella rimozione dei residui derivati da processi di morte cellulare come l’apoptosi o la NETosi[20][22] favorirebbero la persistente esposizione di autoantigeni (tra cui molecole di solito nascoste ai meccanismi immunitari, come il DNA, gli istoni e altre proteine nucleari) e lo sviluppo di risposte infiammatorie simil-antivirali, caratterizzate da alti livelli di interferone-α (interpheron signature)[22][23]. Tali fenomeni infiammatori culminerebbero quindi nella generazione di linfociti T autoreattivi e autoanticorpi. Questi ultimi darebbero successivamente luogo allo sviluppo di immunocomplessi, capaci a loro volta di attivare il complemento e favorire l’ingresso di specie immunitarie innate (neutrofili e successivamente macrofagi) all’interno dei tessuti bersaglio (ad esempio i glomeruli renali[2][24][25]). Si suppone pertanto che la tipologia prevalente di danno sia legata a fenomeni di ipersensibilità di III tipo, sebbene anche processi di II tipo[26] o IV tipo possano essere coinvolti[27].

Il lupus eritematoso sistemico è una delle malattie conosciute nei paesi anglosassoni come il grande imitatore (the great imitator) perché spesso simula o viene scambiato per altre patologie[29]. Il LES rientra molto spesso in diagnosi differenziale[2] con altre malattie, a causa dei suoi segni e sintomi estremamente variabili e imprevedibili. Si manifesta nelle fasi iniziali tipicamente con febbre, malessere generale, artralgia, mialgia, affaticamento e deficit temporaneo di capacità cognitive. Essendo questi segni e sintomi comuni a numerose altre malattie, essi non vengono considerati tra i criteri diagnostici di lupus. Tuttavia, in compresenza con quelli descritti più avanti, possono risultare indicativi[30]. La stanchezza ha probabilmente una genesi multifattoriale, correlata alla malattia e alle sue complicanze, ma anche al dolore, a episodi depressivi, a una scarsa qualità del sonno, a una scarsa forma fisica e alla percezione di abbandono sociale[31][32].
Il 30% dei pazienti manifesta segni dermatologici e, di questi, una percentuale compresa tra il 30% e il 50% presenta il tipico eritema a farfalla. Possono essere presenti alopecia, ulcerazioni della mucosa orale, nasale, urinaria e genitale e altre lesioni cutanee, tra le quali in qualche sporadico caso la dermatite granulomatosa interstiziale[33]. Piccoli strappi possono presentarsi nella mucosa periorbitaria dell'occhio, anche dopo un minimo sfregamento[4].
Il sintomo clinico per cui il paziente si rivolge al medico è spesso l'artralgia, soprattutto localizzata alle piccole articolazioni della mano e del polso, sebbene tutte le articolazioni siano a rischio. Si stima che durante la propria vita il 90% degli individui affetti manifesti almeno un episodio di artralgia o mialgia[34]. A differenza dell'artrite reumatoide, l'artrite lupica risulta essere meno debilitante e solitamente non causa seri danni alla cartilagine articolare. Tuttavia meno del 10% dei pazienti sviluppa un'artrite deformante delle mani e dei piedi[34]. È stata suggerita una correlazione tra artrite reumatoide e lupus[35], il quale pare inoltre essere correlato a un maggior rischio di frattura ossea nelle giovani donne[36]. Il LES, inoltre, aumenta il rischio di sviluppare tubercolosi osteoarticolare[37].
Il 50% dei pazienti sviluppa anemia. Piastrinopenia e leucopenia possono essere presenti come segno della malattia o come effetto collaterale della terapia; può essere presente deficit da consumo del sistema del complemento. Può esserci compresenza di sindrome da anticorpi antifosfolipidi[38], un disordine trombotico caratterizzato da autoanticorpi contro i fosfolipidi nel siero. Gli esami di laboratorio rivelano un allungamento paradossale del tempo di tromboplastina parziale, caratteristico normalmente dei disordini emorragici e una ricerca positiva degli anticorpi antifosfolipidi. Di frequente riscontro nel LES sono gli anticorpi anticardiolipina, che possono portare a evidenziare falsi positivi nei test diagnostici per la sifilide[39]. La livedo reticolare, ulteriore possibile manifestazione clinica della malattia, si associa in genere alla positività per anticorpi antifosfolipidi[40].
Nel paziente affetto da LES possono manifestarsi malattie infiammatorie a livello del cuore, quali pericardite, miocardite ed endocardite. L'endocardite in corso di lupus, denominata endocardite di Libman-Sacks, è di origine non infettiva e può coinvolgere le valvole mitrale e tricuspide. In questi pazienti, inoltre, l'aterosclerosi è più frequente ed è caratterizzata da una progressione clinica più rapida[41][42][43]. L'infiammazione dei polmoni e della pleura può invece essere causa di pleurite, versamento pleurico, pneumopatia cronica interstiziale, ipertensione polmonare, embolia polmonare, ed emorragie[4][44].
A livello renale, spesso, le uniche alterazioni presenti sono ematuria o proteinuria asintomatiche. Esse possono costituire la prima o l'unica manifestazione della nefrite lupica, ovvero il quadro clinico e patologico causato dal LES a livello renale. La nefrite si manifesta in una proporzione variabile dal 30 a 90% dei pazienti nei vari studi; tuttavia anomalie urinarie, come proteinuria e microematuria, sono presenti nel 50% dei pazienti già al momento della diagnosi e nel 75% dei pazienti nel corso della malattia[45]. La nefrite lupica può portare a insufficienza renale acuta o cronica[4]. Gli aspetti istologici sono estremamente variegati, potendo simulare molte glomerulonefriti primitive come la glomerulosclerosi segmentaria e focale e la glomerulonefrite membranosa. La classificazione attualmente utilizzata è quella proposta nel 2004 da un gruppo internazionale di nefrologi e patologi[46].
La clinica neurologica e psichiatrica contribuisce in modo significativo alla prognosi della malattia[47] e per questo viene studiata con il fine di ridurne morbilità e mortalità[47]. Tali manifestazioni vengono definite "lupus eritematoso sistemico neuropsichiatrico" (dall'inglese "neuropsychiatric systematic lupus erythematosus" o "NPSLE") e sono spesso caratterizzate da un grave danno alla barriera emato-encefalica. L'American College of Rheumatology ha descritto 19 sindromi neuropsichiatriche che possono essere presenti in pazienti affetti da lupus[48], la cui diagnosi è estremamente difficile, per l'ampia variabilità di presentazioni cliniche, che possono essere scambiate come segno di malattie infettive o ictus[49]. La più comune è la cefalea[50], sebbene l'esistenza di una specifica cefalea lupica e l'approccio terapeutico rimangano dibattuti[51]. Altre manifestazioni comuni sono: delirio, disturbi dell'umore, malattie cerebrovascolari[50], convulsioni, polineuropatia[50], ansia, psicosi e disturbi della personalità[52]. Raramente può presentarsi ipertensione endocranica, con papilledema, cefalea e paralisi del nervo abducente, in assenza di lesioni occupanti spazio e di idrocefalo e con analisi del liquido cefalorachidiano nella norma[53]. Raramente si possono presentare sindrome di Guillain-Barré, meningite asettica, neuropatia autonomica, mononeuropatia, disordini del movimento (soprattutto corea) e miastenia gravis. Una sindrome depressiva viene riscontrata nel 60% delle donne affette dalla malattia[54].
Il lupus è associato a un aumentato rischio di aborto spontaneo e il tasso di gravidanze a termine con neonati vivi è stato stimato al 72%[55]. La prognosi è peggiore per le donne che sviluppano la malattia durante la gravidanza rispetto a quelle già precedentemente malate[56]. Il lupus neonatale è un'entità clinica caratterizzata dalla presenza di sintomi correlati a LES in un neonato da madre affetta, consistenti tipicamente in un rash simile a quello del lupus discoide. Talvolta si manifesta con epatosplenomegalia e blocco elettrico del cuore[57]. Il lupus neonatale è generalmente benigno e autolimitante[57].
Le lesioni istologiche sono presenti in tutti gli organi del corpo umano, tuttavia sono le lesioni renali e cutanee a godere della maggior importanza diagnostica e prognostica[58].
La nefrite lupica è suddivisa in sei stadi istologici, secondo la classificazione dell'OMS del 1982, poi aggiornata nel 1995[59].
| Grado | Descrizione |
|---|---|
| I | Biopsia renale normale alla microscopia ottica; presenza di depositi di immunoglobuline all'immunofluorescenza |
| II | Al microscopio ottico si nota un aumento della matrice mesangiale, come conseguenza del deposito di immunoglobuline e proteine del complemento |
| III | Presenza di lesioni in meno del 50% dei glomeruli |
| IV | Presenza di lesioni in più del 50% dei glomeruli |
| V | Assenza di quadri proliferativi, ma presenza di lesioni delle membrane di filtrazione, in un quadro di sindrome nefrosica |
| VI | Stadio terminale, caratterizzato da riduzione del numero di glomeruli e rapida progressione verso l'insufficienza renale cronica |

Le biopsie cutanee mostrano depositi di immunoglobuline a livello della giunzione dermo-epidermica sia della cute affetta, sia di quella sana. Nella cute affetta sono presenti inoltre: linfociti T, nella giunzione e intorno alle strutture vascolari, lesioni dei cheratinociti di tipo ipercheratosiche e paracheratosiche e edema e necrosi della giunzione[4][44][58].
I vasi mostrano alterazioni classiche delle vasculiti con necrosi fibrinoide, non specifiche per il lupus in quanto presenti anche in altre connettiviti[44]. Anche la biopsia dei linfonodi mostra un'infiammazione cronica del tutto aspecifica[4]. Le articolazioni possono mostrare una sinovite con aree di iperplasia e di necrosi fibrinoide[58].
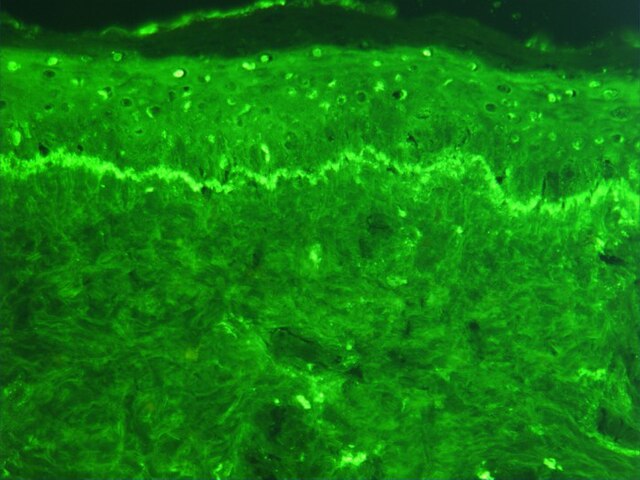

La rilevazione degli anticorpi antinucleo (ANA) e contro gli antigeni nucleari estraibili (ENA) sono test sierologici utilizzati per la diagnosi di lupus. Il metodo più utilizzato è l'immunofluorescenza indiretta.
Gli ANA risultano positivi in molte malattie del connettivo e autoimmuni e persino in soggetti sani. Tra questi si distinguono gli anticorpi contro il DNA a doppia elica (anti-dsDNA) e a singola elica (anti-ssDNA)[60]. Gli anti-dsDNA sono molto specifici per il LES, essendo presenti nel 70% dei casi e solo nello 0.5% dei soggetti sani[2], e il loro titolo riflette spesso l'attività della malattia[2].
Tra gli ENA risultano positivi gli anticorpi anti-Smith (anti-LSm) e quelli contro gli istoni (anti-istone), questi ultimi presenti soprattutto nel lupus da farmaci. Altri autoanticorpi presenti sono gli anti-U1 RNP, che sono presenti anche nella sclerodermia, gli anti-SS-A (o anti-Ro) e gli anti-SS-B (o anti-La), presenti anche nella sindrome di Sjögren. La presenza di questi ultimi due è un fattore di rischio specifico per il blocco elettrico del cuore nel lupus neonatale[61].
Altri esami diagnostici effettuati per il sospetto di lupus sono i livelli delle proteine del complemento (se bassi suggeriscono un'aumentata attività immunitaria), i test di funzionalità epatica e renale, l'esame emocromocitometrico con formula leucocitaria e i valori degli elettroliti.
La presenza di cellule LE è stata lungamente utilizzata per la diagnosi, ma è caduto in disuso come criterio diagnostico in quanto rilevabile solo nel 50–75% dei casi di LES, ma presente anche nei pazienti con artrite reumatoide, sclerodermia e sensibilità ai farmaci, assumendo un significato puramente storico[62].
I criteri diagnostici descritti dall'American College of Rheumatology (ACR) sono stati descritti nel 1982[63] e rivisti nel 1997[64]. Tali criteri non sono stati creati per la diagnosi individuale, bensì per valutare l'inserimento negli studi clinici, con la presenza di almeno 4 di essi simultaneamente o consequenzialmente in due separate verifiche.
| Segno clinico | Sensibilità | Specificità |
|---|---|---|
| Eritema a farfalla | 57% | 96% |
| Rash discoide | 18% | 99% |
| Sierosite (pleurite e/o pericardite[66]) | 56% | 86% |
| Ulcere orali o nasofaringee | 27% | 96% |
| Artrite non erosiva ad almeno due articolazioni con dolorabilità, gonfiore o versamento | 86% | 37% |
| Fotosensibilità | 43% | 96% |
| Disordini ematologici come anemia emolitica, leucopenia, linfocitopenia o trombocitopenia non causati da farmaci | 59% | 89% |
| Interessamento renale, in presenza di una proteinuria superiore a 0.5 g al giorno o di cilindri all'esame microscopico | 51% | 95% |
| Presenza di anticorpi antinucleo (ANA) | 99% | 49% |
| Presenza di anticorpi anti-ds DNA o anti-Sm o antifosfolipidi o falsa positività a test sierologico per sifilide | 85% | 93% |
| Interessamento del sistema nervoso (convulsioni e/o psicosi) | 20% | 98% |
Alcuni individui, soprattutto quelli con sindrome da anticorpi antifosfolipidi, possono essere affetti da LES anche senza positività a 4 dei criteri; inoltre il lupus può presentarsi con entità cliniche non presenti nella lista precedente[67][68][69]. Per la diagnosi individuale sono stati proposti criteri alternativi[70] o si è pensato a una diversa interpretazione dei criteri precedenti, diagnosticando il LES in individui con compresenza di eritema a farfalla e disordini immunologici (sensibilità del 92% e specificità del 92%) o portando a sei il numero di criteri positivi richiesti (sensibilità del 97% e specificità del 95%)[65].
Il trattamento del LES consiste nella prevenzione delle riacutizzazioni e nella riduzione della loro durata ed entità quando si presentano; le forme lievi o remittenti possono non necessitare di alcun trattamento. Questo include l'uso di farmaci antinfiammatori, come FANS o corticosteroidi, e di farmaci antimalarici. In certi stadi della nefrite lupica, come nella proliferativa diffusa, è necessario utilizzare chemioterapici come ciclofosfamide, micofenolato mofetile o tacrolimus.

L'idrossiclorochina (HCQ) è stata approvata nella terapia del lupus dalla FDA nel 1955[71], mentre molti altri farmaci sono utilizzati nel trattamento secondo indicazioni Off-label. Nel marzo del 2011 è stato approvato l'utilizzo del belimumab, un anticorpo monoclonale, per il trattamento del dolore e delle riacutizzazioni del LES[72]; sono inoltre in corso numerosi studi clinici per la sperimentazione di nuovi farmaci e nuovi schemi terapeutici[73]. È stato inoltre proposto l'utilizzo del deidroepiandrosterone (DHEA) per il trattamento del LES lieve-moderato e una sperimentazione è in corso all'Università di Stanford[74][75].
I farmaci antireumatici modificanti la malattia vengono utilizzati nella prevenzione degli episodi di riacutizzazione, della progressione della malattia e per ridurre l'uso di farmaci steroidei. Quando si manifesta la riacutizzazione questa viene trattata tramite corticosteroidi, tuttavia questi non sono esenti da effetti collaterali: i pazienti trattati possono sviluppare sindrome di Cushing iatrogena, diabete mellito, osteoporosi e, a lungo termine, ipertensione e cataratta. I farmaci normalmente utilizzati sono antimalarici, come l'idrossiclorochina, e immunosoppressori, come il metotrexato e l'azatioprina.
L'uso dell'idrossiclorochina è indicato per le manifestazioni cutanee e articolari del LES. È caratterizzata da una bassa incidenza di effetti collaterali e garantisce un aumento della sopravvivenza degli individui affetti[71].
La ciclofosfamide è utilizzata nelle glomerulonefriti gravi e nel danno d'organo. Il micofenolato è anch'esso utilizzato nel trattamento della nefrite lupica, ma fuori dalle indicazioni approvate; sembra possa essere associato a difetti neonatali quando utilizzato in donne gravide[76]. Il trapianto renale rappresenta, invece, il trattamento di scelta per i pazienti con malattia renale cronica, una delle complicanze della nefrite lupica presente in fino al 30% dei pazienti[77]. Data la possibile presenza di comorbilità, tali pazienti devono essere sottoposti a un adeguato screening cardiovascolare prima del trapianto; devono inoltre essere valutati gli anticorpi antifosfolipidi, possibili responsabili di trombosi nel rene trapiantato. Il rischio di recidiva della nefrite lupica nei trapiantati è compreso tra il 2 e il 30%, mentre il rigetto è raro se i pazienti sono sottoposti ad un adeguato regime immunosoppressivo[78].
Un gran numero di malati di LES sviluppano dolore cronico secondariamente alla malattia e vengono trattati tramite farmaci analgesici. I FANS non garantiscono una risposta efficiente e costante, e i farmaci più potenti, come indometacina e diclofenac sono controindicati in quanto aumentano il rischio di insufficienza renale e cardiaca[71].
La somministrazione endovenosa di immunoglobuline (IVIG) può essere utilizzata per controllare il coinvolgimento degli organi e le vasculiti. Si ritiene che riduca la produzione di anticorpi e promuova la rimozione degli immunocomplessi dai tessuti, tuttavia il meccanismo d'azione non è stato ancora chiarito[79]. A differenza di corticosteroidi e immunosoppressori, le immunoglobuline endovena non sopprimono il sistema immune, quindi riducono il rischio di infezioni opportunistiche[80].
La sindrome da anticorpi antifosfolipidi è correlata con l'esordio dei sintomi neurologici del LES e si manifesta con episodi trombotici ed embolici[67], talvolta a livello cerebrale con ictus. In caso di sospetto è indicata l'esecuzione di una TC o di una RM cerebrali e, nel caso di conferma, è necessario instaurare una terapia anticoagulante. Sono spesso utilizzate a questo proposito terapie a base di acido acetilsalicilico a basso dosaggio e, in caso di trombosi, terapia anticoagulante orale a base di warfarin[81].
Il lupus eritematoso sistemico è una malattia considerata incurabile, ma ben trattabile. Negli anni cinquanta la maggior parte delle persone con diagnosi di lupus sopravviveva meno di cinque anni; il miglioramento della diagnostica e della terapia ha aumentato drasticamente la sopravvivenza, tanto che più del 90% dei pazienti sopravvive per più di dieci anni, e molti con una qualità di vita buona e un decorso relativamente asintomatico. Questa statistica si riferisce agli studi clinici documentati, e non rappresenta un dato medio di sopravvivenza, tanto che la maggioranza dei pazienti può aspettarsi di vivere una quantità di anni nella media della popolazione sana[82].
La prognosi è generalmente peggiore in uomini e bambini; inoltre, qualora i sintomi si presentino dopo i 60 anni, la malattia tende ad avere un decorso benigno. La mortalità precoce, entro i cinque anni, è dovuta a insufficienze d'organo e a infezioni opportunistiche, che possono essere evitate da una diagnosi e un trattamento precoci. Il tasso di mortalità negli stadi avanzati è cinque volte quello della popolazione sana, soprattutto per cause cardiovascolari secondarie a terapia corticosteroidea[71].
Per ridurre il rischio di accidenti cardiovascolari, è necessaria la prevenzione e il trattamento aggressivo di ipertensione arteriosa e ipercolesterolemia. Gli steroidi devono essere utilizzati al dosaggio più basso e per il minor tempo possibile, mentre gli altri farmaci sintomatici devono essere utilizzati ogni volta sia possibile[71]. Ipercreatininemia, ipertensione, sindrome nefrosica, anemia e ipoalbuminemia sono fattori prognostici negativi[83].
Gli anticorpi antinucleo sono il test di screening più sensibile per la diagnosi, mentre gli anti-Sm sono i più specifici. Gli anti-dsDNA sono abbastanza specifici e fluttuano spesso in correlazione con lo stato di attività della malattia; possono quindi essere utilizzati per valutare indicativamente le riacutizzazioni della malattia e la risposta alla terapia[84].
Il lupus eritematoso sistemico non è stato ancora studiato abbastanza da poterne descrivere la prevenzione, tuttavia, una volta sviluppata la malattia, la prevenzione degli episodi acuti può migliorare la qualità di vita. I segnali di allarme di una riacutizzazione includono affaticamento, dolore e malessere addominale, rash cutanei, febbre, cefalea e vertigini[85].
Con l'aumento della sopravvivenza dei malati di lupus, è aumentata l'incidenza di complicanze cardiovascolari, infettive, osteoporotiche e neoplastiche, dovute sia alla malattia, sia al suo trattamento, che devono essere riconosciute monitorate tramite un accurato follow-up[86].
Cambiamenti nello stile di vita sono consigliati per ridurre il rischio di riacutizzazioni e di complicanze del lupus. Evitare la luce solare è il primo cambiamento necessario nei pazienti, in quanto essa è riconosciuta come un fattore esacerbante la malattia, così come lo sono gli effetti dell'affaticamento eccessivo. I farmaci non correlati alla terapia del lupus devono essere somministrati solo se non sono riconosciuti come eventuali fattori causali[12]. La riduzione dei fattori di rischio cardiovascolare incide positivamente sulla prognosi della malattia: in particolare il controllo dell'ipertensione arteriosa e del diabete e la riduzione del peso corporeo e dei valori di colesterolemia sono correlati a un minor rischio di malattia coronarica[87][88].
Il paziente deve inoltre evitare l'esposizione occupazionale a silice, fitofarmaci e mercurio, che possono peggiorare il decorso della malattia[12].
Mentre la maggior parte dei neonati da madri con lupus sono sani, le donne gravide affette da LES devono essere strettamente monitorate fino al parto. Il lupus neonatale è un'evenienza rara, ma l'identificazione delle madri ad alto rischio di complicanze permette di impostare un trattamento medico sia prima, sia dopo la nascita. Il LES può inoltre riacutizzarsi durante la gravidanza e deve essere prontamente trattato. Le donne gravide con positività degli anticorpi anti-Ro o anti-La spesso necessitano di ecocardiogrammi alla 16ª e 30ª settimana per monitorare il cuore e le strutture vascolari circostanti[85].
La gravidanza deve essere possibilmente programmata per i periodi di remissione della malattia[89] e può essere prevenuta tramite metodi contraccettivi, tra i quali anche i contraccettivi orali[90].
Vista la natura incurabile del lupus, la ricerca scientifica è orientata a investigare possibili cause della malattia e a identificare sia una cura definitiva, sia trattamenti più efficaci nel garantire un'alta qualità di vita nei pazienti. Nuovi farmaci che stanno venendo sperimentati sono l'atacicept e il rigerimod[91] ed è in corso, inoltre, la sperimentazione di un vaccino[92].
In numerose pubblicazioni è discussa l'importanza della presenza di anticorpi localizzati a livello cerebrale e prodotti esclusivamente nei pazienti lupici. Nel siero di tali pazienti è stata notata un'inibizione della proliferazione degli astrociti[93]. Questi sono cellule gliali, presenti a livello cerebrale, che normalmente concorrono a garantire il supporto fisico ai neuroni e a formare la barriera emato-encefalica, provvedendo anche agli scambi di nutrienti ed elettroliti con i neuroni stessi e mantenendo l'omeostasi[94]. Questo studio, basato sullo studio, tramite immunofluorescenza, degli anticorpi anticardiolipina a livello del corpo calloso, ha mostrato come tali anticorpi abbiano un effetto inibitorio sulle cellule cerebrali e facilitino la formazione di trombi, che potrebbero avere un ruolo nella genesi delle manifestazioni neuropsichiatriche del lupus.
La maggior parte delle pubblicazioni si focalizza nello studio dell'integrità della barriera emato-encefalica, considerando che il 20–70% dei pazienti con lupus eritematoso sistemico mostrano segni di un coinvolgimento cerebrale[95]. Tra le metodiche di studio della barriera vengono utilizzate numerose tecniche di imaging biomedico, così come l'analisi del liquido cefalorachidiano prelevato tramite puntura lombare.
Il possibile danno alla barriera emato-encefalica può essere studiato valutando il contenuto di albumina nel tessuto cerebrale. L'albumina è una proteina che può essere trasportata attraverso la barriera tramite proteine di trasporto: qualora la sua concentrazione a livello cerebrale fosse superiore di quella a livello plasmatico, ciò starebbe a significare la presenza di una barriera danneggiata, che potrebbe essere in parte responsabile dell'insorgenza e dell'intensità di manifestazioni cliniche del lupus[96].
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.