Loading AI tools
הפרעה נפשית מוויקיפדיה, האנציקלופדיה החופשית
דיכאון קליני (קרוי גם: דיכאון מז'ורי, הפרעת דיכאון מז'ורית; וכן בשם העברי התקני דיכאון רבא. באנגלית: Major depressive disorder או MDD) הוא הפרעה נפשית, המאופיינת בדפוס נרחב ומתמשך (לפחות שבועיים) של מצב רוח ירוד, שאליו מתלווים הערכה עצמית נמוכה ואובדן עניין והנאה מפעילויות מהנות, חרדה, הפרעות שינה ותיאבון, חוסר מרץ, מחשבות פסימיות בדרגות שונות – עד כדי מחשבות של חוסר טעם לחיים ואובדניות, ירידה בריכוז ובזיכרון, ופגיעה משמעותית בתפקוד. לפעמים מופיע גם בהרגשה של ריקנות וחוסר רגש. אוסף תסמינים זה קיבל את שמו המקצועי, תואר וסווג כהפרעת מצב רוח במהדורה משנת 1980 של ספר האבחנות של האגודה האמריקנית לפסיכיאטריה (ה-DSM).
 | |
| אישה הסובלת מדיכאון | |
| תחום |
פסיכיאטריה |
|---|---|
| גורם |
גנטיקה, גורם סביבתי, בפסקה זו רשומה אחת נוספת שטרם תורגמה |
| גורמי סיכון |
שימוש לרעה בסמים, מצב כרוני, היסטוריה משפחתית |
| תסמינים |
depressive syndrome |
| טיפול |
|
| קישורים ומאגרי מידע | |
| eMedicine | article/286759 |
| DiseasesDB | 3589 |
| MeSH | D003865 |
| MedlinePlus | 003213 |
| OMIM | 608516 |
| סיווגים | |
| DSM-5 | Major Depressive Disorder 296.21-296.30 |
| ICD-10 | F32, F33 |
| ICD-11 |
6A70 |
אבחון דיכאון קליני מתבסס על חוויית המטופל לפי דיווחו העצמי, התנהגותו לפי דיווח קרובי משפחה או חברים, ובדיקת מצב פסיכיאטרי על ידי איש מקצוע. אין בדיקת מעבדה המאבחנת דיכאון קליני, עם זאת כאשר החולה סובל מהתסמינים במשך תקופה של שבועיים או יותר רופאים נוהגים לערוך בדיקות כדי לשלול מצבים פיזיים שעלולים לגרום לתסמינים דומים. דיכאון יכול להופיע בכל גיל, אך הזמן השכיח ביותר להופעה ראשונית של תסמיני דיכאון קליני הוא בגילאי ה-20; נשים לוקות בדיכאון פי 2 יותר מאשר גברים.[1]ברוב המקרים יש מופע נוסף בגיל מבוגר יותר.[2] דיכאון מופיע בקרב 15-20% מהאוכלוסייה. מחלה זו שכיחה כיום בקרב צעירים יותר מבעבר.[3]
דיכאון קליני הוא מצב משתק רגשית המשפיע לרעה על מגוון תחומים בחיי האדם כגון משפחה, עבודה ולימודים, הרגלי אכילה ושינה, ובריאות כללית. מהלך ההפרעה מתאפיין בתקופות דיכאוניות הנקראות התלקחויות (אפיזודות), ומשתנה ממקרים של התלקחות בודדת הנמשכת שבועות ספורים ואינה חוזרת ועד למקרים של הפרעה הקיימת כל החיים עם התלקחויות דיכאוניות חוזרות ונשנות. לאנשים מדוכאים תוחלת חיים קצרה מהממוצע, בין השאר עקב אובדנות ורגישות גבוהה יותר למחלות מסוימות כגון מחלות לב. ממחקרים על אוכלוסיית ארצות הברית עולה כי כ-3.4% מהלוקים בדיכאון קליני מתאבדים, ועד 60% מהמתאבדים סבלו מדיכאון קליני או הפרעת מצב רוח אחרת.[4] הסובלים מדיכאון עלולים להיות מתוייגים חברתית בגלל תמונת המחלה, קשיי התפקוד, האבחנה והטיפול התרופתי.
הבנת הדיכאון והגורמים לו התקדמה רבות במשך השנים, עם זאת עדיין אין ההבנה שלמה והיבטים מסוימים של הדיכאון מהווים נושא לדיון ומחקר. בין השאר הוצעו הסברים מתחום הפסיכולוגיה, פסיכו-סוציולוגיה, תורשה, אבולוציה וביולוגיה. צריכת סמים ואלכוהול עלולה לגרום או להחריף תסמיני דיכאון בטווח הארוך. טיפולים פסיכולוגיים לדיכאון מתבססים על תאוריות של האישיות, תקשורת בין-אישית ולמידה. תאוריות ביולוגיות מתמקדות בעיקר בקשר בין דיכאון למוליכים העצביים סרוטונין, נוראדרנלין ודופמין, המעורבים בתקשורת בין תאי העצב, ובפעילות מערכת החיסון.

לדיכאון קליני יש השפעה משמעותית על קשרי משפחה וקשרים אישיים, חיים במסגרת עבודה או לימודים, הרגלי אכילה ושינה, ובריאות כללית.[5] רמת הפגיעה הניכרת בתפקוד וברווחה אצל אנשים עם דיכאון דומה לזו שיש למחלות כרוניות כמו סוכרת.[6]
במהלך התלקחות דיכאונית אדם יפגין מצב רוח ירוד מאוד המשפיע על כל היבטי החיים או על חלקם, חוסר יכולת לחוש הנאה מפעילויות שהיו מקור הנאה בעבר. כמו כן אדם מדוכא עלול להרהר ולעסוק באופן כפייתי - או בחשיבה רומנטיבית - במחשבות ורגשות של חוסר ערך, אשמה וחרטה ללא סיבה הגיונית, חוסר אונים, יאוש ושנאה עצמית.[7] במקרים חמורים עלולים להופיע תסמינים פסיכוטיים,[8] הכוללים מחשבות שווא, או נדיר יותר, הזיות, בדרך כלל לא נעימות. תסמינים נוספים של דיכאון הם יכולות זיכרון וריכוז נמוכים (במיוחד בסוגים הכוללים תסמיני מלנכוליה או פסיכוזה),[9] רתיעה ממצבים ופעילויות חברתיות, חשק מיני ירוד ומחשבות על מוות או אובדנות. אצל הנפגעים מדיכאון נפוצים נדודי שינה, כשהדפוס האופייני הוא של התעוררות מוקדם מהרגיל עם קושי להרדם שוב.[10] מנגד קיימים מקרים של שנת יתר.[10] נוגדי דיכאון עלולים גם הם לגרום לנדודי שינה כתוצאה מהשפעתם הממריצה.[11]
אנשים הנמצאים בדיכאון מדווחים רבות על מגוון רחב של תסמינים פיזיים כגון עייפות, כאבי ראש ובעיות עיכול. לפי ארגון הבריאות העולמי, מבין הקריטריונים לדיכאון, בעיות פיזיות הן התלונות הנפוצות ביותר במדינות מתפתחות.[12] לעיתים קרובות יש תיאבון מופחת וכתוצאה מכך ירידה במשקל, עם זאת יש גם מקרים של תיאבון מוגבר ולכן עלייה במשקל.[7] בנוסף הפן הגופני-פיזיולוגי, מאובחן בהאטה בדיבור ובתנועה, כאבים בלתי מוסברים, חוסר אנרגיה וגם הפרעות בדפוסי השינה - כנדודי שינה והתעוררות בשעות הבוקר המוקדמות (קופת חולים מכבי, 2009).
משפחה וחברים יכולים לשים לב לשינוי בהתנהגות; חוסר רוגע והתנהגות נסערת או לחלופין חוסר מרץ ותגובתיות חלשה.[10] במקרים בהם הדיכאון מופיע בגיל מבוגר יש לעיתים תסמינים קוגניטיביים כגון שכחה,[9] ובולט מהן, איטיות בתגובות.[13] דיכאון קיים לעיתים קרובות במקביל למחלות הנפוצות אצל מבוגרים כמו שבץ מוחי, מחלות כלי דם אחרות, פרקינסון ומחלת ריאות חסימתית כרונית.[14] בחלק מן המקרים יתאפיין דיכאון קליני בשינויים בהתנהלות ובהעדפות הכלכליות.[15]
התסמינים יכולים להשתנות כשמדובר בילדים. דיכאון יכול להתקיים במקביל להפרעות אחרות כתוצאה, כגורם או באופן בלתי תלוי, במקרים אלו התסמינים עלולים להשתנות. הפרעות כגון כאב יכולות להוות סימן לדיכאון או סיבה לדיכאון. דיכאון יכול להיות משני להפרעות נפשיות אחרות, כגון חרדה או יכול לגרום בעצמו לחרדה. כיום, בעידן האינטרנט והסמארטפונים נעשים ניסיונות לאתר סימנים מוקדמים לדיכאון באמצעות פעילות של משתמשים ברשתות החברתיות.[16][17]
לדיכאון סיבות שונות, פיזיות ונפשיות, ביניהן נטייה משפחתית תורשתית, משברים אישיים, קונפליקטים רגשיים חמורים, כעסים ורגשות אשמה מצטברים, חרדות ממושכות, עומס נפשי וסטרס גבוה, גורמים חברתיים-כלכליים כגון עוני, אובדן של אדם קרוב, פרידה קשה, מבנה האישיות, ילדות קשה, ביקורתיות יתר, חוסרים תזונתיים, טראומה נפשית, תאונה פיזית, תופעות לוואי של תרופות ושימוש בסמים ועוד. ברוב הקבוצות האתניות, שכיחות הדיכאון גדולה כפליים בקרב נשים מאשר בקרב גברים. נראה שבקרב יהודים השכיחות בגברים גבוהה יותר, עד כדי שוויון עם הנשים.[18] מחקרים מצביעים על שכיחות גבוהה יותר של דיכאון בקרב בני משפחה של חולי דיכאון. אחוז התאימות בקרב תאומים זהים הוא כ-50 אחוזים, ואחוז התאימות בקרב תאומים לא זהים הוא בין 10 ל-25 אחוזים. עד כה אותרו מספר גנים הקשורים בדיכאון, אך אף אחד מאלו אינו יכול להסביר התפתחות של דיכאון ללא תנאים נוספים.
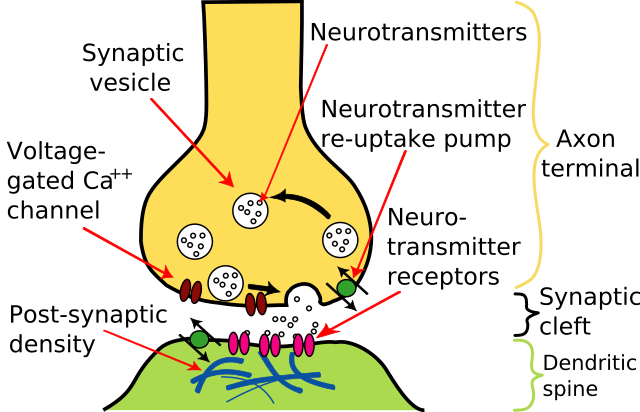
על אף מחקר ענף שנערך בנושא, הפתופיזיולוגיה של דיכאון אינה מובנת די הצורך.
אחת התזות המקובלות ביותר על החוקרים מניחה כי דיכאון נגרם מחוסר איזון ביוכימי במוליכים העצביים נוראדרנלין, סרוטונין ודופאמין במרווחים הסינפטיים שבין תאי העצב במוח. חיסרון של מוליכים עצביים אלו גורם גם לשינוי פיזי, בניוון הדנדריטים שאמורים לקלוט את המוליכים העצביים. שלושת החומרים האלה הם גם המוקד לפעילותן של רוב התרופות נוגדות הדיכאון השימושיות כיום. התרופות נוגדות-הדיכאון פועלות בכמה כיוונים במטרה לשמור על רמה סבירה של מוליכים עצביים אלו במרווח הסינפטי. יש שמנסות לפגוע בתהליך הספיגה החוזרת של המוליכים העצביים בחזרה אל האקסון. יש כאלו החוסמות קולטנים המונעים הפרשה של המוליכים העצביים. התרופות פועלות במלוא תועלתן כשבועיים עד שישה שבועות מרגע נטילתן.
בשנת 2022 התפרסמה סקירה מקיפה של מחקר שנעשה לאורך עשרות שנים בו לא נמצא קשר בין חוסר איזון ביוכימי ברמות של סרוטונין ודיכאון.[19] המאמר מייצג את עמדת רוב המומחים החושבים שדיכאון לא נגרם רק משיבוש בסרוטונין.[20] עם זאת, על אף שהמנגנון טרם הובהר, יעילותן של התרופות להפחתת דיכאון מבוססת למדי.
מחסור בוויטמינים (כגון ויטמין B6 ו-ויטמין B12) וחוסר איזון הורמונלי, בפרט הורמונים הקשורים בציר היפותלמוס-היפופיזה (בלוטת יותרת המוח)-יותרת הכליה (קורטיזול, DHEA ופרגננולון), וכן שינויים ברמות הורמוני בלוטת התריס (תירוקסין ותריודוטירונין) נקשרו אף הם להתפתחות דיכאון. במקרים אלה טיפול הורמונלי יכול לעזור.
דיכאון עשוי להיות תסמין של תסמונת התשישות הכרונית, או של תסמונות אנדוקריניות כמו תת-פעילות של בלוטת המגן, מחסור בהורמון אדרנוקורטיקוטרופי, מחלת קושינג. בנוסף דיכאון עשוי להיות תסמין של פיברומיאלגיה כמו גם סוגים מסוימים של סרטן – כמו סרטן הלבלב.
החל משנות ה-90 נעשו מחקרים רבים שהראו מתאם וקשר בין חוסר ויסות של המערכת החיסונית ודיכאון, כגון רמות גבוהות של ציטוקינים פרו-דלקתיים בדם ובנוזל המוח והשדרה, ירידה בתגובה החיסונית הנרכשת, הבדלים במגוון של סוגי תאים ספציפיים במערכת החיסון, נטייה לאוטואימוניות, פעילות מוגברת של מיקרוגלייה ושינויים חיסוניים אחרים.[21][22] אף על פי שהסיבתיות בקשר בין ממצאים אלה לדיכאון אינה ברורה לחלוטין, הם מעידים כי מנגנוני חיסון יכולים לתרום להיווצרות דיכאון. באופן רגיל, בזמן דלקת או זיהום, פועלים ציטוקינים על המוח וגורמים לסימפטומים התנהגותיים האופייניים למחלה (Sickness behavior), כגון עייפות, בחילה, דיכאון, חוסר תיאבון, בעיות בקשב, חוסר עניין ובעיות קוגניטיביות קלות.[23] התנהגות מחלה זו היא מנגנון אבולוציוני הסתגלותי שקיים גם בחיות, ונועד לארגן את סדרי העדיפויות של הפרט להתמודדות עם פתוגן.[24] אחת ההשערות היא שדיכאון נגרם מחוסר ויסות של המערכת החיסונית הגורם לתחושת מחלה מתמדת[23][25] וכי תרופות הפועלות על מערכת החיסון יכולות להקל על הסימפטומים.[21]
הסבר נוסף לדיכאון הוא דיכוי יתר של אזור ה-MTL במוח על ידי אזור ה-MPFC, וכן פגיעה או צמצום בגודלו של איבר ההיפוקמפוס.
התפתחות דיכאון קשורה לא פעם בסיבות פסיכוסוציאליות כמו אירועי דחק או התעללות בילדות, אירועים טראומטיים חריפים או אובדן של אדם קרוב. מחקרים חדשים מצביעים על קשר בין נטייה גנטית לבין אירועי דחק, כלומר: הסיכון להתפתחות של דיכאון בעקבות אירועי החיים תלוי גם בנטייה הגנטית. אנשים הסובלים מהפרעת קשב, או מהפרעות אישיות כמו הפרעת אישיות גבולית, הפרעה טורדנית-כפייתית או תסמונת בתר חבלתית סובלים מדיכאון בשכיחות גבוהה יותר. מספר תאוריות פסיכואנליטיות להסבר הדיכאון הוצעו על ידי פרויד, אברהמס, קליין ואחרים.
כמו בכל אבחון ברפואה, יש לשלול קודם כל את כל הגורמים הפיזיולוגיים האפשריים העשויים לגרום לבעיה (כלומר גורמים אורגניים "גסים", הפרעות "לא פסיכיאטריות", או בגבול הפסיכיאטריה עם נוירולוגיה). לאחר שנשללו כל האפשרויות, ניתן להניח שהדיכאון נובע מרקע "נפשי" (כלומר מדובר ב"הפרעות פסיכיאטריות", שלהן יש גם כן תשתית ביולוגית מוחית). כיום קיים קושי לאבחן דיכאון בעזרת בדיקות פשוטות ויש צורך בראיון קליני פסיכיאטרי מקיף הכולל מידע ממשפחה וחברים ומבחנים פסיכודינמיים לצורך האבחון המדויק של סוג הדיכאון וחומרתו. עם זאת נערכים מחקרים רבים בתחומי חקר המוח הקשורים לדיכאון בעזרת מכשירי ההדמיה MRI ו-fMRI ובעתיד ייתכן כי ניתן יהיה אף לאבחן דיכאון בבדיקות דם המאפשרות למדוד ריכוזים המעבירים העצביים במוח כגון סרוטונין. לרוב אבחון הדיכאון נקבע על ידי הופעת חלק או רוב התסמינים הבאים, לאורך תקופת זמן של יותר משבועיים:
ממצאים ממחקרים שעשו שימוש בהדמיית fMRI:[26]
ישנן שיטות שונות לטיפול בדיכאון. העיקריות שבהן הן טיפול פסיכולוגי וטיפול תרופתי בנוגדי דיכאון. מטופלים רבים משתמשים בשתי השיטות גם יחד. יעילות ההשפעה של טיפול תרופתי לבד נמצאה מובהקת רק במקרים של דיכאון חמור.[27][28] יש לקחת בחשבון שפעילות התרופות מתחילה כ-2–4 שבועות אחרי תחילת הטיפול ובתקופה זו יש לעיתים קרובות לצרף תרופות להרגעה. אשפוז עלול להיות נחוץ כשמעורבת הזנחה עצמית או סיכון משמעותי לפגיעה עצמית או בזולת וחוסר מערכת תמיכתית ואפשרות להשגחה בבית. לעיתים נדירות מטפלים בנזעי חשמל.
מחקר מטא-אנליזה משנת 2014 בחן 92 מחקרים על קרוב ל-7,000 חולים המאובחנים בדיכאון. בקרב אלה שקיבלו טיפול פסיכולוגי, 62% כבר לא עמדו בקריטריונים לאבחון בסיום הטיפול. עם זאת, גם בקרב חולים שהיו בקבוצת הביקורת, רבים לא היו מאובחנים עם חלוף הזמן (43%) וגם בקרב חולים שהמשיכו את חייהם כרגיל (48%). מכאן עולה שתועלת הטיפול, מעבר לזמן שחולף, אינה גדולה[29] נערך גם מחקר מטא-אנליזה על 52 מחקרים שהשוו שיטות פסיכותרפיה שונות לילדים ומתבגרים הסובלים מדיכאון. במטא-אנליזה נמצא שטיפול בינאישי וטיפול קוגניטיבי-התנהגותי היו אפקטיביים יותר משאר הטיפולים. טיפול במשחק וטיפול פסיכודינמי היו אפקטיביים פחות משאר הטיפולים. יתרה מכך, הם לא היו יותר אפקטיביים מאשר הימצאות ברשימת המתנה.[30]
כאשר הטיפול הפסיכולוגי לא עוזר, ולעיתים במקביל לו, קיימת אפשרות לפנות לפסיכיאטר או לרופא כללי בעל ניסיון, לקבלת תרופות פסיכיאטריות המיועדות להקל על הדיכאון. מציאת התרופה המתאימה והמינון המתאים ביותר למטופל ספציפי היא משימה מורכבת, שעשויה להימשך על פני שבועות עד חודשים.
את הטיפול בדיכאון בדרך כלל מתחילים בימינו עם תרופות מקבוצת SSRI הכוללת את התרופות פלואוקסטין (פרוזאק, פלוטין, פריזמה, אפקטין), פארוקסטין (סרוקסט, פאקסיל, פאקסט), סרטרלין (לוסטראל, סרנאדה, זולופט), ציטאלופרם (ציפרמיל, רסיטל), פלובוקסמין (פבוקסיל, לובוקס), ואסציטלופרם (ציפרלקס). בדרך כלל חולפים כשבועיים עד חודש עד שהשפעת התרופות מסוג זה ניכרת. לתרופות מסוג SSRI יש תופעות לוואי נפוצות בתחילת נטילתן, בהן עצבנות, הפרעות שינה, הפרעות במערכת העיכול, וכאבי-ראש, אך ברוב המקרים הן נעלמות בשימוש מתמשך. תופעה אפשרית בטווח הארוך היא הפרעה בתפקוד המיני, הנפוצה יותר אצל גברים. לפי מנהל המזון והתרופות האמריקאי נמצא קשר בין צריכת תרופות SSRI ודומיהן לבין סיכון מוגבר להוצאה לפועל של מחשבות אובדניות אצל צעירים מתחת לגיל 24. בשנת 2007 פורסמה אזהרה המתריעה על הסיכון בשימוש בהן בחולים מתחת לגיל 24.[32][33] במחקר משנת 2011 נמצא כי שימוש במשככי כאבים מסוג NSAIDs (אדוויל, נורופן, אדקס, איבופרופן, אספירין) עשוי להפחית את הפעילות האנטי-דיכאונית של תרופות ממשפחת ה-SSRI.[34][35]
כאשר הטיפול בתרופות מסוג SSRI אינו מועיל, אפשרות אחרת היא תרופות מקבוצת SNRI כמו ונלפאקסין (אפקסור) ומילנציפרן (איקסל).
במקרים מסוימים ניתן לטפל גם בתרופות מדור ישן יותר עם פחות תופעות לוואי כמו תרופות טריציקליות (למשל, נורטריפטילין (נורטילין) או קלומיפרמין (אנאפרניל) או תרופות טטרציקליות (מפרוטילין, טרזודון, מיאנסרין או בונסרין, ומן הדור החדש יותר – מירטזאפין). מטא-אנליזה מ-2009, שהשוותה 12 נוגדי דיכאון מהדור החדש, הראתה שהן משמעותית יותר אפקטיביות מן השאר.[36][37]
במקרים נדירים יותר ייעשה שימוש בתרופות מסוג מעכבי MAO, כמו נרדיל, פרנט, מרפלן ומובמיד החוסמות את החמצון של המונואמינים (שחלק מהמוליכים העצביים, ובהם סרוטונין ונוראדרנלין, נמנים עליהם), ובכך מעלות את רמתם במרווח הסינפטי. לתרופות אלה תופעות לוואי קשות יותר, בעיקר באינטראקציה עם טירמין, חומר המצוי במאכלים מסוימים וביניהם גבינות מיושנות, נקניקים מעושנים, שוקולד ויין אדום. מטופל שאוכל בזמן הטיפול מאכל המכיל טירמין עלול לחוות עליה קיצונית בלחץ הדם (hypertension crisis). מכיוון שבקבוצה זו ישנן הגבלות דיאטטיות חמורות, תרופות מקבוצה זו ניתנות כיום לעיתים רחוקות, בעיקר כאשר מצבו של המטופל לא משתפר בעקבות נטילת נוגדי דיכאון אחרים.
המענה במקרים של דיכאון קשה, אחרי שכמה נוגדי דיכאון לא הצליחו לטפל בו, יכול להיות שילוב בין מספר תרופות מקבוצות שונות. שילוב של מירטאזאפין עם ונלפאקסין, השיג רמיסיה (הפוגה במחלה. מצב שבו תסמיני המחלה נעלמים באופן חלקי או מלא) אצל 58% מהמטופלים לעומת 25% עם טיפול בפלואוקסטין לבדו. שילוב בין פלואוקסטין למירטאזאפין השיג רמיסיה ב-52% מהמקרים ומירטאזאפין ביחד עם בופרופיון ב-46%.[38]
במקרים שדיכאון הקליני אינו מגיב טוב לטיפול תרופתי ופסיכותרפי ("דיכאון עמיד"), ממליצים על סדרה של טיפולים בנזעי חשמל. הטיפול בנזע חשמלי מביא לשיפור במצב הרוח והיכולות התפקודיות. טיפול בנזעי חשמל יוצר, למעשה, התקף אפילפטי מבוקר הגורם להפרשה של מוליכים עצביים רבים, והשפעות נוספות. הטיפול נעשה בהרדמה מלאה. תופעת לוואי של טיפול חוזר ונשנה בנזע חשמלי היא פגיעה זמנית בזיכרונות מהתקופה המידית שקודמת לטיפול. קיימים בעיקר סיכוני ההרדמה הכללית, כמו בכל התערבות כירורגית. לצד זה, נמשכים המחקרים הקליניים במטרה לשפר את הטיפול.[39]
מלבד שיטות הטיפול המקובלות נחקרו כמה טיפולים חדשניים. כמו כן, נחקרה ההשפעה שיש לפעילויות מסוימות על תסמיני הדיכאון.
אדם בן 18 ומעלה שנקבעו לו 40% נכות רפואית על ידי המוסד לביטוח לאומי בעקבות הפרעה נפשית זכאי לקבל שירותי סל שיקום.[45]
הדיכאון היא אחת ממחלות הנפש הנפוצות יותר, ותופעת הדיכאון היא כלל עולמית (הממוצע העולמי עומד על 4.4%), כאשר שיעור הסובלים ממנה משתנה ממדינה למדינה. בישראל סובלים מהתופעה כ-5.5% מהאוכלוסייה (6.9% בקרב נשים לעומת 4.1% בקרב גברים). שיעור הנשים הלוקות בדיכאון בקרב אוכלוסייה כללית כפול מאשר גברים.[46] לעומת זאת, על פי מחקר שעשו מירנה וייסמן ועמיתיה, נמצא כי בקרב היהודים שיעור הנשים הלוקות בדיכאון דומה לאלו שאינן יהודיות, לעומת אחוז הגברים היהודים הלוקים בדיכאון הכפול מגברים שאינם יהודיים, ודומה לאחוז הנשים היהודיות.[47]
מספר מחקרים רחבי-היקף מראים כי שיעורי הדיכאון גברו בעולם בעשורים האחרונים, וכ-16% מכלל האוכלוסייה יסבלו מדיכאון במהלך חייהם.[48] בנוסף, בדורות האחרונים נפוץ הדיכאון בגילאים צעירים יותר. החוקרים הציעו סיבות רבות לממצאים אלו, למשל שינויים במבנה המשפחה, אורבניזציה, וההפחתה בהשפעות תרבותיות ודתיות. עוד נמצא, כי התופעה שכיחה יותר בקרב אנשים שחיים ללא בני זוג. נשים סובלות מדיכאון בשיעור כפול מזה של גברים, ככל הנראה בשל הבדלים פיזיולוגיים והורמונליים. נמצא כי הדיכאון מתבטא בקרב נשים בעיקר בתחושות חוסר אונים והעדר תקווה, ואילו בקרב הגברים בתחושות רוגז ועצבנות - ובשל כך ישנו קושי באבחון.
אצל ילדים תופעת הדיכאון איננה נפוצה וגם אם יש חשש לדיכאון, קשה לאבחן אותו. ההתנהגות המשתנה אצל ילדים גורמת לחוסר ודאות האם זהו דיכאון או משבר קטן וטבעי שחולף. אצל מתבגרים לעומת זאת, בגלל קשיי גיל העשרה והשינויים החלים עליהם, תופעת הדיכאון במגמת עלייה. כמו אצל המתבגרים, גם הזקנים לוקים בהפרעה באופן שכיח בשל העובדה שהם נמצאים בחלק האחרון של חייהם, דבר שיכול להוביל לעיסוק מוגבר במוות ובדכדוך מתמשך.
הדיכאון הקליני מהווה גורם ראשוני לנכות בארצות הברית ובמספר מדינות נוספות. לפי ארגון הבריאות העולמי, התחזית היא שעד שנת 2020 הדיכאון יהפך לסיבה השנייה בעולם לנכות, אחרי מחלות הלב.[49]
כ-60% מניסיונות ההתאבדות נובעים מדיכאון, כאשר מתוכם 15% מתים.
על פי נתוני 2009 קצת פחות מעשרה אחוז פיתחו הפרעת דיכאון לאורך החיים. שיעור האבחנה השנתי עומד על כ-6%.[50]

הדיכאון הוא הפרעה נפשית הידועה מימי קדם. בימי התנ"ך האמינו שהגורם לו הוא רוח רעה התוקפת את האדם מבחוץ. לטענות מסוימות, דמות מקראית מפורסמת שלקתה בו היא שאול המלך, שכדי להקל עליו ניגנו לפניו בכינור.[51]
בעקבות היפוקרטס היווני, "אבי הרפואה המערבית", אשר קבע כי חולאי הגוף נובעים מחוסר איזון בין המרות שבגוף, הוענק לדיכאון השם "מלנכוליה" (מרה שחורה), כיוון שהאמין שהסיבה לה היא התגברות כמות המרה השחורה בגוף האדם הדיכאוני. אחד הטיפולים הנפוצים לשיטתם של היוונים היה באמצעות הקזת דם, שהייתה אמורה לאזן את מינונה של המרה השחורה בגוף החולה. קלאודיוס גלנוס, רופא יווני בחצר רומא, סבר כי הטיפול צריך להיות באמצעות שחרור נוזלים מיניים במעשה האהבה.

בימי הביניים נפוצה באירופה הנוצרית האמונה כי מקורו של הדיכאון בשד שנכנס לגופו של האדם וגורם לו לעצבות ואדישות, והתופעה נחשבה לחטא חמור שדינו גיהנום. בעקבותיהם תיאר דנטה אליגיירי בקומדיה האלוהית את מיקום ומצבם של אלו שנפלו לחטא העצלות (במעגל החמישי טבולים עמוק בנהר סטיקס). היו אף שידעו לנקוט בשמו של השד שבחר להטריד את החוטאים הללו כ"בלפגור" (שיש המזהים אותו עם בעל פעור התנכ"י). בתקופה זו היו נפוצים בנצרות טקסים של "גירוש שדים" כחלק מתהליך הריפוי של אלו שחטאו ב"חטא העצלות". במאה ה-12, הרמב"ם, שהתייחס לנושא בהרחבה בספר "הנהגת הבריאות", שנכתב למלך נור א-דין עלי שסבל כנראה מהתקפי דיכאון, המליץ למי שסובל ממרה שחורה "לשמוע ניגונים ומיני זמר, ולטייל בגנים ובניינים נאים, וחברת צורות יפות ודברים המרחיבים את הנפש" (שמונה פרקים, פרק חמישי).
הפוריטנים החלוצים והחרוצים בארצות הברית שהעלו על נס את ערך העבודה, התייחסו למחלה זאת כאל חטא חמור, ודנו לעונשים שונים את הלוקים בה, למשל בכבילה לסד. רק לאחר שאשתו של קוטון מת'ר, כומר פוריטני חשוב לקתה בדיכאון, היחס לחוטאים בחטא העצלות התרכך, ושורבבה אליו גם חמלה ונטייה לראות בו מחלה ולא חטא. בסוף המאה ה-19 היו מספר רופאים שהאמינו כי השתלה של אשכי קופים יכולה לשפר את מצבו הרפואי של אדם שלקה בדיכאון, והיה אף מטפל אמריקני, ג'ון ר. ברינקלי (שלבסוף התגלה כשרלטן), שהשתיל במטופליו אשכי עזים.
בתחילת המאה ה-20 כתב זיגמונד פרויד מאמר בנושא, שהפך לאחד מאבני הדרך בפסיכולוגיה בשם "אבל ומלנכוליה", ובו אפיונים של הפרעה נפשית זו כפי שאנו מבינים אותה כיום.
טיפול
סרטונים ופודקאסטים
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.