神経ブロック
ウィキペディアから
神経ブロック(しんけいぶろっく、英: Nerve block or regional nerve blockade)とは、神経に沿って伝わる生体の信号を局所麻酔薬等を用いて意図的に遮断(ブロック)することである。多くの場合、痛みの緩和を目的とする。伝達麻酔(英: conduction anesthesia)[注釈 1]と表記されることもある。
概要
要約
視点
神経ブロック(英: nerve block)は、局所麻酔薬を神経付近に注射することである。効果時間は通常数時間から数日の短期間のブロックである。広義の局所麻酔の一種であるが、浸潤麻酔(狭義の局所麻酔)との違いは、神経ブロックは効果範囲が広く、麻酔薬の注射部位から遠く離れた部位がブロックされることである。例えば、腕神経叢ブロックでは頸部に注射されるが、手先にまで効果が及ぶ。神経ブロックの概念には、硬膜外麻酔や脊髄くも膜下麻酔が含まれることもある[1]。これらの総称は専門的には、区域麻酔(英: regional anesthesia or regional block)と呼ばれる[2][3]。
神経ブロックは手術時の麻酔に行われる他に、様々な神経痛に対する鎮痛目的でもよく行われる。この場合は、ステロイドも用いられる。
神経ブロックの対象は、直接的な鎮痛を目的とした感覚神経だけではなく、星状神経節などの交感神経節であることもある[4]。これは、交感神経遮断による血行改善効果による、慢性疼痛の鎮痛を期待して行われるものであり、交感神経ブロックと呼ばれる[4]。交感神経ブロックは血行改善効果により、閉塞性動脈硬化症などの末梢血管障害や多汗症に行われることもある。
神経ブロックは歯科でも行われ、例えば、下の歯の処置のために下顎神経が対象となる。
鎮痛ではなく、運動麻痺を主目的とするブロックもあり、その一つは経尿道的膀胱腫瘍切除術において行われる閉鎖神経ブロックである。
神経破壊ブロック(英: Neurolytic block)は、主として化学物質や熱によって神経線維[注釈 2]を意図的に一時的に変性させるもので、数週間、数ヶ月、または永続的に持続するブロックを生じさせることができる。このブロックは痛みの原因の根治が期待できない病態、例えば癌性疼痛に対してよく行われる。
神経ブロックに必須の薬剤は局所麻酔薬である。1855年にドイツの化学者フリードリッヒ・ゲッケがコカからコカインを単離したものの、当時はコカインには覚醒作用しか知られていなかった。1884年にコカインの麻酔作用を証明したのはオーストリアの眼科医カール・コラーである。翌年、最初の神経ブロックが、アメリカの外科医ウィリアム・スチュワート・ハルステッドによって、下顎、そして腕の神経に対して行われたが、皮膚を切開して神経そのものにコカインを塗る必要があった。最初の経皮的(皮膚を切開せず、注射による)神経ブロックは、1911年にドイツの外科医ディートリヒ・クーレンカンプ (1880 - 1967)が行った。神経は体表からは見えないため、体表の目印(解剖学的ランドマークと呼ばれる)を参考に、多くの神経ブロックがいわば手探りで行われる状況が100年近く続いたが、21世紀になってから超音波診断装置の普及により、針や神経が「見える」ようになり、神経ブロックの確実性や安全性は向上した。また、コカインは毒性や依存性など、多くの問題を抱えていたため、様々な局所麻酔薬が化学合成され、ロピバカインやレボブピバカインなど、低毒性で依存性のない局所麻酔薬がとってかわった。
麻酔法の分類における神経ブロックの位置付け
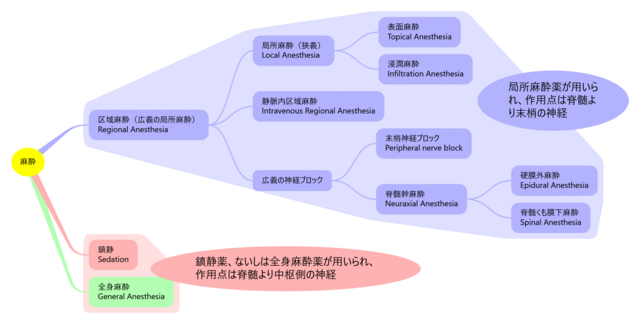
局所麻酔薬(英: local anesthetic)を用いて体の一部から痛みを遮断することを、一般に区域麻酔(英: regional anesthesia)と呼ぶ。区域麻酔は以下の3種に大別される。
- 組織そのものに注射するもの
- 四肢の患部の静脈に注射するもの
- 患部の感覚を脳に伝達する神経幹の周りに注射するもの
1は浸潤麻酔ないしは表面麻酔であり、狭義の局所麻酔に分類される。2は静脈内区域麻酔であり、これは局所麻酔薬を腕(または脚)の駆血後の静脈に注射し、そこから神経線維や神経終末に拡散させることで、当該四肢の麻酔を可能にするものである[5]。3は広義の神経ブロック(英: nerve block)と呼ばれ、さらに末梢神経ブロック(peripheral nerve block、狭義の神経ブロック)と脊髄幹ブロック(neuraxial block、脊髄くも膜下麻酔や硬膜外麻酔などの脊髄に近い局所麻酔))に分けられる[6]。局所麻酔(英: local anesthesia)は広義には区域麻酔と同義であり、狭義には浸潤麻酔と表面麻酔を意味するが、厳密に区別して記載されていないことも多い。本項では、脊髄幹ブロックを含まない狭義の神経ブロックを中心に記述する。
→「区域麻酔」も参照
適応
要約
視点
局所浸潤麻酔は原理上、鎮痛の範囲は麻酔薬の注射部位周辺に限られるが、神経ブロックの場合は注射部位から相当離れた部位が広範囲に鎮痛される。例えば、腕神経叢ブロックの鎖骨上アプローチでは、前腕が鎮痛される[7]。
神経ブロックは、急性や慢性の痛みの治療や手術中の麻酔など、さまざまな適応で行われる。神経ブロックには様々な種類があり、手術や痛みの部位によって、ブロックが行われる部位は異なる。ブロックによる痛みの軽減は、手術中だけでなく術後まで持続する。そのため、痛みのコントロールに必要なオピオイドの量を減らすことができる[8]。神経ブロックの利点は、全身麻酔よりも回復が早いこと、気管挿管を行わずに監視下麻酔管理(Monitored Anesthesia Care: MAC)を行えること、術後の痛みがずっと少ないことである[9]。
神経ブロックは、大きな手術の後に、持続的に注入する方法としても用いられており、神経ブロックは、より中枢側の神経を対象に麻酔薬が投与される硬膜外麻酔や脊髄くも膜下麻酔と比較して、神経学的合併症のリスクとの関連も低いとされる[10]。
また、交感神経節をターゲットとした神経ブロックは、血管拡張作用による血行改善効果により、間接的に慢性疼痛を改善したり[4]、各種血行障害や自律神経の異常による多汗症に対しても奏功することがある[11]。
手術
神経ブロックにより、理論的には身体の大半の部位に麻酔をかけることができる。しかし、一般に臨床的に使用されているのは、限られた数の手技のみである。患者の快適さと手術の容易さのために、神経ブロックを全身麻酔または鎮静と併用することもある。しかし、多くの麻酔科医、外科医、患者、看護師は、主要な手術は全身麻酔よりも局所麻酔で行う方が安全であると考えている[12]。神経ブロックで行われる代表的な手術は以下の通りである。
急性痛
急性痛は、外傷、手術、感染症、血行障害など、組織が傷害を受けた際に発生することがある。医療現場では、その生理的警告機能が不要になった時点で痛みを緩和することが望まれる。多くの急性の痛みは、大抵は鎮痛剤を用いて管理することができる。しかし、優れた痛みの制御と少ない副作用のために、神経ブロックが望ましい場合がある。治療的ブロックは急性疼痛患者に、診断的ブロックは疼痛源を見つけるために、予後予測ブロックはその後の疼痛管理方法を決定するために、先制的ブロックは術後疼痛を最小限にするために、一部のブロックは手術を回避するためにもに行われる[15]。
膝や股関節、肩の人工関節置換術などの手術では、術後2~3日間、神経ブロック後に神経近傍に留置するカテーテルが有益であり、合併症の軽減と関連している可能性もあるとされる[16]。カテーテルは、予想される術後疼痛が15~20時間以上続く一部の手術が適応となる。最初のブロックが切れたときに痛みが急増するのを防ぐために、カテーテルから鎮痛剤を追加注入することができる[17]。低用量の局所麻酔薬で十分なので、筋力低下が起こりにくく、患者は身体を動かすことも可能である[18]。神経ブロックは、術後数カ月で持続的な術後痛が発生するリスクを減らすこともできる[19]。
慢性疼痛
慢性疼痛は、複雑かつ深刻な病態であるため、ペインクリニックの専門家による診断と治療が必要である。この目的で行われるブロックには、交感神経ブロック、神経根ブロック、三叉神経ブロック、椎間関節ブロック、などがある[4]。慢性化した痛みは痛みそれ自身が原因となって、痛みの悪循環を形成するため、その悪循環を遮断することが神経ブロックの目的である[4]。一方、長期的な効果を示すエビデンスがないため、慢性疼痛疾患における局所麻酔ブロックの繰り返しは推奨されないのが国際的な趨勢である[20]。慢性疼痛を緩和するためには神経ブロックに、通常、オピオイド、NSAIDs、抗けいれん剤などの薬物治療が併用される。このような集学的治療に関しては、中等度から高度のエビデンスがあるとされる[21]。
→「疼痛管理」も参照
痛み以外の症状・疾患
星状神経節ブロック(後述)は交感神経遮断による血行改善効果により、帯状疱疹や手掌多汗症、三叉神経障害や複合性局所疼痛症候群(CRPS)などに有効な可能性があるとされる[11]。胸部交感神経節ブロックも同様の機序により、上肢の複合性局所疼痛症候群や手掌多汗症、赤面症、狭心症などに適応とされる[22]。腰部交感神経節ブロックは閉塞性動脈硬化症、バージャー病、レイノー症候群などの末梢血管障害、下肢のCRPS、帯状疱疹後神経痛、腰部脊柱管狭窄症、足底多汗症が適応に含まれる[23]。
神経ブロックに使用される薬剤
要約
視点
局所麻酔薬
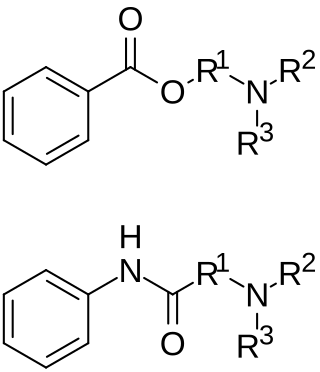
→詳細は「局所麻酔薬」を参照
局所麻酔薬は神経ブロックに必須の薬剤である。局所麻酔薬は、エステル型とアミド型に分けられる。エステル型には、ベンゾカイン、プロカイン、テトラカイン、クロロプロカインなどがある。アミド型には、リドカイン、メピバカイン、プリロカイン、ブピバカイン、ロピバカイン、レボブピバカインがある。クロロプロカインは短時間作用型(45~90分)、リドカインとメピバカインは中間時間作用型(90~180分)、ブピバカイン、レボブピバカイン、ロピバカインは長時間作用型(4~18時間)である[17]。末梢神経ブロックによく用いられる薬剤は、リドカイン、ロピバカイン、ブピバカイン、メピバカインである[24]。
作用機序
局所麻酔薬は、電気インパルスを伝導し神経に沿った速い脱分極を媒介する電位依存性ナトリウムチャネルに作用する[25]。局所麻酔薬はカリウムチャネルにも作用するが、ナトリウムチャネルをより強く遮断する[26]。
リドカインは電位依存性ナトリウムチャネルの不活性化状態に優先的に結合するが、in vitroではカリウムチャネル、Gタンパク質共役受容体、NMDA型グルタミン酸受容体、カルシウムチャネルにも結合することが確認されている[27]。ブロックの持続時間は、神経に麻酔薬が接している時間によってほとんど影響を受ける。麻酔薬の脂溶性、標的組織内の血流、麻酔薬に含まれる血管収縮剤の有無も持続時間に関与する[17]。脂溶性が高いほど麻酔薬は強力になり、作用時間が長くなるが、薬物の毒性も高くなる[17]。
添加薬
局所麻酔薬は、鎮痛時間の延長や鎮痛効果の発現時間の短縮を目的として、互いの効果を高める薬剤である添加薬と併用されることが多い。添加薬には、エピネフリン、クロニジン、デクスメデトミジンなどがある。日本ではクロニジンやデクスメデトミジンは適応外使用となる。局所麻酔薬による血管収縮[注釈 3]は、最も広く使用されている添加剤であるエピネフリンの添加により、相乗的にさらに増強される可能性がある。エピネフリンは、アドレナリンα1受容体のアゴニストとして作用することにより、鎮痛持続時間を延長し、血流を減少させる。デクスメデトミジンは、エピネフリンほど広く使用されてはいない。ヒトでの幾つかの研究では、ブロック効果発現時間の短縮と鎮痛持続時間の延長が示されている[28]。
リドカインに加えてエピネフリンを使用することが手指や足指の神経ブロックに安全かどうかは、エビデンスが不十分なため不明である[29]。2015年の別のレビューでは、余病を持たない人では安全であるとしている[30]。神経ブロックにデキサメタゾン(ステロイドの一種)を追加したり手術中に静脈内投与すると、上肢の神経ブロック期間は延長し術後のオピオイド消費量は減少する[31]。慢性疼痛の治療を目的とした神経ブロックにおいて、神経の炎症が強い場合にもステロイドは添加される[32]。
持続時間
神経ブロックの持続時間は、使用する局所麻酔薬の種類と標的神経周辺に注入する量によって異なる。薬剤の力価により、麻酔の発現速度や持続時間に大きな差がある[33]。エピネフリンなどの血管収縮剤を使用すると、神経からの麻酔薬の拡散が減少し、ブロック時間を延長させることができる[17]。
合併症
要約
視点
神経ブロックの合併症として最も多いのは、感染、出血、ブロックの失敗などである[34]。神経損傷は、およそ0.03~0.2%の確率で起こるまれな副作用である[35][36]。2000年代以降は、超音波と神経刺激の併用により、神経ブロックが大幅に安全に実施できるようになっている。超音波の使用で0.0037%まで低下させられるという研究結果がある(2016年)[36]。神経損傷の多くは、虚血、圧迫、麻酔薬による直接的な神経毒性、針による裂傷、および炎症から生じる[36]。抗凝固剤を使用している人では、出血に関連する合併症のリスクが高くなる[4]。
最も危険な合併症である局所麻酔薬中毒は、口の周りのしびれやピリピリ感、金属味、耳鳴りなどの症状で初めて発見されることが多い。局所麻酔薬中毒は近年では、局所麻酔薬の全身毒性(Local Anesthetic Systemic Toxicity: LAST)と呼ばれることもある[37][38]。局所麻酔薬そのものの毒性によって起こる全身症状で、アレルギー反応やアナフィラキシーとは異なる[39]。局所麻酔薬が動脈内または静脈内に注入されると重症化しやすく、痙攣発作、中枢神経抑制、昏睡などの重篤な中枢神経系の問題が特徴である[40]。局所麻酔薬の毒性による心血管系への影響には、心拍数の低下および循環系に血液を送り出す能力の低下が含まれ、循環虚脱に至ることがある。最重症の場合、不整脈、心停止および死亡すら発生することもある[41]。
→詳細は「局所麻酔薬中毒」を参照
その他の副作用が、使用する薬剤そのものによって生じることがある。例えば、ブロック中にエピネフリンを投与した場合、一過性の頻脈が生じることがある。このような合併症の可能性はあるが、局所麻酔(静脈内鎮静法を伴う、または伴わない神経ブロック)による手術は、一般的には全身麻酔に比べて麻酔リスクが低い[注釈 4]。
回復
末梢神経ブロック後の永久的な神経損傷はまれである。症状は、数週間以内に消失する可能性が高い。影響を受けた人の大部分(92%~97%)は、4~6週間以内に回復し、これらの人の99%は、1年以内に回復している。神経ブロックの2,000~5,000回に1回の割合で、ある程度の永続的な神経損傷が生じると推定される[4]。
感情的な反応
患者が緊張や恐怖という形で感情的な影響を受けると、血管迷走神経衰弱につながることがある。これは、投与中の痛みを予期して副交感神経系が活性化され、交感神経系が抑制されることによる[42]。その結果、筋肉の動脈が拡張し、循環血液量の減少につながり、脳への血流が一時的に不足することになる(いわゆる"貧血")。注目すべき症状には、落ち着きのなさ、目に見えて青白く見えること、発汗、および意識喪失の可能性が含まれる。重症の場合は、てんかん発作に似た間代性けいれんを起こすこともある[42]。
禁忌
神経ブロックの禁忌は、実施する神経ブロックの種類によって異なる。しかし、一般的な禁忌には以下のようなものがある:
- 局所麻酔薬に対するアレルギー: 神経ブロックに用いる局所麻酔薬にアレルギー反応を示す人がいる[43][44]。
- 患者の非協力: 神経ブロックでは、手技の間、患者がじっとして協力する必要がある。患者にそれができない場合、神経ブロックの禁忌となることがある[43]。
- 患者の拒否: 患者が神経ブロックを受けることを拒否した場合は、禁忌とみなされる[43][45]。
- 注射部位の活動性感染: 活動性の感染症がある状態で神経ブロックを行うと、合併症のリスクが高まり、感染を拡大することがある[43][44]。
- 既存の神経障害: 神経ブロックを行おうとする部位にすでに神経障害がある患者には、禁忌となる場合がある[43]。
- 凝固障害または抗血栓薬服用中: 出血性疾患のある患者や抗血栓薬を服用している患者は、注射部位での出血や血腫形成のリスクが高くなる可能性があり、神経ブロックは禁忌となる[43]。
これらは一般的な禁忌であり、すべての種類の神経ブロックに当てはまるわけではない。
代替手段
手術時の麻酔を目的とする神経ブロックの場合、他の麻酔方法、すなわち浸潤麻酔や、脊髄くも膜下麻酔、硬膜外麻酔、鎮静、全身麻酔など、多くの代替手段がある。手術後の痛みに関しては、患者管理鎮痛(Patient Controlled Analgesia: PCA)が有効である[46]。慢性疼痛の治療目的の神経ブロックの場合、以下のような代替手段がある。神経ブロック以外には、高周波熱凝固法(RF)、パルス高周波法、脊髄刺激療法(SCS)、脊柱管内治療・椎間板内治療・椎体内治療[47]、理学療法、薬物療法、心理療法などがある。
手技
要約
視点
神経ブロックは通常、麻酔科医ないしはペインクリニック医によって行われる(日本では整形外科医によってもよく行われる)。局所麻酔薬は神経に作用し、その神経に支配される体の部位を麻痺させる。神経ブロックの目的は、患部からの痛み信号の伝達を遮断することで痛みを防ぐことである。神経ブロックによって生じる鎮痛作用を増強または延長するために、局所麻酔薬にしばしば他の薬剤が併用される。これらの補助剤には、エピネフリン(またはより特異的なαアドレナリン作動薬)、コルチコステロイド、オピオイド、ケタミン(日本では適応外使用)などが含まれる。これらのブロックは、1回の治療、一定期間にわたる複数回の注射、または連続注入のいずれも可能である。持続末梢神経ブロックは、手術中の手足に行うことも可能である。例えば、膝人工関節置換術の痛みを防ぐために、大腿神経ブロックを行う[48]。神経ブロックは、通常、外来患者または入院施設で行われる無菌処置である。この処置は、体表の目印、すなわち、解剖学的ランドマークを参考に行われるが、透視(リアルタイムX線撮影)、またはCTを、施術者が針を進める際のガイドとして行うこともできる。針が神経に近づいたり、神経に接触したりすると、被験者は腕、手、または指にパレステジア (突然のチクチクする感覚、しばしば「ピンと針」または電気ショックのような感覚と表現される) を知覚する可能性がある。このような感覚異常の誘発点の近くに注射すると、良好なブロックが得られやすい[42]。 電気刺激装置を併用すれば、針が標的神経に近づいたことを確認することができる[17]。末梢神経刺激装置を針に接続すると、針の先端からの電流の放出が可能となる。針の先端が運動神経に近づいたり、接触したりすると、神経支配領域の筋肉の特徴的な収縮が誘発される[42]。
超音波ガイド下末梢神経ブロック
超音波ガイド下末梢神経ブロック(英: Ultra sound guided peripheral nerve block、USPNB)は、2000年代以降に一般化した手技で、標的とする神経、針、周囲の血管やその他の解剖学的構造の位置をリアルタイムで画像化できる[49]。最新のポータブル超音波診断装置を使用すると、ブロックする神経、隣接する解剖学的構造、神経に接近していく際の針など、身体内部の解剖学的構造が可視化できる[50][42][注釈 5]。この視覚的支援によりブロックの成功率が高まり、合併症のリスクを低減できる[51][52]。また、ブロックが効くまでの時間を短縮しながらも[53]、必要な局所麻酔薬の量を低減できる[54]。超音波の応用により、様々な新しい筋膜面ブロックが開発されてもいる[55]。probe positioning system(プローブ位置決めシステム)は、超音波トランスデューサを安定させるために使用され、より確実な手技を行える。歴史的には、多くの神経ブロックは盲目的に、または電気刺激のみで行われていたが[注釈 6]、2010年代以降は、超音波または電気刺激併用超音波ガイド下での神経ブロックが一般的に行われるようになってきている[56][57]。最適なブロックを達成するためには、局所麻酔薬の注入時に針の先端が神経叢の近くにある必要がある。超音波ガイド下注射中に神経を取り囲むように局所麻酔薬が注入されるのが見えれば、ブロックの成功が予測できる[50]。超音波ガイド単独、または末梢神経刺激を併用して神経ブロックを施行すれば、感覚・運動ブロックの成功率改善、鎮痛補助の必要性の減少、合併症の減少において優れていることを裏付けるエビデンスがある[58]。一方、超音波の使用は術者に誤った安心感を与え、特に針先が常に十分に可視化されていない場合、過誤を引き起こす可能性がある[59]。超音波ガイド下神経ブロックにおいては、穿刺針の可視化が重要であるが、以下の原則により、可視性が向上する[60]。
- 針はプローブと平行に近づける。
- 針の刺入部位をプローブと遠ざける(しかし、長い針が必要になり、プローブの可視範囲外が針で貫かれる欠点はある)。
- 針の反対側のプローブの端を押し込むことにより、針とプローブを平行に近づける。
- 針の可視化が困難であれば、少量の液体を針から注入することにより、針の先端を特定できる。
部位による神経ブロックの分類
要約
視点
腕神経叢ブロック
→詳細は「腕神経叢ブロック」を参照
腕神経叢は、肩と腕を支配する神経の束であり、実施する上肢の手術の種類に応じて、さまざまなレベルでブロックすることができる。腕神経叢ブロックの方法は4種のアプローチ(斜角筋間、鎖骨上、鎖骨下、腋窩)がある。
肩、腕、肘の手術の前には、斜角筋間腕神経叢ブロックが行われる[61]。斜角筋間ブロックは、腕神経叢が前斜角筋と中斜角筋の間に出ている頸部で行う。まず局所麻酔薬であるリドカインを細い注射針で注射してブロック針刺入予定周辺の皮膚を麻痺させる。神経のすぐ近くに針を刺すため、神経を損傷から守るためにブロック針は鈍針が使われる。針は3~4 cmほど入り、局所麻酔薬を1回だけ注射するか、カテーテルを留置する[61]。神経ブロックに頻用されている局所麻酔薬は、ブピバカイン、メピバカイン、クロロプロカインである[61]。日本では、レボブピバカインやロピバカインも用いられている。横隔膜を支配する横隔神経がブロックされる可能性が非常に高いので、このブロックは呼吸補助筋が機能している患者にのみ行うべきである[61]。このブロックは、手の一部を支配する第8頸神経と第1胸神経の根に効かないことがあるので、通常、手(手首より先)の手術の際には行われない[61]。
上腕、肘、手の手術には、鎖骨上ブロック又は鎖骨下ブロックが行われる[62]。これらのブロックは同じ術式を適応とするが、神経へのアプローチ方法が異なるため、どちらのブロックを行うべきかは、個々の患者の解剖による。気胸はこれらのブロックのリスクであるため、ブロック中に肺に穴が開いていないことを確認するために、超音波で胸膜を確認する必要がある[62]。
腋窩ブロックは肘、前腕、手の手術が適応である[62]。正中神経、尺骨神経、橈骨神経が麻痺する[62]。このブロックは、斜角筋間アプローチ(脊髄または椎骨動脈穿刺のリスク)または鎖骨上アプローチ(気胸のリスク)よりもリスクが少ないので有用である[63]。
稀ではあるが、腕神経叢ブロックによる重篤な合併症として、気胸や横隔神経麻痺の遷延がある[64]。斜角筋間および鎖骨上ブロックに伴う合併症には、くも膜下または硬膜外腔への局所麻酔薬の偶発的注入があり、呼吸不全を引き起こす可能性がある[64]。鎖骨の高さでは肺と腕神経叢が近接しているため、このブロックに最もよく関連する合併症は気胸で、そのリスクは6.1%と高いものである[59]。鎖骨上ブロックのその他の合併症としては、鎖骨下動脈の穿刺、および局所麻酔薬の拡散による星状神経節、横隔神経および反回神経の麻痺がある[59]
解剖
持続注入
単回注入法の腕神経叢ブロックの持続時間は、一般に45分から24時間までと非常に幅が広い。ブロック時間は、カテーテル留置で延長することができ、このカテーテルは、局所麻酔液を持続的に投与するための機械的または電子的注入ポンプに接続することができる。カテーテルは、神経ブロックの希望部位に応じて、斜角筋間、鎖骨上、鎖骨下、または腋窩に挿入することができる。腕神経叢の特定の枝は、肩甲上神経などのように個別にブロックすることもできる[65]。局所麻酔薬の注入は、一定流量になるようにプログラムすることも、患者管理鎮痛法(PCA)にすることも可能である。場合によっては、手術を行った施設を退院した後も、自宅でカテーテルや薬液を維持することができる[4](日本では一般的では無い)。
下肢の神経ブロック

腸骨筋膜下ブロックは、成人の股関節骨折[66]、小児の大腿骨骨折[67]の疼痛緩和が適応となる。大腿神経、閉鎖神経、外側大腿皮神経をブロックすることで効果を発揮する[66]。
腰神経叢由来の大腿・閉鎖および外側大腿皮神経の同時ブロック(3-in-1ブロック)は、股関節骨折の疼痛緩和を適応としている。
大腿神経ブロックは、大腿骨、大腿前面、膝の手術が適応である[68]。鼠径靭帯のやや下方で行われ、大腿神経は腸骨筋膜の下にある[68]。
坐骨神経ブロックは、膝上または膝下の手術のために行われる。坐骨神経は大殿筋に位置する[68]。足首、アキレス腱、足の手術では膝窩神経ブロックが行われる。坐骨神経が総腓骨神経と脛骨神経に分かれ始める膝上の[68]下腿後面で行われる[68]。
膝下の手術では、伏在神経ブロックが膝窩神経ブロックと組み合わせて行われることが多い[68]。伏在神経は、大腿下部の内側で縫工筋の下で麻痺させる[68]。
腰神経叢ブロックは、股関節、大腿前面、膝関節の手術を適応とする高度な手技である[69]。腰神経叢は、腸骨下腹神経、腸骨鼠径神経、陰部大腿神経、外側大腿皮神経、大腿神経、閉鎖神経などの第1腰神経~第4腰神経脊髄根に由来する神経で構成されている[69]。神経叢は深部に位置するため、局所麻酔薬の毒性が高まるリスクがあるため、クロロプロカインやメピバカインと、ロピバカインの混合物のような毒性の低い麻酔薬がしばしば推奨される[69]。曲型(コンベックス型)の超音波プローブが使用されるが、神経叢を可視化するのはしばしば困難なため、神経刺激装置を使用して位置を確認する[70]。
傍脊椎ブロック
傍脊椎ブロックは汎用性があり、施行される脊椎レベルに応じて様々な手術に適応となるが、このブロックだけでは手術は困難で、主として全身麻酔の補助や術後鎮痛のために行われる。穿刺手技は硬膜外麻酔と類似しており、針も硬膜外麻酔に用いられるツーイ針が用いられるが、硬膜外麻酔と異なり、身体の片側だけが麻酔される[71]。頸部のブロックは甲状腺や頸動脈の手術に[72]、胸部のブロックは乳房や胸部、腹部の手術に行われる[72]。体幹の持続的傍脊椎ブロックを行った最初の事例のひとつは、ブラッドフォードのサバナサンが率いる胸部チームによるものだった[73]。腰部の傍脊椎ブロックは、股関節、膝関節、大腿前面の手術が適応となる[72]。傍脊椎ブロックは片側鎮痛となるが、腹部の手術には両側ブロックを行えばよい[74]。片側ブロックであるため、両側交感神経切除術後などで低血圧に耐えられない患者には、血圧が下がりやすい硬膜外麻酔よりもこのブロックを選択することがある[74]。傍脊椎腔は棘突起の数センチ外側に位置し、後方は上肋横突靭帯、前方は壁側胸膜に囲まれている[74]。合併症には気胸、血管穿刺、低血圧、胸腔穿刺などがある[74]。
歯科で行われる神経ブロック
バジラニ・アキノシ法
バジラニ・アキノシ法(Vazirani-Akinosi Technique)は、閉口下顎神経ブロックとしても知られている。下顎骨の開口制限がある患者や、咀嚼筋の痙攣である牙関緊急がある患者に主に使用される。このテクニックで麻酔される神経は、下歯槽神経、切歯神経、下顎神経、舌神経、顎舌骨神経である。 歯科用針は長さが2種類あり、短針と長針がある。バジラニ・アキノシ法は、かなりの厚さの軟部組織に刺入する必要があるため、長針を使用する。針は下顎枝の内側境界を覆う軟組織に挿入され、下歯槽神経、舌神経、顎舌骨神経の領域に挿入される。針のベベルの位置は、下顎枝から離れ、正中線に向かっていなければならないため、非常に重要である[75]。
ゴオ・ゲート法
ゴオ・ゲート法[76](Gow-Gates method)は、患者の口腔内の下顎に麻酔薬を投与するために使用される。口腔外および口腔内の解剖学的ランドマークを参考に、針は外側翼突筋の挿入部の下を明確に舵取りしながら、顆状突起の口腔内側前面に注入される[77]。このテクニックに用いられる口腔外のランドマークは、耳朶の下縁、口角および顔面の側面における耳朶の角張りの部分である[77]。 ブロックされる神経は、下歯槽神経、オトガイ神経、舌神経、顎舌骨筋神経、耳介側頭神経、頬神経である[78]。 生物物理学的な力(上顎動脈の脈動、顎運動の筋肉機能)および重力は、翼顎腔全体を満たすための麻酔薬の拡散を助けることになる。三叉神経下顎枝の3つの口腔内感覚部およびこの領域の他の感覚神経がすべて麻酔薬に接触するため、補助的な神経を麻酔する必要性を減らすことができる[77]。 下顎を麻酔する他の局所ブロック法と比較して、ゴオ・ゲート法は下顎を完全に麻酔する上で高い成功率を持つ。ある研究では、ゴオ・ゲート法で注射を受けた1,200人の患者のうち、完全な麻酔が得られなかったのは2人だけであった[77]。
星状神経節ブロック
星状神経節(Stellate Ganglion)は第1胸椎の高さで肋骨頸部に位置する交感神経節である[79]。星状神経節ブロック(Stellate Ganglion Block: SGB)とは、この部位に局所麻酔薬を注入することで、交感神経の機能を一時的に押さえ込んで、血管を拡張して血液の流れを改善する治療法である。交感神経の遮断により、顔面、頭部、上肢、上胸部の血管が拡張し、血液の循環が良くなる。交感神経を遮断することで痛みの悪循環と呼ばれる痛みの慢性化を作り出す機構を抑え込むことができる。1992年には、当時の神経ブロックの第一人者が「150もの病気を治す」と称していた[80]が、2023年現在の適応は上肢の血流障害、複合性局所疼痛症候群、帯状疱疹、帯状疱疹後神経痛など、数疾患に留まる[81]。日本では広く行われているが、治療効果については必ずしも明確になっておらず、明確な医学的エビデンスに乏しいという指摘がある[82]。
閉鎖神経ブロック
閉鎖神経ブロックは神経ブロックの中では数少ない、鎮痛ではなく、運動麻痺を主目的とするブロックである。適応は経尿道的膀胱腫瘍切除(Transuretheral resection of bladder tumor: TUR-BT)において、足が動かないようにするためである[83]。TUR-BTは経尿道的に行われる手術であり、脊髄くも膜下麻酔で行われることが多いが、脊髄くも膜下麻酔において麻酔されるのは脊髄近傍の脊髄神経である。一方、TUR-BTにおいては膀胱腫瘍切除には一種の電気メスが用いられ、これによる電気刺激により膀胱に近接している閉鎖神経が電気刺激され、閉鎖神経の支配下にある下肢の内転筋が動く[83]。TUR-BTにおいては、虚脱している膀胱を生理食塩水で充満させて術野を確保しているため足が動くと直ちに膀胱も外側から圧迫されて手術器具が膀胱壁を突き破る危険性がある[83]。それを回避するために閉鎖神経に直接行うブロックである。つまり閉鎖神経の中枢側(脊髄側)は脊髄くも膜下麻酔により麻酔されているので患者本人の意志により足は動かせないが、末梢側には脊髄くも膜下麻酔の麻酔作用は及ばず神経とそれが支配する筋の電気生理学的機能は健在なので、電気刺激で足が動いてしまう、そのためにこのブロックが必要となる。
特殊な神経ブロック
要約
視点
トリガーポイント注射
トリガーポイント(英: trigger point)とは、圧迫や針の刺入、加熱または冷却などによって関連域に関連痛を引き起こす体表上の部位のことである[84]。トリガーポイントは単なる圧痛点ではなく、関連痛を引き起こす部位であることに注意が必要である。平たく言えば、患者が指摘する最も凝りの強い部位、あるいは痛みが存在する部位で、しかも圧迫により痛みが周囲に広がる部位と考えられる。トリガーポイントの留意点としては、疼痛を自覚している部位に多くは存在するけれども、かけ離れた部位に見いだされることもある点である[85]。トリガーポイント注射とは、筋・筋膜痛や他の疾患による二次的に筋緊張による痛みを有する場合に、このトリガーポイントへ局所麻酔薬などを注射し、痛みを軽減させる手技である[4]。がん患者の筋・筋膜痛およびがんによる関連痛などの部位にみられる二次的な筋・筋膜痛症候群が適応とされる[4]。上述の通り、局所麻酔薬の注射部位が神経では無いため、解剖学的・生理学的には神経ブロックではないものの、日本の保険診療上は神経ブロックに分類されている[86]。
神経溶解ブロック

神経溶解ブロック(Neurolytic block)とは、凍結や加熱(神経切除(neurotomy、物理的な切除というより熱変化による変性))、または化学物質の注入(神経溶解(neurolysis))によって神経を意図的に傷つける神経ブロックの一形態である[87]。神経を傷つける手段として、高周波電流を用いるものもあり、パルス高周波法(Pulsed Radiofrequency: PRF)と呼ばれる[88]。これらの介入によって神経の線維が変性し、神経信号の伝達が一時的に妨げられる(通常数ヶ月間)。通常の神経ブロックは局所麻酔薬による可逆的な神経伝達のブロックだが、神経溶解ブロックは不可逆的であり、適応は癌性疼痛など、原因疾患の根治が困難な疼痛治療に限られる。
これらの処置では、神経線維の周囲の薄い保護層である基底板が保存されるため、損傷した線維が再生すると、基底膜の管内を移動して線維断端と再接続し、神経機能が回復することがある。手術で神経を切断する(神経切断(neurectomy))と、この基底板の管が切断され、再生した線維を失われた接続部に導くことができなくなり、時間の経過とともに痛みを伴う神経腫や求心路遮断性疼痛症候群が発生することがある。これが、通常、外科的切断よりも神経溶解剤が好まれる理由である[89]。
神経溶解ブロックは、他の治療法が成功しなかった重度の慢性疼痛や、不随意筋痙攣、多汗症などの状態に対しても稀に行われるものである[90]。通常、実際の神経切断術の前に、効果を判定し副作用を検出するための「テスト」局所麻酔神経ブロックが行われる。神経外科医が行う神経切断(neurectomy)は、通常全身麻酔下で行われる[90]。神経溶解ブロックの対象は以下の通りである[91]。
- 腹腔神経叢: 横行結腸までの消化管がん、膵臓癌が最も多く、胃癌、胆嚢癌、副腎腫瘤、総胆管癌、慢性膵炎、急性間欠性ポルフィリン症も適応となる。
- 内臓神経: 後腹膜痛など、腹腔神経叢ブロックと同様の症状に用いるが、合併症の発生率が高いため、腹腔神経叢ブロックでは十分な効果が得られない場合にのみ行われる。
- 下下腹神経叢: 下行結腸、S状結腸、直腸、膀胱、尿道前立腺部、前立腺、精嚢、精巣、子宮、卵巣、膣底の癌に対して。
- 不対神経節:会陰、外陰部、肛門、遠位直腸、遠位尿道、膣遠位3分の1の癌に対して。
- 星状神経節: 通常、頭頸部癌、または交感神経を介する腕や手の痛みに対して。
- 聴診三角: 肋骨骨折や開胸術後の痛みに対して菱形肋間神経ブロック(rhomboid intercostal block)を行う。
- 肋間神経: 胸部や腹部の皮膚の痛みに対して。
- 後根神経節ブロックがくも膜下腔内の神経根を対象として行われることがある。胸壁や腹壁の痛みに最も効果的だが、腕や手、脚や足の痛みなど、他の部位も適応となる。
歴史
要約
視点
局所麻酔の起源
神経ブロックに不可欠な局所麻酔薬は全身麻酔薬と同様、その起源は古い。ローマ帝国期の医師ディオスコリデス(40年頃~90年)は、「メンフィスの石」(メンフィス近郊で発見された、様々な色の小石[92]、詳細不明)を砕いたものを切開する場所に塗ることで、麻酔をかけられると記している[93]。局所麻酔の近代医学への応用は19世紀後半まで待たねばならなかった。
コカの発見と局所麻酔への応用

ペルーでは、古代インカ人がコカの葉を覚醒作用に加えて局所麻酔薬として使用していたとされる[94]。コカの葉を噛むと口の中が麻痺することが知られており、穿頭手術の疼痛緩和のため、医師が噛んで傷口に垂らしていたのではないかと考えられている[95]。ドイツの化学者フリードリヒ・ゲードケにより、コカインが単離されたのは1855年であった[96]が、彼はコカの覚醒作用と「舌が痺れる」ことも認識していたが局所麻酔作用は認識していなかった[97][98]。ゲードケはこの化合物をコカの学名にちなんで「エリスロキシリン」と命名した[96][99][100][注釈 7]が、30年後にはコカインと呼ばれるようになった[101]。
オーストリアの眼科医カール・コラーが精神科医ジークムント・フロイトの提案で[98]、1884年にコカインを眼科手術に用いたのが、最初に記録された局所麻酔とされている[101]。1884年、コラーは2%のコカイン溶液を自分の目に滴下し、針で目を刺して局所麻酔薬としての効果を確かめた[102]。この実験結果は、数週間後、ハイデルベルク眼科学会の年次集会で発表された[103]。
神経ブロックの発展
1885年にはアメリカの外科医ウィリアム・スチュワート・ハルステッドと助手のホール博士が、4%のコカインを使って下歯槽神経と前上歯槽神経をブロックする口腔内麻酔法を記載した[104][105]。初の末梢神経ブロックである[105]。同年ハルステッドは最初の腕神経叢ブロックを行った[106][107]。ハルステッドは、頸部を外科的に切開し、コカインを腕神経叢に塗布した[108]。1900年1月、脳外科医ハーヴェイ・クッシング(1869 - 1939、-当時ハルステッド門下のレジデント-)は、肉腫に罹患した患者の肩を含めて腕を切り落とす手術を行う際、上腕神経叢を切断する前にコカインを塗布した[109]。

1888年にはマクシミリアン・オベルストが指の神経ブロック(指神経ブロック(Oberstブロック))を開発した[110]。 ドイツの医師カール・ルートヴィヒ・シュライヒは、1892年6月11日にベルリンで開催されたドイツ外科学会で、希釈したコカイン溶液を用いた浸潤麻酔を実演した[111]。麻酔をかけたい皮膚(後に皮下も)領域に麻酔薬を注入することで、初めて皮膚に覆われた領域の麻酔が可能になった[112][注釈 8]。テミストクレス・グルック(Themistocles Gluck)は、コカイン溶液を注入することで、1887年までにすでに21件の大手術を局所麻酔で行っていた[113]。 末梢神経ブロックだけでなく、他の区域麻酔法も、この時期相次いで開発された。1885年にアメリカのジェームズ・レナード・コーニング(1855 – 1923)は、最初は犬に、次に健康な男性に、下部腰椎の棘突起の間にコカインを注射した[114][115]。彼の実験は、脊髄幹ブロックの原理に関する最初の公表論文である[116]。ドイツのアウグスト・ビーア(August Bier)(1861-1949)は1898年に脊髄くも膜下麻酔[117]を、1908/1909年に静脈内区域麻酔を開発した[118][119]。1903年には、ライプチヒの外科教授ハインリヒ・ブラウン(Heinrich Braun)が開発したアドレナリンがコカインに追加され、区域麻酔法は改良された[120][注釈 9]。

経皮的アプローチの開発
20世紀初頭には、腋窩および鎖骨上アプローチによる経皮的注射による腕神経叢ブロックが開発された。最初の経皮的鎖骨上ブロックは、1911年にドイツの外科医ディートリヒ・クーレンカンプ (1880 - 1967)が行ったものである(クーレンカンプ法としてその名を後世に残す)[121]。それまでの腕神経叢ブロックは皮膚を切開して行われていたのが、注射するだけで可能となったのである。彼の先輩であるビーアが1898年に脊髄くも膜下麻酔を自分に行った[122]ように,クーレンカンプは自らに鎖骨上ブロックを行った[121]。その後,ゲオルク・ヒルシュ(独: Georg Hirschel、1875 - 1963)が腋窩から腕神経叢への経皮的アプローチについて述べた[123]。1928年、クーレンカンプとPerskyが1000回のブロックを行い、大きな合併症を起こさなかった経験を発表した。彼らは、患者をファウラー位(頭高位)または仰臥位で肩に枕をはさんでブロックすると記述した。針は鎖骨下動脈の脈が感じられる鎖骨の中間点の上に刺し、針先は第2または第3胸椎の棘突起に向けて進められた[124]。神経は体表から見えないため、身体のどこかを目印として、針を刺していたのである。このような目印は解剖学的ランドマーク(anatomical landmark)と呼ばれる。
1940年代後半になると、平時および戦時中の手術における腕神経叢ブロックの臨床経験が蓄積され[125] 、この手技の新しいアプローチが記述されるようになった。たとえば,1946年にF. Paul Ansbroが初めて持続腕神経叢ブロック法について述べた。彼は鎖骨上窩に針を刺し,注射器に接続したチューブを取り付けて,そこから局所麻酔薬を徐々に注入した[126]。鎖骨下血管周囲ブロックは1964年にWinnieとCollinsによって初めて報告された[127]。この方法は、従来のクーレンカンプ法に比べて気胸のリスクが低いため、一般的になった。1977年、Selanderは腋窩に固定した静脈カテーテルを用いて持続的に腕神経叢をブロックする技術を発表した[128]。
局所麻酔薬の改良
コカインは毒性が高かっため、より毒性が低く、中毒性の低い代替薬の探索により、1903年にエステル型局所麻酔薬であるストバインが、1904年にプロカインが開発されるに至った。その後、1943年にリドカイン、1957年にブピバカイン、1959年にプリロカインなど、いくつかの合成局所麻酔薬が開発され、臨床に使用されるようになった。ブピバカインは2023年現在も広く用いられている強力な局所麻酔薬であるが、毒性も強く、光学異性体が存在し、その一方の毒性が強いことが判明したため、異性体の一方が除去(光学分割)されたレボブピバカインが開発された(日本販売は2008年[129])。1997年に導入されたロピバカインも光学分割された局所麻酔薬である[130]。
超音波ガイド下神経ブロック
体表から見えない神経を解剖学的ランドマーク(anatomical landmark)を頼りとして、いわば手探りで手技が行われてきた[注釈 10]神経ブロックに革命的とも言える転機をもたらしたのは、超音波診断装置である[131]。1990年代半ばのウィーン大学の麻酔科医らの報告が最初である[132]。ウィーン大学は、奇しくも一世紀前に局所麻酔に大きな貢献をしたコラーや精神分析の大家フロイトなどを輩出している[104]。1995年、超音波ガイド下神経ブロックに関する教育活動を主目的とする麻酔科医の団体、THE NEW YORK SCHOOL OF REGIONAL ANESTHESIA(NYSORA)が設立され[133]、2023年現在は世界各地で講習会を行っている[134]。超音波診断装置による神経ブロックにより、体内の神経や血管(ブロックで回避すべき)が可視化され、神経ブロックの成功率と安全性は向上した[131]。超音波は針の材料である金属が強反射体であるために針が見えにくいという欠点があったが、その欠点も画像処理技術の向上や針の改良[131]により克服されつつあるものの、依然、手技には専門機関での訓練が必要である[132]。
日本の状況
日本に慢性疼痛の治療を専門とし、神経ブロックと関わりの深い診療科、ペインクリニックが誕生したのは、1962年8月1日に東京大学の麻酔科学教室にペインクリニック外来が設立されたのが最初である[135]。2023年現在はこの名称が普及し、ペインクリニック専門医数は1621名、指定研修施設は344施設に上る[136]。学会組織である日本ペインクリニック学会は、前身の日本ペインクリニック研究会が1969年に設立され、学会となったのは1985年である[136]。ペインクリニックにおいては、神経ブロックはかつては、
「主に神経ブロック法を応用して,主として疼痛の診断と治療を行う臨床診療部門である」—若杉文吉、ペインクリニックの歴史と考え方.からだの科学、ペインクリニック 167:34-37,199
とされていたが、年々診療に占める割合が減少しつつある。実際、日本ペインクリニック学会大会の一般演題での神経ブロックに関する報告が占める割合は、当初は6割を超えていたものが徐々に減少し,2011年の第45回大会では2割弱になっていることからも裏付けられる[135]。
他の学会の趨勢としては、1986年に日本局所麻酔学会が設立されたが、会員数と発表演題数の減少傾向に歯止めがかからず、2007年に解散となった[137]。しかし、2014年に日本区域麻酔学会として再び発足し、局所麻酔や区域麻酔の発展を目的として学術活動を行っている[137]。この経緯は、かつては麻酔効果の不確実性と合併症のリスクが麻酔科医に敬遠されていた神経ブロックが、超音波診断装置の発達によって可視化され、麻酔科学上の再発展領域となったことによる[137]。神経ブロックは依然、高度な知識と熟練を要することから、日本区域麻酔学会主催による、日本区域麻酔検定試験(J-RACE)が2019年より毎年開催されている[138]。
脚注
参考文献
外部リンク
Wikiwand - on
Seamless Wikipedia browsing. On steroids.