肺癌
肺に発生する上皮細胞由来の悪性腫瘍 ウィキペディアから
肺癌(はいがん、英語: Lung cancer)は、肺に発生する上皮細胞由来の悪性腫瘍。90%以上が気管支原性癌 (bronchogenic carcinoma)、つまり気管支、細気管支あるいは末梢肺由来の癌である。
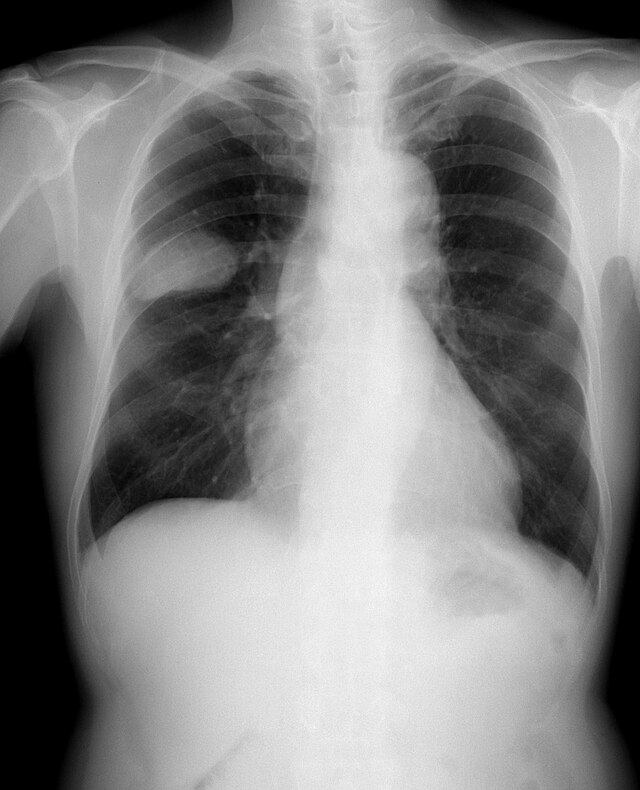
国際肺癌学会によれば、肺癌は世界的に最も致死的な癌であるが、その理由の1つは、多くの場合発見が遅すぎて効果的な治療を行うことができないことであり、早期に発見された場合は手術や放射線治療でその多くを治癒することができる[1]。
臨床像
一般的な症状は、血痰、慢性的な激しい咳、喘鳴(ぜんめい)、胸痛、体重減少、食欲不振、息切れなどであるが、進行するまでは無症状であることが多い。合併症である肥大性肺性骨関節症に伴いばち指や関節炎を伴う事がある[4]。
肺内の気道粘膜の上皮は、たばこの成分などの、発癌性物質に曝露されると速やかに、小さいながらも変異を生じる。このような曝露が長期間繰り返し起こると、小さな変異が積み重なって大きな傷害となり、遂には組織ががん化するに至る。腫瘍が気管支腔内へ向かって成長すれば気道は閉塞・狭窄(きょうさく)し、場所と程度によってはそれだけで呼吸困難を起こす。気道が完全に閉塞すれば、そこより末梢が無気肺となり、細菌の排出が阻害されることにより肺炎を生じやすくなる(閉塞性肺炎)。また、腫瘍の血管はもろく出血しやすいため、血痰を喀出するようになる。一方、気管支の外側への腫瘍の成長は、他の臓器に転移するまでは、それ自体による身体的症状を起こしにくい。
要因

- 喫煙と肺がん
最大の原因は喫煙である[5]。喫煙を開始する年齢が低ければ罹患する可能性が増し、また自分が喫煙しなくとも周りの人が喫煙すれば肺がんになる可能性が20%から30%高くなると言われている[5]。1日あたりの喫煙するタバコの本数と喫煙している年数をかけ合せた数字(喫煙指数)が600以上の人は肺がんの高危険群である[6]。概して喫煙者の肺がん死亡リスクは非喫煙者の4倍から5倍、それも喫煙量が1日あたり20本以上なら10倍以上であり、喫煙開始年齢が低いとさらに増加することは前述の通りである[6]。
- PM2.5
非喫煙者に多い肺腺がんでは、大気汚染物質であるPM2.5濃度との正の相関があることが判明した。PM2.5は、肺の細胞の遺伝子変異を持つ細胞集団を増やして、さらに炎症を引き起こすことで元々あった「がんの芽」からがんに変化させるというシナリオが明らかになったことが『Nature』に報告された[7]。
- ラドン
ラドンは多くの国で喫煙に次ぐ第2位の肺がんの原因であり、全ての肺がんの3%から14%がラドンに起因すると推測されている。ラドンの肺がんリスクは、ラドンの濃度が高いほど大きい。しかし、多数の人々が家庭内で低濃度の屋内ラドンにさらされているため、実際にラドンによって誘発される肺がんは、高濃度のラドンではなく、むしろ低から中濃度のラドンによるものの方が多いとされる[8]。
特殊な職業に携わる人はアスベスト[5][6]、クロム[6]による肺がんに罹患することがある[6]。その他の原因には大気汚染[6][5]、放射線[9]、遺伝的感受性[9]、ウイルス[9]、食事の欧米化が挙げられてはいるが疫学的に確かな証明はない[6]。
アスベスト・喫煙による肺がん増加要因の推察
岡山大学教授の中村栄三は自身の専門である地球化学的手法を適用し、次のように報告している。アスベスト吸入や喫煙によって、肺内で含鉄タンパク質小体が形成される。この含鉄タンパク質が海水中のラジウム (Ra) の100万倍から1000万倍という濃度のラジウムホットスポットを形成する。226Raが崩壊すると222Rnとなるが、フェリチン中のフェリハイドライト構造中で発生したラドン (Rn) は呼気によって体外に逃げないため、222Rn (3.8日), 218Po (3分), 214Po (0.16ミリ秒)といった崩壊系列による連続的なアルファ線を体内で浴びることになる[10]。
疫学

データなし
5人以下
5人から10人
10人から15人
15人から20人
20人から25人
25人から30人
30人から35人
35人から40人
40人から45人
45人から50人
50人から55人
55人以上
WHOの試算では、肺癌による死亡者数は全がん死のうちで最も多く、世界中で年間180万人ほどがこの疾患で死亡している[2]。日本では2005年の統計で、全がん死の19%を占め、男性では全がん死の中で最も多く、女性では大腸癌(結腸がんおよび直腸がん)・胃癌に次いで3番目を占めている[11]。
西側諸国では、肺癌は癌患者数の第二位に位置し、男性でも女性でもがん死のトップである。西側諸国では男性の肺癌死亡率は低下傾向であるが、女性の喫煙者グループの増大とともに肺癌死も増加している。
転移
肺癌の骨転移の頻度は19〜32%である[13]。
組織
要約
視点
肺癌は治療の方向性から、大きく「小細胞肺癌:SCLC = small cell lung cancer」と「非小細胞肺癌:NSCLC = non-small cell lung cancer」に大別されて扱われる。
小細胞肺癌
小細胞肺癌は肺癌の20%程度を占める。喫煙との関連性が大きいとされ、中枢側の気管支から生ずることが多い。悪性度が高く、急速に増大・進展し、またリンパ行性にも血行性にも早いうちから脳などの他臓器に転移しやすいため、発見時すでに進行がんである事が多い。がん遺伝子としては L-myc が関わっている。免疫染色によるマーカーの同定や電子顕微鏡撮影により、カルチノイドなどと同じく神経内分泌上皮由来であることがつきとめられている。診断時に既に転移が見られることが多いため、化学療法、放射線療法が行われることが多い。放射線療法、化学療法に対して比較的感受性があるものの、多くは再発するため予後はあまり良くない。しばしばランバート・イートン症候群(Lambert-Eaton syndrome; LEMS)などの傍腫瘍症候群を合併する。血液検査では、ProGRPや神経特異的エノラーゼ (NSE) が腫瘍マーカーとなる。時に副腎皮質刺激ホルモンや抗利尿ホルモンなどのホルモンを分泌することがあり、クッシング症候群や抗利尿ホルモン不適合分泌症候群 (SIADH) の原因となる。
非小細胞肺癌
以下の3組織亜型があり、治療上の観点から一括して総称される。従来は非小細胞肺癌は一律同じ治療であったが、近年では組織型別で治療方針が分かれるようになってきている。
- 肺扁平上皮癌
- 肺扁平上皮癌(はいへんぺいじょうひがん、Squamous cell carcinoma)は、気管支の扁平上皮(厳密には扁平上皮化生した細胞。生理的には、扁平上皮は気道においては口腔や声帯など上気道の一部の細胞であり、正常な下気道のどこにも扁平上皮は存在しない)から発生する癌。喫煙との関係が大きく、中枢側の気管支から生ずることが多い。喀痰細胞診では、パパニコロウ染色にて扁平上皮細胞から分泌されたケラチンがオレンジに染まることが特徴的である。病理組織学的検査では、扁平上皮細胞の球から内側に分泌されたケラチンが纏まり真珠のように見られることがあり、癌真珠とよばれる。血液検査ではSCC、CYFRA(シフラ)が腫瘍マーカーとなる。
- 肺腺癌
- 肺腺癌(はいせんがん、Adenocarcinoma)は、肺の腺細胞(気管支の線毛円柱上皮、肺胞上皮、気管支の外分泌腺など)から発生する癌。発生部位は肺末梢側に多い。喫煙とも関連するが、非喫煙者の女性に発生する肺癌は主にこの型である。病理組織学的には、がん細胞は腺腔、乳頭状、微小乳頭状、充実性構造を作る。血液検査ではCEA(癌胎児性抗原)、SLX(シアリルルイスX抗原)などが腫瘍マーカーとなる。
- 細気管支肺胞上皮癌
- 細気管支肺胞上皮癌(さいきかんしはいほうじょうひがん、Bronchioloalveolar carcinoma; BAC)は肺腺癌の亜型で、形態学的に細気管支上皮・肺胞上皮に類似した高分化腺癌である。全肺癌の3-4%を占める[14]。他の非小細胞肺癌と比較すると若年者、女性に多く、進行は比較的緩徐で喫煙との関連が薄い[15]。
- 肺大細胞癌
- 肺大細胞癌(はいだいさいぼうがん、Large cell carcinoma)は、扁平上皮癌にも腺癌にも分化が証明されない、未分化な非小細胞肺癌のことである。発育が早く、多くは末梢気道から発生する。
新しい肺腺癌分類試案
IASLC/ATS/ERS Classification of Lung Adenocarcinoma in Resection Specimens[16][17]
- Preinvasive lesions
- Atypical adenomatous hyperplasia
- Adenocarcinoma in situ (≤3 cm formerly BAC)
- Nonmucinous
- Mucinous
- Mixed mucinous/nonmucinous
- Minimally invasive adenocarcinoma (≤3 cm lepidic predominant tumor with ≤5 mm invasion)
- Nonmucinous
- Mucinous
- Mixed mucinous/nonmucinous
- Invasive adenocarcinoma
- Lepidic predominant (formerly nonmucinous BAC pattern, with >5 mm invasion)
- Acinar predominant
- Papillary predominant
- Micropapillary predominant
- Solid predominant with mucin production
- Variants of invasive adenocarcinoma
- Invasive mucinous adenocarcinoma (formerly mucinous BAC)
- Colloid
- Fetal (low and high grade)
- Enteric
BAC, bronchioloalveolar carcinoma; IASLC, International Association for the Study of Lung Cancer; ATS, American Thoracic Society; ERS, European Respiratory Society.
その他
カルチノイド (carcinoid tumor)、円柱腫 (cylindroma)、粘表皮癌 (mucoepidermoid carcinoma) など。
転移性肺腫瘍
肺には全身から右心系に集まってきた血液が送られるため、他臓器由来の悪性腫瘍の血行性転移の好発部位となる。これを転移性肺腫瘍 (英: metastatic lung tumor)[注釈 1]と呼ぶ。肺腫瘤影が多発する場合は転移性肺腫瘍が疑われるが、その他に肺内転移 (英: intrapulmonary metastasis) や重複癌 (英: double cancer) との鑑別が必要である。
検査
肺癌は、検診等で偶然撮影した、あるいは何らかの症状があって撮影した胸部レントゲン写真・CTで異常影が認められた際に、疑われることが多い。肺癌の検査には、胸部異常影が肺癌であるかどうかの確定診断のための検査と、肺癌の病期(広がり)を決定し治療方針を決めるための検査がある。
- 腫瘍マーカー
- CEA、SLX、SCC、CYFRA、ProGRP、NSEなどの高値は癌が存在する可能性を示唆する。また、治療後の効果を推定する補助となり得る。癌の確定診断に用いることはできない。
- 喀痰検査
- 喀痰細胞診で癌細胞が検出されれば、肺癌の可能性が非常に高い。逆に肺癌があったとしても細胞診検体に癌細胞が出現しないことが多いため、細胞診で癌細胞がいなかったとしても肺癌の否定はできない。
- CT
- 肺結節ないし腫瘤がスピクラ (spicula)、胸膜陥入像、ノッチを伴う場合、肺腺癌の可能性が高い。また肺門・縦隔リンパ節腫大の有無、胸水の有無、遠隔転移の有無は病期決定に重要である。
- 気管支鏡検査 (bronchoscopy)
- 気管支に内視鏡を挿入することで、中枢気管支を観察し、生検を行う。ただし、気管支鏡は太さが4-6 mm 程度あるため挿入できる範囲が限られ、肺癌が肺末梢に存在する場合には異常を観察できない。その場合、経気管支生検 (Transbronchial biopsy; TBB)、経気管支擦過、気管支洗浄などの方法で肺末梢から病理診断検体や細胞診検体を採取し、肺癌の確定診断を行う。
- また、蛍光気管支鏡(AFB:Autofluorescence Bronchoscopy)や気管支腔内超音波断層法(EBUS:endobronchial ultrasonography)などによって極早期の肺癌の発見が可能となっている。
- 経皮肺針生検
- CTを撮影しながら針を直接経皮的に肺腫瘤に突き刺し生検を行い、病理学的に確定診断を行なう。
- 胸水細胞診
- 原因不明の胸水がある場合、胸腔穿刺にて胸水検体を採取し、細胞診が行われることがある。
- PET
- 核種で標識したブドウ糖(18F-FDG)を静注し、その集積をみることで肺結節ないし腫瘤が癌かどうか、リンパ節および全身に転移がないかどうか推定できる。病期診断に用いる。
- MRI、骨シンチグラフィ
- 脳転移や骨転移の有無をみる。病期診断に用いる。
病理診断
要約
視点
小生検/細胞診における腺癌診断のアルゴリズム[16]
- 第一段階
- 明らかな腺癌(adenocarcinoma、ADC)あるいは扁平上皮癌(squamous carcinoma、SQCC)が認められる場合は、そこで診断が確定する。神経内分泌形態が認められる場合、腫瘍は「小細胞癌」small cell carcinoma (SCLC) あるいは「非小細胞癌おそらく大細胞神経内分泌癌」non-small cell lung carcinoma (NSCL), probably large cell neuroendocrine carcinoma (LCNEC) に分類される。これ以外のものは非小細胞癌NSCL-NOSに分類される。
- 第二段階
- 非小細胞癌NSCLC-NOSは、さらに免疫染色 (TTF-1, p63, CK5/6)、粘液染色 (DPAS or mucicarmine)、分子情報により以下のように分類される。
- NSCLC, favor ADC
- NSCLC, favor SQCC
- NSCLC-NOS, possibly adenosquamous carcinoma
- NSCLC-NOS
EGFR mutation testingは、古典的腺癌、NSCLC, favor ADC, NSCLC-NOS, NSCLC-NOS, possible adenosquamous carcinomaに実施すべきである。
IASLC/ATS/ERSコンセンサス会議における病理学的推奨事項[16]
- BACという用語の使用を控える
- 小型(≤ 3センチメートル)で、純粋なLepidic growthを示す孤立性腺癌を上皮内腺癌adenocarcinoma in situ (AIS) と呼ぶ。完全に切除されれば患者の生存は100%である。AISの大部分はnon-mucinous である。
- 小型(≤ 3センチメートル)で、Lepidic growth優位、浸潤巣≤0.5センチメートルの腺癌を微小浸潤腺癌 Minimally invasive adenocarcinoma (MIA) と呼ぶ。完全に切除されれば患者の生存はほぼ100%である。MIAの大部分はnon-mucinousである。
- 浸潤性腺癌は、準定量的に組織パターンを評価し、優位パターンに基づいて分類する。
- 腺癌が多発している場合、組織パターンの徹底的な評価が、転移か同時・異時性重複癌かの決定に役立つ。
- かつて混合型と分類されていたnon-mucinous BAC優位の腺癌は、lepidic predominant adenocarcinoma (LPA)という用語の使用を推奨する
- 早期腺癌における micropapillary predominant adenocarcinoma という分類は予後不良を意味するため、使用が推奨される。
- かつてmucinous BACと分類されていた腺癌は、lepidic growth と浸潤性増殖の程度により mucinous AIS, mucinous MIA, invasive mucinous adenocarcinoma のいずれかに分類すべきである。
- 生検で認められる非小細胞癌は、可能なかぎり腺癌か扁平上皮癌に分類すべきである。
病期
要約
視点
| N0 | N1 | N2 | N3 | M1a | M1b | M1c | |
|---|---|---|---|---|---|---|---|
| T1mi | IA1 | ||||||
| T1a | IA1 | IIB | IIIA | IIIB | IVA | IVA | IVB |
| T1b | IA2 | IIB | IIIA | IIIB | IVA | IVA | IVB |
| T1c | IA3 | IIB | IIIA | IIIB | IVA | IVA | IVB |
| T2a | IB | IIB | IIIA | IIIB | IVA | IVA | IVB |
| T2b | IIA | IIB | IIIA | IIIB | IVA | IVA | IVB |
| T3 | IIB | IIIA | IIIB | IIIC | IVA | IVA | IVB |
| T4 | IIIA | IIIA | IIIB | IIIC | IVA | IVA | IVB |
肺がんの場合、以下の3つの要素によって病期が決められている[18]。
- T(原発腫瘍 primary Tumor):原発巣の大きさや周囲の組織との関係
- N(所属リンパ節 regional lymph Nodes):胸部のリンパ節転移の程度
- M(遠隔転移 distant Metastasis):原発巣以外の肺転移や胸水、その他の臓器への遠隔転移の有無
| T分類 病期 | 解説 |
|---|---|
| Tis | 上皮内がん、肺野に腫瘍がある場合は 充実成分※1の大きさが0センチメートル (cm)、かつ病変の大きさ※2が3cm以下 |
| T1 | 充実成分の大きさが3cm以下、かつ肺または臓側胸膜におおわれ、 葉気管支より中枢への浸潤が気管支鏡上認められない (すなわち主気管支に及んでいない) |
| T1mi | 微少浸潤性腺がんで充実成分の大きさが0.5cm以下、かつ病変の大きさが3cm以下 |
| T1a | 充実成分の大きさが1cm以下で、TisやT1miには相当しない |
| T1b | 充実成分の大きさが1cmを超え2cm以下 |
| T1c | 充実成分の大きさが2cmを超え3cm以下 |
| T2 | 充実成分の大きさが3cmを超え5cm以下 または、充実成分の大きさが3cm以下でも以下のいずれかであるもの
|
| T2a | 充実成分の大きさが3cmを超え4cm以下 |
| T2b | 充実成分の大きさが4cmを超え5cm以下 |
| T3 | 充実成分の大きさが5cmを超え7cm以下 または、充実成分の大きさが5cm以下でも以下のいずれかであるもの
|
| T4 | 充実成分の大きさが7cmを超える または、大きさを問わず横隔膜、縦隔、心臓、大血管、気管、反回神経、食道、椎体、気管分岐部への浸潤がある または、同側の異なった肺葉内で離れたところに腫瘍がある |
| 注記 ※1: 充実成分とは、CT検査などによって病変内部の肺血管の形がわからない程度の高い吸収値を示す部分のこと。 これに対し、病変内部の肺血管の形がわかる程度の淡い吸収値を示す部分をすりガラス成分という。 ※2: 病変の大きさとは、充実成分およびすりガラス成分を含めた腫瘍全体の最大径のこと。 | |
| 病期 | 解説 |
|---|---|
| N0 | 所属リンパ節※3への転移がない |
| N1 | 同側の気管支周囲かつ/または同側肺門、肺内リンパ節への転移で原発腫瘍の直接浸潤を含める |
| N2 | 同側縦隔かつ/または気管分岐下リンパ節への転移がある |
| N3 | 対側縦隔、対側肺門、同側あるいは対側の鎖骨の上あたりにあるリンパ節への転移がある |
| M0 | 遠隔転移がない |
| M1 | 遠隔転移がある |
| M1a | 対側肺内の離れたところに腫瘍がある、胸膜または心膜への転移、悪性胸水※4がある、悪性心嚢水(しんのうすい)※5がある |
| M1b | 肺以外の一臓器への単発遠隔転移がある |
| M1c | 肺以外の一臓器または多臓器への多発遠隔転移がある |
| 注記 ※3:肺がんの所属リンパ節は、胸腔内や鎖骨の上あたりにある。 | |
治療
要約
視点
肺癌の中でも小細胞肺癌は他の組織型と生物学的な性格が大きく異なるため、小細胞肺癌とそれ以外の組織型を併せた非小細胞肺癌の二つに大別して治療方法が選択される。
- 小細胞肺癌(Small cell lung cancer:SCLC --- 肺癌の約20%)
- 非小細胞肺癌(Non-small cell lung cancer:NSCLC --- 肺癌の約80%)
肺癌の治療はその癌の増殖状態と患者の状況(年齢など)に依存する。普通実施される治療は、外科手術、化学療法そして放射線療法である。また、極めて早期の肺門中心型早期肺癌に対しては、光線力学療法(PDT)が行われる。
小細胞肺癌(SCLC)
小細胞肺癌は発育が早いため、発見時にはほとんどが進行性である場合が多い。また、CTなどの画像検査上限局しているように見えても検出できない程度の微少転移が既に存在していることがほとんどである。そのため手術や放射線療法などの局所治療の効果は極めて限定的であり、化学療法が治療の中心となる。 治療方針の違いにより病期は2つに分類される。
| 病期分類 | 所見 | 治療方針 |
|---|---|---|
| 限局型 (Limited disease: LD) |
|
リンパ節、周囲臓器への浸潤及び転移が認められない Stage Ia期のみ手術療法が検討されるが、その時期で発見される場合は少ない。 その他の場合は化学療法+胸部放射線療法を同時併用する。 奏効例に対しては脳転移再発予防のため予防的放射線全脳照射(prophylactic cranial irradiation; PCI)が行われる。 |
| 進展型 (Extended disease: ED) |
|
根治的放射線治療の適応は無く全身化学療法(以下が主なレジメン)が主な治療となる。 |
LD症例の初回治療の標準は化学療法+胸部放射線療法である。化学療法としてはPE療法が標準である(PI療法と放射線療法の併用は肺障害のリスクが高いため行われない)。胸部放射線療法として加速過分割照射(従来の1日1回ではなく1日2回の照射)が行われる。
ED症例については初回治療においてはPE療法が標準治療とされている。ただし日本で行われた臨床試験ではPI療法の方が良好な成績であったため、PI療法が使われることが増えてきている[19]。しかし、海外で行われたPI療法の追試ではPE療法と比較して優位性は証明されなかった。
従来の化学療法に免疫チェックポイントを上乗せすることも推奨されており、CE+アテゾリズマブ療法、CE(またはPE)+デュルバルマブ療法の有効性も認められている。
LD症例、ED症例いずれの場合も初回治療後に再発してくることがある。初回治療が奏効し、かつ治療完遂後から再発までの期間が長い場合は感受性再発、それ以外は難治性再発と呼ばれる。感受性再発症例ではノギテカン単剤投与が標準治療とされている。ノギテカンの奏効率は10%前後に過ぎず、再発例におけるアムルビシンの有効性が現在検討されつつある[20]。またPEI療法(CDDP+VP-16+CPT-11)も推奨されている治療の一つであるが、毒性が強いため注意が必要である。難治性再発例についてはアムルビシンが推奨されている。
非小細胞肺癌(NSCLC)
非小細胞肺癌において、Stage IIまでは多くの場合手術療法が選択され、多くの症例で術前あるいは術後(多くの場合は術後)の化学療法が検討される。Stage IIIでは手術が選択されることもあれば、化学療法や放射線療法が選択されることもあり、個々の症例によって治療選択が異なる。Stage IVでは化学療法が治療の主体となり、症状緩和目的の放射線治療も検討される。
手術療法
肺葉切除+肺門縦郭リンパ節郭清が標準術式であり、個々の症例の肺機能や病気の広がりなどに応じて術式が決定される。
化学療法
- 非小細胞肺癌に対する化学療法は大きく3つに分けられる。術前もしくは術後(多くの場合術後)に行われる再発予防を目的とした化学療法、切除不能な局所進行例に対して根治的な放射線療法と併用して行われる化学療法(化学放射線療法)、遠隔転移を有するなどの理由で根治的放射線照射が不能な症例に対して行われる化学療法である。前2者は根治を目指した治療である。後1者は生存期間延長を目的とした治療であるが、近年の化学療法の進歩は目覚ましく、5年以上の長期生存例もみられるようになってきている。
→詳細は「転移」を参照
周術期の化学療法
- 周術期に行われる化学療法の有用性は数多くの試験で報告されており、術前化学療法と術後化学療法はともに術後の再発リスクを下げ、生存率を改善するとされている。両者の効果はほぼ同等とされているが、行うべき化学療法が明確である術後化学療法を行うことが多い。術後化学療法として術後病期IA3~IB期の症例にはUFT内服療法、術後病期II~III期にはCDDP(シスプラチン)+VNR(ビノレルビン)併用療法が広く行われる。
化学放射線療法
進行期に対する化学療法
- 進行期に対する化学療法は、腫瘍の組織型、PD-L1発現、ドライバー遺伝子(EGFR、ALK、ROS1、BRAF、MET、NTRK)変異の有無などによって大きく異なる。ドライバー遺伝子変異を有する症例についてはそれに対応した阻害薬が投与される。ドライバー遺伝子変異を有さない場合、PD-L1の発現に応じて治療方針が検討され、免疫チェックポイント阻害薬や細胞障害性薬剤を組み合わせた治療が選択される。PD-L1高発現の場合は免疫チェックポイント阻害薬単剤も治療選択肢となる。
- 歴史的には進行非小細胞肺癌の初回治療では歴史的に白金製剤を含む2剤併用化学療法が推奨されてきた。以下に主なレジメンを示す。
- 21世紀に入り、分子標的薬が台頭してきた。抗VEGFモノクローナル抗体のベバシズマブ(アバスチン)はCBDCA+PTX療法に上乗せすることで全生存期間の延長効果が認められている[22]。後述のEGFRに代表されるドライバー遺伝子変異がみられる症例に対してはそれぞれに対応した分子標的薬が投与されるようになってきた。
- 近年は組織亜型に合わせて異なるレジメンを用いることが提唱されており、そのため生検段階での亜型確定診断が強く求められてきている。肺扁平上皮癌は、それ以外の非小細胞肺癌と異なりペメトレキセドなどの葉酸拮抗薬に対する感受性が乏しく[23]、またベバシズマブ(アバスチン)は臨床試験において出血の有害事象が多かったため投与できない[24]。組織型による使い分けがなされるレジメンを以下に示す。
- 2015年以降、免疫チェックポイント阻害薬が台頭し、2015年12月にニボルマブ(オプジーボ)が二次治療以降に用いることができるようになった。またPD-L1≧50%の症例に限定してではあるが一次治療としてペムブロリズマブ(キイトルーダ)の有用性が報告され(KEYNOTE-024試験[25])、2016年に認可された。
- 2018年にはPD-L1発現を問わず、白金製剤併用化学療法に免疫チェックポイント阻害薬(ペムブロリズマブもしくはアテゾリズマブ(テセントリク))を上乗せした併用療法の有用性が報告され(KEYNOTE-189試験[26]、KEYNOTE-407試験[27]、IMpower150試験[28])、2019年4月現在では標準治療となっている。
- また、非小細胞肺癌のうち上皮成長因子受容体(EGFR)の遺伝子変異(エクソン19 21等)がある症例(多くは 女性・非喫煙者・腺癌)では、腫瘍細胞がEGFRからのシグナルに依存した増殖をしているため、分子標的治療薬のEGFRチロシンキナーゼ阻害薬で高い奏効率が報告されており、第一選択で施行される。現在までにゲフィチニブ(イレッサ)、エルロチニブ(タルセバ)、アファチニブ(ジオトリフ)、ダコミチニブ(ビジンプロ)、オシメルチニブ(タグリッソ)が認可されている。EGFR以外にもALK、ROS1、BRAF、MET、NTRKといった遺伝子変異を有する症例があり、それぞれに対応した分子標的薬が認可されている。
- 肺癌に対する分子標的薬の先駆けとなったゲフィチニブについては間質性肺炎症例が出たことから社会問題になったが(イレッサ訴訟)、ゲフィチニブに限らず肺癌の薬物治療を行う際には、間質性肺炎等の重篤な副作用があり、時に致死的な転帰となりうることに注意する必要がある。
放射線療法
- 本来なら手術適応だが、高齢、内科的合併症などにより手術不能な非小細胞肺癌に対しては、放射線治療が標準治療として行われてきた。また局所進行例に対しても放射線療法単独もしくは化学療法との併用で放射線療法が行われる。
- 骨転移による疼痛緩和などの緩和医療目的での放射線療法が行われることもある。また一般に脳転移には化学療法が奏効しにくいため、局所治療として放射線療法が行われる。
- 合併症による手術不能I期非小細胞肺癌に対し、先端医療技術としてラジオ波焼灼術 (Radiofrequency Ablation) や定位手術的放射線治療 (Stereotactic Radiotherapy)、粒子線治療 (Ion Beam Therapy) を施行する施設もある。一部の報告では、低侵襲で、手術療法に匹敵する成績が報告されている。しかし、長期成績や、臨床試験の成績報告は乏しく、今後の手術療法との比較の臨床試験の結果が待たれる。
カテーテル治療(血管内治療)
- 手術・放射線・抗癌剤治療などの標準治療を終了したが、それ以上の効果が見込めず疼痛コントロールなどの対症療法しか残されていない肺癌患者に対し、一部の施設でカテーテル治療が実施されている。腫瘍の栄養血管に対し、マイクロカテーテルを用いて超選択的に少量の抗癌剤を注入したり、塞栓物質を注入ないし留置したりする方法である。十分なエビデンスはまだ蓄積されていないが、著効例も報告されており今後の発展と症例の蓄積が望まれる。
- 治療対象は、非小細胞癌・小細胞癌を問わず、また転移性肺腫瘍も治療可能である。
- 以下、重複する点があるがまとめると、この治療法の利点は、低侵襲であること、短期入院で済むこと、標準治療を終えた方でも治療できる可能性があることである。また欠点はエビデンスが確立していないこと、実施施設が少ないことなどである。
予防
費用対効果の高い肺癌対処法として、予防計画が地域単位さらには地球規模で策定されている。少なからぬ国家において、喫煙が許される場所を制限しているが、それでもなお様々な場所で喫煙が行われている。喫煙の除去は肺癌予防のための闘いの第一目標であり、おそらく受動喫煙防止はこのプロセスにおいて最も重要な予防策である。
検診は重要でありかつ実施も容易なことから、肺癌予防の2番目の目標として検診の種々の試みがなされている。単純胸部X線撮影と喀痰検査は肺癌の早期発見には効果がなく、癌死を減らす結果につながらない。
しかし、2003年9月にLancet誌には期待される検診が掲載された。スパイラルCT(ヘリカルCTの項に詳しい)はヘビースモーカーなど高リスク群の早期肺癌発見に効果がある[29]。またNew England Journal of Medicineにも低線量CTの有用性を示唆する報告があった[30]。
肺癌になった人物
(アイウエオ順)
- 愛川欽也
- 青木さやか 2017年と19年に肺がんに罹患し2度の手術
- 芥川隆行
- 渥美清
- 市川左團次 (4代目)
- 井上ひさし
- 岩井良明 2024年8月2日にYouTubeチャンネルにて公表。
- ウ・タント
- ジョン・ウェイン 1964年に肺癌を克服、79年に胃癌で死去
- 宇野宗佑
- 小倉一郎 2022年にステージ4の肺がんを克服
- 大泉滉
- 川谷拓三
- バスター・キートン
- 三遊亭圓楽 (5代目)
- 三遊亭円楽 (6代目)
- シルヴィア (歌手)
- 高畑勲
- 高松宮宣仁親王
- ウォルト・ディズニー
- 冨田功
- 中村獅童 (2代目) 2017年、初期の肺腺癌を克服
- ポール・ニューマン
- 間宮勇
- 峰岸徹
- 米澤嘉博
脚注
参考文献
関連項目
外部リンク
Wikiwand - on
Seamless Wikipedia browsing. On steroids.

