肥胖症
体内脂肪积聚过多达到危害健康程度的一种多因素引起的慢性代谢疾病 来自维基百科,自由的百科全书
肥胖症(英语:Obesity)是指体脂肪累积过多而对健康造成负面影响的身体状态,可能导致寿命减短及各种健康问题[8]:9。肥胖与遗传有关,也与生活方式相关;一些人可能因为基因之故而较不容易发胖,但不论是谁,任何人都有可能发胖,但反过来任何人也都有可能减重。[9][10]
| 肥胖 Obesity | |
|---|---|
 | |
| 描绘三种人体体型轮廓(腰围 waist circumference)的描绘图,由左至右分别为正常、过重与肥胖体型 | |
| 症状 | 脂肪量增加[1] |
| 并发症 | 心血管疾病、第2型糖尿病、阻塞性睡眠呼吸暂停(obstructive sleep apnea)、某些癌症、骨关节炎、抑郁[2][3] |
| 病因 | 摄取过量食物、缺乏运动、基因因素(genetics)[1][4] |
| 诊断方法 | BMI > 30 千克/m2[1] |
| 预防 | 社会环境调整、改变个人生活习惯[1] |
| 治疗 | 调整饮食、培养运动习惯、药物、手术[1][5][6] |
| 预后 | 降低预期寿命[2] |
| 患病率 | 7亿 / 12% (2015)[7] |
| 分类和外部资源 | |
| 医学专科 | 内分泌学 |
| ICD-11 | 5B81 |
| ICD-9-CM | 278.00 |
| OMIM | 601665 |
| DiseasesDB | 9099 |
| MedlinePlus | 003101、007297 |
| eMedicine | 123702 |
| Orphanet | 71529 |
肥胖的标准常使用身体质量指数(BMI)来衡量,即以体重(公斤)除以身高(米)的平方[2][8]:6 。西方人认为BMI大于30 千克/m2 即为肥胖,介于25到30 千克/m2间则为过重;一些东亚国家采用更严格的标准,例如中华民国行政院卫生署(今卫生福利部)于2002年4月公布成人的BMI≧27 即为肥胖,24≦BMI<27 则为过重[11]。但幼儿并不适合用成人的BMI标准来评量[12]。
肥胖会增加心血管疾病、2型糖尿病、睡眠呼吸中止症、某些癌症、退化性关节炎及其他疾病的发生机会[2]。而造成肥胖的主因常包括热量摄取过多、欠缺运动及体质问题等,其他如基因缺陷、内分泌异常、药物影响及精神疾病也可能造成肥胖。有种说法认为“肥胖的人由于代谢慢,因此即使吃得不多也会越来越胖”,但目前的科学证据倾向不支持此种论点。由于维持体重增加所需的能量,肥胖者的能量消耗比正常人多[13][14]。
肥胖可以由个人选择结合社会变革共同预防。肥胖的主要治疗方式有饮食计划和运动。患者在日常饮食中必须避免高热量(高油高糖)食物并增加高纤食物,若良好的饮食控制无法有效减重,则可以考虑搭配抗肥胖药物来减低食欲和抑制脂肪吸收。如果饮食、运动、甚至搭配药物都不见效,用来减少胃容积的胃内水球置放术可能会有帮助,以手术来减少胃容积或肠道长度也能直接降低食量并减少营养素的吸收[15][16]。
肥胖是全世界主要的可预防死因[1],也是21世纪最重要的公共卫生问题之一[17]。目前成人与儿童的肥胖盛行率都在上升,且女性较男性更常发生。2015年,全球有6亿名成人(13%)和4200万名五岁以下的孩童有肥胖问题[1]。在现代世界的许多地方(尤其是西方国家)受到污名化,尽管在历史上的其他时候,肥胖常被视为财富与多产的象征,并且在世界的某些地区仍然如此[2][18]。2013年,包括美国医学会和美国心脏协会等数个医学会将肥胖定义为一种疾病[19][20]。
定义

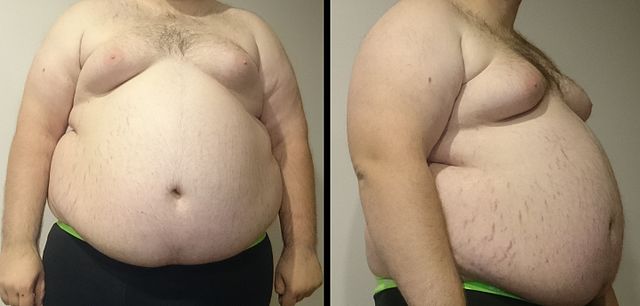
肥胖指的是体脂肪过度堆积而对健康造成负面影响的身体状态[8]:6。肥胖最初的定义以身体质量指数(Body Mass Index, BMI)为指标,之后也加入了其他标准,例如评估腰臀比或其他心血管病症风险因子[22][23]:14。BMI与体脂肪率和体脂肪总量都密切相关[24]。儿童的健康体重因性别与年龄而有不同的标准,此标准需透过与同年龄性别的其他孩子(常模)比较来决定。举例而言,儿童与青少年的肥胖定义为BMI高于95%的同侪(95百分位以上)[25]。用于决定儿童与青少年肥胖与否的常模资料来自1963年至1994年,因此并没有反映近年平均体重的上升[26]。
身体质量指数定义为体重(公斤)除以身高的平方(米):
式子中的mass是体重,height是身高。BMI通常以公斤/平方米为单位,若以英制单位(磅与吋)计算,则应该再乘以703(公斤/平方米)/(磅/平方吋)。
最常用的肥胖标准由世界卫生组织于1997年所制订,并于2000年发表,详细标准列于下方表格:
| 分类[27] | BMI (kg/m2) |
|---|---|
| 过轻 | < 18.5 |
| 正常体重 | 18.5 – 24.9 |
| 过重 | 25.0 – 29.9 |
| 肥胖 (I级) | 30.0 – 34.9 |
| 肥胖 (II级) | 35.0 – 39.9 |
| 肥胖 (III级) | ≥ 40.0 |
有些组织则对世界卫生组织的肥胖标准做了一些修正,比方说外科文献上通常将“II级与III级肥胖”或只将“III级肥胖”打散重分如下,但细分的标准目前还没有定论[28]。
- BMI ≥ 35或40者为“严重肥胖”。
- BMI ≥ 35且患有肥胖相关健康问题者,或是BMI ≥ 40或45者为“病态肥胖”。
- BMI ≥ 45或50者为“极度肥胖”。
由于亚洲人相对于高加索人种而言,在较低的BMI就可能出现健康问题,因此部分国家和地区据此修正国内的肥胖定义。日本将BMI大于25定义为肥胖[29];中国大陆为大于28[30];台湾则为大于27[31]。
腰臀比也是一种用来判断肥胖的标准,根据世卫组织的定义,男性大于 0.9m 或女性大于 0.85m 即属肥胖[32]。
有研究指出,腰臀比能比BMI更准确地预测心血管疾病风险[33];且相较于腰围或BMI,腰臀比和老人(大于75岁)的死亡率关系更为密切[34]。

体脂肪率则是脂肪含量占总体重的百分比,一般认为男性体脂大于25%或女性大于33%即为肥胖[35]。体脂肪率可通过以下公式用BMI的数值进行计算:
- 体脂年龄性别
其中男性性别取值为1,女性取0。该公式考虑到在相等BMI的情形下,男性体脂含量比后者低约10%;且即使体重不变,体脂肪率也会随着年龄增长[36]。
肥胖症发生的时期
人类一生中,有三个发胖的关键期,分别为:胎婴期、少年期、中年期。胎婴期是在母体内的胎儿与产后的婴儿时期,母体摄取的热量过多、或喂食牛乳等,影响胎婴的脂肪细胞增生较多[37]。少年期主要是生长激素分泌旺盛的长高期,生长激素除了促进骨头生长也促进脂肪分解以提供能量给肌肉骨骼成长[38]。中年期基础代谢递减,活动量较少,且经济能力较佳而食用高热量美食,此时腹围增加、内脏脂肪累积,且易生骨减肌少性肥胖(osteosarcopenic obesity,OSO)[39][40]。
肥胖症对健康的影响
体重过重与许多疾病的发生相关,包括心血管疾病、第2型糖尿病、睡眠呼吸中止症、某些癌症、退化性关节炎、以及气喘[2][41],由于上述疾病的缘故,研究也显示肥胖者的预期余命较短[2]。
美国不同BMI的未吸烟男性(左边)及女性(右边)十年内死亡的相对风険,横轴为BMI,纵轴为相对风险[42]。
肥胖症是最常见的可预防性致死因素之一[43][44][45]。欧美的大规模研究指出身体质量指数(BMI)介于20到25公斤/平方米的非吸烟者[42][46]以及BMI介于24-27公斤/平方米的吸烟者在非吸烟和吸烟者群体中分别有最低的死亡风险,高于或低于这个范围死亡风险都会上升[47][48]。亚洲人则在BMI达到22到25公斤/平方米时死亡率就开始上升[49]。BMI大于32公斤/平方米的女性未来十六年内的死亡率高达常人的两倍[50]。肥胖每年带走111,909至365,000条美国人的生命[2][45];欧洲有7.7%的死亡(相当于约100万人)和过重相关[51][52]。平均而言,肥胖会减少6-7年的余命[2][53],当一个人的BMI达到30-35公斤/平方米间时,余命会减少2-4年[46],而严重肥胖者(BMI大于40公斤/平方米)则会减少十年余命[46]。
肥胖会使许多生理与心理疾病的风险上升,疾病与肥胖的共存关系展现在代谢症候群上[2],代谢症候群包括第2型糖尿病、高血压、血中胆固醇过高、血中三酸甘油酯过高等[54]。
肥胖的并发症有可能是直接由肥胖造成,或者是与肥胖有共同的原因:比如不健康的饮食或是少动的生活型态(坐式生活型态)。肥胖与不同疾病的关联性强弱不一,如第2型糖尿病和肥胖高度相关,64%男性糖尿病患与77%的女性糖尿病患都有体脂肪过度堆积的现象[36]:9。
肥胖对健康的影响可分为两大类:第一是体脂肪量增加造成的影响(包括退化性关节炎、睡眠呼吸中止症、社交污名化等);第二是体内脂肪细胞增加造成的影响(包括第2型糖尿病、癌症、心血管疾病、非酒精性脂肪肝等)[2][55]。体脂肪的增加会改变人体对胰岛素的反应,造成胰岛素阻抗;高体脂也会使身体较容易产生发炎反应[56][57] ,并且更容易形成血栓[55][58]。
虽然有大量证据支持一般人的肥胖会对健康造成负面影响,但在部分族群中BMI的上升却似乎对健康有帮助。这个现象称为“肥胖生存矛盾”[79],1999年时,此现象首次在过重与肥胖的血液透析患者身上发现[79],稍后也在心衰竭与周边血管疾病的患者身上发现[80]。
对于患有心衰竭的人而言,BMI界于30.0-34.9间的人死亡率比正常体重者来得低,心衰竭患者在病情恶化时伴随的体重减轻或许能解释此一现象[81],其他的心脏疾病也能发现类似的情形。一级肥胖的心脏病患者在未来发生其他心脏问题的机会,并不会比体重正常的心脏病患者来得高;但对于肥胖程度更高的患者来说,未来发生其他心血管问题的机会就会开始上升[82][83]。即使对接受心血管绕道手术的患者而言,肥胖与过重的患者死亡率相对于一般人也没有上升[84]。研究指出,肥胖与过重的患者预后较预期良好是由于它们在心脏病发作后会得到较积极的治疗[85],也有研究指出若周边血管疾病患者同时又患有慢性阻塞性肺病,那肥胖对预后的改善就不复存在[80]。
肥胖症的病因
大多数的学者认为过多的能量摄入和坐式生活方式是导致肥胖症的主要原因。[86]少数情况下,食物过量摄入与遗传、生理和心理疾病有关,[87]当然也有部分原因来自文化差异和工业化大量生产。[88][89]
就个人层面来说,热量摄取过多与运动不足可以解释大多数肥胖者的发胖[90],但仍有一小部分肥胖者是基因、医疗、或精神疾病所造成的[91]。另一方面,社群中整体肥胖率的上升则归因于食物取得变得容易、食物变得更为可口[92]、以及车辆与机械化生产的普及[93][89]。
2006年发表的一篇综述总结了10种导致肥胖症发病率和患病率增高的其他原因:
- 睡眠不足
- 内分泌干扰物(能影响脂肪酸代谢的环境污染物)
- 生活环境的温度变化率下降
- 吸烟率下降(吸烟会抑制食欲)
- 造成体重上升的药物使用率增加(例如第二代抗精神病药)
- 人口组成的改变(平均体重较高的年龄层或种族占的比例增加)
- 怀孕年龄的延后(可能造成儿童更容易肥胖)
- 促使发胖的表征遗传因子随世代累积
- BMI高的人在自然选择过程中具有一定的优势
- 选择性配对,相同体重等级的人容易相互认识(这会使肥胖与消瘦的人数都上升,整体的体重变异数也会上升)[94]。
虽然有许多证据支持这些原因在肥胖发生过程中扮演的角色,但目前仍缺乏决定性的证据断言它们和肥胖症的关联,而作者也认为这些原因对肥胖的影响可能也小于上段所谈的其他因素[94]。
世界各国每人每日食物热量摄取量的图,左图为1961年,右图为2001-2003年[95],单位是每人每日卡路里(括弧中的是每人每日千焦耳)
|
无资料
<1,600 (<6,700)
1,600–1,800 (6,700–7,500)
1,800–2,000 (7,500–8,400)
2,000–2,200 (8,400–9,200)
2,200–2,400 (9,200–10,000)
2,400–2,600 (10,000–10,900)
|
2,600–2,800 (10,900–11,700)
2,800–3,000 (11,700–12,600)
3,000–3,200 (12,600–13,400)
3,200–3,400 (13,400–14,200)
3,400–3,600 (14,200–15,100)
>3,600 (>15,100)
|

不同的区域与国家的人均饮食热量摄取差别很大,并会随着时代而有明显改变。从1970年代早期到1990年代晚期,除了东欧地区外,全球的人均每日热量摄取(购买的食物量)都在上升。1996年,人均每日热量供应最高的国家是美国,高达3,654卡路里(15,290千焦耳),到了2003年更来到了3,754卡路里(15,710千焦耳)。1990年代晚期,欧洲人平均每人每日购买3,394卡路里(14,200千焦耳)的食物,而亚洲的发展中国家每人每日的食物购入量有2,648卡路里(11,080千焦耳),而撒哈拉以南非洲则是2,176卡路里(9,100千焦耳)[95]。总热量的摄取量与肥胖的发生有关[96]。
即使现在的饮食指引相当普及[97],但饮食过量与饮食内容不健康的问题却未因此改善[98]。自1971年到2000年,美国的肥胖率从14.5%爬升到30.9%[99],而平均的热量摄取也在同期上升。女性的每日热量摄取从1971年的1,542卡路里(6,450千焦耳)到2004年的1,877卡路里(7,850千焦耳),平均上升了335卡路里(1,400千焦耳);而男性从1971年的2,450卡路里(10,300千焦耳)到2004年的2,618卡路里(10,950千焦耳),平均增加了168卡路里(700千焦耳)。饮食热量的上升主要来自于碳水化合物摄取量的上升,而非油脂摄取的上升[100],多出来的碳水化合物主要来自含糖饮料和马铃薯片[101]。现代美国年轻人的饮食中,含糖饮料占了每日热量摄取的近四分之一[102];一般认为碳酸饮料、调味果汁、调味茶、运动及能量饮品等含糖饮料在肥胖率的上升中居功厥伟[103][104],并造成代谢症候群与第2型糖尿病的风险上升[105]。
随着社会变得越来越依赖热量密度高、分量大的速食餐点,速食与肥胖的关联性变得越来越令人在意[106]。自1977年至1995间,美国的速食食用量成长了三倍,而来自速食的热量则成长了四倍之多[107]。
欧美的农业政策与技术使粮食价格下滑。美国基于农业法案对玉米、大豆、小麦、以及米补助,造成加工食品在价格上低于蔬果[108]。近年来国家开始制定热量标示与食品成分标示的相关法令,希望能使人们选择较为健康的食物,并提升对自身热量摄取的关心。
相对于正常体重者,肥胖者倾向于将自己的食量说得较低[109] ,以热量计测量受试者的研究[110]与直接的观察性研究都支持这个现象的存在。
坐式生活型态在肥胖症的发病过程中起重要作用[36]:10。肥胖症患者的活动量较体重正常的人少,例如在加拿大,生活方式为坐式的男性27%患有肥胖症,但正常活动量的男性仅有19.6%患有肥胖症[111]。
世界各地都可看到工作体力需求减少的现象[112][113][114],至少有30%的人生活中的运动量不足[113]。这主要是由于在移动时搭乘交通工具的机会增加,且协助在家中省力的新技术也增加[112][113][114]。中国有一项研究表明,城市化导致每日能量支出减少300-400kcal,以车代步则使每日能量支出又减少200kcal。[89]。运动量下降的现象在儿童身上也能看到,主因是走路的机会变少,且体育课的量也下降[115]。人们将休闲时间花在运动的比例是否有下降则不那么明朗。世界卫生组织指出人们在娱乐活动中消耗的体力正在减少,但在芬兰的研究[116]却得到相反的结论,至于在美国的研究则发现美国人在娱乐活动中消耗的体力并没有明显变化[117]。
不论在儿童或成人,看电视的时间与肥胖的风险都有关联[118][119][120]。一篇评论性文章指出,在针对儿童肥胖的73个研究中,有63个(86%)都发现儿童和媒体的接触频率与儿童的肥胖率会同步上升,且上升的程度与看电视的时间成正相关[121]。

如同许多疾病,肥胖是基因与环境因子互动所产生的结果。控制食欲与代谢的基因决定了人们在食物不虞匮乏时是否会有肥胖症状。至2006年为止,已认定人类基因体上有超过41个基因在特定情形下会造成肥胖[123]。拥有两套肥胖基因(脂肪与肥胖关联基因)的人比常人平均重了3-4公斤,患上肥胖的几率是没有该等位基因者的1.67倍[124]。因遗传造成的BMI差异会随族群而不同,差异可以6%至85%[125]。
肥胖是几个症候群的主要特征,比如说普瑞德威利症候群(俗称小胖威利症候群)、巴德-毕德氏症候群、科恩症候群、以及MOMO症候群;因此有时会用“非症候群相关的肥胖”这个名词来排除这些疾病造成的肥胖[126]。患有早发性严重肥胖的人(其定义为在十岁前就发生肥胖,且BMI较平均高出3个标准差以上)有7%带有核苷酸的单点突变(SNP)[127]。
具有FTO基因的人若定期进行中等强度体力活动(相当于3-4小时的快步行走)时,罹患肥胖的几率就会下降[128]。有一个研究表明肥胖父母的后代有80%也是肥胖症患者,而体重正常父母的后代只有10%是肥胖症患者。[36][129]不同的人处在同样的环境时,也会因为他们的基因差异而有不同的肥胖风险[130]。
节约基因理论假设在相同的环境条件下,某些特定的种族或人群比较容易发生肥胖。他们能充分吸收食物中的能量并以脂肪的形式储存,以适应环境的改变(例如饥荒)及自然选择的压力。[131],但在食物供应稳定的环境下,这种储存脂肪的能力却会变成一种适应障碍[132]。有学者认为就是为什么一些在沙漠中生活的Pima印地安人在西方生活方式下会发生严重肥胖[87]。节俭基因假说受到不少批评,另外也有许多其他基于演化的假说提出(例如基因漂移假说与节俭表型理论[133][134]。
某些生理或心理疾病以及治疗它们的药物会增加患者罹患肥胖症的风险。生理疾病包括上述的罕见遗传病,以及一些先天或后天疾病,比如甲状腺功能低下、库欣综合征、生长激素缺乏症等[135],另外也包括了进食障碍(如暴食障碍和夜间进食综合征)[2]。即使肥胖与部分的精神疾病相关,但肥胖不被视为精神疾病,因此并未将其列入精神障碍诊断与统计手册[129]。
某些药物可以导致体重增加和体质构成改变,这些药物包括胰岛素、硫酰脲、噻唑烷二酮类、非典型抗精神病药、抗抑郁药、糖皮质激素、某些抗癫痫药(比如苯妥英钠、丙戊酸钠)、苯噻啶以及某些剂型的激素类避孕药[2]。

虽然基因对肥胖的影响很重要,但它无法解释为何部分国家(甚至全球)的肥胖率正在大幅上升[136]。虽然对个人来说,热量摄取高于消耗会带来肥胖;但在社会层面上,造成热量摄取与消耗消长的真正成因仍在争论中,并有许多理论试图找出原因,但多数人相信真正的原因是这许多因素的总和 。 社会阶级与BMI的关联性强弱在世界各地有所不同。1989年的评论性文章指出发达国家中社会地位较高的女性较不易有肥胖问题,但不同社会地位的男性的肥胖率则没有显著差异;在发展中国家,社会地位较高的女性、男性、以及儿童都有较高的肥胖率[137]。该评论文章在2007年更新,发现肥胖与社会地位的关系虽然不变,但关联性减弱,并认为关连性的减弱是受到全球化的影响[138]。在发达国家中,收入越不平均的地区,成人肥胖率与青少年过重率越高,这个现象在美国也能观察到:在收入不平等的州,即使是较高社会地位的人也容易有肥胖问题[139]。
BMI与社会地位的关系有许多解释。有些人认为在发达国家中,富人能消费营养较为均衡的食物,且维持纤细体态的社会压力较大,维持体适能的机会与期待也都比较高;在未开发国家,认为负担食物开销的能力、高劳动带来的高热量消耗、以及对较胖体态的文化偏好都能解释肥胖率与社会地位的关连[138]。对体重的态度也在肥胖的发生中占一定角色,在朋友、兄弟姊妹、以及配偶的身上都能观察到他们之间的BMI变化有关联性[140]。精神压力及社会地位低似乎也会增加肥胖率[139][141][142]。
吸烟对个人的体重有明显影响。男性戒烟者十年内平均会增重4.4公斤(9.7磅),女性戒烟者则会增重5公斤(11.0磅)[143],但整体而言吸烟率的变化对整体的肥胖率并没有明显影响[144]。
在美国,生子的数量与肥胖风险也有关。每生一个孩子,女性的肥胖风险就上升7%,男性则会上升4%[145]。这个现象可能是因为在西方国家,家庭抚养的孩子越多,家长的运动量就越少[146]。
在发展中国家,都市化在肥胖率上升的过程中扮演一定的角色。在中国,平均肥胖率只有不到5%,但在某些都市肥胖率却高达20%以上[147]。早年营养不良和发展中国家的肥胖率上升也有一定的关联[148],营养不良时期造成的内分泌变化可能会诱使身体在有食物时倾向堆积脂肪[148]。
感染性因素如何影响代谢的相关研究才刚起步。目前已经知道正常体重者与肥胖者身上的肠道菌丛组成是不同的,证据显示肠道菌丛可以影响代谢能力。正常体重者与肥胖者有明显的代谢能力差异,因此推测从肠道中吸收热量的能力可能会影响肥胖的发生,但目前还不确定这些差异是否会直接造成肥胖,或者这些其实是肥胖造成的结果[150]。
病理生理学

肥胖的发生与维持有许多种可能的病理生理机转[152],但这个研究领域一直乏人问津,在1994年时,弗莱德曼的研究团队才发现瘦素基因[153]。弗莱德曼的研究团队认为瘦素是影响饱足感的因子。实验中发现胖胖鼠(一种意外发现,具有过度食欲并且极端肥胖的实验用小鼠)带有突变瘦素基因,因此展现肥胖的表现型,这个结果开启以瘦素来治疗人类肥胖的可能性,但不久后卡罗的研究团队就发现无法在肥胖的人身上找到任何瘦素基因的突变;另一方面,在肥胖者身上的瘦素基因表现量上升,反而指出了肥胖者身上可能有瘦素抵抗现象[154]。在发现瘦素后,研究者陆续发现许多其他影响食欲、进食、脂肪储存、胰岛素抗性的激素,举例来说饥饿素、胰岛素、食欲素、双酪胺酸肽3-36、胆囊收缩素、脂联素等因子都是学者研究的对象。脂激素是由脂肪组织释放出的讯息因子,它们的作用会影响许多肥胖相关的疾病。
一般认为瘦素与饥饿素在食欲的影响上扮演互补的角色。饥饿素由胃制造,负责调节短期的食欲变化,比方说在胃排空时进食并在胃装满时停止;而瘦素则是由脂肪组织制造,反映人体脂肪储藏的总量,并调节长期食欲变化,比如说在脂肪储藏量低时增加食量,并在储藏量高时减少食量。虽然使用瘦素对一小部分瘦素缺乏的肥胖者有效,但目前认为绝大多数的肥胖者都有瘦素抗性,在他们的身体中也都已经有高浓度的瘦素[155]。瘦素抗性可以解释为何使用瘦素无法有效减少多数肥胖者的食量[152]。

瘦素与饥饿素虽然由周边组织制造和分泌,它们仍然要透过影响中枢神经系统才可以发挥调节食欲的功能。更精确的说,它们以及其他食欲相关激素会作用在下丘脑,这是脑中负责管理进食与能量消耗的中心。下丘脑中有几个回路在调节食欲中扮演重要角色。黑皮质素:路径是目前了解最透彻的食欲讯息传递分子[152],它从下丘脑的弓状核分泌至下丘脑外核(LH)与下丘脑腹中核(VMH),这两个核分别是脑中的进食中枢与饱足中枢[156]。
弓状核内含有两群神经元[152]:第一群同时表现神经肽Y(NPY)与刺豚鼠关联肽(AgRP),它们会刺激下丘脑外核并抑制下丘脑腹中核;第二群则表现鸦片黑皮质素:原(POMC)与古柯碱-安非他命关联转录因子(CART),并会刺激下丘脑腹中核及抑制下丘脑外核。因此表现NPY / AgRP的神经元会促进进食并抑制饱足感;而表现POMC / CART的神经元则相反地会抑制进食并激发饱足感。在弓状核中的两组神经元都受瘦素调控:瘦素会抑制表现NPY / AgRP的神经元并刺激表现POMC / CART的神经元。因此如果瘦素相关的讯息传导不足(可能由于瘦素不足或是瘦素抵抗),就会造成食欲提升而过度进食,这也能解释某些基因疾病与后天状况造成的肥胖[152]。
公共卫生议题
世界卫生组织(WHO)预测过重与肥胖将在近期超过传染病、营养不良等以往造成健康状况不佳的主因,成为健康状况不佳的最重要原因[157]。肥胖问题在公共卫生与公共政策上的重要性来自于它的盛行率、造成的成本、以及对健康的影响[158]。美国预防服务工作小组建议对所有成年人进行肥胖筛检,并对肥胖者进行行为介入与追踪[159]。公共卫生手段试图理解并修正造成肥胖人口上升的环境因素,并提出方案以改正造成食物热量摄取过高与运动量不足的问题。美国目前采行的方案包括联邦出资的校园饮食计划、限制直接向孩童行销垃圾食物[160]以及减少校园内的含糖饮料[161],另外在都市设计上也增加公园的可近性并增加人行道路。[162]。世卫组织建议各国征收含糖饮料税,以减少摄取游离糖。[163]
许多国家或组织针对肥胖问题发表报告。1998年时美国发表第一篇联邦肥胖治疗指引《成人过重与肥胖之诊断、评估与治疗临床指引:证据报告》[23];加拿大肥胖网络于2006年发表《加拿大成人与儿童肥胖预防暨治疗临床指引》,这是一份完整的实证医学临床指引,内容包括成人及儿童过重与肥胖的治疗与预防[164]。
英国皇家内科医学院、公共卫生学院与皇家儿科暨儿童健康学院于2004年发表《堆积如山的问题》(Storing up Problems)强调英国日渐严重的肥胖问题[165]。同年,英国下议院健康遴选委员会发表了一篇针对“肥胖问题对英国健康与社会的冲击”的报告,并号称是该议题中“史上最完整的调查报告”,内文也包括了可能的解决手段[166]。英国国家健康与照顾卓越研究院在2006年发表了肥胖诊断与治疗的临床指引,以及针对非医疗组织(比方说地方政府)的策略指引[167]。国王基金会的德里克·万利斯爵士于2007年发表报告,警告若不采取对策,肥胖问题将拖垮英国国民保健署[168]。
目前的主流观点认为,对抗肥胖症需有一套完整的对策。因此,肥胖政策与行动框架(Obesity Policy Action (OPA) framework)将对策区分为:上游、中游、与下游策略。上游策略主要试图改变社会;中游策略则试图改变个人行为以预防肥胖;下游策略则是治疗已经肥胖的人口[169]。
治疗方法
肥胖症的治疗方式包括行为学疗法、药物治疗和手术。行为学疗法是最主要的治疗方式,也就是透过改变饮食习惯、饮食结构以及运动来达到减肥的目的[90][170]。合理的饮食控制能在短期内使体重明显下降[171],但要维持减重的成果经常相当困难,常需要搭配运动以及配合低热量饮食的生活方式[172][173]。各种低碳水化合物与低脂饮食对健康的帮助似乎没有差别[174]。在心脏疾病与糖尿病的风险控制上,这些饮食策略也表现地不相上下[175]。长期的减重成功率与生活形态改变率并不高,约为2-20%[176]。一般只有20%的人能长期保持体重不反弹[177]。更进一步的调查发现,67%减重超过体重10%的患者,能在此后一年内维持该体重或者保持继续减重的趋势[178]。体重平均减少大于3kg或者减重大于总体重3%的患者能在5年内保持这一水平[179]。
减肥的好处显而易见,在一项前瞻性调查研究中,主动减肥,不论其体重下降的程度,都能使任何原因所导致的死亡率减少20%[180]。若要控制怀孕期间的体重增加与改善母婴健康,透过饮食与生活形态的调整是有效的[181]。若心脏病患者有肥胖以及其他疾病风险因子,会建议接受密集的行为咨询[182]。
控制饮食的方法一般分为如下四类:低脂饮食,低碳水化合物饮食,低热量饮食以及极低热量饮食。[171]一份针对六份随机控制试验所做出的后设分析发现主要的节食方法(低热量、低碳水化合物及低脂)在减肥效果上没有任何差异,都能顺利减少二至四公斤。[171]
- 低脂饮食:主要是减少食物中脂肪的含量,但不减少摄入食物的总量。该方法是美国国家胆固醇教育计划中的第1步和第2步。16个试验(持续时间2-12个月不等)的 后设分析结果显示,低脂饮食能使体重减少3.2公斤。[171]
市面已有三种减肥药已有证据可以长期使用,分别是奥利司他(罗氏鲜)、洛卡色林(Belviq)以及芬他命与托吡酯复方(Qsymia)[5]。奥利司他能少量减轻体重,平均约为在一到四年间减少2.9公斤[185],但有相当高的机会产生肠胃副作用[185],它对肾脏的影响也受到质疑[186]。另外两种药物则只在美国上市[187]。洛卡色林平均能在一年内比安慰剂多减少3.1公斤的体重(3%体重)[188],但可能会引发心脏瓣膜的问题[187]。芬他命与托吡酯同时使用也具有某种程度的减重效果[189],但使用这两种药物同样与心脏问题有关联[187]。现下还没有资料能阐明这些减重药物对肥胖的长期并发症(比方说心血管疾病与死亡)的影响[5]。
对肥胖最有效的治疗是减肥手术[190]。严重肥胖者接受手术后能够长期减轻体重、改善肥胖相关问题[191]、并降低死亡率。一项研究指出手术能在十年间减轻患者14%-25%的体重(视手术方法而定),且相对于一般减重方法,还能减低29%的死亡率[192] 。不过手术并发症的发生率为17%,并且有7%的病人需要接受第二次手术[191]。因为手术的花费与风险,研究者们正在寻找侵入性较低却同样有效的治疗方法,比如说在胃中置入占空间的物体(气球)来减少胃容量[193]。
流行病学
2016年世界各国男性(左侧)及女性(右侧)肥胖的发生率[194]
|
<5%
5–10%
10–15%
|
15–20%
20–25%
25–30%
|
30–35%
35–40%
40–45%
|
45–50%
50–55%
>55%
|
在近代以前虽然就已经认为肥胖会造成健康问题,但肥胖并不常见,只发生在少数的菁英阶级身上。随着物质生活日益富足,肥胖影响的人数也逐渐增多[195]。1997年世界卫生组织将肥胖视为全球性的流行病[102]。到了2008年,世界卫生组织估计至少有五亿的成人(大于10%)有肥胖问题,而女性的肥胖问题又比男性严重[196]。在五十至六十岁前,肥胖率都会随着年龄上升[36]:5。而美国、澳洲及加拿大的严重肥胖比率甚至上升得比整体肥胖率还快[28][197][111]。
以往认为肥胖只是发达国家的文明病,但事实上,发展中国家和发达国家的肥胖比率都在上升[51],城市地区的上升比例更为显著[196]。除了撒哈拉以南非洲、部分赤贫国家和东亚的日本与韩国之外,肥胖在世界各地都已是常见疾病[2]。
历史
肥胖的英文“obesity”来自拉丁语的“obesitas”,指的是体型大、肥、或浑圆。“Esus”则是“edere”(进食)的过去分词,并加上前缀修饰字“ob-”(过度地)[198]。据牛津辞典记载,兰德尔·科特格雷夫(Randle Cotgrave)在1611年首次使用肥胖这个单词[199]。


古希腊医学和古埃及的文献都将肥胖视为一种疾病[195]。希波克拉底这么写道:“肥胖本身不是一种病,但它是其他疾病的前兆。”公元前六世纪的印度外科医师苏许鲁塔认为肥胖与糖尿病与心血管疾病有关[201],并建议以运动来治疗肥胖以及过重体位[201]。
古印度的波斯匿王曾因为发胖而苦,要求释迦牟尼教他减肥的方法。释迦牟尼要他节食、节制睡眠、多运动、多思考,保持谦逊的态度。波斯匿王不久就减肥成功。[202][203]
在历史长河中,人类大部分的时间都在食物缺乏中求生存[204],因此视肥胖为财富与繁荣的象征。在中世纪与文艺复兴时代的欧洲高官身上[200]以及古代东亚文明的权贵身上都经常可以见到肥胖的情形[205]:49。随着工业革命的发生,人们开始认为国家的军事经济力量立基于军人与工人的体态与力量,人们的平均身体质量指数(BMI)开始从今日视为体重过轻的程度提升至正常范围。从十九世纪开始,发达国家人民的平均身高与体重就已经开始上升;到了二十世纪,身高已经达到基因潜力的上限,于是体重的成长就超过身高而开始产生肥胖。1950年代,发达国家的儿童死亡率因财富的累积而下降,但心脏疾病与肾脏疾病的发生率则随着体重一起上升[102][206]。在此同时,保险业发觉了体重与预期寿命间的关联性,于是调涨肥胖者的保费[2]。
历史上的许多文化都认为肥胖源自于人格上的瑕疵。在希腊喜剧中,肥胖的角色通常是贪吃的人,也是嘲弄的对象。基督教信仰中认为食物会让人犯下七宗罪的怠惰与色欲两项原罪[18]。在当代西方文化中,肥胖经常视为不受欢迎的同义词,也与许多负面刻板印象相关。不论年龄,肥胖的人都可能面对社交上的污名化,并可能遭受霸凌或同侪排挤,肥胖于是成为歧视的原因[207]。
西方社会并不认为“健康体重”与“理想体重”是同一件事,而且对这两件事的认识在二十世纪中开始发生变化。“理想体重”的标准自1920年代开始下降:自1922年至1999年间,美国小姐的身高上升了2%,但体重却下降了12%[208];但在此同时,人们对“健康体重”的标准则反其道而行:2007年的英国人对于过重的标准,相对于1999年时宽松得多[209]。这些变化被认为是因为人们的体脂不断上升,因此人们开始认为过剩的体脂是一种正常的表现[209]。
最早的人体雕塑创作于二万到三万五千年前,主要都是描绘肥胖的女体。有些人认为维纳斯塑像的表现方式象征的是多产,但也有些人认为这单纯是表现创作年代的人们的肥胖程度。在希腊与罗马的艺术创作中,几乎见不到肥胖的人物,这或许与他们文化对于适中的追求有关,而希腊罗马传统也由多数的基督教欧洲文化所继承,在他们的创作中,只有低社经地位的角色才会是肥胖的[18]。
自文艺复兴时代开始,部分上层阶级开始炫耀自己的体胖,在英王亨利八世与亚历山大·达·布罗的画像中就能看到这样的趋势[18]。知名画家鲁本斯经常描绘鲁本斯式的女性全身像,虽然表现上也强调多产,但在他画中的女性仍然维持沙漏状的身形[210]。到了十九世纪,整个西方世界对于肥胖的看法开始改变,在肥胖作为财富与地位的象征许多世纪以后,纤瘦取而代之成为新的追求目标[18]。
社会文化
肥胖不仅对健康产生影响,也带来许多其他面向的问题,比方说就业困难[211]。有研究指出,肥胖程度会与个人的薪资高低呈现负相关[212]。肥胖的影响广及社会中的各个层面,下至个人、公司行号,上达政府。2005年美国医疗支出中有20.6%与肥胖相关,估计为1902亿美元[213][214][215];加拿大在1997年时,肥胖占据了2.4%的医疗支出,达到20亿加币[90];澳洲2005年有关肥胖的医疗支出高达210亿澳币,过重与肥胖的澳洲人从政府领取了356亿澳币的各式补助[216]。在美国,每年花在食物上的开销估计则有四百到一千亿美元[217]。
目前已有预防肥胖的方案,希望可以降低和肥胖有关疾病的医疗成本。不过人若活的越久,其医疗的费用本来就会提高。因此研究者的结论是减少肥胖有助于提升公众的健康,但不太可能减少整体的医疗费用[218]。

肥胖可能带来社交上的污名化与就业困难[211]。比起一般体重的人,肥胖的员工较常缺席与请病假,因此对于雇主来说会造成人事成本上升与生产力下降[220]。对于杜克大学雇员进行的研究显示,身体质量指数(BMI)超过40公斤/平方米的雇员申请劳工灾害补偿保险的频率是常人(BMI介于18.5至24.9公斤/平方米)的两倍,无法工作的日数则比常人多了十二倍。对于BMI大于40的人而言,最常见到的伤害发生在下肢、掌腕、背部,这些伤害通常源自跌倒与攀爬[221]。阿拉巴马州雇员保险委员会通过一项争议性的方案,当中规定过重的雇员若不接受减重方案以改善健康,每月就需多付25美元的健康保险费,这个方案在2010年一月开始施行,主要针对BMI超过35公斤/平方米且在一年后仍无法改善自身健康状况的雇员[222]。
部分研究显示肥胖的人在就职与升迁都比常人困难[207],即使在同样工作内容的职位上,肥胖的人的薪资也相对较低(肥胖的女性的薪资较平均低6%;肥胖的男性则低3%)[223]。
肥胖对部分行业(包括航空、医疗、以及饮食)会产生其他附加影响。举例来说,因为肥胖率的上升,航空公司必须付出更高的燃料费,并面临加大座位的压力[224]。光是在2000年,肥胖旅客就让航空公司多花了2.75亿美元[225]。医疗业必须为了肥胖的患者准备特别的设备,比方说升降梯或者是大型救护车[226]。餐饮业则面临他们提供的饮食造成肥胖的诉讼,进而将诉讼成本转嫁到价格上[227]。2005年美国国会研议立法禁止人民向餐饮业因“造成肥胖”提出诉讼,但并没有通过[227]。
美国医学会在2013年将肥胖列入慢性病[19],希望借此鼓励健康保险业者将更多针对肥胖的治疗、咨询、及手术列入给付,如果保险业者愿意投资,减肥药物或基因疗法的发展成本门槛也会降低。但由于美国医学会的分类方式并没有法律上的强制力,保险业者仍然有拒绝给付肥胖治疗与处置的权利[228]。
2014年,欧洲法院认定病态肥胖为残障,指出若雇员的肥胖状况使其无法“和其他雇员以平等的立足点,有效且全职的参与工作”,这样的肥胖就应该视为残障,而因为肥胖解雇员工也将视同歧视行为[229]。

肥胖认同运动主要的目的是减少对过重与肥胖者的歧视[230],有些认同运动者甚至试图主张肥胖与身体健康并没有负相关性[231]。主张认同肥胖的团体在二十世纪后半开始增加[232],国家肥胖认同推广协会成立于1969年,主要的活动范围在美国,定位为倡议消除体型歧视的人权团体[233]。国际体型认同协会则是创立于1997年的非政府组织,它的宗旨是推动体型认同并消除体重歧视[234],活动范围广及全球。这些倡议团体主张肥胖应列入美国残障者法案,但立法当局则认为肥胖带来的公共卫生成本超过将肥胖列入这部反歧视法案带来的好处[231]。
儿童肥胖
对儿童来说,健康的身体质量指数(BMI)范围会因年龄和性别而有所不同。儿童与青少年的肥胖标准是BMI超过95百分位[25],然而该参考常模来自于1963年至1994年间的研究资料,因此并未计入近年来肥胖率的上升[26]。儿童的肥胖在二十一世纪已经成为一种流行病,不论是在发展中国家或是发达国家,儿童肥胖率都不断上升。在加拿大,儿童肥胖率自1980年代的11%爬升到1990年代的30%,在此同期,巴西的儿童肥胖率则自4%上升到14%[235]。
如同成人的肥胖,儿童肥胖也受许多不同的因素影响。饮食习惯改变与运动量下降被认为是近年来儿童肥胖率上升的主要推手[236]。由于儿童肥胖常持续到成人,并与许多慢性病息息相关,肥胖儿童经常需要筛检是否患有高血压、糖尿病、高血脂、以及脂肪肝[90]。儿童肥胖的治疗主要是改变生活型态以及行为治疗,但尝试增加儿童的运动量的效果并不明显[237]。目前美国食品药物管理署并未核准任何药物用于儿童肥胖[235]。
其他动物
在许多国家,宠物肥胖是常见的问题。在美国,有23到41%的狗过重,当中有5.1%达到肥胖的程度;猫的肥胖率则稍高一些(6.4%)[238]。在澳洲,兽医统计的犬只肥胖率为7.6%[239]。犬只肥胖的风险与饲主是否肥胖相关,但猫只的风险则与饲主肥胖与否无关[240]。
参见
参考文献
延伸阅读
Wikiwand - on
Seamless Wikipedia browsing. On steroids.









