Заболевания лёгких, связанные с курением — различные заболевания и повреждения лёгких, этиологическим фактором риска возникновения которых является курение табака[1]. Табачный дым содержит свыше 7000 различных химических веществ[2][3], которые потенциально могут обладать как прямым токсическим действием, так и косвенным, вызывая ответную иммунную реакцию, что в совокупности может приводить к обратимым и необратимым повреждениям воздухоносных путей и лёгочной паренхимы[4]. Как минимум 250 из этих веществ известны своим токсическим или канцерогенным действием[2][3]. Курение может приводить к раку лёгких и хронической обструктивной болезни лёгких, а также является этиологическим фактором в развитии некоторых интерстициальных заболеваний лёгких, включая острую эозинофильную пневмонию, десквамативную интерстициальную пневмонию, респираторный бронхиолит, ассоциированный с интерстициальным заболеванием лёгких, и лёгочный гистиоцитоз из клеток Лангерганса[5]. В число наиболее частых причин смерти от курения входят рак лёгких и хроническая обструктивная болезнь лёгких[4].
У всех курильщиков происходят связанные с воспалительными процессами изменения в дыхательных путях[6], в частности, у курильщиков всегда выявляется гистологическая картина респираторного бронхиолита[7], однако у некоторых курильщиков изменения в лёгких приводят к развитию заболеваний[6]. На развитие заболеваний влияют генетические и экзогенные факторы, а также аллергии и инфекции. Во многих заболеваниях лёгких, связанных с курением, обычно происходят схожие патологические процессы, а патологи часто обнаруживают сочетание различных гистологических моделей воспаления, в результате чего оказывается сложным установить какой-либо конкретный диагноз[6]. Курение приводит к повреждению воздухоносных путей, альвеолярных воздушных мешочков и слизистой оболочки дыхательных путей, что в конечном итоге может привести к затруднённому перемещению достаточного количества воздуха в лёгких[8]. Курение повышает шансы на возникновение рака лёгких по сравнению с некурящими примерно в 22 раза[9], а хроническая обструктивная болезнь лёгких среди курящих возникает в 3—4 раза чаще, чем среди некурящих[10].
Общие сведения
Суммиров вкратце
Перспектива
Все формы табака так или иначе вредят здоровью, а наиболее распространённой формой является курение. Употребление табака наносит существенный экономический ущерб, который, в частности, выражается в виде расходов на здравоохранение[11]. При этом крупнейшие табачные производители активно пытаются помешать распространению информации о вреде табака[12]. Например, в 1954 году, когда в научной литературе появилась статья о содержании в табаке веществ, вызывающих опухоли у мышей, шесть крупных производителей табака развязали рекламную кампанию[англ.], целью которой было дискредитирование исследования. Благодаря рекламе в странах третьего мира курение воспринимается как дань моде и прогрессу, однако от курения в целом погибло больше людей, чем во Второй мировой войне, и в какой-то степени распространению курения среди людей способствует отсутствие критического мышления у широкой публики[13]. Также курящие люди в основном понимают тот вред, который они наносят себе курением, и многим из-за этого курение не доставляет радости, но они продолжают, поскольку зависимость от никотина вызывает сильную потребность курить, которая перевешивает оценку рисков и мешает попыткам бросить[14]. При этом треть тех, кто попробовал курить, становятся курильщиками[15].
С конца 1950-х по 1970-е учёные пытались найти способ сделать сигареты «безопасными», снизив количество смол в сигаретах, не снижая при этом уровень никотина, хотя учёные также думали над проблемой снижения уровня никотина, поскольку он тоже оказывает влияние на здоровье[16]. Однако удалить из сигарет вредные вещества, появляющиеся в результате сгорания органики, невозможно, поэтому безопасными сигареты быть не могут[17], а идея снижения никотина до такого уровня, чтобы курильщики были способны бросить курить, тоже не была реализована[16]. Современные «безопасные» сигареты хотя и содержат меньший уровень смол, но являются не намного более безопасными, чем обычные сигареты. Уменьшение количества смол в затяжках связано и с уменьшением уровня никотина, попадающего в организм, в то время как курильщику требуется определённый уровень никотина в крови для удовлетворения своих потребностей, поэтому может возникнуть компенсационный эффект, при котором курильщик найдёт способ восполнения уровня никотина в крови и будет чаще курить[17].
Воспалительные процессы
Суммиров вкратце
Перспектива
| Компонент | Действие |
|---|---|
| Акролеин | Токсичен для ресничек, ослабляет защитные механизмы лёгких. |
| Формальдегид | Токсичен для ресничек, раздражитель. |
| Оксиды азота | Окислитель. |
| Кадмий | Окислительные повреждения, способствует развитию эмфиземы |
| Цианид водорода | Нарушает окислительный метаболизм клеток. |
Вдыхаемый табачный дым попадает вначале в рот, затем проходит через верхние дыхательные пути, попадает в нижние и, в конечном счёте, достигает альвеол. По мере продвижения вглубь дыхательных путей более растворимые газы адсорбируются, а попавшие в лёгкие частицы оседают на воздухоносных путях и альвеолах. В результате в лёгкие попадают значимые дозы канцерогенов и токсинов[19]. Доза попадающих в дыхательные пути токсических частиц и газов варьируется в зависимости от табака, объёма вдоха, количества затяжек каждой сигареты[19], а также от размера частиц[20]. Большие частицы удаляются из вдыхаемого воздуха верхними дыхательными путями, маленькие частицы диаметром менее 2,5 мкм достигают лёгких и оседают в них. Медианный диаметр частиц, вдыхаемых вместе с сигаретным дымом, составляет 0,3—0,4 мкм — более 60 % частиц, вдыхаемых с табачным дымом, оседает в лёгких. Мукоцилиарный аппарат и альвеолярные макрофаги должны удалять из лёгких попавшие в них частицы, но удаляются не все, поскольку их количество в лёгких давно курящего человека слишком большое[20].
Сигаретный дым является мощным индуктором воспаления, которое, в основном, определяется повышенным содержанием количества макрофагов в лёгких[21], привлекаемых и активируемых сигаретным дымом[22]. Макрофаги, в свою очередь, притягивают в лёгкие другие провоспалительные иммунные клетки — нейтрофилы, моноциты, эозинофилы и лимфоциты. На поверхности дыхательных путей формируются сети из клеток Лангерганса — разновидности дендритных клеток — при этом количество таких клеток растёт под воздействием сигаретного дыма, увеличивая воспаление и вызывая дисфункцию дыхательных путей. В результате возникают деструктивные процессы, которые приводят к развитию эмфиземы лёгких[21], фиброзу перибронхиальных и альвеолярных стенок[22], а также к обструктивному бронхиолиту[21].
Респираторный бронхиолит
Присутствие пигментированных макрофагов в респираторных бронхиолах среди молодых курильщиков было обнаружено ещё в 1974 году. Пигментированные макрофаги в респираторных бронхиолах являются достаточно достоверным признаком курения сигарет, в том числе и в прошлом[23]. Макрофаги могут присутствовать в дыхательных путях десятилетиями после бросания курения, при этом у большинства пациентов респираторный бронхиолит протекает бессимптомно[23], из-за чего многие обзоры предлагают рассматривать респираторный бронхиолит не как отдельное заболевание, а как тканевую реакцию на курение[24].
Данные проведённых долгосрочных исследований подтверждают идею о том, что макрофаги играют важную роль в разрушении альвеолярных стенок. В некоторых случаях респираторный бронхиолит может сопровождаться неспецифичными симптомами, включая кашель и одышку, в большинстве таких случаев пациенты являются заядлыми курильщиками, а заболевание диагностируется как респираторный бронхиолит, ассоциированный с интерстициальным заболеванием лёгких[23].
Обструктивные заболевания лёгких
Суммиров вкратце
Перспектива
Хроническая обструктивная болезнь лёгких
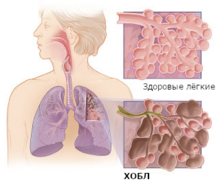
Одной из ведущих причин смертей, связанных с курением, является хроническая обструктивная болезнь лёгких, при которой происходит необратимое и прогрессирующее ограничение вентиляции лёгких[25], при этом против данного заболевания не существует терапий, способных вылечить больного[26], существующие методы лечения способны лишь замедлить прогрессирование заболевания[27]. Курение является причиной примерно 80 % случаев хронической обструктивной болезни лёгких[28]. Пассивное курение также является фактором риска для развития данного заболевания[29]. Раньше данным заболеванием болели в основном мужчины, однако в современном мире им болеют в примерно одинаковой пропорции и мужчины, и женщины, поскольку в странах с высоким уровнем дохода курение получило распространение и среди женщин, а в странах с низким — женщины подвергаются воздействию различных факторов загрязнения воздуха, например, при отоплении помещений дровами, а воздействие загрязнённого воздуха также может приводить к развитию данного заболевания[29].
При хронической обструктивной болезни лёгких становится тяжело дышать, поначалу трудно быть активным, затем может оказаться сложным подниматься по лестнице. Заболевание приводит к тому, что больным приходится много времени проводить дома и может оказаться невозможным выполнять ранее привычные действия[28]. Симптомами заболевания являются одышка, при которой возникает ощущение нехватки воздуха, чрезмерное выделение мокроты и хронический кашель[27]. Исследования также показывают, что на поздних этапах заболевания, когда защитные функции лёгких нарушаются, в патогенезе ограничения вентиляции лёгких могут сыграть роль хронические инфекции[30].
Хроническая обструктивная болезнь лёгких является не определённым самостоятельным заболеванием, а обобщающим термином для различных хронических заболеваний лёгких, при которых в лёгких ограничивается поток воздуха[27]. Заболевание включает в себя хронический бронхит и эмфизему лёгких[25], которые являются более привычными терминами для обозначения хронической обструктивной болезни лёгких[29].
Хронический бронхит
Хронический бронхит является воспалением широких дыхательных путей в лёгких, а клинически определяется как наличие кашля с мокротой в течение как минимум 3 месяцев в год за два последующие друг за другом года. Хронический бронхит является ненормальной активацией иммунной системы в ответ на длительную историю курения. В результате хронического бронхита повышается выделение мокроты бокаловидными клетками, происходит утолщение бронхиальных стенок и их фиброз[31].
Эмфизема лёгких
Эмфизема бывает нескольких подтипов, с курением же ассоциируется центрилобулярный подтип эмфиземы, при котором происходит ненормальное расширение воздухоносных путей, дистальных по отношению к терминальным бронхиолам, а поражаются больше верхние части лёгких. Центрилобулярная эмфизема развивается из-за разрушения и расширения бронхиол с последующим слиянием очагов поражения[31].
Интерстициальные заболевания лёгких
Суммиров вкратце
Перспектива
Интерстициальные заболевания лёгких характеризуются сочетанием хронического воспаления с повышенным уровнем провоспалительных цитокинов и развитием фиброза лёгких. Данная группа заболеваний развивается по разным причинам, включая, помимо курения, вредные факторы рабочей среды, воздействие лекарств и системные заболевания соединительной ткани[32].
Идиопатические интерстициальные пневмонии
Для десквамативной интерстициальной пневмонии и респираторного бронхиолита, ассоциированного с интерстициальным заболеванием лёгких, доказана связь с курением. Однако, несмотря на это, в 2002 году они были классифицированы как идиопатические интерстициальные пневмонии и оставлены в данной группе заболеваний и в обновлённой классификации 2013 года, хотя к идиопатическим заболеваниям относятся те, причина которых неизвестна[33]. Тем не менее, в классификации 2013 года данные заболевания были отнесены к группе заболеваний лёгких, связанных с курением[34].
Респираторный бронхиолит, ассоциированный с интерстициальным заболеванием лёгких
Респираторный бронхиолит, ассоциированный с интерстициальным заболеванием лёгких, отличается от респираторного бронхиолита, встречающегося у всех курильщиков, наличием симптомов и отклонениями в результатах тестов функции лёгких[35]. В отличие от респираторного бронхиолита, данное заболевание является редким и встречается в основном у людей со стажем курения в 30 пачко-лет. Среди молодёжи данное заболевание встречается у тех, кто курил 2—3 пачки в день в течение хотя бы 10 лет[36].
Изменения в лёгких, наблюдаемые при данном заболевании, происходят практически лишь только у курящих людей, а ключевой особенностью заболевания является бронхиолоцентрическое накапливание в лёгких пигментированных жёлто-коричневых макрофагов («макрофагов курильщика»), окраску которым дают компоненты сигаретного дыма, в первую очередь, каолинит[34].
Десквамативная интерстициальная пневмония
Большинство пациентов с десквамативной интерстициальной пневмонией являются курильщиками (примерно 60 %—90 % в описаниях серий случаев), а само заболевание проявляется в виде кашля, одышки и пониженной функции лёгких. Как и в случае респираторного бронхиолита, воспаление вызывается макрофагами, но в данном случае затрагивает альвеолы, поэтому носит название пневмонии. Заболевание схоже с респираторным бронхиолитом, ассоциированным с интерстициальным заболеванием лёгких, оба заболевания имеют схожий клинический фенотип и гистологическую картинку, поэтому можно рассматривать данные заболевания как спектр повреждений лёгких в результате курения. Также отдельно следует рассматривать случаи десквамативной интерстициальной пневмонии у некурящих людей, среди которых были описаны случаи реакции на лекарственные препараты и при пневмокониозе[37].
Лёгочный гистиоцитоз из клеток Лангерганса
Лёгочный гистиоцитоз из клеток Лангерганса является редким заболеванием, его патогенез неизвестен, но примерно 90 % больных являются курильщиками[38]. Заболевание затрагивает приблизительно 3 %—4 % курильщиков[39]. Болеют в основном люди в возрасте 30—50 лет. Обычно выражается в виде одышки и кашля, но на момент обнаружения заболевания примерно 25 % пациентов являются асимптоматическими[38]. Примерно у 15 %—20 % пациентов первым признаком заболевания может оказаться пневмоторакс[39]. Данный вид гистиоцитоза ограничивается лёгкими и характеризуется увеличением количества клеток Лангерсана в них. Регресс лёгочных изменений возможен, если пациент бросает курить на ранней стадии заболевания[40].
Острая эозинофильная пневмония
Острая эозинофильная пневмония также является редким заболеванием и чаще всего встречается среди мужчин в возрасте 20—40 лет, при этом около двух третей пациентов являются курильщиками. Клиническая картина заболевания обычно неспецифична, из-за чего его часто ошибочно диагностируют, например, как внебольничную пневмонию. Заболевание является острым, длится как обычное острое респираторное заболевание (менее месяца), а предпосылками для возникновения являются изменения в привычках курения, например, начало курения, продолжение после некоторой паузы или увеличение частоты курения. Характеризуется средним уровнем лихорадки, кашлем, одышкой, болями плевритного характера, недомоганием, болями в мышцах и ночной потливостью[41].
Заболевание является тяжёлым, часто возникают острая дыхательная недостаточность и необходимость в механической вентиляции лёгких. Большинство пациентов подпадают под критерии диагнозов острого повреждения лёгких и острого респираторного дистресс-синдрома. Дифференциальный диагноз предполагает выявление эозинофилии в субстрате, полученном с помощью бронхоальвеолярного лаважа, с количеством эозинофилов более 25 %, при этом сам субстрат должен быть стерильным в течение курса заболевания, также должны быть исключены инфекция, гиперволемия, гиперчувствительность к лекарственным препаратам и лёгочное кровотечение. Заболевание хорошо поддаётся лечению стероидами (глюкокортикоидами), иммунологические процессы восстанавливаются до нормальных в течение нескольких дней[42].
Рак лёгких
Суммиров вкратце
Перспектива
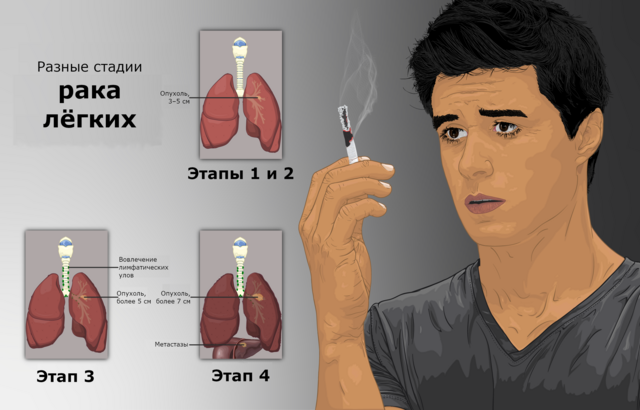
Рак представляет из себя неконтролируемое разрастание клеток, которое может начаться в любой части дыхательных путей. Основной причиной рака лёгких является курение, в том числе пассивное. Симптомы рака лёгких могут включать кашель, боли в грудной клетке, одышку, свистящее дыхание, повторяющиеся инфекции лёгких, кровавую мокроту или мокроту цвета ржавчины, охриплость, отёчность шеи или лица, боли и слабость в плечах, руках или кистях, а также беспричинную лихорадку (повышение температуры)[43].
Сигаретный дым содержит много канцерогенных веществ, способных вызывать рак. Наиболее важными среди них по содержанию и потенциальной канцерогенности являются полициклические ароматические углеводороды, N-нитрозоамины, ароматические амины[англ.], бутадиен-1,3, бензол, альдегиды и окись этилена[44]. Формирование ДНК-аддуктов под воздействием канцерогенных веществ является хорошо изученным феноменом[45]. В большинстве тканей курящих людей уровни ДНК-аддуктов выше, чем у некурящих[46], а их присутствие может выявляться с помощью определённых биомаркеров[45]. Исследования показывают, что постоянное присутствие ДНК-аддуктов в тканях лёгких потенциально может приводить к генетическим повреждениям клеток, а в результате последующего деления клеток данные повреждения распространяются, что хорошо согласуется с обнаружением множественных генетических изменений, наблюдаемых при прогрессировании рака[46]. Также многие компоненты табачных продуктов и табачного дыма способны повреждать ДНК. Для восстановления повреждений существует несколько механизмов, однако неполное удаление повреждений может приводить к появлению мутаций и, как следствие, к повышению риска возникновения рака[47]. При курении могут происходить повреждения хромосом, при которых происходит удаление части цепи ДНК[48], могут деактивироваться гены-супрессоры опухолей[49], или могут активироваться онкогены, воздействующие на цикл деления клеток[50].
Примечания
Литература
Ссылки
Wikiwand - on
Seamless Wikipedia browsing. On steroids.