悪性腫瘍(あくせいしゅよう、Malignant Tumor, Cancer)は、生体の自律制御を外れて自己増殖する細胞集団である。周囲の組織に浸潤して転移する腫瘍を指す。がん(ガンまたは癌)や「悪性新生物」とも称し、死亡につながることも多い。国立がん研究センターによると、2007年以降に登録された院内がんデータでは、2018年の時点で10年生存率は59.4%であり、部位や病期(「ステージ」)により差が大きい[1]。
概要
ヒトの身体の細胞は、正常な状態では、細胞数をほぼ一定に保つために分裂・増殖を制御する機構が働いている。腫瘍は、生体細胞の遺伝子に発生した異常に起因して、正常な制御を外れて自律的に増殖を開始したものを指す。腫瘍と正常組織の区画が不明瞭で、異物が組織や細胞内に蓄積する浸潤現象 (Infiltration) が発現し、転移現象が認められる状態を「悪性腫瘍」[2][3]と称する。
表記・呼称
腫瘍は良性腫瘍と悪性腫瘍とに分類され、後者を「癌」と称する。癌は、上皮組織系由来の癌腫 (Carcinoma) と非上皮組織系細胞由来の肉腫 (Sarcoma) に分類される。癌腫の診断名は「臓器名(組織名)+癌」で表記される[4]。ひらがなの「がん」は悪性腫瘍全体を示し、漢字の「癌」は上皮細胞から発生する癌腫と使い分けられることがあるが、区別はされないことも多い[5]。
戦後に定めた当用漢字は「癌」を含まず「がん」が広く一般に用いられ、学問では「癌」を用いたが、「がんは悪性腫瘍の総称、癌は癌腫を意味する」との主張が1990年以前から一部で見られるようになった。日本口腔外科学会は「がんは悪性腫瘍の総称、癌は癌腫を意味する」と定義しているが、内科医の藤田浄秀は、当用漢字による漢字制限と必然的に生じた仮名書きの強制の歴史的観点から「不適切だ」と主張している[4]。
国際疾病分類
国際疾病分類の日本語訳では「Cancer」の訳語として、「がん」(「癌」)を当てており、悪性腫瘍一般を意味する[6]。
「がん」を意味する「Cancer」は、かに座を意味する「Cancer」と同じ単語であり、乳癌の腫瘍が蟹の脚のような広がりを見せた[7] ところから、「医学の父」と呼ばれるヒポクラテスが「蟹」の意味として「καρκίνος」(Carcinos)と名づけ、これをアウルス・コルネリウス・ケルススが「Cancer」とラテン語に翻訳した。
広義の「Cancer」は「悪性新生物」(Malignant Neoplasm) の総称であり、ひらがなで「がん」と表記する[8]。ひらがなの「がん」は、「癌腫」や非上皮由来の「肉腫」(sarcoma)、白血病のような血液悪性腫瘍も含めた広義的な意味で悪性腫瘍を表す言葉として使われており、「国立がん研究センター」、各都道府県における「〇〇県がんセンター」と表記している[9]。
広義の「Cancer」は、狭義の「Cancer」にあたる「Carcinoma」(癌腫)、「Sarcoma」(肉腫)、その他(白血病、悪性リンパ腫、骨髄腫、悪性中皮腫)に分けられる[8]。
漢字の「癌」は、「岩」の異体字である「嵒」と、病垂との会意形声文字であり、本来は「乳がん」の意味である。触診すると岩のようにこりこりしているからで、江戸時代のころには「岩」と書かれた文書も残っている。
社会の機構や組織について「○○は△△のがんだ」「△△のガン細胞」と比喩表現の1つとして使われることがある[10]。
腫瘍
「腫瘍」は国際疾病分類の「Tumor」の日本語訳であり、「生体内において、その個体自身に由来する細胞でありながら、その個体全体としての調和を破り、時に他から何らの制御を受けることなく、又自らの規律に従い、過剰の発育をとげる組織をいう」と定義されている[6]。
新生物 (Neoplasm) も腫瘍と同義に用いられており、良性と悪性があり、悪性新生物は癌、癌腫及び肉腫を意味する[6]。
医学的分類
悪性腫瘍の用語は病理学において以下のように分類される。
主な作用
悪性腫瘍は、
- 無制限に栄養を使って増殖するため、生体は急速に消耗する。
- 全身に転移することにより、多数の臓器を機能不全に陥れる。
これらに伴い、癌性疼痛を惹き起こすことも多い。
がんの代謝
通常の細胞では、酸素が十分に供給されている時は、ATP合成のエネルギー効率が高いが合成速度の遅いミトコンドリアでの酸化的リン酸化でエネルギー生産を行う。酸素が十分に供給されない時は、エネルギー効率が悪いが速度の速い解糖系によって、エネルギーを得ている。がん細胞は酸素が十分に供給されている環境下でもエネルギー効率の悪い解糖系で活動する。これはワールブルク効果(「ウォーバーグ効果」とも)と呼ばれている。この現象は以前から知られていたが、代謝物を一斉に測定・解析を行なうメタボロミクスによって、非がん組織と比較してがん組織で解糖系の代謝中間体のプロファイルが明らかになり、解糖系の活性化が明確に示された[11]。なお、通常の細胞の代謝に関しては解糖系によるATP合成速度は電子伝達系によるATP合成速度の約100倍の速度を有している[12]。
癌組織の多くがブドウ糖代謝に活発(言い換えると、「癌細胞はブドウ糖をエサにして増殖する」)な性質を利用したポジトロン断層法(PET)が、がん診断に利用されている。
疫学

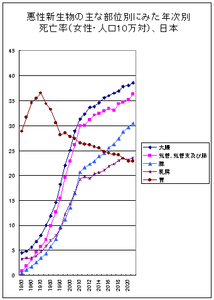
世界保健機関 (WHO) によれば、2005年の世界の5800万人の死亡のうち、悪性腫瘍による死亡は13%(760万人)を占める。死亡原因となった悪性腫瘍のうち、最多のものは肺がんが130万人で、胃がんは100万人、肝がん、大腸がん、乳がんが続く。悪性腫瘍による死亡は増加し続け、2030年には1140万人が悪性腫瘍で死亡すると予測されている。
日本の原因疾患別死亡者数の割合と順位では1951年から1980年まで30年間1位の脳血管疾患に代わり、1981年から2015年まで35年連続で1位で[14][15][16][17][18][19][20]、2015年度は死亡者数129万0428人のうち、がんによる死者数は37万0131人であり[19][20]、死亡者総数に対する割合は28.7%である。
分類
「がん」は単一の細胞を起源とし、発生母地となった細胞の種類(組織学的分類)と細胞の身体的部位(解剖学的分類)とで分類できる。
組織学的分類
組織型および各腫瘍組織型の記事を参照。
病期分類は、腫瘍学、癌に詳述がある。
成人のがん


成人の「がん」は通常は上皮組織に形成され、遺伝的あるいは内因的特性を持つ人々が外的要因に曝された影響による長期間にわたる生物学的な過程を経て生じる、と大方の場合は考えられている。肉腫は上皮由来ではないが、悪性腫瘍として癌と同様に検査・診断・加療される。
次に例を示す[注釈 1]:
幼児期のがん
「がん」は幼い子供や新生児にも発生する。異常な遺伝形質プロセスのために細胞の複製幼若化に対して抑制が利かないので、制御されない増殖が早期より亢進し、進行も速い。肉腫が多いことも特徴として挙げられる。
幼児期のがんの発生ピーク年齢は生後一年以内にある。神経芽細胞腫は最も普通に見られる新生児の悪性腫瘍であり、白血病 (Leukemia) と中枢神経がんがその次に続く。女子新生児と男子新生児とは概して同じ発生率である。しかし、白人の新生児は黒人のそれに比べてほとんどの種類のがんにおいて大幅に発生率が高い。
新生児の神経芽細胞腫は生存率が非常に良く、ウィルムス腫瘍、網膜芽細胞腫も非常に良いが、他のものはそれほど良くない。
幼児期がんを次に示す[注釈 2]:
分化度
身体を構成する細胞は、1個の受精卵から発生を開始し、当初は形態的機能的な違いが見られなかった細胞は各種幹細胞を経て組織固有の形態および機能を持った細胞へと変化してゆく。この形態的機能的な細胞の変化を分化という。細胞の発生学的特徴の一つとして、未分化細胞ほど細胞周期が短く盛んに分裂増殖を繰り返す傾向がある。通常、分化の方向は一方向であり、正常組織では分化の方向に逆行する細胞の「幼若化」(脱分化)は、損傷した組織の再生を除き、発生しない。
がん細胞は特徴の一つに幼若化/脱分化するという性質あり、分化度の高いがん細胞や、非がん組織から、「低分化」あるいは「未分化」ながん細胞が生じる。細胞検体を検査したとき、細胞分化度が高いものほど臓器の構造・機能的性質を残し、比較的悪性度が低いと言える。インスリノーマのような例外もある。通常は分化度の低いものほど転移後の増殖も早く、治療予後も不良である。
化学療法は、特定の細胞周期に依存して作用するものが多いため、細胞周期が亢進している分化度が低いがんほど化学療法に対して感受性が高いという傾向がある。腫瘍細胞への作用原理・特性は「化学療法 (悪性腫瘍)」に詳述がある。
接触阻害の機能喪失と無限増殖能
細胞生物学における接触阻害とは、細胞がお互いに接触するまで増殖した場合に起こる細胞の増殖が停止する細胞の性質のことである[23]。癌細胞では通常、この接触阻害の性質を失っており、隣の細胞に接触した場合でも増殖を停止できない状況に至っている。癌細胞は、接触時に増殖を停止したり成長方向を変更したりすることはないため、お互いの細胞の上に積み上がって成長を続けることとなる[24]。癌細胞は、この接触阻害の性質を失っており、かつ、無限に増殖できる能力を獲得している[23]。癌細胞の特徴として、接触阻害の消失、増殖因子要求性の低下、転移能の前提である足場非依存性増殖能の獲得、不死化、転移能の獲得、脱分化の発現が掲げられ、発癌はこのような過度の増殖亢進の結果である[25]。
がんと細胞死
「トゥーモア・イニシエーション」(Tumor Initiation, 正常な細胞が、腫瘍を形成できるよう変化する過程のこと)と「プロモーション」(Promotion, 発癌促進)によって細胞増殖が起こり、過形成になると「アポトーシス」(Apoptosis, 細胞が死ぬ現象)の機構が働き、細胞の増殖が抑えられる。しかし、細胞死が進行して細胞数が減ると、体内で細胞死は抑制され、細胞増殖が促進される。放射線で誘発されるリンパ腫の実験では細胞死を起こしやすい動物系統がリンパ腫を発生させやすい。細胞死が起こり、細胞が減少すると細胞死を抑制して細胞増殖を促進させるようになり、これが癌化への引き金となる。ウイルス感染(エプスタインバーウイルス (EBV)、パピローマウイルス (HPV)、ヒトT細胞白血病ウイルス、B型及びC型肝炎ウイルス)、化学物質による発がんも放射線誘発発がんと同様に細胞死の亢進に引き続く細胞死の抑制(遺伝子bcl-2の活性化)が癌化に際して重要な要因となっている。がん抑制遺伝子p53はDNA損傷の修復を助けるが、損傷を修復できない場合には細胞死を誘発させて細胞ごと消去する。p53に異常があると細胞死が起こりにくくなり発がんにつながることになる[26]。
発生要因
悪性腫瘍(がん)は、細胞のDNAの特定部位に幾重もの異常が積み重なって発生する、と説明されることが多い。異常が生じるメカニズムは多様であり、全てが知られているわけではない。遺伝子の異常は、通常の細胞分裂に伴ってもしばしば生じていることも知られ、偶発的に癌遺伝子の変異が起こることもありうるし、発癌の確率、すなわち遺伝子の変異の確率を高めるウイルス、化学物質、放射線(環境放射線、人工放射線、X線検査やCTスキャンによる医療被曝[27])が挙げられている。
健康状態の生体内ではDNA修復機構や細胞免疫、悪性腫瘍を修復したり抑え込んだり排除したりする機構も働いている。
すでに悪性腫瘍が生体内にある状態になっている場合、そこにはDNA修復機構の不調や細胞免疫の不調が複雑に絡んでいる場合もあり、「水疱瘡は水痘・帯状疱疹ウイルス (Varicella-zoster virus) の感染で起こる」など一対一の因果関係の説明は、癌では示しにくいことが多い。
喫煙

喫煙と癌の相関は、数十年にわたる調査での一貫した結果でも明らかになっている。数百の疫学調査により、たばことがんとの関係が確認されている。アメリカ合衆国における肺がんによる死亡の比率とたばこ消費量の増加パターンは鏡写しのようであり、喫煙が増加すると肺がん死比率も劇的に増加した。渡邊昌は「日本政府が日本たばこ産業 (JT) 株式の半数以上を保有しているため、喫煙規制や禁煙に関する動きが進みにくかった」と指摘しており[28]、がんの死亡率の1位は肺がんとなっている。
食事
厚生労働省は「『食生活の欧米化』[29] が癌による死を増やした」と考えている[15][16][17][18][19][20][30][31]。
生活習慣と併存疾患
日本糖尿病学会の診療ガイドラインによれば、国内外の多くの研究によって糖尿病が癌罹患リスクに関連することが報告されているとしている。糖尿病による癌発生促進のメカニズムとしてはインスリン抵抗性とそれに伴う高インスリン血症、高血糖、慢性炎症が想定されている。しかし癌と糖尿病には共通の危険因子が多く「見かけ上の関連」が生じている可能性もあるとして、癌危険因子としての糖尿病の意義を明らかにするためさらなる研究・解析が必要だとしている[32]:365。
- 久山町研究
1998年に福岡県久山町で行われた「久山町研究」[33] では、糖尿病と悪性腫瘍死の発生のリスクには有意な関連があった[34]。国立がん研究センターは「糖尿病と診断されたことのある人は、そうでない人に比べて、がんを患いやすくなる確率が20-30%ほど上がり、男性では肝がん、腎臓がん、膵がん、結腸がん、胃がん、女性では胃がん、肝がん、卵巣がんでこの傾向が強い」と発表した[35]。C-ペプチドは、インスリンを生成する際、インスリンの前駆体であるプロインスリンから切り放された部分を指すが、C-ペプチドは男性の結腸癌と関連があった[36]。
WHOと国際がん研究機関(IARC)による「生活習慣とがんの関連」についての報告がある[37]。
| 関連の強さ | リスクを下げるもの(部位) | リスクを上げるもの(部位) |
|---|---|---|
| 確実 | 身体活動(結腸) | たばこ(口腔、咽頭、喉頭、食道、胃、肺、膵臓、肝臓、腎臓、尿路、膀胱、子宮頸部、骨髄性白血病) 他人のたばこの煙(肺) 過体重と肥満(食道<腺がん>、結腸、直腸、乳房<閉経後>、子宮体部、腎臓) 飲酒(口腔、咽頭、喉頭、食道、肝臓、乳房)、 アフラトキシン(肝臓)、 中国式塩蔵魚(zh:鹹魚)(鼻咽頭) |
| 可能性大 | 野菜・果物(口腔、食道、胃、結腸、直腸) 身体活動(乳房) | 貯蔵肉(結腸、直腸) 塩蔵品および食塩(胃) 熱い飲食物(口腔、咽頭、食道) |
| 可能性あり データ不十分 |
食物繊維、大豆、魚、ω-3脂肪酸、 カロテノイド、ビタミンB2、ビタミンB6、 葉酸、ビタミンB12、ビタミンC、ビタミンD、 ビタミンE、カルシウム、亜鉛、セレン、 非栄養性植物機能成分 (例:アリウム化合物、フラボノイド、イソフラボン、リグナン) | 動物性脂肪(※動物性脂肪が癌の原因であることを示す証拠は無い[39]) 複素環式アミン 多環芳香族炭化水素 ニトロソ化合物 |
発がん性を有する化学物質や放射線への暴露
化学物質への暴露が発がんを惹き起こすことがあり、国際がん研究機関(IARC)はヒトに対する発癌性が認められる化学物質(Group1)として、石綿、ベンゼン、六価クロム、ヒ素、カドミウム、ベンジジン、1,2-ジクロロプロパン、放射線としてγ線、X線を掲げている[40](詳細は「IARC発がん性リスク一覧」を参照のこと)。
病因微生物(ウイルスや細菌)
一部の悪性腫瘍(がん)については、ウイルスや細菌による感染が、その発生の重要な原因であることが判明している。現在、因果関係が疑われているものまで含めると以下の通り。
- 子宮頸部扁平上皮癌 - ヒトパピローマウイルス16型、18型(HPV-16, 18)
- バーキットリンパ腫、咽頭癌、胃癌 - EBウイルス(EBV)
- 成人T細胞白血病 - ヒトTリンパ球好性ウイルス
- 肝細胞癌 - B型肝炎ウイルス(HBV)、C型肝炎ウイルス(HCV)
- カポジ肉腫 - ヒトヘルペスウイルス8型(HHV-8)
- 胃癌および胃MALTリンパ腫 - ヘリコバクター・ピロリ
これらの病原微生物によってがんが発生する機構は様々である。ヒトパピローマウイルスやEBウイルス、ヒトTリンパ球好性ウイルスの場合、ウイルスの持つウイルスがん遺伝子の働きによって細胞の増殖が亢進したり、p53遺伝子やRB遺伝子の機能が抑制されることで細胞ががん化に向かったりする。肝炎ウイルスやヘリコバクター・ピロリでは、これらの微生物感染によって肝炎や胃炎の炎症が頻発した結果、がんの発生リスクが増大すると考えられている。またレトロウイルスの遺伝子が正常な宿主細胞の遺伝子に組み込まれる過程で、宿主の持つがん抑制遺伝子が欠損することがあることも知られている。ただしこれらの病原微生物による感染も多段階発癌の1ステップであり、それ単独のみでは癌が発生するには至らないと考えられている。
2005年11月、スウェーデンのマルメ大学(Malmö Universitet)が発表した研究では、ヒトパピローマウイルス(HPV)に感染した人間との、予防手段を用いないオーラルセックスは口腔癌のリスクを高める、と示唆した。この研究によると、癌患者の36%がHPVに感染していたのに対し、健康な対照群では1%しか感染していなかった[41]。
『ニューイングランド・ジャーナル・オブ・メディシン』誌で発表された最近の別の研究は、オーラルセックスと咽喉癌には相関関係があることを示唆している。HPVは頸部癌の大半に関係しているので、この相関関係はHPVの感染によるものと考えられている。この研究は、生涯に1-5人のパートナーとオーラルセックスを行った者は全く行わなかった者に比べおよそ2倍、6人以上のパートナーと行った者は3.5倍の咽喉癌のリスクがあると結論付けている[42]。
遺伝的原因
大部分のがんは偶発的であり、特定遺伝子の遺伝的な欠損や変異によるものではない。しかし遺伝的要素を持ちあわせる、がん症候群が存在する。
- 女性のBRCA1/BRCA2遺伝子がもたらす、乳癌あるいは卵巣癌
- 多発性内分泌腺腫 (multiple endocrine neoplasia) - 遺伝子「MEN types 1, 2a, 2b」による種々の内分泌腺の腫瘍
- p53遺伝子の変異により発症するLi-Fraumeni症候群 (Li-Fraumeni syndrome) (骨肉腫、乳がん、軟組織肉腫、脳腫瘍)
- (脳腫瘍や大腸ポリポーシスを起す)Turcot症候群 (Turcot syndrome)
- 若年期に大腸癌を発症する、「APC」遺伝子の変異が遺伝した家族性大腸腺腫症 (Familial adenomatous polyposis)
- 若年期に大腸癌を発症する、「hMLH1, hMSH2, hMSH6」DNA修復遺伝子の変異が遺伝した遺伝性非ポリポーシス大腸癌 (Hereditary nonpolyposis colorectal cancer)
- 幼少期に網膜内にがんが発生する、Rb遺伝子の変異が遺伝した網膜芽細胞腫 (Retinoblastoma)
- 若年期に高頻度に多発性嚢胞腎を発症し、のちに腎がんが発生する、VHL遺伝子の変異が遺伝したフォン・ヒッペル・リンドウ病
- 原因となる遺伝子は不詳であるが、家族内集積のみられる非アルコール性脂肪性肝炎 (NASH) や原発性胆汁性胆管炎 (PBC) による肝細胞癌 (Hepatocellular carcinoma)
遺伝的素因と環境因子の双方により発癌リスクが高くなるものとして、アルコール脱水素酵素の低活性とアルコール多飲がある。これらが揃うと頭頸部癌(咽頭癌・食道癌)の罹患率が上昇する。日本を含むアジアではアルコール脱水素酵素(ADH1B)の活性が低い人が多い。
癌の成長
藤田哲也は「末期癌の患者の体内では、数千個から数兆個に及ぶ癌細胞が『制御の効かない過剰な生長』を続け、正常な組織や細胞を圧殺する」「『過剰な生長』という現象こそが、癌が宿主を苦しめ、死に至らしめる最大の要因である」「『過剰な生長』は癌の最も重要な性質の一つであり、悪性腫瘍に本質的なものだ」と書いた[43]。
大阪大学医学系研究科甲状腺腫瘍の研究班は「甲状腺がんにおいて、転移能・浸潤能など立派にがんとしての性質を持っていながら、なぜかある程度で成長が止まってしまい、一生患者に悪さをしないものが多数存在することが証明されるようになった」「これらのがんを若年型甲状腺がんと呼ぶ。このようながんをあまり早い時期に見つけてしまうと、患者に本来不要であった手術を施してしまうことになる。これを『過剰診断』と呼ぶ」「小さな甲状腺がんは10代の後半からちらほら出現し、20代で急速にその頻度が増加し、30代中ごろには中高年とほぼ同じ頻度になる。すなわち、超音波でしかわからないような甲状腺がんは子供のうちからできるが、その多くは途中で成長が止まり、臨床的ながんにまで進展しない」「小さな甲状腺がんは10年単位でしか成長せず、しかも若年者ではある程度成長するが、高齢になると完全に成長を止める。また、経過観察された千人以上の患者のうち、甲状腺がんが原因で死んだ人は一人もいなかった。すなわち、これらのがんが悪性化することはない」と発表した[44]。
予防
子宮頸癌は発癌リスクを軽減できるHPVワクチンが日本でも認可された。胃癌はヘリコバクター・ピロリを除菌することにより、発癌リスクを軽減できることが報告されている。B型肝炎はエンテカビルによりHBVウイルスを減少させることで、C型肝炎はインターフェロン療法によりHCVを駆除することにより、発癌リスクを軽減できることがわかっている。
がん予防10か条(世界がん研究基金)
2007年11月1日、世界がん研究基金とアメリカがん研究協会によって7,000以上の研究を根拠に「食べもの、栄養、運動とがん予防」[45]が報告されている。これは1997年に公表され、日本では「がん予防15か条」と呼ばれていた4500以上の研究を元にした報告の大きな更新である。
- 肥満:BMIは21-23の範囲に。推薦:標準体重の維持。
- 運動:毎日早足で30分以上歩くか、それに相当する身体活動をする。慣れてきたら毎日60分以上の中程度の身体活動か、30分以上のかなり激しい身体活動をする。
- 体重を増やす飲食物 推薦:高エネルギーの食べものや砂糖入り飲料やフルーツジュース、ファーストフードの摂取を制限する。飲料として水や茶や無糖コーヒーが推奨される。
- 植物性食品:毎日、少なくとも600グラムの野菜や果物と、非でんぷん性多糖類を摂取し、毎日少なくとも25gの食物繊維を摂取する。推奨:毎日400グラム以上の野菜や果物と、精製度の低い穀物と豆を食べる。精白された穀物は制限する。
- 動物性食品 赤肉(牛・豚・羊)を制限し、加工肉(ハム、ベーコン、サラミ、燻製肉、熟成肉、塩蔵肉)は避ける。赤肉より、鶏肉や魚が推奨される。赤身肉は週300グラム以下に。推奨:赤肉は週500グラム以下に。乳製品は議論があるため推奨されていない。
- アルコール(お酒) 男性は1日2杯、女性は1日1杯まで。
- 保存、調理:塩分摂取量を1日に5グラム以下に。推奨:塩辛い食べものを避ける。塩分摂取量を1日に6グラム以下に。カビのある穀物や豆を避ける。
- サプリメント:サプリメントには頼らず、食事のみで栄養を満たす。
- 母乳哺育 6か月間、母乳のみで育てる。
- がん治療後:生存者は、栄養、体重、運動について、訓練を受けた専門家の指導を受ける。
喫煙は肺、口腔、膀胱がんの主因であり、タバコの煙は最も明確に多くの部位のがんの原因であると強調。また、タバコとアルコールは相乗作用で発癌物質となる。
がん対策の目標(健康日本21-日本厚生労働省)
2000年、厚生労働省の健康日本21[46] によってがん対策の目標が提唱されている。
- 喫煙が及ぼす健康影響についての知識の普及、分煙、節煙
- 食塩摂取量を1日10g未満に減らす
- 野菜の平均摂取量を1日350g以上に増やす
- 果物類を摂取している人の割合を増やす
- 食事中の脂肪の比率を25%以下にする
- 1日に約60g以上飲酒する人を減らす。「節度ある適度な飲酒量」は「約20g」
- がん検診。胃がん、乳がん、大腸がんの検診受診者の5割以上の増加
日本人のためのがん予防法(国立がん研究センター)
国立がん研究センターがん予防・検診研究センター(現・社会と健康研究センター)は日本人にとって優先度の高く、予防効果が確かな要因に絞って内容を取りまとめ、2006年に「日本人のためのがん予防法」を提言した[47]。以下は2017年8月1日改訂版における6つの推奨項目である[48]。
| 喫煙 | たばこは吸わない。他人のたばこの煙を避ける。 |
| 飲酒 | 飲むなら、節度のある飲酒をする。 |
| 食事 | 偏らずバランスよくとる。 |
| 身体活動 | 日常生活を活動的に。 |
| 体形 | 適正な範囲内に。 |
| 感染 | 肝炎ウイルス感染検査と適切な措置を。機会があればピロリ菌検査を。 |
がんを防ぐための新12か条(がん研究振興財団)
1978年、日本の国立がんセンター(現・国立研究開発法人 国立がん研究センター)は学問的に常識とされていた知見を踏まえ、カレンダーの12か月に合わせて「がんを防ぐための12ヵ条」を提唱した[49][50]。当時としては科学的に妥当な提言であったが、その後の研究で「かび」や「日光」、「焦げ」の暴露を避けるべきとされていた要因について、発がんリスクの上昇が認められるまでに必要な曝露量や避けた場合に予防可能ながんの割合という観点から見直しがなされ、上述の「日本人のためのがん予防法」の内容を含め、2011年にがん研究振興財団が「がんを防ぐための新12か条」として改訂版を公表した[47]。たばこについての記述を禁煙と受動喫煙の2項目設けたこと、早期発見を掲げたことや正確な情報を入手することに言及している点でも改訂前と異なる[49]。
- たばこは吸わない
- 他人のたばこの煙を避ける
- お酒はほどほどに
- バランスのとれた食生活を
- 塩辛い食品は控えめに
- 野菜や果物は不足にならないように
- 適度に運動
- 適切な体重維持
- ウイルスや細菌の感染予防と治療
- 定期的ながん検診を
- 身体の異常に気がついたら、すぐに受診を
- 正しいがん情報でがんを知ることから
がん検診
診断
「がん」の診断には2つの状況がある。一つは臨床診断(特に病理検査)と、もう一つは集団検診(がん検診; 術後検診を含む)である。がんを根治する上で重要な点は自覚症状がない段階での「早期発見」と「全摘出手術の可能性検証」が挙げられる。言い換えると、集団検診と臨床診断とが効果的に機能して初めて、がん治療が成功に導かれる。また全摘出手術が困難な状況において、がんの種類によって異なる有効な治療法を選択する目的でも、臨床診断は重要である。
検診の方法としては、X線撮影、超音波検査、コンピュータ断層撮影(CT)、核磁気共鳴画像法(MRI)、ポジトロン断層法(PET)、骨シンチグラフィ[51]、消化器への内視鏡検査[52]がある。
一方、全摘出手術が成功した場合においても、再発がん、二次性がんの発生の懸念があるため、その局面においても術後定期検診は重要になる。
細胞診断・生検組織診断
「がん」の組織は顕微鏡下での観察、すなわち検鏡によって、形態から鑑別される。判定像では多くの分裂中の細胞が観察され、細胞核のサイズや形状はばらばらであり、(分化した)細胞の特徴が消失している。これらは細胞診でも生検組織診でも確認できる特徴である。組織診では正常な組織構造が失われている点や、周囲の組織(が一緒に採取されていれば、そこ)と腫瘍との境界が不明瞭であることが観察される。
進行度
「がん」の進行度を表すものとして「TNM分類」や「ステージ分類」がある。
TNM分類
「T(tumor、腫瘍)」、「N(nodes、所属リンパ節)」、「M(metastasis、遠隔転移)」の3つの観点から進行度を分類したもの。T1~4、N0~3、M0~1の組み合わせで表現する。
ステージ分類
TNM分類を元に、がんの進行度と広がりの程度を合わせて表すことができるように、と新たに作成された。臨床に沿った分類であり、「臨床進行期分類」と呼ばれる。
ステージ0(上皮内癌)〜ステージIVの五段階で分類される。個体としての死を迎えた段階で体内には1kg前後のがん細胞が生成されている[53]。
- ステージ0 がん腫瘍が上皮内にとどまっている。リンパ節への転移はない。
- ステージI がん腫瘍が広がっているが、筋肉層でとどまっている。リンパ節への転移はない。
- ステージII がん腫瘍が筋肉層を超えて浸潤しているがリンパ節への転移はない。または、腫瘍は広がっていないが弱若リンパ節への転移が見られる。
- ステージIII がん腫瘍の浸潤が大きくなり、リンパ節に転移している。
- ステージIV がん腫瘍がはじめにできた原発巣を超えて、他の臓器に転移(遠隔転移)している。ステージIV(ステージ4)は末期がんとは異なり様々な治療法が存在し、医療の進歩によりその選択肢も増えている[54]。
TMN分類と同様に、臓器別に細かく分類されているため、上記の分類から更に詳細に分類される場合がある。胃がんの場合は、TNM分類との対比で以下のように定義されている[55]。
| NO リンパ節転移がない | N1 胃の領域リンパ節(※)のうち、 1~2個に転移している | N2 胃の領域リンパ節のうち、 3~6個に転移している | N3 胃の領域リンパ節のうち、 7個以上に転移している | M1 胃の領域リンパ節以外の リンパ節に転移している | |
|---|---|---|---|---|---|
| T1a (M) 胃の粘膜に限局している |
IA | IB | IIA | IIB | IV |
| T1b (SM) 胃の粘膜下層に達している |
IA | ||||
| T2 (MP) 胃の筋層に達している |
IB | IIA | IIB | IIIA | |
| T3 (SS) 胃の筋層を越え、 漿膜下層に達している |
IIA | IIB | IIIA | IIIB | |
| T4a (SE) がんが漿膜を越え、 胃の表面に出ている |
IIB | IIIA | IIIB | IIIC | |
| T4b (SI) がんが胃の表面に出たうえに、 他臓器にもがんが続いている |
IIB | IIIB | IIIC | IIIC | |
※胃の近くにあって転移しやすいリンパ節のことで、日本臨床外科学会の『胃治療ガイドライン』では13個のリンパ節を「領域リンパ節」 としている。
治療
日本において昭和の頃は、「がん」といえば死の宣告と同義であった。日本は1984年に「対がん10ヵ年総合戦略」、1994年に「がん克服新10か年戦略」を策定し、多額の研究資金を投入してきた。また、日本だけでなく欧米諸国でも死因の上位であるがんの研究には多額の人材及び資金を投じてきた。2010年代までに、がんの治療成績は急激に上がった。実際、多くのがんでは初期(1期)であれば9割以上の5年生存率(事実上の完治)となっているが、基本的に治りにくい病気であることは変わらないほか、膵癌のように治療が困難ながんも存在する。また、医学の世界では、がんの治癒は「完治」とは呼ばず、とりあえず病変が見えなくなった状態として「寛解(かんかい)」と呼ぶ。
治療手段は以下のものがある。
- 外科手術
- 化学療法(抗がん剤)
- 放射線療法
- 血管内治療
- 光免疫療法 - 2011年にアメリカ国立がん研究所とアメリカ国立衛生研究所の主任研究員である小林久隆らの研究団が開発した手法で、特殊な薬剤との併用で近赤外線を照射することでがん細胞を破壊する治験に成功している[56]。現在は臨床試験段階だが小林らはNIR-PIT が、臨床的にがん治療のアプローチを根本的に変える可能性があると考えている[57]
- 免疫療法
- ウイルス療法
- がんワクチン
- 温熱療法(ハイパーサーミア)…2020年10月28日、千葉県がんセンター新病院にて、これを導入したという[58]
- 補完代替医療
- 支持療法
- 緩和ケア
- 痛みのコントロール
- カンナビノイド療法
- がんの心理療法(精神面・心理面のサポート)
ガン細胞は血管新生を誘引して大量の血管を生成するが、この結果できた血管は細い上に層構造の表皮部分が完全には形成されない脆い血管である。そのため、この血管新生を阻害する治療法[59]や、逆にガンに伸びた血管の表皮を正常な状態にして、抗がん剤をガン細胞に届きやすくする治療が研究されている。
2014年1月、鳥取大学医学部は、「自身がクローニングしたRNA遺伝子の機能解析に従事している際、この遺伝子に関連して発現変動する単一のマイクロRNAを悪性度の高い未分化癌に導入すると、容易に悪性度を喪失させることができ、正常幹細胞へ形質転換できるという画期的な治療法を発見した」と発表した。大学では「動物実験段階までである」としているが、「研究グループ代表によると、あらゆる癌に対応が可能で、現在実用化に向けて研究中であるという[60]。
精密医療
「精密医療」という用語があり、これは「Precision Medicine」の訳語である。患者の個人レベルで最適な治療方法を分析・選択し、それを施す。最先端の技術を用い、細胞を遺伝子レベルで分析し、適切な薬のみを投与する。アメリカ合衆国では既に一般的な方法として選択されている[61]。
がん闘病中・治療後の生活の質の向上
がんは発見から闘病中において、病気や死への不安感、癌性疼痛による苦痛、生活や経済状態への打撃により、患者本人や家族らの「生活の質」(QOL, Quality Of Life)に大きな影響を与える。
がん治療後の最大の関心事は再発・転移の有無であり、がんが残っている場合にはその推移にある。このため、治療後も主治医による定期的な検診を受けて状況を正しく把握しつつ生活を再建していくことが肝要である。
がん治療は手術による切除を伴うことが多く、治療後の生活は、例えば治療によってがんそのものは完治した場合であっても、大きく影響を受けることが多い。がんができた場所によって治療により影響を受ける機能は千差万別であり、対処法もそれぞれに異なる。一般に、切除によって失われる体の機能をできる限り小さくし、失われた機能を補う手段を用いて、治療後のQOLを従来よりも向上させる努力が進められている。
ストーマ
直腸がんで肛門に近いところにがんができた場合や肛門にがんができた場合、人工肛門(消化器ストーマ)が作られる。また、膀胱がんで膀胱と尿道をとる必要がある場合、人工膀胱を用い、尿の排泄口である尿路出口(尿路ストーマ)が作られる。手術後、ストーマによる排泄をスムーズに行えるようにするケア(ストーマケア[62])の方法が十分に習得できてから退院する。ストーマがあっても入浴はでき、体力が回復すれば仕事や学業に復帰することも可能である。
気管孔
気管孔は鼻または口から肺へ空気を導入して呼吸困難になる場合、気管を外部へつなげる穴を開けて(気管切開)呼吸を確保する。首の付け根の前の位置に丸い穴をあける。気管孔は治療の過程で呼吸を確保するために一時的に設ける場合もあり、この場合は通常の呼吸が可能になると共に閉じられる。他方、咽頭、喉頭、またはその近くにがんがあり、治療により咽頭を全部切除しなければならない場合、そのままでは食事も呼吸もできなくなるので、口に通じる食道を気管と完全に分けて形成し、気管の出口を気管孔につなげる。この場合を永久気管孔という[63]。
永久気管孔を設けた場合、首に穴があいたままになる。術後の日常生活が受ける主な影響を以下に挙げる。
再建術
人工乳房
乳がんの治療では、抗癌剤、放射線治療の併用により乳房を温存できる場合が増えている。治療法とそれによる様々な影響、治療後のリスクについて、十分に医師と患者の双方が納得して治療を行うことが重要である。切除手術を行った場合、人工乳房が各種開発されているので用いることができる。
顔面エピテーゼ
頭頸部がんでは治療によって、顔面の一部の機能が損なわれたり一部が失われたりする場合がある。手術に放射線治療、化学療法を併用することにより、失われる機能を最小限にする努力が進められており、切除範囲は縮小する傾向である。また、再建術も多く行われている。術後に予想される変化とリスクを医師と患者が話し合い、双方が納得して治療を進めることが重要である。喪失した顔面の各部に応じてエピテーゼを制作できる。医療用の接着剤またはインプラントにより装着する。近年は極めて自然な仕上がりのエピテーゼを用いることが可能になってきている。詳細は「顔面エピテーゼ」の項目参照。
義肢(義手・義足)
骨肉腫が四肢に発生した場合、かつては切断することが必須とされたが、最近では切断せずに腫瘍を切除することも可能になった。切断した場合に用いる義肢の機能も大幅に改善されている。
補充
がんの治療によって失われた臓器の機能を補う手段が得られない場合もある。このような場合には、生活の仕方で対応するか、医療的に補充する。
胃がんによって胃を全摘出した場合、胃に代わるものは用意できないため、食道から直接小腸へと食べ物が入るようになる。少しずつ時間をかけ、何回にも分けて食べることにより、対応できる。
甲状腺がんの場合、少しでも甲状腺が残せた場合甲状腺ホルモンは分泌されるが、甲状腺を全摘出した場合には分泌されなくなる。この場合、術後は甲状腺ホルモン製剤を生涯にわたって内服する。
がんと統合失調症
統合失調症の患者はがんによる死亡率が低いと言われている。統合失調症治療に使われる向精神薬が抗腫瘍効果を持つためであるとされている[要検証][要出典医学][64]。
がんの原因の理解史
がんを理解しようとする人たちは古代からおり、悪戦苦闘が繰り広げられてきた[65]。
「Cancer」は古代ギリシア語「Καρκινοσ」(「カルキノス」, 「カニ」の意味)に由来する[65]。あちこちに爪を伸ばし食い込んでゆく様子をこの言葉で表現した[65]。「がんについての研究である腫瘍学を意味する「Oncology」の語源も、古代ギリシア語「Ογκος」(「オンコス」と読む。「塊」の意味)である。
紀元前1500年頃に書かれたエーベルス・パピルスにも癌に関する記述がある。
古代ローマのガレノス(2〜3世紀頃)は、がんは四体液の一つの黒胆汁が過剰になると生じる、と考えた[65](1500年頃までは医学の領域で「権威」とされていた[65])。ガレノスの後継者のなかには、情欲にふけることや、禁欲や、憂鬱が原因だとする者もいた[65]。また同後継者には、ある種のがんが特定の家系に集中することに着目して、がんというのは遺伝的な病苦だ、と説明する者もいた[65]。
18世紀後半を過ぎる頃になると、がんの一因として環境中の毒(タバコ、煙突掃除夫の皮膚につく煙突の煤、鉱坑の粉じん、アニリン染料が含有する化学物質 等)もあるのでは、とする説が、多くの人によって提唱された[65]。
19世紀の中頃に、フィラデルフィアの外科医サミュエル・グロスは「(がんについて)確実にわかっていることは、我々はがんについて何も知らない、ということだけである」と書いた[65]。そして、そのような「何も知らない」という状況は、19世紀末の時点でも、ほとんど変わっていなかった[65]。
それから1世紀が経過し、理解が進む度に研究者の間で新たな疑問が登場し、科学的な知識が徐々に増えてきた[65]。がんの研究は研究者たちにとって多くの困難と挫折に満ちたものであった[65]。
20世紀初頭には、「感染症は特定の微生物によって引き起こされる」という説を支持する例が実験によって多数確認されたため、他の病気も容易に解明されるだろうと考えたり、がんも解明されるだろうと予想する人は多かった[65]。
1955年、オットー・ワールブルクは、体細胞が低酸素状態に長時間晒されると呼吸障害を引き起こし、通常酸素濃度環境下に戻しても大半の細胞が変性や壊死を起こし、ごく一部の細胞が酸素呼吸に代わるエネルギー生成経路を昂進させて生存する細胞が癌細胞となる説を発表した。酸素呼吸よりも発酵によるエネルギー産生に依存するものは下等動物や胎生期の未熟な細胞が一般的であり、体細胞が酸素呼吸によらず発酵に依存することで細胞が退化し癌細胞が発生するとしている[66]。
ウイルス説
「がんは感染症ではない」とも考えられていた[65]。白血病のように、患者から家族や医療関係者に伝染することがないためである[65]。だが、動物(の個体)からとった腫瘍を他の動物(の個体)に移植すると癌が誘発されることがわかった19世紀末以降は、がんにも感染性の病原体があるのかも知れないと考える人も出てきて、彼らは20世紀初頭までに、原生動物やバクテリア、スピロヘータ、かびを調べた。それらの研究はうまくゆかず、がんの原因に感染症があると考える諸説は信用を失いそうになった。だが、ペイトン・ラウスが腫瘍から細胞とバクテリアを取り除いた抽出液をつくることを思いつき、それを調べれば細胞の他に作用している因子が見つかるかも知れないと考え、ニワトリの肉腫をろ過した抽出液を健康なニワトリに注射し、その鶏にも肉腫が発生するのを実験によって確認。その腫瘍は、微小な寄生生物、おそらくウイルスに刺激されて生じたものかも知れない、とした[65]。当時はウイルスの正体は分かっておらず、「…でないもの」という否定表現でしか記述できなかった[65]。科学者はがんが感染するという実験的事実から、未知の病原体が存在するであろうことにも気付いた[65]。その後、ウサギでも同様の実験結果が得られたが、腫瘍を伝染させることに成功したのは主にニワトリ(やウサギ)の場合に限られていたので、やがて、がんの一因にウイルスがあるとする説は評判が悪くなってしまい、これを支持する科学者は評判を落としてしまいかねないような状況になった[65]。異端の説だと見なされ、疑似科学者扱いされかねない空気が科学界に蔓延した。
ジャクソン研究所は、1929年に設立された組織で、今日では基礎医学研究用の規格化マウスを供給する組織として米国最大のものであり、その研究所でのがん発生研究のプログラムというのは「問題は遺伝子であって、ウイルスではない」という前提の下に行われていた[65]。だが、同研究所のジョン・ビットナーが、マウスのある種のがんは、母乳中の発がん因子が授乳を通じて子に移される仕組みであるという、ウイルスが関与しているという証拠を偶然に発見した[65]。だが、当時の科学界は上述のようにウイルス説を異端視していたのでビットナーは躊躇して、それを「ウイルス」とは呼ばず、あえて「ミルク因子」と呼んだ[65]。
ルドウィク・グロスも、ウイルスが癌の原因になることがあることを、マウスの白血病がウイルスによってうつることを示す実験を行うことで確かめ、それを発表・報告したのだが、がん研究者の大半はその報告をまともに受け取らず、データ捏造をしているのでは、と考える者すらいた(ワシントンにある研究公正局に出頭を求められかねないような扱いを受けた[65]。
アメリカ国立癌研究所が設立された時期、公衆衛生局局長の諮問委員会は「がんの原因としてウイルスは無視できる」と結論づけた[65]。
「《ミルク因子》というのは、ウイルスだ」と解釈することを科学的なこととして認め、ウイルス説を科学的に真面目に検討すべきだ、という認識ができてきたのはようやく1940年代末のことだった[65]。状況を変えた人物はジェイコブ・ファース(Jacob Furth、1896-1979)[67] であった[65]。ファースは既に高名な科学者であったが、その彼がグロスの実験を、それに用いるマウスの種類まで正確になぞることで、実験に再現性があること、そして事実であることを証明した。それによって基礎医学者たちがようやく、悪性腫瘍にウイルスが関与することがあるということを理解するようになった[65]。かくして、長らく異端者のように扱われてきたペイトン・ラウスは、1966年に85歳でノーベル生理学・医学賞を受賞した[65]。
炎症と癌
1863年、ドイツ人の医師で病理学者、ルドルフ・ヴィルヒョウ(Rudolf Virchow) は、「浸潤した免疫細胞は、炎症組織における癌病変が発生する場所を反映している」とする仮説を発表した[68]。ヴィルヒョウの研究は、癌の起源が慢性炎症の領域にある可能性があることを示唆した[69]。
1986年、ハロルド・ドヴォルジャーク(Harold Dvorak)は、発癌と炎症には、「増殖、細胞の生存と移動の増加、および成長因子、炎症性サイトカイン、血管新生促進因子(Proangiogenic Factors)が制御する血管新生の強化促進」といった共通の発生経路があることを示した。ドヴォルジャークは、炎症に関与する細胞が癌組織にも浸潤している事実を観察したうえで、癌について「wound that does not heal」(「治癒が不可能な傷」)と定義した[68]。
植物
植物は基本的に悪性腫瘍を患うことはない。
これは細胞壁と血管より大幅に細く細胞輸送が行われない導管、師管の構造に因る[70]。植物は悪性新生物が生じても浸潤も転移も起こらず、極めて局所的なものとなり、病気にはならない[要出典]。
脚注
参考文献
関連項目
外部リンク
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.