From Wikipedia, the free encyclopedia
Հակամակարդիչներ, հայտնի են նաև որպես արյան նոսրացուցիչներ, քիմիական միացություններ են, որոնք կանխում կամ ընկճում են արյան մակարդումը՝ երկարացնելով մակարդման ժամանակը[1]։ Որոշ բնական հակամակարդիչներ հանդիպվում են արյունածուծ կենդանիների մոտ, օրինակ՝ տզրուկների և մոծակների, ինչը նրանց հնարավորություն է տալիս կծած հատվածում որոշ ժամանակով ճնշել արյան մակարդումը և անարգել արյուն քաշել[2][3]։ Որպես դեղերի առանձին խումբ, հակամակարդիչները կիրառվում են թրոմբոտիկ խանգարումների բուժման նպատակով[4]։ Լայնորեն կիրառվում են դեղահատերի կամ հաբերի տեսքով օրալ (բերանացի) հակամակարդիչներ, իսկ հիվանդանոցային պայմաններում կիրառվում են նաև տարատեսակ ներերակային հակամակարդիչների դեղաձևեր[5][6]։ Որոշ հակամակարդիչներ կիրառվում են բժշկական սարքերում և տարաներում, ինչպիսիք են նմուշառման տարաները, արյան փոխներարկման պարկերը, արյան արհեստական շրջանառության սարքը և դիալիզի ապարատը[7][8]։ Առաջին հակամակարդիչներից մեկը՝ վարֆարինը, սկզբում օգտագործվում էր կրծողների դեմ պայքարի համար (ռոդենտիցիդ, ռատիցիդ)[9]։
Հակամակարդիչները սերտ առնչություն ունեն հակաագրեգանտների (հակաթրոմբոցիտային) և ֆիբրինոլիտիկ (թրոմբալուծարիչ) դեղերի հետ, քանի որ դրանք նույնպես ազդում են արյան մակարդման գործընթացի վրա[10]։ Թրոմբոցիտների նախնական ագրեգացիայից հետո սկսում է մակարդման փուլը, որի արդյունքում ձևավորվում է ֆիբրին ու կայուն ագրեգացված թրոմբոցիտար զանգված։ Մասնավորապես, հակաագրեգանտները ճնշում են թրոմբոցիտների ագրեգացիան (իրար կպչել, հավաքվելը), այնինչ հակամակարդիչները ընկճում են մակարդման կասկադի առանձին ուղիներ[11][12]։
Հակամակադիչների կիրառումը հիմնված է մակարդման ընկճման ռիսկի և ցուցումների/առավելությունների վրա[14]։ Հակամակարդիչ թերապիայի գլխավոր ռիսկը արյունահոսությունն է[15]։ Առողջ մարդկանց շրջանում արյունահոսության ռիսկը տվյալ պարագայում մինիմալ է, սակայն այն մարդկանց համար, ովքեր վերջին շրջանում վիրահատություն են տարել կամ, օրինակ, ունեն գլխուղեղի անոթի անևրիզմա և այլն, գտնվում են արյունահոսության տեսանկյունից բարձր ռիսկի խմբում[16][17]։ Ընդհանուր առմամբ, հակամակարդիչ թերապիան ցուցված է թրոմբոէմբոլիկ խանգարումները բուժելու համար՝ ընկճելով կամ կանխարգելելով թրոմբոզի զարգացումը[18]։ Հակամակարդիչների կիրառման ցուցումներն են․
Թվարկված դեպքերում հակամակարդիչները կարող են կանխել վտանգավոր թրոմբների առաջացումը կամ արդեն առկա թրոմբների աճը[30]։
Հակամակարդիչ թերապիա սկսելու որոշումը կայացնելուց առաջ հաճախ օգտագործվում են հատուկ գործիքներ՝ ոչ ինվազիվ, նախաթեստային ստրատիֆիկացիաների տեսքով, որոնց միջոցով հնարավոր է նախապես հաշվարկել հակամակարդիչների կիրառման դեպքում արյունահոսության պոտենցիալ ռիսկը[15]։ Դրանցից են HAS-BLED-ը[31], ATRIA-ն[32], HEMORR2HAGES-ը[33] և CHA2DS2-VASc համակարգերը[34]։ Վերոնշյալ ձևով հաշվարկված արյունահոսության ռիսկը հետագայում պետք է համեմատվի հաշվարկված թրոմբոտիկ ռիսկի հետ, որպեսզի գնահատվի հակամակարդիչ թերապիա սկսելու ընդհանուր ցուցումը և առավելությունը[35]։

Հակամակարդիչների կիրառման ամենահաճախ և լուրջ կողմնակի էֆեկտը ինչպես մանր, այնպես էլ խոշոր արյունահոսությունների առաջացման բարձր ռիսկն է[36]։ Արյունահոսության ռիսկի աստիճանը կախված է օգտագործվող հակամակարդիչի դասից, պացիենտի տարիքից և առողջական վիճակից։ Վարֆարինի կիրառման հետ կապված տարեկան արձանագրվում է 15-20% արյունահոսության դեպք և 1-3% կյանքին վտանգ սպառնացող վիճակներ[37]։ Նոր սերնդի ոչ վիտամին K անտագոնիստների շարքի օրալ հակամակարդիչները, ի տարբերություն վարֆարինի, ավելի քիչ դեպքերում են հանգեցնում կյանքին վտանգ սպառնացող արյունահոսությունների[38][39]։ 80-ից բարձր տարիքի պացիենտները ավելի շատ են հակված արյունահոսական բարդությունների, կազմելով տարեկան 13 դեպք՝ 100 դեպքի հաշվարկով[40]։ Արյունահոսոսւթյունների ռիսկը շատ կարևոր է հաշվի առնել այն պացիենտների շրջանում, ովքեր ունեն երիկամային անբավարարություն և ստանում են նոր սերնդի ուղղակի ազդեցության օրալ հակամակարդիչներ (ՆՈՒՕՀ), քանի որ գրեթե բոլոր ՆՈՒՕՀ շարքի պրեպարատաները, եզակի բացառություններով, դուրս են բերվում երիկամներով[41]։ Այսպիսով, երիկամների ախտահարում ունեցող պացիենտները գտնվում են արյունահոսության բարձր ռիսկի խմբում[42]։
Հետազությունները ցույց են տվել, որ քաղցկեղով պացիենտների շրջանում վարֆարինը չունի որևէ ազդեցություն մահացության աստիճանի և թրոմբների գոյացման ռիսկի վրա[43]։ Այնուամենայնիվ, դրա օգտագործման հետ կապված խոշոր արյունահեսությունների ռիսկը կազմել է 107 դեպք 1000 մարդու հաշվարկով, իսկ մանր արյունահոսությունների դեպքում՝ 167 դեպք 1000 մարդու հաշվարկով[43]։ Ապիքսաբանը որևէ կերպ չի ազդում մահացության աստիճանի, ինչպես նաև թրոմբների կրկնակի գոյացման կամ խոշոր ու մանր արյունահոսությունների առաջացման վրա։ Հարկ է նշել, որ այս տվյալները ստացվել են ընդամենը մեկ հետազոտության հիման վրա[43]։
Ոչ արյունահոսական կողմնակի ազդեցությունները ավելի հազվադեպ են հանդիպվում, սակայն նույնպես ունեն ուշադրության կարիք[38]։ Վարֆարինի ոչ արյունահոսական կողմնակի էֆեկտները կազմում են մաշկի նեկրոզը (մեռուկացում), վերջույթների գանգրենան և մանուշակագույն բթամատի համախտանիշը (purple toe syndrome)[44]: Մաշկի նեկրոզը և վերջույթների գանգրենան հաճախ առաջանում են թերապիայի 3-ից 8-րդ օրերի ընթացքում[45][46]։ Մաշկի նեկրոզի և վերջույթների գանգրենայի հստակ ախտաֆիզիոլոգիական մեխանիզմը դեռևս վերջնականորեն ուսումնասիրված չէ, սակայն կա կարծիք, որ այն պայմանավորված է հակամակարդիչ C և S սպիտակուցների սինթեզի ընկճմամբ[47][48]։ Մանուշակագույն բթամատի համախտանիշը հիմնականում զարգանում է վարֆարինային թերապիայի սկզբից 3-ից 8 շաբաթ անց[49][50]։ Վարֆարինի այլ կողմնակի ազդեցություններ կապված են վիտամին K-ի սպառման հետ, ինչը կարող է հանգեցնել G1a սպիտակուցների և աճը ընկճող-սպեցիֆիկ գեն 6-ի ընկճման, ինչը իր հերթին բարձրացնում է զարկերակների և սրտի փականների կալցիֆիկացման ռիսկը, հատկապես եթե զուգակցվում է վիտամին D-ի ավելցուկի հետ[51][52]։ Վարֆարինի ազդեցությունը G1a սպիտակուցների վրա կապված է նաև սաղմի ոսկրերի զարգացման խանգարումների հետ։ Այս խանգարումը արձանագրվել է այն երեխաների մոտ, որոնց մայրերը հղիության ընթացքում ստացել են վարֆարինով բուժում[53][54]։ Վարֆարինի և հեպարինի երկարատև օգտագործումը կապված է նաև օստեոպորոզի առաջացման հետ[44][55]։
Հեպարինի լուրջ կողմնակի ազդեցություններից է այսպես կոչված հեպարին-խթանված թրոմբոցիտոպենիան (ՀԽԹ)[56]։ Տարբերում են երկու տեսակի ՀԽԹ՝ 1) իմունային և 2) ոչ իմունային[56]։ Իմուն միջնորդված ՀԽԹ-ն հիմնականում զարգանում է հեպարինի ներմուծումից 5-10 օր անց[57]։ Իմուն միջնորդված ՀԽԹ-ի ախտածագումը հավանաբար կապված է հեպարին-կախյալ իմունոգլոբուլինային հակամարմինների գոյացման հետ, որոնք կապվում են թրոմբոցիտների մակերեսին առկա հեպարին-թրոմբոցիտային IV գործոն կոմպլեքսի հետ, որը հանգեցնում է թրոմբոցիտների լայնատարած ակտիվացման[58]։
Վտանգավոր է հակամակարդիչների օգտագործումը այնպիսի սննդամթերքի և սննդային հավելումների հետ, որոնք ունեն հավելյալ հակամակարդիչ կամ «արյունը նոսրացնող» ազդեցություն՝ նատտոկինազ, լումբրոկինազ, գարեջուր, հապալաս, նեխուր, լոռամրգի, ձկան յուղ, սխտոր, կոճապղպեղ, գինկգո, ժենշեն, կանաչ թեյ, ձիակասկ, քաղցրարմատ, նիացին, սոխ, պապայա, նուռ, երեքնուկ, սոյա, արևքուրիկ, ածիկ և ուռենու կեղև[59][60][61]։ Մի շարք բուսական հավելումներ ունեն արյուն նոսրացնող հատկություն, ինչպես օրինակ դանշենը և լվածաղիկը[62]։ Այն վիտամինները, որոնք չունեն որևէ ազդեցություն մակարդման կասկադի վրա, կարող են կիրառվել հակամակարդիչ թերապիային զուգահեռ[63]։
Կան նաև սննդամթերք ու հավելումներ, որոնք, հակառակը՝ նպաստում են մակարդմանը[64]։ Դրանց թվում են՝ առվույտ, ավոկադո, ակացիա, կոէնզիմ Q10 և մուգ տերևներով կանաչեղեն, օրինակ՝ սպանախը[65][66]։ Հակամակարդիչներ կիրառելու ընթացքում թվարկված սննդատեսակների ընդունումը անհրաժեշտ է հնարավորինս բացառել։ Իսկ եթե իրականացվում է արյան մակարդելիության մոնիթորինգ, դրանց ընդունումը պետք է լինի հնարավոր հաստատուն չափաբաժիններով, որպեսզի հնարավոր լինի հաշվարկել հակամակարդիչների դոզավորումը և չեզոքացնել դրանց մակարդիչ ազդեցությունը[67][68]։
Թուրինջը (գրեյպֆրուտ) խանգարում է որոշ հակամակարդիչ դեղերի ազդեցությանը, երկարացնելով դրանց մետաբոլիզմի և դուրս բերման ժամանակը, ուստի անհրաժեշտ է այն զգուշությամբ ընդունել հակամակարդիչներով թերապիայի ընթացքում[69]։
Հակամակարդիչները լայնորեն կիրառվում են խորանիստ երակների թրոմբոզը բուժելու նպատակով[70][71]։ Պացիենտները, ովքեր այդ հիվանդության բուժման համար օգտագործում են հակամակարդիչներ, պետք է խուսափեն անկողնային ռեժիմից, քանի որ այս պարագայում քայլքը և ֆիզիկական ակտիվությունը հակամակարդիչների կիրառման հետ զուգահեռ ցուցաբերում են լրացուցիչ բուժական էֆեկտ[72]։ Ավելին, եթե անկողնային ռեժիմը խիստ ցուցված չէ, այն կարող է նույնիսկ վնասել պացիենտներին հակամակարդիչների կիրառման պարագայում[72]։

Հակամակարդիչները բազմաքանակ դեղամիջոցների առանձին դաս են կազմում։ «Ավանդական» հակամակարդիչները (վարֆարին կամ այլ կումարիններ, և հեպարիններ) ունեն բավականին լայն կիրառում[73]։ 2000-երի սկզբից բժշկական կիրառման են առաջարկվել մի շարք նոր դեղամիջոցներ, որոնք ստացան ուղղակի ազդեցության օրալ հակամակարդիչներ (ՈՒՕՀ), նոր սերնդի օրալ հակամակարդիչներ (ՆՕՀ) և ոչ վիտամին K-ի անտագոնիստների շարքի օրալ հակամակարդիչներ ընդհանուր բնորոշումները[74][75][76]։ Այս դասին են պատկանում նաև թրոմբինի ուղղակի արգելակիչները (դաբիգատրան) և Xa գործոնի արգելակիչները (ռիվարոքսաբան, ապիքսաբան, բետրիքսաբան և էդոքսաբան), որոնք, ի տարբերություն կումարինների, չեն առաջացնում լուրջ կողմնակի բարդություններ և մի շարք դեպքերում ավելի նախընտրելի են[77]։ Նոր սերնդի հակամակարդիչները (ՈՒՕՀ/ՆՕՀ) ավելի թանկարժեք են, քան ավանդական հակամակարդիչները և պետք է զգուշությամբ կիրառվեն երիկամային խնդիրներով պացիենտների շրջանում[78]։
Այս օրալ հակամակարդիչները կումարինի ածանցյալներ են, այն հանդիպվում է մի շարք բույսերում (օր․՝ դիկումարոլը երեքնուկում)։ Այս շարքի ամենատարածված ներկայացուցիչը վարֆարինն (կումադին) է, որը բազմապրոֆիլ պրակտիկայում կիրառվող առաջնահերթ հակամակարդիչներից է[79]։ Հակամակարդիչ ազդեցությունը զարգանում է 48-ից 72 ժամերի ընթացքում։ Ավելի արագ, անհապաղ էֆեկտ ստանալու համար վարֆարինի հետ միաժամանակ կարող է տրվել հեպարին։ Այս հակամակարդիչները ցուցված են խորանիստ երակների թրոմբոզի, թոքային էմբոլիայի, նախասրտերի շողացման ժամանակ թրոմբներով հնարավոր էմբոլիայի կանխարգելման և սրտի արհեստական փականների դեպքում։ Շարքի այլ դեղերից են ացենոկումարոլը, ֆենպրոկումոնը, ատրոմենտինը և ֆենինդիոնը։
Կումարիններից բրոդիֆակումը և դիֆենակումը օգտագործվում են որպես դեռատիզացիոն (կրծողների դեմ պայքարի միջոց) պրեպարատներ և չունեն բժշկական կիրառում։

Հեպարինը հանդիսանում է հիվանդանոցային պայմաններում ներերակային ներմուծվող աշխարհի ամենակիրառելի հակամակարդիչը[80]։ Այն բնական գլիկոզամինոգլիկան է։ Տարբերում են երեք հիմնական խմբի հեպարիններ՝ ոչ ֆրակցիոն հեպարին (ՈՖՀ), ցածրամոլեկուլային հեպարին (ՑՄՀ) և ուլտրա-ցածրամոլեկուլային հեպարին (ՈՒՑՄՀ)[81]։ Ոչ ֆրակցիոն հեպարինը սովորաբար ստացվում է խոզերի աղիներից կամ ցլերի թոքերից[82]։ ՈՖՀ-ն կապվում է ֆիզիոլոգիական հակամակարդիչ անտիթրոմբին III-ի (AT-III) հետ, առաջացնում կոնֆորմացիոն փոփոխություններ և հանգեցնում դրա ակտիվացման[83]։ Ակտիվացած AT-ն ապաակտիվացնում է Xa գործոնը, թրոմբինը և այլ մակարդման գործոններ (XIIa, XIa, IXa, IIa, նաև կալիկրեին)[84]։ Հեպարինը կարող է կիրառվել ինչպես in vivo (ներարկման միջոցով), այնպես էլ in vitro՝ բժշկական սարքերում և տարաներում արյան կամ պլազմայի մակարդումը կանխելու նպատակով։ Վենոպունկցիայի դեպքում Vacutainer ապրանքանիշի արյան հավաքման այն տարաները/խողովակները, որոնք պարունակում են հեպարին, սովորաբար առանձնացվում են կանաչ գույնի կափարիչով։
Ցածրամոլեկուլային հեպարինը (ՑՄՀ, օր՝ էնօքսապարին, դալտեպարին և այլն) սինթեզվում է ոչ ֆրակցիոն հեպարինի դեպոլիմերիզացիայի արդյունքում[81]։ ՑՄՀ-ն ցուցաբերում է ավելի բարձր հակա-Xa/հակա-IIa ակտիվություն և ավելի կիրառելի է, քանի որ չի պահանջում APTT մակարդման ցուցանիշի անընդհատ մոնիթորինգ և ունի ավելի քիչ կողմնակի ազդեցություններ[81]։ Ի տարբերություն ոչ ֆրակցիոն հեպարինի, ցածրամոլեկուլյար հեպարինները գործնականորեն չեն ազդում թրոմբինի վրա, քանի որ ունեն փոքր մոլեկուլ։
Ուղղակի ազդեցության օրալ հակամակարդիչները (ՈՒՕՀ) ներկայացվել են բժշկական կիրառման 2008թ-ից[85]։ Ներկայումս շուկայում առկա է հինգ ՈՒՕՀ շարքի պրեպարատ՝ դաբիգատրան, ռիվարոքսաբան, ապիքսաբան, էդոքսաբան և բետրիքսաբան[86]։ Նախկինում այս շարքը բնորոշվում էր նաև որպես «նոր/նոր սերնդի» և «ոչ վիտամին K-ի անտագոնիստներ» օրալ հակամակարդիչներ (ՆՕՀ)[87]։
Ի համեմատ վարֆարինի, ՈՒՕՀ պրեպարատները ունեն ազդեցության արագ սկիզբ և կարճ կիսատրոհման պարբերություն, ուստի, ընդհանուր առմամբ, դրանք գործում են ավելի կարճ ժամանակահատվածում և ավելի էֆեկտիվ, ինչը թույլ է տալիս արագ ազատվել հակամակարդիչ ազդեցությունից[88]։ ՈՒՕՀ-ի կիրառման ժամանակ, ի տարբերություն վարֆարինի, ընթացիկ մակարդման մոնիթորինգի և դոզայի վերահսկման անհրաժեշտությունը գրեթե բացակայում է, քանի որ այդ պրեպարատների հակամակարդիչ ակտիվության աստիճանը բավականին կանխատեսելի է։
ՈւՕՀ-ը և վարֆարինը ունեն գրեթե նույն էֆեկտիվությունը, սակայն ՈՒՕՀ-ի դեպքում այլ դեղերի հետ փոխազդեցության ռիսկը ավելի փոքր է, չկա հատուկ սննդային դիետայի կարիք, դրանք ունեն լայն թերապևտիկ ինդեքս և չունեն մշտական մոնիտորինգի ու դոզավորման խիստ անհրաժեշտություն[89][90]։ ՈՒՕՀ-ի մեծամասնության դեմ ներկայումս չկան հակազդիչ միջոցներ, ինչպես, օրինակ վարֆարինի համար, սակայն դրանց վտանգը մինիմալ է, քանի որ ունենալով կիսատրոհման կարճ պարբերություն՝ ՈՒՕՀ-ի ազդեցությունը արագ է վերանում ու չի հանգեցնում թունավորման։ FDA-ի (ԱՄՆ-ի սննդի և դեղերի ադմինիստրացիա) կողմից թույլատրված է օգտագործել իդարուցիզումաբը, որպես դաբիգատրանի անտագոնիստ պրեպարատ։
ՈՒՕՀ պրեպարատները շատ ավելի թանկարժեք են, քան վարֆարինը, հաշվի առնելով նաև վեջինիս կիրառման հետ կապված անհրաժեշտ հաճախակի արյան անալիզների արժեքը։
Ռիվարոքսաբանը, ապիքսաբանը և էդոքսաբանը ուղղակիորեն են արգելակում Xa գործոնը (ի տարբերություն հեպարինների ու ֆոնդապարինուքսի, որոնց մեխանիզմը միջնորդված է անտիթրոմբինի ակտիվացմամբ)։ Այս շարքին են պատկանում նաև Portola Pharmaceuticals դեղագործական կազմակերպության արտադրության բետրիքսաբանը, Astellas-ի դարեքսաբանը (YM150) և համեմատաբար նոր պրեպարատներ Takeda-ի լետաքսաբանը (TAK-442) ու Pfizer-ի էրիբաքսաբանը (PD0348292)։ Կարևոր նշանակություն ունի բետրիքսաբանը, քանի որ այն Xa գործոնի միակ օրալ արգելակիչն է և FDA-ի կողմից թույլատրված է կիրառման սուր հիվանդացությամբ պացիենտների շրջանում (հիմնականում երակային թրոմբոզի կանխարգելման նպատակով)[91]։ Դարեքսաբանի կիրառման փորձերը դադարեցվել են 2011 թ․ սեպտեմբերից․ սրտամկանի ինֆարկտի ռեցիդիվների կանխարգելման նպատակով իրականացված փորձարկման ժամանակ այն զուգակցվել է կրկնակի հակաթրոմբոցիտար թերապիայի հետ։ Այդ շրջանակներում դեղը չցուցաբերեց բավարար արդյունավետություն, ավելին՝ արյունահոսության ռիսկը կազմեց մոտ 300%[92]։ Լետաքսաբանի փորձարկումները դադարեցվել են 2011-ի մայիսին, քանի որ սուր պսակային համախտանիշի բուժման նպատակով իրականացված փորձարկման 2-րդ փուլում այդ դեղի կիրառման ժամանակ արձանագրվել են բացասական արդյունքներ[93]։
Մեկ այլ շարք են կազմում թրոմբինի ուղղակի արգելակիչները[94]։ Այդ շարքին են պատկանում բիվալենտ դեղեր հիրուդինը, լեպիրուդինը և բիվալիրուդինը, ինչպես նաև միավալենտ պրեպարատներ արգատրոբանն ու դաբիգատրանը։ 2004 թ․-ին FDA-ի կողմից թույլատրվեց օրալ թրոմբինի արգելակիչ քսիմելգատրանի (Exanta) կիրառումը[95], սակայն 2006 թ․ փետրվարից այն հանվել է շուկայից, քանի որ դրա կիրառումից արձանագրվել են լյարդի սուր վնասման և ինֆարկտի դեպքեր[96]։ 2010 թ․ նոյեմբերին դաբիգատրանի էտեքսիլատը FDA-ի կողմից թույլատրվեց կիրառել նախասրտերի ֆիբրիլյացիայի բուժման համար։
Բոլոր տեսակի ինվազիվ միջամտությունների ժամանակ հակամակարդիչ թերապիա ստացող պացիենտները գտնվում են արյունահոսության բարձր ռիսկի խմբում, ուստի նրանց շրջանում շատ կարևոր է տեղային հեմոստատիկների զգուշությամբ կիրառումը, որպեսզի նվազագույնի հասցվի ներ- և հետվիրահատական արյունահոսության ռիսկը[97]։ Այնուամենայնիվ ՈՒՕՀ կիրառման և ինվազիվ ստոմատոլոգիական միջամտության պարագայում, դեռևս չկան բավարար տվյալներ ու ապացույցներ, որոնք կփաստեին այդ համակցության վտանգավորության, կողմնակի երևույթների և անցանկալի փոխազդեցության մասին[98]։ ՈՒՕՀ-ի և ատամնաբուժական միջամտությունների զուգակցման պարագայում արյունահոսության ու հեմոստազի ռիսկի ճշգրիտ գնահատման համար անհրաժեշտ են հետագա ուսումնասիրություններ[99]։
Ստոմատոլոգիական միջամտություններից առաջ ՈՒՕՀ-ի կիրառման ու դոզավորման վերաբերյալ ցուցումները հիմնված են ամեն միջամտության ծավալի աստիճանի, ինչպես նաև անհատի արյունահոսելու ռիսկի ու երիկամների ֆուկցիոնալ վիճակի վրա[100]։ Արյունահոսության ցածր ռիսկով պացիենտներին միջամտությունից առաջ ցուցված է շարունակել ՈՒՕՀ կիրառումը առանց որևէ սահմանափակման՝ հնարավոր թրոմբոէմբոլիկ բարդություններից խուսափելու նպատակով[101][102]։ Այն ստոմատոլոգիական միջամտութուններից առաջ, որոնք ենթադրում են արյունահոսության բարձր ռիսկ (օր՝ ատամի համալիր (կոմպլեքս) հեռացում, հարակից ատամների հեռացում, որը ուղեկցվում է մեծ վերքի առաջացմամբ կամ միաժամանակ 3-ից ավելի հեռացումներ) խորհուրդ է տրվում բաց թողնել ՈՒՕՀ-ի հերթական ընդունումը կամ իջեցնել վերջինիս դեղաչափը, որպեսզի նվազագույնի հասցվի արյունահոսության հավանականությունը[103]։
Հակաթրոմբին (անտիթրոմբին) սպիտակուցը կարող է կիրառվել որպես կենսաբանական հակամակարդիչ պրեպարատ, որը կարելի է անջատել մարդու պլազմայից[104] կամ սինթեզել ռեկոմբինանտ եղանակով (օր՝ ատրին (Atryn) պրեպարատը, որը արտադրվում է գենետիկորեն մոդիֆիկացված այծերի կաթում)[105][106]։
Անտիթրոմբինը FDA-ի կողմից թույլատրված է կիրառել մինչ-, ներ- և հետվիրահատական թրոմբոզները կանխարգելելու, ինչպես նաև ժառանգական անտիթրոմբինային անբավարարությամբ պացիենտների շրջանում[104][105]։
Կան մի շարք այլ հակամակարդիչներ, որոնք կիրառվում են տարատեսակ հետազոտությունների, փորձարկումների և ախտորոշման համար, ինչպես նաև հանդիսանում են պոտենցիալ կիրառելի դեղամիջոցներ․
Հակազդիչ միջոցներ
Քանի որ օրալ հակամակարդիչ թերապիա ստացող պացիենտների թիվը գնալով աճում է, ապա անհրաժեշտություն է առաջանում նաև աշխատել ադեկվատ հակազդիչ միջոցների հայտնաբերման ուղղությամբ, որպեսզի հնարավորինս շտապ կասեցվի հնարավոր արյունահոսությունը և արագ իրականացվի հակամակարդման կասեցումը[107]։ Ամենաշատը ուսումնասիրված և ուղեցույցներում ցուցված են օգտագործման վարֆարինի հակազդիչ միջոցները։ Դա հնարավոր եղավ դեղամիջոցի համեմատաբար երկար օգտագործման փորձի և հակամակարդիչ ազդեցության աստիճանի ճշգրիտ չափման շնորհիվ՝ INR-ի (International Normalized Ratio, միջազգային նորմալացված հարաբերակցություն) միջոցով[108]։ Ոչ շտապ դեպքերում որպես վարֆարինի հակազդիչ միջոց լայնորեն կիրառվում է վիտամին K-ն[109]։ Սակայն շտապ ու հրատապ ցուցումներում, կամ INR-ի չափազանց բարձր արժեքների պարագայում (INR>20) կիրառվում են հակազդիչ հեմոստատիկ պրեպարատներ ՝ թարմ սառեցված պլազմա (ԹՍՊ), ռեկոմբինանտ VIIa գործոն և կոմպլեքս պրոթրոմբինային կոնցետրանտ, որոնք մինչ այժմ ցուցաբերել են բավարար արդյունավետություն[110]։ Մասնավորապես վարֆարինի համար, քառագործոն-կոմպլեքս պրոթրոմբինային կոնցետրատը (II,IX, X և VII մակարդման գործոններ պարունակող դեղամիջոց) ցուցաբերել է ավելի բարձր աստիճանի անվտանգություն և ավելի արդյունավետ է իջեցրել INR-ը, ի համեմատ ԹՍՊ-ի[107]։
ՈւՕՀ-ի համար դեռևս չկան սպեցիֆիկ հակազդիչ պրեպարատներ և անտիդոտներ, որոնց արդյունավետությունը ապացուցվել է լայնամասշտաբ հետազոտություններում, այնուամենայնիվ իդարուցիզումաբը (դաբիգատրանի համար) և անդեքսանետ ալֆան (Andexanet alfa, Xa գործոնի արգելակիչների համար) տարբեր արդյունավետությամբ կիրառվել են կլինիկական պայմաններում[111]։ Իդարուցիզումաբը մոնոկլոնալ հակամարմին է, որը թույլատրվել է 2015թ․ ԱՄՆ-ի FDA-ի կողմից։ Այն դաբիգատրանի ազդեցությունը արգելակում է կապվելով ինչպես ազատ, այնպես էլ թրոմբինի հետ կապված դաբիգատրանի հետ[112][113]։ Անդեքսանետ ալֆան մարդու Xa գործոնի ռեկոմբինանտ, մոդիֆիկացված կենսաբանական պրեպարատ է, որը արգելակում է Xa գործոնի արգելակիչների աշխատանքը՝ կապվելով ակտիվ կենտրոնների հետ, որի հետևանքով վերանում է դրանց կատալիտիկ ակտիվությունը[114][115]։ Այն թույլատրվել է օգտագործման ԱՄՆ-ի FDA-ի կողմից 2018 թ-ին[116]։ Մեկ այլ դեղամիջոց ցիրապարանտագը, որը Xa գործոնի ուղղակի արգելակիչների հակազդիչ է, պետենցիալ կիրռաելի է, սակայն գտնվում է դեռևս հետազոտության փոլում[117]։ ՈՒՕՀ ազդեցության հետ շրջման նպատակով տարբեր էֆեկտիվությամբ կիրառվում են նաև հեմոստատիկ հակազդիչ միջոցներ[118][119]։
Բեթեսդայի միավորը (Bethesda unit (BU)) օգտագործվում է արյան մակարդման արգելակման աստիճանը չափելու համար[120]։ Այն հավասար է արգելակիչի այն քանակին, որը ինկուբացիոն շրջանում ապաակտիվացնում է համապատասխան մակարդիչ ագենտի քանակության կեսը[121]։ Այն Միացյալ Նահանգներում կիրառվող ստանդարտ միավոր է։ Իր անունը ստացել է այն վայրի անունով, որտեղ այն ընդունվել է որպես ստանդարտ միավոր՝ Բեթեսդա, Մերիլենդ[122]։
Լաբորատոր գործիքները, արյան փոխներարկման պարկերը, այլ բժշկակական և վիրաբուժական գործիքակազմը կլինեն անպիտան ու ոչ կիրառելի, եթե չկանխվի առկա արյան մակարդումը։ Ավելին, արյան հետազոտության համար նմուշ վերցնելու նպատակով կիրառվող տարաներում, սրվակներում պարտադիր ավելացվում են հատուկ քիմիական միացություններ մակարդումը կանխելու համար։ Բացառությամբ հեպարինի, մնացած միացությունների մեծ մասը կապում են կալցիումի իոնները և ընկճում մակարդման սպիտակուցների կողմից դրա օգտագործումը․

Ատամնաբույժները հաճախ հանդիսանում են կարևոր օղակ հակամակարդիչներ ստացող պացիենտների մոտ գերդոզավորման հայտնաբերման հարցում։ Այդ պացիետները լինելով նախապես ասիմպտոմատիկ՝ միջամտությունների հետևանքով հաճախ ունենում են կասկածելի արյունահոսության էպիզոդներ։ Հակամակարդիչ կամ հակաագրեգանտ թերապիա ստացող պացիենտների շրջանում կատարվող ինվազիվ ստոմատոլոգիական միջամտությունները բավականին ռիսկային են հնարավոր արյունահոսությունների տեսանկյունից և պահանջում են լրացուցիչ ուշադրություն։ Ուստի այս դեղամիջոցներ ստացող պացիենտների համար մշակվել են հատուկ ուղեցույցներ այդպիսի միջամտությունների կապակցությամբ։
Հակամակարդիչներով գերդոզավորման հայտնաբերում
Հակամակարդիչներով գերդոզավորումը հաճախ հանդիպվում է սրտային խնդիրներով պացիենտների շրջանում, ովքեր կարիք ունեն այդ դեղամիջոցների երկարատև կիրառման՝ արյան բարձր ճնշման պատճառով հնարավոր կաթվածը կանխարգելելու նպատակով։
Գերդոզավորումը հայտնաբերելու նպատակով ցուցված է կատարել միջազգային նորմալացված հարբերակցության (INR) թեստը, որի միջոցով դեղի դոզան կարելի է ադապտացնել թույլատրելի ստանդարտին։ INR թեստը չափում է այն ժամանակը, որի ընթացքում արյան նմուշում ձևավորվում է մակարդուկ, և այդ ժամանակը հարաբերվում է ստանդարտին։
Եթե INR արժեքը հավասար է 1-ի, նշանակում է այն համարժեք է վարֆարին չստացող առողջ պացիենտի ցուցանիշին, իսկ 1-ից մեծ արժեքը ենթադրում է ավելի երկար մակարդման ժամանակ, հետևաբար՝ նաև ավելի երկարատև արյունահոսություն։
Արյունահոսական ռիսկի գնահատում
Արյունահոսության ռիսկը հիմնականում կախված է երկու հանգամանքից․
Ստոմատոլոգիական միջամտությունների ժամանակ արյունահոսության ռիսկի կառավարում
Կան ստոմատոլոգիական միջամտություններ, որոնց արյունահոսություն առաջացնելու ռիսկը մեծ չէ՝ տեղային ցավազրկում, ատամնավահանիկի հեռացում, լնդերի հետազոտական աղյուսակի մշակում, լնդից բարձր տեղակայված քարերի ու բծերի հեռացում, լնդերից վեր (առանց վնասման) ուղղակի և անուղղակի լցավորում, արմատախողովակի բուժում, ատամնային պրոտեզների կամ արհեստական պսակների համար դրոշմի ստացում, օրթոդոնտիկ սարքերի փորձարկում և հարմարեցում։ Թվարկված միջամտությունների համար ատամնաբույժներին խորհորդ է տրվում պացիենտներին բուժել համաձայն ընդհանուր ցուցումների և առավելագույնս խուսափել արյունահոսություններից։
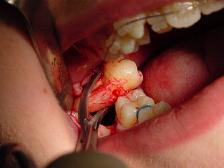
Սակայն հակամակարդիչ դեղեր ընդունող այն պացիենտներին, ում անհրաժեշտ է կատարել ավելի ռիսկային միջամտություններ՝ չբարդացած ատամնահեռացում (1-3 ատամի հեռացում ուղեկցվող փոքր վերքով), ներբերանային այտուցի դրենավորում, պարօդոնտալ զննման աղյուսակների մշակում, ուղղակի և անուղղակի լցավորում, որը տարածվում է ստորլնդային շրջան, բարդացած լցավորում, արմատի մակերեսի հարթեցում, վիրաբուժական լաթերի կիրառում, լնդային կոնտուրների փոփոխություն և բիոպսիա, այս ամենի դեպքում ստոմատոլոգը բացի ստանդարտ մեթոդներից պետք է լրացուցիչ քայլեր ձեռարկի հնարավոր բարդություններից խուսափելու համար։ Ցուցումները[123] հետևյալն են․
Կա համընդհանուր համաձայնություն, որ ավանդական հակամակարդիչներ (օր՝ վարֆարին) և հակաագրեգանտ թերապիա (օր՝ կլոպիդոգրել, տիկլոպիդին, պրասուգրել, տիկագրելոր և/կամ ասպիրին) ստացող պացիենտների շրջանում ստոմատոլոգիական միջամտություններից առաջ չպետք է փոփոխել բուժման սխեման։ Այդ պրեպարատների ընդունման դադարեցման կամ դոզայի իջեցման հետևանքով առաջացող հնարավոր բարդությունների ռիսկը (օր՝ թրոմբոէմբոլիա, կաթված, սրտամկանի ինֆարկտ) ավելի բարձր է, քան դրանց ընդունմամբ պայմանավորված հնարավոր արյունահոսության ռիսկը, որը իր հերթին հնարավոր է կառավարել։ Եթե պացիենտը ունի ուղեկցող այլ հիվանդություններ կամ ստանում է այլ դեղորայք, որոնք կարող են մեծացնել արյունահոսական ռիսկը, ապա ստոմատոլոգը պետք է պարտադիր խորհրդակցի համապատասխան բուժող բժշկի հետ և գնահատի միջամտության անվտանգության աստիճանը։ Ստոմատոլոգիական միջամտությամբ պայմանավորված ցանկացած փոփոխություն բուժման սխեմայի մեջ պետք է իրականացվի պացիենտի բուժող բժշկի ցուցումով։
Ընդհանուր առմամբ նոր սերնդի օրալ ուղղակի հակամակարդիչներ (օր՝ դաբիգատրան, ռիվարոքսաբան, ապիքսաբան կամ էդոքսաբան) ստացող պացիենտները, ովքեր ունեն ստոմատոլոգիական միջամտության կարիք (սակայն պահպանվում է տեղային արյունահոսության կառավարումը), չունեն բուժման սխեմայի փոփոխման անհրաժեշտություն։ Ուղեկցող հիվանդությունների կամ լրացուցիչ դեղորայքի դեպքում նույնպես պետք է խորհրդակցել բուժող բժշկի հետ, և հնարավորինս այնպես կազմակերպել, որ միջամտությունը իրականացվի հակամակարդիչի վերջին ընդունումից հետո հնարավորինս ուշ կամ, հնարավորության դեպքում, 24-48 ժամով ընդհատել դեղի ընդունումը։
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.