Artriti është sëmundje autoimune e cila sulmon qelizat dhe indet e shëndosha të cilat ndodhen në nyje. From Wikipedia, the free encyclopedia
Artriti reumatoid ( RA ) është një çrregullim autoimun afatgjatë që prek kryesisht nyjet . Zakonisht rezulton në nyje të ngrohta, të fryrë dhe të dhimbshme. Dhimbja dhe ngurtësia shpesh përkeqësohen pas pushimit. Më së shpeshti, kyçi dhe duart përfshihen, me të njëjtat nyje të përfshira zakonisht në të dy anët e trupit. Sëmundja mund të prekë edhe pjesë të tjera të trupit, duke përfshirë lëkurën, sytë, mushkëritë, zemrën, nervat dhe gjakun. Kjo mund të rezultojë në një numër të ulët të qelizave të kuqe të gjakut, inflamacion rreth mushkërive dhe inflamacion rreth zemrës . Temperatura dhe energjia e ulët mund të jenë gjithashtu të pranishme. [1] Shpesh, simptomat shfaqen gradualisht me javë në muaj. [2]
| Artriti Reumatologjik | |
|---|---|
 | |
| Një dorë e prekur thellësisht nga Artriti reumatologjik. Kjo shkallë e të enjutarëve dhe të deformimeve zakonisht nuk ndodh me trajtimin e duhur. | |
| Specialitet | Reumatologji Imunologji |
| Simptomat | Nxehtë, të enjutëra, dhimbje në nyje[1] |
| Komplikimet | Qeliza të kuqe të vogla, Inflamacion rreth mushkërive, Inflamacion rreth zemrër[1] |
| Fillimi | Mosha e mesme[1] |
| Kohëzgjatja | Gjithë jeten[1] |
| Shkaktar(ë) | E panjohur[1] |
| Metoda diagnoztifikuese | Sipas simptomave, medical imaging, testime të gjakut[1][2] |
| Mjekimi | Barnat e dhimbjeve, steroids, Nonsteroidal anti-inflammatory drugs, disease-modifying antirheumatic drugs[1] |
| Shpeshtësia | 0.5–1% (të të rriturve në botën e zhvilluar)[3] |
| Vdekje | 30,000 (2015)[4] |
Ndërsa shkaku i artritit reumatologjik nuk është i qartë, besohet se përfshin një kombinim të faktorëve gjenetikë dhe mjedisorë. [1] Mekanizmi themelor përfshin sistemin imunitar të trupit që sulmon nyjet. Kjo rezulton në inflamacion dhe trashje të kapsulës së nyjeve. Ndikon gjithashtu në kockën dhe kërcin themelor. Diagnostikimi bëhet kryesisht në bazë të shenjave dhe simptomave të një personi. Rrezet X dhe testimi laboratorik mund të mbështesin një diagnozë ose të përjashtojnë sëmundje të tjera me simptoma të ngjashme. Sëmundje të tjera që mund të paraqiten në mënyrë të ngjashme përfshijnë lupus eritematoz sistemik, artrit psoriatik dhe fibromialgjia ndër të tjera. [2]
Qëllimet e trajtimit janë zvogëlimi i dhimbjes, ulja e inflamacionit dhe përmirësimi i funksionimit të përgjithshëm të një personi. [5] Kjo mund të ndihmohet duke ekuilibruar pushimin dhe stërvitjen, përdorimin e nyjeve dhe mbajtësve, ose përdorimin e pajisjeve ndihmëse. [1] [6] [7] Medikamentet e dhimbjes, steroidet dhe NSAID përdoren shpesh për të ndihmuar në simptomat. Droga antirheumatike modifikuese të sëmundjes (DMARD), të tilla si hidroksiklorokina dhe metotreksati, mund të përdoren në përpjekje për të ngadalësuar përparimin e sëmundjes. DMARD-et biologjike mund të përdoren kur sëmundja nuk i përgjigjet trajtimeve të tjera. [8] Sidoqoftë, ato mund të kenë një shkallë më të lartë të efekteve anësore. [9] Kirurgjia për të riparuar, zëvendësuar ose bashkuar nyjet mund të ndihmojë në situata të caktuara.
RA prek rreth 24.5 milion njerëz që nga 2015. [10] Kjo është ndërmjet 0.5 dhe 1% të të rriturve në botën e zhvilluar me 5 dhe 50 për 100,000 njerëz që sapo zhvillojnë gjendjen çdo vit. [3] Fillimi është më i shpeshtë gjatë moshës së mesme dhe gratë preken 2.5 herë më shpesh sesa burrat. [1] Ajo rezultoi në 38,000 vdekje në 2013, nga 28,000 vdekje në 1990. [11] Përshkrimi i parë i njohur i RA është bërë në 1800 nga Dr. Augustin Jacob Landré-Beauvais (1772–1840) i Parisit. [12] Termi artrit reumatoid bazohet në greqisht për nyjet e ujshme dhe të përflakur. [13]
RA prek kryesisht nyjet, por prek edhe organet e tjera në më shumë se 15-25% të rasteve. [14] Problemet e shoqëruara përfshijnë sëmundje kardiovaskulare, osteoporozë, sëmundje intersticiale të mushkërive, infeksion, kancer, ndjenjë të lodhjes, depresion, vështirësi mendore dhe probleme në punë. [15]
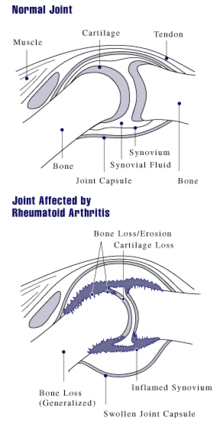
Artriti i kyçeve përfshin inflamacion të membranës synoviale . Lidhjet bëhen të fryra, të buta dhe të ngrohta, dhe ngurtësia kufizon lëvizjen e tyre. Me kalimin e kohës, preken shumë nyje ( poliartriti ). Më së shpeshti përfshihen nyjet e vogla të duarve, këmbëve dhe shpinës së qafës së mitrës, por nyjet më të mëdha si shpatulla dhe gjuri gjithashtu mund të përfshihen. [16] :1098 Synoviti mund të çojë në lidhjen e indeve me humbje të lëvizjes dhe erozion të sipërfaqes së kyçit duke shkaktuar deformim dhe humbje të funksionit. [2] Sinoviocitet e ngjashme me fibroblastet (FLS), qelizat mezenkimale shumë të specializuara që gjenden në membranën synoviale, kanë një rol aktiv dhe të spikatur në këto procese patogjene të nyjeve reumatike. [17]
RA zakonisht shfaqet me shenja të inflamacionit, me nyjet e prekura të fryrë, të ngrohtë, të dhimbshme dhe të ngurtë, veçanërisht herët në mëngjes gjatë zgjimit ose pas pasivitetit të zgjatur. Ngurtësia e rritur herët në mëngjes është shpesh një tipar i spikatur i sëmundjes dhe zakonisht zgjat për më shumë se një orë. Lëvizjet e butë mund të lehtësojnë simptomat në fazat e hershme të sëmundjes. Këto shenja ndihmojnë në dallimin e problemeve reumatoide nga ato jo-inflamatore të kyçeve, siç është artroza . Në artritin me shkaqe jo-inflamatore, shenjat e inflamacionit dhe ngurtësisë së mëngjesit herët janë më pak të dukshme. [18] Dhimbja e shoqëruar me RA induktohet në vendin e inflamacionit dhe klasifikohet si nociceptive në krahasim me neuropatik . [19] Nyjet shpesh preken në një mënyrë mjaft simetrike, megjithëse kjo nuk është specifike, dhe prezantimi fillestar mund të jetë asimetrik. [16] :1098
Ndërsa patologjia përparon, aktiviteti inflamator çon në lidhjen e tendinit dhe erozionin dhe shkatërrimin e sipërfaqes së kyçit, e cila dëmton gamën e lëvizjes dhe çon në deformim . Gishtat mund të vuajnë nga pothuajse çdo deformim në varësi të nyjeve që përfshihen më shumë. Deformimet specifike, të cilat ndodhin gjithashtu në artrozë, përfshijnë deviacionin ulnar, deformimin e boutonniere (gjithashtu "deformimi i vrimës së butonit", përkulja e nyjes ndërfalangale proksimale dhe zgjatjen e nyjes ndërfalangale të skajit të dorës), deformimi i qafës së mjellmës (hyperextension në nyjen ndërfalangale proximal dhe përkulje në nyja ndërfalangale distale) dhe "Z-thumb". "Z-thumb" ose "Z-shëmtuar" përbëhet nga hyperextension të përbashkët interphalangeal, përkulje fikse dhe subluxation e përbashkët metacarpophalangeal dhe i jep një "Z" pamje të gishtit. [16] :1098 Mund të shihet deformimi i gishtit të çekanit. Në rastin më të keq, nyjet njihen si mutilanë të artritit për shkak të natyrës gjymtuese të deformimeve. [20]
Nyja reumatoid, e cila nganjëherë është në lëkurë, është tipari më i zakonshëm jo i përbashkët dhe ndodh në 30% të njerëzve që kanë RA. [21] Shtë një lloj i reaksionit inflamator i njohur nga patologët si një " granulomë nekrotizuese ". Procesi fillestar patologjik në formimin e nyjeve është i panjohur, por mund të jetë në thelb i njëjtë me sinovitin, pasi tipare të ngjashme strukturorë ndodhin në të dy. Nyja ka një zonë qendrore të nekrozës fibrinoide që mund të çahet dhe që i përgjigjet materialit nekrotik të pasur me fibrinë që gjendet në dhe përreth një hapësire synoviale të prekur. Përreth nekrozës është një shtresë makrofagesh dhe fibroblastesh palizuese, që korrespondojnë me shtresën intimale në synovium dhe një pranga të indit lidhës që përmban grupe të limfociteve dhe qelizave plazmatike, që korrespondojnë me zonën subintimale në sinovit. Nyja tipike reumatoid mund të jetë me diametër disa milimetra deri në disa centimetra dhe zakonisht gjendet në dukje kockore, siç janë bërryli, thembra, nyjet e këmbës ose zona të tjera që mbështesin stresin mekanik të përsëritur. Nyjet shoqërohen me një titër pozitiv RF (faktor reumatoid ), ACPA dhe artrit të rëndë eroziv. Rrallë, këto mund të ndodhin në organet e brendshme ose në vende të ndryshme në trup. [22]
Disa forma të vaskulitit ndodhin në RA, por kryesisht shihen me sëmundje të qëndrueshme dhe të patrajtuar. Prezantimi më i zakonshëm është për shkak të përfshirjes së anijeve të vogla dhe të mesme. Vaskuliti reumatoid zakonisht mund të paraqitet me ulçerim të lëkurës dhe infarkt të nervit vaskulitik i njohur si multipleks mononeuriti . [23]
Simptoma të tjera, mjaft të rralla, të lidhura me lëkurën përfshijnë pyoderma gangrenosum, sindromën Sweet, reagimet e ilaçeve, eritema nodosum, panniculiti i lobit, atrofia e lëkurës së gishtit, eritema palmare dhe brishtësia e lëkurës (shpesh përkeqësohet nga përdorimi i kortikosteroideve).
Alopecia areata difuze (Diffuse AA) ndodh më shpesh tek njerëzit me artrit reumatoid. RA shihet gjithashtu më shpesh në ata me të afërm që kanë AA. [24]
Fibroza e mushkërive është një ndërlikim i njohur i artritit reumatoid. Alsoshtë gjithashtu një pasojë e rrallë, por e njohur mirë e terapisë (për shembull me metotreksat dhe leflunomid ). Sindroma Caplan përshkruan nyjet e mushkërive në individë me RA dhe ekspozim shtesë ndaj pluhurit të qymyrit. Exudative derdhje pleurale janë të lidhur edhe me RA. [25] [26]
Njerëzit me RA janë më të prirur ndaj aterosklerozës dhe rreziku i infarktit të miokardit (sulmit në zemër) dhe goditjes në tru është rritur dukshëm. [27] [28] [29] Komplikime të tjera të mundshme që mund të lindin përfshijnë: perikarditin, endokarditin, dështimin e ventrikulit të majtë, valvulitin dhe fibrozën . [30] Shumë njerëz me RA nuk përjetojnë të njëjtën dhimbje gjoksi që të tjerët ndiejnë kur kanë anginë ose infarkt miokardi. Për të zvogëluar rrezikun kardiovaskular, është thelbësore të mbash kontrollin optimal të inflamacionit të shkaktuar nga RA (i cili mund të përfshihet në shkaktimin e rrezikut kardiovaskular) dhe të përdorësh stërvitje dhe ilaçe në mënyrë të përshtatshme për të zvogëluar faktorë të tjerë të rrezikut kardiovaskular si lipidet e gjakut dhe presioni i gjakut . Mjekët që trajtojnë njerëzit me RA duhet të jenë të ndjeshëm ndaj rrezikut kardiovaskular kur përshkruajnë ilaçe anti-inflamatore dhe mund të dëshirojnë të marrin në konsideratë përshkrimin e përdorimit rutinë të dozave të ulëta të aspirinës nëse efektet gastrointestinale janë të tolerueshme.
Anemia është deri tani anomalia më e zakonshme e qelizave të gjakut që mund të shkaktohet nga një larmi mekanizmash. Inflamacioni kronik i shkaktuar nga RA çon në ngritjen e niveleve të hepcidinës, duke çuar në anemi të sëmundjes kronike ku hekuri absorbohet dobët dhe gjithashtu sekuestrohet në makrofagë . Rruazat e kuqe janë me madhësi dhe ngjyrë normale (normocitare dhe normokromike). Një numër i ulët i qelizave të bardha të gjakut zakonisht ndodh vetëm tek njerëzit me sindromën Felty me një mëlçi dhe shpretkë të zgjeruar. Mekanizmi i neutropenisë është kompleks. Një numër i shtuar i trombociteve ndodh kur inflamacioni është i pakontrolluar.
Amiloidoza renale mund të ndodhë si pasojë e inflamacionit kronik të patrajtuar. [31] Trajtimi me penicillaminë dhe kripëra ari janë shkaqet e njohura të nefropatisë membranore .
Syri mund të preket drejtpërdrejt në formën e episkleritit [32] ose skleritit, i cili kur është i rëndë shumë rrallë mund të kalojë në skleromalaci shpuese. Përkundrazi më i zakonshëm është efekti indirekt i keratoconjunctivitis sicca, i cili është një thatësi e syve dhe gojës e shkaktuar nga infiltrimi limfocitar i gjëndrave lacrimal dhe pështymës. Kur është e rëndë, thatësia e kornesë mund të çojë në keratite dhe humbje të shikimit, si dhe të jetë e dhimbshme. Trajtimi parandalues i thatësisë së rëndë me masa të tilla si bllokimi i kanalit nasolacrimal është i rëndësishëm.
Problemet e mëlçisë tek njerëzit me artrit reumatoid mund të vijnë për shkak të procesit themelor të sëmundjes ose si rezultat i ilaçeve të përdorura për trajtimin e sëmundjes. Një sëmundje bashkëjetuese autoimune e mëlçisë, siç është cirroza biliare primare ose hepatiti autoimun gjithashtu mund të shkaktojë probleme. [33]
Mund të shfaqen neuropati periferike dhe multipleks mononeuriti. Problemi më i zakonshëm është sindroma e tunelit kyçit të dorës e shkaktuar nga kompresimi i nervit mesatar nga ënjtja rreth kyçit të dorës. Sëmundja reumatoidale e shtyllës kurrizore mund të çojë në mielopati . Atlanto-axial subluxation mund të ndodhë, për shkak të erozionit të procesit në formë të dhëmbëve dhe / ose ligamenteve tërthor në shpinë qafës së mitrës 's lidhje me kafkë. Një erozion i tillë (> 3 mm) mund të shkaktojë rruaza që rrëshqasin njëra mbi tjetrën dhe kompresojnë palcën kurrizore. Paturpësia fillimisht përjetohet, por pa kujdesin e duhur, kjo mund të kalojë në katërfishim apo edhe vdekje. [34]
Simptomat kushtetuese duke përfshirë lodhje, të ulët klasën ethe, rraskapitje, ngurtësi në mëngjes, humbje e oreksit dhe humbja e peshës janë manifestime të përbashkëta sistematike parë në njerëz me RA aktive.
Osteoporoza lokale ndodh në RA rreth nyjeve të përflakur. Postulohet të shkaktohet pjesërisht nga citokinat inflamatore. Osteoporoza më e përgjithshme ndoshta kontribuohet nga palëvizshmëria, efektet sistemike të citokinës, çlirimi lokal i citokinës në palcën e kockave dhe terapia me kortikosteroide. [35] [36]
Incidenca e limfomës është e rritur, megjithëse është e pazakontë dhe shoqërohet me inflamacion kronik, jo me trajtimin e RA. [37] [38] Rreziku i kancerit të lëkurës jo-melanoma është rritur në njerëzit me RA krahasuar me popullatën e përgjithshme, një shoqatë e mundshme për shkak të përdorimit të agjentëve të imunosupresionit për trajtimin e RA. [39]
Periodontiti dhe humbja e dhëmbit janë të zakonshme tek njerëzit me artrit reumatoid. [40]
RA është një sëmundje autoimune sistemike (e tërë trupit). Disa faktorë gjenetikë dhe mjedisorë ndikojnë në rrezikun për RA.
Një histori familjare e RA rrit rrezikun rreth tre deri në pesë herë; që nga viti 2016, u vlerësua se gjenetika mund të përbëjë midis 40 dhe 65% të rasteve të RA seropozitive, por vetëm rreth 20% të RA seronegative. [3] RA lidhet fuqimisht me gjenet e antigjenit kompleks të madh të histokompatibilitetit (MHC) të tipit të trashëguar të indeve. HLA-DR4 është faktori kryesor gjenetik i implikuar - rëndësia relative ndryshon ndërmjet grupeve etnike. [41]
Studimet e asociimit të gjenomit të gjerë që shqyrtojnë polimorfizmat e vetme-nukleotide kanë gjetur rreth njëqind alele të lidhura me rrezikun RA. [42] Alelet e rrezikut brenda gjeneve HLA (veçanërisht HLA-DRB1 ) përmbajnë më shumë rrezik sesa vendet e tjera. [43] HLA kodifikon proteina të cilat kontrollojnë njohjen e molekulave të vetes kundrejt vetvetes. Vende të tjera të rrezikut përfshijnë gjenet që ndikojnë në rrugët imune bashkë-stimuluese, për shembull CD28 dhe CD40, sinjalizimi i citokinës, pragu i aktivizimit të receptorit limfocitar (p.sh., PTPN22 ) dhe aktivizimi imun i lindur duket se kanë më pak ndikim sesa mutacionet e HLA. [3] [44]
Ekzistojnë faktorë të rrezikshëm epigjenetikë dhe mjedisorë për RA. [45] [3] Pirja e duhanit është një faktor i vendosur rreziku për RA në popullatat Kaukaziane, duke rritur rrezikun tre herë në krahasim me jo-duhanpirësit, veçanërisht tek burrat, pirësit e duhanit dhe ata që janë pozitivë të faktorit reumatoid. [46] Konsumi modest i alkoolit mund të jetë mbrojtës. [47]
Ekspozimi i silicës ka qenë i lidhur me RA. [48]
Asnjë agjent infektiv nuk ka qenë i lidhur vazhdimisht me RA dhe nuk ka asnjë dëshmi të grumbullimit të sëmundjes për të treguar shkakun e saj infektiv, [41] por sëmundja periodontale është shoqëruar vazhdimisht me RA. [3]
Gjetjet e shumta negative sugjerojnë që ose shkasi ndryshon, ose që mund, në fakt, të jetë një ngjarje e rastësishme e natyrshme me përgjigjen imune. [49]
RA fillon kryesisht si një gjendje e aktivizimit të vazhdueshëm qelizor që çon në autoimunitet dhe komplekse imune në nyje dhe organe të tjera ku manifestohet. Manifestimet klinike të sëmundjes janë kryesisht inflamacioni i membranës synoviale dhe dëmtimi i kyçeve, dhe synoviocitet si fibroblastet luajnë një rol kryesor në këto procese patogjene. [17] Tri faza të progresionit të RA janë një fazë inicimi (për shkak të inflamacionit jo specifik), një fazë amplifikimi (për shkak të aktivizimit të qelizave T ) dhe një fazë kronike inflamatore, me dëmtim të indeve që rezultojnë nga citokinat, IL – 1, TNF-alfa, dhe IL – 6 . [20]
Faktorët që lejojnë një përgjigje anormale imune, pasi të fillojnë, bëhen të përhershëm dhe kronikë. Këta faktorë janë çrregullime gjenetike që ndryshojnë rregullimin e përgjigjes imune adaptive . [3] Faktorët gjenetikë ndërveprojnë me faktorët e rrezikut mjedisor për RA, me pirjen e duhanit si faktorin e rrezikut të përcaktuar më qartë. [46] [50]
Faktorë të tjerë mjedisorë dhe hormonalë mund të shpjegojnë rreziqe më të larta për gratë, përfshirë fillimin pas lindjes dhe ilaçet hormonale. Një mundësi për ndjeshmëri të shtuar është që mekanizmat reagues negativë – cilët normalisht mbajnë tolerancën – kapërcehen nga mekanizmat reagues pozitivë për antigjene të caktuara, të tilla si IgG Fc i lidhur nga faktori reumatoid dhe fibrinogjen i citrulluar i lidhur nga antitrupat ndaj peptideve citrulluara (ACPA - Proteina anti-citrullination antitrupa). Një debat mbi rolet relative të komplekseve imune të prodhuara nga qelizat B dhe produkteve të qelizave T në inflamacion në RA ka vazhduar për 30 vjet, por asnjë qelizë nuk është e nevojshme në vendin e inflamacionit, vetëm autoantitrupat ndaj IgGFc, të njohur si faktorë reumatoid dhe ACPA, me ACPA që ka një specifikë 80% për diagnostikimin e RA. [51] Ashtu si me sëmundjet e tjera autoimune, njerëzit me RA kanë antitrupa jonormalisht të glikoziluar, të cilat besohet se nxisin inflamacionin e kyçeve. [52]
Sapo të vendoset përgjigja e përgjithshme imunale anormale – cila mund të zgjasë disa vjet para se të shfaqen simptomat – qelizat plazmatike që rrjedhin nga limfocitet B prodhojnë faktorë reumatoidë dhe ACPA të klasave IgG dhe IgM në sasi të mëdha. Këto aktivizojnë makrofagët përmes receptorëve Fc dhe lidhen me komplementin, i cili është pjesë e inflamacionit intensiv në RA. [53] Lidhja e një antitrupi autoreaktiv ndaj receptorëve Fc ndërmjetësohet përmes N-glikaneve të antitrupave, të cilat ndryshohen për të nxitur inflamacionin tek njerëzit me RA. [52]
Kjo kontribuon në inflamacionin lokal në një artikulacion, konkretisht sinoviumin me edemë, vazodilatim dhe hyrje të qelizave T të aktivizuara, kryesisht CD4 në agregatët nodularë mikroskopikisht dhe CD8 në infiltrate difuzive mikroskopike. Makrofagjet synoviale dhe qelizat dendritike funksionojnë si qeliza që paraqesin antigjen duke shprehur molekulat e klasës II MHC, e cila krijon reagimin imun në ind.
Sëmundja përparon duke formuar indin e grimcuar në skajet e rreshtimit synovial, panus me angiogenezë të gjerë dhe enzimat që shkaktojnë dëmtimin e indeve. [54] Sinoviocitet e ngjashme me fibroblastet kanë një rol të spikatur në këto procese patogjene. [17] Sinoviumi trashet, kërci dhe kocka themelore shpërbëhen, dhe artikulacioni përkeqësohet, me nivelet e ngritura të kalprotektinës që shërbejnë si biomarker i këtyre ngjarjeve. [55]
Citokinat dhe kemokinat tërheqin dhe grumbullojnë qelizat imune, pra qelizat e aktivizuara T- dhe B, monocitet dhe makrofagët nga sinoviocitet e ngjashme me fibroblastet, në hapësirën e përbashkët. Duke sinjalizuar përmes RANKL dhe RANK, ata përfundimisht shkaktojnë prodhimin e osteoklasteve, i cili degradon indin e kockave. [3] [56] Sinoviocitet si fibroblastet që janë të pranishme në synovium gjatë artritit reumatoid shfaqin fenotip të ndryshuar në krahasim me qelizat e pranishme në indet normale. Fenotipi agresiv i sinoviociteve të ngjashme me fibroblastet në artritin reumatoid dhe efekti që këto qeliza kanë në mikromjedisin e kyçit mund të përmblidhen në shenjat dalluese që i dallojnë ato nga sinoviocitet e shëndetshme si fibroblastet. Këto tipare dalluese të sinoviociteve të ngjashme me fibroblastet në artritin reumatoid ndahen në 7 shenja dalluese të brendshëm qelizore dhe 4 shenja dalluese qelizore. [17] Shenjat dalluese të brendshme të qelizave janë: apoptoza e zvogëluar, frenimi i dëmtuar i kontaktit, potenciali migrator i rritur, peizazhi epigjenetik i ndryshuar, heterogjeniteti kohor dhe hapësinor, paqëndrueshmëria gjenomike dhe mutacionet dhe metabolizmi qelizor i riprogramuar. Shenjat dalluese qelizore-ekstrinike të FLS në RA janë: promovon osteoklastogjenezën dhe erozionin e kockave, kontribuon në degradimin e kërcit, indukton angiogjenezën synoviale dhe rekruton dhe stimulon qelizat imune.
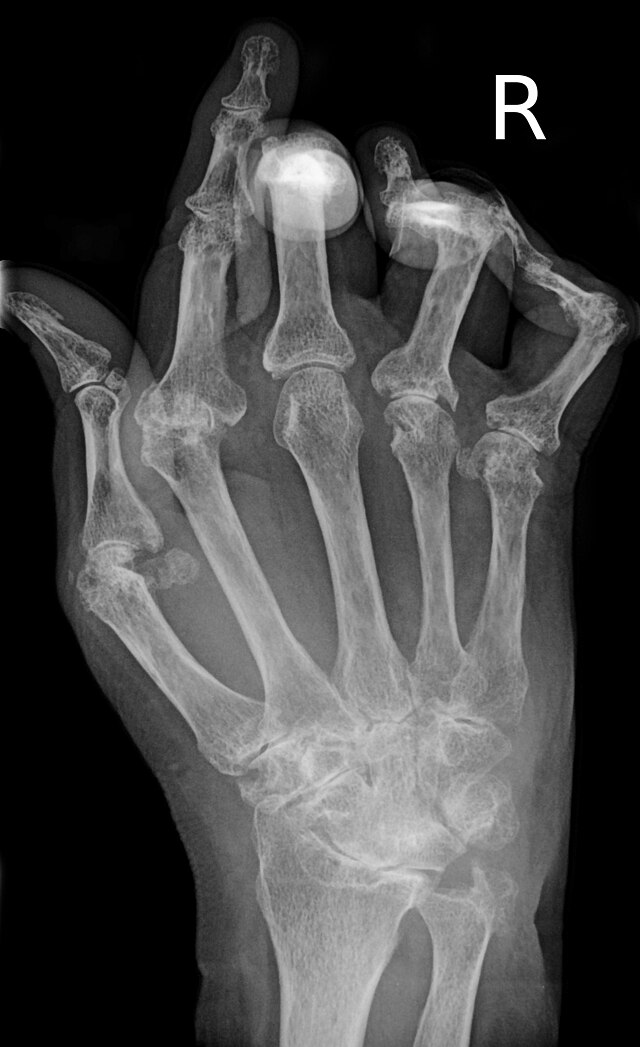


Rrezet X të duarve dhe këmbëve zakonisht kryhen kur preken shumë nyje. Në RA, mund të mos ketë ndryshime në fazat e hershme të sëmundjes ose rrezet x mund të tregojnë osteopeni pranë nyjes, ënjtje të indeve të buta dhe një hapësirë të përbashkët më të vogël se normale. Ndërsa sëmundja përparon, mund të ketë erozione kockore dhe nënluks. Teknikat e tjera të imazhit mjekësor siç janë rezonanca magnetike (MRI) dhe ultrazëri përdoren gjithashtu në RA. [20] [58]
Përparimet teknike në ultrasonografi si këmbyesit me frekuencë të lartë (10 MHz ose më e lartë) kanë përmirësuar rezolucionin hapësinor të imazheve ultratinguj që përshkruajnë 20% më shumë erozione sesa radiografia konvencionale. Doppleri i ngjyrave dhe ultrazëri i energjisë Doppler janë të dobishëm në vlerësimin e shkallës së inflamacionit synovial pasi ato mund të tregojnë sinjale vaskulare të sinovitit aktiv. Kjo është e rëndësishme, pasi që në fazat e hershme të RA, synoviumi preket kryesisht, dhe synoviti duket se është shënjuesi më i mirë parashikues i dëmtimit të nyjeve në të ardhmen. [59]
Kur RA dyshohet klinikisht, një mjek mund të provojë për faktorin reumatoid (RF) dhe antitrupat anti-citrullination proteina (ACPAs matur si antitrupa anti-CCP). [60] positiveshtë pozitive në 75-85%, por një antitrup negativ RF ose CCP nuk përjashton RA, përkundrazi, artriti quhet seronegativ, i cili është në rreth 15-25% të njerëzve me RA. [61] Gjatë vitit të parë të sëmundjes, faktori reumatoid ka më shumë të ngjarë të jetë negativ me disa individë që bëhen seropozitivë me kalimin e kohës. RF është një antitrup jo-specifik dhe shihet në rreth 10% të njerëzve të shëndetshëm, në shumë infeksione të tjera kronike si hepatiti C, dhe sëmundje kronike autoimune siç janë sindroma e Sjögren dhe lupusi eritematoz sistemik . Prandaj, testi nuk është specifik për RA. [20]
Prandaj, teste të reja serologjike kontrollojnë për antitrupat proteina anti-citrullination ACPAs. Këto teste janë përsëri pozitive në 61-75% të të gjitha rasteve RA, por me një specifikë prej rreth 95%. [62] Ashtu si me RF, ACPA-të janë shumë herë të pranishme para se të fillojnë simptomat. [20]
Testi klinik deri tani më i zakonshëm për ACPAs është peptidi anticiklik citrullinuar (anti CCP) ELISA. Në vitin 2008, një test serologjik i pikës së kujdesit për zbulimin e hershëm të RA kombinoi zbulimin e RF dhe anti-MCV me një ndjeshmëri prej 72% dhe specifikë prej 99.7%. [63] [64]
Testet e tjera të gjakut zakonisht bëhen për të dalluar nga shkaqet e tjera të artritit, si shkalla e sedimentimit të eritrociteve (ESR), proteina reaktive C, numërimi i plotë i gjakut, funksioni i veshkave, enzimat e mëlçisë dhe teste të tjera imunologjike (p.sh., antitrupi antinuklear / ANA) të gjitha të kryera në këtë fazë. Nivelet e ngritura të ferritinës mund të zbulojnë hemokromatozë, një imitim të RA, ose të jenë një shenjë e sëmundjes Still, një variant seronegativ, zakonisht i mitur, i artritit reumatoid.
Në vitin 2010, u prezantuan kriteret e klasifikimit të artritit reumatoid ACR / EULAR 2010. [65]
Kriteri i ri nuk është një kriter diagnostik, por një kriter klasifikimi për të identifikuar sëmundjen me një gjasë të lartë të zhvillimit të një forme kronike. [20] Sidoqoftë, një rezultat prej 6 ose më i lartë klasifikon pa dyshim një person me një diagnozë të artritit reumatoid.
Këto kritere të reja të klasifikimit tejkaluan kriterin "e vjetër" të ACR të vitit 1987 dhe janë përshtatur për diagnozën e hershme RA. Kriteret e klasifikimit "të reja", botuar bashkërisht nga Kolegji Amerikan i Reumatologjisë (ACR) dhe Lidhja Evropiane Kundër Reumatizmit (EULAR) vendosin një vlerë të pikës midis 0 dhe 10. Katër zona janë të mbuluara në diagnozë: [65]
Kriteret e reja përshtaten me kuptimin në rritje të RA dhe përmirësimet në diagnostikimin e RA dhe trajtimit të sëmundjes. Në kriteret "e reja" serologjia dhe diagnostifikimi autoimun ka peshë të madhe, pasi zbulimi i ACPA është i përshtatshëm për të diagnostikuar sëmundjen në një gjendje të hershme, para se të ndodhin shkatërrimet e nyjeve. Shkatërrimi i nyjeve të shikuara në imazhe radiologjike ishte një pikë e rëndësishme e kritereve ACR nga 1987. [66] Ky kriter nuk konsiderohet më i rëndësishëm, pasi ky është thjesht lloji i dëmit që synon të shmangë trajtimi.
Stampa:Synovial fluid analysis Disa gjendje të tjera mjekësore mund të ngjajnë me RA, dhe duhet të dallohen prej saj në kohën e diagnozës: [67]
Shkaqe më të rralla të cilat zakonisht sillen ndryshe, por mund të shkaktojnë dhimbje të kyçeve: [67]
Ndonjëherë artriti është në një fazë të padiferencuar (dmth. Asnjë nga kriteret e mësipërme nuk është pozitiv), edhe nëse sinoviti dëshmohet dhe vlerësohet me imazhe ultratinguj.
Shumë mjete mund të përdoren për të monitoruar rimisionin në artritin reumatoid..
Nga kjo, aktiviteti i sëmundjes së personit të prekur mund të klasifikohet si më poshtë: [68]
| Aktual </br> DAS28 |
DAS28 ulje nga vlera fillestare | |||
|---|---|---|---|---|
| > 1.2 | > 0,6 por 1,2 ≤ | 0,6 ≤ | ||
| 3.2 ≤ | Joaktiv | Përmirësim i mirë | Përmirësim i moderuar | Asnjë përmirësim |
| > 3.2 por ≤ 5.1 | I moderuar | Përmirësim i moderuar | Përmirësim i moderuar | Asnjë përmirësim |
| > 5.1 | Shumë aktive | Përmirësim i moderuar | Asnjë përmirësim | Asnjë përmirësim |
Nuk është gjithmonë një tregues i besueshëm i efektit të trajtimit. Një kufizim i madh është që sinoviti i shkallës së ulët mund të humbasë. [69]
Nuk ka ndonjë parandalim të njohur për gjendjen përveç uljes së faktorëve të rrezikut. [72]
Nuk ka shërim për RA, por trajtimet mund të përmirësojnë simptomat dhe të ngadalësojnë progresin e sëmundjes. Trajtimi që modifikon sëmundjen ka rezultatet më të mira kur fillon herët dhe në mënyrë agresive. [73] Rezultatet e një rishikimi sistematik të kohëve të fundit zbuluan se terapia e kombinuar me faktorin nekrozë tumori (TNF) dhe biologjikë jo-TNF plus metotreksat (MTX) rezultoi në përmirësimin e kontrollit të sëmundjes, faljen e përcaktuar të Aktivitetit të Sëmundjeve (DAS) dhe kapacitetin funksional krahasuar me një trajtim i vetëm i metotreksatit ose vetëm biologjik. [74]
Qëllimet e trajtimit janë minimizimi i simptomave të tilla si dhimbja dhe ënjtja, parandalimi i deformimit të kockave (për shembull, erozionet e kockave të dukshme në rrezet X) dhe mbajtja e funksionimit të përditshëm. [75] Kjo adresohet kryesisht me barna antirheumatike që modifikojnë sëmundjen (DMARDs); aktivitet fizik i dozuar; analgjetikë dhe terapi fizike mund të përdoren për të ndihmuar në menaxhimin e dhimbjes. [7] [5] [6] RA përgjithësisht duhet të trajtohet me të paktën një ilaç specifik antireumatik. [8] Përdorimi i benzodiazepinave (të tilla si diazepam ) për të trajtuar dhimbjen nuk rekomandohet pasi nuk duket se ndihmon dhe shoqërohet me rreziqe. [76]
Ushtrimet e rregullta rekomandohen si të sigurta, ashtu edhe të dobishme për të ruajtur forcën e muskujve dhe funksionin e përgjithshëm fizik. [77] Aktiviteti fizik është i dobishëm për njerëzit me artrit reumatoid që përjetojnë lodhje, [78] megjithëse kishte pak ose aspak prova për të sugjeruar se ushtrimi mund të ketë një ndikim në funksionin fizik në planin afatgjatë, një studim zbuloi se ushtrimi me dozë të kujdesshme ka treguar përmirësime të konsiderueshme në pacientët me RA. [6] [79] Efektet e moderuara janë gjetur për ushtrimet aerobike dhe trajnimin e rezistencës në gjendjen kardiovaskulare dhe forcën e muskujve në RA. Për më tepër, aktiviteti fizik nuk kishte efekte anësore të dëmshme si rritja e aktivitetit të sëmundjes në çdo dimension ushtrimor. [80] Uncertainshtë e pasigurt nëse ngrënia ose shmangia e ushqimeve specifike ose masave të tjera specifike dietike ndihmojnë në përmirësimin e simptomave. [81] Terapia e punës ka një rol pozitiv për të luajtur në përmirësimin e aftësisë funksionale tek njerëzit me artrit reumatoid. [82] Provat e dobëta mbështesin përdorimin e banjove me dylli ( termoterapi ) për të trajtuar artritin në duar. [83]
Qasjet arsimore që informojnë njerëzit për mjetet dhe strategjitë në dispozicion për t'i ndihmuar ata të përballen me artritin reumatoid mund të përmirësojnë statusin psikologjik të një personi dhe nivelin e depresionit në një periudhë më të shkurtër. [84] Përdorimi i këpucëve jashtë thellësisë dhe shtratave të derdhura mund të zvogëlojë dhimbjen gjatë aktiviteteve që mbajnë peshë siç është ecja. [85] Insoles gjithashtu mund të parandalojë përparimin e bunions .
Drogat antirheumatike që modifikojnë sëmundjen (DMARD) janë trajtimi kryesor për RA. [8] Ato janë një koleksion i larmishëm i barnave, të grupuara sipas përdorimit dhe konvencionit. Ato janë zbuluar se përmirësojnë simptomat, ulin dëmtimin e kyçeve dhe përmirësojnë aftësitë e përgjithshme funksionale. DMARD-të duhet të fillojnë në fillim të sëmundjes pasi ato rezultojnë në faljen e sëmundjes në afërsisht gjysmën e njerëzve dhe rezultate të përmirësuara në përgjithësi.
Droga mëposhtme konsiderohen DMARDS: methotrexate, hydroxychloroquine, sulfasalazine, leflunomid, frenuesit e TNF-alfa ( certolizumab, infliximab dhe etanercept ), abatacept, dhe anakinrat . Rituximab dhe tocilizumab janë antitrupa monoklonalë dhe janë gjithashtu DMARD. [8] Përdorimi i tocilizumab shoqërohet me rrezikun e rritjes së niveleve të kolesterolit. [86]
Hidroksiklorokina, përveç profilit të ulët të toksicitetit, konsiderohet efektive në trajtimin mesatar të RA. [87]
Agjenti më i përdorur zakonisht është metotreksati me agjentë të tjerë të përdorur shpesh duke përfshirë sulfasalazinë dhe leflunomid. [8] Leflunomidi është efektiv kur përdoret nga 6-12 muaj, me efektivitet të ngjashëm me metotreksatin kur përdoret për 2 vjet. [88] Sulfasalazina gjithashtu duket të jetë më efektive në trajtimin afatshkurtër të artritit reumatoid. [89] Aurothiomalate natriumi (ari) dhe ciklosporina përdoren më rrallë për shkak të efekteve anësore më të zakonshme. Sidoqoftë, ciklosporina u gjet e efektshme në RA progresive kur përdoret deri në një vit. [90] Agjentët mund të përdoren në kombinime megjithatë, njerëzit mund të përjetojnë efekte anësore më të mëdha. [91] Metotreksati është DMARD më i rëndësishëm dhe i dobishëm dhe zakonisht është trajtimi i parë. [5] Një qasje e kombinuar me metotreksat dhe biologjikë përmirëson ACR50, rezultatet e HAQ dhe normat e faljes së RA. [92] Terapia e trefishtë e përbërë nga metotreksat, sulfasalazinë dhe hidroksiklorokinë gjithashtu mund të kontrollojë në mënyrë efektive aktivitetin e sëmundjes. [93] Efektet anësore duhet të monitorohen rregullisht me toksicitet, përfshirë gastrointestinal, hematologjik, pulmonar dhe hepatik. Efektet anësore të tilla si të përzier, të vjella ose dhimbje barku mund të zvogëlohen duke marrë acid folik. [94]
Një përmbledhje e vitit 2015 Cochrane zbuloi se rituximab me metotreksat ishte efektiv në përmirësimin e simptomave krahasuar me vetëm metotreksatin. Rituximab punon duke ulur nivelet e qelizave B (qelizë imune që përfshihet në inflamacion). Njerëzit që merrnin rituximab kishin përmirësuar dhimbjen, funksionin, aktivitetin e zvogëluar të sëmundjes dhe zvogëlimin e dëmtimit të kyçeve bazuar në imazhet me rreze x. Pas 6 muajsh, 21% më shumë njerëz kishin përmirësim në simptomat e tyre duke përdorur rituximab dhe metotreksat. [95]
Agjentët biologjikë në përgjithësi duhet të përdoren vetëm nëse metotreksati dhe agjentët e tjerë konvencionalë nuk janë efektivë pas një prove prej tre muajsh. [8] Ato shoqërohen me një shkallë më të lartë të infeksioneve serioze krahasuar me DMARD-et e tjera. [96] Agjentët biologjikë DMARD që përdoren për të trajtuar artritin reumatoid përfshijnë: bllokues të faktorit nekroza tumorale alfa (TNFα) si infliximab ; bllokues interleukin 1 si anakinra, antitrupa monoklonalë kundër qelizave B si rituximab dhe bllokues i ko-stimulimit të qelizave T të tocilizumab siç është abatacept. Ato përdoren shpesh në kombinim ose me metotreksat ose leflunomid. [3] Monoterapia biologjike ose tofacitinib me metotreksat mund të përmirësojë ACR50, normat e faljes së RA dhe funksionin. [97] [98] Abatacept nuk duhet të përdoret në të njëjtën kohë me biologjikët e tjerë. [99] Tek ata që kontrollohen mirë (aktivitet i ulët i sëmundjes) në bllokuesit e TNF, ulja e dozës nuk duket se ndikon në funksionin e përgjithshëm. [100] Ndërprerja e bllokuesve të TNF (në krahasim me uljen gradualisht të dozës) nga njerëzit me aktivitet të ulët të sëmundjes mund të çojë në rritjen e aktivitetit të sëmundjes dhe mund të ndikojë në faljen, dëmtimin që është i dukshëm në një rreze x dhe funksionin e një personi. Njerëzit duhet të kontrollohen për tuberkulozë latente përpara se të fillojnë ndonjë terapi me bllokuesit e TNF për të shmangur riaktivizimin e tuberkulozit. [20]
Bllokuesit e TNF dhe metotreksati duket se kanë efektivitet të ngjashëm kur përdoren vetëm dhe rezultate më të mira merren kur përdoren së bashku. Golimumab është efektiv kur përdoret me metotraksat. [101] Bllokuesit e TNF mund të kenë efektivitet ekuivalent me etanerceptin që duket se është më i sigurti. [102] Injektimi i etanerceptit, përveç metotreksatit dy herë në javë mund të përmirësojë ACR50 dhe të ulë progresionin radiografik deri në 3 vjet. [103] Abatacept duket efektiv për RA me 20% më shumë njerëz që përmirësohen me trajtimin sesa pa, por studimet afatgjata të sigurisë nuk janë ende të disponueshme. [104] Adalimumab ngadalëson kohën për progresion radiografik kur përdoret për 52 javë. [105] Sidoqoftë, ekziston një mungesë e provave për të bërë dallimin midis biologjikëve në dispozicion për RA. [106] Çështjet me biologjikët përfshijnë koston e tyre të lartë dhe shoqërimin me infeksione, përfshirë tuberkulozin . [3] Përdorimi i agjentëve biologjikë mund të zvogëlojë lodhjen. Mekanizmi se si biologjikët zvogëlojnë lodhjen është i paqartë. [107]
Glukokortikoidet mund të përdoren në një periudhë afatshkurtër dhe në dozën më të ulët të mundshme për shpërthime të zjarrit dhe duke pritur për efekt të barnave me fillim të ngadaltë. [8] [3] [108] Kombinimi i glukokortikoideve dhe terapia konvencionale ka treguar një rënie të shkallës së erozionit të kockave. [109] Steroidet mund të injektohen në nyjet e prekura gjatë periudhës fillestare të RA, përpara përdorimit të DMARDs ose steroideve orale. [110]
Droga jo- NSAID për lehtësimin e dhimbjes, si paracetamoli mund të përdoret për të ndihmuar në lehtësimin e simptomave të dhimbjes; ato nuk e ndryshojnë sëmundjen themelore. [5] Përdorimi i paracetamolit mund të shoqërohet me rrezikun e shfaqjes së ulçerave. [111]
NSAID zvogëlojnë dhimbjen dhe ngurtësinë tek ata me RA por nuk ndikojnë në sëmundjen themelore dhe duket se nuk kanë efekt në rrjedhën afatgjatë të sëmundjes së njerëzve dhe kështu nuk janë më agjentë të linjës së parë. [3] [112] NSAID duhet të përdoren me kujdes në ata me probleme gastrointestinale, kardiovaskulare ose veshka. [113] [114] [115] [111] Rofecoxib u tërhoq nga tregu global pasi përdorimi i tij afatgjatë u shoqërua me një rrezik në rritje të sulmeve të zemrës dhe goditjeve në tru. [116] Përdorimi i metotreksatit së bashku me NSAID është i sigurt, nëse bëhet monitorimi adekuat. [117] Frenuesit e COX-2, të tilla si celecoxib dhe NSAIDs janë po aq të efektshëm. [118] [119] Një përmbledhje e Cochrane 2004 zbuloi se njerëzit preferonin NSAID ndaj paracetamolit. [120] Sidoqoftë, ende nuk është përcaktuar klinikisht nëse NSAIDs janë më efektive se paracetamoli.
Agjentët neuromodulator kapsaicina lokale mund të jetë e arsyeshme për t'u përdorur në një përpjekje për të zvogëluar dhimbjen. Nefopam nga goja dhe kanabisi nuk rekomandohen që nga viti 2012 pasi rreziqet e përdorimit duket të jenë më të mëdha se përfitimet. [121]
Provat e kufizuara sugjerojnë përdorimin e opioideve të dobëta orale, por efektet anësore mund të tejkalojnë përfitimet. [122]
Përndryshe, terapia fizike është testuar dhe treguar si një ndihmë efektive në zvogëlimin e dhimbjes tek pacientët me RA. Ndërsa shumica e RA zbulohet herët dhe trajtohet në mënyrë agresive, terapia fizike luan më shumë një rol parandalues dhe kompensues, duke ndihmuar në menaxhimin e dhimbjes së bashku me terapinë e rregullt reumatike. [7]
Sidomos për gishtat, duart dhe kyçet e prekur, mund të jetë e nevojshme synovektomia për të parandaluar dhimbjen ose këputjen e tendinit kur trajtimi i ilaçeve ka dështuar. Nyjet e prekura rëndë mund të kërkojnë ndërhyrje kirurgjikale të zëvendësimit, siç është zëvendësimi i gjurit. Pas operacionit, fizioterapia është gjithmonë e nevojshme. [16] :1080, 1103 Nuk ka prova të mjaftueshme për të mbështetur trajtimin kirurgjikal në shpatullat artritike. [123]
Për njerëzit me RA, fizioterapia mund të përdoret së bashku me menaxhimin mjekësor. Kjo mund të përfshijë aplikimin e të ftohtit dhe nxehtësisë , stimulimin elektronik dhe hidroterapinë . [124] Megjithëse ilaçet përmirësojnë simptomat e RA, funksioni i muskujve nuk rigjehet kur kontrollohet aktiviteti i sëmundjes. [125]
Fizioterapia promovon aktivitetin fizik. Në RA, aktiviteti fizik si ushtrimi në dozën e duhur (frekuenca, intensiteti, koha, lloji, vëllimi, përparimi) dhe promovimi i aktivitetit fizik është efektiv në përmirësimin e gjendjes kardiovaskulare, forcën e muskujve dhe mbajtjen e një jetese aktive për një kohë të gjatë. Në planin afatshkurtër, ushtrimet e rezistencës, me ose pa ushtrime të lëvizjes, përmirësojnë funksionet e vetë-raportuara të duarve. [126] Promovimi i aktivitetit fizik sipas rekomandimeve të shëndetit publik duhet të jetë pjesë integrale e kujdesit standard për njerëzit me RA dhe sëmundje të tjera artritike. [6] Për më tepër, kombinimi i aktiviteteve fizike dhe krioterapisë tregojnë efikasitetin e saj në aktivitetin e sëmundjes dhe lehtësimin e dhimbjes. [127] Kombinimi i aktivitetit aerobik dhe krioterapisë mund të jetë një strategji inovative terapeutike për të përmirësuar aftësinë aerobe në pacientët me artrit dhe për pasojë të zvogëlojë rrezikun e tyre kardiovaskular duke minimizuar dhimbjen dhe aktivitetin e sëmundjes.
Në përgjithësi, nuk ka prova të mjaftueshme për të mbështetur ndonjë qasje plotësuese shëndetësore për RA, me shqetësime për sigurinë për disa prej tyre. Disa praktika mendore dhe trupore dhe shtesa dietike mund të ndihmojnë njerëzit me simptoma dhe për këtë arsye mund të jenë shtesa të dobishme në trajtimet konvencionale, por nuk ka prova të mjaftueshme për të nxjerrë përfundime. [128] Një rishikim sistematik i modaliteteve CAM (duke përjashtuar vajin e peshkut) zbuloi se "Provat e disponueshme nuk mbështesin përdorimin e tyre aktual në menaxhimin e RA". . [129] Studimet që tregojnë efekte të dobishme në RA në një larmi të madhe të modaliteteve CAM shpesh preken nga paragjykimi i botimit dhe zakonisht nuk janë dëshmi me cilësi të lartë siç janë provat e kontrolluara rastësisht (RCT). [130]
Një përmbledhje e vitit 2005 Cochrane thotë se terapia me lazer e nivelit të ulët mund të provohet të përmirësojë dhimbjen dhe ngurtësinë e mëngjesit për shkak të artritit reumatoid pasi ka pak efekte anësore. [131]
Ka prova të kufizuara që Tai Chi mund të përmirësojë diapazonin e lëvizjes së një artikulacioni tek personat me artrit reumatoid. [132] [133] Provat për akupunkturën janë jokonkluzive [134] me sa duket se janë ekuivalente me akupunkturën e rremë. [135]
Një përmbledhje e Cochrane në 2002 tregoi disa përfitime të stimulimit elektrik si një ndërhyrje rehabilituese për të përmirësuar fuqinë e kapjes së dorës dhe për të ndihmuar në rezistimin e lodhjes. [136] D ‐ penicillamina mund të ofrojë përfitime të ngjashme si DMARDs por është gjithashtu shumë toksike. [137] Provat me cilësi të ulët sugjerojnë përdorimin e ultrazërit terapeutik në duar artritike. [138] Përfitimet e mundshme përfshijnë forcën e shtuar të kapjes, ngurtësinë e zvogëluar të mëngjesit dhe numrin e nyjeve të fryrë. Ka prova provuese të përfitimit nga stimulimi elektrik nervor transkutan (TENS) në RA. [139] Akupunktura ‐ si TENS (AL-TENS) mund të ulë intensitetin e dhimbjes dhe të përmirësojë rezultatet e fuqisë muskulore.
Provat me cilësi të ulët sugjerojnë se njerëzit me RA aktive mund të përfitojnë nga teknologjia ndihmëse. [140] Kjo mund të përfshijë më pak shqetësime dhe vështirësi të tilla si kur përdorni një pajisje për rënien e syve. Trajnimi i bilancit është me përfitime të paqarta. [141]
Acidi gama-linolenik, një acid yndyror omega-6, mund të zvogëlojë dhimbjen, numrin e ndjeshëm të nyjeve dhe ngurtësinë, dhe është përgjithësisht i sigurt. [142] Për acidet yndyrore të pangopura omega-3 (gjenden në vajin e peshkut, vajin e lirit dhe vajin e kërpit), një meta-analizë raportoi një efekt të favorshëm në dhimbje, megjithëse besimi në efekt u konsiderua i moderuar. I njëjti rishikim raportoi më pak inflamacion, por asnjë ndryshim në funksionin e përbashkët. [143] Një përmbledhje ekzaminoi efektin e acideve yndyrore omega-3 të vajit detar në përqendrimet eikozanoide pro-inflamatore; leukotrieni <sub id="mwBC0">4</sub> (LTB 4 ) u ul tek njerëzit me artrit reumatoid por jo tek ata me sëmundje kronike jo-autoimune. (LTB 4 ) rrit përshkueshmërinë vaskulare dhe stimulon substanca të tjera inflamatore. [144] Një meta-analizë e tretë vështroi konsumin e peshkut. Rezultati ishte një lidhje e dobët, jo statistikisht e anasjelltë e rëndësishme midis konsumit të peshkut dhe RA. [145] Një rishikim i katërt kufizoi përfshirjen në provat në të cilat njerëzit hanë 7 2.7 g / ditë për më shumë se tre muaj. Përdorimi i ilaçeve për lehtësimin e dhimbjes u zvogëlua, por përmirësimet në nyjet e butë ose të fryrë, ngurtësinë e mëngjesit dhe funksionin fizik nuk u ndryshuan. [146] Kolektivisht, provat aktuale nuk janë aq të forta sa të përcaktohet se plotësimi me acide yndyrore omega-3 ose konsumimi i rregullt i peshkut janë trajtime efektive për artritin reumatoid.
Kolegji Amerikan i Reumatologjisë thotë se asnjë ilaç bimor nuk ka pretendime shëndetësore të mbështetura nga prova me cilësi të lartë dhe kështu ata nuk e rekomandojnë përdorimin e tyre. Nuk ka asnjë bazë shkencore për të sugjeruar që suplementet bimore të reklamuara si "natyrore" janë më të sigurta për përdorim sesa ilaçet konvencionale pasi që të dyja janë kimikate. Medikamentet bimore, megjithëse etiketohen "natyrore", mund të jenë toksike ose fatale nëse konsumohen. [147] Për shkak të besimit të rremë se suplementet bimore janë gjithmonë të sigurta, ndonjëherë ekziston një hezitim për të raportuar përdorimin e tyre i cili mund të rrisë rrezikun e reaksioneve anësore. [130]
Më poshtë janë nën hetim për trajtimet për RA, bazuar në rezultate premtuese paraprake (nuk rekomandohen ende për përdorim klinik): acidi boswellik, [148] kurkumina, [149] thua e djallit, [150] [151] Euonymus alatus, [152] dhe rrushi i perëndisë së bubullimës ( <i id="mwBFc">Tripterygium wilfordii</i> ) . [153] NCCIH ka vërejtur se, "Në veçanti, hardhia e perëndive të barishteve (Tripterygium wilfordii) mund të ketë efekte anësore serioze". [128]
Ekzistojnë prova kontradiktore mbi rolin e agjentëve stimulues të eritropoezës për trajtimin e anemisë tek personat me artrit reumatoid. [154]
Më shumë se 75% e grave me artrit reumatoid kanë simptoma të përmirësuara gjatë shtatëzënësisë por mund të përkeqësohen simptomat pas lindjes. [20] Metotreksati dhe leflunomidi janë teratogjene (të dëmshme për fetusin) dhe nuk përdoren në shtatzëni. Rekomandohet që gratë në moshë riprodhuese duhet të përdorin kontraceptivë për të shmangur shtatzëninë dhe për të ndërprerë përdorimin e saj nëse shtatzënia është planifikuar. [75] Doza e ulët e prednizolonit, hidroksiklorokinës dhe sulfasalazinës konsiderohet e sigurt në personat shtatzënë me artrit reumatoid. Prednizoloni duhet të përdoret me kujdes pasi efektet anësore përfshijnë infeksione dhe fraktura. [155]
Njerëzit me RA kanë një rrezik në rritje të infeksioneve dhe vdekshmërisë dhe vaksinat e rekomanduara mund të zvogëlojnë këto rreziqe. [156] Vaksina e gripit të inaktivuar duhet të merret çdo vit. [157] Vaksina pneumokoksike duhet të administrohet dy herë për njerëzit nën moshën 65 vjeç dhe një herë për ata mbi 65 vjeç. [158] Së fundmi, vaksina e zosterit e zbutur drejtpërdrejt duhet të administrohet një herë pas moshës 60 vjeç, por nuk rekomandohet te njerëzit me një bllokues alfa të faktorit të nekrozës tumorale. [159]

Ecuria e sëmundjes ndryshon shumë. Disa njerëz kanë simptoma të lehta afatshkurtra, por në shumicën e sëmundjes është progresive për jetën. Rreth 25% do të kenë nyje nënlëkurore (të njohura si nyje reumatoid ); [161] kjo shoqërohet me një prognozë të dobët. [162]
Faktorët e dobët prognostikë përfshijnë,
RA zvogëlon jetëgjatësinë mesatarisht nga tre në dymbëdhjetë vjet. [75] Mosha e re në fillim, kohëzgjatja e gjatë e sëmundjes, prania e problemeve të tjera shëndetësore dhe karakteristikat e RA të rënda - të tilla si aftësia e dobët funksionale ose gjendja e përgjithshme shëndetësore, shumë dëmtime të kyçeve në rrezet x, nevoja për shtrim në spital ose përfshirja e organeve përveç nyjeve - është treguar se shoqërohet me vdekshmëri më të lartë. [163] Përgjigjet pozitive ndaj trajtimit mund të tregojnë një prognozë më të mirë. Një studim i vitit 2005 nga Klinika Mayo vuri në dukje se të sëmurët RA vuajnë një rrezik të dyfishuar të sëmundjes së zemrës, [164] pavarësisht nga faktorë të tjerë të rrezikut si diabeti, përdorimi i tepërt i alkoolit dhe kolesteroli i ngritur, presioni i gjakut dhe indeksi i masës trupore . Mekanizmi me të cilin RA shkakton këtë rrezik në rritje mbetet i panjohur; prania e inflamacionit kronik është propozuar si një faktor kontribues. [165] Possibleshtë e mundur që përdorimi i terapive të reja biologjike të ilaçeve të zgjasë jetëgjatësinë e njerëzve me RA dhe të zvogëlojë rrezikun dhe përparimin e aterosklerozës. [166] Kjo bazohet në studime kohore dhe regjistri, dhe ende mbetet hipotetike. Stillshtë ende e pasigurt nëse biologjikët përmirësojnë funksionin vaskular në RA apo jo. Kishte një rritje në nivelin e kolesterolit total dhe HDLc dhe nuk kishte përmirësim të indeksit aterogjenik. [167]
RA prek ndërmjet 0,5 dhe 1% të të rriturve në botën e zhvilluar me midis 5 dhe 50 për 100,000 njerëz që sapo zhvillojnë gjendjen çdo vit. [3] Në vitin 2010 rezultoi në rreth 49,000 vdekje në të gjithë botën. [168]
Fillimi është i pazakontë nën moshën 15 vjeç dhe që nga ajo kohë incidenca rritet me moshën deri në moshën 80 vjeç. Gratë preken tre deri në pesë herë më shpesh sesa burrat. [20]
Mosha në të cilën sëmundja fillon më shpesh është në gratë midis 40 dhe 50 vjeç, dhe për burrat disi më vonë. [169] RA është një sëmundje kronike, dhe megjithëse rrallë, mund të ndodhë një falje spontane, rrjedha natyrale është pothuajse pa ndryshim një nga simptomat e vazhdueshme, depilimi dhe dobësimi i intensitetit dhe një përkeqësim progresiv i strukturave të nyjeve që çojnë në deformime dhe paaftësi.
Ekziston një shoqatë midis periodontitit dhe artritit reumatoid (RA), hipoteza që çon në gjenerim të shtuar të antitrupave të lidhur me RA. Bakteret orale që pushtojnë gjakun gjithashtu mund të kontribuojnë në përgjigjet kronike inflamatore dhe gjenerimin e antitrupave. [170]
Gjurmët e para të njohura të artritit datojnë të paktën deri në 4500 Para Krishtit Një tekst i datës 123 Së pari AD përshkruan simptoma shumë të ngjashme me RA. wasshtë vërejtur në mbetjet skeletore të amerikanëve vendas të gjetur në Tenesi. [171] Në Evropë, sëmundja është jashtëzakonisht e rrallë para shekullit të 17-të. [172] Përshkrimi i parë i njohur i RA në mjekësinë moderne ishte në 1800 nga mjeku francez Dr Augustin Jacob Landré-Beauvais (1772–1840) i cili ishte i vendosur në spitalin e famshëm Salpêtrière në Paris. [12] Vetë emri "artrit reumatoid" u krijua në 1859 nga reumatologu britanik Dr Alfred Baring Garrod . [173]
Arti i Peter Paul Rubens mund të përshkruajë efektet e RA. Në pikturat e tij të mëvonshme, duart e tij të paraqitura tregojnë, sipas mendimit të disa mjekëve, deformim në rritje në përputhje me simptomat e sëmundjes. [174] [175] Disa RA duket se janë përshkruar në pikturat e shekullit të 16-të. [176] Sidoqoftë, në qarqet historike të artit është e njohur përgjithësisht se piktura e duarve në shekullin 16 dhe 17 ndoqi disa konventa të stilizuara, që shihen më qartë në lëvizjen Manneriste. Ishte konvencionale, për shembull, të tregohej dora e djathtë e mbështetur e Krishtit në atë që tani duket një sjellje e deformuar. Këto konventa keqinterpretohen lehtë si portretizime të sëmundjeve.
Trajtimet historike (megjithëse jo domosdoshmërisht të efektshme) për RA kanë përfshirë gjithashtu: pushim, akull, kompresim dhe ngritje, dietë me mollë , arrëmyshk, disa ushtrime të lehta çdo herë, hithra, helm bletësh, rrathë bakri , dietë raven, nxjerrje dhëmbësh, agjërimi, mjalti, vitaminat, insulina, magnetet dhe terapia elektrokonvulsive (ECT). [177]
Artriti reumatoid rrjedh nga fjala greke ῥεύμα-rheuma (em.), Ῥεύματος-reumatos (gjin.) ("Rrjedha, rryma"). Prapashtesa - oid ("i ngjan") e jep përkthimin si inflamacion të kyçeve që i ngjan etheve reumatike . Rhuma që do të thotë shkarkim i holluar me ujë mund t'i referohet faktit që nyjet janë të fryrë ose që sëmundja mund të përkeqësohet nga moti i lagësht. [13]
Meta-analiza gjeti një lidhje midis sëmundjes periodontale dhe RA, por mekanizmi i kësaj shoqate mbetet i paqartë. [178] Dy specie bakteriale të shoqëruara me periodontit përfshihen si ndërmjetësues të citrullination të proteinave në mishrat e dhëmbëve të njerëzve me RA. [3]
Mungesa e vitaminës D është më e zakonshme tek njerëzit me artrit reumatoid sesa në popullatën e përgjithshme. [179] [180] Sidoqoftë, nëse mungesa e vitaminës D është një shkak apo pasojë e sëmundjes mbetet e paqartë. [181] Një meta-analizë zbuloi se nivelet e vitaminës D janë të ulëta tek njerëzit me artrit reumatoid dhe se statusi i vitaminës D lidhet anasjelltas me prevalencën e artritit reumatoid, duke sugjeruar që mungesa e vitaminës D shoqërohet me ndjeshmëri ndaj artritit reumatoid. [182]
Sinoviocitet e ngjashme me fibroblastet kanë një rol të dukshëm në proceset patogjene të nyjeve reumatike dhe terapitë që synojnë këto qeliza po shfaqen si mjete terapeutike premtuese, duke rritur shpresën për aplikime në të ardhmen në artritin reumatoid. [17]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.