Câncer de pulmão
tumor maligno no pulmão Da Wikipédia, a enciclopédia livre
O câncer do pulmão (português brasileiro) ou cancro do pulmão (português europeu), também conhecido como neoplasia pulmonar, é uma doença caracterizada pelo crescimento celular descontrolado em tecidos do pulmão. Se não for tratado, esse tumor pode se espalhar para fora do pulmão por um processo chamado de metástase, acometendo órgãos adjacentes e, eventualmente, se disseminando para outras partes do corpo. A maioria dos tumores que começam no pulmão (ou seja, tumores primários de pulmão) são cânceres derivados das células epiteliais (ou seja, carcinomas). Os principais tipos de câncer de pulmão são o adenocarcinoma(AC), o carcinoma de pulmão de células escamosas (CPCE), o carcinoma de pulmão de grandes células (CPGP) e o carcinoma de pulmão pequenas células (CPCP).
| Câncer de pulmão | |
|---|---|
| Reconstrução em 3D de uma tomografia computadorizada de tórax mostrando um tumor no pulmão esquerdo (marcado por uma seta) | |
| Especialidade | oncologia, pneumologia |
| Sintomas | Tosse (talvez hemoptise), dor no peito, sibilo, perda de peso e dificuldade respiratória. |
| Classificação e recursos externos | |
| CID-11 | 2C25 |
| CID-10 | C33-C34 |
| CID-9 | 162 |
| OMIM | 211980, 608935, 612593, 614210, 612571 |
| DiseasesDB | 7616 |
| MedlinePlus | 007194 |
| eMedicine | med/1333 med/1336 emerg/335 radio/807 radio/405 radio/406 |
| MeSH | D002283 |
| Leia o aviso médico | |
A causa mais comum do câncer de pulmão é a exposição a longo prazo à fumaça do tabaco.[1] A grande maioria (85%) dos casos de câncer de pulmão são causados pelo tabagismo a longo prazo. Não fumantes compreendem cerca de 10-15% dos casos,[2] e são, frequentemente, atribuídos a fatores genéticos,[3] gás radônio,[3] asbesto[4] ou poluição do ar,[3] incluindo o tabagismo passivo.[5][6]
Os sintomas mais comuns são tosse (também a hemoptise), perda de peso e dificuldades na respiração.[7] O câncer de pulmão pode ser visto na radiografia do tórax e na tomografia computadorizada (TC). O diagnóstico é confirmado por uma biópsia, que geralmente é realizada através de uma broncoscopia ou de uma biópsia guiada por TC. O tratamento e o prognóstico dependem do tipo histológico do tumor, do estágio (grau de extensão da doença) e do bem-estar geral do paciente, medido pelo estado funcional. Os tratamentos mais comuns são a cirurgia, a quimioterapia e a radioterapia. O CNPC pode ser tratado com cirurgia, ao passo que o CPC, normalmente, responde melhor à quimioterapia e à radioterapia. Isso se dá, parcialmente, porque o CPC frequentemente se espalha muito cedo e esses tratamentos são melhores em atingir as células que já se deslocaram para outras partes do corpo.[8]
A sobrevida depende do estágio, da saúde geral e de outros fatores, mas, em geral, 15% das pessoas diagnosticadas com câncer de pulmão nos Estados Unidos sobrevivem por, pelo menos, cinco anos após o diagnóstico.[9] Em todo o mundo, o câncer de pulmão é a causa de morte provocada por algum tipo de câncer mais comum, em homens e em mulheres, e, em 2008, foi responsável por 1,37 milhão de mortes.[10]
Sinais e sintomas
Resumir
Perspectiva
Os sintomas que podem sugerir a possibilidade de um câncer de pulmão incluem:[7]
- tosse crônica ou mudança no padrão regular da tosse (sintoma mais comum)
- dispneia (falta de ar)
- dor torácica
- hemoptise (expectoração de sangue)
- sibilância (chiado no peito)
- dor abdominal
- caquexia (perda de peso), fadiga e perda do apetite
- disfonia (rouquidão)
- baqueteamento digital
- disfagia (dificuldade ao engolir).
Se o tumor cresce em direção às vias aéreas, ele pode obstruir o fluxo do ar, causando dificuldade para respirar. A obstrução pode levar ao acúmulo de secreções na região bloqueada e predispor ao desenvolvimento de uma pneumonia. Muitos tumores de pulmão recebem um rico suprimento sanguíneo. A superfície do câncer pode ser frágil, o que pode facilitar o sangramento do tumor para o interior das vias aéreas. Esse sangue pode, em sequência, ser expectorado.
Os tumores localizados no ápice do pulmão, conhecidos como tumores de Pancoast,[11] podem invadir a região do sistema nervoso simpático, levando a mudanças nos padrões de sudorese e a problemas nos músculos oculares (uma combinação conhecida como síndrome de Horner), assim como a fraqueza muscular nas mãos, devido à invasão do plexo braquial. Em alguns casos podem comprimir uma das principais veias que chega ao coração, causando a chamada síndrome da veia cava superior.
Muitos dos sintomas do câncer de pulmão (dor óssea, febre e perda de peso) são inespecíficos; nos idosos, eles podem ser atribuídos a comorbidades.[8] Em muitos pacientes, o câncer já se espalhou para além do sítio original no momento em que eles percebem os sintomas e procuram atendimento médico. Os locais comuns de metástase incluem cérebro, osso, glândula adrenal, pulmão contralateral (oposto), fígado, pericárdio e rim.[12] Cerca de 10% das pessoas com câncer de pulmão não apresentam sintomas no momento do diagnóstico; esses tumores são casualmente encontrados em radiografias de rotina do tórax.[7]
Síndrome paraneoplásica
Em alguns casos de câncer de pulmão há a ocorrência de uma síndrome paraneoplásica, um conjunto de sinais e sintomas que pode ocorrer antes, durante ou após as manifestações locais do tumor. Dependendo do tipo de tumor, a síndrome paraneoplásica pode, inicialmente, ser a primeira manifestação da doença.[13] No câncer de pulmão, esses fenômenos podem incluir:
Causas
Resumir
Perspectiva
As principais causas do câncer de pulmão incluem substâncias carcinogênicas (como as encontradas na fumaça do tabaco), radiação ionizante (o radão ou radon é considerado pela Organização Mundial da Saúde como a 2ª causa de cancro do pulmão, a seguir ao tabaco e é responsável por cerca de 56% da radiação ionizante que o corpo recebe ao longo da vida) e infecção viral. A exposição causa danos cumulativos ao DNA do tecido de revestimento dos brônquios pulmonares (o epitélio bronquial). Conforme os tecidos são danificados, eventualmente, pode se desenvolver um tumor.[8]
Tabagismo

O tabagismo, particularmente o consumo de cigarro, é, de longe, o principal contribuidor para o câncer de pulmão.[14] O cigarro contém mais de 60 carcinógenos conhecidos,[15] incluindo radioisótopos da sequência de decaimento do radônio, nitrosamina e benzopireno. Além disso, a nicotina parece deprimir a resposta imune ao crescimento de células malignas em tecidos expostos.[16] Nos países desenvolvidos, 91% das mortes por câncer de pulmão em homens, durante o ano 2000, foram atribuídas ao fumo (71% em mulheres).[17] Nos Estados Unidos, estima-se que o tabagismo seja responsável por 87% dos casos de câncer de pulmão (90% em homens e 85% em mulheres).[18] Entre os fumantes do sexo masculino, o risco de desenvolver um câncer de pulmão é de 17,2%; entre as mulheres fumantes, o risco é de 11,6%. Essa probabilidade é significativamente menor em não-fumantes: 1,3% em homens e 1,4% em mulheres.[19]
Mulheres que fumam (atuais e ex-fumantes) e fazem terapia hormonal apresentam um risco muito maior de morrerem de câncer de pulmão. Chlebowski e colaboradores, em um estudo publicado em 2009, observaram que as mulheres que tomam hormônios eram cerca de 60% mais propensas a morrer em decorrência de um câncer de pulmão do que mulheres tratadas com placebo. Sem surpresa, o risco foi maior para fumantes atuais, seguidas por ex-tabagistas, e menor para aquelas que nunca fumaram. Entre as mulheres que fumavam (atuais ou ex-fumantes), 3,4% das que faziam terapia hormonal morreram de câncer de pulmão, comparado aos 2,3% das que tomavam placebo.[20]
O tempo que uma pessoa fuma (assim como a quantidade) aumenta as chances dela desenvolver um câncer de pulmão. Se um indivíduo para de fumar, essa possibilidade diminui gradualmente conforme o dano aos pulmões é reparado e as partículas contaminantes são removidas.[21] Além do mais, há evidências de que o câncer de pulmão em pessoas que nunca fumaram tem um melhor prognóstico do que em fumantes,[22] e que pacientes que ainda fumam quando são diagnosticados apresentam um tempo de sobrevida menor do que aqueles que já pararam.[23]
A combinação de tabaco com a exposição prolongada pode aumentar em muito o risco de contrair cancro do pulmão. Segundo um estudo europeu (http://www.ncbi.nlm.nih.gov/pubmed/16538937#) que reuniu dados de 13 países, o risco de contrair cancro do pulmão para fumadores que fumem 15-24 cigarros/dia para os valores de exposição ao radão de 0, 100 e 400Bq/m3 é respectivamente de 25,8%, 29,9% e 42,3%.
O tabagismo passivo - a inalação da fumaça produzida por um outro indivíduo ao fumar - é uma causa para o câncer de pulmão em não-fumantes. Um fumante passivo pode ser classificado como uma pessoa que mora ou trabalha com um tabagista. Estudos norte-americanos,[24] [25] europeus,[26] britânicos[27] e australianos[28] têm mostrado, consistentemente, um aumento significativo do risco relativo entre os indivíduos expostos ao fumo passivo. Pesquisas recentes sugerem que a fumaça que sai diretamente da ponta do cigarro seja ainda mais perigosa do que a inalação direta através do cigarro.[29]
De 10 a 15% dos pacientes com câncer de pulmão nunca fumaram.[30] Isso significa que, a cada ano, entre 20 000 e 30 000 pessoas são diagnosticadas com câncer de pulmão nos Estados Unidos, mesmo sem jamais ter fumado. Devido à taxa de sobrevida em cinco anos, a cada ano, nos Estados Unidos, mais indivíduos que nunca fumaram morrem de câncer de pulmão do que pacientes com leucemia, câncer de ovário ou AIDS.[31]
Gás radão, radon ou radônio
O radão, também chamado de radon ou radônio é um gás incolor e inodoro gerado pela decomposição do rádio radioativo, que, por sua vez, é produto do decaimento do urânio, encontrado na crosta terrestre. Os produtos radioativos do decaimento ionizam o material genético, causando mutações que, algumas vezes, podem se tornar cancerosas. A exposição ao radônio, depois do tabagismo, é a segunda maior causa de câncer de pulmão na população em geral,[32] com uma elevação de 8-16% no risco para cada aumento de 100 Bq/m³ na concentração de radônio.[33] Os níveis de gás radônio variam de acordo com a localidade e com a composição do solo e das rochas. Por exemplo, em áreas como Guarda, Viseu e Vila Real em Portugal ou Cornwall, no Reino Unido, que apresentam um substrato granítico, o gás radônio é um problema importante, de tal forma que muitas das construções apresentam valores deste gás muito elevados, precisando de ser ventiladas com ventiladores especiais para diminuir as concentrações do gás radônio. A Agência de Proteção Ambiental dos Estados Unidos (United States Environmental Protection Agency - EPA) estima que uma a cada 15 moradias nos Estados Unidos apresentam níveis de radônio acima do recomendado, que é de 4 picocurie por litro (pCi/L) (148 Bq/m³).[34] Iowa é o estado americano com a maior média de concentração de radônio nos Estados Unidos; estudos realizados no local demonstram um risco de câncer de pulmão 50% maior, com exposição prolongada ao radônio acima dos níveis preconizados pela EPA de 4 pCi/L.[35]
Asbesto ou amianto

O asbesto ou amianto pode causar uma variedade de doenças pulmonares, incluindo o câncer de pulmão. Existe um efeito sinérgico entre o tabagismo e o asbesto na formação do câncer de pulmão.[4] No Reino Unido, o asbesto é responsável por 2-3% das mortes por câncer de pulmão em indivíduos do sexo masculino.[36] O asbesto também pode causar o câncer da pleura, chamado mesotelioma, o qual é diferente do câncer de pulmão.
Vírus
Os vírus são conhecidos por causar câncer de pulmão em animais[37][38] e evidências recentes sugerem um potencial similar em humanos. Os vírus implicados incluem o vírus do papiloma humano,[39] o vírus JC,[40] o SV40, o vírus BK e o citomegalovírus.[41] Esses vírus podem afetar o ciclo celular e inibir a apoptose, permitindo a divisão celular descontrolada.
Material particulado
Estudos da Sociedade Americana do Câncer relacionam diretamente a exposição a material particulado ao câncer de pulmão. Por exemplo, se a concentração de partículas no ar aumenta cerca de 1%, o risco de desenvolvimento do câncer de pulmão se eleva em 14%.[42][43] Além disso, estabeleceu-se que o tamanho das partículas importa, já que partículas ultrafinas penetram mais fundo nos pulmões.[44]
Patogênese
Resumir
Perspectiva
Semelhante a muitos outros tipos de câncer, o câncer de pulmão é iniciado pela ativação de um oncogene ou pela inativação de um gene supressor de tumores.[45] Oncogenes são genes que tornam as pessoas mais susceptíveis ao câncer. Proto-oncogenes são conhecidos por se transformar em oncogenes quando expostos a carcinógenos específicos.[46] Mutações no proto-oncogene K-ras são responsáveis por 10–30% dos adenocarcinomas de pulmão.[47][48] O receptor do fator de crescimento epidérmico (epidermal growth factor receptor - EGFR) regula proliferação celular, apoptose, angiogênese e invasão tumoral.[47] Mutações e amplificações do EGFR são comuns no câncer de pulmão não-pequenas-células e fornecem a base para o tratamento com inibidores de EGFR. O Her2/neu é afetado com menor frequência.[47] Danos cromossômicos podem levar à perda de heterozigose. Isso pode causar a inativação de genes supressores de tumores. Danos aos cromossomos 3p, 5q, 13q e 17p são particularmente comuns no carcinoma de pulmão pequenas-células. O gene supressor de tumor, p53, localizado no cromossomo 17p, é afetado em 60-75% dos casos.[49] c-MET, NKX2-1, LKB1, PIK3CA e BRAF são outros genes que são frequentemente mutados ou amplificados.[47]
Classificação
Resumir
Perspectiva
| Tipo histológico | Incidência (em 100 000 por ano) |
|---|---|
| Todos os tipos | 66,9 |
| Adenocarcinoma | 22,1 |
| Carcinoma escamoso | 14,4 |
| Carcinoma pequenas células | 9,8 |
O câncer de pulmão é classificado de acordo com o tipo histológico.[50] Essa classificação tem implicações importantes no manejo clínico e no prognóstico da doença. A vasta maioria dos tumores de pulmão é do tipo carcinoma - doença maligna derivada de células epiteliais. Os carcinomas de pulmão são categorizados pelo tamanho e aparência das células malignas observadas no tecido de biópsia por um patologista em um microscópio. As duas classes gerais são carcinomas não pequenas células e pequenas células.[51]
Carcinoma não pequenas células

Os carcinomas de pulmão não pequenas células (CNPC) são reunidos num único grupo porque seus prognósticos e manejos são similares. Existem três subtipos principais: adenocarcinoma, carcinoma de pulmão de células escamosas e de grandes células.
Aproximadamente 40% dos tumores de pulmão são adenocarcinomas. Esse tipo de câncer é geralmente originado no tecido pulmonar periférico.[50] A maioria dos casos de adenocarcinoma está associada ao tabagismo; contudo, entre pessoas que fumaram menos de 100 cigarros em toda a vida (nunca fumaram),[7] o adenocarcinoma é a forma mais comum de câncer de pulmão.[52] Um subtipo de adenocarcinoma, o carcinoma bronquíolo-alveolar, é mais comum em mulheres que nunca fumaram e pode apresentar respostas diferentes ao tratamento.[53]
O carcinoma de células escamosas, também conhecido como epidermoide ou espinocelular, corresponde a cerca de 30% dos tumores de pulmão. Ele, tipicamente, ocorre na porção mais central do órgão, nas proximidades das vias aéreas. Uma cavidade oca e necrose associada são frequentemente encontradas no centro do tumor.[50]
Aproximadamente 9% dos tumores de pulmão são carcinomas de grandes células. Eles recebem esse nome porque as células cancerosas são grandes, com núcleo e citoplasma vastos e notáveis nucléolos.[50]
Carcinoma pequenas células

No carcinoma de pulmão pequenas células (CPC), as células contêm densos grânulos neurossecretores (vesículas contendo hormônios neuroendócrinos), que conferem a esse tumor uma associação com a síndrome endócrina/paraneoplásica.[54] A maior parte dos casos surge nas grandes vias aéreas (brônquios primários e secundários).[9] Esses tumores crescem rapidamente e se espalham precocemente no curso da doença. 60–70% dos pacientes já possuem doença metastática à apresentação. Esse tipo de câncer de pulmão está fortemente associado ao tabagismo.[7]
Outros
Quatro subtipos histológicos principais são reconhecidos, embora alguns tumores possam conter uma combinação de diferentes subtipos.[51] Subtipos raros incluem tumores glandulares, tumores carcinoides e carcinomas indiferenciados.[7]
Metástase
O pulmão é um local comum de metástase de tumores originários de outras partes do corpo. Tumores secundários são classificados pelo seu sítio de origem; por exemplo, o câncer de mama quando se espalha para o pulmão é chamado de câncer de mama metastático. Metástases frequentemente apresentam contornos característicos na radiografia de tórax.[55]
| Tipo histológico | Imunocoloração |
|---|---|
| Carcinoma de células escamosas | CK5/6 positivo CK7 negativo |
| Adenocarcinoma | CK7 positivo TTF-1 positivo |
| Carcinoma de grandes células | TTF-1 negativo |
| Carcinoma pequenas células | TTF-1 positivo CD56 positivo Cromogranina positivo Sinaptofisina positivo |
Tumores de pulmão primários geralmente enviam metástases para glândulas adrenais, fígado, cérebro e osso.[8] A imunocoloração de uma biópsia é frequentemente útil para determinar o local de origem.[56]
Diagnóstico
Resumir
Perspectiva

A radiografia de tórax é um dos primeiros métodos investigativos quando um paciente relata sintomas que sugerem um câncer de pulmão. Ela pode revelar uma massa óbvia, alargamento do mediastino (sugestivo de acometimento de linfonodos locais), atelectasia (colapso do alvéolo), consolidação (pneumonia) e derrame pleural.[1] A tomografia computadorizada (TC) é tipicamente utilizada para fornecer mais informações sobre o tipo e a extensão da doença. A broncoscopia ou a biópsia guiada por TC são frequentemente usadas para coletar amostras do tumor para análise histopatológica.[9]
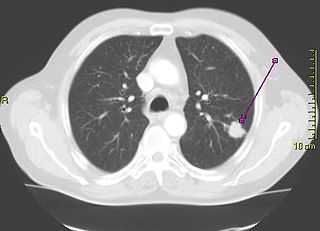
O diagnóstico diferencial para pacientes que apresentam anormalidades na radiografia de tórax inclui, além do próprio câncer de pulmão, diversas doenças não-malignas. A exemplo das causas infecciosas, como tuberculose e pneumonia, ou de condições inflamatórias, como a sarcoidose. Essas doenças podem resultar em linfadenopatia mediastinal, nódulos pulmonares e, eventualmente, estruturas que imitam uma malignidade no órgão.[8] O câncer de pulmão também pode ser um achado incidental: um nódulo pulmonar solitário em uma radiografia de tórax ou tomografia computadorizada que foram feitas por razões não relacionadas.[57] O diagnóstico definitivo do câncer de pulmão é firmado através do exame histopatológico de uma amostra do tecido pulmonar acometido, no contexto das características clínicas e radiológicas.[7]
Estadiamento
O estadiamento do câncer de pulmão é uma avaliação do quanto o câncer se espalhou em relação ao seu local de origem.[7] Esta avaliação envolve a realização de uma avaliação clínica, exames de imagem e procedimentos para coletar informações sobre o estado atual da doença, a fim de definir seu prognóstico e o tratamento a ser empregado.
A avaliação inicial do estadiamento do câncer de pulmão não pequenas células utiliza a classificação TNM, que se baseia em parâmetros anatômicos, como o tamanho do tumor primário (T), o envolvimento de linfonodos (N) e a presença de metástases à distância (M). Após isso, é designado um grupo, que vai de IA a IV. O grupo designado auxilia na escolha do tratamento e na estimação do prognóstico.[58]
O carcinoma de pequenas células (oat cell) tem sido, tradicionalmente, classificado em estágio limitado (confinado a um pulmão e seus respectivos linfonodos) ou estágio avançado, quando ultrapassa os limites do estágio limitado.[7] Contudo, a classificação TNM e o agrupamento são úteis na estimação do prognóstico.[58]
Tanto para o CNPC quanto para o CPC, há dois tipos gerais de avaliação do estadiamento:
- Estadiamento clínico: avaliação prévia à cirurgia definitiva e baseada, tipicamente, nos resultados do exame físico, estudos de imagem e achados laboratoriais pertinentes. Não envolve, necessariamente, um patologista.
- Estadiamento patológico: geralmente, uma avaliação ou intra- ou pós-operatória e baseada nos resultados combinados dos achados cirúrgicos e clínicos.[9]
Prevenção
Resumir
Perspectiva
A prevenção é o recurso com maior custo-benefício na luta contra o câncer de pulmão. Enquanto na maioria dos países, os carcinógenos industriais e domésticos têm sido identificados e proibidos, o tabagismo ainda é largamente difundido. Eliminar o consumo do tabaco é uma das metas primordiais para a prevenção do câncer de pulmão e a interrupção do fumo é uma importante ferramenta preventiva nesse processo.[59]
Intervenções políticas para diminuir o tabagismo passivo em áreas públicas, tais como restaurantes e locais de trabalho, tornaram-se mais comuns nos países ocidentais.[60] No Butão, há uma proibição completa ao tabagismo desde 2005.[61] A Índia introduziu uma proibição ao fumo em público, em outubro de 2008.[62] No Brasil, há uma lei que proíbe o fumo em recintos fechados de uso coletivo em todo o território nacional, assim como impede a propaganda comercial desses produtos.[63]
A Organização Mundial de Saúde convocou os governantes a instituir proibição total à publicidade do tabaco para prevenir que pessoas jovens comecem a fumar. Eles avaliam que tais proibições reduziram o consumo de tabaco em 16% onde já foram instituídas.[64]
O uso a longo prazo de suplementos de vitamina A,[65][66] vitamina C,[65] vitamina D[67] ou vitamina E[65] não reduz o risco de câncer de pulmão. Alguns estudos sugerem que pessoas cujas dietas contêm uma maior proporção de vegetais e frutas tendem a apresentar um menor risco.[25][68] Contudo, é provável que esse resultado esteja em função de uma variável confundidora. Estudos mais rigorosos não demonstraram associação clara.[68]
Rastreio
O rastreio (do inglês screening) se refere ao uso de exames médicos para detectar doenças em pessoas assintomáticas. Diversos exames já foram alvo de estudo para o rastreio do câncer de pulmão, como a citologia de escarro, a radiografia do tórax e a tomografia computadorizada. No entanto, o rastreio do câncer de pulmão não é recomendado, pois diversos programas de rastreio do câncer de pulmão não demonstraram nenhum benefício. Em outras palavras, pessoas que identificaram tumores mais precocemente através do rastreio não apresentaram redução na mortalidade em comparação às que não fizeram o rastreio e diagnosticaram sua doença apenas com o surgimento dos sintomas.[69]
Tratamento
Resumir
Perspectiva
O tratamento para o câncer de pulmão depende do tipo celular específico afetado, da extensão da doença e do estado funcional do paciente (do inglês performance status - PS). Alguns tratamentos comuns incluem cuidados paliativos,[70] cirurgia, quimioterapia e radioterapia.[7]
Cirurgia

Se as investigações confirmarem um câncer de pulmão não pequenas células, o estadiamento deve ser reavaliado para determinar se a doença é localizada e sujeita a cirurgia ou se já se espalhou em relação ao ponto de origem, não podendo mais ser curada cirurgicamente. A tomografia computadorizada e a tomografia por emissão de pósitrons (PET) podem ser utilizadas.[7] Se há suspeita de envolvimento de linfonodos mediastinais, uma mediastinoscopia pode ser feita para colher um nódulo de amostra para ajudar no estadiamento.[71]
O hemograma e a avaliação da função respiratória também são necessários para confirmar se o paciente tem condições de ser operado.[9] Se o teste da função respiratória revelar um baixa reserva respiratória, a cirurgia pode ser contra-indicada.[7]
Na maior parte dos casos de detecção precoce do câncer de pulmão não pequenas células, a remoção de um lobo do pulmão (lobectomia) é o tratamento cirúrgico de escolha. Em pacientes em que uma lobectomia completa não é adequada, uma excisão sublobar menor (ressecção em cunha) pode ser realizada. Contudo, a ressecção em cunha apresenta um maior risco de recorrência do que a lobectomia.[72] A braquiterapia com iodo radioativo nas margens da ressecção em cunha pode reduzir o risco de recidiva.[73] Raramente a remoção de um pulmão inteiro (pneumonectomia) é realizada.[72]
A toracoscopia e a lobectomia videoassistidas utilizam técnicas minimamente invasivas para a cirurgia do câncer de pulmão.[74] A lobectomia videoassistida é igualmente efetiva quando comparada com a lobectomia aberta convencional e apresenta menos complicações pós-operatórias.[75]
No câncer de pulmão pequenas células (CPC), quimioterapia e/ou radioterapia são tipicamente utilizadas.[76] Porém, o papel da cirurgia no CPC está sendo reconsiderado. A cirurgia pode melhorar os resultados quando somada à quimoterapia ou à radiação em estágios iniciais da doença.[77]
Radioterapia
A radioterapia geralmente é realizada com a quimioterapia e pode ser utilizada com intenções curativas em pacientes com carcinoma de pulmão não pequenas células não elegíveis para cirurgia. Essa forma de radioterapia de alta intensidade é chamada radioterapia radical.[78] Um aperfeiçoamento dessa técnica é a radioterapia acelerada hiperfracionada contínua (RAHC), na qual uma alta dose de radioterapia é administrada em um curto período de tempo.[79] Para os casos de carcinoma de pulmão pequenas células potencialmente curáveis, a irradiação do tórax é frequentemente recomendada em adição à quimioterapia.[80] Radioterapia torácica pós-operativa geralmente não deve ser utilizada após cirurgias de carcinoma não pequenas células com intenção de cura.[81] Alguns pacientes com envolvimento de linfonodos mediastinais (N2) podem se beneficiar da radioterapia pós-operativa.[82]
Se o crescimento do tumor causar o bloqueio de uma pequena secção de um brônquio, a braquiterapia (radioterapia localizada) pode ser feita diretamente dentro da via aérea para abrir a passagem.[83] Se comparada com a radioterapia com irradiação externa, a braquiterapia permite uma redução no tempo de tratamento e uma menor exposição a radiação da equipe de assistência médica.[84]
A irradiação profilática do crânio é um tipo de radioterapia para o cérebro, usada para reduzir os riscos de metástase. Essa irradiação é mais útil no carcinoma de pulmão pequenas células. Na doença de estágio limitado, a irradiação aumenta a sobrevida em três anos de 15% para 20%; na doença extensa, a sobrevida em um ano aumenta de 13% para 27%.[85]
As melhoras recentes na precisão e na obtenção de imagens levaram ao desenvolvimento da radioterapia estereotáxica para o tratamento do câncer de pulmão em estágio inicial. Nessa forma de radioterapia, altas doses são fornecidas em um pequeno número de sessões utilizando técnicas estereotáxicas para alcançar o alvo com precisão. Seu uso se dá, principalmente, em pacientes que não são candidatos à cirurgia devido a comorbidades médicas.[86]
Tanto para pacientes de carcinoma não pequenas células quanto para os de pequenas células, doses reduzidas de radiação no tórax podem ser usadas para o controle de sintomas (radioterapia paliativa).[87]
Quimioterapia
O regime quimioterápico depende do tipo de tumor.
Carcinoma de pulmão pequenas células
Mesmo que em um estágio relativamente inicial, o carcinoma de pulmão pequenas células é tratado, principalmente, com quimioterapia e radioterapia.[88] No carcinoma de pulmão pequenas células, cisplatina e etoposido são mais frequentemente utilizados.[89] Combinações com carboplatina, gemcitabina, paclitaxel, vinorelbina, topotecano e irinotecano são também administradas.[90][91]
Carcinoma de pulmão não pequenas células
No carcinoma de pulmão não pequenas células avançado, a quimioterapia aumenta a sobrevida e é usada como tratamento de primeira linha, desde que o paciente esteja bem o suficiente para receber esse tratamento.[92] Tipicamente, duas drogas são utilizadas, das quais uma é frequentemente uma platina (cisplatina ou carboplatina). Outras drogas geralmente administradas são gemcitabina, paclitaxel, docetaxel,[93] etoposido ou vinorelbina.[94] Recentemente, o pemetrexede se tornou disponível para uso.[95]
Quimioterapia adjuvante
A quimioterapia adjuvante se refere ao uso da quimioterapia após uma cirurgia aparentemente curativa para melhorar os resultados. No carcinoma de pulmão não pequenas células, amostras de linfonodos próximos são coletadas durante a cirurgia para auxiliar no estadiamento. Se os estágios II ou III são confirmados, a quimioterapia adjuvante melhora a sobrevida em 5%, em cinco anos.[96][97] A combinação de vinorelbina e cisplatina é mais efetiva do que outros regimes.[97]
A quimioterapia adjuvante para pacientes com doença no estágio IB é controversa, já que testes clínicos não demonstraram claramente benefícios em relação à sobrevida.[98][99] Os testes sobre a quimioterapia pré-operativa (quimioterapia neoadjuvante) em carcinomas não pequenas células ressecáveis têm sido inconclusivos.[100]
Vacina terapêutica
A vacina CIMAX-EFG é indicada para os doentes que terminam o tratamento com radioterapia ou quimioterapia e que são considerados pacientes terminais sem alternativa terapêutica. É na fase, pós-tratamentos, que a vacina é aplicada para ajudar a controlar o crescimento do tumor, com a vantagem de não apresentar toxidade associada. De acordo com a cientista cubana, Gisela González, a vacina foi patenteada após se ter testado a sua eficácia em mais de 1 000 pacientes sem que tenham ocorrido efeitos colaterais.[101]
Cuidados paliativos
Em pacientes com doença terminal, os cuidados paliativos podem ser apropriados.[9] Esse método permite discussões adicionais quanto às opções de tratamento e a criação de oportunidades para tomar decisões cuidadosamente[102][103] e poder evitar cuidados ineficazes e caros no final da vida.[103]
A quimioterapia pode ser combinada com os cuidados paliativos no tratamento do carcinoma de pulmão não pequenas células. No CNPC avançado, uma quimioterapia apropriada aumenta a média de sobrevida em relação ao tratamento de suporte, somente, assim como melhora a qualidade de vida.[104] Com um estado funcional adequado, manter a quimioterapia durante o tratamento paliativo do câncer de pulmão oferece um prolongamento de 1,5 a 3 meses na sobrevida do paciente, alívio dos sintomas e melhora na qualidade de vida, com melhores resultados observados com agentes modernos.[105][106] O Grupo Colaborativo de Meta-Análise do CNPC (NSCLC Meta-Analyses Collaborative Group) recomenda que se um paciente deseja e pode tolerar o tratamento, então a quimioterapia deve ser considerada no CNPC avançado.[92][107]
Prognóstico
Resumir
Perspectiva
| Estágio clínico | Sobrevida em cinco anos (%) | |
|---|---|---|
| Carcinoma de pulmão não pequenas células | Carcinoma de pulmão pequenas células | |
| IA | 50 | 38 |
| IB | 47 | 21 |
| IIA | 36 | 38 |
| IIB | 26 | 18 |
| IIIA | 19 | 13 |
| IIIB | 7 | 9 |
| IV | 2 | 1 |
Os fatores prognósticos no câncer de pulmão não pequenas células incluem a presença ou ausência de sintomas pulmonares, o tamanho do tumor, o tipo celular (histológico), o grau de extensão (estágio) e metástases para múltiplos linfonodos e a invasão vascular. Para pacientes com doença inoperável, o prognóstico é negativamente afetado pelo baixo estado funcional e pela perda de mais de 10% do seu peso.[108] Os fatores prognósticos no câncer de pulmão pequenas células incluem o estado funcional, o gênero, o estágio da doença e o envolvimento do sistema nervoso central ou do fígado no momento do diagnóstico.[109]
Para o carcinoma não pequenas células (CNPC), o prognóstico é geralmente ruim. Após cirurgia de ressecção completa de doenças no estágio IA, a sobrevida em cinco anos é de 67%. Para as doenças no estágio IB, a taxa de sobrevida em cinco anos é de 57%.[110] A porcentagem de sobrevida em cinco anos de pacientes de CNPC no estágio IV é de aproximadamente 1%.[1]
Para o carcinoma pequenas células, o prognóstico costuma ser pior que o de não pequenas células. No geral, a taxa de sobrevida em cinco anos dos pacientes de CPC é de aproximadamente 5%.[7] Pacientes com CPC em estágio de doença avançada apresentam uma média de sobrevida em cinco anos menor do que 1%. A mediana do tempo de sobrevida dos pacientes com doença limitada é de 20 meses, com uma taxa de sobrevida em cinco anos de 20%.[1]
De acordo com dados fornecidos pelo National Cancer Institute, a mediana da idade dos pacientes no momento do diagnóstico do câncer de pulmão, nos Estados Unidos, é de 70 anos,[111] e a mediana da idade de falecimento é de 72 anos.[112]
Epidemiologia
Resumir
Perspectiva

|
não há dados
≤ 5
5-10
10-15
15-20
20-25
25-30
|
30-35
35-40
40-45
45-50
50-55
≥ 55
|

Em todo o mundo, o câncer de pulmão é o câncer mais comum em termos de incidência e mortalidade. Em 2008, houve 1,61 mihão de novos casos e 1,38 milhão de mortes por câncer de pulmão. As maiores taxas estão na Europa e na América do Norte.[115] O segmento populacional mais propenso a desenvolver câncer de pulmão está acima dos 50 anos de idade e apresenta histórico de tabagismo. Em contraste com a taxa de mortalidade nos homens, que começou a declinar há 20 anos, a mortalidade do câncer de pulmão nas mulheres tem sido ascendente ao longo das últimas décadas e, apenas recentemente, tem começado a se estabilizar.[116] Nos EUA, o risco de desenvolver câncer de pulmão ao longo da vida é de 8% em homens e de 6% em mulheres.[7]
Para cada 3–4 milhões de cigarros fumados, uma morte por câncer de pulmão ocorre.[7][117] A influência da indústria do tabaco desempenha um papel significativo na cultura do tabagismo.[118] Jovens não fumantes que veem propagandas do tabaco são mais propensos a começar a fumar.[119]
O papel do tabagismo passivo está sendo cada vez mais reconhecido como um fator de risco para o câncer de pulmão,[120] levando a políticas de intervenção para diminuir a exposição indesejada de não fumantes à fumaça produzida pelo tabaco.[121] A emissão de automóveis, das fábricas e na produção de energia também apresenta potenciais riscos.[3]
O Leste Europeu tem a maior mortalidade por câncer de pulmão entre homens, enquanto o Norte da Europa e os EUA apresentam a maior mortalidade entre as mulheres. Nos Estados Unidos, há uma maior incidência em homens e mulheres negros.[122] A incidência de câncer de pulmão, atualmente, é menos comum nos países em desenvolvimento.[123] Com o aumento do tabagismo em países em desenvolvimento, espera-se que a incidência cresça nos próximos anos, especialmente na China[124] e na Índia.[125]
A partir da década de 1960, a incidência de adenocarcinoma de pulmão começou a crescer relativamente aos outros tipos de câncer de pulmão. Isso se dá, parcialmente, pela introdução dos filtros de cigarro. O uso dos filtros remove as partículas maiores da fumaça do tabaco, reduzindo, portanto, a deposição nas grandes vias aéreas. Contudo, o fumante precisa inalar mais profundamente para receber a mesma quantidade de nicotina, aumentando a deposição de partículas nas vias aéreas menores, onde o adenocarcinoma tende a se desenvolver.[126] A incidência do adenocarcinoma de pulmão continua a aumentar.[127]
História
Resumir
Perspectiva
O câncer de pulmão não era comum antes do advento do consumo de cigarros; ele ainda não era reconhecido como uma doença distinta até 1761.[128] Os diferentes aspectos do câncer de pulmão foram descritos a fundo em 1810.[129] Os tumores malignos de pulmão correspondiam, em 1878, a apenas 1% de todos os tumores observados em autópsias, mas tiveram um aumento para 10–15% no início da década de 1900.[130] Casos relatados na literatura médica contavam apenas 374 em todo o mundo, em 1912,[131] mas uma revisão de autópsias mostrou que a incidência do câncer de pulmão havia aumentado de 0,3%, em 1852, para 5,66%, em 1952.[132] Na Alemanha, em 1929, o médico Fritz Lickint reconheceu uma ligação entre o tabagismo e o câncer de pulmão,[130] o que levou a uma agressiva campanha antitabagismo.[133] O British Doctors Study, publicado na década de 1950, foi a primeira evidência epidemiológica sólida a correlacionar o câncer de pulmão e o tabagismo.[134]
A relação com o gás radônio foi percebida, pela primeira vez, entre mineiros dos Montes Metalíferos, próximos a Schneeberg, na Saxônia. Prata era retirada de lá desde 1470, mas essas minas também são ricas em urânio, o qual é acompanhado por rádio e gás radônio. Os mineiros desenvolviam doenças pulmonares em quantidades desproporcionais, que foram, eventualmente, identificadas como câncer de pulmão, em 1870. Estima-se que 75% dos antigos mineiros morreram de câncer de pulmão.[135] Apesar dessa descoberta, a mineração continuou até a década de 1950, devido à demanda da URSS por urânio.[136] O radônio foi confirmado como uma das causas do câncer de pulmão na década de 1960.[137]
A primeira pneumonectomia de sucesso como tratamento para o câncer de pulmão foi realizada em 1933.[138] A radioterapia paliativa tem sido usada desde a década de 1940.[139] A radioterapia radical, inicialmente utilizada na década de 1950, foi uma tentativa de aplicar altas doses de radiação em pacientes com tumores de pulmão em estágios relativamente iniciais, mas que não tinha indicação para cirurgia.[140] Em 1997, a radioterapia acelerada hiperfracionada contínua (RAHC) foi vista como um aperfeiçoamento da radioterapia radical convencional.[141]
Com o carcinoma de pulmão pequenas células, tentativas iniciais de ressecção cirúrgica, na década de 1960,[142] e radioterapia radical[143] foram fracassadas. Na década de 1970, regimes quimioterápicos foram desenvolvidos com sucesso.[144]
Em 28 de outubro de 2016, uma equipe liderada pelo oncologista Lu You na Universidade de Sichuan em Chengdu inseriu células modificadas por CRISPR/Cas9 em um paciente com câncer de pulmão agressivo como parte de um ensaio clínico em um hospital chinês.[145]
Referências
- «Lung Carcinoma: Tumors of the Lungs». Merck Manual Professional Edition, Online edition. Consultado em 15 de agosto de 2007
- Thun, MJ; et al.; Hannan LM, Adams-Campbell LL (2008). Adami, Hans-Olov, ed. «Lung Cancer Occurrence in Never-Smokers: An Analysis of 13 Cohorts and 22 Cancer Registry Studies». PLoS Medicine. 5 (9): e185. PMC 2531137
 . PMID 18788891. doi:10.1371/journal.pmed.0050185
. PMID 18788891. doi:10.1371/journal.pmed.0050185 - Alberg AJ, Samet JM (2010). «46». Murray & Nadel's Textbook of Respiratory Medicine 5 ed. Philadelphia, PA: Saunders Elsevier. ISBN 978-1-4160-4710-0
- O'Reilly, KM; Mclaughlin AM, Beckett WS, Sime PJ (Março de 2007). «Asbestos-related lung disease». American Family Physician. 75 (5): 683–688. PMID 17375514
- Carmona, RH (27 de junho de 2006). «The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General». U.S. Department of Health and Human Services.
Secondhand smoke exposure causes disease and premature death in children and adults who do not smoke.
- There is sufficient evidence that involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) causes lung cancer in humans. [...] Involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) is carcinogenic to humans (Group 1).. «Tobacco Smoke and Involuntary Smoking» (PDF). WHO International Agency for Research on Cancer. IARC Monographs on the Evaluation of Carcinogenic Risks to Humans. 83. 2002
- Horn, L; Pao W, Johnson DH (2012). «89». Harrison's Principles of Internal Medicine 18 ed. [S.l.]: McGraw-Hill. ISBN 0-07-174889-X
- Vaporciyan, AA; et al.; Nesbitt JC, Lee JS (2000). Cancer Medicine. Hamilton, ON: B C Decker. pp. 1227–1292. ISBN 1-55009-113-1
- Collins, LG; Haines C, Perkel R, Enck RE (2007). «Lung cancer: diagnosis and management». American Academy of Family Physicians. American Family Physician. 75 (1): 56–63. PMID 17225705
- WHO (2012). «Cancer». World Health Organization. Consultado em 19 de junho de 2012
- Jones, DR; Detterbeck FC (1998). «Pancoast tumors of the lung». Current Opinion in Pulmonary Medicine. 4 (4): 191–197. PMID 10813231. doi:10.1097/00063198-199807000-00001
- Greene, Frederick L. (2002). AJCC cancer staging manual. Berlim: Springer-Verlag. ISBN 0-387-95271-3
- Honnorat, J; Antoine JC (2007). «Paraneoplastic neurological syndromes». BioMed Central. Orphanet Journal of Rare Diseases. 2 (1). 22 páginas. PMC 1868710
 . PMID 17480225. doi:10.1186/1750-1172-2-22
. PMID 17480225. doi:10.1186/1750-1172-2-22 - Biesalski, HK; et al.; Bueno de Mesquita B, Chesson A (1998). «European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel». Smoking is the major risk factor, accounting for about 90% of lung cancer incidence. CA Cancer J Clin. 48 (3): 167–176; discussion 164–166. PMID 9594919. doi:10.3322/canjclin.48.3.167
- Hecht, S (2003). «Tobacco carcinogens, their biomarkers and tobacco-induced cancer». Nature Publishing Group. Nature Reviews. Cancer. 3 (10): 733–744. PMID 14570033. doi:10.1038/nrc1190
- Sopori, M (2002). «Effects of cigarette smoke on the immune system». Nature Reviews. Immunology. 2 (5): 372–7. PMID 12033743. doi:10.1038/nri803
- Peto, R; et al.; Lopez AD, Boreham J (2006). Mortality from smoking in developed countries 1950–2000: Indirect estimates from National Vital Statistics. [S.l.]: Oxford University Press. ISBN 0-19-262535-7
- Chlebowski, RT; et al. (2009). «Non-small cell lung cancer and estrogen plus progestin use in postmenopausal women in the Women's Health Initiative randomized clinical trial». Journal of Clinical Oncology. 27 (155): CRA1500
- US Department of Health and Human Services (30 de setembro de 1990). «The Health Benefits of Smoking Cessation: a Report of the Surgeon General» (PDF). Centers for Disease Control (CDC), Office on Smoking and Health. pp. vi, 130, 148, 152, 155, 164, 166. Consultado em 18 de novembro de 2007
- Nordquist, LT; et al.; Simon GR, Cantor A (2004). «Improved survival in never-smokers vs current smokers with primary adenocarcinoma of the lung». American College of Chest Physicians. Chest. 126 (2): 347–351. PMID 15302716. doi:10.1378/chest.126.2.347
- Tammemagi, CM; Neslund-Dudas C, Simoff M, Kvale P (2004). «Smoking and lung cancer survival: the role of comorbidity and treatment». American College of Chest Physicians. Chest. 125 (1): 27–37. PMID 14718417. doi:10.1378/chest.125.1.27
- California Environmental Protection Agency (1997). «Health effects of exposure to environmental tobacco smoke. California Environmental Protection Agency». Tobacco Control. 6 (4): 346–353. PMC 1759599
 . PMID 9583639. doi:10.1136/tc.6.4.346
. PMID 9583639. doi:10.1136/tc.6.4.346
* CDC (Dezembro de 2001). «State-specific prevalence of current cigarette smoking among adults, and policies and attitudes about secondhand smoke—United States, 2000». Atlanta, Georgia: CDC. Morbidity and Mortality Weekly Report. 50 (49): 1101–1106. PMID 11794619 - Alberg, AJ; Samet JM (Setembro de 2007). «Epidemiology of lung cancer». American College of Chest Physicians. Chest. 132 (S3): 29S–55S. PMID 17873159. doi:10.1378/chest.07-1347
- Boffetta, P; et al.; Agudo A, Ahrens W (1998). «Multicenter case-control study of exposure to environmental tobacco smoke and lung cancer in Europe». Oxford University Press. Journal of the National Cancer Institute. 90 (19): 1440–1450. PMID 9776409. doi:10.1093/jnci/90.19.1440
- «Report of the Scientific Committee on Tobacco and Health». Department of Health. Março de 1998. Consultado em 9 de julho de 2007
* Hackshaw, AK (Junho de 1998). «Lung cancer and passive smoking». Statistical Methods in Medical Research. 7 (2): 119–136. PMID 9654638. doi:10.1191/096228098675091404 - National Health and Medical Research Council (Abril de 1994). «The health effects and regulation of passive smoking». Australian Government Publishing Service. Consultado em 10 de agosto de 2007. Arquivado do original em 29 de setembro de 2007
- Schick, S; Glantz S (2005). «Philip Morris toxicological experiments with fresh sidestream smoke: more toxic than mainstream smoke». Tobacco Control. 14 (6): 396–404. PMC 1748121
 . PMID 16319363. doi:10.1136/tc.2005.011288
. PMID 16319363. doi:10.1136/tc.2005.011288 - Thun, MJ; et al.; Henley SJ, Burns D (2006). «Lung cancer death rates in lifelong nonsmokers». J. Natl Cancer Inst. 98. 691 páginas
- Sun, S; Schiller JH, Gazdar AF (2007). «Lung cancer in never-smokers: A different disease». Nat Rev Cancer. 7: 778-90
- Catelinois, O; et al.; Rogel A, Laurier D (2006). «Lung Cancer Attributable to Indoor Radon Exposure in France: Impact of the Risk Models and Uncertainty Analysis». Environ. Health Perspect. 114 (9): 1361–6. PMC 1570096
 . PMID 16966089. doi:10.1289/ehp.9070. Consultado em 25 de junho de 2012. Arquivado do original em 20 de janeiro de 2009
. PMID 16966089. doi:10.1289/ehp.9070. Consultado em 25 de junho de 2012. Arquivado do original em 20 de janeiro de 2009 - Schmid, K; Kuwert T, Drexler H (março de 2010). «Radon in Indoor Spaces: An Underestimated Risk Factor for Lung Cancer in Environmental Medicine». Dtsch Arztebl Int. 107 (11): 181–6. PMC 2853156
 . PMID 20386676. doi:10.3238/arztebl.2010.0181
. PMID 20386676. doi:10.3238/arztebl.2010.0181 - EPA (2006). «Radiation information: radon». EPA. Consultado em 11 de agosto de 2007
- Field, RW; et al.; Steck DJ, Smith BJ (1 de junho de 2000). «Residential radon gas exposure and lung cancer: the Iowa Radon Lung Cancer Study». Oxford Journals. American Journal of Epidemiology. 151 (11): 1091–1102. PMID 10873134
- Darnton, AJ; McElvenny DM, Hodgson JT (2006). «Estimating the number of asbestos-related lung cancer deaths in Great Britain from 1980 to 2000». Annals of Occupational Hygiene. 50 (1): 29–38. PMID 16126764. doi:10.1093/annhyg/mei038
- Leroux, C; et al.; Girard N, Cottin V (março–abril de 2007). «Jaagsiekte Sheep Retrovirus (JSRV): from virus to lung cancer in sheep». Veterinary Research. 38 (2): 211–228. PMID 17257570. doi:10.1051/vetres:2006060
- Palmarini, M; Fan H (2001). «Retrovirus-induced ovine pulmonary adenocarcinoma, an animal model for lung cancer». Oxford University Press. Journal of the National Cancer Institute. 93 (21): 1603–1614. PMID 11698564. doi:10.1093/jnci/93.21.1603
- Cheng, YW; et al.; Chiou HL, Sheu GT (1 de abril de 2001). «The association of human papillomavirus 16/18 infection with lung cancer among nonsmoking Taiwanese women». American Association for Cancer Research. Cancer Research. 61 (7): 2799–2803. PMID 11306446
- Zheng, H; et al.; Aziz HA, Nakanishi Y (2007). «Oncogenic role of JC virus in lung cancer». Journal of Pathology. 212 (3): 306–315. PMID 17534844. doi:10.1002/path.2188
- Giuliani, L; et al.; Jaxmar T, Casadio C (2007). «Detection of oncogenic viruses (SV40, BKV, JCV, HCMV, HPV) and p53 codon 72 polymorphism in lung carcinoma». Lung Cancer. 57 (3): 273–281. PMID 17400331. doi:10.1016/j.lungcan.2007.02.019
- Pope, CA 3rd; Burnett RT, Thun MJ, Calle EE, Krewski D, Ito K, Thurston GD (2002). «Lung cancer, cardiopulmonary mortality, and long-term exposure to fine particulate air pollution». Journal of the American Medical Association. 287 (9): 1132–1141. PMID 11879110. doi:10.1001/jama.287.9.1132
- Krewski, D; Burnett R, Jerrett M, Pope CA, Rainham D, Calle E, Thurston G, Thun M (9–23 de julho de 2005). «Mortality and long-term exposure to ambient air pollution: ongoing analyses based on the American Cancer Society cohort». J Toxicol Environ Health A. 68 (13–14): 1093–109. PMID 16024490. doi:10.1080/15287390590935941
- Valavanidis, A; Fiotakis K, Vlachogianni T (Outubro–Dezembro de 2008). «Airborne particulate matter and human health: toxicological assessment and importance of size and composition of particles for oxidative damage and carcinogenic mechanisms». J Environ Sci Health C Environ Carcinog Ecotoxicol Rev. 26 (4): 339–62. PMID 19034792. doi:10.1080/10590500802494538
- Fong, KM; Sekido Y, Gazdar AF, Minna JD (2003). «Lung cancer • 9: Molecular biology of lung cancer: clinical implications». BMJ Publishing Group Ltd. Thorax. 58 (10): 892–900. PMC 1746489
 . PMID 14514947. doi:10.1136/thorax.58.10.892
. PMID 14514947. doi:10.1136/thorax.58.10.892 - Herbst, RS; Heymach JV, Lippman SM (2008). «Lung cancer». New England Journal of Medicine. 359 (13): 1367–1380. PMID 18815398. doi:10.1056/NEJMra0802714
- Aviel-Ronen, S; Blackhall FH, Shepherd FA, Tsao MS (2006). «K-ras mutations in non-small-cell lung carcinoma: a review». Cancer Information Group. Clinical Lung Cancer. 8 (1): 30–38. PMID 16870043. doi:10.3816/CLC.2006.n.030
- Devereux, TR; Taylor JA, Barrett JC (Março de 1996). «Molecular mechanisms of lung cancer. Interaction of environmental and genetic factors». American College of Chest Physicians. Chest. 109 (Suppl 3): 14S–19S. PMID 8598134. doi:10.1378/chest.109.3_Supplement.14S
- Lu, C; et al.; On A, Vaporciyan AA (2010). «78». Holland-Frei Cancer Medicine 8th ed. Shelton, CT: People's Medical Publishing House USA. ISBN 978-1607950141
- Maitra, A; Kumar V (2007). Robbins Basic Pathology 8th ed. Philadelphia, PA: Saunders Elsevier. pp. 528–529. ISBN 978-1-4160-2973-1
- Subramanian, J; Govindan R (Fevereiro de 2007). «Lung cancer in never smokers: a review». American Society of Clinical Oncology. Journal of Clinical Oncology. 25 (5): 561–570. PMID 17290066. doi:10.1200/JCO.2006.06.8015
- Raz, DJ; He B, Rosell R, Jablons DM (Março de 2006). «Bronchioloalveolar carcinoma: a review». Clinical Lung Cancer. 7 (5): 313–322. PMID 16640802. doi:10.3816/CLC.2006.n.012
- Rosti, G; et al.; Bevilacqua G, Bidoli P (Março de 2006). «Small cell lung cancer». Annals of Oncology. 17 (Suppl. 2): 5–10. PMID 16608983. doi:10.1093/annonc/mdj910
- Seo, JB; et al.; Im JG, Goo JM (1 de março de 2001). «Atypical pulmonary metastases: spectrum of radiologic findings». Radiographics. 21 (2): 403–417. PMID 11259704
- Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders 4th ed. New York, NY: McGraw-Hill. pp. 1815–1816. ISBN 0-07-145739-9
- Rami-Porta, R; Crowley JJ, Goldstraw P (Fevereiro de 2009). «The revised TNM staging system for lung cancer» (PDF). Annals of Thoracic and Cardiovascular Surgery. 15 (1): 4–9. PMID 19262443
- McNabola, A; Gill LW (Fevereiro de 2009). «The control of environmental tobacco smoke: a policy review». International Journal of Environmental Research and Public Health. 6 (2): 741–758. PMC 2672352
 . PMID 19440413. doi:10.3390/ijerph6020741
. PMID 19440413. doi:10.3390/ijerph6020741 - Pandey, G (2005). «Bhutan's smokers face public ban». BBC. Consultado em 7 de setembro de 2007
- Pandey, G (2 de outubro de 2008). «Indian ban on smoking in public». BBC. Consultado em 25 de abril de 2012
- «Lei Nº 9.294, de 15 de julho de 1996». Subchefia para Assuntos Jurídicos da Presidência. Consultado em 25 de agosto de 2012
- «UN health agency calls for total ban on tobacco advertising to protect young» (Nota de imprensa). United Nations News service. 30 de maio de 2008
- Fritz, H; et al.; Kennedy D, Fergusson D (2011). «Vitamin A and Retinoid Derivatives for Lung Cancer: A Systematic Review and Meta Analysis». PLoS ONE. 6 (6): e21107. PMC 3124481
 . PMID 21738614. doi:10.1371/journal.pone.0021107
. PMID 21738614. doi:10.1371/journal.pone.0021107 - Herr, C; et al.; Greulich T, Koczulla RA (março de 2011). «The role of vitamin D in pulmonary disease: COPD, asthma, infection, and cancer». Respiratory Research. 12 (1). 31 páginas. PMC 3071319
 . PMID 21418564. doi:10.1186/1465-9921-12-31
. PMID 21418564. doi:10.1186/1465-9921-12-31 - Key, TJ (Janeiro de 2011). «Fruit and vegetables and cancer risk». British Journal of Cancer. 104 (1): 6–11. PMC 3039795
 . PMID 21119663. doi:10.1038/sj.bjc.6606032
. PMID 21119663. doi:10.1038/sj.bjc.6606032 - Manser, RL; et al.; Irving LB, Stone C (2004). «Screening for lung cancer». Cochrane Database of Systematic Reviews (1): CD001991. PMID 14973979. doi:10.1002/14651858.CD001991.pub2
- Ferrell, B; Koczywas M, Grannis F, Harrington A (Abril de 2011). «Palliative care in lung cancer». Surgical Clinics of North America. 91 (2): 403–417. PMID 21419260. doi:10.1016/j.suc.2010.12.003
- Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders 4th ed. New York, NY: McGraw-Hill. pp. 1853–1854. ISBN 0-07-145739-9
- Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders 4th ed. New York, NY: McGraw-Hill. pp. 1855–1856. ISBN 0-07-145739-9
- Odell, DD; Kent MS, Fernando HC (Primavera de 2010). «Sublobar resection with brachytherapy mesh for stage I non-small cell lung cancer». Seminars in Thoracic and Cardiovascular Surgery. 22 (1): 32–37. PMID 20813314. doi:10.1053/j.semtcvs.2010.04.003
- Rueth, NM; Andrade RS (Junho de 2010). «Is VATS lobectomy better: perioperatively, biologically and oncologically?». Annals of Thoracic Surgery. 89 (6): S2107–S2111. PMID 20493991. doi:10.1016/j.athoracsur.2010.03.020
- Simon, GR; Turrisi A (Setembro de 2007). «Management of small cell lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition)». Chest. 132 (3 Suppl): 324S–339S. PMID 17873178. doi:10.1378/chest.07-1385
- Goldstein, SD; Yang SC (Outubro de 2010). «Role of surgery in small cell lung cancer». Surgical Oncology Clinics of North America. 20 (4): 769–777. PMID 21986271. doi:10.1016/j.soc.2011.08.001
- Arriagada, R; Goldstraw P, Le Chevalier T (2002). Oxford Textbook of Oncology 2 ed. New York, NY: Oxford University Press. 2094 páginas. ISBN 0-19-262926-3
- Hatton, MQ; Martin JE (Junho de 2010). «Continuous hyperfractionated accelerated radiotherapy (CHART) and non-conventionally fractionated radiotherapy in the treatment of non-small cell lung cancer: a review and consideration of future directions». Clinical Oncology (Royal College of Radiologists). 22 (5): 356–364. PMID 20399629. doi:10.1016/j.clon.2010.03.010
- Wagner, H (1998). «Radiation therapy in the management of limited small cell lung cancer: when, where, and how much?». American College of Chest Physicians. Chest. 113 (Suppl. 1): 92S–100S. PMID 9438697. doi:10.1378/chest.113.1_Supplement.92S[ligação inativa]
- PORT Meta-analysis Trialists Group (2005). Rydzewska, Larysa, ed. «Postoperative radiotherapy for non-small cell lung cancer». Cochrane Database of Systematic Reviews (2): CD002142. PMID 15846628. doi:10.1002/14651858.CD002142.pub2. Consultado em 25 de junho de 2012. Arquivado do original em 9 de fevereiro de 2010
- Le Péchoux, C (2011). «Role of postoperative radiotherapy in resected non-small cell lung cancer: a reassessment based on new data». Oncologist. 16 (5): 672–681. PMC 3228187
 . PMID 21378080. doi:10.1634/theoncologist.2010-0150
. PMID 21378080. doi:10.1634/theoncologist.2010-0150 - Cardona, AF; et al.; Reveiz L, Ospina EG (Abril de 2008). «Palliative endobronchial brachytherapy for non-small cell lung cancer». Cochrane Database of Systematic Reviews (2): CD004284. PMID 18425900. doi:10.1002/14651858.CD004284.pub2
- Ikushima, H (Fevereiro de 2010). «Radiation therapy: state of the art and the future». Journal of Medical Investigation. 57 (1–2): 1–11. PMID 20299738
- Paumier, A; Cuenca X, Le Péchoux C (Junho de 2011). «Prophylactic cranial irradiation in lung cancer». Cancer Treatment Reviews. 37 (4): 261–265. PMID 20934256. doi:10.1016/j.ctrv.2010.08.009
- Girard, N; Mornex F (Outubro de 2011). «Stereotactic radiotherapy for non-small cell lung cancer: From concept to clinical reality. 2011 update». Cancer Radiothérapie. 15 (6–7): 522–526. PMID 21889901. doi:10.1016/j.canrad.2011.07.241
- Fairchild, A; et al.; Harris K, Barnes E (Agosto de 2008). «Palliative thoracic radiotherapy for lung cancer: a systematic review». Journal of Clinical Oncology. 26 (24): 4001–4011. PMID 18711191. doi:10.1200/JCO.2007.15.3312
- Azim, HA; Ganti AK (Março de 2007). «Treatment options for relapsed small-cell lung cancer». Anticancer drugs. 18 (3): 255–261. PMID 17264756. doi:10.1097/CAD.0b013e328011a547
- MacCallum, C; Gillenwater HH (2006). «Second-line treatment of small-cell lung cancer». Current Oncology Reports. 8 (4): 258–264. PMID 17254525. doi:10.1007/s11912-006-0030-8
- NSCLC Meta-Analyses Collaborative Group (2008). «Chemotherapy in Addition to Supportive Care Improves Survival in Advanced Non–Small-Cell Lung Cancer: A Systematic Review and Meta-Analysis of Individual Patient Data From 16 Randomized Controlled Trials». J. Clin. Oncol. 26 (28): 4617–25. PMC 2653127
 . PMID 18678835. doi:10.1200/JCO.2008.17.7162
. PMID 18678835. doi:10.1200/JCO.2008.17.7162 - Mehra R, Treat J (2008). Fishman's Pulmonary Diseases and Disorders 4th ed. New York, NY: McGraw-Hill. 1876 páginas. ISBN 0-07-145739-9
- Clegg, A; et al.; Scott DA, Hewitson P (2002). «Clinical and cost effectiveness of paclitaxel, docetaxel, gemcitabine, and vinorelbine in non-small cell lung cancer: a systematic review». BMJ Publishing Group. Thorax. 57 (1): 20–28. PMC 1746188
 . PMID 11809985. doi:10.1136/thorax.57.1.20
. PMID 11809985. doi:10.1136/thorax.57.1.20 - Fuld, AD; Dragnev KH, Rigas JR (Junho de 2010). «Pemetrexed in advanced non-small-cell lung cancer». Expert Opin Pharmacother. 11 (8): 1387–402. PMID 20446853. doi:10.1517/14656566.2010.482560
- Carbone, DP; Felip E (Setembro de 2011). «Adjuvant therapy in non-small cell lung cancer: future treatment prospects and paradigms». Clinical Lung Cancer. 12 (5): 261–271. PMID 21831720. doi:10.1016/j.cllc.2011.06.002
- Le Chevalier, T (Outubro de 2010). «Adjuvant chemotherapy for resectable non-small-cell lung cancer: where is it going?». Annals of Oncology. 21 (Suppl. 7): vii196–198. PMID 20943614. doi:10.1093/annonc/mdq376
- Horn, L; Sandler AB, Putnam JB Jr, Johnson DH (2007). «The rationale for adjuvant chemotherapy in stage I non-small cell lung cancer». Journal of Thoracic Oncology. 2 (5): 377–383. PMID 17473651. doi:10.1097/01.JTO.0000268669.64625.bb
- Wakelee, HA; Schiller JH, Gandara DR (2006). «Current status of adjuvant chemotherapy for stage IB non-small-cell lung cancer: implications for the New Intergroup Trial». Cancer Information Group. Clinical Lung Cancer. 8 (1): 18–21. PMID 16870041. doi:10.3816/CLC.2006.n.028
- descobre vacina contra cancro do pulmão[ligação inativa] por Maria Luiza Rolim (www.expresso.pt), em 11 de janeiro de 2011
- Kelley, AS; Meier DE (Agosto de 2010). «Palliative care--a shifting paradigm». N. Engl. J. Med. 363 (8): 781–2. PMID 20818881. doi:10.1056/NEJMe1004139
- Souquet, PJ; Chauvin F, Boissel JP, Bernard JP (Abril de 1995). «Meta-analysis of randomised trials of systemic chemotherapy versus supportive treatment in non-resectable non-small cell lung cancer». Lung Cancer. 12 Suppl 1: S147–54. PMID 7551923. doi:10.1016/0169-5002(95)00430-9
- Burdett, Sarah, ed. (2010). Non-Small Cell Lung Cancer Collaborative Group. «Chemotherapy and supportive care versus supportive care alone for advanced non-small cell lung cancer». Cochrane Database of Systematic Reviews (5). PMID 20464750. doi:10.1002/14651858.CD007309.pub2. CD007309
- «Non-Small Cell Lung Cancer Treatment». PDQ for Health Professionals. National Cancer Institute. Consultado em 22 de novembro de 2008
- «Small Cell Lung Cancer Treatment». PDQ for Health Professionals. National Cancer Institute. 2012. Consultado em 16 de maio de 2012
- Mountain, CF (1997). «Revisions in the international system for staging lung cancer» (PDF). American College of Chest Physicians. Chest. 111 (6): 1710–1717. PMID 9187198. doi:10.1378/chest.111.6.1710
- SEER data (SEER.cancer.gov) Median Age of Cancer Patients at Diagnosis 2002-2003
- SEER data (SEER.cancer.gov) Median Age of Cancer Patients at Death 2002-2006
- «WHO Disease and injury country estimates». World Health Organization. 2009. Consultado em 11 de novembro de 2009
- Instituto Nacional de Câncer José Alencar Gomes da Silva (2011). Estimativa 2012 : incidência de câncer no Brasil (PDF). Rio de Janeiro: Inca. ISBN 978-85-7318-194-4. Consultado em 25 de junho de 2012. Arquivado do original (PDF) em 5 de junho de 2013
- Ferlay, J; et al.; Shin HR, Bray F (Dezembro de 2010). «Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008». International Journal of Cancer. 127 (12): 2893–2917. PMID 21351269. doi:10.1002/ijc.25516
- Jemal, A; et al.; Tiwari RC, Murray T (2004). «Cancer statistics, 2004». CA Cancer J Clin. 54 (1): 8–29. PMID 14974761. doi:10.3322/canjclin.54.1.8
- Proctor, RN (Março de 2012). «The history of the discovery of the cigarette-lung cancer link: evidentiary traditions, corporate denial, global toll». Tobacco Control. 21 (2): 87–91. PMID 22345227. doi:10.1136/tobaccocontrol-2011-050338
- Lum, KL; Polansky JR, Jackler RK, Glantz SA (2008). «Signed, sealed and delivered: "big tobacco" in Hollywood, 1927–1951». Tobacco Control. 17 (5): 313–323. PMC 2602591
 . PMID 18818225. doi:10.1136/tc.2008.025445
. PMID 18818225. doi:10.1136/tc.2008.025445 - Lovato, C; Watts A, Stead LF (Outubro de 2011). «Impact of tobacco advertising and promotion on increasing adolescent smoking behaviours». Cochrane Database of Systematic Reviews (10): CD003439. PMID 21975739. doi:10.1002/14651858.CD003439.pub2
- Taylor, R; Najafi F, Dobson A (2007). «Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent». International Journal of Epidemiology. 36 (5): 1048–1059. PMID 17690135. doi:10.1093/ije/dym158
- «Gender in lung cancer and smoking research» (PDF). World Health Organization. 2004. Consultado em 26 de maio de 2007
- Zhang, J; Ou JX, Bai CX (Novembro de 2011). «Tobacco smoking in China: prevalence, disease burden, challenges and future strategies». Respirology. 16 (8): 1165–1172. PMID 21910781. doi:10.1111/j.1440-1843.2011.02062.x
- Behera, D; Balamugesh T (2004). «Lung cancer in India» (PDF). Indian Journal of Chest Diseases and Allied Sciences. 46 (4): 269–281. PMID 15515828
- Charloux, A; et al.; Quoix E, Wolkove N (1997). «The increasing incidence of lung adenocarcinoma: reality or artefact? A review of the epidemiology of lung adenocarcinoma». International Journal of Epidemiology. 26 (1): 14–23. PMID 9126499. doi:10.1093/ije/26.1.14
- Kadara, H; Kabbout M, Wistuba II (2012). «Pulmonary adenocarcinoma: a renewed entity in 2011». Respirology. 17 (1): 50–65. PMID 22040022. doi:10.1111/j.1440-1843.2011.02095.x
- Witschi, H (2001). «A short history of lung cancer». Toxicological Sciences. 64 (1): 4–6. PMID 11606795. doi:10.1093/toxsci/64.1.4
- Adler, I (1912). Primary Malignant Growths of the Lungs and Bronchi. New York: Longmans, Green, and Company. OCLC 14783544. OL 24396062M, cited in Spiro SG, Silvestri GA (2005). «One hundred years of lung cancer». American Journal of Respiratory and Critical Care Medicine. 172 (5): 523–529. PMID 15961694. doi:10.1164/rccm.200504-531OE
- Grannis, FW. «History of cigarette smoking and lung cancer». smokinglungs.com. Consultado em 6 de agosto de 2007. Cópia arquivada em 18 de julho de 2007
- Proctor, R (2000). The Nazi War on Cancer. Princeton, NJ: Princeton University Press. pp. 173–246. ISBN 0-691-00196-0
- Doll, R; Hill AB (1956). «Lung Cancer and Other Causes of Death in Relation to Smoking». British Medical Journal. 2 (5001): 1071–1081. PMC 2035864
 . PMID 13364389. doi:10.1136/bmj.2.5001.1071
. PMID 13364389. doi:10.1136/bmj.2.5001.1071 - Pirozynski, M (2006). «100 years of Lung Cancer». Respiratory Medicine. 100 (12): 2073–2084. PMID 17056245. doi:10.1016/j.rmed.2006.09.002
- Greaves, M (2000). Cancer: the Evolutionary Legacy. New York, NY: Oxford University Press. pp. 196–197. ISBN 0-19-262835-6
- Samet, JM (2011). «Radiation and cancer risk: a continuing challenge for epidemiologists». Environmental Health. 10 (Suppl. 1): S4. PMC 3073196
 . PMID 21489214. doi:10.1186/1476-069X-10-S1-S4
. PMID 21489214. doi:10.1186/1476-069X-10-S1-S4 - Horn, L; Johnson DH (2008). «Evarts A. Graham and the first pneumonectomy for lung cancer». Journal of Clinical Oncology. 26 (19): 3268–3275. PMID 18591561. doi:10.1200/JCO.2008.16.8260
- Edwards, AT (1946). «Carcinoma of the Bronchus». Thorax. 1 (1): 1–25. PMC 1018207
 . PMID 20986395. doi:10.1136/thx.1.1.1
. PMID 20986395. doi:10.1136/thx.1.1.1 - Saunders, M; et al.; Dische S, Barrett A (1997). «Continuous hyperfractionated accelerated radiotherapy (CHART) versus conventional radiotherapy in non-small-cell lung cancer: a randomised multicentre trial». Elsevier. Lancet. 350 (9072): 161–165. PMID 9250182. doi:10.1016/S0140-6736(97)06305-8
- Lennox, SC; et al.; Flavell G, Pollock DJ (1968). «Results of resection for oat-cell carcinoma of the lung». Elsevier. Lancet. 2 (7575): 925–927. PMID 4176258. doi:10.1016/S0140-6736(68)91163-X
- Miller, AB; Fox W, Tall R (1969). «Five-year follow-up of the Medical Research Council comparative trial of surgery and radiotherapy for the primary treatment of small-celled or oat-celled carcinoma of the bronchus». Elsevier. Lancet. 2 (7619): 501–505. PMID 4184834. doi:10.1016/S0140-6736(69)90212-8
- Cyranoski, David (2016). «CRISPR gene-editing tested in a person for the first time». Nature: 539, 479. doi:10.1038/nature.2016.20988
Ligações externas
Wikiwand - on
Seamless Wikipedia browsing. On steroids.

