Guzki krwawnicze
Z Wikipedii, wolnej encyklopedii
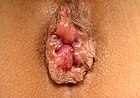
Guzki krwawnicze, hemoroidy – struktury naczyniowe położone w kanale odbytu, które ułatwiają kontrolę oddawania kału[1][2]. Związany z nimi stan patologiczny, zwany chorobą hemoroidalną lub potocznie hemoroidami[3], występuje, gdy są one nabrzmiałe lub objęte stanem zapalnym. W zdrowej postaci zachowują się jak poduszeczka złożona z połączeń tętniczo-żylnych i tkanki łącznej.
Choroba hemoroidalna objawia się różnie w zależności od tego, czy dotyczy hemoroidów wewnętrznych, czy zewnętrznych. W przypadku tych pierwszych występuje zazwyczaj niebolesne krwawienie z odbytu, natomiast gdy stanem chorobowym objęte są hemoroidy zewnętrzne, objawów może być niewiele, chociaż silny ból i obrzęk w okolicy odbytu pojawią się, jeśli powstanie zakrzep. Często, choć niesłusznie, "hemoroidami" określany jest każdy objaw występujący w okolicy odbytowo-odbytniczej, a poważne przyczyny należy wykluczyć[4]. Jednoznaczne podłoże choroby hemoroidalnej nie jest znane, uważa się jednak, że w jej rozwoju biorą udział czynniki powodujące wzrost ciśnienia w jamie brzusznej, szczególnie zaparcie.
Leczenie początkowe choroby o lekkim lub umiarkowanym nasileniu polega na zwiększeniu spożycia błonnika oraz, w celu uniknięcia odwodnienia – płynów, a także na podaniu NLPZ (niesteroidowych leków przeciwzapalnych), które uśmierzą ból; zalecany jest również odpoczynek. W przypadku, gdy objawy są ciężkie lub nie ustępują na skutek leczenia zachowawczego, konieczne może być wykonanie małych zabiegów. Zabiegi operacyjne stosuje się wyłącznie u pacjentów, u których nie nastąpiła poprawa po zastosowaniu procedur wymienionych powyżej. Nawet co druga osoba może na którymś etapie życia doznać problemów z hemoroidami. Choroba kończy się zazwyczaj pomyślnie.
Objawy przedmiotowe i podmiotowe
Podsumowanie
Perspektywa

Choroba hemoroidalna objawia się w różny sposób, w zależności od tego, czy dotyczy hemoroidów wewnętrznych, czy zewnętrznych; niemniej u wielu pacjentów obejmuje ona zarówno te pierwsze jak i drugie[2]. Krwawienie na tyle silne, by prowadziło do anemii, występuje sporadycznie[5], a krwawienie zagrażające życiu jeszcze rzadziej[6]. Z powodu zażenowania wiele osób zgłasza się do lekarza[5], gdy choroba jest już zaawansowana[2].
Hemoroidy zewnętrzne
Choroba związana z hemoroidami zewnętrznymi nie powoduje licznych problemów[7]. Silny ból może się jednak pojawić, jeśli rozwinie się w nich zakrzep[2][3]. Ból ustępuje przeważnie w ciągu 2-3 dni[5]. Nabrzmienie może utrzymywać się przez kilka tygodni[5]. Po zagojeniu na skórze pozostaje czasem tzw. brodawka miękka[2]. Zdarza się, że hemoroidy o sporych rozmiarach, powodujące problemy z higieną, podrażniają otaczającą je skórę, wywołując swędzenie w okolicy odbytu[7].
Hemoroidy wewnętrzne
Hemoroidy wewnętrzne powodują zazwyczaj bezbolesne krwawienie z odbytu o jasnoczerwonym kolorze obecne przy lub zaraz po wypróżnianiu[2]. Krew otacza oddawany stolec (stan nazywany hematochezją), brudzi papier toaletowy lub skapuje do toalety[2]. Kolor samego stolca pozostaje przeważnie niezmieniony[2]. Z hemoroidami wewnętrznymi związane jest ponadto sączenie wydzieliny śluzowej, a w przypadku, gdy wypadają na zewnątrz, zauważyć można wykwity w okolicy odbytu; innymi objawami są świąd odbytu i nietrzymanie stolca[6][8]. W większości przypadków ból pojawia się wyłącznie, gdy rozwinie się zakrzep lub martwica[2].
Przyczyny
Jednoznaczna przyczyna choroby hemoroidalnej nie jest znana[9]. Uważa się jednak, że jest ona związana z: zaburzeniami rytmu wypróżnień (zaparcie lub biegunka), brakiem aktywności fizycznej, czynnikami związanymi z dietą (niska zawartość błonnika), wzrostem ciśnienia w jamie brzusznej (przedłużone parcie, wodobrzusze, masy w jamie brzusznej lub ciąża), obciążeniami genetycznymi, nieobecnością zastawek w żyłach odbytniczych oraz podeszłym wiekiem[3][5]. Ryzyko wystąpienia choroby hemoroidalnej może zwiększać także otyłość, długie przebywanie w pozycji siedzącej[2], przewlekły kaszel i zaburzenia mięśni dna miednicy[4]. Dowody na powiązanie powyższych czynników z chorobą hemoroidalną są jednak słabe[4].
Podczas ciąży, na skutek ciśnienia wywieranego przez płód na jamę brzuszną oraz zmian hormonalnych, naczynia hemoroidalne powiększają się. Ciśnienie w jamie brzusznej wzrasta również podczas porodu[10]. Ciężarne kobiety rzadko wymagają jednak przeprowadzenia zabiegu chirurgicznego, ponieważ objawy ustępują po rozwiązaniu[3].
Patofizjologia
Podsumowanie
Perspektywa
Poduszeczki tworzone przez hemoroidy są normalną częścią ludzkiego organizmu, a o związanej z nimi chorobie mówi się jedynie, gdy ulegną one zmianom patologicznym[2]. W zdrowym kanale odbytu znajdują się najczęściej trzy poduszeczki[3]. Typowo położone są w pozycjach lewej bocznej, prawej przedniej i prawej tylnej[5]. Nie ma w nich tętnic ani żył, są natomiast złożone z naczyń krwionośnych zwanych zatokami oraz z tkanki łącznej i mięśni gładkich[4]. Zatoki, w odróżnieniu od żył, nie posiadają w swoich ścianach mięśniówki[2]. Powyższy zestaw naczyń krwionośnych nazywany jest splotem żylnym odbytniczym[4].
Poduszeczki tworzone przez hemoroidy pełnią ważną rolę w utrzymywaniu szczelności kanału odbytowego. Odpowiadają za 15–20% występującego w nim ciśnienia spoczynkowego i chronią mięśnie zwieracza przy wypróżnianiu[2]. Podczas parcia, jak przy oddawaniu stolca lub porodzie, ciśnienie w jamie brzusznej wzrasta, a poduszeczki pęcznieją, dzięki czemu odbyt pozostaje zamknięty[5]. Uważa się, że objawy choroby hemoroidalnej pojawiają się na skutek zsunięcia się poduszeczek lub nadmiernego wzrostu ciśnienia żylnego[6]. Przyczyną może być również zwiększone ciśnienie zwieracza odbytu[5]. Choroba hemoroidalna dotyczyć może dwóch typów hemoroidów: wewnętrznych, wywodzących się z górnego splotu żylnego odbytniczego, i zewnętrznych, odchodzących ze splotu dolnego[5]. Granicę między regionem górnym i dolnym stanowi linia grzebieniasta[5].
Rozpoznanie
Podsumowanie
Perspektywa
Podstawą rozpoznania choroby hemoroidalnej jest przeważnie badanie przedmiotowe[11]. Ocena wzrokowa uwidocznia hemoroidy zewnętrzne lub takie, które zaczęły wypadać poza odbyt[2]. W celu wykluczenia guzów odbytu, polipów, powiększenia prostaty lub ropni przeprowadzane jest badanie per rectum[2]. Zdarza się, że z powodu występującego bólu wymaga ono odpowiedniej farmakoterapii, chociaż w większości przypadków hemoroidy wewnętrzne nie są bolesne[3]. W celu uwidocznienia hemoroidów wewnętrznych niezbędna może być anoskopia wykonywana za pomocą aparatu o kształcie rury, na zakończeniu której znajduje się źródło światła[5]. Choroba hemoroidalna obejmować może dwa typy hemoroidów: zewnętrzne i wewnętrzne. Odróżnia się je na podstawie położenia w stosunku do linii grzebieniastej[3]. U niektórych osób objawy dotyczące obu typów występują jednocześnie[5]. Występowanie bólu nie jest przeważnie spowodowane hemoroidami wewnętrznymi i wskazuje na szczelinę odbytu lub chorobę hemoroidalną hemoroidów zewnętrznych[5].
Hemoroidy wewnętrzne
Hemoroidy wewnętrzne to te znajdujące się powyżej linii grzebieniastej[7]. Pokrywa je nabłonek walcowaty pozbawiony receptorów bólowych[4]. W 1985 roku zaproponowano czterostopniową klasyfikację związanej z nimi choroby hemoroidalnej opartą na stopniu, w jakim wypadają z odbytu[3][4]:
- stopień I: niewypadające. Są po prostu uwydatnionymi naczyniami krwionośnymi[11];
- stopień II: wypadające przy parciu, ale samoistnie cofające się;
- stopień III: wypadające przy parciu, ale odprowadzalne;
- stopień IV: utrzymujące się na zewnątrz, nieodprowadzalne.
Hemoroidy zewnętrzne

Hemoroidy zewnętrzne znajdują się poniżej linii grzebieniastej[7]. Pokrywa je anoderma, a jeśli położone są dalej od odbytu – skóra; zarówno anoderma jak i skóra są wrażliwe na ból i temperaturę[4].
Różnicowanie
Ze względu na podobieństwo występujących objawów choroba hemoroidalna mylona jest z innymi schorzeniami odbytowo-odbytniczymi, takimi jak szczeliny odbytu, przetoki, ropnie, rak jelita grubego, żylaki odbytu lub świąd odbytu[3]. Krwawienie z odbytu może również wystąpić na skutek raka jelita grubego, zapalenia jelita grubego, w tym nieswoistego zapalenia jelit, zapalenia uchyłków lub angiodysplazji jelitowej[11]. Jeśli wystąpi anemia, należy wziąć pod uwagę przyczyny inne niż choroba hemoroidalna[5].
Wykwity w okolicy odbytu towarzyszą także innym schorzeniom: brodawkom miękkim, brodawkom odbytu, wypadaniu odbytu, polipom oraz powiększeniu brodawki odbytu[5]. Objawy żylaków odbytu spowodowanych wzrostem ciśnienia wrotnego (ciśnienie w żyłach krążenia wrotnego) i choroby hemoroidalnej mogą być podobne, chociaż są to odmienne schorzenia[5].
Zapobieganie
Do zalecanych metod zapobiegawczych należy unikanie nadmiernego, wymuszonego parcia przy oddawaniu stolca, zapobieganie zaparciom i biegunkom poprzez spożywanie diety wysokobłonnikowej z wystarczającą ilością płynów lub przyjmowanie suplementów z błonnikiem, a także dostateczna ilość aktywności fizycznej[5][12]. Ponadto zaleca się skrócenie czasu spędzanego na usiłowaniu oddawania stolca, unikanie czytania na toalecie[3], utratę masy ciała w przypadku osób otyłych oraz unikanie podnoszenia ciężkich przedmiotów[13].
Leczenie
Podsumowanie
Perspektywa
Leczenie zachowawcze
Leczenie zachowawcze zwykle polega na stosowaniu diety bogatej w błonnik, doustnym przyjmowaniu płynów w celu utrzymania dobrego nawodnienia, przyjmowaniu niesterydowych leków przeciwzapalnych (NLPZ), stosowaniu nasiadówek oraz odpoczynku[3]. Rezultaty leczenia polepsza zwiększone spożycie błonnika[14], co można osiągnąć poprzez zmianę diety lub przyjmowanie suplementów błonnika[3][14]. Brakuje jednak dowodów na korzystne działanie nasiadówek na jakimkolwiek etapie leczenia[15]. W przypadku ich stosowania należy ograniczyć czas jednorazowej kąpieli do 15 minut[16].
Pomimo istnienia wielu środków do użytku zewnętrznego i czopków na hemoroidy mało jest dowodów uzasadniających ich stosowanie[3]. Środki zawierające sterydy nie powinny być stosowane dłużej niż 14 dni, ponieważ mogą powodować ścienienie skóry[3]. Większość środków zawiera kilka składników aktywnych[4]. Mogą to być na przykład: krem barierowy zawierający wazelinę lub tlenek cynku, środek przeciwbólowy taki jak lidokaina, a także środek zwężający naczynia krwionośne taki jak epinefryna[4]. Nie potwierdzono skuteczności flawonoidów, natomiast mogą one mieć skutki uboczne[4][17]. Objawy zwykle ustępują po ciąży, dlatego często aktywne leczenie rozpoczyna się dopiero po porodzie[18].
Leczenie zabiegowe
W leczeniu stosuje się szereg zabiegów ambulatoryjnych. Mimo że generalnie są one bezpieczne, mogą wystąpić rzadkie efekty uboczne takie jak sepsa[11].
- Podwiązanie gumką zwykle zalecane jest jako leczenie pierwszego rzutu u pacjentów z hemoroidami pierwszego, drugiego i trzeciego stopnia[11]. Podczas zabiegu zakłada się elastyczną gumkę na wewnętrzny żylak położony co najmniej 1 cm ponad linią grzebieniastą w celu odcięcia dopływu krwi[3]. W ciągu 5–7 dni obumarły żylak odpada[3]. W przypadku umieszczenia gumki zbyt blisko linii grzebieniastej od razu pojawia się intensywny ból[3]. Potwierdzono wyleczalność na poziomie ok. 87%[3], zaś odsetek powikłań wynosi do 3%[11].
- Skleroterapia polega na wstrzyknięciu środka obliterującego, takiego jak fenol, do żylaka. Powoduje to zamknięcie ścian naczynia krwionośnego i skurczenie się hemoroidów. Odsetek powodzeń po czterech latach od leczenia wynosi ok. 70%[3], co jest wynikiem lepszym niż w przypadku podwiązania żylaków gumką[11].
- Skuteczne w przypadku hemeroidów są także metody kauteryzacyjne, lecz są one stosowane tylko, jeżeli zawiodą wszelkie inne metody lecznicze. Procedurę tę można wykonać przy zastosowaniu elektrokauteryzacji, promieniowania podczerwonego, chirurgii laserowej[3] lub kriochirurgii[19]. Kauteryzacja w podczerwieni może być stosowana u pacjentów z hemoroidami pierwszego i drugiego stopnia[11]. U pacjentów z hemoroidami trzeciego i czwartego stopnia odsetek nawrotów jest bardzo wysoki[11].
Jeżeli zastosowanie leczenia zachowawczego i prostych procedur nie przyniesie efektów, można zastosować szereg zabiegów chirurgicznych[11]. Wszelkie zabiegi chirurgiczne pociągają za sobą pewien odsetek powikłań, takich jak krwawienie, zakażenia, zwężenie odbytu oraz zatrzymanie moczu, z uwagi na bliskość odbytu i nerwów pęcherza moczowego[3]. Może również wystąpić niewielkie ryzyko nietrzymania stolca, szczególnie płynnego[4][20] – odsetek tego rodzaju powikłań wynosi od 0% do 28%[21]. Wynicowanie błony śluzowej to kolejne schorzenie, które może wystąpić po operacji wycięcia żylaków odbytu (często towarzyszy jej zwężenie odbytu)[22]. W takiej sytuacji błona śluzowa odbytu ulega wywinięciu na zewnątrz, podobnie jak w przypadku łagodnej postaci wypadania odbytnicy[22].
- Operacja wycięcia żylaków odbytu jest zabiegiem chirurgicznym stosowanym przede wszystkim w ciężkich przypadkach[3]. Wiąże się ona z dużym bólem pooperacyjnym, a rekonwalescencja zwykle trwa od 2 do 4 tygodni[3]. Jednakże u pacjentów z hemoroidami trzeciego stopnia operacja ta przynosi lepsze długotrwałe rezultaty w porównaniu z podwiązaniem żylaków gumką[23]. Ten rodzaj leczenia jest zalecany pacjentom z hemoroidami zewnętrznymi zakrzepowymi, o ile zostanie ono przeprowadzone w ciągu 24–72 godzin[7][11]. Maść zawierająca triazotan glicerolu, zastosowana po zabiegu, pomaga zmniejszyć ból i przyspiesza gojenie[24].
- Wykorzystująca efekt Dopplera przezodbytnicza technika zamykania naczyń hemoroidalnych to małoinwazyjna metoda leczenia wykorzystująca ultrasonografię dopplerowską w celu dokładnego zlokalizowania przepływu krwi tętniczej. Takie naczynia są wówczas podwiązywane, a tkankę, która wypadła, przyszywa się z powrotem w normalnym położeniu. Odsetek nawrotów jest nieco wyższy, lecz ryzyko powikłań jest mniejsze w porównaniu do operacji wycięcia żylaków odbytu[3].
- Hemoroidektomia z uzyciem staplera, znana również pod nazwą hemoroidopeksji staplerowej, to zabieg polegający na usunięciu większości nienaturalnie powiększonej tkanki hemoroidalnej, a następnie podciągnięciu pozostałej tkanki hemoroidalnej do jej normalnego położenia anatomicznego. Jest to zabieg mniej bolesny, a rekonwalescencja jest szybsza niż w przypadku całkowitego usunięcia hemoroidów[3]. Jednak ryzyko nawrotu objawów jest wyższe w porównaniu do konwencjonalnej hemoroidektomii[25], dlatego zabieg ten zalecany jest zazwyczaj pacjentom z hemoroidami II lub III stopnia[11].
Epidemiologia
Trudno stwierdzić częstość występowania hemoroidów, ponieważ wielu ludzi cierpiących na tę dolegliwość nie zgłasza się do lekarza[6][9]. Szacuje się jednak, że objawowa postać hemoroidów występuje u co najmniej 50% amerykańskiej populacji na pewnym etapie życia, przy czym w dowolnej chwili co najmniej 5% populacji cierpi na tę chorobę[3]. Występowanie tej przypadłości jest podobne u obu płci[3], przy czym współczynniki zapadalności są najwyższe u ludzi w wieku od 45 do 65 lat[5]. Częściej chorują ludzie rasy białej[26] i osoby o wyższym statusie socjoekonomicznym[4]. Długoterminowe rokowania są zazwyczaj dobre, choć u niektórych osób mogą wystąpić nawroty objawów[6]. Tylko niewielki odsetek chorych wymaga operacji[4].
Historia
Podsumowanie
Perspektywa

Pierwsza znana wzmianka na temat tej przypadłości pochodzi z datowanego na 1700 rok p.n.e. egipskiego papirusu, który radzi: „(…) Przygotuj wedle receptury maść ochronną: liście akacji i ziemię, roztarte razem i ugotowane. Posmaruj maścią pas delikatnego płótna i umieść w odbycie, a wnet wyzdrowieje”[27]. W roku 460 p.n.e. w zbiorze pism Hipokratesa zamieszczono wzmiankę o leczeniu podobnym do współczesnego podwiązywania żylaków gumką: „A hemoroidy w podobny sposób można leczyć, przebijając je igłą i wiążąc bardzo grubą i wełnianą nicią, i nie ruszać aż odpadną, zawsze pozostawiając jeden, a gdy pacjent odzyska zdrowie, należy go leczyć ciemiernikiem”[27]. Hemoroidy mogły być opisane w Biblii[5][28].
Celsus (25 p.n.e. – 14 n.e.) opisał procedury podwiązywania i wycinania, a także omówił możliwe powikłania[29]. Galen był zwolennikiem odcinania połączenia tętnic z żyłami, ponieważ uważał, że zmniejsza to zarówno ból, jak i rozprzestrzenianie się gangreny[29]. Susruta Samhita (IV–V w. n.e.) był podobnego zdania jak Hipokrates, lecz podkreślał znaczenie czystości rany[27]. W XIII w. europejscy chirurdzy tacy, jak Lanfranc z Mediolanu, Guy de Chauliac, Henri de Mondeville oraz John z Ardene, poczynili duże postępy i przyczynili się do rozwoju technik chirurgicznych[29].
W języku angielskim po raz pierwszy użyto słowa „hemoroid” w 1398 r., od starofrancuskiego „emorroides” i łacińskiego „hæmorrhoida, -ae”[30], które zaczerpnięto z greckiego „αἱμορροΐς” („haimorrhoi”), „podatny na uwalnianie krwi”. To słowo z kolei pochodzi od greckich słów „αἷμα” („haima”), „krew”[31] i „ῥόος” („rhoos”), „strumień, przepływ, prąd”[32], zaczerpnięte od słowa „ῥέω” („rheo”), „płynąć”[33].
Sławne przypadki
Gracz baseballa, członek amerykańskiej Hall-of-Fame, George Brett zszedł z boiska w czasie meczu World Series 1980 z powodu bólu żylaków odbytu. Po przejściu drobnego zabiegu chirurgicznego Brett powrócił do gry w następnym meczu, komentując żartobliwie: „...problemy mam za sobą”[34]. Kolejnej wiosny Brett przeszedł następną operację hemoroidów[35].
Konserwatywny komentator polityczny Glenn Beck przeszedł operację hemoroidów, a później opisał swoje nieprzyjemne doświadczenia w popularnym nagraniu zamieszczonym w serwisie YouTube w 2008 roku[36].
Klasyfikacja ICD10
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: I84 | Guzy krwawicze odbytu |
| ICD-10: I84.0 | Guzy krwawicze odbytu wewnętrzne zakrzepowe |
| ICD-10: I84.1 | Guzy krwawicze odbytu wewnętrzne z innymi powikłaniami |
| ICD-10: I84.2 | Guzy krwawicze odbytu wewnętrzne bez powikłań |
| ICD-10: I84.3 | Guzy krwawicze odbytu zewnętrzne zakrzepowe |
| ICD-10: I84.4 | Guzy krwawicze odbytu zewnętrzne z innymi powikłaniami |
| ICD-10: I84.5 | Guzy krwawicze odbytu zewnętrzne bez powikłań |
| ICD-10: I84.6 | Pozostałość skórna pochodzenia krwawiczego (odbytu lub odbytnicy) |
| ICD-10: I84.7 | Nieokreślone guzy krwawicze odbytu zakrzepowe |
| ICD-10: I84.8 | Nieokreślone guzy krwawicze odbytu z innymi powikłaniami |
| ICD-10: I84.9 | Nieokreślone guzy krwawicze odbytu bez powikłań |
Przypisy
Wikiwand - on
Seamless Wikipedia browsing. On steroids.