گروهی از اختلالات متابولیک From Wikipedia, the free encyclopedia
دیابت شیرین[۱۱] یا بیماری قند (به انگلیسی: Diabetes mellitus)[ف ۱] یک نوع بیماری متابولیکی و مزمن است که نشانهٔ آن قند خون بالاتر از ۱۲۰(میلیگرم در دسی لیتر) در یک برههٔ طولانیست. این بیماری سه نوع اصلی نوع ۱، نوع ۲ و بارداری دارد؛ در دیابت نوع ۱ به علت تخریب سلولهای بتای پانکراس توانایی تولید هورمون انسولین در بدن از بین میرود، این نوع از دیابت میتواند ناشی از یک بیماری خودایمنی باشد و به دلیل نبود انسولین در بدن فرد مبتلا نیاز حتمی به تزریق انسولین وجود دارد این نوع از دیابت با نامهای «دیابت وابسته به انسولین» یا «دیابت نوجوانان» نیز شناخته میشود. در دیابت نوع ۲، سلولهای بدن به وجود انسولین پاسخ صحیحی نمیدهند و انسولین تولیدی نمیتواند عملکرد طبیعی خود را انجام داده و قند موجود در خون را کاهش دهد. این اتفاق در نهایت ممکن است به تخریب سلولهای بتای پانکراس و توقف کامل تولید انسولین منجر شود. در ابتلای فرد به دیابت نوع دو عوامل ژنتیکی، چاقی و کمتحرکی نقش مهمی ایفا میکنند. نوع سوم آن دیابت زنانه یا دیابت بارداری نام دارد؛ این بیماری زمانی رخ میدهد که زنان باردار بدون سابقه دیابت دچار سطح بالای قند خون شوند.
| دیابت شیرین | |
|---|---|
 | |
| نماد دایره آبی جهانی برای دیابت[۱] | |
| طرز تلفظ | |
| تخصص | غدد درونریز و متابولیسم |
| نشانهها | ادرار مکرر، افزایش تشنگی، افزایش گرسنگی[۲] |
| عوارض | کتواسیدوز دیابتی، سندرم هایپراسمولار هیپرگلیسمیک، بیماری قلبی-عروقی، سکته مغزی، سوزن سوزنی شدن دستها و پاها، نارسایی مزمن کلیوی، اولسرهای پا، اختلال شناختی، گستروپارزیز[۲][۳][۴][۵] |
| عوامل خطر | نوع ۱: تبارشناسی[۶] نوع ۲: چاقی، عدم ورزش، ژنتیک[۲][۷] |
| روش تشخیص | قند خون بالا[۲] |
| درمان | رژیم سالم، تمرین بدنی[۲] |
| دارو | انسولین، داروهای ضد دیابت همچون متفورمین[۲][۸][۹] |
| فراوانی | ۴۶۳ میلیون (۸٫۸٪)[۱۰] |
| مرگها | ۴٫۲ میلیون (۲۰۱۹)[۱۰] |
| طبقهبندی و منابع بیرونی | |
| پیشنت پلاس | دیابت شیرین |
هورمون انسولین و گلوکاگون تنظیم کنندگان قند خون میباشند، نقش گلوکاگون بالا بردن قند خون و نقش انسولین پایین آوردن قند خون توسط سازوکارهای مختلف است.
در دیابت، سرعت و توانایی بدن در استفاده و سوخت و ساز کامل گلوکز کاهش مییابد از اینرو میزان قند خون افزایش یافته که بهآن هیپرگلیسمی میگویند. وقتی این افزایش قند در دراز مدت در بدن وجود داشته باشد، سبب تخریب رگهای بسیار ریز در بدن میشود که میتواند اعضای مختلف بدن همچون کلیه، چشم و اعصاب را درگیر کند. همچنین دیابت با افزایش ریسک بیماریهای قلبی عروقی ارتباط مستقیمی دارد؛ لذا غربالگری و تشخیص زودرس این بیماری در افراد دارای بیماریهای زمینه ای میتواند در پیشگیری از این عوارض مؤثر باشد. تشخیص و همچنین غربالگری دیابت با انجام آزمایش قند خون میسر است.
طبق آمار بهداشت جهانی شیوع دیابت در بزرگسالان جهان ۸/۸٪ است، که از این تعداد حدود ۹۰٪ آن دیابت نوع ۲ میباشد؛ همچنین نرخ شیوع جنسیتی آن بهطور متوسط در زنان و مردان یکسان است.
| مشخصات | دیابت نوع ۱ | دیابت نوع ۲ |
|---|---|---|
| بروز | ناگهانی | تدریجی |
| سن بروز | بیشتر در کودکان | بیشتر در بزرگسالان |
| وضع بدن | لاغر یا طبیعی[۱۲] | معمولاً چاق |
| کتواسیدوز دیابتی | شایع | نادر |
| اتوآنتیبادی | معمولاً وجود دارد | ندارد |
| انسولین درونساز | کم یا هیچ | طبیعی، کاهشیافته یا افزایش یافته |
| مطابقت ژنتیکی در دوقلوهای تکتخمی |
۵۰٪ | ۹۰٪ |
| شیوع | ~۱۰٪ | ~۹۰٪ |
بیماری دیابت انواع مختلفی دارد که معمولاً در هنگام تشخیص متمایز میشوند؛ بنابراین تعیین نوع دیابت وابسته به شرایطی است که بیماری از خود نشان میدهد. خیلی از بیماران به راحتی در یکی از دستههای مشخص دیابت جای نمیگیرند، مثلاً فردی که دچار دیابت بارداری شده ممکن است بعد از پایان بارداری کماکان مبتلا به دیابت باقی بماند و لذا نوع دیابتش به نوع ۲ تغییر داده شود؛ بنابراین برای پزشک متخصص نوع بیماری دیابت فرد نسبت به درک علت و سبب بیماری او و درمان مؤثر آن اهمیت بسیار کمتری دارد.[۲] تقسیمبندی قدیم دیابت به دو نوع وابسته به انسولین و غیر وابسته به انسولین که توسط NDDG[پانویس ۱] در ۱۹۷۹ معرفی شد و در دهههای ۸۰ و ۹۰ بهطور گسترده به کار رفت مشکلاتی در درمان به وجود آورده بود که در نتیجه منجر به ارائه تقسیمبندی جدید انواع دیابت توسط سازمان بهداشت جهانی در سال ۱۹۹۷ شد؛ تقسیمبندی دیابت به انواع: دیابت نوع ۱، نوع ۲، سایر انواع و دیابت حاملگی انجام گرفت؛ این تقسیمبندی با وجودی که هنوز مشکلاتی دارد ولی همچنان پذیرفتنی است و مورد استفاده قرار میگیرد.[۱۳][۱۴]


در دیابت نوع ۲ که ۹۰–۹۵٪ از بیماران دیابتی را شامل میشود،[۱۹] بدن نسبت به عملکرد انسولین دچار مقاومت میشود. این بیماران حداقل در ابتدای بیماری نقص انسولین نسبی (و نه مطلق) دارند، به این معنی که بدن فرد مبتلا انسولین تولید میکند و حتی ممکن است غلظت انسولین در خون از مقدار معمول آن نیز بیشتر باشد اما گیرندههای یاختهای فرد نسبت به انسولین مقاوم شده و در حقیقت نمیگذارند انسولین وارد سلولها شده و اعمال طبیعی خود را انجام دهد. این بیماران برای زنده ماندن نیاز به درمان دائم با انسولین خارجی ندارند، اما با پیشرفت بیماری، ممکن است کمبود انسولین نیز ایجاد شود این اتفاق به دلیل تخریب تدریجی سلولهای انسولین ساز صورت میگیرد.[۲۰] علل متعددی برای این وضعیت وجود دارد، مکانیزمهای جزئی بروز این وضعیت شناخته نشده است ولی مشخص است که تخریب اتوایمیون نقشی در بروز این بیماری ندارد.[۱۴][۲][۱۵]
دیابت نوع دوم در افراد چاق بیشتر دیده میشود و چاقی خود درجاتی از مقاومت به انسولین ایجاد میکند. بهطور معمول درصد شیوع این بیماری در زنان و مردان برابر است. در این نوع از دیابت کتواسیدوز به ندرت خود بهخود ایجاد نمیشود بلکه در پی یک استرس همچون بروز یک بیماری یا عفونت شکل میگیرد. این نوع از دیابت معمولاً سالها تشخیص داده نشده باقی میماند چرا که هایپرگلایسمی (افزایش قند خون) به تدریج ایجاد میشود و در اوایل در حدی نیست که علائم کلاسیک دیابت را نشان دهد. با این حال این بیماران در معرض عوارض ماکروواسکولار و میکروواسکولار دیابت هستند.[۲۱] مقاومت به انسولین ممکن است با کاهش وزن و درمان دارویی کمتر شود ولی به ندرت به حد طبیعی بازمیگردد.[۱۴] با اینکه اخیراً افزایش شیوع این نوع در کودکان و نوجوانان و سنین پایین دیده شده[۲۲] ولی در بیشتر موارد ریسک بروز این نوع با افزایش سن، چاقی و نبود یا کمبود فعالیت بدنی بیشتر شده و بیشتر در زنان با سابقه قبلی دیابت بارداری و افراد دارای فشار خون بالا یا اختلال چربی خون دیده میشود. نوع دو زمینه ژنتیکی قویتری نسبت به نوع یک دارد، با این حال ژنتیک دیابت نوع دو پیچیده است و هنوز به خوبی تعریف نشده است.[۱۴][۲]دیابت نوع ۲ ممکن است با داروهایی مانند حساس کننده انسولین، تزریق انسولین یا بدون انسولین کنترل و در موارد کمی درمان شود.[۲۳]
عوامل بسیاری در بروز این بیماری دخیل هستند که برخی از آنها مانند اضافه وزن، کمتحرکی، فشار خون و میزان چربی خون تقریباً به دست خود شخص قابل کنترل است. اما موارد دیگری نیز ظاهراً با این بیماری در ارتباط هستند. به عنوان مثال اگر از خانواده شما شخصی به این بیماری مبتلا شود، نشان دهنده این است که ریسک ابتلای شما به این بیماری نیز وجود دارد (که البته این مسئله نشانه تأثیر ژنتیک در این بیماری است) امروزه برخی تحقیقات مشخص کردهاند گسترش این بیماری در نژادهای خاصی مانند سیاه پوستان، اسپانیاییها و سرخپوستان آمریکایی نیز بیشتر است که نشان از تأثیر نژاد در ابتلا به این بیماری دارد. از طرف دیگر با بالا رفتن سن خطر ابتلا به این بیماری بیشتر میشود. در زنان نیز ابتلا به دیابت بین افرادی که دچار سندرم تخمدان پلی کیستیک (PCOS) هستند بیشتر است.[۲۴]
هر نوع افزایش گلوکز خون در طی بارداری که به حد بالا ۵–۱۰٪ جمعیت برسد دیابت بارداری خوانده میشود.[۲۵] مشخص شده است که بارداری خود میتواند یکی از عوامل ایجادکننده دیابت باشد. این اثر با افزایش مقاومت بدن به انسولین و افزایش انسولین برای جبران این مشکل ایجاد میشود. حاملگی میتواند حتی نواقص خفیف ترشح انسولین را آشکار کند، این منجر به ایجاد عدم تحمل به گلوکز و دیابت بارداری میشود.[۲۶] از طرفی بعضی از افراد که از قبل دچار اختلال خفیف قند خون هستند با آزمایشهای غربالگری در طی بارداری تحت این گروه طبقهبندی میشوند.[۲۵] دیابت بارداری ۳–۸٪ از بارداریها را درگیر میکند و همچنین یکی از عوامل خطر برای نتایج بد بارداری است. همچنین این وضعیت مستقلاً میتواند باعث ایجاد دیابت نوع ۲ شود. تحقیقات نشان دادهاند که ۵۰٪ از این زنان طی ۲۰–۳۰ سال بعد دچار دیابت خواهند شد.[۲۶] در سالهای اخیر افزایش میزان ابتلا به دیابت بارداری مشاهده شده است. فاکتورهای ایجادکننده متعددی برای این افزایش مطرح شدهاند. شامل شیوع بالای چاقی در جوانان، بهبود بقای کودکان مؤنثی که وزن تولدشان در دو انتهای طیف وزن طبیعی تولد است. در بزرگسالی این کودکان دچار اختلال در عملکرد انسولین یا توانایی ترشح انسولین هستند که میتواند آنها را مستعد ابتلا به دیابت بارداری کند.[۲۵] دیابت بارداری میتواند منجر به عوارض جدی و گسترده برای مادر و نوزاد شود. این عوارض را میتوان با تشخیص و درمان مناسب کاهش داد، زنان دارای ریسک بالای ابتلا با آزمون ۷۵ گرمی تحمل گلوکز(OGTT) در اولین ویزیت بعد از بارداری آزمایش میشوند و آزمایش مجددی نیز در ۲۴ تا ۲۸ هفتگی بارداری انجام میشود. درمان دیابت بارداری در ابتدا با رژیم غذایی و فعالیت بدنی است و در صورت عدم پاسخ برای کنترل قند از درمان با انسولین استفاده میشود. این زنان پس از اتمام بارداری هم بهطور منظم مورد آزمایش قرار میگیرند.[۲۷]
انواع تکژنی دیابت گروه ناهمگونی (هتروژن) از دیابتیها را تشکیل میدهند که توسط یک جهش ژنتیکی ایجاد میشوند و با اختلال ترشح انسولین مشخص میشوند. تخمین زده میشود که ۵٪ از تمام انواع دیابت ناشی از این جهشها است، با این حال تشخیص دقیق اهمیت زیادی در درمان، پروگنوزی و ریسک در افراد خانواده دارد.[۲۸] شایعترین نوع معمولاً با بروز افزایش قند در سنین پایین (زیر ۲۵ سال) مشخص میشود که دیابت بارز شده در بلوغ جوانان (MODY)[پانویس ۵] نامیده میشوند. توارث این نوع اتوزومال مغلوب است، اختلالات در شش محل ژنی تاکنون برای این بیماری شناخته شده که شایعترین آن (۵۰–۷۰٪ موارد[۲۸]) روی کروموزم ۱۲ در فاکتور رونویسی هپاتیک، معروف به جهش HNF-۱α است.[۱۴] شکل دوم مربوط به جهش ژن گلوکوکیناز روی کروموزوم ۷p است که منجر به تولید مولکول معیوب گلوکوکیناز که عامل تبدیل گلوکز به گلوگز-۶-فسفات و تحریک ترشح انسولین است میشود. به علت این جهش مقادیر بالاتری از گلوکز لازم است تا منجر به ترشح انسولین حد طبیعی شود. فرم نادرتر جهش در سایر فاکتورهای رونویسی ژنی است شامل HNF-۴α، HNF-۱β، IPF-۱ و NeuroD۱ است.[۱۴] آزمایشهای ژنتیکی برای این نوع معمولاً در مواردی که سن بروز دیابت پایین است و علایم غیرمعمول بسته به دیابت نوع یک و دو مشاهده میشود یا سابقه خانوادگی قوی از این نوع وجود دارد توصیه میشود.[۲۸]
جهشهای نقطهای روی دیانای میتوکندریها که بهطور انحصاری از مادر به ارث میرسد[۲۸] این اختلالNIDDM[پانویس ۶] نامیده میشود و با بروز دیابت و ناشنوایی مرتبط است. شایعترین فرم جهش موقعیت ۳۲۴۳ در tRNA ژن لوسین است. ضایعه مشابهی در سندرم ملاس (MELAS)[پانویس ۷] دیده میشود، با این حال دیابت بخشی از این سندرم نیست.[۱۴]
اختلالات ژنتیکی که منجر به ناتوانی تبدیل پروانسولین به انسولین میشوند هم در خانوادههای کمی مشاهده شدهاند. یک صفت به صورت اتوزومال غالب به ارث میرسد. اختلال قند به وجود آمده در این حالت خفیف است.[۱۴]
دیابت شیرین نوزادی گروه ناهمگون دیگری از دیابتیها را تشکیل میدهد که تا ۶ ماهگی بروز پیدا میکند و یکی از هر ۲۰۰هزار تولد زنده را درگیر میکند. این اختلال با جهشهای متعدد که فرایند ارگانوژنز پانکراس، ایجاد سلولهای بتا و ساخت انسولین را مختل میکنند ایجاد میشود. این نوزادان برای سن بارداری کوچک(SGA) هستند و چربی زیرپوستی تحلیل یافته دارند.[۲۸]
اختلالات ژنتیکی عملکرد انسولین شامل موارد نامعمولی از دیابت هستند. اختلال متابولیک ناشی از این جهشها میتواند از هایپرانسولینمی و هایپرگلایسمی خفیف تا دیابت شدید را شامل شود. بعضی از افراد دچار این نواقص ممکن است آکانتوز نیگرانس داشته باشند. زنان ممکن است صفات بدنی مردانه را نشان دهند و تخمدانهای بزرگشده کیستی داشته باشند. در گذشته این سندرم یک نوع مقاومت به انسولین شمرده میشد. لپرچانیسم[پانویس ۸] و رابسونمندلهال[پانویس ۹] دو سندرم در کودکان هستند که جهشهایی در گیرندههای انسولین و در نتیجه مقاومت شدید به انسولین دارند.[۱۴]
دیابت یکی از عوارض دیررس پانکراتیت مزمن است. تفاوتی که در این نوع دیابت وجود دارد تخریب کل غدد درونریز پانکراس است و لذا ترشح گلوکاگون هم کاهش مییابد، در نتیجه در این بیماران دیابتی احتمال بروز هایپوگلایسمی (افت قند خون) در پی درمان بیشتر میشود.[۲۹] غیر از پانکراتیت دیابت میتواند عارضه هر نوع صدمه وارد شده به پانکراس شامل عفونتها، جراحی برداشتن پانکراس و سرطان پانکراس نیز باشد.[۱۴]
چندین هورمون با عملکرد انسولین میتوانند مقابله کنند که ترشح بیش از حد هر یک از آنها میتواند منجر به دیابت شود. معمولاً این وضعیت در افرادی دیده میشود که از قبل به علت نواقص ترشح انسولین مستعد دیابت باشند.[۱۴] افزایش هورمون رشد و کورتیزول از اختلالات شایع هورمونی منجر به دیابت هستند که افزایش عوارض و مرگ و میر قلبیعروقی در این بیماریها را به دیابت ناشی این اختلالات هورمونی نسبت دادهاند. تخمین زده شده که در ۱۶–۵۶٪ از بیماران آگرومگالی دیابت وجود دارد و در کوشینگ شیوع دیابت به ۲۰–۵۰٪ میرسد.[۳۰]
تخریب برگشتناپذیر سلولهای بتا در مواردی نادری در پی مصرف واکور (نوعی سم ضد موش) یا پنتامیدین وریدی ممکن است اتفاق بیفتد. برخی داروها هم میتوانند عملکرد انسولین را مختل کنند. به عنوان مثال نیکوتینیک اسید و گلوکوکورتیکوئیدها از این دسته هستند. بیمارانی که اینترفرون آلفا میگیرند هم در مواردی دچار آنتیبادیهای ضد جزایر پانکراس یا نقص شدید انسولین شدهاند.[۱۴] برخی از داروهای پر کاربرد و نسبتاً بیخطر هم با افزایش ریسک بروز دیابت ارتباط دارند، شامل داروهای ضدفشار خون تیازیدی، استاتینها و بتابلاکرها.[۳۱] در مورد استاتینها مطالعات نشان میدهد که این افزایش ریسک بسیار اندک است و در حال حاضر این افزایش ریسک توجیهکننده قطع یا کاهش مصرف استاتینها نیست.[۳۲]
آخرین تقسیمبندی رسمی دیابت توسط انجمن دیابت آمریکا در ۱۹۹۷ بود و با وجود مشکلاتی که دارد هنوز توسط مراجع اصلی، مورد تأکید و استفاده است[۳۳] با این وجود مدتهای مدیدی است که مشخص شده دیابت یک بیماری هتروژن است و شاید نیاز به تقسیمبندی جدیدی باشد. در ذیل به چند دستهبندی پیشنهادی اشاره میگردد:
دیابت خودایمن نهفته بزرگسالان (Latent Autoimmune Diabetes in Adults LADA) که آن را زیرگروهی از نوع یک میدانند که خصوصیاتی از دیابت نوع دو را هم دارد و از این رو که در بین دو نوع یک و دو قرار دارد آن را یک و نیم گفتهاند.[۳۴] اینان با سن کمتر از ۵۰، لاغرتر بوده، سابقه شخصی یا خانوادگی بیماریهای خودایمن داشته و با احتمال بالا در عرض ۵ سال پس از شروع بیماری، نیازمند انسولین خواهند گشت.[۳۵]
شواهد اپیدمیولوژیکی و علمی نشانگر وجود ارتباط پاتوفیزیولوژی مشترک بین دیابت نوع 2 (T2DM) و بیماری آلزایمر (AD) میباشد. تا آنجا که این فرضیه مطرح شده است که AD ممکن است "دیابت نوع ۳" باشد. دانشمندان در پی تحقیقات خود دریافتند که مقاومت به انسولین که شاه علامت مکانیزم دیابت است، در مغز هم رخ میدهد. این نکته از آنجا مهم است که برخلاف اعضای وابسته به انسولین یعنی عضله، کبد و بافت چربی، مغز جزو ارگانهای غیر وابسته به انسولین است و جهت ورود گلوکز به درون سلولهای عصبی نیازی به وجود انسولین نمیباشد و در ادامه متوجه شدند که این مقاومت با بروز بیماری الزایمر همراه است.[۳۶] مطالعه دیگری نشان داد که آلزایمر میتواند بدون بالا رفتن قند خون (هیپرگلایسمی) در مغز بروز کند.[۳۷]
علاقهمندی رو به رشدی در تشخیص نقش ژنهای انسولین و فاکتور رشد مشابه انسولین (IGF) و گیرندههای مرتبط با آن (T2DM) در بروز اختلالات شناختی، آلزایمر و ضایعات اسکلتی عصبی ناشی از آلزایمر و ضایعات Aβ در مغز وجود دارد. این ارتباط نشان میدهد که انسولین و مکانیسم سیگنالینگ انسولین برای بقای نورونها بسیار مهم هستند و مطالعات نشان داد که کاهش رشد مغز و افزایش فسفوریلاسیون tau در موشهای دارای نقص در گیرنده انسولین ۲ و گیرنده انسولین عصبی وجود دارد. از سوی دیگر، مطالعات مختلف نشان دادهاند که لیگاندهای قابل استخراج آمیلوئید بتا (ADDL) هم ممکن است مسئول بروز این پدیده باشد. ADDL الیگومرهایی مشابه در مورفولوژی و سایز به پریونهای مرتبط با بیماریهای نورودژنراتیو هستند. ADDLها ممکن است باعث کاهش سطح انسولین و مقاومت به انسولین در مغز بیماران آلزایمری شوند. نتیجهگیری میشود که اصطلاح "دیابت نوع ۳" دقیقاً نشان دهنده این واقعیت است که بیماری آلزایمر نوعی دیابت است که به صورت انتخابی مغز را درگیر میکند و دارای ویژگیهای مولکولی و بیوشیمیایی است که با دیابت نوع ۱ و نوع ۲ همپوشانی دارد[۳۸].
در این تقسیمبندی دیابت به جای دو نوع یک و دو در تقسیمبندی انجمن دیابت آمریکا به پنج خوشه (Cluster) به عنوان زیرگروههای دیابت دستهبندی شدهاند. هدف این است که بتوان برای هر خوشه درمان مناسب را در زمان مناسب شروع کرد تا به نتایج بهتری نایل شویم. در ۲ مارس ۲۰۱۸ گروهی از پژوهشگران در سوئد و فنلاند اعلام کردند که بر اساس تصویر پیچیدهتری که آنها از دیابت کشف کردهاند، دورهٔ جدیدی در تجویز داروها برای دیابت آغاز شده است. این دانشمندان میگویند بیماری دیابت دارای پنج نوع مختلف است که درمان متناسب برای هر نوع میتواند جداگانه تهیه و تجویز شود. آنها میگویند این نتیجهگیری آیندهٔ مراقبت از دیابت را دگرگون خواهد کرد اما تغییرات در درمان سریعاً صورت نخواهد گرفت. این مطالعه توسط مرکز دیابت دانشگاه لوند در سوئد و مؤسسهٔ پزشکی مولکولی فنلاند بر روی ۱۴٫۷۵۵ بیمار همراه با بررسی دقیق خون آنها انجام شده است. نتایج منتشر شده در دیابت و اندوکرینولوژی لنست نشان میدهند که بیماران میتوانند به پنج گروه متمایز تقسیم شوند:[۳۹]
افراد مبتلا به PCOS اغلب مشکلاتی در متابولیسم دارند که میتواند منجر به مقاومت به انسولین و نوع ۲ این بیماری شود.[۴۰]

در مراحل ابتدایی ممکن است دیابت بدون علامت باشد. بسیاری از بیماران بهطور اتفاقی در یک آزمایش یا در حین غربالگری شناسایی میشوند. با بالاتر رفتن قند خون، علائم دیابت آشکارتر میشوند. پرادراری، پرنوشی، پرخوری، کاهش وزن با وجود اشتهای زیاد، خستگی و تاری دید از علایم اولیه شایع دیابت است. بسیاری از بیماران در هنگام تشخیص بیماری چندین سال دیابت داشتهاند و حتی دچار عوارض دیابت شدهاند. در کودکان دچار دیابت نوع یک علایم معمولاً ناگهانی بارز میشوند، این افراد معمولاً قبلاً سالم بوده و چاق نبودهاند. در بزرگسالان این علایم معمولاً تدریجیتر بارز میشوند. عارضه کتواسیدوز میتواند به عنوان علامت شروعکننده بیماری هم در دیابت نوع یک بارز شود.[۴۱][۴۲] در دیابت نوع دو معمولاً فرد تا سالها بدون علامت است. علایم معمولاً خفیف هستند و بهطور تدریجی بدتر میشوند. در نهایت فرد دچار خستگی مفرط و تاری دید شده و ممکن است دچار دهیدراتاسیون شود. در این بیماران عارضه کتواسیدوز به علت تولید انسولین اندک کمتر دیده میشود. با این حال قند خون میتواند به مقادیر بسیار بالایی افزایش یابد و فرد دچار عارضه شوک هایپراوسمولار شود.[۴۳][۴۲]
نتیجه یک مطالعه نشان میدهد که استرس و افسردگی، احتمال سکته مغزی و مرگ ناشی از بیماریهای قلبی عروقی را در بیماران مبتلا به دیابت بیش از دو برابر افزایش میدهد.[۴۴]

عوارض دیابت بهطور عمده به دو دسته تقسیم میشود:

شامل رتینوپاتی (نابینایی)، نفروپاتی (آسیبهای گلومرول و دفع آلبومین) و نوروپاتی (کاهش یا از دست دادن حس درد) است. نفروپاتی دیابتی و بیماریهای کلیه: بیماریهای کلیه از یافتههای شایع در دیابتیها است. حدود نیمی از بیماران دیابتی در طول عمر خود علایم صدمه کلیوی را نشان میدهند. بیماری کلیه عارضه جدی است که میتواند منجر به کاهش طول و کیفیت عمر شود. نفروپاتی دیابتی شایعترین عارضه کلیوی دیابت است. نفروپاتی دیابتی به افزایش پیشرونده دفع پروتئین از ادرار (پروتئینوری) گفته میشود که در بیماران مزمن دیابتی دیده شده و منجر به کاهش عملکرد کلیه و در نهایت نارسایی کلیه میشود. عوامل خطر نفروپاتی دیابتی عبارت است از: طول مدت ابتلا به دیابت، کنترل قند ضعیف، فشار خون بالا، جنسیت مذکر، چاقی و مصرف سیگار. نفروپاتی مراحلی دارد که برای غربالگری، تشخیص و تعیین پروگنوز بیماری کاربرد دارد. در ابتدا بیماران دیابتی دفع طبیعی آلبومین دارند. در مراحل اولیه بروز نفروپاتی دفع پروتئین آلبومین در مقادیر اندک (میکروآلبومینوری) از ادرار ایجاد میشود. میزان دفع به تدریج افزایش مییابد تا در طی پیشرفت نفروپاتی به دفع واضح پروتئین از ادرار[پانویس ۱۰] منجر شود. عبور از هر یک از این مراحل حدود پنج سال به طول میانجامد. در اواخر این روند سرعت افت عملکرد کلیه افزایش مییابد و لذا نارسایی کلیه در مراحل آخر بیماری آشکار میشود.[۵۰][۵][۲]
علاوه بر نفروپاتی دیابتی، این بیماران ممکن است سایر بیماریهای کلیه همچون نفروپاتی ناشی از فشار خون و نفروپاتی ایسکمیک را دچار شوند. این بیماریها بهطور مستقل یا همزمان با نفروپاتی دیابتی اتفاق میافتند. بعضی مطالعات مطرح کردهاند که در نیمی از بیماران دیابتی دچار نارسایی کلیوی آلبومینوری وجود ندارد. این مسئله اهمیت توجه به سایر ارزیابیهای عملکرد کلیه علاوه بر آلبومین ادرار را مطرح میکند.[۵۰]
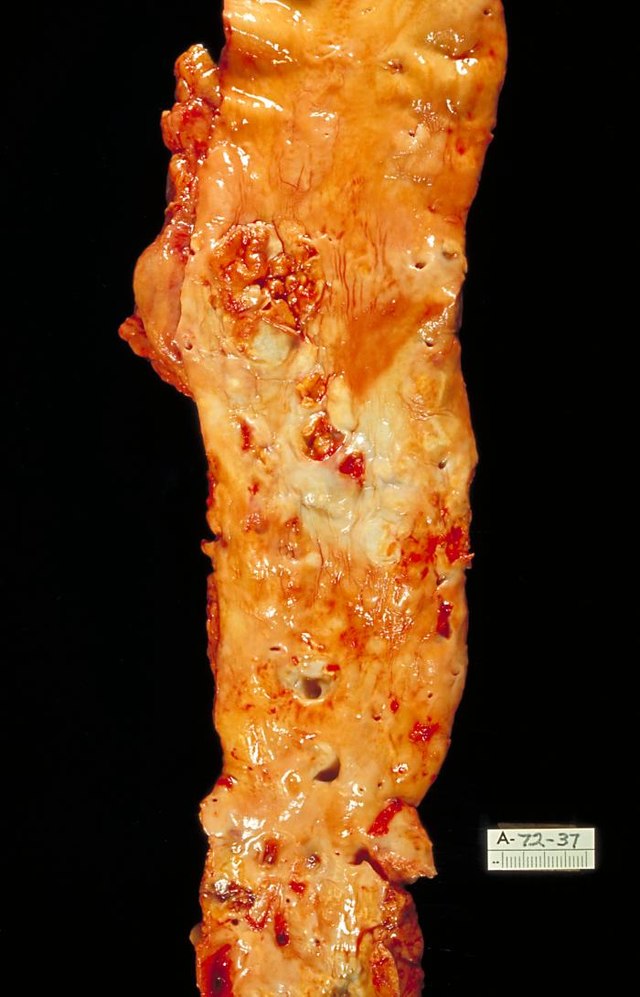
بیماران دیابتی از افزایش قابل توجه ریسک ابتلا به بیماریهای قلبی عروقی آترواسکلروزی رنج میبرند. این بیماریها شامل سکته مغزی، بیماری عروق کرونر و بیماریهای عروق محیطی و بیماری لثه و دندان است. ریسک این بیماریها در هر دو نوع اصلی دیابت و حتی در سنین پایین افزایش یافته است. مشخص شده است که در افراد دیابتی جوان ریسک بروز سکته زودرس بیشتر از افراد سالم است.[۵۴]
ریسک بروز دیابت یک را میتوان با بررسی سابقه خانوادگی این بیماری و توجه به سن بروز و جنسیت اعضا درگیر خانواده تخمین زد. همچنین راههای دیگری هم برای پیشبینی بروز دیابت نوع یک ارائه شده است ولی از آنجا که هنوز راهی برای پیشگیری یا متوقف کردن روند بیماری وجود ندارد استراتژیهای مختلفی که برای تشخیص زودرس دیابت نوع یک وجود دارد ارزش زیادی ندارند.[۵۸]
دیابت نوع دو تشخیص داده نشده یکی از مشکلات رایج در سیستمهای درمانی است. استفاده از آزمایشهای ساده قند میتواند این افراد را که در معرض دچار شدن به عوارض قابل پیشگیری دیابت هستند تشخیص دهد. آزمون غربالگری مورد استفاده برای تشخیص دیابت آزمون قند ناشتای خون و هموگلوبین A1C است. در صورتی که میزان قند ناشتا یا A1C در حد نزدیک به دیابت باشد انجام آزمایش تحمل قند ۷۵ گرمی نیز توصیه میشود. افرادی که در پی این آزمایشها قند بالایی داشته باشند ولی هنوز به میزان تشخیصی دیابت نرسیده باشند به عنوان اختلال تحمل گلوکز طبقهبندی میشوند. مشخص شده که این افراد هم در معرض عوارض ماکروسکولار دیابت به خصوص در زمینه سندرم متابولیک قرار دارند.[۵۸]
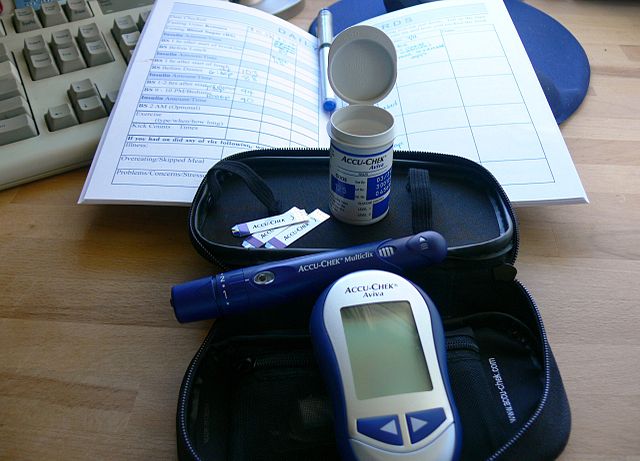
بر اساس آخرین معیارهای انجمن دیابت آمریکا تشخیص دیابت با ثبت یکی از موارد زیر قطعی است:[۵۹]
در بیماران دیابت نوع دو، بیماری دیابت به تدریج و در عرض چندین سال بروز میکند. بیماران قبل از رسیدن به دیابت آشکار و واضح از یک مرحله مقدماتی بدون علامت عبور میکنند. این گروه «پیش دیابتی» (prediabetes) را برخی از منابع تحت عنوان افراد با «خطر افزایش یافته دیابت»(increased risk of diabetes) نامگذاری مینمایند و WHO یا سازمان بهداشت جهانی آنان را افراد با «هیپرگلیسمی بینابینی»(intermediate hyperglycemia) مینامد.
در این گروه از بیماران، معیارهای مربوط به تشخیص بیماری دیابت، یعنی قند خون ناشتا (fasting plasma glucose FPG) یا هموگلوبین A1C یا مقادیر تست تحمل خوراکی قند (oral glucose tolerance test OGTT) از یک طرف از مقادیر نرمال مربوط بالاتر است و از طرف دیگر به حد لازم برای تشخیص بیماری دیابت شیرین نیز نمیرسد. بر این اساس در هر یک از روشهای سه گانهٔ تشخیص دیابت، ما با گروهی برخورد میکنیم که در بینابین مقادیر نرمال تا مقادیر دیابتی قرار دارند.[۶۰]
نکته مهم انست که افراد این سه گروه فوق لزوماً برهم منطبق نمیباشند، به عبارتی ممکن است فردی قند خون ناشتای وی در حد نرمال باشد ولی با تست تحمل قند، در گروه پیش دیابتی قرار گیرد.
نکته بعدی انست که در میدان عمل بالینی، استفاده از تست تحمل قند، هرچند ابزار دقیقی است، نه برای تشخیص دیابت و نه برای تشخیص پیش دیابتی بهطور معمول توصیه نمیشود و از ان بیشتر برای انجام امور تحقیقاتی و اپیدمیولوژیک استفاده میگردد و معیارهای فعلی به استفاده از قند خون ناشتا یا هموگلوبین A1c به عنوان مناسبترین تست در افراد بدون علامت تأکید دارند.[۶۰]
اما مهمترین موضوع در بیماران پیش دیابتی فرجام آنان و نحوه برخورد با این اختلال است. بیماران دیابت نوع دو قبل از ابتلا به بیماری دیابت باید از مرحله پیش دیابتی عبور نمایند و لذا این یک شانس را به این گروه در معرض خطر میدهد که با برخورد مناسب بتوانند جلوی پیشرفت دیابت را بگیرند. امروزه در خصوص درمان دارویی این بیماران اختلاف نظر وجود دارد. انجمن دیابت آمریکا ADA میگوید اگر فرد پیشدیابتی دارای معیارهای خطر بالا باشد، (شاخص توده بدنیBMI بالای ۳۵، سابقه خانوادگی دیابت در بستگان درجه اول یا خانمی که خود سابقهای از دیابت بارداری دارد)، بهتر است با متفورمین برای جلوگیری از بروز بیماری دیابت درمان شوند. اما اکثر افراد این معیارها را ندارند و برای آنان این نکته مورد توافق همگان میباشد که باید سبک زندگی خود را تغییر دهند. لازم است این افراد برنامهٔ مدونی برای کاهش وزن داشته باشند و همچنین افزایش فعالیت فیزیکی به صورت ورزش منظم حداقل ۵ بار در هفته را پیشه نمایند. این بیماران همچنین باید بهطور سالیانه از نظر ابتلا به بیماری دیابت مورد آزمایش قرار گیرند و در عین حال این افراد علاوه بر دیابت، در خطر بالاتری برای بیماریهای قلبی عروقی نیز قرار دارند و لذا لازمست که از نظر بیماریهای قلبی عروقی مورد غربالگری منظم قرار گیرند.[۶۲]
پایش قند خون به دو روش انجام میگیرد.
در خود پایشی، قند خون توسط خود بیمار و با استفاده از یکی از انواع دستگاههای خانگی اندازهگیری قند خون انجام میگیرد در این روش گلوکز پلاسما اندازهگیری میشود و نمایانگر میزان کنترل قند خون در کوتاه مدت است. ارزیابی کنترل دراز مدت قند خون توسط پزشک انجام میگردد که از طریق درخواست آزمایش هموگلوبین A1C صورت میگیرد و نمایانگر میزان کنترل قند خون در دو تا سه ماه اخیر است. باید توجه داشت که این دو روش مکمل یکدیگرند و هیچیک جای دیگری را نمیگیرد. پزشک با مرور اندازهگیریهای مکرر قند خون توسط بیمار و پاسخ آزمایشگاهی هموگلوبین A1C در خصوص نحوه ادامه درمان و مدیریت دیابت تصمیم میگیرد.[۶۰]

یکی از وظایف بسیار مهم بیمار در کنترل بیماری دیابت، کنترل قند خون توسط خود بیمار با استفاده از دستگاه سنجش قند خون است. این روش به افراد دیابتی خصوصاً بیمارانی که انسولین تزریق میکنند یا بیمارانی که قند خون کنترل شدهای ندارند، کمک میکند که نظارت دقیقتری بر وضعیت خویش اعمال کنند و مسئولیت بیشتری برای اداره امور خود بر عهده گیرند. کنترل قند خون، مزایای فراوانی دارد. برای مثال کنترل قند خون قبل و ۲ ساعت بعد از صرف غذا به بیمار کمک میکند تا میزان تأثیر مصرف غذا بر قند خون را دریابد، پی بردن به این مسئله، بیمار را در انتخاب وعده غذایی مناسب یاری میدهد. همچنین میتوان با کنترل منظم قند خون در زمان فعالیت یا در زمان بیماری، میزان انسولین دریافتی را تنظیم کرد و بالاخره اینکه کنترل منظم قند خون، حس اعتماد بهنفس را در بیمار افزایش میدهد که توانسته از خود بهخوبی مراقبت کند.[۶۳]
آموزش دیابت یا به عبارت کامل تر «آموزش خود مدیریتی دیابت»[۶۴] یک اصطلاح گسترده در تشریح آموزش در مورد بیماری دیابت، پاتوفیزیولوژی، درمان، سازو کار مدیریت بیماری و ایجاد انگیزه برای مدیریت بیماری میباشد.[۶۵]
آموزش دیابت نخستین بار توسط آپولینیر بوشاردات، دیابتولوژیست (متخصص دیابت) برجسته فرانسوی در قرن ۱۹ میلادی در مجله دیابتولوژیا مطرح گردید.[۶۶] مهارتهای خود مدیریتی دیابت، از جمله آزمایش شخصی گلوکز ادرار به عنوان روشی برای پایش وضعیت بیماری، توسط بوشاردات به بیماران آموخته میشد[۶۷] و سازوکار بروز دیابت در افراد و نیز تأثیرات اصلاح سبک زندگی نظیر فعالیت بدنی، توسط وی به دقت بررسی گردید. بوشاردات از نخستین پژوهشگرانی است که به نقش احتمالی لوزالمعده در بروز دیابت اشاره نمود.[۶۸]
از اوایل قرن ۱۹ میلادی و با معرفی مفهومی با عنوان «خود مدیریتی» در ادبیات پزشکی مرتبط با بیماریهای مزمن نظیر دیابت، مطالعات گستردهای در زمینه توانمندسازی بیماران دیابتی برای کنترل شخصی دیابت صورت گرفت.[۶۹] ایفای نقش «مدرس دیابت» در ابتدا به عهده پزشکان معالج گذاشته شد و پزشکان یا گذشت زمان، تفهیم ضرورتهای مدیریت بیماری به بیماران را سرلوحه مراقبتهای تخصصی خود قرار دادند.[۷۰]
با این حال، با گذشت زمان و مشاهده موانع متعددی که بر سر راه آموزش دیابت به بیماران وجود داشت، از جمله مشغله زیاد پزشکان، عدم توجه کافی به نیازهای بیمار و عدم باور به این اصل، سبب شد تا این وظیفه به سایر پرسنل بهداشتی نظیر پرستاران منتقل شود.[۷۱]
انواع متعددی از این دستگاهها در ایران وجود دارد. علاوه بر انواع خارجی، نوع داخلی ان نیز تولید شده است. این دستگاهها دارای دو بخش الکترونیکی و نوار اندازهگیری قند خون هستند. نوارها یک بار مصرف و تنها در دستگاه مورد نظر قابل استفاده است در صورت عدم تولید هر کدام از این بخشها توسط شرکت سازنده، دستگاهی که در اختیار بیمار است غیرقابل استفاده میشود؛[۷۲] از طرف دیگر انواع تقلبی و تاریخ مصرف گذشته نوارهای دستگاه سنجش قند در بازار ایران موجود است لذا بهترین گزینه برای انتخاب نوع دستگاه، مراجعه به لیست دستگاههای سنجش قند خون مورد تأیید وزارت بهداشت است. وزارت بهداشت دستگاههای مجوزدار و مورد تأیید این وزارتخانه را به همراه نوع گواهیهای معتبر آنها اعلام مینماید.[۷۳] در هر صورت با توجه به تعداد زیاد پایشگرهای گلوکز در دسترس، حضور یک آموزش دهنده مجرب دیابت جهت کمک به بیمار برای انتخاب نوع پایشگر مناسب بیمار و یادگیری طرز صحیح استفاده از ان دستگاه، الزامی است.
برای پیشگیری از تشکیل زخمهای دیابتی راههای مختلفی وجود دارد که عبارتند از:
پرهیز از سیگار، تحت کنترل داشتن قند و فشار خون و کلسترول، ورزش برای تحریک جریان خون، تمیز نگه داشتن پاها، بررسی کردن هر روز پاها به منظور یافتن خراش و ترک خوردگی پوست، خشک کردن پاها بعد از حمام.
کنترل میزان قند خون از مهمترین موضوعها در برخورد با بیماری دیابت است. به تازگی محققان دانشگاه لیدز آمریکا با استفاده از فناوری لیزر موفق به تولید یک دستگاه غیرتهاجمی شدهاند که قندخون دیابتی را کنترل میکند. این سیستم GlucoSense نام دارد و بدون هیچ سوزن یا جراحی، قندخون را بهطور مداوم اندازهگیری میکند. در این روش، بیمار انگشت خود را روی حسگر شیشهای کوچکی قرار میدهد. در این هنگام، یک پرتو لیزر کم توان به انگشت تابیده میشود. بخشی از این پرتو توسط گلوکز خون جذب و باقیمانده به حسگر شیشهای بازتاب میشود.[۷۴]
ورزش به دیابتیها کمک میکند که از شر حملههای قلبی و نابینایی و آسیبهای عصبی در امان باشند. وقتی که غذا میخورید سطح قند خونتان افزایش مییابد. هر چه بیشتر سطح خون افزایش یابد قند بیشتری به یاختهها میچسبد. وقتی که قند به یاخته بچسبد دیگر نمیتواند از آن جدا شود و تبدیل به مادهای زیانآور به نام سوربیتول میشود که این ماده میتواند باعث نابینایی و ناشنوایی و آسیبهای مغزی و قلبی و نشانگان پاهای سوزان و … گردد.
وقتی که قند وارد بدن شما میشود فقط میتواند در یاختههای کبد و ماهیچه ذخیره گردد. اگر یاختههای کبد و ماهیچه از کربوهیدرات اشباع باشند، قندها دیگر جایی برای رفتن ندارند. اگر ذخیره یاختههای ماهیچه در پی ورزش کردن مصرف گردد پس از صرف غذا قندها به وسیله ماهیچه جذب میشوند و مقدار آنها در خون افزایش نمییابد؛ بنابراین اگر با یک برنامه ورزشی منظم بتوانیم ذخیره قند ماهیچهها را کاهش دهیم مسلماً میتوانیم شاهد بهبود همهجانبه عوارض بیماری دیابت باشیم.[۷۵]

زخمهای دیابتی، جراحتهایی در پوست، چشم، اعضای موکوسی یا یک تغییر ماکروسکوپی در اپیتلیوم نرمال افراد دیابتی تیپ ۱ و ۲ میباشد. بیش از ۷۵ ٪ افراد دیابتی، مبتلا به زخمهای دیابتی هستند که در آمریکا بیش از ۸۰ ٪ آنها منجر به قطع عضو میشوند که در صورت مراجعه به خوبی درمان میشدند. زخمها در هنگام بروز، مستعد عفونت هستند (اگرچه عفونت به ندرت در اتیولوژی زخمهای دیابتی دخالت دارد).[۷۶] این جراحتها معمولاً به دلیل زخمهای اولیه، التهاب، عفونت یا شرایط دارویی ایجاد میشوند که سلامتی را بهخطر میاندازند. بهطور کلی افرادی با سابقه دیابت بیش از ۱۰ سال، جنس مذکر (مردها)، عوارض قلبیعروقی، عوارض کلیوی، بیشتر از دیگر بیماران دیابتی، در معرض خطر زخم پای دیابتی میباشند. دیگر دلایل ایجاد این زخمها شامل عفونت ثانویه (باکتری، قارچ یا ویروس) و ضعف شدید بیمار میباشند.[۷۷]
علایم شایع در عفونتهای پای دیابتی شامل موارد زیر میباشد
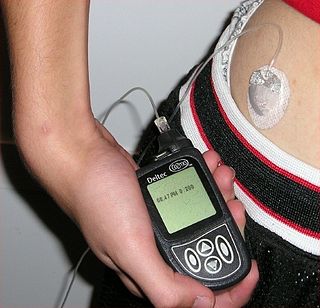
درواقع درمانی قطعی برای دیابت وجود ندارد و تنها میتوان آن را کنترل کرد که در مراحل حاد قرار نگیرد. جایگزینی سلولهای β از دست رفته، نقش بسزایی در تنظیم قند خون و کاهش اختلالات دیابتی دارد. در طی دهههای گذشته استراتژیهای مختلفی برای جایگزینی سلولهای β از دست رفته به کار گرفته شد. پیوند جزایر لانگرهانس پانکراس یکی از این راهکارها میباشد که بهطور موفقیتآمیزی در کلینیک صورت گرفته است. اما در عمل به دلیل کمبود افراد دهنده پیوند و چالش بر سر سرکوب سیستم ایمنی فرد دریافتکننده محدود گشت.
از راهکارهای دیگر، جایگزینی سلولهای β از دست رفته از طریق سلولهای α پانکراسی میباشد (تمایز سلولهای α به β پانکراس). فاکتور رونویسی Arx، یکی از فاکتورهای مهمی است که در حین تشکیل پانکراس باعث تفاوت سرنوشت سلولهای α و β پانکراسی میشود. بیان این فاکتور رونویسی باعث تبدیل سلولهای پیش ساز اندوکراینی پانکراس به سلولهای α میگردد. این فاکتور با سرکوب بیان فاکتور رونویسی Pax4 باعث بیان فاکتورهای زیردست اختصاصی سلولهای α میگردد. عدم بیان Arx و بیان Pax4 باعث ایجاد سلولهای β پانکراسی میشود؛ بنابراین مطالعه بر روی حذف ژن Arx و در نتیجه بیان Pax4 زمینه مطالعاتی محققان را برای جایگزینی سلولهای β فراهم کرد.[۷۸]
با این حال به نظر میرسد که فاکتورهای رونویسی تنها فاکتورهای دخیل در تمایز سلولهای α به β نیستند. در مطالعهای که در این راستا انجام شد از سلولهای بنیادی برای ایجاد سلولهای β تولیدکننده انسولین استفاده شد. اما مشاهدات حاکی از این بود که این سلولها توانایی پاسخ گویی به محرک خارج سلولی گلوکز را ندارند. با وارد کردن این سلولها به بدن موش و بلوغ این سلولها به مدت پنج ماه، این سلولها توانایی بالانس قند خون را نسبت به محرک خارج سلولی گلوکز پیدا میکنند. به نظر میرسد که تغییرات اپی ژنتیکی نقش قابل ملاحظهای در تعیین سرنوشت سلولهای اندوکراینی و بلوغ کامل آنها دارد. بعبارتی فاکتورهای رونویسی و تغییرات اپی ژنتیکی هردو با همکاری هم نقش در تعیین سرنوشت یک سلول و بروز ویژگی اختصاصی برای آن سلول دارند.
متیلاسیون DNA از جمله تغییرات اپی ژنتیکی است که در بقای یک سلول نقش دارد. مطالعات اخیر نشان داده که نقش متیلاسیون در سلولهای α پانکراسی تنها در بقای سلولی خلاصه نمیشود. در این سلولها متیلاسیون DNA باعث حفظ ویژگی اختصاصی سلولهای α و تمایز آنها از سایر سلولهای اندوکراینی میگردد.
Dnmt1 یکی از آنزیمهایی است که در متیلاسیون DNA نقش دارد و محققان به مطالعه همزمان این آنزیم و فاکتور رونویسی Arx برای تمایز سلولهای α به β میپردازند.[۷۹]
حذف فاکتور رونویسی Arx به تنهایی باعث تبدیل ۳۰٪ از سلولهای α به سلولهای مشابه β بعد از ۱۲ هفته میشود. اما سلولهای جدید تولید شده مارکرهای اختصاصی بلوغ سلولهای β را ندارند. در مقابل با حذف Dnmt1، هیچیک از فاکتورهای اولیه اختصاصی سلولهای β بعد از ۱۰ ماه مشاهده نشد. در مرحله بعد، حذف هردو فاکتور Arx و Dnmt1 صورت گرفت. در هفته ۱۲ ام از حذف این دو فاکتور بیش از ۵۰٪ از سلولهای α، توانایی تولید انسولین را پیدا کردند و بیان فاکتورهای اختصاصی مرتبط با بلوغ سلولهای β مشاهده شد. نکته قابل توجه این است که سلولهای β جدید تولید شده از لحاظ خواص فیزیولوژی نیز مشابه سلولهای β اصلی میباشند. در نتیجه این تحقیقات اهمیت دو فاکتور Arx و Dnmt1 در حفظ ویژگی سلولهای α مشخص گردید و نشان داده شد که حذف این دو فاکتور در بروز ویژگیهای اختصاصی سلولهای β دخیل است.[۸۰]
برای زخم دیابت نیز میتوان درمان را در نظر گرفت. درمان زخمهای دیابتی به طرق مختلف انجام میگیرد:
میاندازد. کنترل قند خون چه به صورت تجویز دارویی و چه به صورت غذایی و همچنین تجویز انسولین به صورت کوتاه مدت زخم را بهبود میبخشد و قند اولیه را کنترل میکند.
بسیاری از افراد پس از آغاز درمان و استفاده از دارو حتی از قبل هم چاقتر میشوند و این بدان علت است که فرد دیابتی کنترلی بر روی عادتهای غذایی خود ندارد و حتی داروهایی که برای درمان فرد استفاده میشود نمیتوانند کارای مورد نظر را داشته باشند تا زمانی که عادتهای غذایی درست دنبال شود و به همین علت فرد دچار اضافه وزن و چاقی میشود. لوزالمعده به منظور جلوگیری از افزایش ناگهانی قند خون پس از صرف غذا مقداری انسولین در خون وارد میکند و انسولین با راندن قندها به درون یاختهها از وقوع این امر جلوگیری میکند. اما انسولین و تمام داروهایی که از آن ساخته میشوند باعث میشوند که شما همواره احساس گرسنگی کنید، بنابراین در تجویز انسولین سعی این است که با کمترین میزان مصرف انسولین بتوانیم از بالا رفتن قند خون جلوگیری به عمل بیاوریم.[۸۲][۸۳][۸۴]
بسیاری از افرادی که بعد از سن ۴۰ سالگی دچار دیابت میگردند با رعایت یک رژیم غذایی مشتمل بر مصرف سبزیجات، غلات کامل، حبوبات و ماهی و محدود کردن شدید فراوردههای شیرینیپزی و شکر و محدود کردن دریافت کربوهیدرات میتوانند حال خود را بهبود بخشند. بسیاری از کسانی که دچار دیابت شدهاند انسولین مصرف میکنند آنها توانایی کافی برای پاسخ دادن به انسولین را ندارند و این امر به علت وزن بالا و مصرف زیاد قندهای تصفیه شده از سوی آنهاست. اولین دستور برای برطرف کردن این حالت استفاده از غلات و دانههای کامل به جای فراوردههای شیرینی و نانپزی (آرد سفید) است. این امر با کمک به احساس سیری و خوردن کمتر باعث محدود کردن دریافت مهمترین منبع دریافت چربیها خواهد گردید. طبق نظر پزشکی گیاهی برای کنترل دیابت میتوان از عرقیات گیاهی همچون:۱- شنبلیله ۲- برگ زیتون ۳- ماستیک ۴- مارتیغال ۵- دارچین ۶- فلفل قرمز ۷- برگ گردو ۸- گزنه و… استفاده کرد؛ و موادی مانند نان سبوس دار و سیب و انار و گردو، کدو، بامیه، در درمان دیابت نقش دارند.[۸۵]
برپایه پژوهشهایی که در اروپا انجام گرفته است نشان داده شده که دریافت مقادیر بسیار زیاد پروتئین به کلیههای یک فرد دیابتی آسیب وارد میکند بنابراین دیابتیها باید از مقادیر کمتر گوشت و ماکیان و تخم مرغ استفاده نمایند. همچنین تحقیقات اخیر نشان میدهد که کربوهیدراتهای تصفیه شده میزان نیاز به انسولین را افزایش و چربیهای غیر اشباع تکپیوندی و چندپیوندی موجود در سبزیجات و چربیهای امگا-۳ موجود در روغن ماهی و همچنین استفاده از آرد کامل و دانههای کامل به جای آرد تصفیه شده نیاز به انسولین را کاهش میدهد. سطح بالای قند خون بعد از صرف غذا موجب میشود که قندها به یاختهها چسبیده و تبدیل به مادهای سمی (برای یاختهها) به نام سوربیتول شوند که این ماده به اعصاب و کلیه و رگها و قلب آسیب خواهد رساند.[نیازمند منبع]
نقش ویتامینها در دیابت از دیرباز مورد بحث بوده است[۸۶][۸۷] و تاکنون برای آنها نقش معینی مشخص نشده است. همواره سؤال این بوده که اگر در مواردی همراهی دیابت با اختلالات ویتامینی دیده میشود، ایا این رابطه به صورت رابطه علت و معلولی است یا خیر و اگر فوایدی در مصرف ویتامین دیده میشود، ایا به دلیل آثار آنتیاکسیدان انهاست یا به دلیل اثر مستقیم آنها در دیابت و اینکه ایا این اثر تنها در افراد خاصی ظاهر میگردد یا اینکه در تمام بیماران دیابتی مفید است. بسیاری از بیماران ویتامینها را استفاده مینمایند و گروهی از پزشکان آن را پیشنهاد میدهند و بعضی از بیماران فوایدی نیز برای ان ذکر میکنند ولی این توصیهها هنوز اعتبار قطعی علمی ندارد.[۸۸]
مطالعات نشان داده که کمبود ویتامین دی (D) همراه ازدیاد خطر بروز دیابت است ولی در عین حال مصرف ویتامین دی (D) به صورت کمکی اثری در کاهش بروز دیابت نداشته است.[۸۹] متا آنالیز یکسری از مطالعات نشان داد که قدرت ویتامین د (D) در پیشگیری از دیابت نوع یک وابسته به دوز و مدت مصرف انست[۹۰] لذا مطالعاتی در این خصوص انجام شد. یک مطالعه نشان داد که مصرف روزانه ۲۰۰۰ واحد ویتامین دی (D) در طی اولین سال زندگی در شیرخواران با کاهش خطر بروز دیابت نوع یک همراه است ولی نتوانستند یک رابطه علت و معلولی را اثبات نمایند.[۹۱] در مطالعه دیگری مصرف ۲۰۰۰ واحد در روز ویتامین د3 (D3) با مصرف روزانه ۴۰۰ واحد که دوز معمول ان است مورد مقایسه قرار گرفت[۹۲] ولی در این بررسی کودکانی وارد مطالعه شده بودند که دارای استعداد ژنتیکی بالایی برای دیابت بودند و لذا قابل تعمیم به کودکان عادی نمیباشد. با این وجود بعضی منابع مصرف ویتامین دی (D) را توصیه ضمنی میکنند مثلاً یکی از منابع اندوکرینولوژی (غدد درونریز) مینویسد: «در بعضی مطالعات ثابت شده که ویتامین دی (D) مقاومت به انسولین را کم کرده و در کاهش وزن و کنترل اشتها نیز مفید است» هر چند که منابع این استدلال خود را ذکر نکرده است.[۹۳]
ویتامین ب3 (B3) یا نیکوتین امید در یک مطالعه اروپایی به نام «آزمایش اروپایی مداخله در دیابت بتوسط نیکوتینامید»(European Nicotinamide Diabetes Intervention Trial ENDIT) مورد آزمایش قرار گرفت و هیچگونه اثر مفیدی از خود در دیابت نشان نداد.[۹۴]
رابطه دیابت و ویتامین آ (A) مدت مدیدی مورد مجادله بوده است. اولین بار در سالهای ۱۹۲۹ و ۱۹۳۰ دانشمندان متوجه این رابطه شدند[۹۵] و تاکنون بحث در این خصوص ادامه داشته است. اخیراً یک مطالعه نشان داد که سلولهای بتای پانکراس که محل تولید انسولین هستند، دارای گیرندههایی برای یک متابولیت ویتامین آ (A) به نام all-trans retinoic acid ATRA هستند و لذا برای ویتامین آ (A) یک رابطه علی با دیابت فرض شده است[۹۶] هر چند این نظریه نیاز به ارزیابی و تأیید دارد.
در عین حال گاهی در مطالعات سوگیری یا تورش هم دیده شده است؛ مثلاً یکسری از مطالعات فوایدی از آثار ویتامین ایی (E) یا ویتامین سی (C) در دیابت نشان دادهاند و دلیل آن را کاهش هموگلوبین A1C ذکر نمودهاند. هموگلوبین A1C ناشی از قنددار شدن یا گلیکاسیون (glycation) هموگلوبین است و هر چه قند خون بالاتر باشد، میزان هموگلوبین A1C نیز بالاتر میرود و بر عکس هر چه قند خون بهتر کنترل گردد، میزان هموگلوبین A1C پایینتر است به همین علت یکی از مهمترین آزمایشها در اثبات کنترل مناسب دیابت، میزان هموگلوبین A1C است. ویتامین ایی (E) یا ویتامین سی (C) هر دو از طریق واکنش شیمیایی و نه کم کردن قند خون، مانع گلیکاسیون (glycation) هموگلوبین میگردند لذا هر چند بظاهر مصرف آنان موجب کاهش هموگلوبین A1C شده و اینطور نتیجه گرفته شده که این ویتامینها موجب کاهش قند خون شدهاند ولی در حقیقت این امر ناشی از دخالت آنان در یک واکنش شیمیایی است و نه اثر بر قند خون و لذا این ویتامینها اثری واقعی در کاهش قند خون نداشتهاند.[۹۷] گاهی نیز موضوع برعکس است یعنی دیابت روی کاهش ویتامین اثر داشته است؛ مثلاً مصرف دراز مدت متفورمین که یکی از داروهای دیابت است، گاهی موجب کاهش ویتامین ب12 (B12) میگردد.[۹۸]
نکتهای که باید در مطالعات به ان توجه نمود انست که فواید احتمالی مصرف ویتامینها، در افراد دارای کمبود ویتامین مورد نظر دیده شده است و این امر دلالتی بر توصیه به مصرف این ویتامینها در تمامی افراد دیابتی بدون کمبود آنها ندارد و به همین سبب است که معتبرترین مرجع دنیا مینویسد: «هیچ شواهد روشنی برای مفید بودن ویتامینها در دیابت در افرادی که کمبود ویتامینی ندارند، وجود ندارد» و سپس میگوید: «کاربرد روتین ویتامینهایی مثل ایی (E)، سی (C)، دی (D) و آ (A) در دیابت توصیه نمیشود چون هنوز شواهد کافی برای کارایی آنان در دسترس نمیباشد و خطرات احتمالی مصرف دراز مدت این فراوردهها نیز نامعلوم است.»[۹۹]

شیرینکنندهها به صورت ذیل دستهبندی میشوند:[۱۰۰]
شک و تردید در مورد شیرینکنندههای غیر مغذی همچنان در بین صاحب نظران ادامه دارد. گاردنر نویسنده اول بیانیه مشترک میگوید «ما فقط روی همین شش مورد تأیید شده نظر دادیم و بقیه را بررسی نکردهایم» و از طرف دیگر یکی از استادان دانشگاه هاروارد در ایمن بودن آنها تردید دارد و میگوید «تاییدیه سازمان غذا و دارو لزوماً به معنای ایمن بودن فراورده نمیباشد و بهتر است به این فراوردهها مثل برچسب نیکوتین نگاه شود یعنی آنکه این فراوردهها مسلماً از شیرینکنندههای مغذی بهترند ولی به عنوان بخشی از رژیم غذایی مناسب نباید در نظر گرفته شوند.»[۱۰۵]
همین شکها باعث شده که در بین معتبرترین کتب طب داخلی تنها هاریسون در یک نیم خط بگوید «کاهش کالری و استفاده از شیرینکنندههای غیر مغذی در کنترل دیابت موثرند.»[۶۰] و کتاب سیسیل[۱۰۶] در این خصوص سکوت اختیار کند و در بین معتبرترین کتب اندوکرینولوژی (غدد درونریز) کتاب اندوکرینولوژی (غدد درونریز) ویلیام[۱۰۷] و کتاب اندوکرینولوژی (غدد درونریز) – بزرگسالان و کودکان -[۱۰۸] نیز در مبحث دیابت خود چیزی از شیرینکنندههای جایگزین بیان نمیکنند که بیانگر همان تردیدها در خصوص توصیه قاطع بر مصرف انانست.
عسل محتوی گلوکز و فروکتوز است شکر سفید که نام علمی ان ساکاروز میباشد نیز ترکیبی از گلوکز و فروکتوز است اما ایندو با هم تفاوتهایی دارند.[۱۰۹][۱۱۰]
| در هر ۱۰۰ گرم | عسل | شکر سفید |
|---|---|---|
| شاخص گلایسمیک | ۵۸ | ۶۰ |
| کالری | ۳۰۰ | ۳۸۷ |
| چربی | ۰ | ۰ |
| پروتیین | ۰٫۳ گرم | ۰ |
| کلسیم | ۶ میلیگرم | ۱ میلیگرم |
| اهن | ۰٫۴ میلیگرم | ۰٫۰۱ میلیگرم |
| ویتامین سی | ۰٫۵ میلیگرم | ۰ |
| ویتامین ب ۲ | ۰٫۰۴ میلیگرم | ۰٫۰۲ میلیگرم |
| ویتامین ب ۳ | ۰٫۱۲ میلیگرم | ۰ |
| ویتامین ب ۵ | ۰٫۰۷ میلیگرم | ۰ |
| ویتامین ب ۶ | ۰٫۰۲۵ میلیگرم | ۰ |
| ویتامین ب ۹ | ۲ میکروگرم | ۰ |
| منیزیوم | ۲ میلیگرم | ۰ |
| فسفر | ۴ میلیگرم | ۰ |
| روی | ۰٫۲۲ میلیگرم | ۰ |
| پتاسیم | ۵۲ میلیگرم | ۰ |
محتوای کربوهیدراتی عسل بسته به تغذیه، ژنتیک و محل زندگی زنبورها فرق میکند در یک مطالعه محتوای کربوهیدراتی عسل به صورت ذیل است:[۱۱۱]
در مطالعه دیگری در المان بدین صورت بوده است:[۱۱۲]
علیرغم اینکه متون قدیمی در مورد فواید غذایی و درمانی عسل نوشتهاند، علوم پزشکی مدرن چندان اعتقادی به ان در درمان دیابت ندارد.[۱۱۳] عسل نوعی کربوهیدرات است درست همانند نان و برنج و سیب زمینی و لذا بسیاری از منابع مصرف ان را در دیابت صلاح نمیدانند یعنی تفاوتی در مصرف عسل و شکر وجود ندارد حتی این احتمال وجود دارد که چون عسل شیرینتر است و در یک قاشق، محتوی کالری بالاتری است، فرد با اشتباه محاسباتی، علیرغم مصرف حجم کمتر، مقدار بیشتری کالری مصرف نماید.[۱۱۴]
اخیراً نگاهها به مصرف عسل در دیابت جلب شده است و علت ان تمایل عمومی به طب گیاهی و اقبال مردمی به درمانهای تکمیلی از یک طرف و مطالعات روی جوندگان بود که فوایدی را نشان دادند. اینکه ایا این فواید در انسانها نیز صدق میگند یا خیر و اینکه ایا این فواید مربوط به محتویات کربوهیدراتی عسل است یا ناشی از سایر موادی است که در عسل وجود دارد و در شکر موجود نمیباشد، نیاز به تحقیقات بیشتری دارد. از جمله مواردی که عنوان شده است اینست که احتمال دارد که فوایدی که دیده شده است به دلیل وجود مواد آنتیاکسیدان در عسل باشد.[۱۱۵]
هر چند در یک سری از مطالعات مزایای متابولیک در مصرف کنترل شده عسل در دیابت نوع یک و دو دیده شده است[۱۱۶][۱۱۷] ولی در کل در مطالعات بالینی انجام شده، هنوز فواید روشنی برای توصیه به مصرف عسل در بیماران دیابتی یافت نشده است و در واقع شواهد علمی در مجموع به ضرر مصرف آزادانه انست. در دو مطالعه یکی در ایران[۱۱۸] و دیگری در عربستان[۱۱۳] نیز مشاهده شد که هر چند عسل فوایدی مثل کاهش وزن یا بهتر کردن چربی کلسترول LDL دارد و دارای شاخص گلایسمیک کمتری است ولی باعث بالا رفتن هموگلوبین A1C شده که بیانگر کنترل بدتر قند است. انجمن دیابت آمریکا ADA نیز برای عسل مزیت خاصی قایل نشده است و آن را در کنار سایر شیرینکنندههای طبیعی قرار داده و میزان مصرف ان باید بر اساس میزان کربوهیدرات مجاز برای هر فرد دیابتی محاسبه گردد.[۱۱۹] در مجموع میتوان گفت اگر فرد دیابتی چاق است یا اضافه وزن دارد یا بنا به دلایل پزشکی دیگری نباید کربوهیدرات مصرف نماید، بهتر است از مصرف عسل خودداری نماید و در مقابل اگر فرد روی وزن مطلوب است و قند وی به خوبی تحت کنترل است و اجازه مصرف کربوهیدرات در حد معینی را دارد، در این صورت میتواند عسل را به جای هر یک از انواع دیگز کربوهیدراتها و در حد مجاز مصرف نماید ولی اینگونه نمیباشد که فرد مختار باشد عسل را بدون ضوابط مصرف کند یا اینکه برداشت نادرستی داشته و عسل را در دیابت مفید بداند و بیشتر از حد مصرف نماید. به عبارت دیگر اگر بیمار عسل دوست دارد و طعم آن را میپسندد، میتواند آن را مصرف نماید مشروط بر آنکه مقدار کربوهیدرات آن را بهدرستی محاسبه نماید و از میزان کربوهیدرات مجاز روزانه خود کم نماید.[۱۱۴]
تحقیقات فراوانی بر روی روشهای غیر دارویی از جمله تأثیر ماساژ بر روی کاهش قند خون صورت گرفته است. این تحقیقات نشان داده که سبکهای مختلف ماساژ میتواند بر روی کاهش قند خون مؤثر باشد.[۱۲۰] حتی ماساژهای تخصصی مانند ماساژ کف پا نیز میتواند بر روی دیابت نوع دو مؤثر باشد.[۱۲۱] این بررسیها نشان داده ماساژ مناطق مختلف از جمله ساق پا و شکم نیز بر کاهش A1C مؤثر بوده است.[۱۲۲] اما باید در نظر داشت که ماساژ باید با دقت و فشار کم برای افراد دیابتی صورت پذیرد.
بنیاد بینالمللی دیابت آماری ارائه کرده است که براساس آن این بیماری خاموش در هر شش ثانیه یک قربانی میگیرد و تعداد مرگهای ناشی از آن بیش از مجموع ایدز، سل و مالاریا است.[۱۲۳] تغییر الگوی زندگی این بیماران و خود مراقبتی میتواند به طول عمر بالای این بیماران کمک کند و این بیماران میتوانند با کنترل قند و استفاده از دارو عمری کاملاً طبیعی داشته باشند.
مطابق برخی تحقیقات مبتلایان به دیابت نوع یک «دیابت کودکی» بهطور متوسط یک دهه از عمرشان کم میشود، نتایج یک تحقیق نشان داده است که مردان مبتلا به دیابت نوع یک بهطور متوسط ۱۱ سال و زنان ۱۳ سال کمتر از افراد غیر مبتلا به دیابت عمر میکنند.
این مطالعه بر روی ۲۵ هزار فرد مبتلا به دیابت نوع یک در سالهای ۲۰۱۰–۲۰۰۸ انجام شده است. محققان دریافتند که طول عمر مردان مبتلا به دیابت نوع یک بهطور متوسط ۶۶ سال است در حالیکه مردان سالم عمر متوسط ۷۷ سال داشتهاند.
این مطالعه نشان داده است که بیشترین عامل تأثیرگذار بر روی این کاهش طول عمر ناشی از تأثیر دیابت بر روی سلامت سیستم قلبی عروقی است که در ۳۶ درصد مردان و ۳۱ درصد زنان مبتلا به دیابت نوع یک وجود دارد.
یکی از دلایل پایین آمدن یک دهه از عمر این بیماران عدم مراقبتهای دایمی و کافیست و مصرف دارو قطعاً نمیتواند به اندازه تغذیه مناسب و به اندازه ورزش در کنترل دیابت مؤثر باشد.
با این حال عقیده راسخ پزشکان و محققان نشان گویاست که با رعایت موارد لازم فرد دیابتی میتواند بیش از ۸۰ سال عمر کند و طول عمری کاملاً طبیعی داشته باشد و ورود داروها و روشهای مراقبتی و کنترلی جدید نقش قبل توجهی در افزایش طول عمر طبیعی این بیماران در چند سال اخیر داشته است.[۱۲۴]


در سال ۲۰۱۷، ۴۲۵ میلیون نفر در سراسر جهان به دیابت مبتلا بودند.[۱۲۵] بالاتر از برآورد ۳۸۲ میلیون نفری سال ۲۰۱۳ و ۱۰۸ میلیون نفری در سال ۱۹۸۰.[۱۲۶]با توجه به تغییر ساختار سنی جمعیت جهانی، شیوع دیابت در بزرگسالان ۸/۸٪ است، که تقریباً دو برابر میزان ۴٫۷٪ در سال ۱۹۸۰ است. نوع ۲ حدود ۹۰٪ موارد را تشکیل میدهد. برخی از دادهها نشان میدهد که در زنان و مردان نرخ شیوع تقریباً برابر است، اما در بسیاری از جمعیتها دیابت نوع دو در مردان شیوع بیشتری دارد، احتمالاً به دلیل تفاوتهای وابسته به جنس در میزان حساسیت به انسولین، اثرات چاقی و چربی شکمی و سایر عوامل مؤثر مانند فشار خون بالا، استعمال دخانیات و مصرف الکل باشد.[۱۲۷] سازمان بهداشت جهانی تخمین میزند که دیابت در سال ۲۰۱۲ منجر به فوت ۱٫۵ میلیون نفر شود و این موضوع را به هشتمین علت اصلی مرگ تبدیل کرد. با این حال، ۲٫۲ میلیون مرگ دیگر در سراسر جهان ناشی از قند خون بالا و افزایش خطر ابتلا به بیماریهای قلبی عروقی و سایر عوارض مرتبط با آن (به عنوان مثال نارسایی کلیه) است، که اغلب منجر به مرگ زودرس میشود و غالباً به عنوان علت اصلی گواهیهای مرگ به جای دیابت ذکر میشوند. به عنوان مثال، در سال ۲۰۱۷، فدراسیون بینالمللی دیابت (IDF) تخمین زد که دیابت منجر به ۴٫۰ میلیون مرگ در سرتاسر جهان شده است، با استفاده از مدلسازی برای تخمین تعداد مرگ و میرهایی که میتوان مستقیم یا غیرمستقیم به دیابت نسبت داد. دیابت در سرتاسر جهان رخ میدهد اما در کشورهای توسعه یافته بیشتر شایع است (خصوصاً نوع ۲).[۱۲۸] با این حال بیشترین افزایش نرخ در کشورهای کم درآمد و متوسط مشاهده شده است که در آن بیش از ۸۰٪ مرگ و میر دراثر دیابت مشاهده میشود. انتظار میرود سریعترین رشد شیوع بیماری در آسیا و آفریقا رخ دهد، جایی که احتمالاً بیشترین افراد مبتلا به دیابت در سال ۲۰۳۰ در آن زندگی خواهند کرد.[۱۲۹] افزایش نرخ در کشورهای در حال توسعه به دنبال روند شهرنشینی و تغییر سبک زندگی است، از جمله سبک زندگی بهطور فزاینده ای بی تحرک، تحرک جسمی کمتر و تحول تغذیه جهانی، با افزایش مصرف غذاهای پرانرژی اما فاقد مواد مغذی (اغلب شامل قند و چربی اشباع زیاد هستند که با نام رژیم سبک غربی شناخته میشوند) هستند. تعداد افراد مبتلا به دیابت ممکن است بین سالهای ۲۰۱۷ و ۲۰۴۵ تا ۴۸٪ افزایش یابد.[۱۳۰]
از هر ۲۰ ایرانی یک نفر به دیابت مبتلاست و نیمی از این تعداد نمیدانند که دیابت دارند. هر ۱۰ ثانیه یک نفر در جهان به دلیل عدم آگاهی از دیابت و روش کنترل آن، جان خود را از دست میدهد. هر ۳۰ ثانیه یک نفر در جهان به علت عدم آگاهی از دیابت و روش کنترل آن، پای خود را از دست میدهد. بر اساس آخرین تحقیقات انجام شده توسط متخصصان ایرانی به رهبری علیرضا استقامتی، از میان جمعیت ۲۵ تا ۷۹ سال ایرانی، ۴٫۵ میلیون نفر به دیابت مبتلا هستند و از هر ۴ فرد دیابتی یک نفر نمیداند که دیابت دارد.[۱۳۱]
میزان ابتلا به بیماری دیابت در جهان با سرعت در حال افزایش است و این میزان در کشورهای در حال توسعه بیش از سایر کشورها است چراکه ساکنان این کشورها به رژیم غذایی مملو از قند و نشاسته روی آوردهاند که سالها است کشورهای توسعه یافته را دچار مشکل کرده است. طبق گزارش انجمن پزشکی آمریکا، فناوری اندازهگیری چربی در بدن نشان میدهد که آسیاییها با شاخص توده بدنی (BMI) مساوی در مقایسه با اروپاییها، چربی انباشته بیشتری در شکم خود دارند و این مسئله، احتمال ابتلا به دیابت را در آنها افزایش میدهد.[۱۳۲][نیازمند منبع پزشکی]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.