Αντισύλληψη
From Wikipedia, the free encyclopedia
Remove ads
Η αντισύλληψη, γνωστός επίσης και ως έλεγχος των γεννήσεων, αναφέρεται σε μεθόδους ή συσκευές που χρησιμοποιούνται για την πρόληψη της εγκυμοσύνης.[1] Ο προγραμματισμός, η χορήγηση και η χρήση αντισύλληψης ονομάζονται οικογενειακός προγραμματισμός του σεξ.[2][3] Το ασφαλές σεξ, όπως η χρήση του προφυλακτικού για άντρες και του γυναικείου προφυλακτικού, μπορεί επίσης να αποτρέψει τη διάδοση των σεξουαλικά μεταδιδόμενων νοσημάτων.[4][5] Mέθοδοι αντισύλληψης χρησιμοποιούνται από την αρχαιότητα, όμως, αποτελεσματικές και ασφαλείς μέθοδοι έγιναν διαθέσιμες μόνο κατά τον 20ο αιώνα.[6] Κάποιοι πολιτισμοί περιορίζουν σκόπιμα την πρόσβαση στην αντισύλληψη, καθώς τη θεωρούν ηθικά και πολιτικά ανεπιθύμητη.[6]
Remove ads
Οι πιο αποτελεσματικές μέθοδοι αντισύλληψης είναι η στείρωση με βασεκτομή στους άντρες και η απολίνωση των σαλπίγγων στις γυναίκες, τα ενδομήτρια σπειράματα (IUDs) και τα αντισυλληπτικά εμφυτεύματα. Ακολουθούνται από τα ορμονικά αντισυλληπτικά τα οποία περιλαμβάνουν από του στόματος χορηγούμενα χάπια, τα έμπλαστρα, τον κολπικό δακτύλιο, και τις ενέσεις. Λιγότερο αποτελεσματικές μέθοδοι περιλαμβάνουν φραγμούς , όπως προφυλακτικά, διαφράγματα και αντισυλληπτικούς σπόγγους, και μεθόδους κατανόησης του έμμηνου κύκλου. Οι πλέον αναποτελεσματικές μέθοδοι περιλαμβάνουν τα σπερματοκτόνα και τη διακεκομμένη συνουσία με απόσυρση του πέους πριν από την εκσπερμάτιση. Η στείρωση, αν και ιδιαίτερα αποτελεσματική, συνήθως δεν είναι αναστρέψιμη. Όλες οι άλλες μέθοδοι είναι αναστρέψιμες σχεδόν αμέσως μετά τη διακοπή τους.[7] Η επείγουσα αντισύλληψη μπορεί να αποτρέψει μια εγκυμοσύνη μέσα σε λίγες μέρες από τη συνουσία. Κάποιοι θεωρούν τη σεξουαλική αποχή αντισύλληψη, όμως η σεξουαλική αγωγή με βάση την αποχή μπορεί να αυξήσει τις εγκυμοσύνες στους εφήβους, αν δεν συνδυαστεί με αντισυλληπτική σεξουαλική αγωγή.[8][9]
Στους εφήβους, υπάρχει μεγαλύτερος κίνδυνος για την έκβαση μιας εγκυμοσύνης. Η ολοκληρωμένη σεξουαλική αγωγή και η δυνατότητα πρόσβασης στην αντισύλληψη μειώνουν τα ποσοστά ανεπιθύμητης εγκυμοσύνης σε αυτή την ομάδα.[10][11] Αν και οι νέοι μπορούν να χρησιμοποιήσουν όλες τις αντισυλληπτικές μεθόδους,[12] οι μακράς δράσης αναστρέψιμες αντισυλληπτικές μέθοδοι, όπως εμφυτεύματα, ενδομήτρια σπειράματα ή κολπικοί δακτύλιοι, είναι ιδιαίτερα αποδοτικές στη μείωση των ποσοστών εφηβικής εγκυμοσύνης.[11] Μετά τον τοκετό, μια γυναίκα που δεν θηλάζει αποκλειστικά μπορεί να μείνει πάλι έγκυος μέσα σε τέσσερεις με έξι εβδομάδες. Κάποιες μέθοδοι αντισύλληψης μπορεί να ξεκινήσουν αμέσως μετά τον τοκετό, ενώ για άλλες απαιτείται μια καθυστέρηση έως και έξι μηνών. Σε όσες θηλάζουν, προτιμώνται οι μέθοδοι αποκλειστικά με προγεσταγόνη, σε σχέση με τα συνδυασμένα από στόματος χορηγούμενα αντισυλληπτικά. Σε όσες έχουν μπει στην εμμηνόπαυση, συστήνεται η αντισύλληψη να συνεχιστεί για έναν χρόνο μετά την τελευταία περίοδο.[12]
Στις αναπτυσσόμενες χώρες, περίπου 222 εκατομμύρια γυναίκες που επιθυμούν να αποφύγουν μια εγκυμοσύνη δεν χρησιμοποιούν κάποια σύγχρονη αντισυλληπτική μέθοδο.[13][14] Η χρήση αντισύλληψης στις αναπτυσσόμενες χώρες έχει μειώσει τον αριθμό των μητρικών θανάτων κατά 40% (περίπου 270.000 θάνατοι αποτράπηκαν μέσα στο 2008) και θα μπορούσε να αποτραπεί ένα 70%, αν ήταν εφικτό να ικανοποιηθεί πλήρως η ζήτηση για αντισύλληψη.[15][16] Επιμηκύνοντας το διάστημα ανάμεσα σε δύο εγκυμοσύνες, η αντισύλληψη μπορεί να βελτιώσει την έκβαση του τοκετού στις ενήλικες γυναίκες και την επιβίωση των παιδιών τους.[15] Στον αναπτυσσόμενο κόσμο, τα εισοδήματα των γυναικών, η περιουσία, το βάρος, και η εκπαίδευση και υγεία των παιδιών τους βελτιώνονται με τη δυνατότητα μεγαλύτερης πρόσβασης σε αντισύλληψη[17] Η αντισύλληψη αυξάνει την οικονομική ανάπτυξη λόγω του μικρότερου αριθμού εξαρτώμενων τέκνων, της συμμετοχής περισσότερων γυναικών στο εργατικό δυναμικό, και της μικρότερης κατανάλωσης περιορισμένων πόρων.[17][18]
Remove ads
Μέθοδοι
Οι μέθοδοι αντισύλληψης περιλαμβάνουν τις μεθόδους φραγμού, ορμονική αντισύλληψη, ενδομήτρια σπειράματα, στείρωση, και συμπεριφορικές μεθόδους. Χρησιμοποιούνται πριν ή κατά τη διάρκεια της συνουσίας ενώ η επείγουσα αντισύλληψη είναι αποτελεσματική για λίγες μέρες μετά τη συνουσία. Η αποτελεσματικότητα εκφράζεται γενικώς ως εκατοστιαίο ποσοστό των γυναικών που μένουν έγκυες μέσα στον πρώτο χρόνο χρήσης μιας δεδομένης μεθόδου[22] και μερικές φορές, ως ποσοστό αποτυχίας της ισόβιας χορήγησης ανάμεσα σε μεθόδους με υψηλή αποτελεσματικότητα, όπως η απολίνωση των σαλπίγγων.[23]
Οι πιο αποτελεσματικές μέθοδοι είναι οι μέθοδοι αντισύλληψης μακράς δράσης που δεν απαιτούν συνεχείς ιατρικές επισκέψεις.[24] Η χειρουργική στείρωση, οι εμφυτεύσιμες ορμόνες και οι ενδομήτριες συσκευές παρουσιάζουν ποσοστό αποτυχίας κατά το πρώτο έτος μικρότερο του 1.[24] Τα ορμονικά αντισυλληπτικά χάπια, τα έμπλαστρα (patch) ή οι κολπικοί δακτύλιοι, καθώς και η αμηνόρροια της γαλουχίας (μέθοδος LAM), εφόσον τηρηθούν πιστά, μπορούν επίσης να έχουν κατά το πρώτο έτος (ή για την μέθοδο LAM, κατά το πρώτο εξάμηνο) ποσοστό αποτυχίας μικρότερο του 1%.[24] Με τυπική χρήση, τα ποσοστά αποτυχίας πρώτου έτους είναι πολύ υψηλά και κινούνται στο εύρος του 3-9%, λόγω εσφαλμένης χρήσης.[24] Άλλες μέθοδοι όπως η ευαισθητοποίηση σε θέματα γονιμότητας, το προφυλακτικό, το διάφραγμα και τα σπερμοκτόνα παρουσιάζουν υψηλότερα ποσοστά αποτυχίας πρώτου έτους, ακόμα και με άψογη χρήση.[24]
Ενώ όλες οι μέθοδοι αντισύλληψης μπορεί να έχουν κάποιες πιθανές αρνητικές επιπτώσεις, η επικινδυνότητα είναι μικρότερη από εκείνη μιας εγκυμοσύνης.[24] Μετά από διακοπή ή αφαίρεση διαφόρων μεθόδων αντισύλληψης, όπως από του στόματος χορηγούμενα αντισυλληπτικά, ενδομήτριες συσκευές (IUD), εμφυτεύματα και ενέσεις, το ποσοστό εγκυμοσύνης κατά το επόμενο έτος είναι το ίδιο με εκείνο των περιπτώσεων που δεν χρησιμοποιήθηκε καμία μέθοδος αντισύλληψης.[25]
Σε γυναίκες με συγκεκριμένα προβλήματα υγείας, μπορεί να απαιτείται επιπλέον έρευνα για ορισμένες μορφές αντισυλληπτικών.[26] Για γυναίκες που είναι κατά τα άλλα υγιείς, πολλές μέθοδοι αντισύλληψης, όπως τα αντισυλληπτικά χάπια, οι ενέσιμες ή εμφυτεύσιμες μέθοδοι και τα προφυλακτικά δεν προϋποθέτουν την διενέργεια ιατρικής εξέτασης.[27] Ειδικότερα δε, η γυναικολογική εξέταση, η εξέταση μαστού ή η εξέταση αίματος πριν από την έναρξη λήψης αντισυλληπτικών χαπιών δεν φαίνεται να επηρεάζουν τα αποτελέσματα και, ως εκ τούτου, δεν θεωρούνται απαραίτητες.[28][29] Ο Παγκόσμιος Οργανισμός Υγείας δημοσίευσε το 2009 μια λεπτομερή λίστα ιατρικών κριτηρίων επιλεξιμότητας για όλους τους τύπους αντισυλληπτικών.[26]
Ορμονικά αντισυλληπτικά
Η δράση των ορμονικών αντισυλληπτικών αναστέλλει την ωορρηξία και τη γονιμοποίηση.[30] Διατίθενται σε διάφορες μορφές όπως χάπια, ορμονικά εμφυτεύματα κάτω από το δέρμα, ενέσεις, αντισυλληπτικά έμπλαστρα, IUD και κολπικοί δακτύλιοι. Προς το παρόν είναι διαθέσιμα μόνο για γυναίκες. Τα από του στόματος χορηγούμενα αντισυλληπτικά κυκλοφορούν σε δύο τύπους, το από του στόματος χορηγούμενο αντισυλληπτικό χάπι συνδυασμένου τύπου και το χάπι που περιέχει μόνο προγεστερόνη.[31] Η λήψη τους κατά τη διάρκεια της εγκυμοσύνης δεν αυξάνει τον κίνδυνο για αποβολή, ούτε προκαλεί γενετικές ανωμαλίες.[29]
Τα από του στόματος χορηγούμενα αντισυλληπτικά συνδυασμένου τύπου συνδέονται με ελαφρώς αυξημένο κίνδυνο φλεβικής και αρτηριακής θρόμβωσης• ωστόσο, ο κίνδυνος είναι μικρότερος από τον κίνδυνο μιας εγκυμοσύνης.[32] Λόγω αυτού του κινδύνου, δεν συνιστώνται σε γυναίκες άνω των 35 ετών που εξακολουθούν να καπνίζουν.[33] Οι επιπτώσεις στη σεξουαλική επιθυμία είναι ποικίλες, με αύξηση ή μείωση της επιθυμίας, αλλά και χωρίς καθόλου επιπτώσεις στις περισσότερες περιπτώσεις.[34] Τα από του στόματος χορηγούμενα αντισυλληπτικά συνδυασμένου τύπου μειώνουν τον κίνδυνο καρκίνου των ωοθηκών και καρκίνου του ενδομητρίου, ενώ ούτε αυξάνουν ούτε μειώνουν τον κίνδυνο καρκίνου του μαστού.[35][36] Συχνά μειώνουν την έμμηνο ρύση και τους επώδυνους πόνους περιόδου στη διάρκεια της έμμηνου ρύσης.[29] Οι χαμηλότερες δόσεις οιστρογόνων που περιέχει ο κολπικός δακτύλιος μπορεί να μειώσουν τον κίνδυνο ευαισθησίας του μαστού, ναυτίας και κεφαλαλγίας που συνδέονται με προϊόντα που περιέχουν μεγαλύτερες δόσεις οιστρογόνων.[35]
Τα χάπια που περιέχουν μόνο προγεστίνη, οι ενέσεις και οι ενδομήτριες συσκευές δεν συνδέονται με αυξημένο κίνδυνο θρόμβωσης του αίματος και μπορούν να χρησιμοποιούνται από γυναίκες με ιστορικό φλεβικής θρόμβωσης.[32][37] Σε άτομα με ιστορικό αρτηριακής θρόμβωσης, πρέπει να χρησιμοποιείται μη ορμονική μέθοδος αντισύλληψης ή μέθοδος που περιλαμβάνει μόνο προγεστίνη, διαφορετική από τα ενέσιμα έκδοχα.[32] Τα χάπια που περιέχουν μόνο προγεστίνη μπορεί να βελτιώσουν τα συμπτώματα της εμμηνορρυσίας και μπορεί να χρησιμοποιούνται από θηλάζουσες γυναίκες, διότι δεν επηρεάζουν την γαλουχία.Οι μέθοδοι που περιλαμβάνουν μόνο προγεστίνη μπορεί να προκαλέσουν ακανόνιστη αιμορραγία, ενώ κάποιες χρήστριες έχουν αναφέρει διακοπή περιόδου.[38] Οι προγεστίνες, η δροσπιρενόνη και η δεσογεστρέλη ελαχιστοποιούν τις παρενέργεις των ανδρογόνων αλλά αυξάνουν τον κίνυνο θρόμβωσης του αίματος, γι' αυτό και δεν αποτελούν την πλέον ενδεδειγμένη αγωγή.[39] Οι γνώμες διίστανται σχετικά με το τυπικό ποσοστό αποτυχίας πρώτου έτους της ενέσιμης προγεστίνης, Depo-Provera, με τους αριθμούς να δείχνουν ποσοστό μικρότερο από 1%[40] έως και 6%.[24]
Αντισυλληπτικά φραγμού

Τα αντισυλληπτικά φραγμού είναι συσκευές που έχουν σκοπό να αποτρέψουν μια εγκυμοσύνη εμποδίζοντας με φυσικό τρόπο την είσοδο του σπέρματος στη μήτρα.[41] Σε αυτά περιλαμβάνονται το ανδρικό προφυλακτικό, το γυναικείο προφυλακτικό, το τραχηλικό κάλυμμα, το διάφραγμα, και το αντισυλληπτικό σφουγγάρι εμποτισμένο με σπερματοκτόνο.[41]
Παγκοσμίως, τα προφυλακτικά αποτελούν την πιο κοινή μέθοδος αντισύλληψης.[42] Το ανδρικό προφυλακτικό είναι μια λεπτή ελαστική μεμβράνη που εφαρμόζεται στο πέος που βρίσκεται σε στύση και συγκρατεί το σπέρμα πριν και μετά την εκσπερμάτωση. Για μεγαλύτερη ασφάλεια κάποιοι τύποι προφυλακτικών έχουν επαλειφθεί με σπερματοκτόνες ουσίες. [43] Τα σύγχρονα προφυλακτικά κατασκευάζονται συνήθως από λάτεξ, κάποια όμως φτιάχνονται και από άλλα υλικά, όπως πολυουρεθάνη ή έντερα αρνιού.[43] Υπάρχει και το γυναικείο προφυλακτικό που τις περισσότερες φορές είναι φτιαγμένο από νιτρίλιο, λατέξ ή πολυουρεθάνη.[44] Τα ανδρικά προφυλακτικά έχουν το πλεονέκτημα ότι είναι φθηνά, εύκολα στη χρήση και έχουν ελάχιστες παρενέργειες.[45] Στην Ιαπωνία περίπου το 80% των ζευγαριών που χρησιμοποιούν αντισύλληψη κάνουν χρήση προφυλακτικών, ενώ στη Γερμανία ο αριθμός αυτός είναι περίπου 25%[46] και στις ΗΠΑ είναι 18%.[47]
Τα ανδρικά προφυλακτικά και το διάφραγμα με σπερματοκτόνο έχουν παρόμοια ποσοστά αποτυχίας τυπικής χρήσης πρώτου έτους, τα οποία ανέρχονται σε 15% και 16% αντίστοιχα.[6] Με άριστη χρήση, τα προφυλακτικά είναι πιο αποτελεσματικά, με ποσοστό αποτυχίας πρώτου έτους 2%, έναντι του διαφράγματος, με ποσοστό αποτυχίας πρώτου έτους 6%.[6] Τα προφυλακτικά έχουν ως πρόσθετο πλεονέκτημα ότι βοηθούν στην πρόληψη της εξάπλωσης ορισμένων σεξουαλικώς μεταδιδομένων λοιμώξεων, όπως το HIV/AIDS.[7]
Το αντισυλληπτικό σφουγγάρι είναι ένας συνδυασμός αντισυλληπτικού φραγμού και σπερματοκτόνου.[24] Όπως και το διάφραγμα, εισάγεται στον κόλπο πριν από τη σεξουαλική επαφή, ενώ πρέπει να τοποθετείται πάνω από τον τράχηλο για να είναι αποτελεσματικό.[24] Τα τυπικά ποσοστά αποτυχίας κατά τη διάρκεια του πρώτου έτους εξαρτώνται από το κατά πόσον ή όχι μια γυναίκα έχει ήδη γεννήσει, και ανέρχονται σε 24% για γυναίκες που έχουν γεννήσει και σε 12% για αυτές που δεν έχουν γεννήσει.[24] Το σφουγγάρι μπορεί να εισαχθεί έως και 24 ώρες πριν από τη σεξουαλική επαφή και πρέπει να παραμείνει στη θέση του για τουλάχιστον έξι ώρες μετά.[24] Έχουν αναφερθεί αλλεργικές αντιδράσεις[48] και πιο σοβαρές ανεπιθύμητες ενέργειες, όπως σύνδρομο τοξικού σοκ.[49]
Ενδομήτριες συσκευές
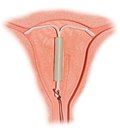
Η σύγχρονες ενδομήτριες συσκευές (ΕΜΣ) είναι συνήθως μικρές συσκευές σε σχήμα T που εισάγονται στη μήτρα και περιέχουν χαλκό ή λεβονοργεστρέλη.[50] Πρόκειται για μια μορφή αντισύλληψης μακράς δράσης. Για το σπιράλ χαλκού, το ποσοστό αποτυχίας πρώτου έτους είναι περίπου 0,8%, ενώ για το σπιράλ λεβονοργεστρέλης το αντίστοιχο ποσοστό είναι 0,2%.[6] Αυτά, μαζί με τα εμφυτεύματα, έχουν ως αποτέλεσμα μεγαλύτερη ικανοποίηση από τις χρήστριες, σε σχέση με άλλες μορφές αντισύλληψης.[51]
Υπάρχουν αποδεικτικά στοιχεία που τεκμηριώνουν την αποτελεσματικότητα και ασφάλεια σε έφηβες[51] και σε γυναίκες που δεν έχουν γεννήσει.[52] Οι ενδομήτριες συσκευές δεν επηρεάζουν τον θηλασμό και μπορούν να τοποθετηθούν αμέσως μετά από τον τοκετό.[53] Μπορούν επίσης να χρησιμοποιηθούν αμέσως μετά από μια άμβλωση.[54] Μετά την αφαίρεσή τους, ακόμα και εάν έχει προηγηθεί μακροχρόνια χρήση, η γονιμότητα επανέρχεται αμέσως στα κανονικά της επίπεδα.[55] Ενώ τα σπιράλ χαλκού μπορεί να προκαλέσουν αύξηση της έμμηνης ρύσης και να έχουν ως αποτέλεσμα πιο οδυνηρούς πόνους περιόδου,[56] τα ορμονικά ΕΜΣ μπορεί να προκαλέσουν μείωση της έμμηνου ρύσης ή και πλήρη διακοπή της.[53] Ανάμεσα στις άλλες πιθανές επιπλοκές είναι η πρόπτωση μήτρας (2–5%) και σπάνια, η διάτρηση μήτρας (σε ποσοστό μικρότερο του 0,7%).[53][57] Οι πόνοι περιόδου μπορούν να αντιμετωπιστούν με μη στεροειδή αντιφλεγμονώδη φάρμακα NSAIDs[57]
Από το 2007, oι ΕΜΣ αποτελούν την πιο ευρέως χρησιμοποιούμενη μορφή αντισύλληψης, με περισσότερες από 180 εκατομμύρια χρήστριες σε όλο τον κόσμο.[58][59] Ένα προηγούμενο μοντέλο ενδομήτριας συσκευής (η ασπίδα Dalkon) συσχετίστηκε με αυξημένο κίνδυνο φλεγμονώδους νόσου της πυέλου• ωστόσο, στα μοντέλα που κυκλοφορούν τώρα η επικινδυνότητα δεν αλλάζει, όσον αφορά τα άτομα που κατά τον χρόνο εισαγωγής δεν έχουν προσβληθεί από σεξουαλικά μεταδιδόμενες λοιμώξεις.[60]
Στείρωση
Η χειρουργική Στείρωση υπάρχει στη μορφή της σαλπιγγικής απολίνωσης για τις γυναίκες και της βασεκτομής για τους άντρες.[6] Δεν υπάρχουν κάποιες σημαντικές μακροχρόνιες παρενέργειες και η σαλπιγγική απολίνωση μειώνει τον κίνδυνο του καρκίνου των ωοθηκών.[6] Οι βραχυπρόθεσμες επιπλοκές είναι είκοσι φορές λιγότερο πιθανό να εμφανιστούν από τη βασεκτομή παρά από την σαλπιγγική απολίνωση.[6][61] Μετά από μία βασεκτομή πιθανώς να εμφανιστεί πρήξιμο και πόνος στο όσχεο που συνήθως υποχωρεί σε μια εβδομάδα ή δύο.[62] Με τη σαλπιγγική απολίνωση σοβαρές επιπλοκές εμφανίζονται σε 1 έως 2 τοις εκατό των διαδικασιών που συνήθως οφείλονται στην αναισθησία.[63] Καμία από τις μεθόδους δεν προσφέρει προστασία από τα σεξουαλικώς μεταδιδόμενα νοσήματα.[6]
Μερικές γυναίκες μετανιώνουν για την απόφασή τους: περίπου 5% άνω των 30 ετών και περίπου 20% κάτω των 30 ετών.[6] Οι άντρες είναι λιγότερο πιθανό να μετανιώσουν για τη στείρωση (<5%), με νεότερη ηλικία, που έχουν μικρά παιδιά ή καθόλου παιδιά και έναν ασταθή γάμο ο κίνδυνος αυξάνεται.[64] Σε μια έρευνα με ανθρώπους που είχαν παιδιά, το 9% δήλωσε ότι δεν θα είχε κάνει τα παιδιά, αν ήταν σε θέση να το κάνουν ξανά.[65]
Αν και η στείρωση θεωρείται μια μόνιμη διαδικασία,[66] είναι δυνατό να γίνει προσπάθεια για αντιστροφή των ωοθηκών για την επανασύνδεση των σαλπίγγων ή μία αντιστροφή βασεκτομής για την επανασύνδεση του σπερματικού πόρου. Στις γυναίκες η επιθυμία για αντιστροφή συνδέεται συχνά με αλλαγή συζύγου.[66] Τα ποσοστά επιτυχίας εγκυμοσύνης μετά από αναστροφή σαλπίγγων είναι μεταξύ 31 και 88%, με επιπλοκές όπως αυξημένος κίνδυνος εκτοπικής εγκυμοσύνης.[66] Ο αριθμός των ανδρών που ζητούν αναστροφή είναι μεταξύ 2 και 6%.[67] Τα ποσοστά επιτυχίας στην απόκτηση άλλου παιδιού για έναν πατέρα μετά την αναστροφή είναι μεταξύ 38 και 84, με την επιτυχία να είναι μικρότερη όσο μεγαλύτερο είναι το χρονικό διάστημα μεταξύ της αρχικής διαδικασίας και της αντιστροφής.[67] Η εξαγωγή σπέρματος που ακολουθείται από γονιμοποίηση in vitro μπορεί να είναι επίσης μία επιλογή στους άντρες.[68]
Συμπεριφορά
Οι συμπεριφορικές μέθοδοι περιλαμβάνουν ρύθμιση του χρονισμού ή τη μέθοδο επαφής για την πρόληψη της εισαγωγής σπέρματος στο γυναικείο αναπαραγωγικό σύστημα, είτε συνολικά είτε όταν ένα ωάριο μπορεί να είναι παρόν.[69] Αν χρησιμοποιηθεί πλήρως κατά το πρώτο έτος το ποσοστό αποτυχίας ίσως να είναι περίπου 3,4%, ωστόσο, αν χρησιμοποιηθεί εσφαλμένα τα ποσοστά αποτυχίας του πρώτου έτους μπορεί να προσεγγίσουν το 85%.[70]
Ευαισθητοποίηση σχετικά με τη γονιμότητα
Η μέθοδος ευαισθητοποίησης σχετικά με τη γονιμότητα περιλαμβάνει τον καθορισμό των πιο γόνιμων ημερών του εμμηνορροϊκού κύκλου και την αποφυγή της σεξουαλικής επαφής χωρίς προφυλάξεις.[69] Οι τεχνικές για τον προσδιορισμό της γονιμότητας περιλαμβάνουν την παρακολούθηση της βασικής θερμοκρασίας σώματος, εκκρίσεων του τραχήλου της μήτρας, ή την ημέρα του κύκλου.[69] Έχουν παραδοσιακά ποσοστά αποτυχίας κατά το πρώτο έτος που κυμαίνονται μεταξύ 12% και 25%. Τα ποσοστά αποτυχίας της πλήρους χρήσης κατά το πρώτο έτος εξαρτώνται από το σύστημα που χρησιμοποιείται και είναι συνήθως 1 έως 9%.[6] Τα στοιχεία στα οποία βασίζονται αυτές οι εκτιμήσεις είναι όμως ελάχιστα, καθώς η πλειοψηφία των ανθρώπων στις δοκιμές σταματούνε νωρίς τη χρήση τους.[69] Σε παγκόσμιο επίπεδο χρησιμοποιούνται από περίπου 3,6% των ζευγαριών.[71]
Αν με βάση τόσο τη βασική θερμοκρασία του σώματος και μιας άλλης κύριας ένδειξης, η μέθοδος αυτή αναφέρεται ως συνδυασμένη μέθοδος. Τα ποσοστά της απρογραμμάτιστης εγκυμοσύνης έχουν αναφερθεί μεταξύ 1% και 20% για τους τυπικούς χρήστες της συνδυασμένης μεθόδου.[72]
Αποτράβηγμα
Η μέθοδος αποτραβήγματος (γνωστή ως διακοπτόμενη συνουσία), είναι η πρακτική με την οποία τελειώνει η σεξουαλική επαφή ("τράβηγμα") πριν από την εκσπερμάτιση.[73] Ο κυριότερος κίνδυνος της μεθόδου αποτραβήγματος είναι ότι ο άνθρωπος δεν μπορεί να εκτελέσει τον ελιγμό σωστά ή έγκαιρα.[73] Τα ποσοστά αποτυχίας του πρώτου έτους κυμαίνονται από 4% με πλήρη χρήση έως 27% με τυπική χρήση.[26] Από κάποιους επαγγελματίες υγείας δεν θεωρείται έλεγχος των γεννήσεων.[24]
Υπάρχουν λίγα στοιχεία όσον αφορά το περιεχόμενο σπέρματος του προεκσπερματικού υγρού.[74] Ενώ κάποιες πρώιμες έρευνες δεν βρίσκουν σπέρμα,[74] μία μελέτη διαπίστωσε την παρουσία σπέρματος σε 10 από τους 27 εθελοντές.[75] Η μέθοδος αποτραβήγματος χρησιμοποιείται ως έλεγχος ων γεννήσεων από περίπου το 3% των ζευγαριών.[71]
Αποχή
Αν και μερικές ομάδες υποστηρίζουν αποκλειστικά την σεξουαλική αποχή, με την οποία εννοούν την αποφυγή οποιασδήποτε σεξουαλικής δραστηριότητας, στο πλαίσιο του ελέγχου των γεννήσεων, ο όρος συνήθως σημαίνει αποχή από κολπική συνουσία.[76][77] Η αποχή είναι 100% αποτελεσματική για την πρόληψη της εγκυμοσύνης. Ωστόσο, δεν απέχουν από κάθε σεξουαλική δραστηριότητα όλοι όσοι σκοπεύουν να είναι εγκρατείς και σε πολλούς πληθυσμούς υπάρχει σημαντικός κίνδυνος εγκυμοσύνης από μη συμβατικό σεξ.[78][79]
Η σεξουαλική διαπαιδαγώγηση για την αποχή δεν μειώνει την εγκυμοσύνη στην εφηβεία.[5][80] Τα ποσοστά εγκυμοσύνης των εφήβων είναι υψηλότερα στις μαθήτριες δεδομένης της εκπαίδευσης μόνο για την αποχή, σε σύγκριση με την ολοκληρωμένη σεξουαλική διαπαιδαγώγηση.[80][81] Ορισμένες αρχές συστήνουν ότι εκείνοι που χρησιμοποιούν την αποχή ως κύρια μέθοδο πρέπει να έχουν διαθέσιμη μία εφεδρική μέθοδο (όπως προφυλακτικά ή χάπια επείγουσας αντισύλληψης).[82] Το μη διεισδυτικό σεξ χωρίς κολπικό σεξ και το στοματικό σεξ χωρίς κολπικό συχνά θεωρείται έλεγχος των γεννήσεων.[83] Ενώ γενικά αποφεύγεται η εγκυμοσύνη, η εγκυμοσύνη μπορεί ακόμα να συμβεί με περιτονικό σεξ και άλλες μορφές σεξ του πέους κοντά στον κόλπο (τρίψιμο των γεννητικών οργάνων και έξοδος τους πέους από την πρωκτική διείσδυση) όπου το σπέρμα μπορεί να αποτεθεί κοντά στην είσοδο του κόλπου και μπορεί να ταξιδέψει κατά μήκος των λιπαντικών υγρών του κόλπου.[84][85]
Θηλασμός
Η μέθοδος αμηνόρροιας κατά τον θηλασμό αφορά τη χρήση της φυσικής γυναικείας στειρότητας μετά τον τοκετό που συμβαίνει μετά τον τοκετό και μπορεί να παραταθεί με τον θηλασμό.[86] Αυτό συνήθως απαιτεί την απουσία περιόδου, τον αποκλειστικό θηλασμό του μωρού και του βρέφους κάτω των έξι μηνών.[21] Ο Παγκόσμιος Οργανισμός Υγείας δηλώνει ότι αν ο θηλασμός αποτελεί την μοναδική πηγή διατροφής του βρέφους, τα ποσοστά αποτυχίας είναι 2% κατά τους έξι μήνες που ακολουθούν μετά τον τοκετό.[87] Οι δοκιμές διαπίστωσαν ποσοστά αποτυχίας μεταξύ 0% και 7.5%.[20] Τα ποσοστά αποτυχίας αυξήθηκαν σε 4-7% κατά το τελευταίο έτος και 13% σε δύο χρόνια.[88] Η διατροφή με μπιμπερό, η εξαγωγή γάλακτος με αντλία αντί για θηλασμό, η χρήση πιπίλας, και οι διατροφή με στερεά τροφή, όλα αυξάνουν τα ποσοστά αποτυχίας.[89] Σε όσες θηλάζουν αποκλειστικά, περίπου το 10% αρχίζει να έχει έμμηνο ρύση πριν από τρεις μήνες και το 20% πριν από έξι μήνες.[88] Σε όσες δεν θηλάζουν, η γονιμότητα μπορεί να επιστρέψει τέσσερις εβδομάδες μετά τον τοκετό.[88]
Έκτακτη ανάγκη
Οι μέθοδοι για την Επείγουσα αντισύλληψη είναι φάρμακα (χάπια της επόμενης μέρας) ή συσκευές που χρησιμοποιούνται μετά την σεξουαλική διείσδυση χωρίς προστασία με την ελπίδα αποτροπής της εγκυμοσύνης.[90] Λειτουργούν κυρίως για την παρεμπόδιση της ωορρηξίας ή της γονιμοποίησης.[91] Υπάρχει ένας αριθμός διαφορετικών επιλογών, συμπεριλαμβανομένων χάπια ελέγχου γέννησης υψηλής δοσολογίας, levonorgestrel, μιφεπριστόνη, ulipristal και IUDs.[92] Τα χάπια λεβονοργεστρέλης μειώνουν την πιθανότητα εγκυμοσύνης κατά 70% (ποσοστά εγκυμοσύνης 2.2%) όταν χρησιμοποιούνται μέσα σε 3 ημέρες μετά το σεξ χωρίς προστασία ή το ελάττωμα προφυλακτικού.[90] Το Ulipristal μειώνει την πιθανότητα εγκυμοσύνης περίπου κατά 85% (ποσοστά εγκυμοσύνης 1.4%) μέχρι και 5 ημέρες και μπορεί να είναι λίγο περισσότερο αποτελεσματικό από την λεβονοργεστρέλη.[90][92][93] Η μιφεπριστόνη είναι επίσης περισσότερο αποτελεσματική από την λεβονοργεστρέλη ενώ τα ενδομήτρια σπειρώματα χαλκού είναι η πιο αποτελεσματική μέθοδος.[92] Τα σπειρώματα IUDs μπορούν να εισχωρήσουν μέχρι και 5 ημέρες μετά την διείσδυση και να προφυλάξουν κατά το 99% των εγκυμοσύνων (ποσοστά εγκυμοσύνης 0.1 μέχρι 0.2%).[91][94] Αυτό τα καθιστά την πιο αποτελεσματική μορφή επείγουσα αντισύλληψη.[95]
Η χορήγηση των χαπιών της επόμενης μέρας σε γυναίκες εκ των προτέρων δεν επηρεάζει τα ποσοστά των σεξουαλικά μεταδιδόμενων λοιμώξεων, τη χρήση προφυλακτικού, τα ποσοστά εγκυμοσύνης, ή της σεξουαλικής ριψοκίνδυνης συμπεριφοράς.[96][97] Όλες οι μέθοδοι έχουν ελάχιστες παρενέργειες.[92]
Διπλή Προστασία
Διπλή προστασία είναι η χρήση μεθόδων που προλαμβάνουν και τις σεξουαλικά μεταδιδόμενες μολύνσεις και την εγκυμοσύνη.[98] Αυτό μπορεί να γίνει είτε μόνο με προφυλακτικά είτε μαζί με μία άλλη μέθοδο ελέγχου γεννήσεων ή με την αποφυγή σεξουαλικής επαφής.[99][100]
Είναι λογικό να χρησιμοποιεί κάποια δύο μεθόδους ταυτόχρονα εάν ανησυχεί για μια εγκυμοσύνη,[99] και συνιστώνται δύο μορφές ελέγχου των γεννήσεων σε αυτές που παίρνουν φάρμακα κατά της ακμής ισοτρετινοΐνη, εξαιτίας του υψηλού κινδύνου για εκ γεννετής ελαττώματα αν αυτά λαμβάνονται κατά τη διάρκεια της εγκυμοσύνης.[101]
- Ένα ξετυλιγμένο ανδρικό προφυλακτικό από λάτεξ
- Ένα γυναικείο προφυλακτικό από πολυουρεθάνη
- διάφραγμα κολπικό-τραχηλικόφράγμα, στη θήκη του με ένα αμερικανικό κέρμα 25 λεπτών
- Ένας αντισυλληπτικός σπόγγος μέσα σε ανοιχτό πακέτο
- Τρεις ποικιλίες χάπια ελέγχου γεννήσεωνσε συσκευασία με ημερολογιακή μορφή
- Ένα διαδερμικό επίθεμα αντισυλληπτικό επίθεμα
- Ένας στρογγυλός δακτύλιος NuvaRing κολπικός δακτύλιος
- ορμονική ενδομητρική συσκευή (IUD) μπροστά σε φόντο που δείχνει την τοποθέτηση στη μήτρα
- Μία δόση χαπιών χωρισμένη στα δύο επείγουσα αντισύλληψη (τα περισσότερα χάπια της επόμενης μέρας τώρα απαιτούν μία δόση)
- ΈναCycleBeads, χρησιμοποιείται για να εκτιμηθεί η γονιμότητα με βάση τις μέρες που πέρασαν από την έμμηνο ρύση
Remove ads
Αποτελέσματα
Υγεία

Η αντισυλληπτική χρήση στις αναπτυσσόμενες χώρες υπολογίζεται ότι έχει μειώσει τον αριθμό των μαιευτικών θανάτων κατά 40% (το 2008 προλήφθηκαν περίπου 270.000 θάνατοι) και θα μπορούσε να αποτραπεί το 70% των θανάτων εάν είχαν ικανοποιηθεί όλες οι απαιτήσεις.[15][16] Αυτά τα οφέλη προκύπτουν μειώνοντας τον αριθμό περιπτώσεων μη προγραμματισμένης εγκυμοσύνης, που έχουν ως αποτέλεσμα μη ασφαλείς εκτρώσεις, και αποτρέποντας εγκυμοσύνες σε γυναίκες υψηλού κινδύνου.[15]
Ο έλεγχος των γεννήσεων βελτιώνει επίσης και την επιβίωση των παιδιών στον αναπτυσσόμενο κόσμο.[15] Σ' αυτούς τους πληθυσμούς τα αποτελέσματα είναι χειρότερα όταν η μητέρα μένει έγκυος μέσα σε δεκαοχτώ μήνες από τον προηγούμενο τοκετό.[15][103] Ωστόσο, η καθυστέρηση μιας άλλης εγκυμοσύνης μετά από μία αποβολή δεν φαίνεται να μεταβάλλει τον κίνδυνο και οι γυναίκες καλό είναι να επιδιώξουν εγκυμοσύνη σ' αυτή την περίπτωση όποτε είναι έτοιμες.[103]
Η εφηβική εγκυμοσύνη, ιδιαίτερα μεταξύ των νεότερων εφήβων, κινδυνεύουν περισσότερο από αρνητικά αποτελέσματα συμπεριλαμβανομένης της πρόωρης γέννας, του χαμηλού βάρους γέννησης, και της βρεφικής θνησιμότητας.[10] Στις Ηνωμένες Πολιτείες το 82% των περιπτώσεων εγκυμοσύνης σε γυναίκες μεταξύ 15 και 19 είναι μη προγραμματισμένες.[57] Η εκτενής σεξουαλική εκπαίδευση και πρόσβαση στην αντισύλληψη είναι αποτελεσματικές στη μείωση των ποσοστών εγκυμοσύνης σ' αυτή την ηλικιακή ομάδα.[104]
Οικονομικά
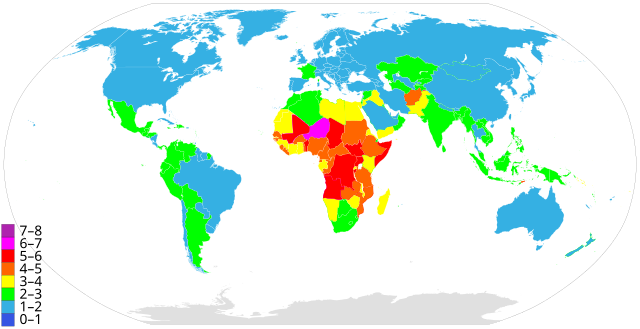
7–8 Children
6–7 Children
5–6 Children
4–5 Children
3–4 Children
2–3 Children
1–2 Children
0–1 Children
Στον αναπτυσσόμενο κόσμο, ο έλεγχος των γεννήσεων βοηθά την οικονομική ανάπτυξηεξαιτίας του γεγονότος ότι υπάρχουν λιγότερα εξαρτώμενα παιδιά κι επομένως περισσότερες γυναίκες συμμετέχουν στο εργατικό δυναμικό.[17] Τα κέρδη των γυναικών, τα κεφάλαια ο δείκτης μάζας σώματος, και η σχολική εκπαίδευση των παιδιών και ο δείκτης μάζας σώματός τους βελτιώνονται όταν υπάρχει μεγαλύτερη πρόσβαση σε μεθόδους ελέγχου των γεννήσεωνl.[17] Ο οικογενειακός προγραμματισμός μέσω της χρήσης μοντέρνων μεθόδων ελέγχου των γεννήσεων είναι από τις πιο οικονομικές παρεμβάσεις όσον αφορά την υγεία.[105] Υπολογίζεται ότι για κάθε δολάριο που ξοδεύεται, εξοικονομούνται δύο με έξι δολάρια.[106] Η εξοικονόμηση αυτή σχετίζεται με την πρόληψη μη προγραμματισμένης εγκυμοσύνης και τη μείωση της εξάπλωσης σεξουαλικά μεταδιδόμενων ασθενειών.[105] Ενώ όλες οι μέθοδοι είναι οικονομικά ωφέλιμες, η χρήση ενδομήτριας αντισύλληψης με σπειράματα χαλκού είχε ως αποτέλεσμα τη μεγαλύτερη εξοικονόμηση.[105]
Το συνολικό κόστος εγκυμοσύνης, τοκετού και φροντίδας ενός νεογέννητου στις ΗΠΑ είναι κατά μέσο όρο 21.000 δολ. για ένα φυσιολογικό τοκετό και 31.000 δολ. για καισαρική τομή από το 2012.[107] Στις περισσότερες άλλες χώρες το κόστος είναι λιγότερο από τα μισά.[107] Για ένα παιδί που γεννήθηκε το 2011, μία μέση αμερικανική οικογένεια θα ξοδέψει 235.000 δολ. σε 17 χρόνια για να το μεγαλώσει.[108]
Remove ads
Διάδοση

6%
12%
18%
24%
30%
36%
42%
48%
54%
60%
66%
72%
78%
84%
86%
No data
Παγκοσμίως, από το 2009, περίπου το 60% των γυναικών που είναι παντρεμένες και μπορούν να κάνουν παιδιά χρησιμοποιούν μεθόδους ελέγχου των γεννήσεων.[59] Το πόσο συχνά χρησιμοποιούνται διάφοροι μέθοδοι ποικίλει αρκετά μεταξύ των χωρών.[59] Η πιο συχνή μέθοδος στον αναπτυγμένο κόσμο είναι τα προφυλακτικά και τα αντισυλληπτικά διά στόματος και στη Λατινική Αμερική και Ασία είναι η στείρωση.[59] Στον αναπτυσσόμενο κόσμο γενικά, το 35% του ελέγχου των γεννήσεων γίνεται μέσω της γυναικείας στείρωσης, το 30% με ενδομήτρια αντισύλληψη, το 11% με προφυλακτικά και το 4% με ανδρική στείρωση.[59]
Ενώ χρησιμοποιούνται λιγότερο στον αναπτυγμένο απ' ό,τι στον αναπτυσσόμενο κόσμο, ο αριθμός των γυναικών που χρησιμοποιούν ενδομήτρια αντισύλληψη από το 2007, είναι μεγαλύτερος από 180 εκατομμύρια.[58] Η αποφυγή του σεξ κατά τη γόνιμη περίοδο χρησιμοποιείται από το 3.6% των γυναικών που βρίσκονται σε ηλικία τεκνοποίησης, με ποσοστά που φτάνουν το 20% σε περιοχές της Νότιας Αφρικής.[109] Από το 2005, το 12% των ζευγαριών χρησιμοποιούν μία μέθοδο ανδρικής αντισύλληψης (είτε προφυλακτικά είτε βαζεκτομή)με υψηλότερα ποσοστά στον αναπτυγμένο κόσμο.[110] Η χρησιμοποίηση ανδρικών μορφών αντισύλληψης έχει μειωθεί από το 1985 μέχρι το 2009.[59] Η χρήση αντισυλληπτικών μεθόδων μεταξύ των γυναικών στην Υποσαχάρια Αφρική αυξήθηκε από 5% το 1991 στο 30% περίπου το 2006.[111]
Από το 2012, το 57% των γυναικών που είναι σε ηλικία τεκνοποίησης θέλουν ν' αποφύγουν μία εγκυμοσύνη(867 από 1520 εκατομμύρια).[112] Περίπου 222 εκατομμύρια γυναίκες, ωστόσο, δεν μπόρεσαν να έχουν πρόσβαση σε μεθόδους ελέγχου των γεννήσεων, 53 εκατομμύρια εκ των οποίων ήταν στην υποσαχάρια Αφρική και 97 εκατομμύρια γυναίκες ήταν στην Ασία.[112] Αυτό έχει ως αποτέλεσμα 54 εκατομμύρια μη προγραμματισμένες εγκυμοσύνες και σχεδόν 80.000 μαιευτικούς θανάτους το χρόνο.[59] Μέρος της αιτίας που πολλές γυναίκες είναι χωρίς μέθοδο ελέγχου των γεννήσεων είναι ότι πολλές χώρες περιορίζουν την πρόσβαση εξαιτίας θρησκευτικών ή πολιτικών λόγων,[6] ενώ ακόμα ένας παράγοντας είναι η φτώχεια.[113] Εξαιτίας περιοριστικών νόμων για την έκτρωση στην υποσαχάρια Αφρική, πολλές γυναίκες στρέφονται σε παρόχους έκτρωσης που δεν έχουν άδεια σε περίπτωση ακούσιας εγκυμοσύνης, έχοντας ως αποτέλεσμα το 2-4% να κάνει μη ασφαλείς εκτρώσεις κάθε χρόνο.[113]
Remove ads
Ιστορία

Ο αιγυπτιακός πάπυρος Ebers από το 1550 π.Χ.και ο πάπυρος του Καχούν από το 1850 π.Χ.περιέχουν κάποιες από τις πρώτες καταγεγραμμένες περιγραφές ελέγχου των γεννήσεων, τη χρήση του μελιού, τα φύλλα της ακακίας l και λινάρι για να τοποθετούνται στον κόλπο και να μπλοκάρουν το σπέρμα.[114][115] Αρχαία αιγυπτιακά σχέδια δείχνουν επίσης τη χρήση προφυλακτικών.[46] Το Βιβλίο της Γένεσης αναφέρει την απομάκρυνση, ή τη διακοπτόμενη συνουσία,σαν μέθοδο ελέγχου των γεννήσεων όταν ο Όναν "ρίχνει τους σπόρους του" (εκσπερματώνει) στο πάτωμα για να μην τεκνοποιήσει με τη σύζυγο του εκλιπόντος αδελφού του Ταμάρ.[114] Πιστεύεται ότι στην Αρχαία Ελλάδα το σύλφιο χρησιμοποιούνταν για έλεγχο των γεννήσεων, εξαιτίας της αποτελεσματικότητάς του που το έκανε επιθυμητό, και γινόταν συγκομιδή μέχρι εξαντλήσεως .[116] Στη μεσαιωνική Ευρώπη, κάθε προσπάθεια να αποφευχθεί μία εγκυμοσύνη θεωρούνταν ανήθικη από την Καθολική Εκκλησία.[114] Πιστεύεται ότι οι γυναίκες της εποχής χρησιμοποιούσαν και πάλι μέτρα ελέγχου των γεννήσεων όπως τη διακοπτόμενη συνουσία και την εισαγωγή ρίζας κρίνου και απήγανο στον κόλπο(και, επιπλέον, τη βρεφοκτονία μετά τη γέννηση).[117] Ο Καζανόβα (1725-1798), κατά τη διάρκεια της Ιταλικής Αναγέννησης περιέγραψε τη χρήση ενός καλύμματος από δέρμα προβάτου για να αποφευχθεί η εγκυμοσύνη. Ωστόσο, η γενική διαθεσιμότητα των προφυλακτικών εμφανίστηκε τον 20ο αιώνα.[114] Το1909, ο Ρίτσαρντ Ρίχτερ δημιούργησε το πρώτο ενδομήτριο μηχάνημα από κοιλιά μεταξοσκώληκα, που αναπτύχθηκε περισσότερο και προωθήθηκε στη Γερμανία από τον Ernst Gräfenberg στα τέλη της δεκαετίας του 1920.[118] Το 1916 η Μάργκαρετ Σάνγκερ άνοιξε την πρώτη κλινική ελέγχου των γεννήσεων στις Ηνωμένες Πολιτείες που είχε ως αποτέλεσμα τη σύλληψή της.[114] Μετά ακολούθησε το 1921 η πρώτη κλινική στο Ηνωμένο Βασίλειο που την άνοιξε η Μαρί Στόουπς.[114] Ο Γκρέγκορι Πίνκους και ο Τζον Ροκμε τη βοήθεια της Ομοσπονδίας της Αμερικής για Προγραμματισμένη Γονεϊκότητα ανέπτυξαν τη δεκαετία του 1950 τα πρώτα χάπια για έλεγχο των γεννήσεων που έγιναν προσβάσιμα στο κοινό τη δεκαετία του 1960.[119] Η ιατρική έκτρωση έγινε μία εναλλακτική της χειρουργικής έκτρωσης ανάλογο προσταγλανδίνης τη δεκαετία του 1970 κι η διαθεσιμότητα της μιφεπριστόνη τη δεκαετία του 1980.[120]
Remove ads
Κοινωνία και κουλτούρα
Νομικές θέσεις
Οι συμβάσεις των ανθρώπινων δικαιωμάτων απαιτούν οι περισσότερες κυβερνήσεις να παρέχουν οικογενειακό προγραμματισμό και πληροφορίες και υπηρεσίες αντισύλληψης. Αυτές περιλαμβάνουν την απαίτηση της δημιουργίας ενός εθνικού σχεδίου για υπηρεσίες οικογενειακού προγραμματισμού, την απαλλαγή από νόμους που περιορίζουν την πρόσβαση στον οικογενειακό προγραμματισμό, τη διασφάλιση του ότι διατίθεται μια ευρεία ποικιλία ασφαλών και αποτελεσματικών μεθόδων ελέγχου γεννήσεων, συμπεριλαμβανομένου του ελέγχου γεννήσεων έκτακτης ανάγκης, τη διαβεβαίωση ότι υπάρχουν κατάλληλα εκπαιδευμένοι πάροχοι ιατρικής φροντίδας και εγκαταστάσεις σε προσιτή τιμή και τη δημιουργία διαδικασίας επισκόπησης των προγραμμάτων που υλοποιούνται. Εάν οι κυβερνήσεις δεν καταφέρουν να κάνουν τα παραπάνω, αυτό θα τις φέρει σε θέση παραβίασης των δεσμευτικών υποχρεώσεων των διεθνών συνθηκών.[121]
Τα Ηνωμένα Έθνη προώθησαν το κίνημα Κάθε Γυναίκα, Κάθε Παιδί για την αξιολόγηση της προόδου προς την ικανοποίηση των αναγκών αντισύλληψης των γυναικών. Η πρωτοβουλία έχει θέσει τον στόχο της αύξησης του αριθμού των χρηστών του σύγχρονου ελέγχου γεννήσεων κατά 120 εκατομμύρια γυναίκες στις 69 φτωχότερες χώρες του κόσμου μέχρι το έτος 2020. Επιπλέον, θέλουν να εξαλείψουν τις διακρίσεις εναντίον των κοριτσιών και των νέων γυναικών που αναζητούν την αντισύλληψη.[122]
Θρησκευτικές απόψεις
Οι απόψεις των θρησκειών σχετικά με τη δεοντολογία του ελέγχου γεννήσεων ποικίλλουν ευρέως.[123] Η Ρωμαιοκαθολική Εκκλησία επισήμως δέχεται μόνο τον φυσικό οικογενειακό προγραμματισμό σε συγκεκριμένες περιπτώσεις,[124] αν και ένας μεγάλος αριθμός Καθολικών στις ανεπτυγμένες χώρες αποδέχεται και χρησιμοποιεί τις μοντέρνες μεθόδους ελέγχου γεννήσεων.[125][126][127] Μεταξύ των Προτεσταντών υπάρχει μεγάλη ποικιλία απόψεων, από εκείνουςπου δεν υποστηρίζουν καμία μέχρι εκείνους που επιτρέπουν όλες τις μεθόδους ελέγχου γεννήσεων.[128] Οι απόψεις στον Ιουδαϊσμό κυμαίνονται από εκείνες της αυστηρότερης Ορθόδοξης σέκτας μέχρι εκείνες της πιο χαλαρής Μεταρρυθμιστικής σέκτας.[129] Οι Ινδουιστές μπορούν να χρησιμοποιούν φυσικά και τεχνητά αντισυλληπτικά.[130] Μία συνήθης Βουδιστική άποψη είναι ότι η πρόληψη της σύλληψης είναι αποδεκτή, ενώ η παρέμβαση μετά τη σύλληψη δεν είναι.[131]
Στο Ισλάμ επιτρέπονται τα αντισυλληπτικά εάν δεν απειλούν την υγεία, αν και από μερικούς αποθαρρύνεται η χρήση τους.[132] Το Κοράνι δεν κάνει σαφείς δηλώσεις για την ηθική της αντισύλληψης, αλλά περιλαμβάνει δηλώσεις που ενθαρρύνουν την τεκνοποίηση. Ο Προφήτης Μωάμεθ αναφέρεται να έχει πει επίσης "παντρευτείτε και τεκνοποιήστε".[133]
Παγκόσμια Ημέρα Αντισύλληψης
Η 26η Σεπτεμβρίου είναι η Παγκόσμια Ημέρα Αντισύλληψης, αφιερωμένη στην ευαισθητοποίηση και βελτίωση της εκπαίδευσης σχετικά με τη σεξουαλική και αναπαραγωγική υγεία, με ένα όραμα για έναν κόσμο όπου κάθε εγκυμοσύνη είναι επιθυμητή.[134] Υποστηρίζεται από μία ομάδα κυβερνήσεων και διεθνών μη κυβερνητικών οργανισμών, συμπεριλαμβανομένου του Συμβουλίου Ασίας-Ειρηνικού για την Αντισύλληψη, του Λατινοαμερικάνικου Κέντρου Υγείας και Γυναίκας, της Ευρωπαϊκής Εταιρείας για την Αντισύλληψη και την Αναπαραγωγική Υγεία, του Γερμανικού Ιδρύματος για τον Παγκόσμιο Πληθυσμό, της Διεθνούς Ομοσπονδίας Παιδιατρικής και Εφηβικής Γυναικολογίας, της Διεθνούς Ομοσπονδίας Προγραμματισμένης Τεκνοποίησης, του Διεθνούς Οργανισμού Marie Stopes, των Διεθνών Υπηρεσιών Πληθυσμού, του Συμβουλίου Πληθυσμού, του Πρακτορείου των Ηνωμένων Πολιτειών για τη Διεθνή Ανάπτυξη (USAID) και του Γυναικείου Τοκετού.[134]
Παρανοήσεις
Υπάρχει μαι σειρά συνηθισμένων παρανοήσεων σχετικά με το σεξ και την εγκυμοσύνη.[135] Το ντους μετά την σεξουαλική επαφή δεν είναι αποτελεσματικός τρόπος ελέγχου των γεννήσεων.[136] Επιπλέον, σχετίζεται με μια σειρά προβλημάτων υγείας κι έτσι δεν συνιστάται.[137] Οι γυναίκες μπορούν να μείνουν έγκυες την πρώτη φορά που έχουν σεξουαλική επαφή[138] και σε οποιαδήποτε σεξουαλική στάση.[139] Υπάρχουν πιθανότητες, αν και όχι πολλές, εγκυμοσύνης κατά τη διάρκεια της περιόδου.[140]
Remove ads
Έρευνα
Γυναίκες
Χρειάζεται να γίνουν βελτιώσεις στις υπάρχουσες μεθόδους ελέγχου γεννήσεων, καθώς περίπου οι μισές από τις γυναίκες που μένουν έγκυες ακούσια χρησιμοποιούν αντισύλληψη εκείνη την εποχή.[24] Μελετάται μια σειρά μετατροπών στις υφιστάμενες μεθόδους αντισύλληψης, συμπεριλαμβανομένου ενός καλύτερου γυναικείου προφυλακτικού, ενός βελτιωμένου διαφράγματος, ενός έμπλαστρου που περιέχει προγεστερόνη και ενός κολπικού δακτυλίου που περιέχει προγεστερόνη μακράς δράσης.[141] Αυτός ο κολπικός δακτύλιος φαίνεται να είναι αποτελεσματικός για τρεις ή τέσσερις μήνες και σήμερα είναι διαθέσιμος σε μερικές περιοχές του κόσμου.[141]
Υπάρχει μια σειρά μεθόδων που μελετούνται για την εκτέλεση της στείρωσης μέσω του τραχήλου της μήτρας. Ο ένας περιλαμβάνει την εισαγωγή κινακρίνης στη μήτρα, που οδηγεί σε ουλοποίηση και υπογονιμότητα. Παρόλο που η διαδικασία δεν είναι ακριβή και δεν απαιτεί χειρουργικές ικανότητες, υπάρχουν ανησυχίες σχετικά με τις μακροπρόθεσμες παρενέργειες.[142] Εξετάζεται επίσης μία άλλη ουσία, η πολυτοκανόλη, που λειτουργεί με τον ίδιο τρόπο.[141] Μία συσκευή που ονομάζεται Essure, η οποία διαστέλλεται όταν τοποθετείται στις σάλπιγγες και τις μπλοκάρει, εγκρίθηκε στις Ηνωμένες Πολιτείες το 2002.[142]
Άνδρες
Οι μέθοδοι της ανδρικής αντισύλληψης περιλαμβάνουν τα προφυλακτικά, τις βαζεκτομές και το τράβηγμα.[143] Το 25 έως 75% των ανδρών που είναι σεξουαλικά ενεργοί θα χρησιμοποιούσαν ορμονικό έλεγχο γεννήσεων εάν τους ήταν διαθέσιμος.[110][143] Μια σειρά ορμονικών και μη ορμονικών μεθόδων βρίσκονται υπό δοκιμή[110] και διεξάγονται κάποιες έρευνες, οι οποίες εξετάζουν την πιθανότητα εμβολίων αντισύλληψης.[144]
Μία αναστρέψιμη χειρουργική μέθοδος που ερευνάται είναι η αναστρέψιμη αναστολή του σπέρματος υπό καθοδήγηση (RISUG), η οποία αποτελείται από την έγχυση μιας πολυμερούς γέλης, στυρολίου και μηλεϊνικού ανυδρίτη σε διμεθυλοσουλφοξείδιο, στους σπερματικούς πόρους. Η έγχυση διττανθρακικού νατρίου ξεπλένει την ουσία και αποκαθιστά τη γονιμότητα. Μία άλλη είναι μια συσκευή εντός των σπερματικών πόρων που περιλαμβάνει την εισαγωγή ενός βύσματος ουρεθάνης στα σπερματικά αγγεία για να τα μπλοκάρει. Ένας συνδυασμός ανδρογόνων και προγεστερόνης φαίνεται υποσχόμενος, όπως και οι επιλεκτικοί ρυθμιστές υποδοχέα ανδρογόνων.[110] Έχουν γίνει προκαταρκτικές μελέτες για τους υπερήχους και τις μεθόδους θέρμανσης των όρχεων.[145]
Remove ads
Άλλα ζώα
Η στείρωση, που περιλαμβάνει την αφαίρεση κάποιων από τα όργανα αναπαραγωγής, διεξάγεται συχνά σαν μέθοδος ελέγχου γεννήσεων στα κατοικίδια ζώα. Πολλά καταφύγια ζώων απαιτούν αυτές τις διαδικασίες ως τμήμα των συμφωνιών υιοθεσίας.[146] Στα μεγάλα ζώα η επέμβαση είναι γνωστή ως ευνουχισμός.[147] Ο έλεγχος γεννήσεων θεωρείται επίσης εναλλακτική λύση έναντι του κυνηγιού ως μέσο ελέγχου του υπερπληθυσμού των άγριων ζώων.[148] Έχει βρεθεί ότι τα αντισυλληπτικά εμβόλια είναι αποτελεσματικά σε μια σειρά διαφορετικών πληθυσμών ζώων.[149][150]
Αντισύλληψη είναι η χρήση μίας η περισσοτέρων πρακτικών, συσκευών ή φαρμάκων με σκοπό την πρόληψη ή τη μείωση της πιθανότητας εγκυμοσύνης. Ο όρος αντισύλληψη μπορεί να αναφέρεται ειδικά στους μηχανισμούς που στοχεύουν στην μείωση της πιθανότητας γονιμοποίησης ωαρίου από ένα σπερματοζωάριο. Οι μέθοδοι αντισύλληψης χρησιμοποιούνται συχνά ως μέρος του οικογενειακού προγραμματισμού.
Η ιστορία των αντισυλληπτικών μεθόδων ξεκίνησε με την ανακάλυψη της σχέσης μεταξύ της συνουσίας και της εγκυμοσύνης. Οι αρχαιότερες μορφές αντισύλληψης περιελάμβαναν τη διακεκομμένη συνουσία, πεσσούς και βότανα που θεωρούνταν αντισυλληπτικά ή ότι προκαλούσαν έκτρωση. Η αρχαιότερη καταγραφή χρήσης αντισυλληπτικής μεθόδου είναι μια σειρά αρχαίων Αιγυπτιακών οδηγιών για την κατασκευή ενός αντισυλληπτικού πεσσού.
Οι διάφορες μέθοδοι αντισύλληψης έχουν ποικίλα χαρακτηριστικά. Τα προφυλακτικά, για παράδειγμα, είναι η μόνη μέθοδος που προσφέρει σημαντική προστασία από σεξουαλικώς μεταδιδόμενα νοσήματα. Η στάση των κοινωνιών και των θρησκειών απέναντι στις μεθόδους αντισύλληψης ποικίλουν σημαντικά.
Remove ads
Ιστορική αναδρομή
Στις αρχαιότερες μεθόδους αντισύλληψης πέρα από την σεξουαλική αποχή συγκαταλέγονται η διακεκομμένη συνουσία, η γαλουχία, κάποιες μέθοδοι φραγμού και κάποια βότανα που προκαλούσαν έμμηνη ρήση και έκτρωση. Η διακεκομμένη συνουσία (απόσυρση του πέους από τον κόλπο πριν την εκσπερμάτωση) είναι ίσως η αρχαιότερη μέθοδος αντισύλληψης. Όταν η σχέση μεταξύ εκσπερμάτωσης στον κόλπο και εγκυμοσύνης έγινε αντιληπτή, ξεκίνησε η χρήση της τεχνικής αυτής. Η τεχνική αυτή δεν αποτελεί αξιόπιστη μέθοδο αντισύλληψης.
Υπάρχουν ιστορικά αρχεία Αιγυπτίων γυναικών που χρησιμοποιούσαν έναν πεσσό (κολπικό υπόθετο) φτιαγμένο από διάφορες όξινες ουσίες και μέλι ή λάδι ως λιπαντικό, που μπορεί να ήταν σε κάποιο βαθμό αποτελεσματικά ως σπερματοκτόνα. Εντούτοις, το σπέρμα δεν ανακαλύφθηκε παρά τον 17ο αιώνα όταν ο Άντον Βαν Λέβενχουκ εφήυρε το μικροσκόπιο οπότε οι μέθοδοι φραγμού των προηγούμενων εποχών δεν ήταν ενήμερες των λεπτομερειών της αντισύλληψης. Εικάζεται ότι οι γυναίκες χρησιμοποιούσαν λαδωμένο χαρτί σαν μέθοδο φραγμού στην Ασία και κερί μέλισσας στην Ευρώπη. Το προφυλακτικό εμφανίστηκε κάπου τον 17ο αιώνα και αρχικά ήταν φτιαγμένο από έντερα ζώου. Δεν ήταν ιδιαίτερα δημοφιλές ούτε τόσο αποτελεσματικό όσο τα μοντέρνα προφυλακτικά από λάτεξ αλλά χρησιμοποιείτο τόσο ως μέθοδος αντισύλληψης όσο και με την ελπίδα αποφυγής της σύφιλης, η οποία ήταν αντικείμενο φόβου και ήταν θανάσιμη πριν την ανακάλυψη των αντιβιοτικών.
Διάφορα φάρμακα για την πρόκληση έκτρωσης έχουν χρησιμοποιηθεί ανά τους αιώνες. Κάποια από αυτά ήταν αποτελεσματικά, άλλα όχι. Αυτά που ήταν πιο αποτελεσματικά είχαν και σημαντικές παρενέργειες. Ένα τέτοιο φυτό, το silphium, που αναφέρθηκε ότι είχε μικρές παρενέργειες, συλλέχθηκε μέχρι εξαφάνισης τον 1ο αιώνα.
Η κατάποση κάποιων δηλητηρίων από τη γυναίκα μπορεί να αναστατώσει το αναπαραγωγικό σύστημα. Γυναίκες έπιναν διαλύματα που περιείχαν υδράργυρο, αρσενικό, ή άλλες τοξικές ουσίες για το σκοπό αυτό. Ο Έλληνας ιατρός Soranus το 2ο αιώνα μ.χ. συνιστούσε οι γυναίκες να πίνουν το νερό που χρησιμοποιούσαν οι σιδηρουργοί για να ψύχουν τα μέταλλα.
Οι κύριες κατηγορίες αντισυλληπτικών μεθόδων σήμερα είναι οι:
• Φυσικές μέθοδοι, • Μέθοδοι φραγμού • Ενδομήτρια σπειράματα • Ορμονικές μέθοδοι • Χειρουργικές μέθοδοι
Φυσικές μέθοδοι
Η μέθοδος του θηλασμού που εφαρμόζεται κατά την περίοδο της γαλουχίας, και οι μέθοδοι αποχής (όταν τα ζευγάρια αποφεύγουν την σεξουαλική επαφή κατά τη διάρκεια των γόνιμων ημερών), αποτελούν απόλυτα φυσικούς τρόπους αντισύλληψης χωρίς παρενέργειες, αλλά με πολύ φτωχά αποτελέσματα και μεγάλα ποσοστά αποτυχίας. Τόσο η μέθοδος βασικής θερμοκρασίας όσο και η ημερολογιακή μέθοδος παρουσιάζουν πολλά προβλήματα στην εφαρμογή τους (περιπτώσεις που η γυναίκα έχει πυρετό, στις γυναίκες με ασταθείς κύκλους,κ.α.). Η διακεκομμένη συνουσία αφορά στην απόσυρση του πέους από τον κόλπο πριν την εκσπερμάτιση. Η μέθοδος απαιτεί πείρα και επαρκή αυτοέλεγχο από τον άνδρα. Οι εκκρίσεις του πέους πριν από την εκσπερμάτιση, που σκοπό έχουν να συμπληρώσουν την λίπανση του κόλπου κατά την ερωτική πράξη, μπορεί να περιέχουν μέχρι και 50.000 σπερματοζωάρια. Έτσι αν και οι πιθανότητες σύλληψης με αυτό τον αριθμό είναι μικρές, είναι υπαρκτές.
Ο υπολογισμός των γόνιμων ημερών αποτελεί ακόμα μια φυσική μέθοδο. Ο υπολογισμός γίνεται με το πιο κάτω τρόπο: Γνωρίζοντας ότι η ωορρηξία γίνεται στο μέσο του κύκλου των 28 ημερών, δηλαδή την 14η μέρα, αυτή η μέρα θεωρείται ως η πλέον γόνιμη μέρα του κύκλου. Νοουμένου ότι το σπερματοζωάριο μπορεί να επιβιώσει στα γεννητικά όργανα της γυναίκας 30–48 ώρες, και το ωάριο ζεί περίπου 20–30 ώρες μετά την ωορρηξία, και οι δύο ημέρες που προηγούνται και έπονται της ωορρηξίας θεωρούνται επίσης δυνητικά γόνιμες, δηλαδή ένα σύνολο πέντε (5) ημερών. Για μεγαλύτερη ασφάλεια μπορούμε να υπολογίσουμε το 14 ± 3, και έτσι θα έχουμε ένα σύνολο εφτά (7) ημερών. Για τις γυναίκες που ο κύκλος τους δεν είναι διάρκειας 28 ημερών, οι γόνιμες ημέρες υπολογίζονται ως ακολούθως: Από την διάρκεια του κύκλου μιας γυναίκας αφαιρείται ο αριθμός 14. Στον αριθμό που προκύπτει, προστίθεται και αφαιρείται ο αριθμός 2. Οι μέρες που προκύπτουν από τον μικρότερο μέχρι τον μεγαλύτερο αριθμό είναι οι γόνιμες μέρες.
Μέθοδοι φραγμού
Η λογική των μεθόδων φραγμού είναι να εμποδίσουν το σπέρμα να έρθει σε επαφή με το ωάριο και να μην περάσουν από τη μήτρα και τον κόλπο. Το προφυλακτικό συγκρατεί το σπέρμα, προλαμβάνοντας έτσι την εναπόθεση του στον κόλπο. Ο κίνδυνος ρήξης (σπάσιμο) του προφυλακτικού είναι γύρω στο 3% και πιστεύεται ότι συσχετίζεται με την τριβή, την ποιότητα κατασκευής, και τη λάθος τοποθέτηση. Τα πλεονεκτήματα του είναι πολλά αφού, προστατεύει από τα σεξουαλικά μεταδιδόμενα νοσήματα (τον HPV, HIV, έρπητα κλπ), την πυελική σαλπιγγίτιδα, τις κολπίτιδες κ.α. Είναι ασφαλής, φτηνή, διαθέσιμη σχεδόν παντού και πλήρως αναστρέψιμη μέθοδος, χωρίς παρενέργειες και μπορεί να χρησιμοποιηθεί από άντρες οποιασδήποτε ηλικίας. Αν και πρωταρχικός σκοπός είναι η αποφυγή μιας ανεπιθύμητης εγκυμοσύνης, δεν πρέπει ποτέ να ξεχνάμε και την προστασία και από τα σεξουαλικά μεταδιδόμενα νοσήματα. Η ταυτόχρονη χρήση του ανδρικού προφυλακτικού ανεξάρτητα οποιασδήποτε άλλης αντισυλληπτικής μεθόδου προλαμβάνει σε μεγάλο βαθμό τη μετάδοση αυτών των ασθενειών. Οι υπόλοιπες μέθοδοι φραγμού όπως το γυναικείο προφυλακτικό, ο κολπικός σπόγγος, και το κολπικό διάφραγμα δεν έχουν μεγάλη εφαρμογή και αποδοχή στη χώρα μας. Τα σπερματοκτόνα ακινητοποιούν το σπέρμα μέσα στον κόλπο και διατίθενται κυρίως σε μορφή αφρού, ζελέ ή ως κολπικά υπόθετα. Τα πλεονεκτήματα της χρήσης των κολπικών μεθόδων στηρίζονται στο ότι είναι μέθοδοι ασφαλείς και μπορεί να χρησιμοποιηθούν από οποιαδήποτε γυναίκα καθώς και το γεγονός ότι ελέγχεται πλήρως από τη γυναίκα. Είναι πλήρως αναστρέψιμες, χωρίς ορμονικές παρενέργειες, δεν επηρεάζουν το μητρικό θηλασμό, και είναι εύκολες στη χρήση μετά από λίγη μόνον εξάσκηση. Θεωρείται πως προσφέρουν και κάποια προστασία κατά των σεξουαλικά μεταδιδόμενων νοσημάτων. Από την άλλη, κάποια μειονεκτήματα τους και κυρίως ο ερεθισμός, πιθανότατα αποτελούν και τους λόγους που η χρήση τους είναι περιορισμένη.
Ενδομήτρια σπειράματα (σπιράλ)
Αποτρέπουν την εμφύτευση ενός γονιμοποιημένου ωαρίου. Τα ενδομητρικά σπειράματα είναι συσκευές από μαλακό πλαστικό ή μεταλλικό υλικό που τοποθετούνται στη μήτρα και προσφέρουν αντισύλληψη καθώς αποτρέπουν την εμφύτευση ενός γονιμοποιημένου ωαρίου Η χρήση τους περιορίζεται κυρίως σε γυναίκες που έχουν ήδη αποκτήσει παιδί, καθώς η χρήση τους από γυναίκες που δεν έχουν ακόμα τεκνοποιήσει θεωρείται από πολλούς ότι πρέπει να αποφεύγεται. Ως πλεονεκτήματα της χρήσης των σπιράλ θεωρούνται η μακροχρόνια αντισυλληπτική τους δράση (για 5 έτη) και το γεγονός ότι η γυναικά, για χρόνια, δεν χρειάζεται να θυμάται και να σκέφτεται καθημερινά για την αντισυλληπτική της προστασία. Τοποθετείται εύκολα στο πλαίσιο του Ιατρείου, με τοπική αναισθησία. Πριν την τοποθέτηση του σπιράλ πρέπει να αποκλειστεί η πιθανότητα να υπάρχουν ήδη: εγκυμοσύνη, καρκίνος τραχήλου, μήτρας και ωοθηκών, καθώς και συγγενείς ανωμαλίες διάπλασης της μήτρας και μεγάλα ινομυώματα (καλοήθης όγκοι της μήτρας).
Ορμονική αντισύλληψη
Κύριος μηχανισμός δράσης είναι η αναστολή της ωοθυλακιορρηξίας.
Αντισυλληπτικά δισκία
Τα αντισυλληπτικά δισκία αποτελούν την παλαιότερη και πλέον δημοφιλή μορφή ορμονικής αντισύλληψης. Καθώς χρησιμοποιούνται εδώ και πολλά χρόνια, έχουν μελετηθεί αρκετά και Παγκοσμίου κύρους Επιστημονικές έρευνες, με εκατομμύρια γυναίκες, έχουν αποδείξει την ασφάλεια τους. Επίσης πρόσφατες μελέτες αντικρούουν την άποψη ότι η χρήση αντισυλληπτικών σχετίζεται με τον καρκίνο του μαστού, και αναφέρουν πως πιθανά, καμιά τέτοια σχέση δεν υπάρχει. Όταν λαμβάνονται με τον σωστό τρόπο έχουν αποτελεσματικότητα σχεδόν 100%. Τα αντισυλληπτικά δισκία εμφανίζουν εκτός της αντισύλληψης, και μια σειρά από άλλα πλεονεκτήματα, όπως: βελτίωση της ακμής, της ανεπιθύμητης τριχοφυΐας, του πόνου της περιόδου καθώς και της απώλειας μεγάλης ποσότητας αίματος. Μειώνουν τον κίνδυνο εκδήλωσης καλοηθών παθήσεων του μαστού, καρκίνου της μήτρας, ωοθηκών και παχέος εντέρου. Επιπλέον μειώνουν τον κίνδυνο εμφάνισης κύστεων των ωοθηκών. Έχει αποδειχθεί μείωση στη εκδήλωση σαλπιγγίτιδας και εξωμητρίων κυήσεων,[εκκρεμεί παραπομπή] προλαμβάνουν την οστεοπόρωση σε κάποιες έφηβες, και προσφέρουν μεγάλη ανακούφιση από τους πόνους της περιόδου. Με τα πλέον σύγχρονα αντισυλληπτικά δεν αυξάνεται το σωματικό βάρος της. Αντίθετα υπάρχουν πολλές περιπτώσεις που μπορεί να παρατηρηθεί μέχρι και μικρή απώλεια κιλών. Σαφώς υπάρχουν καταστάσεις και περιπτώσεις γυναικών, όπου η λήψη αντισυλληπτικών δεν είναι ενδεδειγμένη, όπως σε βαριές καπνίστριες, γυναίκες με αιματολογικά προβλήματα, ιστορικό θρομβώσεων, ημικρανίες, και άλλα. Είναι απαραίτητο, πριν η γυναίκα αρχίσει τη χρήση αντισυλληπτικών, να επισκεφτεί τον γυναικολόγο και να αποκλειστούν οι καταστάσεις αυτές. Η ορμονική αντισύλληψη δεν υπάρχει μόνο με την μορφή των χαπιών, αλλά και με άλλες μορφές, όπως την ενέσιμη μορφή, τα εμφυτεύματα, τα διαδερμικά αυτοκόλλητα και τον κολπικό δακτύλιο, χωρίς όμως αυτές να έχουν μεγάλη αποδοχή και χρήση στη Χώρα μας.
Το χάπι της επόμενης μέρας
Εμποδίζει την εμφύτευση στη μήτρα του γονιμοποιημένου ωαρίου επειδή μεταβάλλει το ενδομήτριο, επίσης πιστεύεται ότι ίσως αναστέλλει την ωορηξία. Το χάπι της επόμενης μέρας (Επείγουσα Αντισύλληψη) αποτελεί μια «πυροσβεστική», περιστασιακή, έκτακτης ανάγκης μέθοδο αντισύλληψης που προλαμβάνει την εγκυμοσύνη μετά από σεξουαλική επαφή που έγινε χωρίς ή με ανεπαρκή αντισύλληψη. Συνήθως εφαρμόζεται όταν η γυναίκα ξεχάσει να λάβει το αντισυλληπτικό χάπι ή το προφυλακτικό «βγει/σπάσει», καθώς επίσης όταν ο σύντροφος δεν αποσύρει το πέος από τον κόλπο έγκαιρα, προκειμένου να εκσπερματίσει εκτός, όταν η μέθοδος της διακεκομμένης συνουσίας έχει επιλεγεί ως μέθοδος αντισύλληψης. Πρέπει να γίνει αντιληπτό ότι το «χάπι της επόμενης ημέρας» δεν μπορεί να αποτελεί τακτική αντισυλληπτική μέθοδο και πρέπει να λαμβάνεται μόνο μετά από υπόδειξη του γυναικολόγου.
Remove ads
Παραπομπές
Εξωτερικοί σύνδεσμοι
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads