热门问题
时间线
聊天
视角
甲狀腺功能低下症
来自维基百科,自由的百科全书
Remove ads
甲狀腺功能低下症[8][9](hypothyroidism)又稱甲狀腺功能減退症、甲狀腺低能症[10],可簡稱甲減,由於各種原因引起的血清甲狀腺激素缺乏(合成、分泌減少),或對激素作用發生抵抗(生物效應不足),所致機體代謝及各系統功能減退為主要表現的臨床症候群。
甲狀腺功能低下症屬於內分泌疾病,由於基礎代謝降低和交感神經系統的興奮性減弱,可造成很多症狀,像是畏寒、疲勞、便祕、抑鬱,還有體重增加。有時候頸部前端會因為有甲狀腺腫而腫大[3]。妊娠期間沒有治療的甲狀腺功能低下症者會造成嬰兒的生長和智力發展遲緩或是造成先天性碘缺乏症候群(俗稱呆小症)[4]。
世界上,食物中的碘缺乏是最常見造成甲狀腺功能低下症的主要病因[7][11]。橋本氏甲狀腺炎則是在食物中碘充足的國家中最常造成此病的病因[3]。較少見的病因包含先前使用過碘-131的治療、下視丘或是腦垂腺前葉的損傷、一些特定的藥物、先天性甲狀腺功能低下症,或是先前有過甲狀腺手術等[3][12]。診斷的部分,當有所懷疑時,可以經由量測促甲狀腺激素(TSH)和T4的血液檢查來證實[3]。
碘鹽讓許多人不會得到甲狀腺功能低下症[6]。用左旋甲狀腺素鈉來補充甲狀腺激素可以治療此病。醫療專家們建議補充的劑量要根據症狀、促甲狀腺激素(TSH)和甲狀腺激素來調整。另外,治療此病的藥物對孕婦來說是安全的。儘管食物中有適量的碘很重要,但如果太多可能會惡化某些特殊形式的甲狀腺功能低下症[3]。
綜觀世界上,估計約有10億人口是缺乏碘的,然而不知道有多少人真有甲狀腺功能低下症[13]。在美國,有0.3%~0.4%的人口有此病;而約有4.3%~8.5%者有無症狀的甲狀腺功能低下症,也就是此病比較輕微的形式,其TSH指數上升,但甲狀腺素正常[7]。此病在女性身上比在男性身上常見。在超過60歲的人身上也比較容易得病[3]。此外,狗也會得甲狀腺功能低下症,而貓和馬就比較少見[14]。此病的英文「hypothyroidism」是源自於希臘文,「hypo」表示低下,「thyreos」表示屏蔽,以及「eidos」表示形式[15]。
Remove ads
症狀和徵象
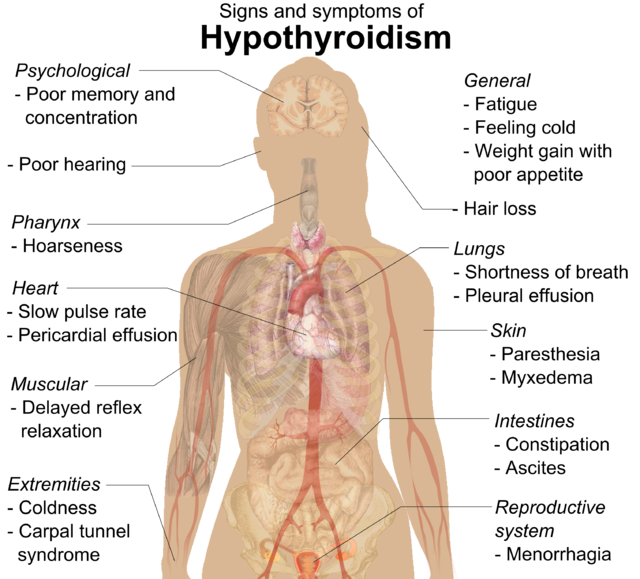
患有甲減的病人通常沒有明顯的臨床症狀出現,或者只有一些溫和的症狀表現出來。有一些症狀和徵象是和甲減有聯繫的,可以與一些基礎的原因聯繫相關聯,有一些症狀是直接和甲狀腺激素缺乏相關的。[16][17]橋本氏甲狀腺炎可能會表現出甲狀腺肥大的症狀。[16][18]膝跳反射緩慢是甲減的一個徵象,可以反映出激素缺少的嚴重程度。[7]如果嚴重甲減長期得不到治療,會使心跳放緩、動脈硬化、心肌無力等病症[19]。
Remove ads
黏液性水腫昏迷是一種罕見的威脅生命的甲減狀態。在已經患有甲減的基礎上發生其它疾病可能引起黏液性水腫昏迷,但是也可能只由甲減引起。這種疾病主要的症狀為體溫非常低但是不會表現出顫慄,意志模糊,心率緩慢並且呼吸能力下降。同時可能存在甲減的症狀,如舌頭顏色改變或者增大。[21]
即使是溫和甲減,也被認為與生育能力減弱,增加流產風險有關。甲減在懷孕初期,即使沒有明顯症狀,也可能提高先兆子癇,後代智力低下的風險,並且提高嬰兒在出生前後的死亡率。[22]孕婦患有甲減的概率是0.3-0.5%。[23]
患有甲減的新生兒可能發育出正常的身高和體重(雖然頭部可能會略大,因為後囪門可能是打開的) 有些患兒可能有嗜睡,肌肉緊張度下降,馬啼聲哭泣,難以餵食,便秘,舌頭增大,臍氙,皮膚乾燥,體溫降低和黃疸。雖然之後由於兒童的甲狀腺無法分泌足量的甲狀腺素可能引起甲狀腺腫,但是情況比較罕見。[24]甲狀腺腫也可能因為兒童在碘缺乏地區生長引起。[25]生長發育可能會遲緩,沒有被治療嬰兒可能會導致智力低下(在嚴重病例中,智商可能會低6-15個點) 也可能出現其它症狀:大規模的精細運動失調,肌無力,斜視,注意力集中時間短,語言發育遲緩。[24]
對於年齡稍大的兒童和青少年,甲減的症狀包括:肥胖,低溫耐受降低,嗜睡,肌無力,便秘,發育遲緩,臉色蒼白,皮膚乾燥,體毛增加,不規律月經和青春期推後。同時可能伴有膝跳反射緩慢,心率緩慢。腫瘤可能與甲狀腺腫大並發。[26]
病因
甲減是由於腺體本身功能不全(原發性甲減),或者缺少足量的促甲狀腺激素(中樞性甲減)造成的。[7][27]原發性甲減發生的概率大概是中樞性甲減的一千倍。[12]
原發性甲減和地方性甲狀腺腫在世界範圍內最主要的誘因是碘缺乏。在一些富碘地區,原發性甲減的主要病因是自體免疫疾病橋本氏病。[7][11]甲狀腺腫也可能與橋本氏病有關。橋本氏病的特點是存在T淋巴細胞對甲狀腺的浸潤和針對特殊的甲狀腺抗原的抗體,如甲狀腺過氧化酶抗體、甲狀腺球狀蛋白抗體和促甲狀腺激素抗體。[7]
大約有5%的女性在分娩後的9個月內會發生產後甲狀腺炎。主要表現為短期的甲減症狀。發生產後甲狀腺炎大概有20-40%的概率發展成永久性的甲減。[28]
自體免疫性的甲狀腺炎與其它的自身性免疫疾病有關係,包括像1型糖尿病、惡性貧血、重症肌無力、脂瀉病、類風濕性關節炎、系統性紅斑狼瘡等。自體免疫性的甲狀腺炎也可能作為自體免疫多症候群的一部分出現。[7]
Remove ads
病理

人體組織的正常功能需要甲狀腺激素來維持。健康的情況下,甲狀腺素(T4)主要是由甲狀腺分泌,在其它組織中通過硒依賴碘化甲狀腺氨酸脫碘酶處理轉化為三碘化甲腺氨酸(T3)。[29]三碘化甲腺氨酸與細胞核上的甲狀腺激素受體結合,促進某些基因的表達和特定蛋白質的合成。甲狀腺素還會與細胞膜上的 integrin αvβ3結合,促進鈉氫反向轉運物和血管及細胞的生長。[30]在血液中,99.97%的甲狀腺素與血漿蛋白(如甲狀腺素結合球蛋白)結合,只有游離狀態的甲狀腺激素具有生物學活性。[7]
甲狀腺是甲狀腺激素在人體內唯一的來源。生產甲狀腺激素的過程需要碘元素,和氯基酪氨酸。碘元素通過血液運送到甲狀腺並與甲狀腺球蛋白結合。這個過程被促甲狀腺激素(TSH)控制,TSH由腦垂體控制。缺少足夠的碘元素或者缺少足夠的TSH,可以造成分泌甲狀腺激素數量下降。[27]
下視丘-垂體-甲狀腺軸在維持正常的甲狀腺激素水平上起了重要的作用。 腦下垂體前葉腺被下視丘分泌的促甲狀腺釋放激素(TRH)刺激,釋放促甲狀腺激素。TSH和TRH的釋放被甲狀腺素反饋抑制。缺少足量的TRH會導致缺少TSH進而導致缺少甲狀腺素,不過這是一種比較罕見的情況。[12]
懷孕會導致甲狀腺素生理的顯著變化。甲狀腺體會增大10%,甲狀腺素會多分泌50%,對碘元素的需求增加。很多甲狀腺功能正常的女性但是由於具有對甲狀腺激素的自體免疫,或者缺碘,在分娩前後出現了會出現甲減的跡象。[31]
Remove ads
診斷
目前認為甲減最好的初步檢測方法是通過實驗室對血液中的促甲狀腺激素水平進行測量,並且通常在幾周以後進行第二次TSH水平測試來確診。[32]由於激素水平異常也可能是由於其它疾病引起的,所以只有在強烈懷疑甲狀腺機能異常時TSH水平檢測才應該被推薦使用。TSH水平升高時,表明甲狀腺沒有產生足夠的甲狀腺激素,在進行TSH水平測試的時候,血液中游離的T4通常也會被測量。[7][26]在檢測甲減的時候T3的水平並不被鼓勵參考。[7]這裡有一些甲減的症狀記錄表,他們在診斷中僅提供有限的參考。
有些甲減病例伴隨有血液中的肌酸激酶升高和活性梅升高。這些指標通常在甲減被完全治癒後消失。[7]膽固醇,低密度脂蛋白及脂蛋白a的水平也會上升。甲減對於血脂的影響目前沒有被深入的研究。[25]
非常嚴重的甲減和黏液性水腫昏迷由於一些原因會伴隨有低血鈉和高抗利尿激素和急性腎功能惡化。[21]
如果在甲減診斷中觸診甲狀腺沒有感覺到任何腫塊的,不要求進行甲狀腺繪圖。但是如果甲狀腺感覺到異常,推薦進行繪圖。[32]如果甲狀腺過氧化物酶抗體存在,則意味著甲狀腺小瘤是由於自體免疫性甲狀腺炎造成的,但是如果還存在其它疑問,則推薦進行穿刺活檢。[7]
如果TSH水平正常或偏低,血漿中T4水平偏低,建議懷疑是中樞性甲減。這時可能會存在其它特徵,如月經周期異常,腎上腺激素異常。同時可能出現垂體肥大的跡象,如頭痛和視線改變。中樞性甲減的病因有待深入研究。[12][32]
Remove ads
主體性甲減的明顯症狀:TSH 水平偏高,T4 T3水平偏低。如果TSH水平多次高於5mIU/L,有相關甲減症狀,T4稍低於標準值,則可以診斷為甲減。如果TSH高於10mIU/L,也可以診斷為甲減。[33]
無臨床症狀:此類甲減是具有溫和症狀的甲減,主要表現為血漿中的高TSH水平和正常的甲狀腺激素水平。[34][35]成年人的TSH水平高於5mIU/L低於10mIU/L。[33]溫和甲減表現出來的症狀多樣並且典型的甲減症狀通常難以被觀察到。[34]患有溫和甲減的人一部分會轉變成明顯的甲減,如果血液中檢測到TPO抗體,轉變的概率是4.3%,如果未檢測到,概率是2.6%。[7]檢測到TPO抗體的人應該更頻繁的(比如每年)進行甲狀腺功能檢測。[32]
在孕期,由於更多的甲狀腺激素綁定到甲狀腺素結合球蛋白,更少的綁定到清蛋白上,所以游離態的甲狀腺素水平比預期的要低。激素水平在孕期的各個階段需要被修正,甲狀腺激素水平需要用完整的水平替代檢測的水平,TSH的水平可能也會比平常低,需要調整正常的範圍來應對懷孕的各個階段。[7][31]
在孕期,溫和甲減的TSH水平被定義為2.5至10mIU/L和正常的甲狀腺激素水平,高於10mlU/L的會被認為是明顯的甲減,即使甲狀腺激素水平正常。[31]TPO抗體是否存在對於治療有很重要的作用,所以需要女性進行甲狀腺功能測試。[7]
TPO抗體可能被認為與習慣性流產有關,就像輕微的甲狀腺功能障礙會導致流產,[7]但是這個建議並不具有普遍性,[36]存在抗體可能無法預測未來的結果。[37]
預防

甲減在人群中的預防可以採用向常規食物中添加碘元素,這種公共健康手段在一些甲減是常見病的國家減少了地方性兒童甲減。在多攝入富碘食物如乳製品和魚類的同時,有些國家在食用鹽中添加碘元素來預防甲減。[38]在世界健康組織的鼓勵下,[39]已經有130個國家,世界上將近70%的人口食用碘鹽。也有一些國家在麵包中添加碘鹽。除此之外,由於減少食鹽攝入,碘缺乏在一些西方國家又重新出現。[38]
孕期和哺乳期的女性每天對碘的需求比其它女性多66%,所以即使採用上述公共衛生手段可能還是缺少碘。[38][40]世界健康組織推薦孕期和哺乳期的女性每天攝入250ug的碘。[41]許多女性可能無法從日常的食物中獲取足夠的碘,美國甲狀腺協會建議這些女性每天口服150ug的碘。[31][42]
Remove ads
篩查
在一些國家,通常用TSH的水平對新生兒進行甲減的篩查。這項措施可以提早發現並防止生長發育遲緩。[43]是世界上應用最廣的篩查手段。[44]TSH的篩查是用來識別最常見的病因,輔助的T4測試則是用來檢測中樞性甲減[24]。如果T4的篩查在出生的時候被使用,會發現中樞性甲減的比例在1:16000 到1:160000之間。考慮到這些兒童通常有腦垂體激素缺陷,早期的診斷會防止病情複雜化。[12]
對於成年人,在人口中大範圍的篩查引起了爭論。一些組織(如美國預防服務工作組)認為定期檢查是不必要的,但是其它一些組織(如美國甲狀腺協會)建議在一定年齡段中,兩性或者女性間歇性的進行間檢查。 目標人群篩查在一些常見甲減的場景中也許是合適的,如其它的自體免疫性甲減和強家族遺傳的甲減,接觸到了放射性碘,或者對脖子進行了輻射治療,曾經有過甲狀腺損傷,甲狀腺本身異常,精神異常,攝入胺碘酮或者鋰,以及有其它健康症狀的人(如某些心臟和皮膚症狀)。[7]建議患有唐氏綜合症的人每年進行檢查,因為他們有更高的風險患有甲狀腺疾病。[45]
治療
大多數患有甲減或者甲狀腺素缺乏的人採用人工合成的長效甲狀腺素,左旋甲狀腺素進行治療。[17]在年輕人和健康的具有明顯甲減症狀的人中,全劑量的激素替代可以立刻使用。在年長的人和有心臟疾病的人,可以在初期採用小劑量以避免過量和其它風險。[7][27]小劑量對於那些溫和甲減的人來說也是足夠的,患有中樞性甲減的人需要高於平均水平的劑量。[7]
需要監控血液中游離的甲狀腺素和TSH水平以判斷劑量是否合適。監控需要在首次服藥後或者更改劑量後的4-8周後進行。如果合適的劑量確定後,在沒有症狀改變的情況下可以在6-12個月後進行複查。對於患有central甲減的人,TSH水平並不是可靠的激素劑量判斷標準,主要需要依靠游離態T4的的水平來判斷。[7][12]左旋甲狀腺素最好在早餐前的30-60分鐘服用,或者在進食的4小時後,[7]因為食物中的一些物質如鈣會抑制吸收。[46]現在沒有直接促進甲狀腺腺體分泌甲狀腺素的方法。[17]
在左旋甲狀腺素中添加三碘甲狀腺氯酸被建議作為更好的控制症狀的方法,但是沒有被研究所證實。[17][11][47]在2007年,不列顛甲狀腺協會聲稱T4和T3混合療法與單純的T4療法有更高概率產生副作用並且治療效果並沒有改善。[17][48]類似的,美國治療指南因為缺少證據,所以不建議混合療法,雖然他們知道有些採用混合療法的患者感覺更好。單獨使用三碘甲狀腺氯酸的療法還沒有足夠的研究,所以不建議使用。另外由於它較短的半衰期,需要更頻繁的服用。[7]
脫水甲狀腺素是從動物的甲狀腺中進行提取,最常見的動物是豬。這是一種混合療法,混合了T4和T3。[17]同時還含有降鈣素(一種控制鈣水平的激素),T1和T2. 這些並不在合成激素治療藥物中出現。[49]這種方式是曾經的主流療法,但是現在已經不被採用,[17][11]不列顛甲狀腺協會和美國專業指南均不建議使用。[7][48]
很少的證據證明對於溫和甲減的治療是否有益,也很少證明是否存在過度治療。溫和甲減可能會逐漸增加患冠狀動脈病的風險。[50]一份2007年的報告說沒有找到激素替換療法對血脂水平和左心室功能指標的提升。[51]
從2008年開始,一些英國和美國的建議認為正常人的TSH水平低於10mlU/L不需要進行治療。[7][35][52]美國指南(American guidlines)建議只有在TSH水平低於10mIU/L,並同時存在甲減症狀或者甲狀腺素過氧化物酶抗體時,有心臟病史或者心臟病發病可能升高時,需要進行治療。[7]
對於已知患有甲減的女性懷孕。建議嚴格檢測血清中的TSH水平,應該服用左旋甲狀腺素以維持TSH水平在每個妊娠期的正常範圍內。第一個妊娠期的正常範圍是低於2.5mIU/L,第二個妊娠期和第三個妊娠期低於3.0mIU/L。[17][31]全部的T4水平而不是游離態T4水平應該用來指導治療。檢測結果應該根據懷孕的不同時期進行解讀。左旋甲狀腺素的劑量在確認懷孕後通常需要提升。[7][27][31]
有TPO抗體的女性懷孕需要進行激素替代,無論TSH水平是否正常。特別是在有流產史和甲狀腺技能減退史的情況下。[7]左旋甲狀腺素可以減少早產和流產。對於溫和甲減並且有TPO抗體的女性,[53]同樣強烈建議進行激素補充,以防止溫和甲減成為顯性甲減。如果決定不治療,則需要密切檢測甲狀腺功能,在懷孕的前20周內每4周檢查一次。[7]如果不存在TPO抗體,則不建議治療。[31]
流行病學
在世界範圍內大概有10億人面臨碘缺乏,但是並不確定導致了多少甲減。[13]在西方國家的基於大量人口在富碘食譜的研究,有0.3%-0.4%的人口有明顯的甲減症狀,4.3%-5.8%的人口有溫和甲減。[7]在溫和甲減的人群中,80%的TSH水平低於10mIU/L,這是需要治療的界限。[35]患有溫和甲減的兒童通常會回復正常的甲狀腺功能,小部分會發展成明顯的甲減。(可以通過檢查抗體和TSH水平,脂瀉症,和甲狀腺腫來預測)[54]
女性比男性更容易患有甲減。基於大量人口的研究顯示,女性的TSH水平高於10mIU/L的概率比男性高7倍,這部分人中每年大概有2-4%的概率發展成明顯甲減。如果發現有TPO抗體,則風險更高。[7][35]溫和甲減感染兒童的概率大概是2%,對於成年人來說,年齡越大的白種人患有溫和甲減的風險越高。[34]對於患有唐氏綜合症[24][45]和特納綜合症[24]的人來說,患有甲狀腺功能異常的概率更高,通常都是患有甲減。
非常嚴重的甲減和黏液性水腫昏迷是罕見的,據估計發病概率大概是每年每百萬人中有0.22個人會發病。大多數病例是年齡大於60歲的女性,儘管在任何年齡段均可能發病。[21]
大多數甲減是主體甲減,中樞性甲減大概每2萬至8萬人中會出現一例,在甲減人群中大概每千人出現一例。[12]
歷史
黏液水腫和甲狀腺的聯繫是在19世紀晚期建立起來的,當時被移除甲狀腺的人和動物在接受甲狀腺組織移植時表現出改善的症狀。在1811年,Bernarrd Courtois發現海藻中存在碘。[11]1820年, Jean-Francois Coindet.發現碘與甲狀腺腫的大小有關係。Gaspard Adolphe Chatin在1852年證實甲狀腺腫是由於碘缺乏造成的,Eugen Baumann 在1896年解釋了碘對於甲狀腺組織的作用。[55]
在1891年,英國物理學家 George Redmayne Murray 在口服綿羊甲狀腺提取物不久後,[11][56]接受了皮下注射。[57]1914年提純的甲狀腺素出現,在1930年代,合成的甲狀腺素出現,雖然脫水的動物甲狀腺提取物仍然被廣泛使用。左旋甲狀腺素在1952年被發現。[11]
參考文獻
延伸閱讀
參見
外部連結
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads



