心臟衰竭(英語:heart failure,簡記為HF)又稱心力衰竭,簡稱心衰[9],是由於任何原因的初始心肌損傷(心肌梗死、血液動力負荷過重、炎症等)引起心肌結構和功能變化,導致心臟舒縮功能障礙,以心臟泵出的血液不能滿足組織需求為特徵的臨床綜合徵。主要表現為呼吸困難、喘息、水腫等。
此條目需要補充更多來源。 (2022年3月23日) |
| 心臟衰竭 | |
|---|---|
| 又稱 |
|
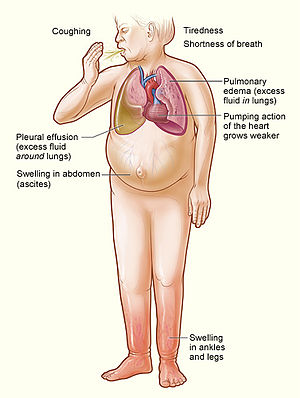 | |
| 心臟衰竭的主要症狀與徵象 | |
| 症狀 | 呼吸困難、疲勞、下肢水腫[2] |
| 病程 | 通常終身 |
| 類型 | 心血管疾病、醫學徵象[*]、心血管系統疾病[*] |
| 病因 | 心肌梗死、高血壓、心律不整、過量飲酒、感染、心臟損傷[2][3] |
| 風險因素 | 抽菸、坐式生活型態 |
| 診斷方法 | 超聲心動圖[4] |
| 鑑別診斷 | 腎衰竭、甲狀腺疾病、肝病、貧血、肥胖[5] |
| 藥物 | 利尿劑、心臟藥物[4][6] |
| 盛行率 | 4000萬(2015年)[7],2%成人(已開發國家)[3][8] |
| 死亡數 | 第一年死亡風險約35%[2] |
| 分類和外部資源 | |
| 醫學專科 | 心臟病學 |
| ICD-10 | I50 |
| DiseasesDB | 16209 |
| MedlinePlus | 000158 |
| eMedicine | 163062、354666、2069746 |
心衰在傳統上,有許多種粗略分類,依發生的時間進展的速度,可分急性心衰、慢性心衰;依解剖學位置,可分左心衰竭、右心衰竭;依生理功能障礙,可分收縮性心衰、舒張性心衰。但臨床上,通常其分類方式更為複雜與多樣[10][11][12]。
較常見的慢性心臟衰竭(chronic heart failure,CHF)同義於鬱血性心臟衰竭(congestive heart failure)[13];當心臟無法推送足量血流維持身體所需,慢性心臟衰竭於焉而生[14][15][16]。
心臟衰竭症狀通常包含呼吸困難、過度疲憊與下肢水腫[2]。呼吸喘特別在運動、平躺與夜間睡眠時容易症狀加劇[2]。心臟衰竭通常會限制病患行動與運動的可負荷量,即便控制得宜,運動量依然受限[17]。
造成心臟衰竭的常見原因包括冠狀動脈疾病(包含曾有心肌梗塞)、高血壓、心房顫動、瓣膜性心臟病、和心肌病變[2][3]。這些原因會造成心臟結構或功能的改變,進而造成心臟衰竭[2]。根據左心室射出分率(left ventricular ejection fraction,LVEF )異常與否,心臟衰竭分為三類:低收縮分率心衰竭(heart failure with reduced ejection fraction,HFrEF)、心臟收縮力輕度降低心衰竭(heart failure with mildly reduced ejection fraction,HFmrEF)[18]和正常收縮分率心衰竭(英語:HFpEF, heart failure with preserved ejection fraction)[註 1][2],兩者的病理機轉不同,對藥物治療反應與預後亦不相同。疾病嚴重程度通常以運動耐受力下降多寡來分級[5]以台灣心衰竭比例來說,臨床上每10人中有5人是HFrEF,4人為HFpEF[19] ,1人為較少見的HFmrEF[20]。
心臟衰竭並不等同於心肌梗塞(部份心肌壞死)或心跳停止(所有血流皆停止)[21][22]。其他可能和心臟衰竭有類似症狀的疾病包括:肥胖、腎臟問題、肝臟問題、貧血、甲狀腺疾病等[5]。
心臟衰竭的診斷是根據病史及理學檢查,並透過心臟超音波確認診斷[4]。抽血檢查、心電圖、胸部X光攝影則適用決定心臟衰竭的潛在成因[4]。心臟衰竭的治療端視嚴重度與成因。對控制穩定的慢性心臟衰竭病患而言,治療通常包含藥物、生活型態的調整,譬如戒菸[6]、運動[23]、飲食控制等[6]。對低收縮分率心衰竭病患而言,建議使用藥物包含血管張力素轉化酶抑制劑與乙型交感神經接受體阻斷劑[4]。對於較嚴重者,可使用醛固酮拮抗劑、血管張力素受體抑制劑或肼苯太素併用硝酸鹽類[4]。對正常收縮分率心衰竭患者,則需要治療相關健康問題[4],針對病患潛在的危險因子高血壓、消除水腫、注意冠狀動脈是否狹窄等,同時注意是否合併其他共病和病因等進行治療,並使用利尿劑治療來減輕充血症狀[24],利尿劑因為有助於避免體液滯留,所以建議服用。必要時視情況,則可使用心律調節器或植入型去顫器[4]。然而嚴重患者對上述治療反應不佳,可考慮心室輔助器或心臟移植[6]。
尤其是在狀況「輕」的情況下心衰竭往往由於沒有共同承認的定義以及難以診斷而不被診斷出來。根據台灣衛生福利部統計處110年全國10大死因統計,心臟疾病位居第二[25],而心臟衰竭是常見、高醫療支出且可能致命的疾病[3]。心衰竭於全球盛行率約1-3%,亞洲盛行率與全球大致相似,以最高盛行率3%來推估,台灣心衰竭患者比例大約70萬人[26]。在已開發國家,約2%的成人有心臟衰竭,而年齡高於65歲者則增加至6-10%[3][27]。甫診斷心臟衰竭第一年的死亡風險為35%,往後每年則降低至10%[2]。此風險與某些癌症類似[2]。在英國心臟衰竭佔緊急入院的5%[2]。即使使用最好的治療,心衰竭的年死亡率為10%[28]。心衰竭是導致65歲以上的老年人入院的主要原因[29]。有關心臟衰竭的文獻,最早由埃伯斯紙草文稿紀錄於西元前1550年[17]。
分類
一般來說,心臟衰竭是指病患心臟無法有效或即時將血液輸送至身體以維持健康的症狀。心臟衰竭分類有許多方法,根據2020年歐洲心臟學會治療指引,可依據左心室射出分率(LVEF, left ventricular ejection fraction)將心臟衰竭分類:
1. 低收縮分率心衰竭(HFrEF):當病患的左心室射出分率小於40%,則為低收縮分率心臟衰竭
2. 正常收縮分率心衰竭(HFpEF):當病患的左心室射出分率大於50%,則為正常收縮分率心臟衰竭
3. 射出分率輕度降低心衰竭(HFmrEF):為心臟收縮力輕度降低的心衰竭,當病患的左心室射出分率介於41-49%之間心衰竭[18]
心衰竭分類有許多診斷方法,其中包括:
- 受影響的心臟的部位
- 心肌收縮還是擴張時有問題
- 心輸出量過低還是過高
- 附屬的功能障礙
症狀和跡象
根據心臟出毛病的左右邊不同其症狀也不同,假如兩邊都有問題的話兩邊的症狀均會出現。
心臟左側(左心室)將血泵入主動脈,心臟左側衰竭導致肺靜脈充血,其結果是對於組織的血補充不足。主要的呼吸症狀是氣短以及在嚴重情況下容易昏迷。端坐呼吸可以減輕躺時的呼吸短缺,其測量數為要舒適地躺着的時候需要的枕頭。夜間陣發性呼吸困難是夜間發生的嚴重呼吸停止,一般發生於入睡後數小時。體內循環不足導致暈眩、神智不明、出虛汗和四肢發冷。
心臟右側(右心室)將血液從心臟泵入肺來進行二氧化碳與氧氣的交換。因此由此心衰竭導致周邊組織充血。這會導致周邊充水或者全身性水腫和夜尿。在嚴重的情況下會導致腹腔積液和肝腫大。
代謝失調很容易導致心衰竭。間發病(如肺炎),但是尤其心肌梗塞、貧血、甲狀腺功能亢進或心律不整,可能導致心衰竭,這些疾病對心肌產生更大的壓力,往往會使得病症迅速惡化。大量納入水或者鹽(包括靜脈注射)以及會導致液體停滯的藥物(比如非類固醇消炎止痛藥和噻唑烷二酮)也會導致代償失調。
醫務人員觀察特別的跡象來確定病人是否有心衰竭。代償失調的跡象包括心尖搏動(心臟收縮時,心尖向胸壁衝擊可引起局部胸壁向外搏動(和奔馬律(心室舒張期負荷過重,心肌張力減低與順應性減退,以致心室舒張時,血液充盈引起室壁震動,是心肌嚴重受損的重要體徵)。心雜音可能說明瓣膜疾病。瓣膜疾病可能導致心衰竭(比如主動脈瓣狹窄),也可能是其後果(比如二尖瓣反流)。
右側心衰竭的跡象有周邊水腫、腹腔積液和肝大,靜脈壓增高、肝頸靜脈回流和胸骨旁隆起。
病因
心衰竭的原因和導致有:
共病
又稱慢性腎功能不全或慢性腎衰竭、chronic kidney disease(CKD)、chronic renal disease(CRD)。慢性腎臟病患者比起正常腎功能者罹患心肌梗塞、心衰竭的危險性較高且有較高心臟血管相關死亡率[30] ;因心臟及腎臟疾病在臨床兩者間有緊密關係,開始出現「心腎症候群」的概念,更有學者根據心臟和腎臟的急性或慢性功能變化,可能導致另一器官的急性或慢性器官失調,將心腎症候群進一步分成五類 [31]。
根據美國Acute Decompensated Heart Failure National Registry (ADHERE)在研究超過10萬位因急性心衰竭而住院的患者後發現,30%患者患有腎衰竭,而常見的共病還有高血壓、冠狀動脈疾病和糖尿病[32] 。
腎臟病初期幾乎沒有症狀,除了些微蛋白尿、血壓上升等輕微症狀;等到腎絲球過濾率下降至百分之20-30以下,才會出現如虛弱無力(貧血)、噁心、嘔吐、水腫、皮膚癢、呼吸喘等症狀。
早期僅能仰賴民眾高度的警覺,只要在常規檢查中,加驗尿素氮(BUN)、肌酸酐(Creatinine)及尿液,再算出腎絲球過濾率(eGFR)及有無蛋白尿,就能知道腎臟功能狀況。若曾服用可能影響腎功能之藥物,並留意到排尿發生變化,或有腎臟病家族史與高血壓病史,建議及時與專業醫師會診安排後續診斷流程。[33]
研究顯示有近四成的心衰竭患者同時患有糖尿病[34] ,糖尿病患者罹患心衰竭的機會比一般人高二至五倍[35]。根據美國心臟協會(AHA)和美國心臟學學院(ACC)的定義,糖尿病患者即使沒有結構性的心臟異常,仍屬於心衰竭高危險群,血糖控制越差,則心臟衰竭發生率越高[36]。
關於心衰竭合併糖尿病的症狀,因高血糖的影響會造成多食、多飲、多尿及體重下降情況,一般病徵則有視力模糊、頭痛、肌肉無力、傷口癒合緩慢及皮膚搔癢,日常預防可藉由將血糖、血脂肪、血壓和體重控制在理想範圍,倘若有前述症狀跡象即可透過抽血檢測確定是否罹患糖尿病,一般初診斷糖尿病時,後續建議每半年檢查一次,以評估糖尿病對身體的影響。
也因糖尿病可能造成血管硬化、膽固醇斑塊沉積於血管壁上造成血管縮小、或引發血管的炎性反應,令血管斑塊破裂引發心肌梗塞,造成心臟肌肉細胞收縮功能變差,當血流無法順利從心臟打出,臨床上可能會表現出運動時氣促、夜間喘、端坐呼吸、全身倦怠,胃口變差等症狀,嚴重者可能併發呼吸衰竭、心因性休克以及嚴重性心律不整等[37] ,建議早期控制好糖尿病,可透過專業醫師診斷,利用藥物預防心血管相關疾病。
心肌梗塞(Myocardial infarction, MI)為冠狀動脈發生血栓、粥狀硬化或內皮細胞功能異常等因素而阻礙血流,使心肌缺氧及壞死 [38],甚至可能併發心律不整、心臟衰竭、休克、二尖瓣閉鎖不全、心臟破裂而猝死[38][39],目前心肌梗塞是心臟猝死,心臟衰竭最常見的原因[38]。
心肌梗塞可能出現不同症狀,包括在休息或勞動狀態下引發胸悶,上肢疼痛,下顎痛,或上腹疼痛不適。如果發生急性心肌梗塞,症狀會持續,但通常都至少二十分鐘,且並非局部性,有時會伴隨嘔心、呼吸困難、盜汗、昏厥,甚至於猝死,但心肌梗塞也可能出現非典型的症狀,甚至於毫無症狀,其診斷是依據心電圖的缺氧變化,心肌生化標記的升高或影像診斷。
高血壓是心衰竭最重要的病因之一,在許多研究中高血壓患者罹患心衰竭患病率為60~85%,[36]而以40至89歲的人來說,從血壓值115/75mmHg起,每增加20 mmHg的收縮壓或10 mmHg的舒張壓,死於缺血性心臟病及中風的死亡率就會加倍。[40]
高血壓早期通常沒有明顯症狀,但長期影響可能出現不明原因流鼻血、頭痛、耳鳴、視力模糊、頸部僵硬、手腳麻木、食慾不佳、臉色潮紅、失眠等,都可能是高血壓造成,台灣衛生福利部國民健康署建議18 歲以上民眾每年應至少量一次血壓,而針對以下兩類人則建議每周測量血壓:40歲以上肥胖,有家族病史,且有工作壓力大的人、更年期過後女性。而曾發生心血管疾病或中風者,建議每天測量血壓。[41]
貧血為心衰竭的共病症之一,會降低心衰竭病人之灌流液 (perfusate) 品質、運動耐受性 (exercise capacity) 並增加住院率或死亡率 [42]。貧血可能出現的症狀有疲勞、虛弱、臉色蒼白、心律不整(Arrhythmia)、呼吸困難(Shortness of breath)、頭暈、胸痛、手腳冰冷及頭痛(Headache)等。
早期症狀並不明顯,但會隨著貧血發展症狀變嚴重,[43] 貧血主因之一為鐵質缺乏,因此國際心衰竭治療指引建議每年必須追蹤一次鐵質概況 (iron profile),並根據血紅素測量值給予鐵劑治療。[42]
診斷
心臟超音波常用來在醫院裡診斷心衰竭。這個儀器使用超音波來測量每搏輸出量、舒張末期容量以及這兩個量之間的比例,這個值也被稱為射血分數。一般射血分數應該為50%至70%,慢性收縮性心力衰竭時其值會降低到40%以下。超聲波心動描記法也能用來診斷瓣膜心臟病以及估計心包狀態。超聲波心動描記法還能夠幫助確定治療方法,比如使用藥物或者植入型心律轉復除顫器。
胸部X光檢查常被用來診斷心衰竭。病人往往顯示心臟肥大,其測量值為心臟胸廓係數。左側心衰竭往往會顯示血管重分配、支氣管周圍聚集合內臟水腫。
常使用的血化驗包括電解質(鈉、鉀)、測量腎功能、肝功能試驗、甲狀腺功能檢查、全部血球數,假如懷疑有感染的話C-反應蛋白。測量腦鈉素是診斷心衰竭的特殊測試,在心衰竭的情況下腦鈉素會提高。腦鈉素測量還可以區分呼吸困難是否是由心衰竭導致的。假如懷疑有心肌梗死的話可以測量不同的心臟標誌物。
冠心病可能導致心衰竭,其預後部分由冠狀血管為心肌提供血液供給的能力決定。使用冠狀血管插入可以用來確定冠狀動脈再成形術或者冠狀動脈搭橋手術後的再血管化。
為了監視患心衰竭病人的治療過程有不同的措施,其中包括液體平衡和體重。
目前沒有所有人都接受的黃金標準來診斷心衰竭。一般常用的有「弗明漢條件」[44](由弗明漢心臟病研究總結出來)、「波士頓條件」[45]、「杜克條件」[46]和(在緊急心肌梗死的情況下)「Killip分級」[47]。
功能分類主要是使用紐約心臟協會功能分類[48]。這個分類紀錄症狀的程度,它可以用來估量治療措施。雖然這個分類常被使用,但是它不總是能夠重複,其預測的行走距離和運動程度不很可靠[49]。它分四個級:
- 第一級:任何活動沒有任何限制;在一般活動中沒有症狀
- 第二級:活動時有輕度限制;病人休息或者輕度運動時舒適
- 第三級:在任何活動是都有感受得到的限制;病人只有在休息時舒適
- 第四級:任何活動均不舒適,即使在休息時也有症狀
治療
對心衰竭的治療主要是針對其症狀的治療,來防止心衰竭變得更嚴重。假如心衰竭有可以逆轉的病因的話,比如感染、酒精、貧血、甲狀腺功能亢進、心律失常或者高血壓),這些病因也應被治療,針對這些病因的治療包括運動、食用健康食品、減少食品中的鹽量、戒煙和戒酒。
心衰竭病人應該進行不同的無藥物治療措施來改善其症狀和預後。其中包括:[50]
在治療心衰竭時實踐和事實之間有一個差距,事實觀察發現血管緊張素轉化酶抑制劑、β受體阻滯劑和螺內酯對降低死亡率有益,但是在實際上這些藥物的使用不足[52]。心衰竭治療的主要目的在於保持體液的穩定、通過減緩症狀的惡化和減輕心肌危險改善預後。藥物包括:利尿劑、血管舒張劑、血管緊張素轉化酶抑制劑、乙型阻滯劑和醛固酮拮抗藥。值得注意的是有些強心劑如米力農會提高死亡率[53]。
血管緊張素轉化酶抑制劑被建議用於所有慢性收縮性心衰竭病人,不管其症狀輕重或者血壓[54][55]。血管緊張素轉化酶抑制劑改善症狀,降低死亡率,減緩心室肥厚。假如病人無法使用血管緊張素轉化酶抑制劑的話可以選擇使用血管緊張素受體拮抗劑治療,尤其是坎地沙坦[56][57]。
利尿劑治療主要用來減輕水腫的症狀。可減少血容量、減輕周圍組織和內臟的水腫、減輕心臟前負荷、減輕肺淤血。排鈉後可減輕心臟後負荷。利尿劑有多種,按照心衰竭程度不同結合使用:[50]
假如心衰竭病人對利尿劑沒有反應或者反應小的話可能必須使用超過濾或者去除水分來控制水腫。通過這些手段可以重建病人對傳統藥物的反應。9
現行大多數公認的心臟衰竭藥物治療皆有大型的臨床試驗證據所支持,然而,利尿劑作為心臟衰竭常見的藥物之一,卻缺乏大型且有效的臨床試驗證據予以佐證。體液的滯留與鬱血是心臟衰竭的指標,且和嚴重症狀與預後不良相關聯,鑒於鬱血與症狀及預後程度的重要關聯性,利尿劑仍扮演著治療心臟衰竭的重要角色。儘管常規利尿劑對心臟衰竭的治療並不複雜,但對於如何最好地使用利尿劑仍存在很多疑問,尤其是對於急性失償心臟衰竭(Acute decompensated heart failure)和利尿劑抗性(Diuretic resistance)患者。
直到最近為止Β受體阻滯劑的使用被限制,因為它們對具有強心和導致心動過緩的作用,這些效果會使得心衰竭惡化。但是最近的指導建議對使用利尿劑和血管緊張素穩定後的慢性收縮性心衰竭病人用β受體阻滯劑[55]。β受體阻滯劑治療可改善心衰竭患者心室收縮舒張功能、控制心率、預防心律不整[58]。與血管緊張素一樣β受體阻滯劑可以降低死亡率和加強左心室功能。一些β受體阻滯劑尤其適用於心衰竭:比索洛爾、卡維地洛和美托洛爾。
血管緊張素-腦啡肽酶受體抑制劑(Angiotensin receptor neprilysin inhibitors, ARNIs):阻斷因血管緊張素-醛固酮系統(RAAS)刺激引起的血管收縮、高血壓、醛固酮上升、交感神經緊張等[59]。
血管張力素轉化酶抑制劑(ACEIs)被建議用於所有慢性收縮性心衰竭病人,不管其症狀輕重或者血壓。血管緊張素轉化酶抑制劑改善血流動力學、減輕疲勞和呼吸困難的症狀、增加運動能力、改善低血鈉症、減少利尿劑的需求和心室顫動 ,並可降低因心臟衰竭帶來的再入院率及死亡率[60]。減緩心室肥厚。假如病人無法使用血管緊張素轉化酶抑制劑的話可以選擇使用血管緊張素受體拮抗劑治療,尤其是坎地沙坦。
作用原理與ACEIs類似,耐受性較ACEIs高,常作為ACEIs的替代品[61]。
雖然目前SGLT2抑制劑在治療心臟衰竭的機轉還不明確,不過試驗證據證實SGLT2抑制劑可降低病患血壓及僵直的狀況,並可降低入院或死亡的風險[64]。於治療第一階段使用,無論心衰竭住院、心血管死亡或全因性死亡,每一年的發生風險都較低,包含可降低13%死亡風險,以及14%心血管因素的死亡風險。如達格列淨、恩格列淨,經大型國際臨床試驗證明,恩格列淨可有效降低25% HFrEF病患心衰竭住院或心血管死亡風險,同時減緩4倍腎絲球過濾率(eGFR)下降速率,且其使用在正常收縮分率心衰竭(HFpEF)患者身上,可抑制心臟炎症或纖維化,及改善腎小球功能等[65],是目前唯一針對正常收縮分率心衰竭(HFpEF)有適應症的藥物,且2022美國心臟協會 (ACC, American Heart Association)及美國心臟病學會(ACC, American College of Cardiology)心臟衰竭治療指引也將其列為最高等級建議用藥(2A)。
降低心跳製劑(Ivabradine)選擇性且專一性地抑制心臟的節律If電流, If電流可以控制竇房結內自發性舒張期去極化和調節心跳速率[66]。
地高辛過去被用作一線治療藥物,現今僅被用在有心房顫動病人身上來控制心室節奏。在無法適當使用血管緊張素、乙型阻滯劑和利尿劑的時候可以使用地高辛[55]。沒有跡象說明地高辛能夠在心衰竭降低死亡率,不過一些研究認為地高辛可以在醫院裡降低死亡率[67]。在心臟壓塞和限制型心肌病禁用地高辛。
按照紐約心臟協會功能分類第三級和第四級的病人、左心室射血分數低於35%、QRS波群高於120毫秒可以進行心臟再同步化治療,植入人工節律器或者對心臟的手術。這些治療方法能夠改善症狀,提高病人的生活水平,在一些調查中證明降低死亡率。
按照紐約心臟協會功能分類第二、三和四級以及心室射血分數低於35%的病人也可以獲益於植入型心律轉復除顫器。這個儀器證明可以降低23%的死亡率。[71]
另一個新治療方法是使用左心輔助裝置。左心輔助裝置是電池驅動的機械泵裝置。它被手術植入腹上部。它將血從左心室泵入主動脈。左心輔助裝置的應用越來越多,一般用於還在等候心臟移植的病人。
假如其它任何手段都無效的話最後的方法只有心臟移植或者移植一枚豬心臟。
最嚴重的病人需要獲得住院護理。
1. 降低耗氧量,增加心臟收縮能力以維持代謝所需:(1)維持平均動脈壓在70~80 mmHg以上;(2)採坐姿或半坐臥姿休息減少回心血量(減輕心肌負荷);(3)給予軟便劑(by order)避免憋氣用力排便,以免引發Valsalva效應而出現心律不整
2.促進肺部氣體交換,改善呼吸困難:(1)給予濕化氧氣,採高坐臥姿,促進肺擴張、增加血液氧合;(2)監測動脈血液氣體分析值(ABGs)
註釋
參考資料
參考文獻
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
