Гепатит B
вірусне захворювання з ураженням печінки З Вікіпедії, вільної енциклопедії
Гепатит B (вірусний гепатит В, застаріле — сироватковий гепатит, парентеральний гепатит; англ. hepatitis B) — інфекційне захворювання, яке спричинює вірус гепатиту B (HBV) та уражає печінку, призводячи до її запалення, яке називається гепатитом.
| Гепатит B | |
|---|---|
 Електронний мікрознімок часточок вірусу гепатиту B та поверхневого антигену в крові. | |
| Спеціальність | інфекційні хвороби |
| Симптоми | нудота[1], жовтяниця, гепатомегалія, анорексія, артралгія, блювання[1], гепатит[1], печінкова енцефалопатія, фульмінантний гепатитd і спленомегалія |
| Причини | вірус гепатиту B |
| Метод діагностики | біохімічний аналіз крові, біопсія печінкиd, ПЛР і ІФА |
| Препарати | адефовірd[2][3], тенофовіру алафенамідd[3], ламівудин[3], тенофовір[3], пегільований інтерферон альфа-2а[3], ентекавіру гідратd[3], біциклол[4] і тенофовіру дісопроксилd[5][3] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1E50.1 |
| МКХ-10 | B16, B18.0-B18.1 |
| OMIM | 610424 |
| DiseasesDB | 5765 |
| MedlinePlus | 000279 |
| eMedicine | med/992 ped/978 |
| MeSH | D006509 |
| SNOMED CT | 66071002 |
| Hepatitis B у Вікісховищі | |
Історичні факти
Узагальнити
Перспектива
Як самостійне захворювання гепатит В був виділений з групи інфекційного гепатиту лише в 1938 році, коли англійські вірусологи Д. Фіндлей та Ф. Маккалум, аналізуючи причини епідемії гепатиту, яка виникла серед англійських військовослужбовців через 2–3 місяці після вакцинації проти жовтої гарячки, дійшли висновку, що захворювання були спричинені вірусом, який потрапив до вакцини з сироваткою людської крові, яка входила до її складу. Пізніше аналогічні висновки зробили й інші дослідники, які вивчали подібні спалахи. Хоча такі спалахи гепатиту, пов'язані з медичними маніпуляціями, були відомі й набагато раніше. Починаючи з 1853 року, коли англійський лікар А. Буд запатентував та ввів до медичного обігу багаторазову голку для п/ш впорскування, вони спостерігалися з наростанням. Широко відома епідемія, що була описана німецьким лікарем А. Люрманом у 1883—1884 роках, коли в Бремені серед ревакцинованих проти натуральної віспи 1289 працівників портової верфі 191 захворіли на жовтяницю. Люрман визначив інкубаційний період цієї жовтяниці — «від декількох тижнів до декількох місяців». Однак ніхто тоді не зробив висновок про можливість парентерального передавання такого гепатиту. І тільки в 1926 році, коли шведські лікарі А. Флаум, Х. Мальмрос та Е. Перссон спостерігали спалах гепатиту в закладі для хворих на цукровий діабет у Лунді, ними було вперше наголошено на тому, що передача хвороби в захворілих відбулася через заражені ланцети для взяття крові, голки та шприці при введенні інсуліну. Найбільші епідемії такого гепатиту відмічені серед вакцинованих проти жовтої гарячки. Від однієї з таких епідемій в армії США в 1942 році під час другої світової війни захворіли 28585 військовослужбовців, 62 загинули. Через 40 років у тих, хто перехворів в ту епідемію, були знайдені антитіла до вірусу гепатиту В. Знання про природні контактні шляхи зараження цим вірусом з'явилися, коли стали відомими групи ризику, до яких належать статеві партнери хворих, повії, чоловіки з нетрадиційною сексуальною орієнтацією, та описані випадки вродженого гепатиту серед народжених від матерів, які під час вагітності хворіли на гепатит В. У самостійне захворювання його запропонував виділити Ф. Макалум у 1947 році, коли за його пропозицією почали розрізняти 2 захворювання — інфекційний (в подальшому, гепатит А) та сироватковий гепатит (в подальшому, гепатит В). У 1962 році американський лікар С. Кругман вперше остаточно клінічно розмежував їх. Сучасна назва була присвоєна хворобі в 1973 році.
Історія відкриття збудника хвороби пов'язана з дослідженнями американського біохіміка та вірусолога Баруха Бламберга та англійського генетика Е. Алісона, які у 1960-і роки вивчали поліморфізм сироваткових білків у різних регіонах світу. При цьому в 1964 році Б. Бламберг виявив у крові австралійського аборигена невідомий білок, який назвав «австралійським антигеном». Подальші дослідження показали, що «австралійський антиген» є часткою вірусу — HBsAg, поверхневий антиген вірусу гепатиту В. У 1970 році англійські вірусологи Д. С. Дейн, К. Камерон та М. Бріггс за допомогою імуноелектронної мікроскопії виявили в сироватці крові хворих на гепатит B різні морфологічні варіанти частинок, які мали імунологічну активність HBsAg. Серед них були утворення складної будови із зовнішньою оболонкою і оптично щільним ядром. Ці частинки виявилися вірусом гепатиту В («частинки Дейна»). Надалі Б. Бламберг розробив скринінг-тест, вакцину проти ВГВ, а в 1976 році отримав Нобелівська премію з фізіології або медицини за відкриття нових механізмів походження та поширення інфекційних захворювань разом із дослідником пріонової хвороби куру Карлтоном Гайдушеком.
Актуальність
Узагальнити
Перспектива

немає даних
<10
10-20
20-40
40-60
60-80
80-100
|
100-125
125-150
150-200
200-250
250-500
>500
|

За оцінками, в 2019 році у світі з хронічним гепатитом B жило 296 млн осіб. Щорічно заражається до 1,5 млн осіб. Близько 820 тисяч людей померло в 2019 році від гепатиту B та його безпосередніх наслідків — цирозу печінки та гепатокарциноми.
Національна та регіональна поширеність коливається від 10 % в Азії до менш ніж 0.5 % в США та північній Європі.[6] Переважання того чи іншого шляхів гемоконтактного механізму передачі інфекції залежить від рівня поширеності хронічного гепатиту B у певному регіоні. У зонах із низькою поширеністю, таких як континентальні Сполучені Штати та Західна Європа, головними шляхами є незахищений секс та зловживання внутрішньовенними наркотиками.[7] У регіонах із середнім рівнем поширеності, до яких входить Східна Європа та Японія, де 2–7 % населення хворіють хронічно, захворювання в основному поширюється серед дітей, хоча поширені й інші шляхи, притаманні для регіонів з низьким поширенням. У регіонах із високим рівнем поширеності, таких як Китай та Південно-Східна Азія, передача під час народження найбільш ймовірна.[8] Поширеність хронічної інфекції в зонах із високою ендемічністю становить щонайменше 8 %. На 2010 рік у Китаї було 120 млн заражених людей, за ним йшли Індія та Індонезія з 40 та 12 млн відповідно.
Близько 25 % дорослих людей, хронічно інфікованих вірусом гепатиту В у дитинстві, пізніше помирають від раку або цирозу печінки. Інфекційний потенціал вірусу гепатиту В у 50-100 разів вище від такого у ВІЛ.
Етіологія
Узагальнити
Перспектива
Структура


Вірус гепатиту B (HBV) входить до родини Hepadnaviridae.[9] Вірусна частинка (віріон) складається із зовнішньої оболонки, білки якої є поверхневим антигеном збудника (HBsAg) та ікосаедричного внутрішнього нуклеокапсиду, який містить внутрішній (ядерний, серцевинний) антиген HBV — HBcAg. Віріони мають діаметр 42 нм, і раніше називалися «частинками Дейна».[10] Нуклеокапсид містить вірусну ДНК, та ДНК-полімеразу, яка може виконувати зворотню транскрипцію.[11] Зовнішня оболонка також містить вбудовані білки, які беруть участь в приєднуванні та проникненні в сприйнятливі клітини. Цей вірус є одним із найменших оболонкових вірусів. Існують плеоморфні форми, що включають філаментні та сферичні тіла з відсутнім ядром. Ці частинки не є заразними і складаються з ліпідів та білка, які формують поверхню віріона HBsAg, і протягом життєвого циклу вірусу виробляється у надлишку.[12]
Властивості вірусу
HBV — дуже стійкий вірус. Температуру -20 °C витримує понад 10 років. При нагріванні до 100 °C виживає протягом 5 хвилин, у крові при такій температурі здатний вижити і зберегти свою інфекційність. Тому для знезараження потрібно зокрема інструменти відмити від крові або застосувати вищу 100 °С температуру, яка можлива під час автоклавування.
Вірус стійкий до тривалого впливу кислого середовища (pH 2,3), до дії ультрафіолетового випромінювання, спиртів, фенолу.[13]
Чутливий до дії формаліну, діетилового ефіру, хлораміну.[13]
Геном
Геном HBV утворений циклічною ДНК, але є незвичайним, тому що ДНК не має повної подвійної спіралі. Один кінець ланцюжка повної довжини приєднаний до ДНК-полімерази вірусу. Геном має довжину 3020–3320 нуклеотидів (на довгому (-) ланцюжку) та 1700—2800 нуклеотидів (для короткого (+) ланцюжка).[14] Некодувальна частина негативного ланцюжка комплементарна до вірусної мРНК.
Вірусна ДНК з'являється в ядрі одразу після зараження клітини. Часткова подвійна спіраль ДНК працює як повна, за допомогою доповнення позитивної спіралі та видаленням молекул білків з негативної спіралі, і короткої послідовності РНК із позитивної спіралі. Реплікація HBV вважається найскладнішою серед ДНК-вмісних вірусів, однак вона вивчена досить повно і її принципова схема виглядає так. Спочатку шляхом вбудовування нуклеотидів до незамкненого плюс-ланцюга добудовується S(+)-ланцюг HBV ДНК. Далі процес може відбуватися за одним із двох можливих варіантів: реплікативним (продуктивним) або інтегративним.
При реплікативному варіанті транскрипція починається синтезом прегеномної РНК, яка, своєю чергою, стає матрицею для синтезу L(-)-ланцюга ДНК. Цей процес здійснюється за допомогою ферменту ревертази (зворотньої транскриптази). Потім на матриці L(-)-ланцюга відбувається синтез S(+)- ланцюга ДНК, після чого починається трансляція білків капсиду та його складання. Отже, реплікація HBV відбувається за унікальною схемою: ДНК → РНК → ДНК. Особливість полягає в тому, що зворотній транскрипції передує синтез РНК з подальшим синтезом L(-)–ланцюга та утворенням неповної подвійної кільцевої (L–S) ДНК. При реплікативному варіанті утворюються повноцінні віріони.
При інтегративному варіанті трансляція геному захоплює ту його частину, яка кодує HBsAg. Внаслідок цього експресується HBsAg, але повноцінні віріони не утворюються, вільної ДНК вірусу у крові немає, тобто відбувається вибірковий синтез дефектних вірусних частинок. Тільки наявність у крові вірусної ДНК свідчить про активну реплікацію вірусу.
Антигенний комплекс HBV включає HBsAg — білок, що входить до ліпопротеїдної оболонки вірусу (продукт S-гену HBV), та ядерні білки: серцевинний HBcAg, HBeAg (продукти гену С) та HBxAg. HBsAg синтезується у цитоплазмі гепатоцитів. На побудову вірусу йде лише третина антигену, решта — у вигляді дефектних вірусних частинок циркулює в крові. Кількість HBsAg може сягати концентрації нормальних білків сироватки крові. Антиген легко ідентифікується і тому слугує важливим маркером гепатиту В. Містить два поліпептидних фрагмента: preS, якому притаманні виражені імуногенні властивості (рекомбінантний продукт можливо використовувати для приготування вакцинних препаратів) та preS2 — поліглобуліновий рецептор, який прикріплює вірус на поверхні гепатоцита. Має 14 антигенних детермінант (а1, а2, а3, w1, w2, w3, w4, х, f, t, n, g, k), які визначають субтипи вірусу. HBcAg, з якого побудоване ядро (нуклеокапсид), та HBeAg — найпотужніші антигени збудника. У вільному виді HBcAg у крові відсутній, виявити його вдається лише в гепатоцитах або в сироватці крові після обробки її детергентом для руйнування віріонів. Синтез білку, ініційованого core-геном, призводить до утворення секреторного поліпептиду, який потрапляє в кров — імунологічно ідентифікується як HBeAg (до складу капсиду не входить). Секреторний HBeAg з'являється у крові одночасно з HBsAg і свідчить про реплікацію HBV (маркер реплікації). HBxAg — кодує регуляторні протеїни, які відіграють роль у реплікації вірусу та індукують процеси канцерогенезу.
Особливості реплікації вірусу гепатиту B створюють можливості для різноманітних генетичних модифікацій збудника. Внаслідок мутацій можливий розвиток і подальший відбір (селекція) штамів, резистентних до захисних сил організму та окремих противірусних препаратів. Мутації, наслідком яких є резистентність до імунної відповіді, одержали назву мутантів імунної втечі; зміни, якими супроводжується резистентність до терапії, — мутантів терапевтичної втечі. З появою штамів вірусу гепатиту B із мутацією S-гену HBsAg може змінюватись настільки, що на нього перестають реагувати антитіла (anti-HBs), а імунокомпетентні клітини можуть втрачати здатність виявляти антиген. Такі мутації значно ускладнюють ідентифікацію HBsAg і відповідно діагностику гепатиту В. Мутації core-гену часто призводять до припинення синтезу HBeAg. Через втрату найімуногенішого антигену починає формуватись толерантність до збудника хвороби, зменшується імунний апоптоз, сповільнюється кліренс вірусу. Мутація впливає на подальший розвиток хвороби та ускладнює лікування хронічного гепатиту В.
Найменше вивчений HBxAg (трансактиваторний регуляторний білок), який, можливо в результаті порушення механізму поділу клітин, призводить до розвитку гепатоцелюлярної карциноми. Окрім частинок Дейна, в кров також потрапляють неповні віріони (HBsAg-вмісні частинки), які можуть бути ниткоподібними або ж округлими. HBsAg містить три глікопротеїни (L, M, S), які містять групоспецифічні (а) і типоспецифічні детермінанти (d, y, w, r). Комбінації цих антигенів (наприклад, ady, adw) формують підтипи вірусу гепатиту В, які є епідеміологічними маркерами.
Прикріплення HBV до гепатоцитів визначається поверхневим антигеном HBsAg, який зв'язується з полімеризованим людським сиворотковим альбуміном та іншими сиворотковими білками, що полегшує взаємодію вірусу та мішені в печінці. Сформований віріон виходить з клітини шляхом екзоцитозу.
Серотипи та генотипи
Вірус поділяється на чотири основні серотипи (adr, adw, ayr, ayw) які базуються на антигенних епітопах представлених на білках його оболонки, та на шість генотипів (A-H) відповідно до загальної нуклеотидної варіації геному. Генотипи мають різне географічне поширення і використовуються при відслідковуванні еволюції та передачі вірусу. Різниці між генотипами впливають на гостроту, хід захворювання, ймовірність ускладнень та реакцію на лікування і вакцинацію.
Оскільки всі серотипи мають одну й ту ж антигенну складову а, вакцинація субодиничною вакциною веде до формування стійкого набутого імунітету до вірусів всіх серотипів.
Епідеміологічні особливості і механізм передачі
Узагальнити
Перспектива
Гепатит B — антропоноз. Вірус гепатиту B спричинює патологічні зміни тільки в людини і в експериментальних умовах — у людиноподібних мавп. Інфікування людей мавп'ячими вірусами гепатитів поки не доведено.[15] Джерелом інфекції є хворі на гострий і хронічний гепатит В, та так звані здорові вірусоносії. Хворі заразливі з середини інкубаційного періоду та протягом всієї хвороби, до звільнення організму від збудника, а елімінація вірусу може затягуватися на невизначений час. Частим джерелом інфекції є хворі на цироз печінки та гепатоцелюлярну карциному, якщо останні етіологічно пов'язані з гепатитом В. Значну небезпеку становлять особи з безсимптомним перебігом інфекційного процесу. Кількість їх значно перевищує зареєстровану захворюваність. Вірус у великій кількості міститься в крові, може у менших дозах виділятися з потом, слиною, менструальною кров'ю, спермою, міститься в багатьох рідинах та тканинах організму.
Ведучий механізм зараження вірусом гепатиту В — гемоконтактний, який реалізується як природними, так й штучними шляхами. До природних шляхів передачі належить статева передача. До природної передачі слід віднести й таку, яка відбувалась в історії людства і відбувається й натепер при забрудненні інфікованим матеріалом шкіри зі свіжими травмами (подряпини, рани тощо). Інфікуюча доза крові людини становить 0,04 — 0,001 мкл крові хворого.
Статевий шлях передачі відбувається як при гетеросексуальних так і при гомосексуальних стосунках. Вірус потрапляє в організм внаслідок порушення цілісності слизових оболонок і шкіри разом зі спермою і кров'ю. Доказами цього шляху передачі вірусу є виявлення ДНК у спермоплазмі, вагінальних секретах і цервікальному слизі носіїв вірусу, а також інфікування людиноподібних мавп спермою HBsAg та HBeAg позитивного носія.
Передача вірусу від інфікованої матері до дитини може відбуватися в утробі через плаценту (трансплацентарно) і під час пологів (перинатально). Якщо вагітна — носій лише HBsAg, то ймовірність інфікування дитини становить 10-20 %.Від вагітних жінок, хворих на HBeAg-позитивний хронічний ВГВ (реплікативна форма інфекційного процесу), інфікується 80-90 % новонароджених. Абсолютна більшість всіх заражень породілля від вагітної жінки припадає на інтранатальні зараження. Сприяє цьому материнсько-плодова спільна інфузія, мікротравмування шкірних покривів (мацерація шкіри), аспірація навколоплідних вод тощо. На зараження у антенатальному періоді (трансплацентарна передача) припадає лише 10 — 15 %, на постнатальні — 5–7 % від загальної кількості інфікованих дітей.
Вірус також виявляється у грудному молоці та і в крові що виділяється з тріщин навколо соска.[15] Проте, показано, що годування грудьми після правильної імунопрофілактики не спричиняє вертикальної передачі вірусу гепатиту B.[16].
Крім крові та сперми, інші біологічні рідини, меншою мірою можуть виступати як чинники передачі вірусу гепатиту B. Так, у слині носіїв HBV у 20-100 % виявляли HBsAg, а ДНК HBV — у 50—71 % обстежених. При дослідженні сечі хронічних носіїв HBsAg у 50 % осіб виявляли ДНК HBV, у носіїв HBeAg — у 91 % випадків.
Вірус гепатиту також може передаватись між членами сім'ї через побутові контакти з пошкодженою шкірою чи слизовими оболонками через слину, що містять вірус[17][18], або через забруднені кров'ю спільні прилади для гоління, зубні щітки, рушники, носовики, мочалки тощо.
Особливе значення в сучасній епідеміологічній ланці гепатиту В належить саме штучним шляхам передачі. Саме різноманітні штучні шляхи забезпечили йому широке розповсюдження в світі за останні 2 століття. До штучних шляхів передачі відносяться різноманітні медичні та немедичні парентеральні втручання: переливання крові та її компонентів,[19] забруднені голки та шприци,[20] під час проколювання вуха, татуювання, обрізання, гоління, манікюру та інших косметичних процедур. Незважаючи на те, що вся донорська кров перевіряється на наявність HBsAg, це не дає 100 % гарантії що кожна порція крові не інфікована вірусом гепатиту B. Таке припущення пов'язане з чутливістю тест-систем, маскування HBsAg за допомогою анти-HBs.
Фекально-оральний та трансмісивний механізми передачі не підтверджені. Щонайменше 30 % зафіксованих випадків гепатиту B серед дорослих не асоціюються з жодним ідентифікованим фактором ризику.[21]
Патогенез
Узагальнити
Перспектива
Вірус гепатиту B змінює функції печінки відтворюючись в її клітинах — гепатоцитах. Рецептор поки що невідомий, хоча є докази, що рецептор у подібного качиного вірусу гепатиту B є карбоксипептидаза D.[22][23] Віріони прив'язуються до клітини через preS domain поверхневого антигену вірусу, а потім переміщюються всередину ендоцитозом. Рецептори preS та IgA є причиною цієї взаємодії. HBV-preS-специфічні рецептори є переважно на гепатоцитах; щоправда, вірусна ДНК та білки також були виявлені й поза печінкою, тому припускається, що клітинні рецептори для вірусу гепатиту B можуть також існувати на позапечінкових клітинах.[24]
Під час зараження вірусом гепатиту B, хвороби та очищення від вірусу, імунна відповідь організму хазяїна спричиняє шкоду клітинам печінки. Хоча природна імунна відповідь не грає значної ролі в цих процесах, адаптивна імунна відповідь, конкретно специфічні до вірусу цитотоксичні T-лімфоцити (CTL), вносять найбільше шкоди, яка пов'язується із зараженням вірусом гепатиту B. Цитотоксичні Т-лімфоцити усувають інфекцію, вбиваючи заражені клітини та виробляючи антивірусні цитокіни, які потім використовуються для того, щоб позбавити вірус життєздатних гепатоцитів.[25] Хоча пошкодження печінки розпочинається та опосередковується Т-лімфоцитами, неспецифічні щодо антигену лейкоцити можуть погіршити спричинену CTL імунопатологію, й активовані на місці зараження тромбоцити можуть сприяти акумуляції CTL в печінці.[26] Вірус гепатиту В характеризується строгим тропізмом до клітин печінки.
Гепатит B буває гострим (самообмеженим) чи хронічним (довготривалим). Хворі з самообмеженою інфекцією позбавляються її за тижні чи місяці.
Діти мають менше шансів позбутись інфекції. Більш ніж 95 % людей, які були заражені вірусом в дорослому віці, пройдуть повне відновлення та розвинуть захисний імунітет від вірусу. Щоправда, ймовірність того, що заражені позбавляться від інфекції, падає до 30 % для молодших дітей та лише до 5 % для новонароджених, що отримали інфекцію від матері при народженні.[27] З ймовірністю 40 % ці заражені помруть від цирозу чи гепатоцеллюлярної карциноми.[28] Серед тих, хто був заражений у віці між роком та сімома, 70 % позбудуться інфекції.[29] У дитячому віці можливе виникнення синдрому Джанотті—Крості, який пов'язують із зараженням вірусом гепатиту B.
Гепатит D (HDV) може виникнути лише як супутник гепатиту B, тому що вірус гепатиту D потребує поверхневого антигену вірусу гепатиту B, щоб сформувати капсид.[30] Співзараження гепатитом D збільшує ризик цирозу та раку печінки.[31] Вузликовий періартеріїт більш частий в людей, заражених гепатитом B.
Реактивація
ДНК вірусу гепатиту B залишається в тілі та в деяких випадках захворювання рецидивує.[32] Найчастіше реактивація трапляється після приймання алкоголю чи ліків,[33] або в людей з порушеним імунітетом.[34] Інфекція проходить крізь цикли реплікації та не реплікації. Приблизно 50 % явних носіїв переживають гостру реактивацію. Чоловіки з базовим рівнем ALT 200 µL/L втричі ймовірніше розвинуть реактивацію, ніж люди з нижчим рівнем. Хоча реактивація може виникати спонтанно,[35] люди, що отримують хіміотерапію піддаються вищому ризику.[36] Імунодепресанти сприяють підвищеній реплікації HBV, стримуючи функціонування цитотоксичних T-лімфоцитів в печінці.[37] Ризик реактивації залежить від серологічного профілю: люди з виявленими HBsAg в крові ризикують найбільше, але й ті, хто має в крові лише антитіла до ядерного антигену, також ризикують. Наявність антитіл до поверхневого антигену, які вважаються маркером імунітету, не відвертають реактивацію.[36] Лікування профілактичними антивірусними препаратами може попередити серйозні захворювання, пов'язані з реактивацією вірусу гепатиту B.[36]
Клінічні ознаки
Узагальнити
Перспектива
Серед маніфестних випадків гепатиту В найчастішим є гострий циклічний перебіг із клінічно виразною жовтяницею на тлі синдрому цитолізу. Характерні такі періоди (стадії) хвороби: інкубаційний, переджовтяничний (дожовтяничний), жовтяничний та реконвалесценції. Інкубаційний період триває 40—180 днів, найчастіше — 60–90. В інкубаційному періоді, за 1–2 тижні до появи клінічних проявів хвороби, можна виявити першу ознаку патологічного процесу — підвищену активність АлАТ у сироватці крові.
Гострий гепатит B
Гепатит В починається поступово. Переджовтяничний період може затягуватися до 1 місяця і більше. У цьому періоді відмічають різні клінічні синдроми періоду: артралгічний, астеновегетативний, диспепсичний, висипний. Дуже часто вони комбінуються, в більшості випадків на перший план виступає той чи інший клінічний синдром.
Майже у всіх хворих печінка помірно збільшена, чутлива до пальпації, інколи болюча, може збільшуватись і селезінка. Язик вкритий білим або брудно-сірим нальотом. Виникає помірний метеоризм. Диспепсичний і астеновегетативний синдроми виражені й трапляються частіше.
При диспепсичному синдромі хворі скаржаться на зниження апетиту, аж до анорексії і відрази до їжі, на нудоту, блювання, закрепи, які зрідка можуть змінюватися проносом, на відчуття важкості і тупий біль в епігастрії та правому підребер'ї. Виникають іноді зміни смакових відчуттів, гіркота та печія в роті.
Тоді ж майже у всіх хворих печінка помірно збільшується, стає чутливою до пальпації, інколи болюча на дотик, може збільшуватись і селезінка. Язик вкритий білим або брудно-сірим нальотом. Виникає помірний метеоризм.
Артралгічний синдром вважається характерним для гепатиту В, зустрічається у 25–30 % хворих. Проявляється артралгіями, незначними міалгіями, ломотою в кістках, які тривають від кількох днів до 4–6 тижнів, інколи довше. Найчастіше спостерігається біль у численних суглобах, однак можуть уражатися й поодинокі. Часто уражені великі суглоби (колінні, гомілкові, плечові), може виникати біль у хребті. Біль різної інтенсивності, в окремих випадках сильний, стійкий, хоч може бути й миттєвого характеру, летючий. У більшості хворих суглоби зовні не змінюються, в окремих випадках спостерігається їхнє почервоніння, припухлість.
Астеновегетативний синдром проявляється астенізацією, загальною слабкістю та відповідно швидкою втомлюваністю, зниженням як фізичної, так й розумової працездатності, сонливістю, рідше порушеннями сну, дещо підвищеною пітливістю. Може виникати головний біль, запаморочення. Скарги хворого неконкретні, тому діагноз часто встановлюють лише з розвитком жовтяниці.
Висипний синдром є рідкісним, він часто комбінується з артралгічним. Може виникати свербіння шкіри, поліморфний висип (петехіальний, еритематозний та переважно уртикарний), у окремих хворих за типом кропив'янки.
У невеликої частини хворих у дожовтяничному періоді підвищується температура тіла, найчастіше вона субфебрильна, проте зрідка може перевищувати 38°С, утримується 2–3 дні, дуже рідко триваліше. Підвищення температури пов'язане з вираженим цитолізом гепатоцитів та є несприятливим прогностичним фактором. Інколи (до 5 % хворих, зазвичай молодого віку без обтяжуючих супутніх хвороб) гепатит В починається гостро, без явного дожовтяничного періоду, з появи жовтяниці — «латентний продром».
Наприкінці дожовтяничного періоду сеча темніє, набуває консістенції темного пива або міцного чаю. Поява субіктеричності слизових оболонок, насамперед ротової порожнини та склер, свідчить про закінчення дожовтяничного періоду гострого гепатиту В і початок жовтяничного. Через кілька днів поступово жовтіє шкіра — спочатку вона світло-жовта, та жовтяниця посилюється, за 2–5 днів може сягати максимуму. Фаза найвищого розвитку жовтяниці при неускладненому гепатиті В триває 2–3 тижні, після чого починає зменшуватися.
Печінка ще збільшується в розмірах, чутлива до пальпації, болюча. Часто саме тоді розвивається спленомегалія. Характерно, що з початком жовтяниці у більшості хворих артралгії зникають або значно зменшуються, але посилюється інтоксикація, астенічні та диспепсичні явища, наростає слабкість, головний біль, у частини хворих розвивається блювання. При гепатиті В середнього ступеня тяжкості можуть виникати петехії на шкірі та кон'юнктивах, незначні носові кровотечі, мікрогематурія. Для тяжкого ступеню характерні крововиливи у шкіру, потужні носові, маткові, ниркові, шлункові або кишкові кровотечі.
Поступово стан пацієнта покращується і починається зворотний розвиток хвороби. Відновлюється екскреція білірубіну, через що жовтяниця зменшується, у випорожненнях з'являється стеркобілін. а у сечі — уробілін. Спочатку зменшуються, а у частини хворих повністю зникають диспепсичні розлади, поновлюється апетит. Кал набуває звичайного темно-коричневого забарвлення, сеча стає світлою («холемічна криза»). Зменшуються і розміри печінки, та повна нормалізація може затягуватися на тривалий час. Незважаючи на закінчення гіпербілірубінемії може ще деякий час спостерігатися уробілінурія. Лише припинення уробілінурії свідчить про остаточну нормалізацію пігментного обміну.
У періоді реконвалесценції зі зникненням жовтяниці патологічні прояви не завершуються, поновлення різноманітних функцій печінки та регенеративні процеси довготривалі, залежать від тяжкості клінічного перебігу хвороби, віку, статі, супутніх захворювань. Частим залишковим явищем є загальна слабкість, яка зберігаються 1-3 місяці та триваліше, інколи впродовж 3–5 років періодично виникають відчуття дискомфорту та біль у правому підребер'ї, епігастральній ділянці, найчастіше після їди або помірного фізичного навантаження. Приблизно у 15 % хворих залишається гепатомегалія. Зазвичай вона триває від одного місяця до року. Триваліша гепатомегалія вимагає ретельного обстеження, тому що часто пов'язана з хронізацією.
Гострий гепатит В може клінічно перебігати з синдромом холестазу, розвиткові якого сприяють різноманітні стани і хвороби, які супроводжуються підвищенням концентрації холестерину в крові (похилий вік, вагітність, зловживання алкоголем, цукровий діабет, туберкульоз тощо), а також вживання медикаментів, які спричинюють метаболічні порушення. Для холестазу при гепатиті В характерне повільне наростання жовтяниці протягом 2–3 тижнів, тривала жовтяниця, інколи до року і більше, стійка ахолія. Характерним проявом холестазу є нестерпне свербіння шкіри. Частою є субфебрильна температура, прискорене ШОЕ. Печінка зазвичай збільшена незначно, до пальпації не чутлива. У хворих буває тахікардія і гіпотонія, через сильний свербіж може розвинутись безсоння, дратівливість, і все ж загальний стан порушений мало, навіть диспепсичні прояви виражені помірно.
Гострий безжовтяничний перебіг гепатиту В із цитолітичним синдромом нагадує за початком прояви дожовтяничного періоду циклічного жовтяничного перебігу. При огляді знаходять збільшення та чутливість печінки, іноді селезінки. Стан покращується за 3–10 днів, проте артралгічні або астеновегетативні явища можуть затягуватись до 30–40 днів і триваліше. Особливістю безжовтяничних форм є те, що вони перебігають значно легше, ніж жовтяничні, але частіше можуть призвести до хронічного ураження печінки.
Легким ступенем перебігу оцінюють такий гепатит В, який перебігає без жовтяниці (стертий чи інапарантний перебіг), а також з жовтяницею, але за відсутності або слабко вираженій інтоксикації. Характерні незначна загальна слабкість, легкі диспепсичні розлади, зазвичай у вигляді нудоти і помірного зниження апетиту. Основні показники білкового, вуглеводного, жирового обміну — у фізіологічних межах або з незначними відхиленнями. Рівень гіпербілірубінемії не перевищує 100 мкмоль/л, активність АлАТ сироватки крові помірно підвищена — не більше ніж у 40 разів від норми для кінетичних методик визначення в напівавтоматичних та автоматичних кінетичних аналізаторів), менше підвищена активність АсАТ.
Ступінь середньої тяжкості характеризує перебіг гепатиту В за наявністю жовтяниці з помірною інтоксикацією, яка проявляється слабкістю, періодичним головним болем, може спостерігатися інверсія сну. Диспепсичні розлади у вигляді зниження апетиту, анорексії, нудоти, одноразового блювання. Можуть бути помірні геморагічні прояви. Біохімічні показники змінюються: активність АлАТ підвищується значно (більше 40 разів вище норми, трохи менше підвищення АсАТ), рівень гіпербілірубінемії коливається у межах 100—200 мкмоль/л.
Тяжкий ступінь перебігу гепатиту В характеризується посиленням ознак печінкової недостатності: зростає загальна слабкість, головний біль, пітливість, виникають анорексія, багаторазове блювання, посилюється безсоння або сонливість Часто посилюється жовтяниця. Характерним є значний геморагічний синдром. Змінені практично всі основні показники білкового, вуглеводного, жирового та інших видів обміну. Рівень гіпербілірубінемії зазвичай перевищує 200 мкмоль/л, активність АлАТ та АсАТ значно підвищена. З біохімічних показників тяжкості найінформативнішим є визначення концентрації факторів зсідання крові, насамперед протромбіну, проакцелерину, проконвертину. Зниження їх синтезу до критичного рівня свідчить про особливо тяжкий перебіг гепатиту. Особливе прогностичне значення надається синтезу протромбіну. Падіння протромбинового індексу до 60 % та нижче вказує на загрозу гострої печінкової енцефалопатії. При фульмінантному гепатиті В з'являються ознаки, які вказують на розвиток гострого (підгострого) гепатонекрозу і гострої печінкової енцефалопатії.
Гострий гепатит В із жовтяницею зазвичай завершуються одужанням, лише 5 % випадків переходять у хронічний перебіг. Проте переважна більшість хворих на гепатит В заперечують в анамнезі жовтяницю, хронізація переважно відбувається як наслідок легких, безжовтяничних і навіть субклінічних форм хвороби.
Хронічний гепатит B
Визначальною у розвитку хронічного гепатиту В є активність інфекційного процесу. Пріоритетне значення особливостей реплікації має оцінювання активності інфекційного процесу, зокрема як показника для противірусної терапії. За типом репродукції вірусу гепатиту B стали виділяти дві форми хронічного гепатиту В: реплікативну та інтегративну. Ознакою реплікативної форми є наявність у сироватці крові ДНК вірусу гепатиту B. Ознакою інтегративної форми є експресія HBsAg, але повноцінні віруси не утворюються, вільної ДНК вірусу у крові немає.
Хронічний гепатит В перебігає безсимптомно, латентно та з тяжкими ураженнями печінки. Основним чинником, який впливає на тяжкість процесу, є інтенсивність реплікації вірусу. Клінічно виражений хронічний гепатит В упродовж тривалого часу проявляється незначною інтоксикацією, помірними астено-вегетативними та / або диспепсичними проявами. Хворі переважно скаржаться на зниження працездатності, легку втомлюваність, іноді незначні диспепсичні розлади, які можуть періодично посилюватись, особливо після їжі. При огляді може виявлятися незначна жовтяничність шкіри і слизових оболонок, зрідка на шкірі виникають поодинокі судинні зірочки (телеангіоектазії). Печінка помірно збільшена, у частини хворих при пальпації чутлива або болюча. Інколи збільшується селезінка. Під час загострень стан хворих погіршується, може збільшуватися жовтяниця, найчастіше загострення проявляються підвищенням активності амінотрансфераз із переважанням АсАТ («біохімічне» загострення).
Для прогресуючого хронічного гепатиту В характерною є гіперактивність АлАТ та АсАТ, гіпергамаглобулінемія (остання зазвичай перевищує 30 %). Закономірним є помірне підвищення активності лужної фосфатази, значне зниження колоїдної стійкості сироваткових білків. Виразність клінічних проявів загалом чітко прямо корелює з відхиленням під норми основних біохімічних показників. У хворих з реплікативною формою інфекційного процесу майже завжди наявні клінічні прояви позапечінкових уражень. Найбільше клінічне значення мають судинні ураження: різні форми васкулітів, артеріїтів, капіляритів. Хронічний гепатит В часто супроводжують цитопенічні синдроми (анемії, тромбоцитопенії, лейкопенії), простежується зв'язок із значною частиною гломерулонефритів, з синдромом та хворобою Шегрена, азоспермією, панкреатитом, кріоглобулінемією, хронічною полінейропатією, синдромом Джанотті — Крості тощо.
У невеликої частки хворих на хронічний гепатит В з'являються антинуклеарні антитіла, антитіла до гладких м'язів, мітохондрій, що свідчить про виникнення автоімунних процесів, приєднання автоімунного компоненту.
Найнебезпечнішими наслідками-ускладненнями хронічного гепатиту В є цироз печінки і гепатоцелюлярна карцинома. Цироз внаслідок хронічного гепатиту B має клінічні прояви та морфологічні зміни як при цирозах іншого походження.
Ускладнення
Летальність при гострому гепатиті В — 0,1– 0,5 %, зумовлена фульмінантним перебігом. Найчастішим ускладненням є ураження жовчних шляхів. Частими ускладненнями є різноманітні позапечінкові прояви. Найнебезпечнішими для життя ускладненнями вірусного цирозу печінки є кровотечі з вен стравоходу, шлунку. Печінкова кома при цирозі порто-кавальна або змішаного типу. Поява гепатоцелюлярної карциноми або цирозу переводить прогноз у безумовно несприятливий. Наявність цирозу призводить до смерті в найближчі 5-7 років.
Діагностика
Узагальнити
Перспектива

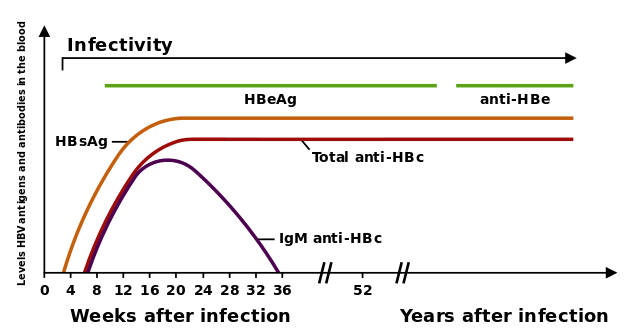
Встановлення факту захворювання на вірусний гепатит (без уточнення етіології) та діференціальна діагностика з ураженнями печінки іншої природи (групи так званої підпечінкової і надпечінкової жовтяниці, пігментні гепатози, токсичні ураження печінки тощо) при всіх вірусних гепатитах однотипні, хоча для клінічного перебігу гепатиту В відносно типовим є поступовий розвиток, тривалий дожовтяничний період, частий артралгічний варіант його перебігу, нерідко факти про гемоконтактну чи статеву передачу у хворого.
У розпалі хвороби у більшості хворих на гострий гепатит В відповідно ступеню тяжкості спостерігається лейкопенія або нормоцитоз, відносний або абсолютний лімфоцитоз, тромбоцитопенія. Відзначається відповідне ступеню тяжкості зростання рівня загального білірубіну, його фракцій, активності АлАТ та АсАТ. При холестатичному перебігу гепатиту В рівень білірубіну, переважно прямої фракції значно вищий, ніж при звичайному клінічному перебігу. Активність АлАТ підвищена помірно. Значно зростає активність лужної фосфатази.
Уже в інкубаційному періоді з'являється HBsAg. На ранніх стадіях гострого періоду цей антиген може бути відсутнім, а пізніше може щезнути з крові. За його відсутності виявляють антитіла до ядерного антигена (HBcAg) — anti-HBc. Залежно від класу імуноглобулінів, до якого вони належать, можна диференціювати гострий та хронічний ВГВ. При хронічному гепатиті В HBsAg вказує на можливу наявність вірусу в організмі.
Наявність HBeAg у сироватці крові вказує на реплікацію та дозволяє діагностувати реплікативну форму хронічного гепатиту В. Антигени вірусу та антитіла до них виявляють в імуноферментному аналізі (ІФА). За відсутності у крові HBeAg в полімеразній ланцюговій реакції (ПЛР) визначають вірусну ДНК. Тривала (понад 6 місяців) реплікація ДНК HBV або персистенція HBsAg — ознака хронічного гепатиту В. Більшість діагностичних панелей містять тести як HBsAg, так і загальний anti-HBc (IgM та IgG).
Невдовзі після появи HBsAg, в крові з'являється інший антиген гепатиту B, названий HBeAg. Зазвичай наявність HBeAg у плазмі пов'язують з набагато вищими рівнями реплікації вірусу і підвищеною заразністю; але деякі варіанти вірусу не завжди виробляють HBeAg, тому це положення не завжди є вірним. Впродовж природного перебігу хвороби, HBeAg може щезнути з крові й антитіла до HBeAg (anti-HBe) з'являються одразу після цього. Зазвичай це пов'язано з критичним зниженням активності реплікації вірусу. Наявність HBeAg у сироватці крові вказує на реплікацію та дозволяє діагностувати реплікативну форму хронічного гепатиту В.
Якщо хазяїн здатен подолати хворобу, з часом HBsAg щезає, тоді як з'являються антитіла IgG до цього антигена (анти-HBsIgG). Людина з негативним аналізом HBsAg, але позитивним анти-HBsgG або перенесла гепатит B, або вакцинувалась раніше.
HBcAg у вільному стані в крові відсутній. Виявлення можливе лише після обробки сироватки детергентом, свідчить про присутність вірусу в організмі. Розроблені діагностичні тест-системи для виявлення HВcAg у РІФ та ІФА.
Особи, які залишаються HBsAg-позитивними протягом щонайменше шести місяців, вважаються носіями вірусу гепатиту B. Носії, у яких була сероконверсія у HBeAg-негативний статус, особливо ті, які отримали зараження в дорослому віці, мають дуже низький рівень розмноження вірусу і тому невеликий ризик довготермінових ускладнень чи передачі інфекції іншим.[38]
Розроблені ПЛР тести для виявлення і вимірювання кількості ДНК HBV, у клінічних зразках, названі вірусним навантаженням. Ці тести використовуються щоб оцінити стан інфекційності та моніторити лікування хронічного гепатиту B.[39] У осіб з високими вірусними навантаженнями, виявляють матово-склоподібні гепатоцити при біопсії.
Діагностика хронічного гепатиту В передбачає обов'язкове розмежування реплікативної та інтегративної форми, а також виявлення HBeAg-негативного хронічного гепатиту В із збереженням реплікації HBV ДНК. На інтегративну форму вказує відсутність HBeAg та HBV DNA у хворого з HBsAg-антигенемією. Свідченням HBeAg-негативного гепатиту є наявність HBV ДНК, за відсутності HBeAg (присутні антитіла до HBe).
Лікування
Узагальнити
Перспектива
Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Для гострого гепатиту В немає ефективного специфічного лікування. Тому ведучою є патогенетична терапія, спрямована на підтримку порушеної функції печінки.
При гострому гепатиті В госпіталізація обов'язкова. Лікування хворих з легким і частини їх із середньотяжким ступенем обмежується базисною терапією, мета якої забезпечити зменшення фізичних, емоційних та харчових навантажень. Загальновизнаною умовою успішного лікування є дієтичне харчування.
Противірусна терапія гострого гепатиту В проводиться обмежено, лише за наявності ознак, які свідчать про високу ймовірність хронізації інфекційного процесу (переважно затяжний гепатит із тривалою HBeAg-емією).
Хронічний гепатит В можна лікувати за допомогою лікарських засобів, включаючи оральні противірусні препарати. Лікування може сповільнити розвиток цирозу, скоротити захворюваність на рак печінки і поліпшити довгострокову виживаність. Тривалий час єдиним препаратом для лікування хронічного гепатиту В був ламівудин.
Наразі ВООЗ рекомендує застосовувати орально тенофовір або ентекавір, так як вони є ефективнішими, ніж ламівудин, ліками проти вірусу гепатиту В. Їхнє застосування рідко призводить до лікарської стійкості в порівнянні з іншими ліками, їх легко приймати (одна таблетка на день), і у них мало побічних ефектів, в результаті чого залишається лише здійснити незначне моніторингове обстеження.
Для деяких людей у місцях із високим рівнем доходу можна розглянути можливість лікування за допомогою ін'єкцій пегільованого інтерферону альфа-2а і альфа-2b, адже це лікування здатне призвести до повної елімінації вірусу, але таке лікування менш здійсненне в місцях з низьким рівнем ресурсів через високу вартість і значних побічних ефектів, які потребують уважного моніторингу.
У багатьох місцях з обмеженими ресурсами дотепер спостерігається обмежений доступ до діагностики та лікування гепатиту В, і у багатьох людей хвороба діагностуються тільки тоді, коли хронічний гепатит вже знаходиться на просунутій стадії. Гепатит B-індукований рак печінки швидко прогресує, і тому варіанти лікування є обмеженими, а результат зазвичай поганий. У місцях з низьким рівнем доходу більшість хворих на рак печінки вмирають через кілька місяців після встановлення діагнозу. У країнах з високим рівнем доходу хірургічне втручання і хіміотерапію можуть продовжити життя навіть на кілька років. У цих країнах для людей, хворих на цироз печінки, іноді з різним ступенем успіху застосовується трансплантація печінки.[40]
Лікування противірусними препаратами не здійснюється в разі наявності хронічного гепатиту B на непросунутих стадіях фіброзу печінки за наявності стабільно нормальної активності амінотрансфераз (АЛАТ і АСАТ). Таким хворим слід проводити дослідження крові на амінтрансферази раз на рік і проходити ультразвукове дослідження печінки. За підвищення активності цих ферментів необхідно одразу починати противірусну терапію.
Профілактика
Узагальнити
Перспектива
Для запобігання хвороби розроблені різноманітні вакцини на основі білків суперкапсиду (поверхневого антигену). Першу вакцину створили з плазми крові людей, які мали хронічний гепатит B. Зараз її роблять з використанням технології рекомбінантної ДНК, яка не потребує тих складових крові, які можуть призвести до зараження гематотропними збудниками.[41]
Ризик передачі від матері до дитини можна зменшити від 20–90 % до 5–10 % введенням новонародженому вакцини від гепатиту B (HBV 1) і імуноглобуліну проти гепатиту B (HBIG) протягом 12 годин від народження, з наступною дозою вакцини (HBV 2) на 1–2 місяці життя та третьою дозою не раніше ніж на 6-тий місяць (24 тижні). Так як 2 % щеплених дітей не створюють імунітет після серії перших трьох доз, діти народжені від HBV-позитивних матерів на 9 місяць життя тестуються на HBsAg та anti-HBs. Якщо тест після вакцинації показує, що дитина все ще сприйнятлива, вводиться ще одна серія щеплень з трьох доз. Якщо дитина все ще сприйнятлива до вірусу після двох серій, третя не рекомендується.[42][43]
Після вакцинації, поверхневий антиген гепатиту B виявляють у плазмі крові протягом кількох днів. Цей ефект називають вакцинною антигенемією.[44] Вакцинація дітей та дорослих проводиться за допомогою дво-, три-, чи чотиридозових серій, які надають захист для 85–90 % осіб.[45] Спостереження показали, що захист триває протягом 12 років, якщо людина проявила адекватну початкову відповідь на вакцинацію, а за передбаченнями, імунітет повинен протриматись хоча б 25 років.[46]
На відміну від гепатиту A, гепатит B не поширюється через воду та їжу, через тілесні рідини. Тому для попередження захворювання слід уникати: незахищених сексуальних контактів, переливань крові, повторного використання шприців та інших інструментів.[47]
Окрім рекомендованої ВООЗ спільної імунопрофілактики від народження, багаторазові ін'єкції маленьких доз імуноглобуліну гепатиту B,[48][49] чи оральний прийом ламівудину матерями носіями HBV з високим ступенем інфекційності (>106 копій/мл) в пізній період вагітності (останні три місяці),[50][51] ефективно та безпечно попереджує внутрішньоутробну передачу.
У суспільстві та культурі
Всесвітній день гепатиту відзначається 28 липня, має на меті ознайомлення громадськості з гепатитом B і гепатитом C щоб заохотити попередження, діагностування та лікування цих хвороб. Організовується організацією "World Hepatitis Alliance" з 2007 року, а в травні 2010 року отримав глобальну підтримку Всесвітньої організації охорони здоров'я.[52]
Див. також
Примітки
Джерела
Посилання
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
