Loading AI tools
Uzun süreli zayıf hava akışını içeren akciğer hastalığı Vikipedi'den, özgür ansiklopediden
Kronik obstrüktif akciğer hastalığı (KOAH), akciğerlerdeki hava akımında görülen kronik ve yineleyen engellemelerin görüldüğü bir hastalık topluluğudur.[8][9][10][11][12][13] Ana belirtileri nefes darlığı, öksürme ve balgam üretimidir.[8][9][10][11][12] KOAH'nın dört ana tipi vardır: kronik bronşit, amfizem (emfizem), bronşiektazi ve bronşiyal astım.[8][9][10][11][12] Solunum güçlüğü (dispne) ana bulgudur. Astımdaki solunum güçlüğü, hava kanallarının daralması; bronşiektazi ile emfizem ise akciğerin elastik yapısının bozulması sonucu ortaya çıkar.
| Kronik obstrüktif akciğer hastalığı | |
|---|---|
| Diğer adlar | Kronik obstrüktif hava yolu hastalığı (KOHYH) |
 | |
| Genellikle sigaranın neden olduğu ve KOAH'ın önemli bir özelliği olan lobül merkezinde genişlemiş hava boşlukları ile sentrilobüler amfizem gösteren bir akciğer kesiti | |
| Olağan başlangıcı | 35 yaş üzeri[1] |
| Uzmanlık | Göğüs hastalıkları |
| Belirtiler | Nefes darlığı, kronik öksürük[1] |
| Komplikasyon | anksiyete, depresyon, Cor pulmonale, pnömotoraks[2][1] |
| Süre | Uzun dönem[1] |
| Nedenleri | Tütün kullanımı, hava kirliliği, genetik[3] |
| Tanı | Spirometri[4] |
| Ayırıcı tanı | Astım, kalp yetmezliği, bronşektazi, verem, bronşiolitis obliterans, diffüz panbronşiyolit[5] |
| Korunma | Sigarayı bırakmak, iç ve dış mekan hava kalitesinin iyileştirilmesi, tütün kontrolü ölçümleri[3][6] |
| Tedavi | Pulmoner rehabilitasyon, uzun süreli oksijen tedavisi, akciğer hacim küçültme ameliyatı[6] |
| İlaç | İnhale bronkodilatörler ve steroidler[6] |
| Sıklık | 174,5 milyon (2015)[7] |
| Ölüm | 3,2 milyon (2019)[3] |
Tütün kullanımı hastalığın en temel nedeni olup hava kirliliği ve genetik gibi daha az etkili nedenleri de vardır.[9][11][12][13] Gelişmekte olan ülkelerde, hava kirliliğinin en etkili nedenlerinden biri doğru havalandırılmamış yemek pişirme ve ısıtma ateşi dumanıdır. Bu tahriş edici şeylere uzun süreli maruz kalmalar, akciğerlerde enflamasyonlara neden olarak küçük hava yollarının daralmasına ve amfizem adı verilen doku parçalanmasına yol açar.[14] Teşhis, zayıf hava akışını kontrol eden akciğer fonksiyon testleri ile anlaşılır.[15] Astımdan farklı olarak, kronik bronşit, amfizem ve bronşiektazi hastalarında hava akışı herhangi bir ilaç yardımıyla belirgin bir şekilde düzelemez.
KOAH, bilinen nedenlere maruz kalınımı düşürerek önlenebilir. Bunlar arasında sigara içme oranlarını azaltmak ve iç/dış hava kalitesini yükseltmek gösterilebilir. KOAH tedavisi, sigarayı bırakma, aşılar, rehabilitasyon, düzenli aralıklarla solunum yoluyla alınan bronkodilatörler ve steroidler yoluyla sağlanır. Bazı insanlar, uzun süreli oksijen terapisi veya akciğer nakliyle belirgin iyileşmeler gösterebilir.[14] Akut alevlenme atakları gösteren hastalarda, artan oranlarda ilaç ve hastane altında gözetim gerekebilir.[13][16]
2015 itibarıyla KOAH dünyada 174,5 milyon insanı etkilemektedir ve bu sayı dünya nüfusunun %2,4'üne karşılık gelmektedir; özellikle 40 yaş üstü insanlarda görülür. Erkeklerde ve kadınlarda hemen hemen aynı oranlarda görülür.[17] 1990 yılında 2,4 milyon kişinin ölümüne sebep olan KOAH, 2015 yılında 3,2 milyon insanın ölüm sebebi oldu.[18] Bu ölümlerin %90'ı gelişmekte olan ülkelerde gerçekleşti.[17] Gelişmekte olan ülkelerde sigara kullanımının giderek artması ve dünyadaki birçok ülkede yaşlı nüfus oranının artması sebebiyle KOAH sebepli ölüm oranlarının artması öngörülmektedir.[19] Hastalığın 2010 yılında dünya çapında 2.1 trilyon dolarlık bir zarara yol açtığı tahmin edilmektedir.[20]
KOAH'ın en belirgin belirtisi balgam üretimi, nefes darlığı ve sık öksürmelerdir.[8][9][10][11][12][21] Bu belirtiler, uzun sürelere yayılmış bir şekilde görülür[12] ve tipik olarak zamanla kötüleşir.[14] KOAH'ın farklı tiplerinin olup olmadığı kesinleştirilmiş değildir.[22] Önceden amfizem ve kronik bronşit olarak ayrılan hastalıkta, amfizem aslında bir hastalıktan ziyade akciğerdeki değişimleri belirtmek adına kullanılır. Kronik bronşit ise, KOAH hastalığına eşlik edip etmeyeceği kesin olmayan, sadece bazı belirtileri açıklayan bir terimdir.[8]
Kronik öksürmeler gözlenebilen ilk belirtilerdir.[8][9][10][11][12] İki yıldan uzun bir sürede, yılda üç aydan fazla süren ve balgam üretiminin eşlik ettiği durum, fazladan herhangi bir açıklama yapılmadığı sürece kronik bronşit tanımına dahil olur. Bu durum, KOAH tamamen başlamadan önce de görülebilir. Üretilen balgam miktarı, saatler veya günler arasında farklılık gösterebilir. Bazı durumlarda, öksürük görülmeyebilir ve sıklıkla gözlenmeyen bir biçimde rastlanılabilir. Bazı insanlar bu belirtileri sigaraya atfederler. Balgam, toplumsal ve kültürel koşullara göre yutulup tükürülebilir. Kuvvetli öksürmeler kaburga kırılması veya kısa süreli bilinç kaybına sebebiyet verebilir. KOAH tanısı konulan insanların genelde uzun süren "nezle" geçmişleri vardır.[21]
Nefes darlığı hastaların en çok şikayet ettiği belirtidir.[8][9][10][11][12][23] Bu durum sıklıkla şöyle tanımlanır: "zorlukla nefes alıyorum", "nefesim kesiliyor" veya "yeterince hava alamıyorum".[23] Ancak farklı terimler farklı kültürlerde kullanılabilir.[21] Tipik olarak nefes darlığı, uzun süreli güç harcama durumlarında daha kötü bir hal alır ve zamanla kötüleşir.[21] İleri vakalarda dinlenme sırasında da gözlenebilir ve sürekli gözlenebilir.[24][25] Bu durum, KOAH hastalarının endişe duyduğu ve hayat kalitesini düşüren en başlıca belirtidir.[21] Daha ileri düzey KOAH hastaları büzülmüş dudaklarından nefes alır ve bu bazı durumlarda nefes darlığını iyileştirebilir.[26][27]
KOAH hastalarında nefes vermek nefes almaktan uzun sürebilir[28] Göğüs sıkışması görülebilir, ancak çok yaygın değildir ve başka bir durumdan dolayı kaynaklanabilir.[21] Nefes yolları engellenmiş hastalar hırıldayabilir veya nefes alırken stetoskoba daha az ses verebilir.[28] Fıçı göğüs de KOAH hastalığının karakteristik belirtisidir ancak görece daha az rastlanır.[28] Tripod pozisyonu hastalık kötüleştikçe gözlenebilir.[12]
İleri düzey KOAH, akciğer arterlerinde yüksek basınca neden olabilir ve bu nedenle kalbin sağ karıncığına baskı uygulayabilir.[14][29][30] Cor pulmonale olarak adlandırılan bu durum, bacak şişmesine[21] ve şişen boyun damarına neden olabilir.[14] KOAH, diğer bütün akciğer hastalıklarından daha büyük bir cor pulmonale tetikleyicisidir.[29] Ancak, cor pulmonale, oksijen tedavisinin kullanımından beri daha az yaygındır.[12]
KOAH, daha çok paylaşılan risk faktörleri nedeniyle, diğer bazı durumlarla beraber gerçekleşir.[22] Bunlar arasında koroner arter hastalığı, yüksek kan basıncı, diyabet, kas yıkımı, osteoporoz, akciğer kanseri, anksiyete bozukluğu ve depresyon yer alır.[22] Ciddi hastalıkları olan insanlarda hâlsizlik yaygın görülür.[21] Çomak parmak, KOAH'ya özgü değildir ve altta yatan bir akciğer kanseri için araştırmaları tetiklemelidir.[31]
Akut alevlenme, KOAH hastası bireylerde görülen, artan nefes kesilmeleri, artan balgam üretimi, balgamın temizden yeşil/sarı renge dönmesi, öksürüklerin artması olarak tanımlanabilir.[28] Bu durum, yükselen soluk almanın bulgularına da eşlik edebilir: hızlı nefes alma, yüksek kalp hızı, terleme, etkin solunum kası kullanımı, derinin mavileşmesi, konfüzyon veya ciddi alevlenmelerde görülen hırçın davranışlar.[28][32] Stetoskopla yapılan incelemelerde akciğer üstünden ral duyulabilir.[33]
KOAH'ın en temel nedeni tütün kullanımıdır.[8][9][10][11][12] Bunun yanında, bazı ülkelerde mesleki nedenlerle beliren maruz kalmalar ve hava kirliliği de sebep olarak gösterilmektedir.[8] Tipik olarak bu semptomların oluşabilmesi için, maruz kalmanın birkaç on-yıl öncesinde olmuş olması gerekir.[8] İnsanların genetik yatkınlığı da hastalığa katkıda bulunabilir.[8]
Küresel olarak KOAH'ın bir numaralı risk faktörü tütün kullanımıdır.[8][9][10][11][12] Tütün ürünlerinin içeriğinde 43'ü kanserojen olan 4000 kimyasal madde vardır. Bu maddeler kanser ve kanser-dışı çok sayıda hastalıklara neden olur.[9] Kanser-dışı hastalıklar arasında KOAH ilk sırada yer alır; tütün kullanan insanların %20'si KOAH hastalığına yakalanır.[35] Ancak hayat boyu tütün kullananlar için bu oran %50'lere yükselir.[36] ABD ve İngiltere'de, KOAH hastalarının %80-95 kadarı ya tütün kullanıcısıdır ya da hayatlarının bir kısmında tütün kullanmıştır.[35][37][38] Hastalığa yakalanma riski toplam tütün kullanım süresiyle doğru orantılı olarak artmaktadır.[39] Ek olarak, kadınlar erkeklere oranla tütünün zararlarına karşı daha büyük hassasiyet gösterirler.[38] Tütün kullanmayanlarlarda pasif içiciler durumların %20'sini oluştururlar.[37] Marijuana, puro, nargile gibi diğer benzer kullanımlar da risk barındırır.[8] Hamilelik sırasında tütün kullanan kadınlar çocuklarındaki KOAH riskini arttırabilirler.[8]
Solunum yollarına giren tütün dumanı (aktif/pasif) öncelikle akciğerlerde dokuları savunmak için bulunan polimorf lökositlerden ve makrofajlardan yoğun bir elastaze (elastik lifleri eriten enzim) deşarjına neden olurken, serbest oksijen radikallerinin oluşmasını tetikler. Serbest oksijen radikalleri, elastaze enzimini bloke eden α1-antitripsin (α1-AT) aktivitesini engeller. Bu etki KOAH hastalığının başlangıcıdır.[9]
Kömür veya odun ve tezek gibi biyoyakıtlarla yakılan pişirme ateşleri kötü havalandırıldığında bölge havasının kalitesi düşer.[9] Bu durum gelişmekte olan ülkelerde KOAH'ın en temel sebeplerinden biridir.[40] Bu tip ateşler, neredeyse 3 milyar insan için pişirme ve ısınma kaynağı olup maruz kalma oranları daha yüksek olduğu için özellikle kadınlar için risk oluşturur.[8][40] Bu kullanım, Hindistan, Çin ve Sahraaltı Afrika'daki evlerin %80'inin enerji kaynağıdır.[41]
Şehirlerde yaşayan insanların, kırsal alanlarda yaşayan insanlara oranla KOAH'a yakalanma oranı daha yüksektir.[42] Kentsel hava kirliliği alevlenmeler için katkı sağlayan bir faktör olup hastalığa neden olmadaki rolü kesinlik kazanmamıştır.[8] Egzoz gazı kaynaklı olanlar da dahil olmak üzere, kötü hava kalitesi olan yerlerde KOAH oranları daha yüksektir.[9][10][11][12][41] Tüm bunlara rağmen bu faktörlerin, tütün kullanımına oranla daha düşük risk taşıdığına inanılmaktadır.[8]
İş yeri kaynaklı tozlar, kimyasallar ve dumanlara yoğun ve uzun süre maruz kalmak, tütün kullanan veya kullanmayan herkes için KOAH riskini yükseltir.[43] Mesleksel etkilenmelerin toplam vakaların %10-20'sine neden olduğuna inanılmaktadır.[44][45] ABD'de bu şartların tütün kullanmamış KOAH hastalarının %30'undan fazlasına neden olduğu, yeterli yasaların olmadığı ülkelerde bunun daha da yükseldiği belirtilmektedir.[8]
Bazı sanayiler ve kaynakların hastalıkla bağlantılı olduğu gösterilmiştir:[41][44] kömür madeni tozu, altın madenciliği, pamuk tekstil sanayi, kadmiyum ve izosiyanat içeren uğraşlar, kaynak dumanları vb.[43] Tarımla ilgili işler de risk taşır.[41] Bazı mesleklerin sahip olduğu risk, yarım ila iki paket sigara tüketiminin verdiği riskle eşdeğer gösterilir.[46] Silika tozuna maruz kalmak da, silikozis riskinden bağımsız olarak KOAH ile sonuçlanabilr.[47] Toz ve sigaradan etkilenmenin olumsuz etkileri aditif veya muhtemelen aditiften de fazladır.[46]
KOAH gelişiminde genetiğin rolü vardır.[8] Akrabalarından KOAH hastası olan tütün kullanıcılarının, olmayan tütün kullanıcılarına göre hastalığa yakalanma riski daha yüksektir.[8] Şimdilik, açık bir şekilde kalıtsal olarak aktarılan risk faktörü AAT'dir.[48] Bu risk, AAT kusurlu olan ve tütün kullanan bireylerde daha da yüksektir.[48] Bu, tüm vakaların %1–5'inin nedenidir[48][49] ve durum 10.000 kişiden 3-4 kişide görülür.[12] Diğer genetik faktörler araştırılmaktadır[48] ve çok olduğu öngörülmektedir.[41]
Bazı diğer etmenler, KOAH ile daha yakından alakalıdır. Risk, yoksul insanlar için daha yüksektir. Ancak bunun doğrudan yoksullukla mı, yoksa yoksulluğun yol açtığı diğer etmenlerle (hava kirliliği, yetersiz beslenme) mi ilgili olduğu kesin değildir.[8] Astım veya solunum yolu hiperaktivitesi olan insanlarda yükselen KOAH oranları olduğuna dair bulgular bulunmaktadır.[8] Düşük doğum ağırlığı gibi doğumsal etmenler, KOAH ve bazı enfeksiyon hastalıklarına yakalanma riskini arttırır.[8] Zatürre gibi solunum enfeksiyonlarının, en azından yetişkinler için, KOAH ile yakından bir ilişkisi olmadığı görülmektedir.[12]
Akut alevlenme (semptomların aniden kötüleşmesi),[50] sıklıkla enfeksiyonlar, çevresel kirleticiler ve hatta yanlış ilaç kullanımıyla tetiklenebilir.[51] Vakaların %50 ila 75'inin enfeksiyonlarla tetiklendiği görülmektedir[51][52] (bakterili olanlar %25, viral olanlar %25, ikisi birden %25).[53] Çevresel kirleticiler arasında kötü iç veya dış hava kalitesi yer alır.[51] Kişisel veya pasif olarak tütün dumanı da riski arttırır.[41] Alevlenme dönemlerinin daha çok kışın olduğu düşünüldüğünde soğuk havanın da tetikleyebileceği görülmektedir.[54] Altta yatan ağır hastalıklara sahip hastalar, alevlenmeyi daha sık yaşar: hafif hastalıklarda yılda 1,8 kez, orta derecedeki hastalıklarda yılda 2 ila 3 kez ve ağır hastalıklarda yılda 3,4 kez.[55] Sık alevlenme yaşayanlarda akciğer işlevi daha hızlı oranlarda kayba uğrar.[56] Pulmoner emboli (akciğerdeki kan pıhtıları) KOAH sahibi hastaların durumunu daha da kötüleştirir.[22]

KOAH, kronik olarak havanın kesintili olarak iletildiği (solunum yolu sınırlanımı) ve tamamen nefes vermenin mümkün olmadığı (hava kapanı) bir obstrüktif akciğer hastalığıdır.[22] Zayıf hava akışı, akciğer dokusunda beliren yıkım (amfizem) ve obstrüktif bronşiyolit olarak bilinen küçük solunum yolu hastalığından kaynaklanmaktadır. Bu etmenlerin hastalığa katkısı kişiden kişiye değişiklik gösterebilir.[8] Küçük solunum yolundaki ciddi yıkımlar, akciğer dokusunun yerine büyük hava ceplerinin—bül olarak bilinir— oluşumuna neden olabilir. Hastalığın bu tipi büllöz veya kabarcıklı amfizem olarak adlandırılır.[57]
KOAH, ciğere çekilen tahriş ediciler sonucu kronik yangısal bir hastalık olarak gelişir.[8] Kronik bakteriyel enfeksiyonlar da bu yangısal duruma eklenebilir.[56] Yangısal hücreler, beyaz kan hücrelerinden ikisi olan nötrofil granülositler ve makrofajlar içerebilir. Tütün kullanan hastalarda Tc1 lenfosit görülebilirken, bazı hastalarda astımdakine benzer bir şekilde eozinofile rastlanabilir.[9] Bu hücresel yanıtların bir kısmı yangısal mediyatörler kemotaktik etmenler nedeniyle tetiklenir.[9][10] Akciğer yıkımıyla ilintili diğer süreçler arasında, tütün kullanımından kaynaklanan yüksek yoğunlukta serbest radikallerin yol açtığı oksidatif stres ve akciğerlerdeki bağ dokunun proteaz inhibitörleri tarafından yetersizce durdurulan proteazlar tarafından yıkımı yer alır.[9][10] Bağ dokunun yıkımı, amfizeme sebep olan sebeptir ve bu durum zayıf hava akışına ve en sonunda solunum gazlarının zayıf olarak emilip serbest bırakılmasına katkıda bulunur.[8] Hastalıkta gerçekleşen kas yıkımı, akciğerler tarafından kana salınan yangısal mediyatörler sebebiyle gerçekleşebilir.[8][9]
Solunum kanallarının daralması, yangı ve ülser oluşumu sebebiyle gerçekleşir. Bu durum tamamen nefes verememeyle sonuçlanır.[9] Hava akışı sırasında en büyük akış düşüşü, nefes verme sırasında gerçekleşir. Bunun sebebi, nefes verme sırasında göğüste oluşan basıncın hava yollarını baskılamasıdır.[58] Akciğerde önceki nefes verilmeden yeni nefes alınması, akciğerlerin toplamda daha büyük hacimde hava barındırmasına yol açar. Bu durum hiperenflasyon veya hava kapanı olarak adlandırılır.[58][59] Egzersiz sırasındaki hiperenflasyon KOAH'taki nefes kesilmesiyle ilişkilidir çünkü akciğerlerde halen bir miktar hava varken daha fazla hava almaya çalışmak rahatsızlık verir.[60] Bazı hastalarda, astıma benzer bir şekilde, tahriş edicilere karşı aşırı solunum duyarlılığı görülür.[12]
Tıkalı solunum yolundan kaynaklanan azalan havalanımdan kaynaklanan düşük oksijen düzeyi ve en sonunda kanda yükselen karbon dioksit değerleri ile hiperenflasyon ve nefes alma isteksizliği görülebilir.[8] Alevlenmeler sırasında solunum yanıgısı da yükselir. Bu durum aynı şekilde hiperenflasyonuna ve azalan solunum gazı değiş tokuşuna yol açar. Bu durumun sebep olduğu düşük kan oksijen seviyeleri, uzun süre devam ettiği takdirde kan damarlarında daralmalara (azokonstriksiyon), amfizem ise akciğerlerdeki kılcal damarların yıkımına yol açabilir.[14] Bu iki değişiklik de pulmoner arterde kan basıncını yükseltir ve cor pulmonale'ye neden olur.[8][9][61]
Kronik bronşit, KOAH'ın başlangıç evresidir. Tütün kullananlarda kullanmayanlara oranla 4-10 kat daha fazla görülür. Yıllar süren kronik bronşit olgularında pulmoner hipertansiyon ve bronş epitelinde metaplazi kaçınılmaz komplikasyonlardır.[9]
Patoloji: Bronş mukozalarında zaman zaman alevlenen kronik yangı bulguları vardır. Kimyasal maddelerin etkisini azaltmak ve bronşları yıkamak amacıyla sıvı üretimini artırmak için mukus üreten hücrelerin sayısı artar. Ancak, epitel silialarının silinmesi nedeniyle artan mukus (balgam) bronşial boşluklarda birikerek hava akımını engeller. Biriken mukus bakteri üremesi için çok uygun bir ortamdır; bu nedenle, akut bronşit ve ileri olgularda bronkopnömoni atakları görülür.[9][10][12][13]
Bronşiektazi, bronş ve bronşiollerin tümünde görülen bir kronik-nekrozlu yangı tablosudur. İleri olgularda hava kanallarında dönüşü olmayan (irreversibl) genişlemeler oluşur. Öksürük ve irinli balgam önemli klinik bulgulardır. Pnömoni en önemli ve sık görülen komplikasyondur.[9][10][11][12][13] Solunum sistemi tümörlerindeki ve yabancı cisim kaçmalarındaki bronş tıkanması akciğerin yalnızca bir segmentini etkiler (bronşiektazi akciğerlerin tümünü tutar).[9] Primer olgulardaki bronşiektaziler konjenitaldir; bronş oluşumunda doğumsal anomaliler vardır.[9] Kartagener sendromunda (bronşiektazi, sinüzit, situs inversus) ve Hareketsiz (immotil) Silia Sendromu bronşiektazi görülebilen konjenital nedenlerdir. Sekonder olgularda, “tütün dumanı” ve “hava kirliliği” en önemli faktörlerdir.[9][10][11][12][13] Daha az sıklıkla etkin olan risk faktörleri de görülebilir: Solunum sistemi infeksiyonları (kızamık, boğmaca, pnömoni), kistik fibrozis, bağışıklık sistemi yetmezlikleri.[9][10][11][12][13]
Patoloji: Tütün dumanından etkilenen bronş mukozasında aşırı mukus salgısının neden olduğu tıkanmalar (obstrüksiyon) gelişir. Tıkanan bronşlara ait akciğer segmenti büzüşebilir (atelektazi). Bronş epitelinde metaplazi ve siliaların silinmesi görülür. Mukus birikmelerine infeksiyon eklenebilir. Parçalanan bronş duvarları içleri irinli mukusla dolu geniş boşluklara dönüşür.[9] Alt loblarda sıktır. Bronşlardaki genişlemenin biçimine göre silindir, kese ya da mekik görünümünde boşluklar oluşur. Radyolojik incelemede ya da otopsilerde yapılan akciğer kesitlerinde kistik boşluklar izlenir.[9][10][11][12][13] Mikroskopla, bronş ve bronşiol duvarlarında yoğun akut ve/veya kronik yangısal hücre kümeleri vardır. Bazı bronşların epiteli nekrozlaşarak dökülmüştür (erozyon ya da ülser). Bronş çeperlerindeki nekroz alanlarında akciğer absesi gelişebilir. Yer yer skuamöz epitele metaplazi vardır. Kronikleşen olgularda bronş ve bronşiol duvarlarında yoğun nedbe dokusu oluşur (fibrozis).[9][10]

Komplikasyonlar:[9][10][11][12][13] Pnömoni ve empiyem; Sepsis ve septik şok; Meninjit ve beyin absesi; Cor pulmonale; Amiloidozis.
Emfizem, akciğer alveollerinin elastik yapılarını yitirmesi sonucu genişlemeleridir. Alvoel boşluklarını kuşatan duvarlardaki (septumlar) yırtılmalar sonucu kistik boşluklar oluşur. Klinik, radyoloji ve patoloji açısından sentriasiner, panasiner, paraseptal, irregular, büllöz ve senil gibi tiplere ayrılırlar.[9][10][11][12][13]
Çoğunlukla akciğerlerin üst loblarında ve tepe (apeks) kesimlerinde oluşurlar. Patoloji incelemelerinde, çevre bronş ve bronşiollerde yangı hücreleri (bronşit, bronşiolit) ile yoğun kömür pigmenti saptanır. Emfizemli alanların çevresinde bağ dokusu artışı ve büzüşmüş alveol gruplarına (atelektazi) rastlanır. Büllöz tipinde oluşan kistik boşluklar sıklıkla plevraya komşudur; ansızın patlamaları ani ölümlere neden olabilen pnömotoraksa yol açar; bu tip emfizemlerin bir bölümü geçirilmiş tüberküloz sekelidir. Senil emfizemler, akciğer alveollerinin yaşlanma nedeniyle elastik niteliklerini yitirmesinin sonucudur. Pnömotoraks ve pnömoni en önemli komplikasyonlarıdır. Konjenital emfizem olguları doğumsal alfa1-antitripsin eksikliğinin sonucudur; bu olgularda akciğerlerin alt loblarının daha yoğun biçimde etkilendiği saptanır.[9][10][11][12][13]
Astma bronşiale (astım; bronşial astma), Küçük bronşların ve bronşiollerin, çeşitli uyaranlara aşırı tepki vermesinin sonucu ortaya çıkan, yangının da eşlik ettiği kronik bir tablodur.[9][10][11][12][13] Ayrıntılar için; Astım
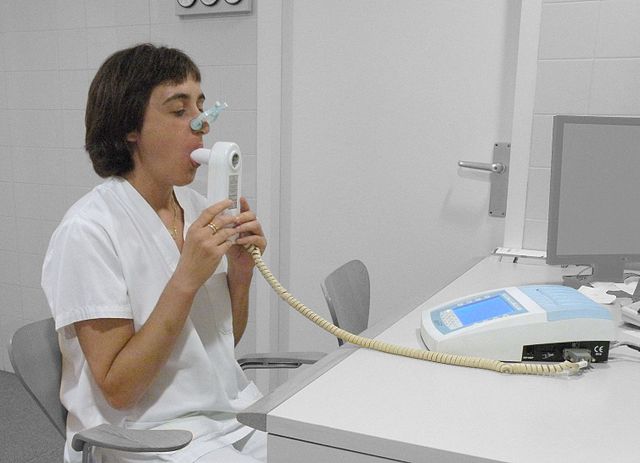
35 ila 40 yaş üzerinde, nefes darlığı çeken, kronik öksüren, balgam üreten, kışları sıkça soğuk algınlığına yakalanan, risk etmenleriyle bir geçmişi bulunan insanlarda KOAH aranabilir.[21][62] Spirometri tanıyı onaylamak için kullanılır.[21][63]
Spirometre, var olan hava akışı tıkanıklığını ölçer ve hava yolunu açmak adına bronkodilatör türevi ilaçların kullanımından sonra uygulanır.[63] Tanı yapmak için iki ölçüt vardır: bir saniye içinde zorlanan nefes verme hacmi (FEV1) ve tek bir nefeste verilen en büyük hava hacmini tanımlamak için kullanılan zorlanan nefes gücüdür (FVC).[64] Normal olarak, semptomları gösteren birinde FVC değerinin %75–80'i ilk saniyede ortaya çıkması[64] ve FEV1/FVC oranının %70'ten az çıkması bu kişinin KOAH hastası olduğunu kanıtlar.[63] Bu ölçümlerden yola çıkarak, spirometri yaşlı insanlarda KOAH için aşırı-tanıya yol açabilir.[63] National Institute for Health and Care Excellence kriterleri, bunların yanında tahmin edilenin %80'inden az bir FEV1 oranı da gerektirir. Spirometrinin KOAH semptomları göstermeyen bireylerde, tarama amacıyla kullanılmasının etkileri bilinmemektedir ve şimdilik önerilmemektedir.[21][63] Astım için sıkça kullanılan zirve akım hızı (maksimum solunum hızı), KOAH tanısı için yeterli değildir.[10][13]
| Derece | Etki eden aktivite |
|---|---|
| 1 | Ağır iş |
| 2 | Hareketli yürüyüş |
| 3 | Normal yürüyüş |
| 4 | Birkaç dakikalık yürüyüş |
| 5 | Kıyafet değiştirmek |
| Şiddet | FEV1 % tahmin edilen |
|---|---|
| Hafif (GOLD 1) | ≥80 |
| Orta (GOLD 2) | 50–79 |
| Şiddetli (GOLD 3) | 30–49 |
| Çok şiddetli (GOLD 4) | <30 or kronik solunum yetmezliği |
KOAH'ın belirli bir hastayı ne kadar eklediğini anlamak için çeşitli yöntemler mevcuttur.[21] Düzeltilmiş Britanya Tıp Araştırma Konseyi anketi (mMRC) veya KOAH değerlendirme testi (CAT) semptomların şiddetini belirlemek için yapılan basit anketlerdir.[21] 0 ile 40 arasında değişen CAT skalasında sayı arttıkça hastalığın şiddeti artar.[65] Spirometri hava akış sınırlamasını belirlemeye yardımcı olabilir.[21] Bu genel olarak, kişinin yaşı, cinsiyeti, boyu ve ağırlığına göre tahmin edilen "normal"e kıyasla FEV1 değerlerinin yüzdesi olarak belirtilir.[21] Hem Amerikan hem Avrupa ana esasları, tedavi için kısmi önerileri FEV1 üzerinden yapar.[63] GOLD esasları ise, insanları hava akışı sınırlamalarına göre dört kategoriye ayırmayı önerir.[21] Kilo kaybı, kas güçsüzlüğü ve diğer hastalıkların varlığı da hesaba katılmalıdır.[21]
Göğüs radyografisi ve hemogram kullanımı, tanı sırasındaki diğer şartları hariç tutmak adına yapılabilir.[66] X ışını sonuçlarında genel olarak göze çarpan durumlar, olağandan büyük akciğerler, düzleşmiş diyafram, yükselen göğüs kemiği arkası hava boşluğu ve bül görülebilir. Bu sayede zatürre, pulmoner ödem veya pnömotoraks gibi durumlar hariç tutulabilir.[66] Göğüs için yapılan yüksek çözünürlüklü bir bilgisayarlı tomografi taraması akciğerlerdeki amfizemin bulunduğu yerleri teşhis etmekte kullanılır ve diğer hastalıkları hariç tutmak adına yararlıdır.[12] Yine de, ameliyat planlanmadığı sürece bu durum yönetim konusunda nadiren katkı sağlar.[12] Kan gazı analizi oksijen ihtiyacını belirlemek için kullanılır ve FEV1 değeri tahmin edilenin %35'inden az olan hastalara, çevresel oksijen doyumu %92'den az olanlara ve konjestif kalp yetmezliği belirtileri gösterenlere uygulanır.[21] Alfa-1 antitripsin eksikliğinin yoğun olduğu ülkelerde (özel olarak 45 yaş altı olan ve amfizemlerin akciğerin alt kısımlarında bulunduğu bireylerde) KOAH hastaları test edilmelidir.[21]
KOAH, nefes darlığına sebep olan diğer hastalıklardan ayırt edilmelidir. Bu hastalıklar arasında konjestif kalp yetmezliği, pulmoner damar tıkanıklığı, zatürre veya pnömotoraks yer alır. Birçok KOAH hastası astım olduğunu düşünür.[28] İkisi arasındaki ayrım, semptomlara göre yapılır. Buna göre tütün kullanım geçmişine, spirometride hava akışı sınırlanışının bronkodilatör kullanımıyla geri döndürülebilir olmasına bakılır.[67] Verem, kronik öksürme ile belirebildiği için, özellikle hastalığın görüldüğü yerlerde dikkate alınmalıdır.[21] Daha nadir de olsa, benzer etkiler gösteren bronkopulmoner displazi ve bronşiyolitis obliterans gibi hastalıklardan ayırt edilmelidir; kronik bronşit de normal hava akışı ile gerçekleşebilir ve bu durumda KOAH olarak sınıflandırılmaz.[12]
KOAH'nın pek çok tipi potansiyel olarak dumana maruzu azaltarak ve hava kalitesini artırarak önlenebilmektedir.[41] Yıllık grip aşısı uygulaması sayesinde ataklar, hastaneye yatırılma ve ölüm gibi durumların olasılığı düşürülmektedir.[68][69] Pnömokok aşıları da yarar sağlayabilmektedir.[68]
KOAH'nın önüne geçmenin en temel yolu insanların sigara alışkanlığı edinmesinin önüne geçmektir.[70] Hükûmetlerin, toplumsal sağlık kuruluşları ve sigara-karşıtı organizasyonların alacağı tedbirler sayesinde insanların sigaraya başlama ve sigarayı teşvik etme eğilimleri azaltılabilir.[71] Halka açık mekanlarda ve iş yerlerinde sigara yasağı uygulaması ile pasif içicilikten kaynaklanan sorunların önüne geçilebilir.[41]
Sigara kullanan kimselerde sigarayı bırakmak, KOAH'nın daha kötüleşmesinin önüne geçmek için yapılabilecek tek önlemdir.[72] Hastalığın son dönemlerinde dahi, bu uygulamayla akciğer işlevinin kötüleşme hızı azaltılabilir ve engellilik, ölüm gibi durumların geciktirilmesi sağlanabilir.[73] Sigarayı bırakmak, karar vermekle başlar. Uzun dönem bırakış genellikle birkaç deneme sonrasında başarıya ulaşır.[71] 5 yıldan fazla çaba gösteren insanların yaklaşık %40'ında başarı görülür.[74]
Bazı içiciler, sadece iradeyle uzun dönem sigarayı bırakabilirler. Ancak oldukça bağımlılık yapan bir etkinlik olduğundan,[75] sigarayı bırakmak isteyen kimselerin ek desteğe ihtiyaçları vardır. Sigarayı bırakma ihtimali, çevreden gelen destek, sigara bırakma programlarına katılım ve/veya nikotin replasman tedavisi, bupropiyon veya vareniklin gibi ilaçların kullanılmasıyla artırılabilir.[71][74]
Kömür madenciliği, inşaat işçiliği ve taş işçiliği gibi risk altındaki meslek gruplarının KOAH'a yakalanma oranını azaltmak adına bazı önlemler alınagelmiştir.[41] Bu önlemler arasında şöyle örnekler yer alır: kamu politikası üretimi,[41] işçilerin riskler konusunda eğitimi ve yönetimi, sigarayı bırakma konusunda destek, işçilerin erken KOAH belirtisi konusunda kontrol edilmesi, gaz maskesi kullanımı ve toz kontrolü.[76][77] Havalandırmayı geliştirmek, su spreyleri kullanmak ve toz üretimini düşüren madencilik tekniklerini uygulamak, etkili bir toz kontrolü sağlar.[78] Bir işçi KOAH'a yakalanırsa, işçinin iş rolünü değiştirmek gibi yollarla toza maruzu azaltılabilir ve hastalığın ciddileşmesinin önüne geçilebilir.[79] Hava kirliliği
Hem iç hem dış mekanlarda hava kalitesi yükseltilerek KOAH'ın önüne geçilebilir veya var olan hastalığın kötüleşmesinin önüne geçilebilir.[41] Bu durum, kamu politikası çabalarıyla ve kişisel dahiliyet ile başarılabilir.[80]
Bazı gelişmiş ülkeler, bazı düzenlemelere giderek dış mekanlarındaki hava kalitesini yükseltmiştir; bu sayede nüfuslarının KOAH geliştirme oranlarında olumlu değişimlere yol açmıştır.[41] KOAH hastası insanlar, dış mekandaki hava kalitesinin kötü olduğu durumlarda iç mekanlarda kalarak semptomlar gösterme ihtimallerini düşürebilirler.[14]
Bir diğer önlem, yemek pişirilen veya ısıtılan mekanlarda görülen yakıt dumanının, etkili havalandırma, hatta daha iyi soba ve bacalar kullanılarak azaltılmasıdır.[80] Düzgün sobala kullanımı, iç mekan hava kalitesini %85'e kadar iyileştirir. Güneş enerjisiyle yemek pişirme ve ısıtma gibi alternatif enerji kaynaklarının kullanımı, hatta biyokütle (tezek/odun) yerine kömür/gazyağı gibi yakıtların kullanımı, daha iyi sonuçlar doğurmaktadır.[41]
KOAH hastalarının öğün sayılarını arttırarak, gün içinde azar azar beslenmesi ventilasyon açısından oldukça önemlidir. Hastalar için belki de en önemli hususiyet Karbonhidrat tüketimini azaltmaları gerektiğidir. Zira Karbonhidrat asidik yapıda olduğundan halihazırda metabolik asidoz seviyesi kronikleşmiş olan hastada durumu daha da kötüleştirir. Bu sebepten Protein ağırlıklı beslenme tipi daha uygun olacaktır.
KOAH için bilinen bir tedavi bulunmamaktadır; ancak belirtiler tedavi edilebilir ve ilerlemesi ertelenebilir.[70] Yönetimin asıl amaçları arasında risk faktörlerini azaltmak, durağan bir hastalık süreci sağlamak, akut atakları önlemek veya iyileştirmek ve ilgili hastalıkları kontrol altında tutmak yer alır.[14] Hastalıktaki ölüm oranlarını azaltan yöntemlerden kanıtlanmış olanları sigarayı bırakma ve oksijen desteği almaktır.[81] Sigarayı bırakmak hastalıktan dolayı ölüm riskini %18'e kadar azaltır.[22] Diğer öneriler arasında her yıl grip aşısı olma, beş yılda bir zatürre aşısı olma ve çevredeki hava kirliliğine maruz kalma oranını azaltmak bulunur.[22] Hastalığı ilerlemiş olanlarda palyatif bakım belirtileri hafifletebilirken morfin nefes yetersizliği hissini azaltabilir.[82] Mekanik ventilasyon soluk almayı kolaylaştırmak adına kullanılabilir.[82]
Pulmoner rehabilitasyon, bir egzersiz, hastalık yönetimi ve rehberlik programı olup kişinin yararı için koordine olur.[83] Yakın zamanda atak geçirenlerde, pulmoner rehabilitasyonun yaşam kalitesini, egzersiz yeteneğini arttırdığı ve ölüm riskini azalttığı görülmektedir.[84] Bunun yanında kişinin hastalığı üzerindeki ve kendi duyguları üzerindeki kontrol hissini arttırır.[85]
Optimal egzersiz rutini, egzersiz sırasında mekanik ventilasyon kullanımı ve KOAH hastaları için önerilen egzersiz yoğunluğu bilinmemektedir.[86][87] Kol dayanıklılığını arttıran egzersizler, KOAH hastalarının kol hareketini geliştirirken nefes darlığına da ufak katkılar sağlar.[88] Kol egzersizleri yapmak yaşam kalitesini artırmak için tek başına yeterli değildir.[88] Nefes alıp verme egzersizlerinin de olumlu yararları sınırlıdır.[27] Büzük dudak nefesi egzersizleri yararlı olabilir.[27] Tai Chi egzersizleri KOAH hastaları için güvenli egzersizlerden olup sıradan tedavi programına nazaran daha solunum faaliyetleri ve kapasitesi için daha yararlı olabilir.[89] Tai Chi'nin diğer egzersiz programlarından daha etkili olduğuna dair herhangi bir çalışma yoktur.[89]
Normalden daha zayıf veya daha fazla kilolu olmak da belirtileri, engellilik seviyesi ve KOAH prognozunu etkileyebilir. Zayıf insanlar solunum kas gücünü kalori alımlarını arttırarak arttırabilirler.[14] Düzenli egzersiz veya pulmoner rehabilitasyon programları eşliğinde kalori alımı KOAH semptomlarını azalmada kayda değer katkılar sağlar. Yetersiz beslenen hastalarda ek besinler yararlıdır.[90]
Soluk yoluyla alınan bronkodilatörler kullanılan en birincil ilaçlardan olup[22] genel hastalığa küçük katkılar sağlarlar.[91] Bu tip ilaçların iki tipi bulunur: β2 agonistler ve antikolinerjikler. Her iki tip ilacın da uzun etkili ve kısa etkili biçimleri bulunur. Nefes darlığı, öksürme ve yetersiz egzersiz gibi olumsuzlukları azaltarak yaşam kalitesini arttırır.[92] Ancak altta yatan hastalığın gidişatında herhangi bir değişiklik yapıp yapmadıkları konusunda kesin bir çalışma yoktur.[22]
Hastalığı hafif olarak geçiren kimselerde, kısa etkili ilaçların ihtiyaç duyuldukça kullanılması önerilir.[22] Daha ciddi boyutlardaki hastalarda uzun etkili ilaçlar önerilir.[22] Uzun süreli ilaçlar kısmen hiperenflasyonu (aşırı havalanma) iyileştirme prensibiyle çalışır.[93] Uzun etkili bronkodilatörler yetersizse genelde tedaviye soluk yoluyla alınan kortikosteroidler eklenir.[22] Uzun etkili ilaçlara nazaran, tiotropiyum (uzun etkili antikolinerjik) ve uzun etkili beta-adrenoseptör agonistlerin (LABA'lar) daha iyi olup olmadıkları kesin değildir ve en uygun ilacın seçilmesi için hepsinin denenerek en iyi verim alınanının kullanılması önerilmektedir.[94] Her iki tip ilaç da akut atak riskini %15–25 aralığında azaltır.[22] İki tip aynı anda kullanılabilir fakat böylesi bir durumun kayda değer bir yarar sağlayıp sağlamadığı konusunda kesin bir çalışma yoktur.[94]
Salbutamol (Ventolin) ve terbütalin gibi bazı kısa etkili β2 agonistler mevcuttur.[95] BBunlar belirtileri dört ila altı saat arasında azaltırlar.[95] Salmeterol, formoterol ve indakaterol gibi uzun etkili β2 agonistleri bakım terapilerinde kullanılır. Bazıları bunun yararının sınırlı olduğunu öne sürerken,[96] diğerleri yeterli yarar sağladığını ileri sürer.[97][98][99] Uzun süreli kullanımlar KOAH hastaları için güvenli görünmektedir[100] fakat yan etkileri arasında istem-dışı titremeler ve kalp palpitasyon yer alır.[22] Soluk yoluyla alınan steroidlerle beraber alındığında zatürre riskini arttırırlar.[22] Steroidler ve LABA'lar beraber daha iyi sonuçlar verebilirken,[96] bu küçük katkıların artan sağlık risklerinden daha kayda değer olup olmadığı belirsizdir.[101] İndakaterol günde bir dozluk kullanım gerektirir ve günde iki kez kullanım gerektiren uzun etkili β2 agonistleri kadar etkilidir.[99]
KOAH ile mücadelede iki ana antikolinerjik kullanılır: ipratropyum ve tiotropyum. İpratropyum kısa etkili bir ajan olup tiotropyum uzun etkilidir. Tiotropyum atakları azaltarak yaşam kalitesini arttırır.[102] Bu katkıları tiotropyum, ipratropyuma göre daha verimli sağlar.[103] Bu maddeler ölüm riski veya hastanede tutulma süresinde kayda değer bir değişiklik vadetmez.[102] Antikolinerjikler ağız kuruluğu ve idrar yolu hastalıklarını arttırma eğilimi gösterebilirler.[22] Bunun yanında kalp hastalıkları ve kalp krizinde artışa yol açabilirler.[104][105] Bir diğer uzun etkili ajan olan aklidinyum, yaşam kalitesini arttırmasının yanı sıra hastanede tutulma oranlarını azaltır.[106][107][108] Aklinidinyum, tiotropyuma bir alternatif olarak geliştirildiyse de hangisinin daha etkili olduğu belirsizdir.[108]
Kortikosteroid ilaçlar solunum yoluyla alınsalar da akut atakların önüne geçmek adına tablet olarak da alınabilirler. Solunum yoluyla alınan kortikosteroidler (ICS) daha az ciddi KOAH hastaları için kayda değer faydalar sağlamazken, orta veya ciddi derecedeki hastaların akut ataklarını azaltır.[109] Tek başlarına bir-yıllık ölümlere bir katkıları yoktur.[81][110] Hastalığın gelişimi konusunda bir etkiye sahip olup olmadıkları kesin değildir.[22] LABA ile birlikte kullanıldıklarında, tek başında ICS veya tek başına LABA kullanımına nazaran ölüm oranlarını azaltabilirler.[111][112] Solunum yoluyla alınan steroidler, artan zatürre oranlarıyla ilişkilidir.[113] Uzun süreli steroid tabletleri kullanımının da kayda değer zararları bulunur.[95]
Uzun süreli antibiyotikler, özellikle makrolid sınıfındaki eritromisin gibi ilaçlar, yılda bir veya daha fazla atak geçiren KOAH hastalarının ataklarının sıklığını azaltırlar.[114][115] Bu uygulama dünyanın bazı bölgelerinde uygun maliyet artısı getirir.[116] Bu uygulamayla ilgili endişeler arasında antibiyotik direnci ve azitromisin kaynaklı işitme sorunları yer alır.[115] Teofilin gibi metilksantinler yarardan çok zarar verdiklerinden ötürü önerilmezler,[117] ancak başka tedbirler altında tutulmayanlar tarafından ikinci basamak ajan olarak kullanılabilirler.[14] Mukolitikler kronik bronşit sahibi hastaların ataklarının azaltılmasına yardımcı olabilirler.[118] Öksürük ilaçları önerilmez.[95]
Ek oksijen tedavisi, dinlenme halinde düşük oksijen oranlarına (kan gazı basıncının 50–55 mmHg veya oksijen doygunluğunun %88'in altında olduğu durumlar) sahip olan kimseler için önerilir.[95][119] Bu gruptaki kimselerde günde 15 saat kullanılması durumunda kalp yetmezliği ve ölüm riskini azaltır[95][119] ve kişinin egzersiz yapma yeteneğini arttırır.[120] Oksijen seviyesi daha yüksek olan hastalarda egzersiz sırasında verilen oksijen katkısı kişinin nefes yetmezliğini arttırırken günlük aktivitelerindeki nefes yetmezliğine etki etmediği gibi hayat kalitesinde bir artışa sebep olmaz.[121] Yangın riski arttıran bu tedavi, kişinin sigaraya devam etmesi durumunda çok az bir katkı sağlar.[122] Böylesi durumlarda oksijen kullanımına karşı çıkan uzmanlar mevcuttur.[123] Akut ataklar sırasında birçok kişi oksijene ihtiyaç duyar; kişinin oksijen doygunluğu hesaba katılmadan yapılan oksijen terapileri kişinin kanında karbon dioksit oranlarının yükselmesine ve daha kötü sonuçlara neden olabilir.[124][125] Yüksek karbon dioksit riski taşıyanlarda %88–92'lık bir oksijen doygunluğu önerilirken, böyle bir risk taşımayanlarda %94–98 yeterlidir.[125]
Çok ciddi boyutlardaki hastalarda cerrahi müdahale bazen yararlıdır ve akciğer nakli veya akciğer hacmi azaltma ameliyatı gibi uygulamaları içerir.[22] Akciğer nakli azaltma ameliyatında akciğerdeki en hasarlı kısımlar çıkarılarak kalan daha sağlıklı dokuların genişleyip daha iyi çalışması sağlanır.[95] Bu operasyon özellikle hastalık üst lopları etkilemişse başarılı olabilir. Ancak uygulama sonrası erken ölümler veya yan etkiler görülebilir.[126] Akciğer nakli bazı çok ciddi KOAH hastalarında, özellikle gençlerde uygulanır.[95]
Akut ataklar tipik olarak kısa etkiki bronkodilatörlerin kullanımının arttırılmasıyla tedavi edilir.[22] Bu, solunum yoluyla alınan kısa süreli agonistler ve antikolinerjiklerin beraber kullanılmasıyla yapılır.[50] Bu ilaçlar hava hazneli ölçülü inhalasyon aleti ile veya nebülizör (fısfıs) yardımıyla kullanılabilir olup her iki yöntem de eşit şekilde etkilidir.[50][127] Nebülizasyon, sağlık durumu daha kötü hastalar için kullanım kolaylığı sağlayabilir.[50] Oksijen eklemesi yararlı olabilir. Ancak aşırı oksijen, yükselen CO2 oranlarına ve bilinç azalmasına sebebiyet verebilir.[128]
Ağızdan alınan kortikosteroidler iyileşme şansını arttırabilir ve belirtilerin süresini kısaltabilir.[22][50] Damar içi steroidleri olarak da aynı verimde çalışsalar da, ağızdan alınanların daha az yan etkisi bulunur.[129] Beş günlük steroidler, on veya on dört günlük steroidler ile aynı verimde işe yarar.[130] Ciddi atakları olan hastalarda antibiyotikler de sonuçları daha iyiye çekebilir.[131] Amoksilin, doksisilin ve azitomisin gibi farklı antibiyotikler kullanılabilse de, hangisinin diğerlerine göre daha iyi sonuç verdiği kesin değildir.[68] FDA, barındırdığı ciddi yan etkilerden ötürü florokinolonların diğer antibiyotikler varken kullanılmamasını tembihler.[132] Bunun yanında daha az ciddi seviyedeki hastalar için kesin bir bulgu yoktur.[131]
Tip–2 solunum yetmezliği olanlarda (akut olarak CO2 oranı yüksek olanlar) mekanik ventilasyon ölüm riskini ve yoğun bakım girişlerini azaltır.[22] Ek olarak, teofilin diğer önlemlere cevap vermeyen hastalarda kullanılabilir.[22] Ataklardan %20'den daha azı hastanede yatış gerektirir.[50] Solunum yetmezliğinden dolayı asidoz (kandaki asit artışı) olmayan insanlarda ev bakımı hastane girişlerinin önüne geçebilir.[50]


|
no data
≤110
110–220
220–330
330–440
440–550
550–660
|
660–770
770–880
880–990
990–1100
1100–1350
≥1350
|
KOAH genelde zamanla daha da kötüleşir ve ölümle sonuçlanabilir. Tahminlere göre tüm işlev kayıplarının %3'ü KOAH ile ilgilidir.[134] KOAH'ya bağlı işlev kaybı oranı, özellikle Asya'da iyileşen hava kalitesi nedeniyle 1990'dan 2010'a düşüş gösterdi.[134] Buna karşın KOAH sebepli işlev kaybıyla yaşanan yıl sayısı arttı.[135]
KOAH hastalığının kötüleştiği oranlar solunum tıkanıklığı, egzersiz yapma yetisinde zayıflık, nefes yetersizliği, belirgin zayıflık ya da şişmanlık, kalp yetmezliği, sigara kullanımının devam etmesi ve sık ataklar gibi etmenlerle bağıntılıdır.[14] Hastalığın uzun süreli sonuçları, FEV1, vücut-kütle indeksi, altı dakikada yürünen mesafe ve değiştirilmiş MRC dispne skalası gibi testler üzerinden 0'dan 10'a kadar puanlama yapan BODE indeksi sayesinde önceden tahmin edilebilir.[136] Kayda değer kilo kayıpları kötüye işarettir.[12] Spirometri sonuçları da hastalığın gelecek gidişatını ön görmede iyi birer kaynak olsa da BODE indeksi kadar güvenilir değildir.[12][62]
Dünya çapında 2010 itibarıyla KOAH 329 milyon insanı (nüfusun %4,8'i) etkilemektedir.[135] Gelişmekte olan ülkelerde kadınlarda artan tütün kullanımı nedeniyle kadınlar ve erkekler hemen hemen eşit oranlarda bu hastalığa yakalanırlar.[137] Nüfusun arttığı ve aynı zamanda iyileşen bulaşıcı hastalık tedavileri yüzünden düşen ölüm oranları sayesinde nüfusun yaşlandığı gelişmekte olan ülkelerde 1970'ten 2000'lere kadar görülen KOAH artışının sebebi bu ülkelerde artan sigara kullanımıdır.[22] Ancak bazı gelişmekte olan ülkelerde KOAH oranı sabit kalırken, bazılarında düşüş görülmüştür.[22] Dünya çapında KOAH görülme oranlarında artış beklenmektedir, zira risk etmenleri halen yaygınlığını sürdürmekte ve nüfus giderek yaşlanmaktadır.[70]
1990 ve 2010 arasında KOAH nedeniyle ölüm sayısı 3,1 milyondan 2,9 milyona geriledi[138] ve en yaygın ölüm sebepleri sıralamasında dördüncü sıraya geriledi.[22] Ancak 2012 verilerinde sayının tekrar 3,1 milyon olması nedeniyle üçüncü sıraya tekrar tırmandı.[139] Bazı ülkelerde erkek KOAH ölümlerinde düşüş görülürken, kadınlarda artış gözlemlendi.[140] Bunun en birincil sebebi kadınların da sigara kullanımında erkeklere eşitlenmesidir.[12] Hastalık yaşlı insanlarda daha yaygındır;[8] 65 yaş üzeri 1000 insandan 34 ila 200'ü (incelenen topluma göre değişir) KOAH hastasıdır.[8][66]
İngiltere'de tahminen 0,84 milyon insana (50 milyonluk toplam nüfus) KOAH teşhisi konulmuştur; yani her 59 kişiden biri hayatlarının bir döneminde KOAH hastası olmuştur. Bu ülkenin sosyoekonomik olarak en yoksun bölgelerine bakılınca oran 32 insanda bire yükselirken, en zengin bölgelerde 98 insanda bire düşmektedir.[141] ABD'de yetişkin nüfusun %6,3'üne, yani yaklaşık 15 milyon insana KOAH teşhisi konulmuştur.[142] Teşhisi konulmamış kimselerle beraber bu sayının 25 milyonu bulabileceği tahmin edilmektedir.[143] 2011'de bu ülkede yaklaşık 730.000 insan KOAH nedeniyle hastaneye kaldırıldı.[144] ABD'de KOAH 2011 itibarıyla üçüncü en yaygın ölüm nedenidir.[145]

"Amfizem" sözcüğü Yunanca kökenlidir. "Emfisan" Yunanca: ἐμφυσᾶν "şişmek" anlamına gelir -ἐν en "içeri" ve φυσᾶν fisan "nefes, esinti" anlamındadır.[146] Kronik bronşit terimi 1808'de kullanılmaya başladı[147] fakat terim olarak KOAH adının ilk kullanımının 1965'e dayandığına inanılmaktadır.[148] Daha öncesinde "kronik bronkopulmoner hastalık", "kronik obstrüktif solunum hastalığı", "kronik hava akışı tıkanması", "kronik hava akışı sınırlanımı", "kronik obstrüktif akciğer hastalığı", "spesifik olmayan kronik pulmoner hastalık" ve "yaygın obstrüktif pulmoner sendrom" gibi birçok farklı ismi bulunmaktaydı. Kronik bronşit ve amfizem terimleri resmi olarak 1959'da CIBA konuk sempozyumunda 1962'de Amerikan Toraks Topluluğu Komitesi'nin Tanı Standartları toplantısında tanımlandı.[148]
Amfizem hakkında muhtemel tanımlar arasında şunlar vardır: 1679'da T. Bonet'in "hacimli ciğerler" tanımı ve 1769'da Giovanni Morgagni'nin "özellikle havayla şişmiş" ciğerler tanımı.[148][149] 1721'de Ruysh tarafından ilk amfizem çizimleri yapıldı.[149] Bunları Matthew Baillie'nin 1789 resimleri ve durumun yıkıcı doğasının anlatıldığı tanımları izler. 1814'te Charles Badham "catarrh" sözcüğünü kronik bronşitteki aşırı mukus ve öksürme sesini tasvir etmek adına kullandı. Stetoskopun mucidi tıp adamı René Laennec, A Treatise on the Diseases of the Chest and of Mediate Auscultation (1837) adlı kitabında "amfizem"i otopsi için açtığında sönmeyen ciğerleri tanımlamakta kullandı. Notlarında bu ciğerlerin normalde olduğu gibi sönmediğini, çünkü havayla şişik olduğunu ve solunum yollarının mukusla kaplı olduğunu yazdı. 1842'de John Hutchinson, spirometreyi icat etti ve bu sayede nefes gücünün ölçümü mümkün kılındı. Ancak onun spirometresi hava akışını değil, sadece hacmi ölçüyordu. 1947'de Tiffeneau ve Pinelli hava akışının prensiplerini açıkladı.[148]
1953'te Amerikalı alerjist Dr. George L. Waldbott, Journal of the American Medical Association jurnalinde "sigara içicisi solunum sendromu" adında bir hastalığı tanımladı.[150]
İlk tedavi yolları arasında sarımsak, tarçın ve ipeka gibi bitkilerin kullanımları yer almaktaydı.[147] Modern tedaviler 20. yüzyılın ikinci yarısında geliştirildi. Steroidlerin KOAH ile mücadelede ilk kullanımlarının ipuçları 1950'ler sonunda yayımlanan makalelerde görülür. Bronkodilatörlerin kullanımı ise 1960'larda umut vadeden isoprenalinin kullanımıyla başladı. Daha sonraları salbutamol gibi diğer bronkodilatörler 1970'ler itibarıyla günlük yaşama girdi. LABA'ların kullanımı ise 1990'lar ortasını buldu.[151]
KOAH "sigara içicisi ciğeri" olarak anılır.[152] Amfizem sahibi insanlar pembe tenleri, hızlı solunum faaliyetleri ve büzüşmüş dudaklarıyla bilinirler (batıda pembe fısfıs veya A tipi lakabı).[153][154] Kronik bronşit sahibi insanlar ise oksijen yetersizliği nedeniyle maviye çalan deri ve dudakları, şişen bilekleriyle anılırlar (batıda mavi yağ tulumu veya B tipi lakabı).[154][155] Ancak böylesi tanımlar artık kabul görmemektedir zira KOAH hastası insanlar hem amfizem hem de kronik bronşit belirtilerini beraber gösterebilirler.[12][154]
Birçok sağlık sistemi hastalığı kimliklendirmede, tanıda ve tedavide zorluk çeker. Örneğin Britanya'daki Sağlık Departmanı bu durumu Ulusal Sağlık Servisi'nin büyük bir sorunu olduğunu belirmiştir ve bu sorunlarla savaşmak için özel stratejiler geliştirmiştir.[156]
Dünya çapında 2010 itibarıyla KOAH hastalığının ekonomiye getirdiği zarar 2.1 trilyon dolar olarak tahmin edilmekte olup bu zararın yarısı gelişmekte olan ülkelere aittir.[20] Bu zararın 1.9 trilyonu tıbbi bakım gibi doğrudan harcamaları içerirken geriye kalan 0.2 trilyonu kayıp iş gücü gibi dolaylı kayıplardır.[157] Bunun 2030 itibarıyla iki katından daha fazla olacağı öngörülmektedir.[20] Avrupa'da KOAH sağlık harcamalarının %3'ünü oluşturur.[8] ABD'de hastalık çoğunluğu atak dönemlerinde olmak üzere 50 milyar dolarlık zarara yol açmaktadır.[8] 2011 yılında ABD hastanelerinde KOAH, 5,7 milyar dolarlık harcamayla ülkedeki en çok harcamalı hastalıklardan biri oldu.[144]
Doğuştan veya kazanılmış akciğer, plevra ve göğüs kafesi hastalıkları veya akciğeri tutan diğer bütün hastalıklarda, solunum ve dolaşım fonksiyonunda bozukluk yapmışsa; KOAH değerlendirmesi solunum fonksiyon testlerine göre değerlendirme yapılır;[158]
| Göğüs Hastalıkları (KOAH) | Oran |
| Az etkilenme varsa | %20 |
| Orta derecede etkilenme varsa | %40 |
| Ağır derecede etkilenme varsa veya kronik kor pulmonale gelişmişse | %80 |
Bağışıklık-baskılayan antikor Infliximab, KOAH için denendi fakat belirgin bir yararı olmadan zarar verme yatkınlığı barındırdığı görüldü.[159]
Roflumilast, cilomilast ve fosfodiesteraz-4 inhibitörü, hem bronkodilatör hem de antienflamatuvar özelliği gösterir. Atak oranlarını düşürmeye yönelik umut vadeden bu maddelerin yaşam kalitesinde bir iyileşmeye yol açacağı öngörülmemektedir.[22][160] Roflumilast ve cilomilast ise gastrointestinal sorunlar ile kilo kaybına yol açabilecek yan etkilere sahiptir. Roflumilastın buna ek olarak uyku sorunları ve duygu durumu rahatsızlıkları gibi yan etkileri de rapor edilmiştir.[160]
Bazı yeni uzun etkili ajanlar gelişim aşamasındadır.[22] Kök hücre ile tedaviler çalışma aşamasındadır.[161] Deneylerde bu çalışmaların güvenli olduğu, hayvan deneylerinden alınan verilerin umut vadedici olduğu belirtilse de 2017 itibarıyla çok az insan verisi bulunmaktadır.[162][163][164][165] Var olan insan verileri ise zayıf sonuçlar verdi.[162][166]
Hedef akciğer denervasyonu adı verilen ve akciğerlerin parasempatik sinir sistemi desteğini azaltmayı amaçlayan bir işlem, devam eden çalışmalar arasında olup kullanımı için yeterli veri bulunmamaktadır.[167] α1-antitripsin yetersizliği olan insanlarda bu maddenin destek olarak kullanılmasının getirileri üzerine yeterli ikna edici veriler yoktur.[168]
Telesağlık hizmetlerinin kullanımıyla ilgili çalışmalar devam etmektedir. Bu hizmetler ile nefes darlığı süreci geçiren KOAH hastalarının uzaktan tedavi edilmesi ve böylece hastanelerde acil bakım ünitelerinin rahatlatılarak insanların yaşam kalitesinin arttırılması amaçlanmaktadır.[169]
Kronik obstrüktif akciğer hastalığı birçok diğer hayvanda da görülür ve özellikle tütün dumanına maruz kalmak sonucunda ortaya çıkar.[170][171] Ancak çoğu durumda hastalığın ciddiyeti ileri seviyede değildir.[172] Atlarda görülen yinelenen solunum yolu tıkanıklığı adlı sıkıntı oldukça ciddileşebilir. Bu hastalık kirlenmiş samanda bulunan bir mantar cinsine karşı alerjik tepkiden ötürü belirir.[173] KOAH yaşlı köpeklerde de sık görülür.[174]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.