ಏಡ್ಸ್ (ಅಕ್ವೈರ್ಡ್ ಇಮ್ಯೂನ್ ಡಿಫಿಷಿಯನ್ಸಿ ಸಿಂಡ್ರೊಮ್ ಅಥವಾ ಅಕ್ವೈರ್ಡ್ ಇಮ್ಯುನೊ ಡಿಫಿಷಿಯನ್ಸಿ ಸಿಂಡ್ರೋಮ್) ಎಚ್ಐವಿ (ಹ್ಯೂಮನ್ ಇಮ್ಯುನೊ ಡಿಫಿಷಿಯನ್ಸಿ ವೈರಸ್) ಎಂಬ ವೈರಸ್ ಉಂಟಾಗುವ ಲಕ್ಷಣವಾಗಿದ್ದು ಇದು. ಅನಾರೋಗ್ಯ, ನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯ ಬದಲಾಯಿಸುತ್ತದೆ ಹೆಚ್ಚು ದುರ್ಬಲ ಸೋಂಕುಗಳು ಮತ್ತು ರೋಗಗಳಿಗೆ ಜನರು ಮಾಡುವ. ಸಿಂಡ್ರೋಮ್ ಮುಂದುವರೆದಂತೆ ಈ ಪ್ರಭಾವಕ್ಕೆ ಹಾಳಾಗುತ್ತದೆ.ಎಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯನ್ನು (ವೀರ್ಯ ಮತ್ತು ಯೋನಿ ದ್ರವಗಳು, ರಕ್ತ ಮತ್ತು ಎದೆ ಹಾಲು) ದೇಹದ ದ್ರವಗಳು ಕಂಡುಬರುತ್ತದೆ ಇದು ತುಂಬಕೆಟ್ಟ ರೋಗ.. ವೈರಸ್ ರಕ್ತ ಯಾ ರಕ್ತ ಮತ್ತು ಲೈಂಗಿಕ ಸಂಪರ್ಕದ ಮೂಲಕ ಮತ್ತೊಂದು ವ್ಯಕ್ತಿಯಿಂದ ರವಾನಿಸಲಾಗಿದೆ. ಜೊತೆಗೆ, ಸೋಂಕಿತ ಗರ್ಭಿಣಿಯರಿಗೆ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ತಮ್ಮ ಮಕ್ಕಳಿಗೆ ಎಚ್ಐವಿ ರವಾನಿಸಬಹುದು ಹೆರಿಗೆಯಲ್ಲಿ ಮಗು ನೀಡಲು ಹಾಗೂ ಸ್ತನ್ಯ ಮೂಲಕ.ಎಚ್ಐವಿ ಯೋನಿ, ಮುಖ ಮೈಥುನ, ಗುದ ಸಂಭೋಗ, ರಕ್ತ, ಮತ್ತು ಕಲುಷಿತ ಚರ್ಮದಡಿಯಲ್ಲಿ ಸೂಜಿಗಳು ಅನೇಕ ರೀತಿಯಲ್ಲಿ, ಹರಡಬಹುದಾದ.ವೈರಸ್ ಮತ್ತು ಸಿಂಡ್ರೋಮ್ ಎರಡೂ ಸಾಮಾನ್ಯವಾಗಿ ಎಚ್ಐವಿ / ಏಡ್ಸ್ ಮಾಹಿತಿ ಒಟ್ಟಿಗೆ ಉಲ್ಲೇಖಿಸಲಾಗುತ್ತದೆ. ಎಚ್ಐವಿ ಜನರು ಊIಗಿ ಸೋಂಕು ಕರೆಯಲ್ಪಡುವ ಹೊಂದಿರುತ್ತವೆ. ಪರಿಣಾಮವಾಗಿ, ಕೆಲವು ನಂತರ ಏಡ್ಸ್ ಅಭಿವೃದ್ಧಿ. ಒಂದು ಏಡ್ಸ್ ರೋಗಿಗೆ ಹಲವಾರು ಅವಕಾಶವಾದಿ ಸೋಂಕುಗಳು ಅಭಿವೃದ್ಧಿ ಅಂತಿಮವಾಗಿ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.ಸಂಶೋಧನೆಯ ಪ್ರಕಾರ, ಎಚ್ಐವಿ ಮೂಲಗಳನ್ನು ಪಶ್ಚಿಮ-ಕೇಂದ್ರ ಆಫ್ರಿಕಾದಲ್ಲಿ ಹತ್ತೊಂಬತ್ತನೆ ಶತಮಾನದ ಕೊನೆ ಅಥವಾ ಇಪ್ಪತ್ತನೇ ಶತಮಾನದ ದಿನಾಂಕಕ್ಕೆ ಸಂಬಂಧಿಸಿದವಾಗಿವೆ. ಏಡ್ಸ್ ಮತ್ತು ಅದಕ್ಕೆ ಕಾರಣವಾದ ಊIಗಿ, ಮೊದಲ ಗುರುತಿಸಿ 1980 ರಲ್ಲಿ ಲಭಿಸಿತು. ಎಚ್ಐವಿ / ಏಡ್ಸ್ ಯಾವುದೇ ಚಿಕಿತ್ಸೆ ನಡೆಯುತ್ತಿವೆ. ಚಿಕಿತ್ಸೆಗಳು ಸನ್ನಿವೇಶದ ಸಂದರ್ಭದಲ್ಲಿ ನಿಧಾನಗೊಳಿಸುವ - ಕೆಲವು ಸೋಂಕಿತ ಜನರಿಗೆ ದೀರ್ಘ ಮತ್ತು ತುಲನಾತ್ಮಕವಾಗಿ ಆರೋಗ್ಯಕರ ಜೀವನವನ್ನು ನಡೆಸಬಹುದು. [1]

ಹೆಚ್ಐವಿ(ಹ್ಯೂಮನ್ ಇಮ್ಯುನೊ ಡಿಫಿಷಿಯನ್ಸಿ ವೈರಸ್) ಎಂಬ ವೈರಸ್ ಏಡ್ಸ್ಗೆ ಕಾರಣ ಎಂದು ಸಾಮಾನ್ಯವಾಗಿ ಪರಿಗಣಿಸಲಾಗಿದೆ. [2] ಈ ವೈರಸ್ನಲ್ಲಿ ಎರಡು ಮುಖ್ಯ ಪ್ರಕಾರಗಳಿವೆ. ಅವುಗಳೆಂದರೆ HIV-1 ಮತ್ತು HIV-2. ಅವುಗಳಲ್ಲಿ ಅತಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುವ ಪ್ರಕಾರವೆಂದರೆ HIV-1. ಹೆಚ್ಐವಿಯು ಲೆಂಟಿವೈರಸ್ (ರೆಟ್ರೋವೈರಸ್ ಕುಟುಂಬಕ್ಕೆ ಸೇರಿದ) ಜಾತಿಯ ಒಂದು ವೈರಸ್ ಆಗಿದೆ.
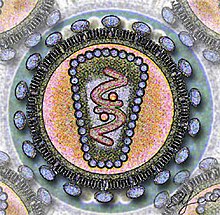
ಹೆಚ್ಐವಿಯು ಪ್ರಮುಖವಾಗಿ ಬಿಳಿ ರಕ್ತ ಕಣಗಳ (white blood cells) ಒಂದು ವಿಧಗಳಾಗಿರುವ ಸಿಡಿ4+ ಟಿ ಜೀವಕಣಗಳ (CD4+ T cells) ಮೇಲೆ ದಾಳಿಮಾಡುತ್ತದೆ. ಸಿಡಿ4+ ಟಿ ಜೀವಕಣಗಳನ್ನು ಕೆಲವೊಮ್ಮೆ ಸಹಾಯಕ ಟಿ ಜೀವಕಣಗಳು (helper T cells) ಎಂದು ಸಹ ಕರೆಯಲಾಗುತ್ತದೆ. ಸಿಡಿ4+ ಟಿ ಜೀವಕಣಗಳು ಮಾನವನ ದೇಹದಲ್ಲಿನ ರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯು (immune system) ಸಮರ್ಪಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತವೆ ಆದರೆ ಹೆಚ್ಐವಿಯು ಮುಖ್ಯವಾಗಿ ಅವುಗಳ ಮೇಲೆಯೇ ದಾಳಿಮಾಡಿ ಅವುಗಳನ್ನು ಪ್ರತ್ಯಕ್ಷವಾಗಿ ಹಾಗು ಪರೋಕ್ಷವಾಗಿ ನಾಶಪಡಿಸುತ್ತದೆ. ಹೀಗೆ ಬಹಳಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಸಿಡಿ4+ ಟಿ ಜೀವಕಣಗಳು ನಾಶವಾಗುವುದರಿಂದ ದೇಹದ ರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯು ದುರ್ಬಲವಾಗುತ್ತದೆ. ಇದರಿಂದಾಗಿ ಹಲವು ಅವಕಾಶವಾದಿ ಸೋಂಕುಗಳು ಹಾಗು ರೋಗಗಳು ಉಂಟಾಗುವುದರೊಂದಿಗೆ ಏಡ್ಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ. [3]
ಹೆಚ್ಐವಿ ನಿರಾಕರಣೆವಾದ
ಹೆಚ್ಐವಿಯು ಏಡ್ಸ್ಗೆ ಕಾರಣ ಎಂದು ಸಾಮಾನ್ಯವಾಗಿ ಪರಿಗಣಿಸಲಾಗಿದೆ ಆದರೆ ಕೆಲ ನಿರಾಕರಣೆವಾದಿಗಳು ಹೆಚ್ಐವಿಯ ಅಸ್ತಿತ್ವವನ್ನೇ ನಿರಾಕರಿಸಿದ್ದರೆ; ಇನ್ನು ಕೆಲ ನಿರಾಕರಣೆವಾದಿಗಳು ಅದರ ಅಸ್ತಿತ್ವವನ್ನು ಒಪ್ಪಿ ಅದು ಏಡ್ಸ್ಗೆ ಕಾರಣ ಎಂಬುದನ್ನು ನಿರಾಕರಿಸಿದ್ದಾರೆ. ಅವರ ಪ್ರಕಾರ ಹೆಚ್ಐವಿಯು ಕೇವಲ ಒಂದು ಹಾನಿಕಾರಕವಲ್ಲದ ಪ್ಯಾಸೆನ್ಜರ್ ವೈರಸ್ ಆಗಿದೆ ಆದರೆ ಅದು ಏಡ್ಸ್ಗೆ ಕಾರಣವಲ್ಲ. ಬದಲಿಗೆ ಅತಿಯಾದ ಮಾದಕ ವಸ್ತುಗಳ ಉಪಯೋಗ, ಹೆಚ್ಐವಿ ಸೋಂಕಿಗೆ ಬಳಸುವ (ಅತಿಯಾದ) ಔಷಧಿಗಳ ಪರಿಣಾಮ, ಅಪೌಷ್ಟಿಕತೆ ಇತ್ಯಾದಿಗಳೆ ಅದಕ್ಕೆ ಕಾರಣ ಎಂಬುದು ಅವರ ವಾದವಾಗಿದೆ. ಆದರೆ ವಿಜ್ಞಾನಿಗಳ ಸಂಘವು ಈ ವಾದವನ್ನು ಪರಿಶೀಲಿಸಿ ತಿರಸ್ಕರಿಸಿರುತ್ತದೆ. [4]

ಪ್ರಾಥಮಿಕ ಹಂತ
ಹೆಚ್ಐವಿ ಸೋಂಕಿಗೆ ಒಳಗಾದ ೨-೪ ವಾರಗಳ ನಂತರ ಬಹಳಷ್ಟು ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಫ಼್ಲೂನಂತ ಲಕ್ಷಣಗಳು ಕಾಣೆಸಿಕೊಳ್ಳುತ್ತವೆ ಮತ್ತು ಕೆಲ ದಿನಗಳಲ್ಲಿ ಅಥವಾ ವಾರಗಳಲ್ಲಿ ಅವುಗಳು ಗುಣವಾಗುತ್ತವೆ. ಆ ಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕೆಳಕಂಡಂತಿರುತ್ತವೆ.
- ಜ್ವರ
- ತಲೆನೋವು
- ಕೀಲುನೋವು
- ಆಯಾಸ
- ಬಾಯಿ ಮತ್ತು ಗಂಟಲಿನಲ್ಲಿ ಹುಣ್ಣುಗಳು
- ಚರ್ಮದ ತುರಿಕೆ
ಆದರೆ ಕೆಲ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಪ್ರಾಥಮಿಕ ಹಂತದಲ್ಲಿ ಯಾವುದೇ ನಿರ್ದಿಷ್ಟ ರೋಗಲಕ್ಷಣಗಳು ಕಾಣೆಸಿಕೊಳ್ಳುವುದಿಲ್ಲ.
ಅವ್ಯಕ್ತ ಸ್ಥಿತಿಯ ಹಂತ
ಈ ಹಂತದಲ್ಲಿ ಹೆಚ್ಐವಿ ಸೋಂಕಿನ ಯಾವುದೇ ನಿರ್ದಿಷ್ಟ ಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವುದಿಲ್ಲ. ಚಿಕಿತ್ಸೆಯನ್ನು ಪಡೆಯದ ಸಂದರ್ಭದಲ್ಲಿ ಈ ಹಂತದ ಅವಧಿಯು ಸರಾಸರಿ ೧೦ ವರ್ಷಗಳಾಗಿರುತ್ತದೆ.
ಏಡ್ಸ್
ಏಡ್ಸ್ ಹೆಚ್ಐವಿ ಸೋಂಕಿನ ಅತಿ ಮುಂದುವರಿದ ಅಥವಾ ಕೊನೆಯ ಹಂತವಾಗಿದೆ. ಈ ಹಂತದಲ್ಲಿ ಸಿಡಿ4 ಜೀವಕಣಗಳ ಪ್ರಮಾಣವು ಅತಿ ಕಡಿಮೆಯಾಗಿರುತ್ತದೆ ಹಾಗು ದೇಹದ ಪ್ರತಿರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯು ಬಹಳಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಹಾಳಾಗಿರುತ್ತದೆ. ಹೆಚ್ಐವಿ ಸೋಂಕಿಗೆ ಒಳಗಾದ ನಂತರ ಬಹಳಷ್ಟು ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಏಡ್ಸ್ನ ಲಕ್ಷಣಗಳು ಸುಮಾರು ೮-೧೦ ವರ್ಷಗಳ ನಂತರ ಕಾಣೆಸಿಕೊಳ್ಳುತ್ತವೆ. ಅವುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕೆಳಕಂಡಂತಿರುತ್ತವೆ.
- ದೇಹದ ತೂಕದಲ್ಲಿ ಭಾರಿ ಇಳಿಕೆ
- ಮತ್ತೆಮತ್ತೆ ಮರುಕಳಿಸುವ ಜ್ವರ
- ಕೆಮ್ಮು ಮತ್ತು ಕಫ
- ವಾಂತಿ
- ನಿರಂತರವಾಗಿ ತೀವ್ರ ದಣೆವಾಗುವುದು
- ಅತಿಸಾರ
- ಬಾಯಿಯಲ್ಲಿ ಬಿಳಿ ಮಚ್ಚೆಗಳು ಕಾಣೆಸಿಕೊಳ್ಳುವುದು
- ಬಾಯಿ ಹಾಗು ಜನನಾಂಗದ ಭಾಗಗಳಲ್ಲಿ ಹುಣ್ಣುಗಳು
- ನೆನಪಿನ ಶಕ್ತಿ ಕುಂದುವುದು
- ತಲೆನೋವು ಮತ್ತು ತಲೆಸುತ್ತು [5]
ಹೆಚ್ಐವಿಯು ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯ ಕೆಲ ದೈಹಿಕ ಸ್ರಾವಗಳು ಸೋಂಕು ರಹಿತ ವ್ಯಕ್ತಿಯ ಲೋಳೆ ಪೊರೆಯ ಅಥವಾ ಹಾನಿಗೀಡಾದ ಅಂಗಾಂಶಗಳ ಅಥವಾ ರಕ್ತಪ್ರವಾಹದ ಸಂಪರ್ಕಕ್ಕೆ ಬಂದಾಗ ಹರಡಬಹುದಾಗಿದೆ. ಆ ದೈಹಿಕ ಸ್ರಾವಗಳೆಂದರೆ :
- ಗುದನಾಳದ ಸ್ರಾವ
ಹೆಚ್ಐವಿಯು ಹರಡಬಹುದಾದ ಮಾರ್ಗಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕೆಳಕಂಡಂತಿವೆ.
- ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯೊಂದಿಗೆ ಅಸುರಕ್ಷಿತ ಲೈಂಗಿಕ ಸಂಭೋಗದಲ್ಲಿ (ಯೋನಿ, ಗುದ ಹಾಗು ಮುಖ) ತೊಡಗುವುದರಿಂದ.
- ಸೋಂಕಿತ ರಕ್ತ ಮತ್ತು ರಕ್ತ ಪದಾರ್ಥಗಳನ್ನು ದಾನ ಪಡೆಯುವುದರಿಂದ.
- ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯು ಬಳಸಿದ ಸೂಜಿ, ಸಿರಿಂಜ್ ಅಥವಾ ಇತರೆ ಯಾವುದೇ ಚೂಪಾದ ವಸ್ತುಗಳನ್ನು ಬಳಸುವುದರಿಂದ.
- ಸೋಂಕಿತ ತಾಯಿಯಿಂದ ಮಗುವಿಗೆ ಗರ್ಭಾವಸ್ಥೆ, ಹೆರಿಗೆ ಮತ್ತು ಮೊಲೆಯುಣೆಸುವ ಸಂದರ್ಭಗಳಲ್ಲಿ. [6]
ಹೆಚ್ಐವಿಯು ಈ ಕೆಳಗಿನ ಮಾರ್ಗಗಳ ಮೂಲಕ ಹರಡುವುದಿಲ್ಲ.
- ಹೆಚ್ಐವಿಯು ಒಂದು ಸಾಂಕ್ರಾಮಿಕ ರೋಗವಾಗಿದ್ದರು ಸಹ ಅದು ನೆಗಡಿ, ದಡಾರ ಮುಂತಾದ ರೋಗಗಳಂತೆ ಗಾಳಿ, ನೀರು, ಆಹಾರಗಳ ಮೂಲಕ ಹರಡುವುದ್ದಿಲ್ಲ.
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯ ಜೊತೆಗೆ ಹಸ್ತಲಾಘವ ಮಾಡುವ ಮೂಲಕ, ಆ ವ್ಯಕ್ತಿಯನ್ನು ಆಲಿಂಗನ ಮಾಡುವುದರ ಮೂಲಕ.
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯು ಬಳಸಿದ ತಟ್ಟೆ, ಲೋಟ, ಪಾತ್ರೆಗಳನ್ನು ಬಳಸುವುದರಿಂದ.
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯೊಂದಿಗೆ ಆಹಾರ ಸೇವಿಸುವುದರಿಂದ.
- ಸೊಳ್ಳೆ ಅಥವಾ ಇತರೆ ಕೀಟಗಳ ಕಡಿತದಿಂದ.
ರಕ್ತದ ಮಾದರಿಯಲ್ಲಿ ಹೆಚ್ಐವಿ ಪ್ರತಿಕಾಯಗಳನ್ನು ಪತ್ತೆಹಚ್ಚುವ ಮೂಲಕ ಸಂಬಂಧಿಸಿದ ವ್ಯಕ್ತಿಗೆ ಹೆಚ್ಐವಿ ಸೋಂಕು ತಗುಲಿದಿಯೇ ಅಥವಾ ಇಲ್ಲವೇ ಎಂದು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಆದರೆ ವ್ಯಕ್ತಿಯು ಇತ್ತೀಚೆಗಷ್ಟೆ ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರೆ (ಸಾಮಾನ್ಯವಾಗಿ ಸೋಂಕಿಗೆ ಒಳಗಾದ ಒಂದು ತಿಂಗಳಿಂದ ಆರು ತಿಂಗಳ ಒಳಗೆ) ಹೆಚ್ಐವಿಯ ಪ್ರತಿಕಾಯಗಳು ಪತ್ತೆಯಾಗದಿರಬಹುದಾಗಿದೆ. ಈ ಕಾಲವಾಧಿಯನ್ನು ವಿಂಡೋ ಪಿರಿಅಡ್ (window period) ಎನ್ನಲಾಗುತ್ತದೆ. ಅಂತಹ ಸಂದರ್ಭದಲ್ಲಿ ಹೆಚ್ಐವಿಯ ಅನುವಂಶೀಯ ಪದಾರ್ಥವನ್ನು ಪತ್ತೆಹಚ್ಚುವ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಬಹುದಾಗಿದೆ. [7]
ಹೆಚ್ಐವಿ ಪರೀಕ್ಷೆಗಳು
- ಎಲಿಸಾ (ELISA : Enzyme-linked Immunosorbent Assay)
- ವೆಸ್ಟರ್ನ್ ಬ್ಲಾಟ್ (Western blot)
- ಪಿಸಿಆರ್ (PCR : Polymerase Chain Reaction)
- ಓರಕ್ವಿಕ್ (OraQuick)
- Rapid or point-of-care tests
ಪ್ರಸ್ತುತ ಹೆಚ್ಐವಿ ಸೋಂಕನ್ನು ವಾಸಿಮಾಡಲು ಔಷಧಿಗಳಾಗಲಿ ಅಥವಾ ಹೆಚ್ಐವಿ ಸೋಂಕನ್ನು ಬಾರದಂತೆ ತಡೆಗಟ್ಟಲು ಲಸಿಕೆಯಾಗಲಿ ಲಭ್ಯವಿಲ್ಲ. ಹಾಗಾಗಿ ಮುನ್ನೆಚ್ಚರಿಕೆ ಕ್ರಮಗಳನ್ನು ಕೈಗೊಳ್ಳುವ ಮೂಲಕ ಅದನ್ನು ಬಾರದಂತೆ ತಡೆಗಟ್ಟುವುದೊಂದೆ ಸದ್ಯಕ್ಕೆ ಇರುವ ಪರಿಹಾರವಾಗಿದೆ.
ಮುನ್ನೆಚ್ಚರಿಕೆಯ ಕ್ರಮಗಳು
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯೊಂದಿಗೆ ಲೈಂಗಿಕ ಸಂಪರ್ಕವನ್ನು ಹೊಂದುವುದನ್ನು ತಡೆಯುವುದು.
- ಕಾಂಡೊಮ್ ಉಪಯೋಗಿಸುವುದು.
- ಸೋಂಕು ಹರಡುವ ಸಾಧ್ಯತೆ ಕಡಿಮೆಯಿರುವ ಲೈಂಗಿಕ ವರ್ತನೆಗಳನ್ನು ಆಯ್ದಕೊಳ್ಳುವುದು. ಉದಾಹರಣೆಗೆ ಗುದ ಸಂಭೋಗ ಹಾಗು ಯೋನಿ ಸಂಭೋಗಕ್ಕೆ ಹೋಲಿಸಿದರೆ ಮುಖ ರತಿಯಲ್ಲಿ ಸೋಂಕು ಹರಡುವ ಸಾಧ್ಯತೆ ಅತ್ಯಲ್ಪವಾಗಿದೆ.
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯು ಬಳಸಿದ ಸೂಜಿ, ಸಿರಿಂಜ್'ಗಳನ್ನು ಬಳಸದಿರುವುದು.
- ರಕ್ತವನ್ನು ದಾನಪಡೆಯುವುದಕ್ಕೆ ಮುಂಚೆ ಹೆಚ್ಐವಿ ಸೋಂಕು ಇಲ್ಲದಿರುವುದನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು.
- ಹೆಚ್ಐವಿ ಸೋಂಕಿತ ತಾಯಿಯು ಮಗುವಿಗೆ ಮೊಲೆಹಾಲು ನೀಡುವುದನ್ನು ತಡೆಯುವುದು. [8]

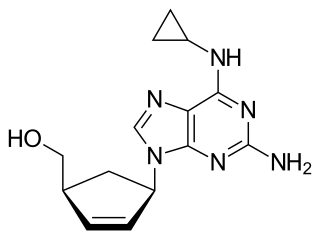
HIVಗೆ ಅಥವಾ HIV ಅಥವಾ AIDSನಿಂದ ಗುಣಮುಖರಾಗಲು ಸಾರ್ವಜನಿಕವಾಗಿ ಸದ್ಯಕ್ಕೆ ಯಾವುದೇ ಲಸಿಕೆ ಲಭ್ಯವಿಲ್ಲ. ಎಲ್ಲರಿಗೂ ತಿಳಿದಿರುವ ವಿಧಾನಗಳೆಂದರೆ ವೈರಸ್ಗಳ ಸಂಪರ್ಕಕ್ಕೆ ಬರದಂತೆ ಮುನ್ನೆಚ್ಚರಿಕೆ ವಹಿಸುವುದು ಅಥವಾ ಇದರಲ್ಲಿ ವಿಫಲರಾದಲ್ಲಿ HIV ಸೋಂಕಿಗೊಳಗಾದ ತಕ್ಷಣವೇ ನೇರವಾಗಿ ಸೋಂಕಿಗೊಳಗಾದ ನಂತರದ ರೋಗನಿರೋಧಕ ಚಿಕಿತ್ಸೆ(PEP)ಯಾದ ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಅನ್ನು ಪಡೆಯುವುದು.[9] PEP ಬಹಳಷ್ಟು ಬೇಡಿಕೆಯಿರುವ ನಾಲ್ಕು ವಾರಗಳ ಔಷಧಿ. ಈ ಔಷಧಿಯ ಸೇವನೆಯಿಂದಾಗಿ ಅಹಿತಕರವೆನಿಸುವ ಅತಿಸಾರ ಭೇದಿ, ಅಸ್ವಸ್ಥತೆ, ವಾಕರಿಕೆ ಮತ್ತು ನಿಶ್ಯಕ್ತಿ ಇತ್ಯಾದಿ ಕೆಟ್ಟ ಪರಿಣಾಮಗಳು ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು.[10]
ಆಂಟಿವೈರಲ್ ತೆರಪಿ
HIV ಸೋಂಕಿಗೆ ಈಗಿರುವ ಚಿಕಿತ್ಸೆಯು ಹೈಲಿ ಆಕ್ಟಿವ್ ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ತೆರಪಿ, ಅಥವಾ HAARTಅನ್ನು ಒಳಗೊಂಡಿದೆ.[11] HIV-ಸೋಂಕಿತ ಅನೇಕ ವ್ಯಕ್ತಿಗಳಿಗೆ ಈ ಚಿಕಿತ್ಸೆಯಿಂದ ಬಹಳಷ್ಟು ಪ್ರಯೋಜನವಾಗಿದೆ, 1996ರಲ್ಲಿ ಪ್ರೊಟೀನ್ ನಿರೋಧಕಗಳು-ಆಧಾರಿತ HAART ಸಿಗಲು ಪ್ರಾರಂಭವಾದಾಗ ಈ ಚಿಕಿತ್ಸೆಯನ್ನು ಪರಿಚಯಿಸಲಾಯಿತು. ಈಗಿನ ಅತ್ಯುತ್ತಮ HAART ಆಯ್ಕೆಗಳು, ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ಪ್ರತಿನಿಧಿಗಳ ಎರಡು ವಿಧಗಳು, ಅಥವಾ "ವರ್ಗ"ಗಳಿಗೆ ಸೇರಿದ ಕನಿಷ್ಟ ಪಕ್ಷ ಮೂರು ಔಷಧಗಳನ್ನು ಒಳಗೊಂಡ ಸಂಯೋಜನೆಗಳಿಂದ(ಅಥವಾ "ಕಾಕ್ಟೇಲುಗಳು") ರಚಿತವಾಗಿದೆ. ಈ ವಿಶಿಷ್ಟ ಕ್ರಮವು ಎರಡು ನ್ಯೂಕ್ಲಿಯೋಸೈಡ್ ಅನಲಾಗ್ ರಿವರ್ಸ್ ಟ್ರಾನ್ಸ್ಕ್ರಿಪ್ಟೇಸ್ ಇನ್ಹಿಬಟರ್ಗಳು ಮತ್ತು (NARTIs or NRTIs)ಪ್ರೊಟೀನ್ ನಿರೋಧಕ ಅಥವಾ ನಾನ್-ನ್ಯೂಕ್ಲಿಯೋಸೈಡ್ ಅನಲಾಗ್ ರಿವರ್ಸ್ ಟ್ರಾನ್ಸ್ಕ್ರಿಪ್ಟೇಸ್ ಇನ್ಹಿಬಟರ್ (NNRTI)ಗಳನ್ನು ಒಳಗೊಂಡಿದೆ. ಏಕೆಂದರೆ HIV ರೋಗದ ಪ್ರಗತಿ ವಯಸ್ಕರಿಗಿಂತ ಬೇಗನೆ ಮಕ್ಕಳಲ್ಲಿ ಆಗುತ್ತದೆ, ಅಲ್ಲದೆ ರೋಗದ ಉಲ್ಬಣದಿಂದಾಗುವ ಅಪಾಯವನ್ನು ಪ್ರಯೋಗಾಲಯದ ಮಾನದಂಡಗಳು ಮುಂಚಿತವಾಗಿಯೇ ಹೇಳುವಷ್ಟು ಪೂರ್ಣ ಸಮರ್ಥವಾಗಿಲ್ಲ. ವಯಸ್ಕರಿಗೆ ಹೋಲಿಸಿದಲ್ಲಿ ನಿರ್ದಿಷ್ಟವಾಗಿ ಶಿಶುಗಳಿಗೆ ಮತ್ತು ಮಕ್ಕಳಿಗೆ ಚಿಕಿತ್ಸಾ ಸಲಹೆಗಳು ಹೆಚ್ಚು ಆಕ್ರಮಣಶೀಲವಾಗಿರುತ್ತವೆ.[12] HAART ಲಭ್ಯವಿರುವ ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳಲ್ಲಿ, ವೈದ್ಯರು ಚಿಕಿತ್ಸೆ ಆರಂಭಿಸಲು ನಿರ್ಧರಿಸುವ ಮೊದಲು ರೋಗಿಯಲ್ಲಿ ವೈರಸ್ಗಳ ತುಂಬುವಿಕೆ, CD4 ಇಳಿತ ಮತ್ತು ರೋಗಿಯ ಸಿದ್ಧತೆಯನ್ನು ಅಳೆಯುತ್ತಾರೆ.[13] ರೋಗಿಯ ಜೀವನ ಗುಣಮಟ್ಟ ಸುಧಾರಣೆ, ಸಮಸ್ಯೆಗಳ ಇಳಿಕೆ ಮತ್ತು HIV ವಿರೆಮಿಯಾದ ಮಿತಿಯನ್ನು ಪತ್ತೆಯಾದಾಗ ಇದ್ದಾಗಿನಿಂದ ಕೆಳಮಟ್ಟಕ್ಕೆ ತರುವುದು HAARTನ ಪ್ರಮುಖ ಗುರಿಗಳಲ್ಲಿ ಸೇರಿವೆ. ಆದರೆ ಇದು HIV ರೋಗಿಯನ್ನು ಸಂಪೂರ್ಣ ಗುಣಪಡಿಸುವುದಿಲ್ಲ, ಮಾತ್ರವಲ್ಲದೆ HIV ಮರಳದು ಎಂಬ ಖಾತ್ರಿಯನ್ನೂ ಇದು ನೀಡುವುದಿಲ್ಲ. HAART ಪ್ರತಿಭಟನಶೀಲವಾಗಿದ್ದಾಗ ರಕ್ತದಲ್ಲಿ ತುಂಬಿಕೊಂಡಿರುವ HIVಗೆ ಚಿಕಿತ್ಸೆ ನಿಲ್ಲುವ ಸಾಧ್ಯತೆಗಳೂ ಇವೆ.[14][15] ಅಲ್ಲದೆ, HAART ಚಿಕಿತ್ಸೆ ಬಳಸಿಕೊಂಡು HIV ಸೋಂಕಿನ ಸಂಪೂರ್ಣ ಹೊರಬರಬೇಕಾದರೆ ಒಬ್ಬ ವ್ಯಕ್ತಿಗೆ ಆತನ ಜೀವಿತಾವಧಿ ಸಾಕಾಗದು.[16] ಹೀಗಿದ್ದೂ, ಅನೇಕ HIV-ಸೋಂಕಿತ ವ್ಯಕ್ತಿಗಳು ತಮ್ಮ ಸಾಮಾನ್ಯ ಆರೋಗ್ಯ ಮತ್ತು ಜೀವನದ ಗುಣಮಟ್ಟದಲ್ಲಿ ಗಮನಾರ್ಹ ಸುಧಾರಣೆಗಳನ್ನು ಕಂಡಿದ್ದಾರೆ, ಇದರಿಂದಾಗಿ HIV-ಸಂಬಂಧಿತ ರೋಗ ಹರಡಿಕೆ ಮತ್ತು ಮರಣಗಳಲ್ಲಿ ಗಮನಾರ್ಹ ಇಳಿಕೆಯಾಗಿದೆ.[17][18][19] HAART ಚಿಕಿತ್ಸೆ ಪಡೆಯದೇ ಇದ್ದಲ್ಲಿ, HIV ಸೋಂಕು ಒಂಭತ್ತರಿಂದ ಹತ್ತು ವರ್ಷಗಳ ನಡುವಣ ಅವಧಿಯಲ್ಲಿ AIDSಗೆ ಪರಿವರ್ತನೆಯಾಗುತ್ತದೆ ಮತ್ತು ಆ ನಂತರ ಸಾಮಾನ್ಯ ಜೀವಿತಾವಧಿ 9.2 ತಿಂಗಳುಗಳು ಮಾತ್ರ. AIDS ರೋಗಿಗಳ ಜೀವಿತಾವಧಿಯನ್ನು 4ರಿಂದ 12ವರ್ಷದವರೆಗೆ ಹೆಚ್ಚಿಸುವ ನಿಟ್ಟಿನಲ್ಲಿ HAART ಚಿಂತನೆ ನಡೆಸಿದೆ.[20][21] ಕೆಲವು ರೋಗಿಗಳಲ್ಲಿ, ಆ ಪೈಕಿ ಶೇಕಡ 50ಕ್ಕಿಂತಲೂ ಹೆಚ್ಚು ರೋಗಿಗಳಲ್ಲಿ HAARTನ ಸಾಧನೆ ಅತ್ಯುತ್ತಮವಾಗಿಲ್ಲ. ಔಷಧಗಳ ಅಸಹನೆ/ಕೆಟ್ಟ ಪರಿಣಾಮಗಳು, ಪೂರ್ವ ಪರಿಣಾಮಕಾರಿಯಲ್ಲದ ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ತೆರಪಿ ಮತ್ತು ಸೋಂಕು ತಗುಲಿದ HIVಯ ಎಳೆಯು ಔಷಧಕ್ಕೆ ನಿರೋಧಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಿದ್ದು ಇದಕ್ಕೆ ಕಾರಣಗಳಾಗಿವೆ. ಕೆಲವು ರೋಗಿಗಳಿಗೆ HAART ಚಿಕಿತ್ಸೆ ಏಕೆ ಪ್ರಯೋಜನವಾಗಿಲ್ಲವೆಂಬುದಕ್ಕೆ ರೋಗಿಗಳ ನಿಷ್ಠೆ ಮತ್ತು ದೃಢ ನಿರ್ಧಾರದ ಕೊರತೆಯೂ ಪ್ರಮುಖ ಕಾರಣ. [22] ನಿಷ್ಠೆ ಮತ್ತು ದೃಢ ನಿರ್ಧಾರದ ಕೊರತೆಗೆ ಬೇರೆ ಬೇರೆ ಕಾರಣಗಳಿವೆ. ವೈದ್ಯಕೀಯ ಉಪಚಾರದ ಅಲಭ್ಯತೆ, ಸಾಮಾಜಿಕ ಬೆಂಬಲದ ಕೊರತೆ, ಮಾನಸಿಕ ಕಾಯಿಲೆ ಮತ್ತು ಮಾದಕ ವ್ಯಸನ ಮುಂತಾದ ಪ್ರಮುಖ ಮಾನಸಿಕ ಸಮಸ್ಯೆಗಳು ಕೂಡ ಇದರಲ್ಲಿ ಸೇರಿವೆ. HAARTನ ಕ್ರಮಗಳು ಸಂಕೀರ್ಣವಾಗಿದ್ದು, ಆಗಿಂದಾಗ್ಗೆ ಸಾಕಷ್ಟು ಸಂಖ್ಯೆಯಲ್ಲಿ ಮಾತ್ರೆಗಳನ್ನು ಸೇವಿಸಬೇಕಾಗಿರುವುದರಿಂದ ಅದನ್ನು ಅನುಸರಿಸಲು ಕಷ್ಟ ಸಾಧ್ಯ.[23][24][25] ಇದಲ್ಲದೆ ಔಷಧಗಳ ಕೆಟ್ಟ ಪರಿಣಾಮಗಳು HAARTನಿಂದ ದೂರವಾಗಲು ಸೋಂಕಿತರನ್ನು ಪ್ರೇರೇಪಿಸಬಹುದು, ಅವುಗಳೆಂದರೆ ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ, ಅತಿಸಾರ ಭೇದಿ, ಇನ್ಸುಲಿನ್ ನಿರೋಧಕ ಶಕ್ತಿ, ಹೃದಯನಾಳೀಯ ಅಪಾಯಗಳಲ್ಲಿ ಹೆಚ್ಚಳ ಮತ್ತು ಜನನ ದೋಷಗಳು.[26] ಆಂಟಿ-ರೆಟ್ರೋವೈರಲ್ ಔಷಧಗಳು ದುಬಾರಿಯಾಗಿವೆ, ಮತ್ತು ಜಗತ್ತಿನಲ್ಲಿರುವ ಹೆಚ್ಚಿನ ಸೋಂಕಿತರಿಗೆ HIV ಮತ್ತು AIDS ಚಿಕಿತ್ಸೆಗಳು ಮತ್ತು ಔಷಧಗಳು ಸುಲಭವಾಗಿ ದೊರಕುತ್ತಿಲ್ಲ.
ಪ್ರಾಯೋಗಿಕ ಮತ್ತು ಪ್ರಸ್ತಾಪಿತ ಚಿಕಿತ್ಸೆಗಳು
ಸರ್ವವ್ಯಾಪಿಯಾದ ಈ ರೋಗವನ್ನು ಲಸಿಕೆ ಮಾತ್ರ ತಡೆಯಬಲ್ಲದು ಎಂದು ತರ್ಕಿಸಲಾಗಿದೆ, ಏಕೆಂದರೆ ಲಸಿಕೆಯನ್ನು ಕಡಿಮೆ ವೆಚ್ಚದಲ್ಲಿ ತಯಾರಿಸಬಹುದು, ಅಭಿವೃದ್ಧಿಶೀಲ ದೇಶಗಳಿಗೆ ಇದು ದೊಡ್ಡ ಹೊರೆಯಾಗದು ಮತ್ತು ನಿತ್ಯ ಚಿಕಿತ್ಸೆಗಳ ಅವಶ್ಯಕತೆಯೂ ಇಲ್ಲ. ಆದಾಗ್ಯೂ, 30 ವರ್ಷಗಳ ಸಂಶೋಧನೆಗಳ ನಂತರವೂ HIV-1ಗೆ ಲಸಿಕೆ ಕಂಡು ಹಿಡಿಯಲು ಸಾಧ್ಯವಾಗಿಲ್ಲ.[27] ಪ್ರಸ್ತುತ ಬಳಕೆಯಲ್ಲಿರುವ ಔಷಧಗಳ ಕೆಟ್ಟ ಪರಿಣಾಮಗಳ ಇಳಿಕೆ, ರೋಗಿಗಳು ನಿಷ್ಠರಾಗಿರುವ ನಿಟ್ಟಿನಲ್ಲಿ ಔಷಧಗಳ ಬಳಕೆ ಕ್ರಮಗಳ ಸರಳೀಕರಣ, ಮತ್ತು ಔಷಧಗಳ ನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ನಿರ್ವಹಿಸಲು ಅತ್ಯುತ್ತಮ ಕ್ರಮಾನುಗತಿಯ ನಿರ್ಣಯ ಇತ್ಯಾದಿಗಳ ಸುಧಾರಣೆಗಾಗಿ ಸಂಶೋಧನೆಗಳು ನಡೆಯುತ್ತಿವೆ. HIV ಸೋಂಕಿತರಿಗೆ ಅಥವಾ AIDS ರೋಗಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವಾಗ ಅವಕಾಶವಾದಿ ಸೋಂಕುಗಳು ಅಂಟಿಕೊಳ್ಳದಂತೆ ನಿಗಾವಹಿಸುವುದೇ ಹೆಚ್ಚು ಪ್ರಯೋಜನಕಾರಿ ಎಂಬುದನ್ನು ಅನೇಕ ಅಧ್ಯಯನಗಳು ಸಾಬೀತುಪಡಿಸಿವೆ. ಈ ವೈರಸ್ಗಳಿಂದ ಸೋಂಕಿತರಲ್ಲದ ರೋಗಿಗಳಿಗೆ ಮತ್ತು ಸೋಂಕಿಗೊಳಗಾಗುವ ಅಪಾಯದಲ್ಲಿರುವವರಿಗೆ ಹೆಪಟೈಟಿಸ್ A ಮತ್ತು ಬ ಚುಚ್ಚುಮದ್ದು ತೆಗೆದುಕೊಳ್ಳಲು ಸಲಹೆ ನೀಡಲಾಗಿದೆ. [28] ವಾಸ್ತವಿಕವಾಗಿ ನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ಕಳೆದುಕೊಂಡ ರೋಗಿಗಳು ನ್ಯುಮೊಸಿಸ್ಟಿಸ್ ಜಿರೊವೆಕಿ ನ್ಯುಮೋನಿಯಾ (PCP)ಕ್ಕಾಗಿ ರೋಗ ನಿರೋಧಕ ತೆರಪಿ ಪಡೆಯಲು ಕೂಡ ಸಲಹೆಯಿದೆ, ಮತ್ತು ಟೊಕ್ಷೊಪ್ಲಸ್ಮೊಸಿಸ್ ಮತ್ತು ಕ್ರಿಪ್ಟೋಕಾಕಸ್ ಮೆನಿಂಜಿಟಿಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೂ ರೋಗ ನಿರೋಧಕ ತೆರಪಿ ಪ್ರಯೋಜನವಾಗಬಹುದು. [10] ಸಂಶೋಧಕರು ಎಬ್ಜೈಮ್ ಅನ್ನು ಕಂಡು ಹಿಡಿದಿದ್ದು, ಅದು ಪ್ರೊಟೀನ್ gp120 CD4 ಸಂಧಿಸುವ ಸ್ಥಳಗಳನ್ನು ನಾಶಪಡಿಸುವ ಸಾಮಾರ್ಥ್ಯವನ್ನು ಹೊಂದಿದೆ. ಈ ಪ್ರೊಟೀನ್ ಎಲ್ಲ HIV ಭೇದಗಳಿಗೂ ಸಾಮಾನ್ಯವಾಗಿದ್ದು, B ಲಿಂಫೋಸೈಟ್ಸ್ಗಳು ಕೂಡಿಕೊಳ್ಳುವ ಬಿಂದುವಾಗಿದೆ ಮತ್ತು ಆ ನಂತರ ನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯನ್ನು ಹೊಂದಾಣಿಸುತ್ತದೆ.[29] ಜರ್ಮನಿಯ ಬರ್ಲಿನ್ನಲ್ಲಿ HIV ಸೋಂಕಿತ 42-ವರ್ಷ ವಯಸ್ಸಿನ ಲುಕೆಮಿಯಾ ರೋಗಿಯೊಬ್ಬರಿಗೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ CCR5 ಜೀವಕೋಶದ-ಮೇಲ್ಮೈ ಗ್ರಾಹಿಯ ಸಾಮಾನ್ಯವಲ್ಲದ ಸ್ವಾಭಾವಿಕ ಪ್ರಭೇದ ಜೀವಕೋಶಗಳಿರುವ ಅಸ್ಥಿ ಮಜ್ಜೆಯ ಕಸಿ ಮಾಡಲಾಯಿತು. ಈ CCR5-Δ32 ಪ್ರಭೇದದ ಜೀವಕೋಶಗಳೊಂದಿಗೆ ಜನಿಸಿದ ಜನರಲ್ಲಿ ಕೆಲವು ಜೀವಕೋಶಗಳು ಇರುತ್ತವೆ, ಈ ಜೀವಕೋಶಗಳು HIV ಎಳೆಗೆ ನಿರೋಧಕ ಶಕ್ತಿಯಾಗಿ ಕಾರ್ಯ ನಿರ್ವಹಿಸುತ್ತವೆ. ಕಸಿ ಮಾಡಿದ ಸುಮಾರು ಎರಡು ವರ್ಷಗಳ ನಂತರ, ಮತ್ತು ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ಔಷಧಗಳ ಸೇವನೆಯನ್ನೂ ನಿಲ್ಲಿಸಿದ ಬಳಿಕವೂ, ರೋಗಿಯ ರಕ್ತದಲ್ಲಿ HIV ಪತ್ತೆಯಾಗಲಿಲ್ಲ. [30]
ಪರ್ಯಾಯ ಔಷಧ
ಏಡ್ಸ್ನ ರೋಗ-ಲಕ್ಷಣಗಳನ್ನು ಗುಣಪಡಿಸಲು ಅಥವಾ ರೋಗದ ಓಟಕ್ಕೆ ಕಡಿವಾಣ ಹಾಕಲು ಪರ್ಯಾಯ ಔಷಧದ ವಿವಿಧ ಪ್ರಕಾರಗಳನ್ನು ಬಳಸಲಾಗುತ್ತಿದೆ. [31] ರೋಗದ ಹರಡುವಿಕೆ ಅಥವಾ ಸಾವಿನ ಪ್ರಮಾಣದ ಮೇಲೆ ಪರ್ಯಾಯ ಔಷಧ ತೆರಪಿಗಳು ವಿಶೇಷ ಪರಿಣಾಮ ಬೀರಿಲ್ಲವೆಂಬುದನ್ನು ಅಧ್ಯಯನಗಳು ಸೂಚಿಸುತ್ತವೆ, ಆದರೆ AIDS ಸೋಂಕಿತರ ಜೀವನದ ಗುಣಮಟ್ಟದಲ್ಲಿ ಈ ತೆರಪಿಗಳು ಸುಧಾರಣೆ ತರಬಹುದು. ಈ ತೆರಪಿಗಳಿಂದ ಪ್ರಮುಖವಾಗಿ ಮಾನಸಿಕ ಪ್ರಯೋಜನಗಳೇ ಹೆಚ್ಚು ಎಂದು ತಿಳಿದು ಬಂದಿದೆ.[31] ಕೆಲವು ರೋಗ-ಲಕ್ಷಣಗಳನ್ನು ತಗ್ಗಿಸುವ ನಿಟ್ಟಿನಲ್ಲಿ ಸೂಜಿ ಜಿಕಿತ್ಸೆ ನೀಡಲಾಗಿದೆಯಾದರೂ, ಅದು ಯಶಸ್ಸು ಕಂಡಿಲ್ಲ, ಮತ್ತು HIV ಸೋಂಕಿನಿಂದ ಗುಣಮುಖಗೊಳಿಸಲು ಅದಕ್ಕೆ ಸಾಧ್ಯವಾಗಿಲ್ಲ. [32] ಮೂಲಿಕೆ (ಹರ್ಬಲ್) ಔಷಧಗಳ ಪರಿಣಾಮವನ್ನು ಪರೀಕ್ಷಿಸುವ ಸಲುವಾಗಿ ಹಲವು ಯಾದೃಚ್ಛಿಕ ವೈದ್ಯಕೀಯ ಪ್ರಯೋಗಗಳನ್ನು ಕೈಗೊಂಡಾಗ ಈ ಮೂಲಿಕೆಗಳು ರೋಗದ ಪ್ರಗತಿ ಮೇಲೆ ವಿಶೇಷ ಪರಿಣಾಮ ಬೀರಿದ್ದಕ್ಕೆ ಯಾವುದೇ ನಿದರ್ಶನಗಳಿಲ್ಲ, ಬದಲಾಗಿ ಕೆಟ್ಟ-ಪರಿಣಾಮಗಳನ್ನೇ ಹೆಚ್ಚಿಸಿವೆ ಎನ್ನಬಹುದು.[33] ಸಾಕಷ್ಟು ಪೌಷ್ಟಿಕ ಆಹಾರಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ HIV- ಸೋಂಕಿತ ವಯಸ್ಕರಿಗೆ ಬಹು ವಿಟಮಿನ್ಗಳನ್ನು ನೀಡಿದರೂ ರೋಗದ ಹರಡುವಿಕೆ ಮತ್ತು ಸಾವಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಯಾವುದೇ ವಿಶೇಷ ಬದಲಾವಣೆಗಳಾಗಿಲ್ಲ. ನಿರೋಧಕ ಶಕ್ತಿ ಮತ್ತು ಪೌಷ್ಟಿಕವಾಗಿರುವ ಗರ್ಭಿಣಿ ಮತ್ತು ಹಾಲೂಡಿಸುವ ಮಹಿಳೆ ಮೇಲೆ ನಡೆಸಿದ ದೊಡ್ಡ ಪ್ರಮಾಣದ ತಂಜಾನಿಯನ್ ಪ್ರಯೋಗವು, ತಾಯಿ ಮತ್ತು ಮಕ್ಕಳಿಗೆ ಇಬ್ಬರಿಗೂ ದಿನನಿತ್ಯ ಬಹು ವಿಟಮಿನ್ ಕೊಡುವುದರಿಂದ ಅನೇಕ ಪ್ರಯೋಜನಗಳಿವೆ ಎಂಬುದನ್ನು ತೋರಿಸಿದೆ. [34] HIV-ಸೋಂಕಿತರು RDA ಹಂತಗಳಲ್ಲಿ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಪೌಷ್ಟಿಕಾಂಶಗಳಿರುವ ಆಹಾರಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆಯು ಶಿಫಾರಸು ಮಾಡಿದೆ.[35] ವಿಟಮಿನ್ A ನೀಡುವುದರಿಂದಾಗಿ ಮಕ್ಕಳಲ್ಲಿ ಸಾವಿನ ಪ್ರಮಾಣ ಕಡಿಮೆಯಾಗಿ, ಸುಧಾರಿಸಿರುವುದಕ್ಕೆ ಕೆಲವು ನಿದರ್ಶನಗಳಿವೆ.[34] ಸೆಲೆನಿಯಮ್ಅನ್ನು ನಿತ್ಯ ಸೇವಿಸುವುದರಿಂದ HIV ವೈರಸ್ಗಳನ್ನು ತಗ್ಗಿಸಬಹುದು, ಅಲ್ಲದೆ ಜೊತೆಗೆ CD4 ಸಂಖ್ಯೆಗಳಲ್ಲೂ ಸುಧಾರಣೆಯಾಗುತ್ತದೆ. ಪ್ರಮಾಣಿತ ಆಂಟಿವೈರಲ್ ಚಿಕಿತ್ಸೆಯ ಜೊತೆಗೆ ಸಹಾಯಕ ತೆರಪಿಯಾಗಿ ಸೆಲೆನಿಯಮ್ಅನ್ನು ಸೇವಿಸಬಹುದು.[36]
HIV ಸೋಂಕುಗೊಂಡ ನಂತರ ಚಿಕಿತ್ಸೆಯಿಲ್ಲದೆ ಕನಿಷ್ಟ ಬದುಕುವ ನಡುವಣ ಅವಧಿಯು 9ರಿಂದ 11 ವರ್ಷಗಳಿರಬಹುದು ಎಂದು ಅಂದಾಜು ಮಾಡಲಾಗಿದೆ, ಇದು HIVಯ ಉಪ ವಿಧ,[37] ಮತ್ತು ಸೋಂಕು ಪ್ರಕರಣವನ್ನು ಅವಲಂಬಿಸಿ 6 ಮತ್ತು 19 ತಿಂಗಳ ಚಿಕಿತ್ಸೆ ಲಭ್ಯವಿಲ್ಲದಿರುವೆಡೆಗಳಲ್ಲಿ AIDS ಪತ್ತೆಯಾದ ಬಳಿಕ ಸೋಂಕಿತ ವ್ಯಕ್ತಿ ಬದುಕುವ ನಡುವಣ ಪ್ರಮಾಣವನ್ನು ಅವಲಂಬಿಸಿದೆ. [38] ಚಿಕಿತ್ಸೆ ಲಭ್ಯವಿರುವ ಎಲ್ಲ ಪ್ರದೇಶಗಳಲ್ಲಿ HIV ಸೋಂಕಿಗೆ ಮತ್ತು AIDSಗೆ HAART ತೆರಪಿಯೇ ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಯಾಗಿದ್ದು, ಇದು ಈ ರೋಗದಿಂದ ಬರುವ ಸಾವಿನ ಪ್ರಮಾಣವನ್ನು 80%ರಷ್ಟು ತಗ್ಗಿಸಿದೆ, ಮತ್ತು ಹೊಸತಾಗಿ ಪತ್ತೆಯಾದ HIV-ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯ ಜೀವಿತಾವಧಿ ನಿರೀಕ್ಷೆಯನ್ನು ಸುಮಾರು 20 ವರ್ಷಗಳಷ್ಟು ಹೆಚ್ಚಿಸಿದೆ. [39] ಒಂದೆಡೆ ಹೊಸ ಚಿಕಿತ್ಸೆಗಳ ಅಭಿವೃದ್ಧಿ ಮುಂದುವರಿದಿದ್ದರೆ, ಇನ್ನೊಂದೆಡೆ ಈ ಚಿಕಿತ್ಸೆಗಳಿಗೆ HIVಯು ನಿರೋಧಕ ಶಕ್ತಿಯಾಗಿ ವಿಕಸಿಸುವುದೂ ಮುಂದುವರಿದಿದೆ. ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ತೆರಪಿ ಚಿಕಿತ್ಸೆ ಪಡೆಯದಿದ್ದರೆ ಒಂದು ವರ್ಷದೊಳಗೆ ಸಾವು ಸಂಭವಿಸುತ್ತದೆ. ನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯ ವೈಫಲ್ಯದಿಂದಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಗಡ್ಡೆಗಳು(ಕ್ಯಾನ್ಸರ್) ಅಥವಾ ಅವಕಾಶವಾದಿ ಸೋಂಕುಗಳಿಂದಾಗಿ ಹೆಚ್ಚಿನ ರೋಗಿಗಳು ಸಾವನ್ನಪ್ಪುತ್ತಾರೆ. [40] ರೋಗದ ಪ್ರಗತಿ ಕುರಿತಾದ ವೈದ್ಯಕೀಯ ಪ್ರಮಾಣದಲ್ಲಿ ವ್ಯಕ್ತಿಯಿಂದ ವ್ಯಕ್ತಿಗೆ ಸಾಕಷ್ಟು ವ್ಯತ್ಯಾಸಗಳಾಗಬಹುದು, ಏಕೆಂದರೆ ಸೋಂಕಿತನ ಮೇಲೆ ರೋಗದ ಪ್ರಭಾವ, ನಿರೋಧಕ ಕ್ರಿಯೆ ಆರೋಗ್ಯಪಾಲನೆ, ಸಹ-ಸೋಂಕುಗಳು[40] ಮತ್ತು ರೋಗದಲ್ಲಿ ವೈರಸ್ನ ನಿರ್ದಿಷ್ಟ ಎಳೆಯ ಪಾಲು ಇತ್ಯಾದಿಗಳು ರೋಗದ ಪ್ರಗತಿ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ.[41][42]
This article is outdated. |

ಸರ್ವವ್ಯಾಪಿಯಾಗಿರುವ AIDSನ್ನು ಹಲವು ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳ ಪ್ರತ್ಯೇಕ ಉಪ ವಿಧಗಳಲ್ಲೂ ಕಾಣಲು ಸಾಧ್ಯ; ಏಡ್ಸ್ ಹರಡುವಿಕೆಗೆ ಲೈಂಗಿಕ ಹರಡುವಿಕೆ ಮತ್ತು ಮಗು ಜನನ ಹಾಗೂ ಸ್ತನ್ಯಪಾನದ ವೇಳೆ ತಾಯಿಯಿಂದ ಮಗುವಿಕೆ ಹರಡುವಿಕೆಯು ಪ್ರಮುಖ ಕಾರಣಗಳಾಗಿವೆ.[43] ಇತ್ತೀಚೆಗೆ ಜಗತ್ತಿನ ಹಲವು ಪ್ರದೇಶಗಳಲ್ಲಿ ಆಂಟಿರೆಟ್ರೋವೈರಲ್ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಪಾಲನೆ ಸುಧಾರಿಸಿದ್ದಾಗ್ಯೂ, AIDS ರೋಗ 2007ರಲ್ಲಿ 2.1 ದಶಲಕ್ಷ (1.9–2.4 ದಶಲಕ್ಷದ ನಡುವೆ) ಜನರನ್ನು ಬಲಿತೆಗೆದುಕೊಂಡಿದೆ, ಈ ಪೈಕಿ 330,000 ಮಂದಿ 15 ವರ್ಷಕ್ಕಿಂತ ಕೆಳಗಿನ ಮಕ್ಕಳಿದ್ದಾರೆ.[37] ಜಾಗತಿಕವಾಗಿ, 2007ರ ಹೊತ್ತಿಗೆ 2.5 ದಶಲಕ್ಷ ಮಕ್ಕಳು ಸೇರಿದಂತೆ 33.2 ದಶಲಕ್ಷ ಮಂದಿ HIV ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರು. 2007ರ ವೇಳೆಗೆ 420,000 ಮಕ್ಕಳು ಸೇರಿದಂತೆ 2.5 ದಶಲಕ್ಷ (1.8–4.1 ದಶಲಕ್ಷದ ನಡುವೆ) ಮಂದಿಗೆ ಹೊಸತಾಗಿ ಸೊಂಕು ತಗುಲಿರುವುದೆಂದು ಅಂದಾಜು ಮಾಡಲಾಗಿದೆ. [37] ಆಫ್ರಿಕಾದ ಉಪ-ಸಹರಾ ಅತ್ಯಂತ ಹೆಚ್ಚು ಸಂಖ್ಯೆಯ ಏಡ್ಸ್ ರೋಗಿಗಳನ್ನು ಹೊಂದಿರುವ ಪ್ರದೇಶ. 2007ರ ಹೊತ್ತಿಗೆ, ಇಲ್ಲಿನ ಜನಸಂಖ್ಯೆಯ 68% ಮಂದಿಗೆ AIDS ರೋಗವಿರುವುದು ಮತ್ತು 76% ಮಂದಿ AIDSನಿಂದಾಗಿ ಸಾವನ್ನಪ್ಪಿರುವ ಬಗ್ಗೆ ಒಂದು ಅಂದಾಜು ಮಾಡಲಾಗಿತ್ತು. ಇದಲ್ಲದೆ ಈ ಪ್ರದೇಶದಲ್ಲಿ 1.7 ದಶಲಕ್ಷ ಮಂದಿ ಹೊಸತಾಗಿ ಏಡ್ಸ್ ಅಂಟಿಸಿಕೊಂಡಿರುವುದರಿಂದ HIV ಸೋಂಕಿತ ಪ್ರಕರಣಗಳು 22.5 ದಶಲಕ್ಷಕ್ಕೆ ಏರಿದೆ, ಮತ್ತು ಜೊತೆಗೆ 11.4 ದಶಲಕ್ಷ ಅನಾಥ AIDS ರೋಗಿಗಳು ಈ ಪ್ರದೇಶದಲ್ಲಿ ವಾಸಿಸುತ್ತಿದ್ದಾರೆ. ಇತರ ಪ್ರದೇಶಗಳಿಗಿಂತ ಭಿನ್ನವಾಗಿ, 2007ರ ಹೊತ್ತಿಗೆ ಅಫ್ರಿಕಾದ ಉಪ-ಸಹರಾದಲ್ಲಿ ವಾಸಿಸುತ್ತಿರುವ HIV ಸೋಂಕಿತರ ಪೈಕಿ ಹೆಚ್ಚಿನವರು (61%) ಮಹಿಳೆಯರು. 2007ರ ವೇಳೆಗೆ ವಯಸ್ಕರಲ್ಲಿ ಹರಡುವಿಕೆಯ ಪ್ರಮಾಣ 5.0% ಎಂದು ಅಂದಾಜು ಮಾಡಲಾಗಿತ್ತು, ಮತ್ತು ಈ ಪ್ರದೇಶದಲ್ಲಿ ಸಂಭವಿಸುವ ಮರಣಗಳಿಗೆ AIDS ಪ್ರಮುಖ ಕಾರಣವಾಗಿರುವುದು ಹಾಗೆಯೇ ಮುಂದುವರಿದಿದೆ. [37] ಜಗತ್ತಿನಲ್ಲೇ ಅತಿ ಹೆಚ್ಚು HIV ರೋಗಿಗಳು ದಕ್ಷಿಣ ಆಫ್ರಿಕಾದಲ್ಲಿದ್ದಾರೆ, ನೈಜೀರಿಯಾ ಮತ್ತು ಭಾರತ ನಂತರದ ಸ್ಥಾನಗಳಲ್ಲಿವೆ.[44] ಏಡ್ಸ್ ಪೀಡಿತ ಭೂಭಾಗದಲ್ಲಿ ದಕ್ಷಿಣ & ಆಗ್ನೇಯ ಏಷ್ಯಾ ಎರಡನೆ ಸ್ಥಾನದಲ್ಲಿದೆ; ಇಲ್ಲಿನ ನಿವಾಸಿಗಳ ಪೈಕಿ 18% ಏಡ್ಸ್ ಪೀಡಿತರೆಂದು 2007ರಲ್ಲಿ ಅಂದಾಜು ಮಾಡಲಾಗಿತ್ತು, ಮತ್ತು AIDSನಿಂದಾಗಿ ಈ ಭೂಭಾಗದಲ್ಲಿ ಸುಮಾರು 300,000 ಸಾವುಗಳು ಸಂಭವಿಸಿವೆ.[37] ಭಾರತದಲ್ಲಿ ಸುಮಾರು 2.5 ದಶಲಕ್ಷ ಸೋಂಕಿತರಿದ್ದಾರೆ ಮತ್ತು ಒಂದು ಅಂದಾಜು ಪ್ರಕಾರ ವಯಸ್ಕರಲ್ಲಿ 0.36% ರೋಗ ಹರಡಿಕೆಯಿದೆ.[37] ಏಡ್ಸ್ನಿಂದ ಘಾಸಿಗೊಂಡ ದೇಶಗಳಲ್ಲಿ ಜೀವಿತಾವಧಿ ನಿರೀಕ್ಷೆಯು ನಾಟಕೀಯವಾಗಿ ಇಳಿದಿದೆ; ಉದಾಹರಣೆಗೆ, 2006ರಲ್ಲಿ ಬೊಟ್ಸಾವಾನದಲ್ಲಿ ಇದು 65ರಿಂದ 35 ವರ್ಷಗಳಿಗೆ ಇಳಿದಿದೆ ಎಂದು ಅಂದಾಜಿಸಲಾಗಿದೆ.[43] ಅಮೆರಿಕ ಸಂಯುಕ್ತ ಸ್ಥಾನದಲ್ಲಿ, ಆಫ್ರಿಕನ್-ಅಮೆರಿಕನ್ ತರುಣಿಯರಿಗೆ HIV ಸೋಂಕು ತಗುಲುವ ಅಪಾಯ ಹೆಚ್ಚಿರುತ್ತದೆ. ಏಡ್ಸ್ ಬಗ್ಗೆ ಮಾಹಿತಿಯ ಕೊರತೆ ಮತ್ತು ತಮ್ಮನ್ನು ಬಾಧಿಸದು ಎಂಬ ಭ್ರಮೆ ಇದಕ್ಕೆ ಕಾರಣ, ಅಲ್ಲದೆ ಆರೋಗ್ಯ-ಪಾಲನೆ ಸಂಪನ್ಮೂಲಗಳ ಅಲಭ್ಯತೆ ಮತ್ತು ಪುರುಷ ಲೈಂಗಿಕ ಜೊತೆಗಾರನೊಂದಿಗೆ ಲೈಂಗಿಕ ಸಂಪರ್ಕ ಹೊಂದುವುದರಿಂದಾಗುವ ಅಪಾಯದ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚು.[45] ಅಮೆರಿಕ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನದಲ್ಲಿ AIDS ಹರಡಿಕೆಯಲ್ಲಿ ಭೌಗೋಳಿಕ ವ್ಯತ್ಯಾಸಗಳಿವೆ, ಗ್ರಾಮೀಣ ಪ್ರದೇಶಗಳಲ್ಲಿ ಮತ್ತು ದಕ್ಷಿಣದ ರಾಜ್ಯಗಳಲ್ಲಿ ನಿರ್ದಿಷ್ಟವಾಗಿ ಅಪಲಾಚಿಯನ್ ಮತ್ತು ಮಿಸಿಸಿಪಿ ಪ್ರಸ್ಥ ಭೂಮಿ ಪ್ರದೇಶಗಳಲ್ಲಿ ಮತ್ತು ಮೆಕ್ಸಿಕೊ ಗಡಿಭಾಗದಲ್ಲಿ ಇದು ತೀರಾ ಸಾಮಾನ್ಯ.[46]
ಮೊಟ್ಟ ಮೊದಲ AIDS ಪ್ರಕರಣ ಜೂನ್ 5, 1981ರಂದು ವರದಿಯಾಯಿತು, U.S.ನ ಸೆಂಟರ್ಸ್ ಫಾರ್ ಡಿಸೀಸ್ ಕಂಟ್ರೋಲ್(CDC) ಸಂಸ್ಥೆಯು ಲಾಸ್ ಎಂಜಲೀಸ್ನ ಐವರು ಸಲಿಂಗಕಾಮಿಗಳಲ್ಲಿ ಏಡ್ಸ್ಗೆ ಕಾರಣವಾದ ನ್ಯುಮೊಸಿಸ್ಟಿಸ್ ಕಾರಿನೀ ನ್ಯುಮೋನಿಯಾದ (ಈಗಲೂ PCP ಎಂದೇ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ, ಆದರೆ ನ್ಯುಮೊಸಿಸ್ಟಿಸ್ ಜಿರೊವೆಸೀ ಇದಕ್ಕೆ ಕಾರಣ ಎನ್ನಲಾಗಿದೆ)ಗುಂಪು ಇರುವುದನ್ನು ದಾಖಲಿಸಿತು.[47] ಆರಂಭದಲ್ಲಿ, CDC ಈ ರೋಗಕ್ಕೆ ಯಾವುದೇ ಅಧಿಕೃತವಾದ ಹೆಸರನ್ನು ಹೊಂದಿರಲಿಲ್ಲ, ಅದರ ಜೊತೆಗಿರುವ ರೋಗಗಳ ಆಧಾರದಲ್ಲಿ ಈ ಕುರಿತು ಆಗಿಂದಾಗ್ಗೆ ಹೇಳಲಾಗುತ್ತಿತ್ತು, ಉದಾಹರಣೆಗೆ HIV ವೈರಸ್ನ್ನೇ ಆರಂಭದಲ್ಲಿ ಸಂಶೋಧಕರು ಲಿಂಫಡಿನೋಪತಿ ರೋಗ ಎಂದು ಕರೆಯುತ್ತಿದ್ದರು.[48][49] ಈ ವೈರಸ್ಗಳಿಂದಾಗಿ ಕಾಪೊಸಿಯ ಸಾರ್ಕೋಮಾ ಮತ್ತು ಅವಕಾಶವಾದಿ ಸೋಂಕುಗಳಿಗೂ ಎಡೆ ಸಿಕ್ಕಿತು, ಬಳಿಕ 1981ರಲ್ಲಿ ಇದೇ ಹೆಸರಿನಲ್ಲಿ ಕಾರ್ಯಪಡೆಯನ್ನೂ ರಚಿಸಲಾಯಿತು.[50] ಸಾಮಾನ್ಯ ಪತ್ರಿಕೆಗಳಲ್ಲಿ, ಸಲಿಂಗಕಾಮಿ-ಸಂಬಂಧಿತ ರೋಗ ನಿರೋಧಕ ಶಕ್ತಿ ಹೀನತೆ ಅರ್ಥ ನೀಡುವ GRID ಪದ ಹುಟ್ಟಿಕೊಂಡಿತು.[51] ಈ ನಡುವೆ ಸೂಕ್ತ ಹೆಸರಿಗಾಗಿ ಹುಡುಕಾಟ ನಡೆಸಿದ CDCಯು, ಸೋಂಕಿತ ಸಮುದಾಯಗಳನ್ನು ನೋಡಿ “ದಿ 4H ರೋಗ,” ಎಂದು ಹೆಸರಿಟ್ಟಿತು, ಇದು ಹೈಟಿಯನ್ನರು, ಸಲಿಂಗಕಾಮಿಗಳು, ಹೆಮೊಫಿಲಿಯಾಕ್ಸ್, ಮತ್ತು ಹೆರಾಯಿನ್ ಬಳಕೆದಾರರಿಗೆ ಸೀಮಿತವಾಗಿತ್ತು.[52] ಆದಾಗ್ಯೂ, AIDS ಕೇವಲ ಸಲಿಂಗಕಾಮಿ ಸಮುದಾಯಕ್ಕೆ[50] ಮಾತ್ರ ಸೀಮಿತವಲ್ಲ, GRID ಪದ ತಪ್ಪುದಾರಿಗೆ ಎಳೆದಿದೆ ಎಂದು ತೀರ್ಮಾನಿಸಲಾಯಿತು, ಮತ್ತು 1982ರ ಜುಲೈ ತಿಂಗಳಲ್ಲಿ ನಡೆದ ಸಭೆಯೊಂದರಲ್ಲಿ ಏಡ್ಸ್ ಪದವನ್ನು ಪರಿಚಯಿಸಲಾಯಿತು. [53] ಸೆಪ್ಟೆಂಬರ್ 1982ರಲ್ಲಿ CDCಯು AIDS ಪದ ಬಳಕೆ ಆರಂಭಿಸಿತು ಮತ್ತು ಈ ರೋಗದ ಕುರಿತು ಸರಿಯಾದ ವ್ಯಾಖ್ಯಾನ ನೀಡಿತು.[54] ಈ ನಡುವೆ, ಭಾರಿ ಚರ್ಚಿತವಾಗಿದ್ದ ವಿವಾದಾಸ್ಪದ OPV AIDS ಕಲ್ಪನೆ ಸಿದ್ಧಾಂತದ ಪ್ರಕಾರ, 1950ರ ಅಂತ್ಯದಲ್ಲಿ ಹಿಲರಿ ಕೊಪ್ರೊವಿಸ್ಕಿ ಅವರು ಬೆಲ್ಜಿಯಂ ಕಾಂಗೊದಲ್ಲಿ ಪೋಲಿಯೋಮೈಲಿಟಿಸ್ ಲಸಿಕೆ ಕುರಿತು ಸಂಶೋಧನೆ ನಡೆಸುತ್ತಿದ್ದಾಗಲೇ ಏಡ್ಸ್ ಸಾಂಕ್ರಾಮಿಕ ರೋಗ ಶುರುವಾಗಿತ್ತು, ಆದರೆ ಯಾರ ಗಮನಕ್ಕೂ ಬಂದಿರಲಿಲ್ಲ. [55][56] ಆದರೆ ಈ ಸಿದ್ಧಾಂತವನ್ನು ಲಭ್ಯವಿರುವ ಯಾವುದೇ ನಿದರ್ಶನಗಳು ಪುಷ್ಟೀಕರಿಸುವುದಿಲ್ಲ ಎಂಬುದು ವಿಜ್ಞಾನಿಗಳ ಒಮ್ಮತದ ಅಭಿಪ್ರಾಯ.[57][58][59] HIV ಪ್ರಾಯಶಃ ಆಫ್ರಿಕಾದಿಂದ ಹೈಟಿಗೆ ಮತ್ತು ಆ ನಂತರ 1969ರ ಸುಮಾರಿಗೆ ಅಮೆರಿಕ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನವನ್ನು ಪ್ರವೇಶಿಸಿತು ಎಂದು ಇತ್ತೀಚಿನ ಅಧ್ಯಯನಗಳು ಹೇಳುತ್ತವೆ.[60]

AIDS ಅಪವಾದವು ಜಗತ್ತಿನಲ್ಲಿ ವಿವಿಧ ಬಗೆಗಳಲ್ಲಿ ಅಸ್ತಿತ್ವದಲಿದ್ದು, ಬಹಿಷ್ಕಾರ,ಸಾಮಾಜಿಕ ತಿರಸ್ಕಾರ, ತಾರತಮ್ಯ ಮತ್ತು HIV ಸೋಂಕಿತ ಜನರಿಂದ ದೂರವಿರುವುದು; ಪೂರ್ವ ಅನುಮತಿಯಿಲ್ಲದೆ ಕಡ್ಡಾಯ HIV ಪರೀಕ್ಷೆ ಅಥವಾ ಗೋಪ್ಯತೆಯ ರಕ್ಷಣೆ; HIV ಸೋಂಕಿತ ವ್ಯಕ್ತಿಗಳ ಮೇಲೆ ಹಿಂಸೆ ಅಥವಾ HIV ಸೋಂಕಿತರಾಗಿದ್ದಾರೆಂದು ಭಾವಿಸುವುದು; HIV ಸೋಂಕಿತ ವ್ಯಕ್ತಿಗಳೊಂದಿಗೆ ಸಂಪರ್ಕ ನಿಷೇಧ ಸೇರಿದಂತೆ ಇತ್ಯಾದಿ ವಿವಿಧ ಬಗೆಗಳಲ್ಲಿ ಅಸ್ತಿತ್ವದಲ್ಲಿದೆ. [61] ಅಪವಾದ-ಸಂಬಂಧಿತ ಹಿಂಸೆ ಅಥವಾ ಆತಂಕದಿಂದ ಅನೇಕರು HIV ಪರೀಕ್ಷೆ, ಅದರ ಫಲಿತಾಂಶಗಳಿಂದಾಗುವ ಪರಿಣಾಮ ಅಥವಾ ಚಿಕಿತ್ಸೆ ಪಡೆಯುವುದರಿಂದ ದೂರವಿರುತ್ತಾರೆ, ಇದರಿಂದಾಗಿ ನಿಭಾಯಿಸಬಹುದಾಗಿದ್ದ ಆಗಿಂದಾಗ್ಗೆ ಬರುವ ಅನಾರೋಗ್ಯ ಮಾರಣಾಂತಿಕವಾಗಿ ಪರಿವರ್ತನೆಗೊಳ್ಳುವ ಸಾಧ್ಯತೆಗಳುಂಟು ಮತ್ತು HIV ಹರಡುವಿಕೆಯೂ ಶಾಶ್ವತವಾಗಬಹುದು.[62] AIDS ಅಪವಾದವನ್ನು ಇನ್ನೂ ಮೂರು ವಿಭಾಗಗಳಾಗಿ ಈ ಕೆಳಗೆ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ:
- ನಿಮಿತ್ತ AIDS ಅಪವಾದ — ಹರಡಿಕೆಯಿರುವ ಮತ್ತು ಮಾರಣಾಂತಿಕವಾದ ಯಾವುದೇ ರೋಗದ ಜೊತೆಗಿರಬಹುದಾದ ಆತಂಕ ಮತ್ತು ಊಹೆಯ ಪ್ರತಿಫಲನ. [63]
- ಸಾಂಕೇತಿಕ AIDS ಅಪವಾದ — ಸಾಮಾಜಿಕ ಸಮುದಾಯಗಳಲ್ಲಿ ವರ್ತನೆಗಳನ್ನು ಹೇಳಿಕೊಳ್ಳಲು HIV/AIDSನ ಬಳಕೆ ಅಥವಾ ರೋಗದ ಜೊತೆಗೆ ಗುರುತಿಸಿಕೊಂಡಿರುವ ಜೀವನ ಶೈಲಿ.[63]
- AIDS ಅಪವಾದಕ್ಕೆ ಉಪಚಾರ — HIV/ಏಡ್ಸ್ ರೋಗಿಗಳ ಅಥವಾ HIV- ಪಾಸಿಟಿವ್ ಸೋಂಕಿತರ ದೂಷಣೆ.[64]
ಸಾಮಾನ್ಯವಾಗಿ, AIDS ಅಪವಾದವನ್ನು ಒಂದು ಅಥವಾ ಹೆಚ್ಚಿನ ಇತರ ಅಪವಾದಗಳೊಂದಿಗೆ ಅಂದರೆ ನಿರ್ದಿಷ್ಟವಾಗಿ ಸಲಿಂಗಕಾಮ, ಉಭಯಲಿಂಗರತಿ, ಸ್ವಚ್ಛಂದ ಸಂಭೋಗ, ವೇಶ್ಯಾವೃತ್ತಿ, ಮತ್ತು ಅಂತರಭಿಧಮನಿಗೆ ಮಾದಕ ವಸ್ತು ಸೇರ್ಪಡೆ (ವಿನೋದದ ಸಂದರ್ಭದಲ್ಲಿ)/ಮಾದಕ ದ್ರವ್ಯಗಳ ಬಳಕೆ ಜೊತೆ ಸಂಯೋಜಿಸಿ ಹೇಳಲಾಗುತ್ತದೆ. ಹಲವು ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳಲ್ಲಿ, AIDS ಮತ್ತು ಸಲಿಂಗಕಾಮ ಅಥವಾ ಉಭಯಲಿಂಗರತಿ ನಡುವೆ ಒಂದು ಒಡನಾಟವಿದೆ, ಮತ್ತು ಈ ಒಡನಾಟವು ಉನ್ನತ ಮಟ್ಟದ ಲೈಂಗಿಕ ಪೂರ್ವಾಗ್ರಹಗಳಾದ ಸಲಿಂಗಕಾಮ-ವಿರೋಧಿ ವರ್ತನೆಗಳೊಂದಿಗೆ ಪರಸ್ಪರ ಸಂಬಂಧ ಹೊಂದಿದೆ.[65] AIDS ಮತ್ತು ಸೋಂಕಿತರಲ್ಲದ ಪುರುಷರ ನಡುವೆ ಲೈಂಗಿಕತೆ ಸೇರಿದಂತೆ ಎಲ್ಲ ಪುರುಷ-ಲೈಂಗಿಕ ನಡವಳಿಕೆ ನಡುವೆ ನೋಡಬಹುದಾದ ಒಡನಾಟವೂ ಇರುತ್ತದೆ.[63]
ಆರ್ಥಿಕ ಪರಿಣಾಮ
HIV ಮತ್ತು AIDS ರೋಗವು ಮಾನವ ಸಂಪನ್ಮೂಲವನ್ನು ಕಡಿಮೆಗೊಳಿಸುವುದರೊಂದಿಗೆ ಆರ್ಥಿಕ ಪ್ರಗತಿ ಮೇಲೆ ಪ್ರಭಾವ ಬೀರುತ್ತದೆ.[66] ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳಲ್ಲಿ ಲಭ್ಯವಿರುವಂತೆ ಸರಿಯಾದ ಪೌಷ್ಟಿಕತೆ, ಆರೋಗ್ಯ ಪಾಲನೆ ಮತ್ತು ಔಷಧಗಳಿಲ್ಲದೆ AIDS-ಸಂಬಂಧಿತ ಸಮಸ್ಯೆಗಳಿಂದ ಸಾಕಷ್ಟು ಜನರು ನರಳುತ್ತಾರೆ ಮತ್ತು ಸಾವನ್ನಪ್ಪುತ್ತಾರೆ. ಏಡ್ಸ್ ರೋಗಿಗಳಿಗೆ ಕೆಲಸ ಮಾಡಲು ಆಗುವುದಿಲ್ಲ, ಮಾತ್ರವಲ್ಲದೆ ಅವರಿಗೆ ಮಹತ್ವದ ವೈದ್ಯಕೀಯ ಕಾಳಜಿ ಅವಶ್ಯ. AIDS ಪೀಡಿತರ ಗಣನೀಯ ಸಂಖ್ಯೆಯಿರುವುದರಿಂದಾಗಿ ದೇಶಗಳ ಆರ್ಥಿಕತೆಗಳು ಮತ್ತು ಸಮಾಜಗಳು ಪತನಗೊಳ್ಳಬಹುದು ಎಂದು ಭವಿಷ್ಯವಾಣಿ ಹೇಳಿದೆ. ಸೋಂಕು ಭಾರಿ ಪ್ರಮಾಣದಲ್ಲಿರುವ ಪ್ರದೇಶಗಳಲ್ಲಿ, ಈ ಸಾಂಕ್ರಾಮಿಕ ರೋಗವು ವಯಸ್ಸಾದ ಅಜ್ಜ-ಅಜ್ಜಿಯಂದಿರನ್ನು ನೋಡಿಕೊಳ್ಳುತ್ತಿದ್ದ ಹಲವರನ್ನುಅನಾಥರನ್ನಾಗಿ ಮಾಡಿ, ಈಗ ಅವರಿಂದಲೇ ಉಪಚಾರ ಪಡೆಯುವಂತೆ ಮಾಡಿದೆ.[67] ಏಡ್ಸ್ ರೋಗಿಗಳ ಸಂಖ್ಯೆ ಅಧಿಕವಿರುವ ಭೂಭಾಗದಲ್ಲಿ ಮರಣ ಪ್ರಮಾಣ ಹೆಚ್ಚುವುದು ಕಿರು ಕಸುಬಿನಲ್ಲಿ ತೊಡಗಿರುವ ಜನಸಂಖ್ಯೆ ಮತ್ತು ಕಾರ್ಮಿಕ ಸಮುದಾಯದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಈ ಸಣ್ಣ ಪ್ರಮಾಣದ ಕಾರ್ಮಿಕ ಸಮುದಾಯದಲ್ಲಿ ಕಡಿಮೆ ಜ್ಞಾನ ಮತ್ತು ಕೆಲಸದ ಅನುಭವ ಕೊರತೆಯಿರುವ ಯುವಕರೇ ಅಧಿಕವಾಗಿರುವುದರಿಂದ ಉತ್ಪಾದನೆ ಇಳಿಮುಖವಾಗುತ್ತದೆ. ಅನಾರೋಗ್ಯ ಪೀಡಿತ ಕುಟುಂಬದ ಸದಸ್ಯರನ್ನು ಉಪಚರಿಸುವ ನಿಟ್ಟಿನಲ್ಲಿ ಕಾರ್ಮಿಕರು ತೆಗೆದುಕೊಳ್ಳುವ ರಜೆಗಳ ಹೆಚ್ಚಳ ಅಥವಾ ಅನಾರೋಗ್ಯ ಕಾರಣ ರಜೆ ಕೂಡ ಉತ್ಪಾದನೆಯ ಪ್ರಮಾಣವನ್ನು ಇಳಿಸಬಹುದು. ಜನರು ತಮ್ಮ ಆದಾಯ ಮತ್ತು ಹೆತ್ತವರನ್ನು ಕಳೆದುಕೊಳ್ಳುವುದರಿಂದ ಒಟ್ಟು ಮಾನವ ಸಂಪನ್ಮೂಲ ಮತ್ತು ಬಂಡವಾಳ ಸೃಷ್ಟಿ ವ್ಯವಸ್ಥೆಯನ್ನು ಸಾವಿನ ಪ್ರಮಾಣವು ಬಲಹೀನಗೊಳಿಸಬಹುದು. ಮುಖ್ಯವಾಗಿ ವಯಸ್ಕ ಯುವಕರನ್ನು ಸಾಯಿಸುವುದರೊಂದಿಗೆ ತೆರಿಗೆ ಪಾವತಿಸುವ ಜನಸಂಖ್ಯೆಯ ಮೇಲೂ ಏಡ್ಸ್ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಶಿಕ್ಷಣ ಮತ್ತು AIDS ಹೊರತಾದ ಆರೋಗ್ಯ ಸೇವೆ ಇತ್ಯಾದಿ ಸಾರ್ವಜನಿಕ ವೆಚ್ಚಗಳಿಗೆ ಬೇಕಾಗುವ ಸಂಪನ್ಮೂಲಗಳ ಕೊರತೆಯಾಗಬಹುದು. ರಾಜ್ಯದ ಹಣಕಾಸಿನ ಮೇಲೂ ಇದರ ಪರಿಣಾಮವುಂಟಾಗಿ ಆರ್ಥಿಕತೆಯ ಬೆಳವಣಿಗೆಯು ಕುಂಠಿತಗೊಳ್ಳಬಹುದು. ಇದರಿಂದಾಗಿ ತೆರಿಗೆ ಮೂಲ ನಿಧಾನ ಬೆಳವಣಿಗೆಯಾಗಬಹುದು, ಮಾತ್ರವಲ್ಲದೆ ರೋಗದ ಚಿಕಿತ್ಸೆ ವೆಚ್ಚ, ತರಬೇತಿ(ರೋಗ ಪೀಡಿತ ಕಾರ್ಮಿಕರ ಬದಲಾವಣೆಯಿಂದ), ಅನಾರೋಗ್ಯ ವೇತನ ಮತ್ತು AIDS ಅನಾಥರಿಗೆ ಉಪಚಾರ ಇತ್ಯಾದಿಗಳಿಂದ ವೆಚ್ಚ ಹೆಚ್ಚಿದಲ್ಲಿ ಪರಿಣಾಮ ಇನ್ನಷ್ಟು ಗಂಭೀರವಾಗಬಹುದು. ಜೊತೆಗೆ ವಯಸ್ಕರ ಮರಣದ ಸಂಖ್ಯೆ ಕ್ಷಿಪ್ರಗತಿಯಲ್ಲಿ ಏರುವುದರಿಂದ ಜವಾಬ್ದಾರಿ ವರ್ಗಾವಣೆಯಾಗುತ್ತದೆ ಮತ್ತು ಅನಾಥರ ಉಪಚಾರದ ವಿಷಯದಲ್ಲಿ ಅವರ ಕುಟುಂಬಗಳು ಸರ್ಕಾರವನ್ನು ಟೀಕಿಸುತ್ತವೆ.[67] AIDSನಿಂದಾಗಿ ಒಂದು ಮನೆಯಲ್ಲಿ ಆದಾಯದ ನಷ್ಟವಾಗುತ್ತದೆ ಮತ್ತು ಆರೋಗ್ಯ ವಿಷಯದಲ್ಲಿ ವೆಚ್ಚ ಮಾಡುವುದು ಹೆಚ್ಚುತ್ತದೆ. ಆದಾಯದ ಕೊರತೆಯಿಂದಾಗಿ ವೆಚ್ಚದಲ್ಲಿ ಇಳಿಮುಖವಾಗುತ್ತದೆ, ಅಲ್ಲದೆ ನಂತರ ಮನೆಮಂದಿ ಶಿಕ್ಷಣದ ಬದಲು ಆರೋಗ್ಯ ಮತ್ತು ಅಂತ್ಯಕ್ರಿಯೆಗೆ ವೆಚ್ಚ ಮಾಡುವಂತಾಗುತ್ತದೆ. ಇತರ ಮನೆಯವರ ವೈದ್ಯಕೀಯ ವೆಚ್ಚಕ್ಕೆ ಹೋಲಿಸಿದಲ್ಲಿ, ಒಬ್ಬ HIV/AIDS ರೋಗಿಯನ್ನು ಹೊಂದಿರುವ ಮನೆಯವರು ದುಪ್ಪಟ್ಟು ವೆಚ್ಚ ಮಾಡಬೇಕಾಗಿ ಬರುತ್ತದೆ ಎಂಬುದನ್ನು ಕೋಟ್ ಡಿ'ಐವೊರ್ನಲ್ಲಿ ನಡೆಸಿದ ಅಧ್ಯಯನ ತೋರಿಸಿದೆ.
HIV/AIDS ಸುತ್ತ ಅನೇಕ ತಪ್ಪು ತಿಳಿವಳಿಕೆಗಳು ಹುಟ್ಟಿಕೊಂಡಿವೆ. AIDS ರೋಗಿಯ ಭೇಟಿ ಮಾತ್ರಕ್ಕೇ AIDS ಸೋಂಕು, ಕನ್ಯೆಯ ಸಂಭೋಗದಿಂದ ಏಡ್ಸ್ನಿಂದ ಮುಕ್ತ ಮತ್ತು ಸಲಿಂಗಕಾಮಿ ಪುರುಷರು ಹಾಗೂ ಮಾದಕ ವ್ಯಸನಿಗಳಿಗೆ ಮಾತ್ರ HIV ಅಂಟಿಕೊಳ್ಳುತ್ತದೆ ಎಂಬ ನಂಬಿಕೆಗಳು ಈ ಪೈಕಿ ಮೂರು ಸಾಮಾನ್ಯ ತಪ್ಪು ತಿಳಿವಳಿಕೆಗಳಾಗಿವೆ. ಸಲಿಂಗಕಾಮಿಯೊಂದಿಗೆ ಗುದ ಸಂಭೋಗದಿಂದ AIDS ಸೋಂಕು ಮತ್ತು ಶಾಲೆಗಳಲ್ಲಿ ಸಲಿಂಗಕಾಮ ಮತ್ತು HIV ಬಗ್ಗೆ ಮುಕ್ತ ಚರ್ಚೆ ನಡೆಸಿದರೆ ಸಲಿಂಗಕಾಮ ಮತ್ತು AIDS ಪ್ರಮಾಣ ಹೆಚ್ಚಬಹುದು ಎಂಬ ಭಾವನೆಗಳು ಇನ್ನಿತರ ತಪ್ಪು ತಿಳಿವಳಿಕೆಗಳಾಗಿವೆ.[68]
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.