التهاب الكبد ب
مَرَضٌ بَشَرِيٌّ من ويكيبيديا، الموسوعة الحرة
التهاب الكبد ب هو مرض معد يسببه فيروس التهاب الكبد (بالإنجليزية: HBV)، ما يسبب التهابات حادة ومزمنة. هنالك الكثير من الناس الذين ليس لديهم أي أعراض خلال العدوى الأولية للمرض. البعض يظهر لديهم تطور سريع لأعراض المرض تشمل التقيؤ، الاصفرار، التعب، البول الداكن وآلام في البطن.[2] وغالبا ما تستمر هذه الأعراض بضعة أسابيع ونادرا ما تسبب العدوى الاولية الموت.[2][3] قد تستغرق اعراض بدء المرض من 30 إلى 180 يوم.[2] الأشخاص الذين يصابون بالمرض حين الولادة يكون لديهم احتمال 90% للإصابة بالمرض في حين أقل من 10 % من المصابين يظهر لديهم بعد سن الخامسة.[4] معظم الذين يعانون من مرض مزمن ليس لديهم أي أعراض ولكن مع مرور الوقت قد تظهر مضاعفات أكثر خطوره كتليف الكبد وسرطان الكبد.[5] و مثل هذه المضاعفات قد تؤدي إلى وفاة 15 إلى 25٪ من الذين يعانون من هذا المرض.[2]
| التهاب الكبد ب | |
|---|---|
 صورة مجهرية إلكترونية لالتهاب الكبد ب | |
| معلومات عامة | |
| الاختصاص | أمراض معدية، طب الجهاز الهضمي |
| من أنواع | مرض فيروسي، والتهاب كبدي فيروسي، ومرض |
| الأسباب | |
| الأسباب | فيروس التهاب الكبد ب |
| المظهر السريري | |
| الأعراض | القائمة ... |
| الإدارة | |
| أدوية | |
| تعديل مصدري - تعديل | |
ينتقل الفيروس عن طريق التعرض المباشر لدم المصاب أو سوائل الجسم، قد تنتقل العدوى في فترة قريبه من الولادة أو من ملامسة دم الآخرين خلال مرحلة الطفولة وهو من الأساليب الأكثر شيوعا لانتقال المرض خاصة في المناطق التي ينتشر فيها المرض بشكل واسع بينما المناطق التي ينتشر فيها المرض بشكل نادر، فان تعاطي المخدرات عن طريق الحقن الوريدي والجماع تعد الطرق الأكثر شيوعا للعدوى.[2] وتشمل عوامل الخطر الأخرى وجوها أخرى كالعمل في مجال الرعاية الصحية، عمليات نقل الدم، غسيل الكلى، والعيش مع شخص مصاب، والسفر إلى البلدان التي تكون فيها نسبة الإصابة بالمرض عالية.[2][4] كان للوشم والوخز بالإبر العامل الأكبر للإصابة بالمرض عام 1980 ومع ذلك، فقد أصبح هذا أقل شيوعا مع ظهور أساليب التعقيم.[6] لا يمكن لفيروس التهاب الكبد ب أن ينتشر من خلال مصافحة اليدين وتقاسم أواني الأكل، التقبيل، المعانقة، السعال، العطس، أو الرضاعة الطبيعية.[4] العدوى يمكن تشخيصها بعد 30 إلى 60 يوما من التعرض للمرض. ويتم التشخيص عادة عن طريق اختبار الدم لأجزاء من الفيروس والأجسام المضادة ضد الفيروس.[2] وهو واحد من خمسة فيروسات التهاب الكبد المعروفة: A، B، C، D وE.
تم الحد من العدوى باستخدام التطعيم منذ عام 1982،[2][7] ويوصى به من قبل منظمة الصحه العالمية باعتباره أول وسيلة تمنع انتقال المرض منذ لحظة الولادة، وفي بعض الاحيان قد يحتاج الشخص في فترة لاحقه من حياته إلى جرعتين أو ثلاثه تضمن التاثير الكامل للتطعيم ضد العدوى ويعمل هذا اللقاح حوالي 95٪ من الوقت.[2] ولهذا قدمت حوالي 180 بلد اللقاحات التطعيميه كجزء مهم من برامج وطنيه وذلك اعتبارا من عام 2006.[8] يوصى أيضا باختبار الدم لاحتمالية اصابة الشخص بالتهاب الكبد B قبل أن يتم نقل الدم، وأيضا فإن استخدام الواقي الذكري يمنع العدوى. خلال العدوى الأولية للمرض تعتمد آلية العلاج على الاعراض التي يعاني منها الشخص المصاب، في أولئك الذين يصابون بأمراض مزمنة، فإن الأدوية المضادة للفيروسات مثل تينوفوفير أو الانترفيرون قد تكون مفيدة وفي نفس الوقت فهي بهيظة الثمن، وأيضا فإن عملية زراعة الكبد تعتبر وسيله علاجيه أخيره لمرض تليف الكبد.[2]
أصيب حوالي ثلث سكان العالم بالتهاب الكبد الفروسي في مرحلة واحده من حياتهم، بما في ذلك 240,000,000-350٬000٬000 من الذين لديهم التهابات مزمنة.[2][9] وفي عام 2013 وقعت 129 مليون إصابة جديدة أخرى.[10] وجدير بالذكر أن أكثر من 750,000 شخص يموتون بسبب التهاب الكبد B كل سنة،[2] و حوالي 300,000 من بين هذه الوفيات كانت نتيجة لمضاعفات أخرى سببها التهاب الكبد الفيروسي كسرطان الكبد. يعتبر مرض التهاب الكبد الفيروسي من أكثر الامراض توطناً في شرق آسيا وجنوب صحراء افريقيا، حيث تتراوح نسب المصابين بالامراض المزمنه ما بين 5 و 10٪، بحيث يبلغ معدل الاصابه في أوروبا وأمريكا الشمالية أقل من 1٪.[2] وقد كان يعرف التهاب الكبد الفيروسي (B) باسم «التهاب الكبد المصلي»،[11] في الوقت الذي يؤدي فيه هذا المرض إلى موت الملايين من الناس حول العالم كل سنه فإن الأبحاث تتطلع إلى تطوير الأطعمة التي تحتوي على لقاحات أعدت خصيصاُ لالتهاب الكبدي الوبائي.[12] قد يصل تأثير المرض أيضا إلى قردة عليا ( بالانجليزيه : great apes) كذلك فيسبب لهم التهابات حادة.[13]

العلامات والأعراض
الملخص
السياق
ترتبط العدوى الحادة بفيروس التهاب الكبد الوبائي ب ارتباطاً وثيقاً بحدة الالتهاب الكبدي الفيروسي، وهو مرضٌ يبدأ باعتلال الصحة العامة، فقدان الشهيّة، الغثيان، التقيؤ، آلام في الجسم، حمى خفيفة، البول الداكن ثم يتقدم إلى حدوث اليرقان. وقد لوحظ أن حكة الجلد قد تعد مؤشراً كأحد الأعراض الممكنة لجميع أنواع التهاب الكبد الفيروسي. يستمر المرض لبضعة أسابيع ثم يتطور تدريجياً لدى أكثر الناس تضرراً. وهناك حالة نادرة تصيب قلّة من الناس فيعانون من أحد أشدّ أشكال الأمراض الكبدية وهو المعروف باسم الفشل الكبدي الحاد
( بالإنجليزية: Fulminant hepatic failure ) والذي قد يؤدي إلى الموت. وقد تكون العدوى خالية تماماً من الأعراض وقد لا يتم التعرّف عليها بواسطة المعلومات العامّة.[14]
قد تكون العدوى المزمنة بفيروس التهاب الكبد الوبائي ب خاليةً من الأعراض، أو مترافقةً مع التهابٍ مزمن في الكبد ( التهاب الكبد المزمن )، مما يؤدي إلى حدوث تشمّع في الكبد على مدى عدة سنوات. هذا النوع من العدوى يزيد من احتمالية الإصابة بسرطان الكبد ( بالإنجليزية: HCC: liver cancer ). في أوروبا، يرجع 50% من أسباب الإصابة بسرطان الكبد إلى الإصابة بالتهاب الكبد الوبائي -ب- و -ج-.[15][16] وقد تم تشجيع الحاملين لهذا المرض بالابتعاد عن استهلاك المشروبات الكحولية التي تؤدي إلى ارتفاع خطر الإصابة ببتليّف وسرطان الكبد. وقد تم التوصل إلى علاقة وثيقة بين فيروس التهاب الكبد الوبائي ب و التهاب كبيبات الكلى الغشائي ( بالإنجليزية: MGN: membranous glomerulonephritis ).[17]
تظهر علامات وأعراض غير متعلقة بالكبد لدى 1-5% من المصابين بفيروس التهاب الكبد الوبائي، وتشمل متلازمة تشابه داء المصل ( بالإنجليزية : serum sickness–like syndrome ) و التهاب الأوعية الدموية الحاد ( التهاب الشرايين العقدي )، التهاب كبيبات الكلى الغشائي والتهاب الجلد المعروف بمتلازمة جيانوتي-كروستي.[18][19] تحدث متلازمة تشابه داء المصل عادة قبل ظهور اليرقان عند الإصابة بالتهاب الكبد الوبائي -ب-، [20] ومن أهم أعراضها هي الحمى، الطفح الجلدي والتهاب الشرايين. وتهدأ الأعراض عادةً بعد ظهور اليرقان بأيام ولكن قد تستمر في بعض الحالات طوال فترة الإصابة بالتهاب الكبد الوبائي -ب-.[21] 30%-50% تقريباً من الأشخاص الذين يعانون من التهاب الأوعية الدموية الحاد ( التهاب الشرايين العقدي ) يحملون فيروس التهاب الكبد الوبائي -ب-.[22] أما بالنسبة لالتهاب كبيبات الكلى الغشائي فيعد شائعاً لدى البالغين ولكنه أكثر شيوعاً لدى الأطفال.[23][24]
الأسباب
الملخص
السياق
الانتقال
تنتج العدوى بفيروس التهاب الكبد الوبائي -ب- نتيجة التعرض للدم الملوث بهذا الفيروس أو سوئل الجسم التي تحتوي على الدم الملوث. ويعد هذا الفيروس 50-100 مرة أكثر عدوى من فيروس نقص المناعة البشرية.[25] وتشمل الأشكال الممكنة لانتقال الفيروس : الاتصال الجنسي،[26] نقل الدم أو نقل أحد مواد الدم،[27] إعادة استخدام الإبر والمحاقن الملوثة،[28] انتقال العدوى عمودياً من الأم إلى الطفل أثناء الولادة. في غياب التدخل الطبي، هناك احتمال 20% ان ينتقل الفيروس إلى الطفل أثناء الولادة إذا كانت الأم حاملة لمولدات الضد لهذا الفيروس ( أي مصابة به )، وتزداد الاحتمالية إلى 90% إذا كانت الأم في طور إنتاج مولدات الضد من نوع e ( مولد الضد الذي يتم إنتاجه من قِبَل الفيروس أثناء تضاعفه ). من المحتمل أن ينتقل الفيروس بين أفراد العائلة في الأسرة الواحدة، عن طريق القروح الجلدية أو المخاط أو اللعاب المحتوي على الفيروس.[29] على أي حال، هناك على الأقل ما نسبته 30% من الحالات المرضية المسجلة لدى البالغين، غير مرتبطة بعوامل خطورة.[30] لم تدل التجارب على مساهمة الرضاعة الطبيعية للطفل بعد تكوّن مناعة طبيعية بشكل صحيح في انتقال المرض من الأم إلى الطفل.[31] يمكن الكشف عن وجود الفيروس في غضون 30-60 يوم بعد العدوى ويمكن أن يستمر ويتطور إلى عدوى مزمنة. تكون فترة حضانة الفيروس بمعدل 75 يوم ويمكن ان تتراوح بين 30-180 يوماً.[32]
الفيروس
التركيب

يعد فيروس التهاب الكبد الوبائي عضواً في عائلة الفيروسات الكبدية.[33] يتكون الفيروس من غلاف خارجي من الدهون وقفيصة داخلية عشرينية الوجوه تتكون من البروتين. ويتراوح قطره من 30-42 نم. ويقع في داخل القفيصة، الحمض النووي ( DNA ) وانزيم بلمرة DNA الذي يتمتع بنشاط انزيم النسخ العكسي.[34] يحتوي الغلاف الخارجي على بروتينات ممتدة بداخله والتي تساعد على ارتباط الفيروس ودخوله إلى الخلية. ويطلق مصطلح جسيمات دان ( Dane particles ) على الفيروس ذي القطر 42 نم والذي يصيب الخلايا الكبدية.[35] بالإضافة إلى هذه الجسيمات، هناك أجسام خيطية وكروية تفتقر إلى النواز يمكن ملاحظتها في مصل الإنسان المصاب بالعدوى، هذه الجسيمات ليست مُعدية وتتكون من الدهون والبروتينات التي تشكل جزءاً من سطح الفيروس، وتسمى مولدات الضد السطحية ( HBsAg )، ويتم إنتاجها بكثرة أثناء دورة حياة الفيروس.[36]
الجينوم
يتكون جينوم هذا الفيروس من DNA دائري غير طبيعي وذلك بسبب أن هذا الحمض النووي ليس مزدوجاً بشكل كامل. يرتبط انزيم بلمرة DNA بنهاية السلسلة الطويلة من DNA. تتكون السلسلة الطويلة من 3020-3320 نيوكليوتيد في حين تتكون السلسلة القصيرة من 1700-2800 نيوكليوتيد.[37] سلسلة الـ DNA التي لا تشفر الـ mRNA تكون متممة له. وعند الإصابة بالمرض يدخل الحمض النووي إلى نواة الخلية المصابة. يتم تقديم الحمض النووي الغير مزدوج بشكل كامل، بحيث يكون جميعه مزدوج، وذلك عن طريق إكمال السلسلة المشفِّرة وإزالة جزيء بروتين من السلسلة غير المشفّرة وجزء من السلسلة المشفِّرة للـ RNA. وأخيراً، يتم إزالة القواعد غير المشفرة في نهاية السلسلة المتممة ثم تقوم السلسلتان بالالتفاف. هناك أربعة جينات يتم تشفيرهم من قبل الجينوم وهم C، X، P و S. يقوم الجين C بتشفير البروتينات اللازمة لتكوين الغلاف الداخلي ( القفيصة ) للفيروس، ويكون كودون البدء ليده في بداية السلسلة مسبوقاً بمنطقة لإنتاج بروتين المكوّن للطبقة التي تسبق القفيصة. يتم تكوين مولدات الضد من نوع e عن طريقة التحلل البروتيني للبروتين المكوّن لطبقة ما قبل القفيصة. في بعض السلاسل الفيروسية النادرة تحدث طفرة في البروتين المكوّن لطبقة ما قبل القفيصة، وعليه فلا تتواجد مولدات الضد من نوع e ( بالإنجليزية : HBeAg ).[38] أما الجين P فيقوم بتشفير انزيم بلمرة الـ DNA. وجين S يقوم بتشفير مولدات الضد السطحية ( بالإنجليزية : HBsAg ). الجين S يتكون من ثلاثة أقسام كل قسم مسبوق بكودون البدء AUG وعليه ينتج ثلاثة أحجام من متعدد الببتيدات.[39] أما بالنسبة للجين X فوظيفة البروتين الناتج عنه ليست واضحةً تماماً ولكنها مرتبطة بتطور مرض سرطان الكبد، وذلك لأنها تحفّزالجينات المسؤولة عن التحكم بنمو الخلية وتثبط الجزيئات المسؤولة عن تنظيم النمو.[40]
القدرة على إحداث المرض

دورة حياة فيروس الكبد الوبائي -ب- معقدة. هذا الفيروس هو أحد أنواع الفيروسات التي تقوم باستخدام عملية النسخ العكسي خلال التضاعف على الرغم من عدم امتلاكها للـ RNA. يدخل الفيروس إلى الخلية عن طريق الارتباط بنواقل تقع على سطح الكبد[41] والتي تقوم بإدخالها إلى داخل الخلية عن طريق الالتقام الخلوي. ولأن الفيروس يتضاعف باستخدام الـ RNA الذي يُصنع بمساعدة الخلية المصابة، فيجب نقل الـ DNA الخاص بالفيروس إلى داخل النواة بواسطة بروتينات الخلية والتي تدعى الشيبرونات ( بالإنجليزية : Chaperones ). وبعدها فإن الـ DNA المزدوج جزئياً، يتحول إلى حمض نووي مزدوج بشكل كلي باستخدام انزيم البلمرة الفيروسي ثم يتحول إلى DNA دائري متماسك بروابط تساهمية. ثم يُستخدم هذا الـ DNA كقالب من أجل نسخ أربعة من الـ mRNA الفيروسي باستخدام انزيم بلمرة الـ RNA الخاص بالخلية المصابة. يُستخدَم الـ mRNA الأكبر لتصنيع الجينوم الجديد للنسخ القادمة من الفيروس وتصنيع بروتينات الغلاف الفيروسي وانزيم بلمرة الـ DNA. هذه النسخ الأربعة تتعرض لعمليات إضافية لتكوين نسل من الفيروس الذي يخرج من الخلية أو يعود إلى النواة لإنتاج نسخ إضافية.[40][42] ثم ينتقل الـ mRNA الأكبر إلى السيتوبلازم حيث يتواجد البروتين P وهو انزيم بلمرة الـ DNA ليتم إعادة تصنيع الـ DNA باستخدام نشاطه في عملية النسخ العكسي.
الأنماط المصلية والأنماط الجينية
ينقسم الفيروس إلى أربعة أنواع من الأنماط المصلية وهي adr, adw, ayr, ayw، استناداً إلى الجزء السطحي لمولدات الضد المرتبطة على بروتينات الغلاف. وإلى ثمانية طرز جينية وهي A, B, C, D, E, F, G, H. تُستخدم الطرز الجينية من أجل تتبع التطور والانتقال في هذا الفيروس. الاختلاف في الطرز الجينية يؤثر على حدة المرض، احتمالية حدوث مضاعفات، الاستجابة للعلاج وربما التطعيم.[43] وهناك نوعان إضافيان وهما I و J ولكن لم يتم القبول بهما.[44]
تختلف الطرز الجينية عن بعضها البعض بنسبة 8% على الأقل في تسلسلها الجيني. وقد تم اكتشاف ستة منها عام 1988،[45] ولاحقاً تم اكتشاف النوعين الأخيرين ووصفهما.[46] معظم الطرز الجينية حالياً تم تقسيمها إلى مجموعات أدق وأصغر بصفات محددة ومميزة.[47]
الآليات
الملخص
السياق
يتدخل فيروس التهاب الكبد الوبائي -ب- بشكل أساسي في وظيفة الكبد وذلك عن طريق التضاعف داخل الخلايا الكبدية. ترتبط الفيروسات باستخدام النطاق preS الموجود في مولدات الضد السطحية للفيروس ثم يتم إدخالها بشكل تدريجي إلى داخل الخلية الكبدية عن طريق الالتقام. يتم ترجمة وتفسير المستقبلات الخاصة بـ preS بشكل أساسي في الخلية الكبدية، ولكن تم الكشف عن وجود الحمض النووي لهذا الفيروس والبروتين الخاص به خارج الخلايا الكبدية مما يعني أن هذه المستقبلات تتواجد أيضاً خارج الخلايا.
خلال العدوى بالفيروس، يقوم جهاز المناعة الخاص بالمصاب بتدمير الخلايا الكبدية وإزالة الفيروس. وعلى الرغم من أن الجهاز المناعي الطبيعي الفطري لا يلعب دوراً هاماً في هذه العمليات، إلا أن الجهاز المناعي المتخصص، وخاصة الخلايا التائية المتخصصة ( بالإنجليزية : T cells )، تساهم في معظم إصابة الكبد المتعلقة بفيروس الالتهاب الوبائي. تقوم الخلايا التائية بالتخلص من العدوى الفيروسية عن طريق قتل وتدمير الخلايا المتضررة وإنتاج السيتوكاينات المضادة للفيروسات، والتي تقوم بدورها بتطهير الخلايا الكبدية من الفيروس. على الرغم من أن تدمير الخلايا الكبدية قد بدأ بمساعدة الخلايا التائية، إلا أن الخلايا الالتهابية الغير متخصصة بمولد ضد معين ( خلايا الدم البيضاء ) قد تؤدي إلى تثبيط عملها وجعلها أسوأ، بالإضافة إلى ذلك فإن تراكم صفائح الدم في منطقة الإصابة يؤدي إلى تراكم الخلايا التائية في الكبد.
التشخيص
الملخص
السياق
تستخدم الاختبارات، أو ما يدعى بالمقايسات للكشف عن عدوى فيروس التهاب الكبد B وتشمل هذه الاختبارات المصل أو اختبارات الدم التي تكشف إما عن مولدات الضد/ المستضدات الفيروسية (البروتينات التي تنتجها الفيروس وهي الجزء الرئيسي الذي يسبب العدوى) أو الأجسام المضادة التي ينتجها المضيف أو جسم المصاب ويعتبر تفسير هذه المقايسات أمر معقد.[48]

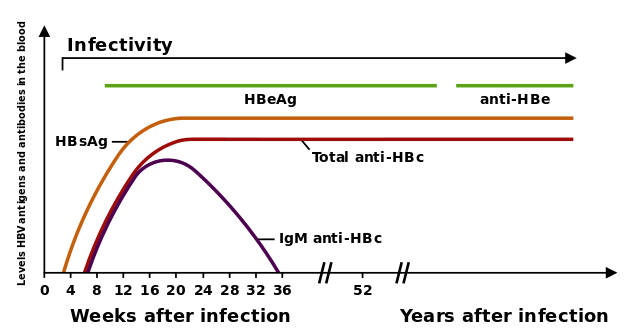
في معظم الأحيان يتم استخدام مولد الضد السطحي مثل (HBsAg) كأول اختبار لكشف الإصابة بالتهاب الكبد الفيروسي، إذ يعتبر المستضد الأساسي الذي ينتجه الفيروس ويسبب من خلاله العدوى، وبالتالي فإنه أول مايتم الكشف عنه في مرحلة العدوى، ومع ذلك فإن الكشف عن هذا الجسم في مرحلة العدوى الأوليه للمرض قد يكون صعباً لاسيما في الحالات التي لا يكون الجسم المضاد موجودا فيها أو أن الجسم قد تمكن من القضاء عليه بحيث لا يمكن ملاحظة وجوده . يحتوي الفيريون المعدي على «الجسيم الاساسي الداخلي» وهو ما يغلف المادة الوراثية الخاصة بالفيروس. وتتكون الجسيمات الأساسية لذوات الوجوه من 180 أو 240 نسخة من البروتين الأساسي، أو ما تسمى بمولدات الضد الخاصة بالفيروس (HBcAg) .[49]
بعد وقت قصير من ظهور مولد الضد (HBsAg)، تم اكتشاف مولد ضد آخر يرتبط بالتهاب الكبد الفيروسي(ب) ويسمى بـ (HBeAg) .ويرتبط وجود HBeAg في مصل المضيف مؤشرا قويا، إذ يدل على وصول الفيروس لمراحل يكون معدل التكاثر فيها أعلى بكثير من السابق بحيث تعزز العدوى بشكل كبير وملحوظ، ومع ذلك، قد لوحظ بأن هناك انوع من فيروس التهاب الكبد B لا تقوم بإنتاج مولدات ضد من نوع 'e' لذلك فان القاعدة المذكوره سابقا قد لاتكون صحيحة في جميع الاحوال.[50] خلال المسار الطبيعي للعدوى، قد يتمكن جسم المصاب من القضاء على مولد الضد (HBeAg) ، في ذات الوقت، فإن تركيز مولدات الضد سيرتفع بشكل ملحوظ وعادة ما يرتبط هذا التحول في تراكيز مولات الضد بانخفاض كبير في معدلات تكاثر الفيروس.
إذا كان المضيف أو جسم المصاب قد تمكنّ من مسح مولدات الضد الخاصة بالعدوى، فإنّ مولد الضد (HBsAg) يصل لمرحلة يصبح فيها غير قابلا للكشف، ويتبع ذلك ارتباط الأجسام المضادة (IgG)على سطح مولد الضد الخاص بالتهاب الكبد الفيروسي (B) والنواة الخاصة بمولد الضد (anti-HBs and anti HBc IgG).[33] وتسمى الفترة الزمنية بين إزالة مولد الضد (HBsAg ) وظهور الاجسام المضادة (anti-HBs) بفترة النافذة. وغالبا ما يكون الشخص السلبي لـ HBsAg وايجابي لـ (anti-HBs)، قد تمكن من القضاء عليها أو تم إعطاؤه لقاحات تطعيميه ضدها .
ويعتبر الأشخاص الذين ما يزالون إيجابيين لـ (HbsAg) لفترة لا تقل عن ستة أشهر بأنهم أشخاص حاملين للمرض وغير مصابين به وقد يعاني مثل هؤلاء الاشخاص من التهاب الكبد الفيروسي المزمن (B)،[51] و الذي من شأنه أن يتاثر بارتفاع مستويات ألانين المصل (ALT) والتهاب الكبد إذا كانوا في مرحلة يتخلص فيها جهاز المناعة من العدوى .الاشخاص الذين أصبح لديهم وضع سلبي ضد HBeA ، ولا سيما أولئك الذين اكتسبوا العدوى في مرحلة البلوغ، فإنّ تكاثر الفيروس لديهم لا يكون بهذا العدد الملحوظ وبالتالي فان هذا يشكل فرصه ضعيفه للاصابه بمضاعفات أو انتقال العدوى للاخرين على المدى الطويل.[52]
وقد وضعت اختبارات (PCR) للكشف عن كمية الحمض النووي HBV في الفيروس المسبب للعدوى، وهو ما يسمى الحمل الفيروسي في العينات السريريه، كتعبير عن كمية الفيروس في حجم معين من الجسم، وتستخدم هذه الاختبارات لتقييم حالة العدوى ووبالتالي تساهم بشكل كبير في مراقبة العلاج ومتابعته.[53]
الوقاية
الملخص
السياق
أوصت الولايات المتحدة منذ عام 1991م بضرورة اعطاء الرضع لقاح الوقاية من التهاب الكبد الفيروسي B .[54] أغلب هذه اللقاحات تعطى في ثلاثة جرعات على مدار أشهر. احتواء مصل دم الشخص الذي تلقى اللقاح على ما تركيزه 10مل-وحدة عالمية/مل أي (10mIU/ml) من الأجسام المضادة (anti-HBs) يعني ان التلقيح قد اعطى نتيجة ايجابية وأن جسم المتلقي أصبح لدييه مناعة ضد فيروس التهاب الكبد ب . لقاح الوقاية من التهاب الكبد الفيروسي ب قادر على توليد مناعة ذات فعالية عالية لدى الأطفال، و 95% من الأطفال الذين تلقوا هذا اللقاح لديهم في اجسامهم ما يكفي من الاجسام المضادة لحمايتهم من هذا الفيروس . لكن درجة الحماية التي يؤمنها هذا اللقاح ضد الفيروس تقل لدى الأشخاص الأكبر سنا لتصل إلى 90% لدى الأشخاص الذين تتراوح اعمارهم حول 40 عام، وما نسبته 75% للذين يبلغون من العمر 60 عاما فأكثر . الوقاية التي يمنحها اللقاح طويلة الأمد وتبقى المناعة ضد الفيروس لدى الشخص المطعم حتى إذا قل تركيز الأجسام المضادة (anti-HBs) عن ما تركيزه 10مل-وحدة عالمية/مل أي (10mIU/ml) . يعد التلقيح عند الولادة مهم جدا للرضع في حال كانت الأم مصابة بالتهاب الكبد الوبائي .[55] و يمكن لمزيج الجلوبيولين المناعي لالتهاب الكبد ب (بالإنجليزية :hepatitis B immune globulin) مع جرعات مستعجلة من لقاح التهاب الكبد الفيروسي ب منع انتقال الفيروس من الأم للجنين خلال فترة الولادة، ونجح ذلك في ما نسبته 86% إلى 99% من الحالات .[56]
من الضروري للأشخاص الذين يحتاجون في أي لحظة لنقل سوائل لهم مثل الدم أن يتلقوا اللقاح ضد فيروس التهاب الكبد الفيروسي ب، ان لم يفعلوا من قبل .[54] هناك تحاليل معينة لمعرفة إذا ما كان الشخص يمتلك المناعة الفعالة ضد فيروس التهاب الكبد الفيروسي ب، ويتم اعطاء جرعات اضافية في حال كان الشخص لا يملك الحصانة الفعالة اللازمة ضد هذا الفيروس.[54]
في حالات اللجوء إلى تقنيات التلقيح بالمساعدة ، ليس هناك ضرورة لغسل الحيوانات المنوية للذكر (بالإنجليزية :Sperms Washing) المصاب بالتهاب الكبد الفيروسي ب إذا كانت الزوجة قد تلقت التطعيم اللازم .[57] ليس هناك فرق في خطورة انتقال الفيروس من الأم المصابة للطفل الملقح صناعيا عن خطورة انتقاله من الأم للطفل في حالة الحمل الطبيعي .[57]
هناك تحاليل لازمة للاشخاص الذين لديهم احتمالية عالية للإصابة بفيروس التهاب الكبد الفيروسي ب كما ويوجد علاج فعال للاشخاص المصابين بالفيروس.[58] يجب إجراء هذه التحاليل بشكل خاص للأشخاص الذين لم يأخذوا اللقاح اللازم ضد الفيروس، أو إذا كان شخصا ضمن إحدى المجموعات التالية:
- المتماسين حميمياً مع أشخاص مصابين .
- الذين يعيشون في نفس المكان مع اشخاص مصابين.
- أطفال الأمهات المصابات.
- المرضى الموضوعين على التحال الدموي المزمن.
- العاملين في المجال التمريضي/ الطبي.
- أطباء الأسنان، وا الجراحين.
- اطباء التوليد والعاملين في أقسام الطوارئ والحوادث.
- العاملين في العناية المركزة أو في وحدات زراعة الكبد أو وحدات اللأو الوحدات الورمية.
- الكادر المخبري الذي يتعامل مع الدم.
- اشخاص من مناطق في العالم فيها ما يزيد عن 2% من الاشخاص مصابين بفيروس التهاب الكبد الفيروسي ب.
- الاشخاص الذين يتعاطون المخدرات عن طريق الحقن.[40]
'مدة التطعيم'
خلال 10 إلى 22 عام من متابعة الدراسات لم يكن هناك حالات اصابة بفيروس التهاب الكبد الفيروسي ب للاشخاس الذين تلقوا التلقيح اللازم والذين يتمتعون بجهاز مناعي طبيعي، لكن تم توثيق حالات قليلة تعرضت لاصابة مزمنة نادرة .[59]
العلاج
الملخص
السياق
عادة لا يتطلب التهاب الكبد الوبائي الحاد -ب- العلاج، وغالبا تزول العدوى عند البالغين تلقائيا من ذات أنفسهم،[60][61] و من الممكن أن يكون علاج الفيروسات المبكر موجود بنسبة ضئيلة جدا أقل من نسبة 1% لدى الناس الذين يأخذون عدوى قوية جدا ( التهاب الكبد الخاطف ) أو الذين يعانون من نقص المناعة. و من ناحية أخرى قد يكون العلاج من عدوى مزمنة أمرا ضروريا جدا للتقليل من مرض تشمع الكبد وسرطان الكبد أيضا. و عادة الأشخاص المصابين بالمرض بشكل مزمن يؤدي ذلك إلى استمرار ارتفاع انزيم ناقلة أمين الألانين في الدم وذلك علامة على تلف وتضرر الكبد، ومستويات HBV-DNA مرشحين أن يخضعوا للعلاج،[62] و يستغرق العلاج من ستة أشهر إلى سنة وذلك اعتمادا على العلاج وجينات الشخص.[63]
و على الرغم من عدم قدرة أي من الأدوية المتوفرة على إزالة العدوى، إلا أنها قادرة على أن توقف تضاعف الفيروس وبهذا تقلل من تلف الكبد .تماما كما حصل في سنة 2008 , تم ترخيص سبعة من الأدوية لمعالجة عدوى التهاب الكبد الوبائي -ب- في الولايات المتحدة . و هذا يتضمن الأدوية المضادة للفيروسات : لاميفودين ( بالإنجليزية : lamivudine ), أديفوفير( بالإنجليزية : adefovir ) , تينوفوفير( بالإنجليزية : tenofovir ) , تيلبيفيودين ( بالإنجليزية : telbivudine ), و انتيكافير ( بالإنجليزية : entecavir ) . هناك مؤثران للجهاز المناعي انترفيرون ألفا 2A , و انترفيرون مضاد للفيروسات ألفا 2A . لقد أوصت منظمة الصحة العالمية بمزيج من tenofovir and entecavir كعناصر خط أول إلى الأشخاص الذين يعانون من مرض تشمع الكبد.[64] حيث هم أولى بهذا النوع من العلاج.[64]
إن استخدام الانترفيرون، يتطلب حقن يوميا أو ثلاث مرات في الأسبوع، وقد حل محلها بلمرة غليكول البولي إيثيلين انترفيرون ( بالإنجليزية : PEGylated interferon) و التي عادة تحقن فقط لمرة واحدة في الأسبوع.[65] و مع ذلك، هناك تفاوت بين الأشخاص في الاستجابة فممكن ان يكون بعضهم أكثرعرضة للاستجابة من غيره، وممكن أن يكون ذلك بسبب الجينات و المادة الوراثية للفيروس المصيب أو وراثة الشخص نفسه .
يساعد العلاج على تقليل مضاعفة الفيروسات في الكبد مما يؤدي إلى خفض الحمل الفيروسي ( كمية جزيئات الفيروس التي تقاس في الدم )،[66] وأيضا الاستجابة للعلاج تختلف حسب الطرز الجينية للأشخاص.
علاج الانترفيرون ينتج الجسم المضاد من نوع e بمعدل 37% من عملية إنتاج الأجسام المضادة لدى الطراز الجيني A بينما 6% من الطراز B و يشبه الطراز الجيني B الطراز الجيني A من حيث معدل إنتاج الجسم المضاد e أما بالنسبة للطراز الجيني C فينتج الجسم المضاد e بنسبة 15% من نسبة إنتاج الأجسام المضادة .
فقدان إنتاج الجسم المضاد e المستمر بعد العلاج هو بنسبة 45% في الطراز الجينيA إضافة إلى الطراز B و لكنها بنسبة 25 - 30 % في الطرازين C , D.[67]
احتمال الشفاء بعد العلاج
الملخص
السياق
قد تكون عدوى فيروس التهاب الكبد (ب) إما خطيرة ( الحد الذاتي ) أو مزمنة (طويلة الأمد ) . الأشخاص الذين يعانون من عدوى الحد الذاتي تُزال عدواهم تلقائياً خلال أسابيع أو شهور. نسبة الشفاء من العدوى عند الأطفال أقل منها لدى البالغين .أكثر من 95٪ من الأشخاص الذين يصابون بالعدوى مثل البالغين أو الأطفال الأكبر سنا سينظمون شفاء تاما وتطوير مناعة وقائية لهذا الفيروس. ومع ذلك، تنخفض هذه النسبة إلى 30٪ بالنسبة للأطفال الأصغر سنا، و 5٪ فقط من الأطفال حديثي الولادة سـَتزول عدواهم المكتسبة من الأم عند الولادة.[68] هذه الفئة تحتوي على 40٪ من الوفيات الناجمة عن التليف الكبدي أو سرطان الكبد.[65] من المصابين الذين تتراوح أعمارهم بين 1-6 سنوات 70٪ يُشفى وتُزال العدوى عنهم.[69] التهاب الكبد (د) يمكن أن يحدث فقط مع مصاحبته لعدوى التهاب الكبد (ب)، لأن التهاب الكبد (د) يستخدم الانتجن (المستضد ) السطحي لالتهاب الكبد الوبائي (ب ) لتشكيل غلاف بروتيني للفيروس ( القفيصة ).[70] الإصابة بفيروس التهاب الكبد الوبائي (د) يزيد من خطر تليف الكبد وسرطان الكبد.[71] التهاب الشرايين العقدي هو أكثر شيوعا لدى الأشخاص المصابين بفيروس التهاب الكبد (ب).

التليف الكبدي
تتوفرعدد من الاختبارات المختلفة لتحديد درجة وحدة التليف الكبدي الراهن. ( بالإنجليزية : (Transient elastography (FibroScan) هو اختبار الاختيار، لكنه مكلف.[64] (بالإنجليزية: Aspartate aminotransferase to (platelet ratio index اختبار مؤشر نسبة الصفائح الدموية يمكن أن يستخدم عندما تكون التكلفة هي المشكلة.[64]
إعادة التنشيط لالتهاب الكبد الفيروسي
يستمر الحمض النووي(DNA) لفيروس التهاب الكبد (ب ) في الجسم بعد الإصابة، ولدى بعض الناس هذا المرض يتكرر.[72] وإن كان نادرا، تنشيطه يظهر معظم الأحيان بعد شرب الكحول أو تعاطي المخدرات،[73] أو في الأشخاص الذين يعانون من ضعف المناعة.[74] فيروس التهاب الكبد (ب ) يقوم بعدة دورات من التضاعف المتماثل وغير المتماثل . ما يقرب من 50٪ من الحاملات العلنية تجرب التنشيط الحاد. الذكور مع خط الأساس ALT من UL/L 200
هم ثلاث مرات أكثر عرضة لتطوير التنشيط من الناس الذين لديهم مستويات أقل . على الرغم من أنه يمكن أن يحدث التنشيط تلقائيا،[75] الا ان الناس الذين خضعوا للعلاج الكيميائي لديهم فرصة أعلى.[76] الأدوية المثبطة للمناعة تحبذ زيادة تضاعف فيروس التهاب الكبد (ب) في حين تمنع وظيفة خلايا تي ( بالإنجليزية : cytotoxic T cell ) السامة للخلايا في الكبد.[77] احتمالية التنشيط تختلف اعتمادا على البيانات الشخصية السيرولوجية ؛ مَن يتم كشف HBsAg في دمه يكون عنده الاحتمالية الكبرى للتنشيط، ولكن مَن يوجد معه الأجسام المضادة فقط للمستضد الأساسي هو أيضا عرضة للخطر.وجود أجسام مضادة على المستضد( الانتيجن ) السطحي، والذي يعتبر علامة من الحصانة، لا يمنع إعادة التنشيط.[76] العلاج بالأدوية الوقائية المضادة للفيروسات يمكن أن تمنع الإصابة بالأمراض الخطيرة المرتبطة بإعادة تنشيط مرض التهاب الكبدي الوبائي.[76]
علم الأوبئة
الملخص
السياق

في عام 2004، أصيب ما يقدر بنحو 350 مليون فرد في جميع أنحاء العالم. وتتراوح معدلات الانتشار وطنيا وإقليميا من أكثر من 10٪ في آسيا إلى أقل من 0.5٪ في الولايات المتحدة وشمال أوروبا. تشمل طرق العدوى الانتقال العمودي (مثل من خلال الولادة)، الحياة في وقت مبكر انتقال أفقي (لدغ، والآفات، والعادات الصحية)، والنقل الأفقي للكبار (الاتصال الجنسي، وتعاطي المخدرات عن طريق الحقن).[78] الوسيلة الرئيسية لنقل العدوى تعكس انتشارعدوى التهاب الكبد الوبائي المزمنة في منطقة معينة. في المناطق منخفضة الانتشار للعدوى مثل الولايات المتحدة القارية وأوروبا الغربية، تعاطي حقن المخدرات وممارسة الجنس دون وقاية هي الأساليب الأساسية، على الرغم من أن عوامل أخرى قد تكون مهمة أيضا.[79] في مناطق الانتشار المعتدل ، والتي تشمل أوروبا الشرقية وروسيا، واليابان، حيث يصاب 2-7٪ من السكان بإصابات مزمنة، وينتشر هذا المرض في الغالب بين الأطفال. في المناطق التي ينتشر فيها المرض بشكل كبير مثل الصين وجنوب شرق آسيا، النقل أثناء الولادة هو الأكثر شيوعا، على الرغم من أنه في مناطق أخرى من التوطن مثل أفريقيا، النقل خلال مرحلة الطفولة هو عامل مهم.[80] انتشار العدوى المزمنة لالتهاب الكبد الفيروسي في مناطق توطن عالية بالكثافة السكانية لا يقل عن 8٪ مع 10-15٪ انتشارها في أفريقيا / الشرق الأقصى.[81] اعتبارا من عام 2010، كان في الصين 120 مليون شخص مصاب، تليها الهند واندونيسيا مع 40 مليون و 12 مليون مصاب على التوالي. ووفقا لمنظمة الصحة العالمية (WHO)، ما يقدر بنحو 600,000 شخص يموتون كل عام بسبب العدوى. اما في الولايات المتحدة وقعت حوالي 19,000 حالة جديدة في عام 2011 بانخفاض نحو 90٪ من عام 1990.[54]
تاريخ المرض
الملخص
السياق
تم تسجيل أول حالة وباء بسبب فيروس التهاب الكبد الوبائي عام 1885 على يد لورمان.[82] وكان انتشار الجدري ( بالانجليزيه: smallpox) في بريمن ( Bremen ) عام 1883، وتم تطعيم 1289 موظف من موظفي حوض بناء السفن بلمف (بالانجليزيه :lymph) من أشخاص آخرين. وبعد عدة أسابيع، وما يقارب 8 أشهر، 191 من العمال الذين تم تطعيمهم أصيبوا باليرقان jaundice وشخصوا على أنهم يعانون من التهاب الكبد المصلي. وموظفين آخرون من الذين تم تلقيحهم بدفعات مختلفة من اللمف بقوا أصحاء. ورقة Lurman تعتبر الآن مثالاً كلاسيكياً على الدراسات الوبائية ( بالانجليزيه :epidemiological)، حيث أثبت أن اللمف الملوث كان مصدر الوباء. لاحقاً، تسجل تفشي حالات عديدة مشابهة تالية. في عام 1909، استخدم الحقن تحت الجلد (بالانجليزيه :hypodermic needles) بشكل أساسي، وأعيد استخدامه لإدارة ال (Salvarsan) لعلاج مرض الزهري (بالانجليزيه: syphilis). الفيروس لم يكتشف حتى عام 1966،عندما كان Baruch Blumberg يعمل في معهد الصحة الوطني (NIH)(National Institutes of Health). اكتشف المستضد الأسترالي/ العامل الأسترالي (Australia antigen) فيما بعد عرفت باسم التهاب الكبد الفيروسي B أو( HBsAg) في دم ناس أستراليين بدائيين.[83] على الرغم من أن الفيروس كان مشتبهاً به منذ الأبحاث التي نشرت بواسطة (Frederick MacCallum )عام 1947.[84] ديفيد داني وآخرين اكتشفوا الفيروس في عام 1970 عن طريق مجهر الكتروني (electron microscopy).[85] في بداية الثمانينات تم معرفة تسلسل الجينوم (Gemone) الخاص بالفيروس،[86] وبالتالي تم تجريب أول لقاحات تطعيميه ضده.[86]
المجتمع والثقافة
من المتعارف عليه أن المقدمين على الزواج يقومون بإجراء الفحص الطبي ، ومن ضمن الفحوصات الطبية المطلوب اجراؤها ، فحص التهاب الكبد الوبائي ، لمعرفة ما إذا كان أحد الزوجين حاملاً أو مصاباً بالمرض وبناء عليه يتم اتخاذ الإجراءات المناسبة .اليوم العالميلالتهاب الكبد الفيروسي هو 28 يوليو/ تموز يهدف إلى رفع مستوى الوعي العالمي عن مرض التهاب الكبد B و C وتشجيع الوقاية والتشخيص والعلاج، وقد تم اختياره من قبل تحالف التهاب الكبد في العالم منذ 2007 وفي مارس 2010 حاز على موافقة عالمية من منظمة الصحة العالمية.[87]
المراجع
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
