Loading AI tools
العظم هو عضو صلب يكوّن جزء من الهيكل العظمي. يدعم العظم ويحمي الأعضاء المختلفة للجسم، وينتج كريات الدم الحمراء وخلايا الدم البيضاء، ويخزن المعادن، ويوفر الدعم للجسم، ويمكن من الحركة. تأخذ العظام العديد من الأشكال والأحجام ولها تركيب داخلي وخارجي معقد. رغم أن العظام خفيفة، إلا أنها قوية وصلبة، وتؤدي العديد من الوظائف.
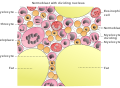
النسيج العظمي هو نسيج صلب، وهو نوع من أنواع النسيج الضام الكثيف. وله مادة خلوية تشبه قرص العسل من الداخل، تساعد على صلابة العظام. يتكون نسيج العظام من أنواع عديدة من الخلايا العظمية. تشترك الخلايا العظمية والخلايا بانية العظم في تكوين وتمعدن العظم، فيما تشارك ناقضة العظم في تشربه. بانيات العظم المعدلة تصبح الخلايا المبطنة التي تكون طبقة وقائية على سطح العظمة. تملك المادة الخلوية المتمعدنة لنسيح العظم مكون عضوي من الكولاجين بشكل رئيسي ومكون غير عضوي من معدن العظام يتكون من أملاح مختلفة. النسيج العظمي هو نسيج متمعدن من نوعين، عظم قشري وعظم اسفنجي. تشمل أنواع الأنسجة الأخرى الموجودة في العظم نخاع العظام، وبطانة العظم، والسمحاق، والأعصاب، والأوعية الدموية، والغضروف.
يوجد ما يزيد عن 270 عظمة في جسم الإنسان عند الولادة،[1] لكن العديد منها يلتحم معًا خلال النمو، تاركًا 206 عظمة منفصلة في الشخص البالغ،[2] وذلك دون احتساب العظام السمسمية الصغيرة العديدة. العظمة الأكبر في الجسم هي عظمة الفخذ، أما الأصغر فهي الركاب في الأذن الوسطى.

العظم ليس صلبا بشكل موحد، وإنما يحتوي على مادة خلوية متينة. تكون تلك المادة الخلوية حوالي 30% من العظمة، فيما تتكون الـ70% الباقية من الأملاح التي تعطيها القوة. تتكون المادة الخلوية من حوالي 90-95% من ألياف الكولاجين، فيما تكون المادة الأساسية النسبة الباقية.[3] النسيج الأولي للعظمة، النسيج العظمي، يكون صلد نسبيًا وخفيف الوزن. وتتكون مادته الخلوية في الأغلب من مادة مركبة تشتمل على فوسفات الكالسيوم غير العضوي في التركيب الكيميائي المسمى هيدروكسيل أباتيت الكالسيوم (هذا هو معدن العظام الذي يعطي العظام صلابتها) والكولاجين، وهو بروتين مرن يزيد من المقاومة للكسور.[4] يعرف كولاجين العظام باسم عظمين.[5] يتكون العظم عن طريق تصلب تلك المادة الخلوية حول الخلايا المحتجزة. حين تصبح تلك الخلايا محتجزة تتحول من بانيات العظم إلى خلايا عظمية.[بحاجة لمصدر]
العظم القشري

تتكون الطبقة الخارجية الصلبة للعظام من العظم القشري الذي يسمى كذلك عظم مدمج لكونه أكثر كثافة بكثير من العظم الاسفنجي. يشكل العظم القشري القشرة الخارجية الصلبة للعظم. يعطي العظم القشري العظمة مظهرها الأبيض، الصلب، الأملس، ويمثل 80% من الكتلة العظمية الكلية في هيكل الشخص البالغ. ويسهل من الوظائف الرئيسية للعظم: دعم الجسم بالكامل، وحماية الأعضاء، وتوفير رافعات للحركة، وتخزين وإطلاق المكونات الكيميائية، بالأخص الكالسيوم. يتكون العظم القشري من العديد من الأعمدة المجهرية، يسمى كل واحد منها عظمون. كل عمود هو عبارة عن طبقات عديدة من بانيات العظم والخلايا العظمية حول قناة مركزية تسمى قناة هافرس. قنوات فولكمان توصل الأعمدة ببعض بزاوية قائمة. تلك الأعمدة نشطة أيضيًا، وكلما يحدث تشرب للعظم وتكوينه من جديد تتغير طبيعة ومواقع تلك الخلايا خلال العظمون. يغطَّى العظم القشري بسمحاق على سطحه الخارجي، وبطانة العظم على سطحه الداخلي. بطانة العظام هي الحد الفاصل بين العظم القشري والعظم الاسفنجي.[6] الوحدة التشريحية والوظيفية الأولية للعظم القشري هي العظمون.
العظم الاسفنجي

العظم الإسفنجي، يسمى كذلك العظم التربيقي،[6] هو النسيج الداخلي للعظمة الهيكلية وهو عبارة عن شبكة خلوية مسامية مفتوحة. يمتلك العظم الإسفنجي نسبة مساحة السطح للحجم أكبر من تلك في العظم القشري نظرًا لأنه أقل كثافة. يجعله هذا أضعف وأكثر مرونة. كذلك تجعله مساحة السطح الأكبر مناسبًا للنشاطات الأيضية مثل تبادل أيونات الكالسيوم. يوجد العظم الإسفنجي تقليديًا في نهايات العظام الطويلة، وبالقرب من المفاصل، وفي داخل الفقرات. العظم الإسفنجي وعائي بشكل كبير ويحتوي عادة على نخاع عظام أحمر حيث يتم تكوين الدم، أي إنتاج خلايا الدم. الوحدة التشريحية والوظيفية الأولية للعظم الإسفنجي هي التربيق. تصطف الترابيق نحو توزيع الحمل الميكانيكي الذي يواجه العظام في العظام الطويلة مثل عظم الفخذ. فيما يخص العظام القصيرة، تم دراسة توزيع الترابيق في الفقرات.[7] تصنع تشكيلات رفيعة من بانيات العظم المغطاة ببطانة العظم شبكة غير منتظمة من المساحات،[6] تعرف باسم الترابيق. خلال هذه المساحات يوجد نخاع العظام والخلايا الجذعية المكونة للدم التي تكون الصفائح الدموية، وكريات الدم الحمراء، وخلايا الدم البيضاء.[6] النخاع التربيقي يتكون من شبكة العناصر المشابهة للعصيان ووالصفائح تجعل العضو أخف وتوفر مساحة للأوعية الدموية ونخاع العظام. يمثل العظم الإسفنجي 20% من الكتلة العظمية الكلية لكن مساحة سطحه تبلغ تقريبًا 10 أضعاف العظم القشري.[8]
الكلمات إسفنجي وتربيقي تشير للوحدات الصغيرة التي تشبه الشعرية (الترابيق) التي تكون النسيج. تم وصفها بشكل دقيق لأول مرة في نقوش كريزوستومو مارتينيز.[9]
نخاع العظام
نخاع العظام، يعرف كذلك باسم نقي العظم في نخاع العظام الأحمر، يمكن إيجاده بالكاد في أي عظمة تحتوي على عظم إسفنجي. في حديثي الولادة، تمتلئ كل تلك العظام بالنخاع الأحمر فقط أو النخاع المكون للدم، ولكن كلما زاد سن الطفل، تقل النسبة المكونة للدم من حيث الكمية فيما تزيد النسبة الشحمية/الصفراء من حيث الكمية. في البالغين، يوجد نخاع العظام الأحمر غالبا في نخاع العظام في عظمة الفخذ، والضلوع، والفقرات، وعظام الورك.[10]
النسيج العظمي

العظم هو نسيج نشط أيضيًا يتكون من أنواع متعددة من الخلايا. تشمل تلك الخلايا بانيات العظم، التي تشارك في صنع وتمعدن نسيج العظم، والخلايا العظمية، وناقضات العظم، التي تشارك في تشرب العظم. تُشتق الخلايا العظمية وبانيات العظم من خلايا السليفة العظمية، فيما تُشتق ناقضات العظم من نفس الخلايا التي تتمايز لتكوين بلاعم وخلايا وحيدة.[6] يوجد كذلك خلال نخاع العظام الخلايا الجذعية المكونة للدم. تنشئ تلك الخلايا خلايا أخرى تشمل خلايا الدم البيضاء، وكريات الدم الحمراء، والصفائح الدموية.[6]
بانية العظم

- بانيات العظم هي خلايا أحادية النواة مكونة للعظم. توجد على سطح طبقات العظمون وتصنع مزيج من البروتينات يعرف باسم النسيج العظماني، والذي يتمعدن ليصبح عظمًا.[6] طبقة النسيج العظماني هي منطقة ضيقة من مادة خلوية عضوية حديثة التكون، لم تتمعدن بعد، وتوجد على سطح العظمة. يتكون النسيج العظماني بشكل رئيسي من كولاجين النوع الأول. تصنع كذلك بانيات العظم هرمونات، مثل بروستاغلاندين، لتعمل على العظمة نفسها. تصنع بانيات العظم وتصلح العظم الجديد عن طريق البناء حول نفسها. أولًا، تضع بانية العظم ألياف الكولاجين. تُستخدم ألياف الكولاجين تلك كإطار لعمل بانيات العظم. ثم تقوم بانيات العظم بترسيب فوسفات الكالسيوم الذي يتم تصليبه بواسطة أيونات الهيدروكسيد والبيكربونات. يسمى العظم الجديد الذي أنشأته بانيات العظم نسيج عظماني.[11] بمجرد إنهاء بانية العظم عملها يتم احتجهازها داخل العظمة بمجرد تصلبها. حين تصبح بانية العظم محتجزة، تسمى خلية عظمية.[12] تبقى بانيات عظم أخرى على سطح العظم الجديد وتستخدم لحماية العظم، وتصبح تلك الخلايا الخلايا المبطنة.
الخلية العظمية
الخلايا العظمية هي غالبا بانيات عظم غير نشطة.[6] تنشأ الخلايا العظمية من بانيات العظم التي هاجرت للداخل وأصبحت محتجزة ومحاطة بالمادة الخلوية للعظام التي أنتجتها بنفسها.[6] المساحات التي تشغلها تعرف باسم الجوبات. تمتلك الخلايا العظمية العديد من الزوائد التي تمتد لملاقاة بانيات العظم والخلايا العظمية الأخرى بهدف التواصل. تظل الخلايا العظمية على اتصال بالخلايا الأخرى في العظم عن طريق المفاصل الفجوية.
ناقضة العظم
- ناقضات العظم هي خلايا كبيرة جدا متعددة النوى مسئولة عن انهيار العظام عن طريق عملية تشرب العظم. يتم بعد ذلك تكوين عظم جديد بواسطة بانيات العظم. يتم باستمرار تجدد العظم عن طريق التشرب والتصنيع.[6] ناقضات العظم هي خلايا كبيرة بها العديد من الأنوية وتتواجد على سطح العظم فيما يعرف باسم جوبات هاوشيب (أو حفر التشرب). تلم الجوبات تنتج عن تشرب العظم المحيط بها.[6] نظرًا لأن ناقضات العظم تُشتق من الخلايا الجذعية للخلايا الوحيدة، يتم تزويدها بآليات شبيهة بالبلعمة مشابهة للبلاعم التي تدور في الدم.[6] تنضج ناقضات العظم و/أو تهاجر لأسطح عظمية مختلفة. عند وصولها، يتم إفراز إنزيمات نشطة ضد الركيزة المعدنية.[بحاجة لمصدر] يلعب تشرب العظم بواسطة ناقضات العظم دورًا في استتباب الكالسيوم.[6]
النسيج البيني خارج الخلية
يتكون العظم من خلايا حية مغمورة في مادة خلوية عضوية متمعدنة. تتكون تلك المادة الخلوية من مكونات عضوية، كولاجين النوع الأول بشكل رئيسي، ومكونات غير عضوية، بشكل رئيسي هيدروكسيل أباتيت وأملاح أخرى من الكالسيوم والفوسفات. يتكون أكثر من 30% من الجزء غير الخلوي من العظم من المكونات العضوية، و70% من الأملاح.[13] تعطي ألياف الكولاجين العظم قوته المقاومة للشد، وتعطيه بلورات الهيدروكسيل أباتيت المتناثرة قوته المقاومة للانضغاط. تلك التأثيرات تآزرية.[13]
التركيب غير العضوي للعظم (معدن العظام) يتكون بشكل رئيسي من أملاح الكالسيوم والفوسفات، فيما يتمثل الملح الرئيسي في هيدروكسيل أباتيت Ca10(PO4)6(OH)2.[13] قد يكون التركيب الدقيق للمادة الخلوية عرضة للتغير عبر الوقت بسبب التغذية، والتمعدن الحيوي، حيث تتنوع نسبة الكالسيوم للفوسفات بين 1.30 لـ2، كما توجد معادن نادرة كذلك مثل الماغنسيوم، والصوديوم، والبوتاسيوم، والكربونات.[13]
- Steele, D. Gentry؛ Claud A. Bramblett (1988). The Anatomy and Biology of the Human Skeleton. Texas A&M University Press. ص. 4. ISBN:0-89096-300-2.
- Mammal anatomy : an illustrated guide. New York: Marshall Cavendish. 2010. ص. 129. ISBN:9780761478829.
- Hall، John (2011). Textbook of Medical Physiology (ط. 12th). Philadelphia: Elsevier. ص. 957–960. ISBN:978-08089-2400-5.
- Schmidt-Nielsen, Knut (1984). "Scaling: Why Is Animal Size So Important?". Cambridge: Cambridge University Press: 6. ISBN:0-521-31987-0.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - Gdyczynski، C.M.؛ Manbachi، A. (2014). "On estimating the directionality distribution in pedicle trabecular bone from micro-CT images". Journal of Physiological Measurements. ج. 35 ع. 12: 2415–2428. DOI:10.1088/0967-3334/35/12/2415.
{{استشهاد بدورية محكمة}}: الوسيط غير المعروف|displayauthors=تم تجاهله يقترح استخدام|إظهار المؤلفين=(مساعدة) - Hall، Susan J. (2007). Basic Biomechanics with OLC (ط. 5th ed., Revised.). McGraw-Hill Higher Education. ص. 88. ISBN:0-07-126041-2.
- Barnes-Svarney، Patricia L.؛ Svarney، Thomas E. (2016). The Handy Anatomy Answer Book : Includes Physiology. Visible Ink Press. ص. 90–91. ISBN:9781578595426.
- Washington. "The O' Cells." Bone Cells. University of Washington, n.d. Web. 03 Apr. 2013.
- Davis, Michael. "DrTummy.com | DrTummy.com." DrTummy.com | DrTummy.com. Dr. Tummy, n.d. Web. 03 Apr. 2013.
يشكل كولاجين النوع الأول 90-95% من المادة الخلوية العضوية، فيما يتمثل الباقي في سائل متجانس يسمى المادة الأساسية تتكون بروتيوغليكانات مثل حمض الهيالورونيك، وسلفات الكوندرويتين،[1] بالإضافة للبروتينات غير الكولاجينية مثل أوستيوكالسين، أو أوستيوبونتين، أو سيالوبروتين العظم. يتكون الكولاجين من خيوط من وحدات التكرار، والتي تعطي العظمة القوة المقاومة للشد، وترتب بشكل متقاطع يمنع الإجهاد السطحي. أما وظيفة المادة الأساسية فغير معروفة بالكامل.[1] يمكن التعرف على نوعين من العظام مجهريًا وفقًا لترتيب الكولاجين: محبوك وصفائحي
- العظم المحبوك، ( يعرف كذلك بالعظم الليفي) والذي يتميز بترتيب عشوائي لألياف الكولاجين وضعيف ميكانيكيًا.[2]
- العظم الصفائحي، والذي يملك ترتيب منظم متوازي للكولاجين في صفائح وقوي ميكانيكيًا.[2]

يتكون العظم المحبوك حين تنتج بانيات العظم نسيج عظماني سريعًا، وهو ما يحدث أوليًا في كل عظم الجنين، ولكن يستبدل لاحقًا بعظم صفائحي أكثر مرونة. في البالغين يتم تصنيعه بعد الكسور أو في مرض بادجيت. العظم المحبوك أضعف، وله عدد أصغر من ألياف الكولاجين الموزعة عشوائيًا، لكنه يتكون بسرعة، ويسمى محبوك بسبب مظهر المادة الخلوية الليفية. يستبدل بعد ذلك بالعظم الصفائحي، المنظم بشكل كبير في صفائح متحدة المركز مع نسبة أقل بكثير من الخلايا العظمية للنسيج المحيط. العظم الرقائقي، الذي يظهر لأول مرة في الجنين في الثلث الأخير من الحمل،[3] أقوى ويمتلئ بالعديد من ألياف الكولاجين الموازية لألياف أخرى في نفس الطبقة (تسمى تلك الأعمدة المتوازية عظمونات). في المقطع العرضي، تجري الألياف في اتجاهات متعاكسة في طبقات متبادلة، كما في الأبلكاش، ما يساعد العظم على مقاومة قوى اللي. بعد الكسر، يتكون العظم المحبوك أولًا ثم يستبدل تدريجيًا بالعظم الرقائقي في عملية تعرف بـ"التبديل العظمي". مقارنة بالعظم المحبوك، العظم الرقائقي يتكون بشكل أبطأ. يحد الترسيب المنظم لألياف الكولاجين من تكوين النسيج العظماني إلى 1-2 ميكرومتر في اليوم.
الترسيب
يتم تكوين النسيج البيني بين الخلايا في العظم بواسطة بانيات العظم، التي تفرز الكولاجين والمادة الأساسية. تصنع تلك الخلايا الكولاجين داخل الخلية، ثم تفرز ألياف الكولاجين. تتبلمر ألياف الكولاجين سريعًا لتكون خيوط من الكولاجين. في هذه المرحلة تكون غير متمعدنة بعد، وتسمى نسيج عظماني. حول تلك الخيوط يترسب الكالسيوم والفوسفات على سطح الخيوط، لتصبح بلورات من هيدروكسيل أباتيت خلال أيام لأسابيع.[1]
من أجل تمعدن العظمة، تفرز بانيات العظم حويصلات تحتوي إنزيم الفوسفاتاز القلوي. يقسم الإنزيم مجموعات الفوسفات ويعمل كبؤر لترسيب الكالسيوم والفوسفات. تنفجر الحويصلات بعد ذلك وتعمل كمركز للبلورات للنمو. بالأخص، يتكون معدن العظام من تركيبات كروية ورقائقية.[4][5]
الأنواع


يوجد 5 أنواع من العظام في جسم الإنسان: طويل، وقصير، ومسطح، وغير منتظم، وسمسمي.[6]
- تتميز العظام الطويلة بوجود جدل، وهو جسم العظمة الذي يكون أطول بكثير من عرضها، ومشاشة، وهي رأس دائرية في نهايتي الجدل. تتكون العظام الطويلة بشكل رئيسي من عظم قشري، مع كميات أقل من النخاع، تتواجد في جوف النقي، ومناطق من العظم الإسفنجي في نهايات العظمة.[7] أغلب عظام الأطراف، بما في ذلك عظام أصابع اليد والقدم، هي عظام طويلة. الاستثناءات هي عظام الرسغ الثمانية في رسغ اليد، وعظام الرصغ السبعة في رصغ القدم والعظمة السمسمية في رأس الركبة. العظام الطويلة التي تمتلك جدل أو نهايات مختلفة الشكل مثل الترقوة تسمى عظام طويلة معدلة.
- العظام القصيرة هي عظام مكعبة الشكل تفريبا، ولها طبقة رفيعة من العظم القشري تحيط بالقلب الإسفنجي للعظمة. عظام الرسغ والرصغ هي عظام قصيرة.
- العظام المسطحة هي عظام رفيعة، ومنحنية بشكل عام، وبها طبقتان متوازيتان من العظم القشري تحيطان بطبقة من العظم الإسفنجي. أغلب عظام الجمجمة هي عظام مسطحة، وكذلك عظم القص.[8]
- العظام السمسمية هي عظام مضمنة في الأوتار. نظرا لأنها تعمل للإمساك بالوتر بعيدًا عن المفصل، تزيد زاوية الوتر وبالتالي تزيد فعالية العضلة. أمثلة على العظام السمسمية هي الرضفة والعظم الحمصي.[9]
- العظام غير المنتظمة لا تندرج في أي من الفئات السابقة. تتكون من طبقات رفيعة من العظم القشري تحيط بالعظم الإسفنجي في الداخل. كما يتضح من اسمها فهي غير منتظمة ومعقدة من حيث الشكل. غالبا ما يكون ذلك الشكل غير المنتظم بسبب مراكز التعظم العديدة بهم أو بسبب الجيوب العظمية. عظام العمود الفقري، والورك، وبعض عظام الجمجمة هي عظام غير منتظمة. تشمل الأمثلة كذلك العظم الغربالي والعظم الوتدي.[10]


تكوين العظام يسمى التعظم. خلال تطور الجنين يحدث التعظم عن طريق عمليتين: التعظم الغشائي والتعظم داخل الغضروف. التعظم الغشائي يشمل تكوين عظم جديد من النسيج الضام بينا يشمل التعظم داخل الغضروف تكويم عظم من الغضروف.Intramembranous ossification involves the formation of bone from connective tissue whereas endochondral ossification involves the formation of bone from cartilage.
Intramembranous ossification mainly occurs during formation of the flat bones of the skull but also the mandible, maxilla, and clavicles; the bone is formed from connective tissue such as mesenchyme tissue rather than from cartilage. The process includes: the development of the ossification center, calcification, trabeculae formation and the development of the periosteum.[بحاجة لمصدر]
Endochondral ossification occurs in long bones and most other bones in the body; it involves the development of bone from cartilage. This process includes the development of a cartilage model, its growth and development, development of the primary and secondary ossification centers, and the formation of articular cartilage and the epiphyseal plates.[بحاجة لمصدر]
Endochondral ossification begins with points in the cartilage called "primary ossification centers." They mostly appear during fetal development, though a few short bones begin their primary ossification after birth. They are responsible for the formation of the diaphyses of long bones, short bones and certain parts of irregular bones. Secondary ossification occurs after birth, and forms the epiphyses of long bones and the extremities of irregular and flat bones. The diaphysis and both epiphyses of a long bone are separated by a growing zone of cartilage (the epiphyseal plate). At skeletal maturity (18 to 25 years of age), all of the cartilage is replaced by bone, fusing the diaphysis and both epiphyses together (epiphyseal closure).[بحاجة لمصدر] In the upper limbs, only the diaphyses of the long bones and scapula are ossified. The epiphyses, carpal bones, coracoid process, medial border of the scapula, and acromion are still cartilaginous.[11]
Synthetic
أيضية
- تخزين المعادن - تعمل العظام كمخازن للمعادن المهمة للجسم، وبالأخص الكالسيوم والفسفور[12][بحاجة لمصدر][13]
وفقًا للفصيلة، والسن، ونوع العظم، تمثل خلايا العظم حوالي 15% من العظم.تخزين عامل النمو - المادة الخلوية المتمعدنة للعظم تخزن عوامل نمو هامة مثل عامل النمو شبيه الانسولين، وعامل النمو المحول وغيرهما.
- تخزين الدهون - يعمل النسيج الشحمي للنخاع كمخزن للأحماض الدهنية.[14]
- التوازن الحمضي القاعدي - يعادل العظم الدم ضد التغيرات الزائدة في الأس الهيدروجيني عن طريق امتصاص أو إخراج الأملاح القلوية
- إزالة السموم - تستطيع أنسجة العظم تخزين المفلزات الثقيلة وغيرها من العناصر الغريبة، بحيث تزيلهم من الدم وتقلل من تأثيرهم على الأنسجة الأخرى. تم تطلقهم بعد ذلك تدريجيًا من أجل الإخراج.
- عضو في جهاز الغدد الصماء - يتحكم العظم في أيض الفوسفات عن طريق إطلاق مادة تعمل على الكلى لتقليل إعادة امتصاص الفوسفات. كذلك تطلق خلايا العظم هرمون يسمى أوستيوكالسين، يساهم في تنظيم سكر الدم والنسيج الدهني. يزيد أوستيوكالسين من إفراز وحساسية الإنسولين، بالإضافة لزيادة عدد الخلايا المفرزة للإنسولين وتقليل مخازن الدهون.[15]
- توازن الكالسيوم - عملية تشرب العظم بواسطة ناقضات العظم تطلق الكالسيوم المخزن إلى جهاز الدوران وهي عملية مهمة في تنظيم توازن الكالسيوم. بينما يثبت تكوين العظام الكالسيوم الموجود في الدورة الدموية في شكله المعدني، ما يزيله من تيار الدم، يقوم تشرب العظم بعمل العكس ما يزيد مستوى الكالسيوم في الدم.
Remodeling
Bone is constantly being created and replaced in a process known as remodeling. This ongoing turnover of bone is a process of resorption followed by replacement of bone with little change in shape. This is accomplished through osteoblasts and osteoclasts. Cells are stimulated by a variety of signals, and together referred to as a remodeling unit. Approximately 10% of the skeletal mass of an adult is remodelled each year.[16] The purpose of remodeling is to regulate calcium homeostasis, repair microdamaged bones from everyday stress, and to shape the skeleton during growth.[بحاجة لمصدر] Repeated stress, such as weight-bearing exercise or bone healing, results in the bone thickening at the points of maximum stress (Wolff's law). It has been hypothesized that this is a result of bone's piezoelectric properties, which cause bone to generate small electrical potentials under stress.[17]
The action of osteoblasts and osteoclasts are controlled by a number of chemical enzymes that either promote or inhibit the activity of the bone remodeling cells, controlling the rate at which bone is made, destroyed, or changed in shape. The cells also use paracrine signalling to control the activity of each other.[بحاجة لمصدر] For example, the rate at which osteoclasts resorb bone is inhibited by calcitonin and osteoprotegerin. Calcitonin is produced by parafollicular cells in the thyroid gland, and can bind to receptors on osteoclasts to directly inhibit osteoclast activity. Osteoprotegerin is secreted by osteoblasts and is able to bind RANK-L, inhibiting osteoclast stimulation.
Osteoblasts can also be stimulated to increase bone mass through increased secretion of osteoid and by inhibiting the ability of osteoclasts to break down osseous tissue.[بحاجة لمصدر] Increased secretion of osteoid is stimulated by the secretion of growth hormone by the pituitary, thyroid hormone and the sex hormones (estrogens and androgens). These hormones also promote increased secretion of osteoprotegerin.[18] Osteoblasts can also be induced to secrete a number of cytokines that promote reabsorbtion of bone by stimulating osteoclast activity and differentiation from progenitor cells. Vitamin D, parathyroid hormone and stimulation from osteocytes induce osteoblasts to increase secretion of RANK-ligand and interleukin 6, which cytokines then stimulate increased reabsorption of bone by osteoclasts. These same compounds also increase secretion of macrophage colony-stimulating factor by osteoblasts, which promotes the differentiation of progenitor cells into osteoclasts, and decrease secretion of osteoprotegerin.[بحاجة لمصدر]
Bone volume
Bone volume is determined by the rates of bone formation and bone resorption. Recent research has suggested that certain growth factors may work to locally alter bone formation by increasing osteoblast activity. Numerous bone-derived growth factors have been isolated and classified via bone cultures. These factors include insulin-like growth factors I and II, transforming growth factor-beta, fibroblast growth factor, platelet-derived growth factor, and bone morphogenetic proteins.[19] Evidence suggests that bone cells produce growth factors for extracellular storage in the bone matrix. The release of these growth factors from the bone matrix could cause the proliferation of osteoblast precursors. Essentially, bone growth factors may act as potential determinants of local bone formation. Research has suggested that cancellous bone volume in postemenopausal osteoporosis may be determined by the relationship between the total bone forming surface and the percent of surface resorption.[20]
- Artificial bone
- Bone health
- Distraction osteogenesis
- National Bone Health Campaign
- Skeletal system
- Currey, John D. (2002). "The Structure of Bone Tissue", pp. 12–14 in Bones: Structure and Mechanics. Princeton University Press. Princeton, NJ. (ردمك 9781400849505)
- Salentijn, L. Biology of Mineralized Tissues: Cartilage and Bone, Columbia University College of Dental Medicine post-graduate dental lecture series, 2007
- Bertazzo, S.؛ Bertran, C. A. (2006). "Morphological and dimensional characteristics of bone mineral crystals". Bioceramics. 309–311 ع. Pt. 1, 2: 3–10. DOI:10.4028/scientific.net/KEM.309-311.3.
- Bertazzo، S.؛ Bertran، C.A.؛ Camilli، J.A. (2006). "Morphological Characterization of Femur and Parietal Bone Mineral of Rats at Different Ages". Key Engineering Materials. 309–311: 11–14. DOI:10.4028/scientific.net/KEM.309-311.11.
- Bertazzo، S.؛ Bertran، C.A.؛ Camilli، J.A. (2006). "Types of bone". mananatomy.com. mananatomy.com. 309–311: 11–14. DOI:10.4028/scientific.net/KEM.309-311.11. اطلع عليه بتاريخ 2016-02-06.
- "DoITPoMS - TLP Library Structure of bone and implant materials - Structure and composition of bone". www.doitpoms.ac.uk. mananatomy.com. اطلع عليه بتاريخ 2016-02-06.
- "Normal Bone Anatomy and Physiology". www.doitpoms.ac.uk. 2008. DOI:10.2215/CJN.04151206.
- Bart Clarke (2010)، "Occurrence and distribution of sesamoid bones in squamates: a comparative approach"، Acta Zoologica، ج. 91 ع. 3: 295–305، DOI:10.1111/j.1463-6395.2009.00408.x
- Pratt، Rebecca. "Bone as an Organ". AnatomyOne. Amirsys, Inc. اطلع عليه بتاريخ 2012-09-28.
- Agur، Anne (2009). Grant's Atlas of Anatomy. Lippincott, Williams, and Wilkins. ص. 598. ISBN:978-0-7817-7055-2.
- Doyle, Máire E.; Jan de Beur, Suzanne M.; McGrath, Cody; Wu, Xin; Sen, Buer; Uzer, Gunes; Xie, Zhihui; Zong, Xiaopeng; Styner, Martin A (2017-05-01). "The Skeleton: Endocrine Regulator of Phosphate Homeostasis". Current Osteoporosis Reports (بالإنجليزية). 6: 134–141. DOI:10.1007/s11914-008-0024-6. ISSN:1523-4681 – via Google Scholar.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|year=/|date=mismatch (help)تحقق من التاريخ في:|year= / |date= mismatch(مساعدة) - Manolagas، SC (أبريل 2000). "Birth and death of bone cells: basic regulatory mechanisms and implications for the pathogenesis and treatment of osteoporosis". Endocrine Reviews. ج. 21 ع. 2: 115–37. DOI:10.1210/edrv.21.2.0395. PMID:10782361.
- Boulpaep, Emile L.، Russell T. Woodburne ..., consulting؛ Boron, Walter F. (1999). Anatomy, physiology, and metabolic disorders (ط. 5. print.). Novartis Pharmaceutical Corp. ص. 187–189. ISBN:0-914168-88-6.
{{استشهاد بكتاب}}: تحقق من التاريخ في:|year=لا يطابق|date=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link)تحقق من التاريخ في:|year= / |date= mismatch(مساعدة) - Boulpaep, Emile L.؛ Boron, Walter F. (2005). Medical physiology: a cellular and molecular approach. Saunders. ص. 1089–1091. ISBN:1-4160-2328-3.
- Mohan, S.؛ Baylink, D. J. (1991). "Bone growth factors". Clinical Orthopaedics and Related Research ع. 263: 30–48. DOI:10.1097/00003086-199102000-00004. PMID:1993386.
- Nordin، BE؛ Aaron, J؛ Speed, R؛ Crilly, RG (8 أغسطس 1981). "Bone formation and resorption as the determinants of trabecular bone volume in postmenopausal osteoporosis". Lancet. ج. 2 ع. 8241: 277–9. DOI:10.1016/S0140-6736(81)90526-2. PMID:6114324.
- Katja Hoehn؛ Marieb, Elaine Nicpon (2007). Human Anatomy & Physiology (7th Edition). Benjamin Cummings. ISBN 0-8053-5909-5.Katja Hoehn؛ Marieb, Elaine Nicpon (2007). Human Anatomy & Physiology (7th Edition). Benjamin Cummings. ISBN:0-8053-5909-5.
- Bryan H. Derrickson؛ Tortora, Gerard J. (2005). Principles of anatomy and physiology. Wiley. ISBN 0-471-68934-3.Bryan H. Derrickson؛ Tortora, Gerard J. (2005). Principles of anatomy and physiology. Wiley. ISBN:0-471-68934-3.
- Britton، the editors Nicki R. Colledge, Brian R. Walker, Stuart H. Ralston ; illustrated by Robert (2010). Davidson's principles and practice of medicine. (الطبعة 21st). Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7.Britton، the editors Nicki R. Colledge, Brian R. Walker, Stuart H. Ralston ; illustrated by Robert (2010). Davidson's principles and practice of medicine (ط. 21st). Churchill Livingstone/Elsevier. ISBN:978-0-7020-3085-7.
{{استشهاد بكتاب}}:|first=باسم عام (مساعدة)صيانة الاستشهاد: ref duplicates default (link) صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - Deakin، Barbara Young؛ وآخرون. (2006). Wheater's functional histology : a text and colour atlas (الطبعة 5th). Churchill Livingstone/Elsevier. ISBN 978-0-443-068-508.Deakin، Barbara Young؛ وآخرون (2006). Wheater's functional histology : a text and colour atlas (ط. 5th). Churchill Livingstone/Elsevier. ISBN:978-0-443-068-508.
{{استشهاد بكتاب}}: صيانة الاستشهاد: ref duplicates default (link) – drawings by Philip J. - Hall، Arthur C.؛ Guyton، John E. (2005). Textbook of medical physiology (الطبعة 11th). W.B. Saunders. ISBN 978-0-7216-0240-0.Hall، Arthur C.؛ Guyton، John E. (2005). Textbook of medical physiology (ط. 11th). W.B. Saunders. ISBN:978-0-7216-0240-0.
- Anthony، S. Fauci؛ Harrison، T.R.؛ وآخرون. (2008). Harrison's principles of internal medicine (الطبعة 17th). McGraw-Hill Medical. ISBN 978-0-07-147692-8.Anthony، S. Fauci؛ Harrison، T.R.؛ وآخرون (2008). Harrison's principles of internal medicine (ط. 17th). McGraw-Hill Medical. ISBN:978-0-07-147692-8. – Anthony edits the current version; Harrison edited previous versions.
- Educational resource materials (including animations) by the American Society for Bone and Mineral Research
- Review (including references) of piezoelectricity and bone remodelling
- A good basic overview of bone biology from the Science Creative Quarterly
- Usha Kini؛ B. N. Nandeesh. "Ch 2: Physiology of Bone Formation, Remodeling, and Metabolism". In Gopinath Gnanasegaran؛ Hans van der Wall. Radionuclide and hybrid bone imaging (PDF). Springer. صفحات 29–57. ISBN 978-3-642-02399-6.Usha Kini؛ B. N. Nandeesh. "Ch 2: Physiology of Bone Formation, Remodeling, and Metabolism". في Gopinath Gnanasegaran؛ Hans van der Wall (المحررون). Radionuclide and hybrid bone imaging (PDF). Springer. ص. 29–57. ISBN:978-3-642-02399-6.
{{استشهاد بكتاب}}: الوسيط|editor1=مفقود (مساعدة)الوسيط|last1=مفقود في Editors list (مساعدة) - Bone histology photomicrographs
[[تصنيف:عظام]] [[تصنيف:نسيج ضام]] [[تصنيف:جهاز هيكلي]]
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.