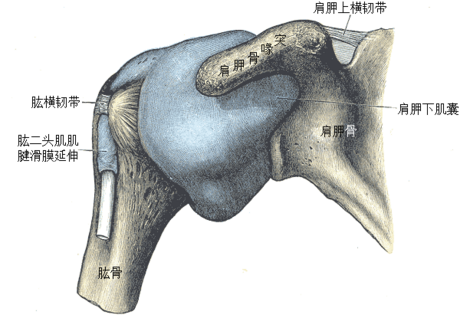
沾黏性肩關節囊炎(adhesive capsulitis of the shoulder)又名肩關節周圍炎[1](scapulohumeral periarthritis[2]),簡稱肩周炎,是肩關節周圍肌肉、韌帶、肌腱、滑囊、關節囊等軟組織損傷、退變而引起的關節囊和關節周圍軟組織的慢性非特異性炎症。由於肩盂肱關節部位發生粘連性滑囊炎,而造成肩關節疼痛、粘連、僵硬,以及肩關節各個方向主動和被動活動均受限。
此條目需要精通或熟悉相關主題的編者參與及協助編輯。 (2018年12月30日) |
肩周炎有許多俗稱,如:凍結肩、冰凍肩(frozen shoulder)、五十肩(因好發在四十至六十五歲之間[3])。此病症會造成肩膀疼痛及失能,且因肩關節囊及肩關節周圍的結締組織發炎僵硬,使得活動範圍受限,並且造成慢性疼痛。疼痛多半會持續,在晚上或是天冷時會變嚴重。特定的運動或是碰撞會造成劇痛及肌肉痙攣。此疾病的原因還不明確,有可能是因為肩部受傷或外傷所造成,也有可能和自體免疫有關。
此疾病的風險因子有強直性癲癇發作、糖尿病、中風、意外、肺病、結締組織疾病、甲狀腺疾病及心血管疾病。治療過程可能會疼痛而且費力,其中包括物理治療、職能治療、按摩治療、肩關節囊擴張術或是手術。醫師也可能在有麻醉的情形下對病患進行調整,調整方式是打開關節中的沾黏及肉芽組織,恢復一定程度的運動能力。另類治療方式包括有Trigenics OAT程序、ART法及OTZ法。而其效果依照沾黏性肩關節囊炎的種類及嚴重程度而不同。疼痛及發炎可以用鎮痛藥及非甾體抗炎藥來控制。
有沾黏性肩關節囊炎的人會有劇痛,而且因為長期疼痛,而且躺著不動時疼痛會加劇,並且活動及姿勢會受限制,會有睡眠剝奪的情形。此症狀會造成抑鬱、頭頸部問題,以及因為長期沒有深度睡眠而造成的體重減少。有沾黏性肩關節囊炎的人也無法長時間專注、工作或是進行日常的活動。此症狀有自我侷限性,若沒有手術治療,一般會隨時間漸漸緩解。大部份的人在一段時間之後,肩部活動可以恢復到原來的90%。
症狀及體徵
肩膀的活動會嚴重受限,其主動及被動活動範圍都會漸漸減少[4]。此情形有時是因為受傷造成的,因為疼痛因此會減少活動,不過也常會在沒有誘發因素情形下自發性出現(特發性沾黏性肩關節囊炎)。若有風濕疾病以及近期肩部接受手術,也可能會出現類似沾黏性肩關節囊炎的疼痛及活動受限症狀。間斷活動可能會使患部發炎。
肩關節中的滑液可以潤滑肩關節中肱骨和肩胛骨之間的間隔,而有沾黏性肩關節囊炎症狀的肩關節中缺乏滑液。肩囊因為內部的瘢痕組織(粘連)會變厚,膨脹和收緊。因此,肱骨關節的空間變小,肩膀活動會變僵硬而且會疼痛。沾黏性肩關節囊炎會有肩囊和肱骨頭之間空間的侷限現象,若症狀較不嚴重、只是肩膀僵硬疼痛,比較不會是沾黏性肩關節囊炎[5]。
診斷
沾黏性肩關節囊炎的徵象之一是關節變緊而且僵硬,因此連舉起手臂之類的簡單活動都無法進行。肩部的外旋活動受到限制的情形最嚴重。
病患的僵硬及疼痛的情形在晚上會惡化。因為沾黏性肩關節囊炎造成的疼痛多半是鈍痛或是持續性疼痛。若是試圖運動或是肩膀受到碰撞,其症狀會惡化。物理治療師、整骨師或是整脊師、醫師、醫師助理或執業護士若發現病人經過理學檢查後,其肩部活動有受限的情形,可能會懷疑是沾黏性肩關節囊炎的症狀。若肩部自主活動的活動範圍和其因外力活動的活動範圍幾乎一樣,可以診斷有此症狀。關節造影或是核磁共振成像可以確認診斷,不過在實務上很少需要用到這二種檢查。
一般會將沾黏性肩關節囊炎描述為三個階段[6]:
在無造影的MRI上就可以看到沾黏性肩關節囊炎的影像特徵,不過MR關節造影和侵入性關節鏡檢查在診斷上的效果更準確。[9]超音波以及MRI可以評估喙肱韌帶的情形,若其寬度超過3mm,可能是有沾黏性肩關節囊炎,其靈敏度60%,特異度95%。此病症也可能和肩袖間隙(在旋轉袖內側,關節中的空間,在棘上肌和肩胛下肌之間,中間一般會有脂肪)的水腫或流體有關。患有沾黏性肩關節囊炎的肩部,在腋窩囊和肩袖間隙會有纖維化和變厚的特徵,T1 sequences上會有暗訊號,T2 sequences則是水腫以及發炎。[10]沾黏性肩關節囊炎的超音波會發現在肩袖間隙二頭肌腱的長頭附近有低回聲材料,表示有纖維化的症狀。在疼痛期時,若是用多普勒超聲有低回聲的情形,表示有血管增多的情形。[11]
預防
要預防沾黏性肩關節囊炎,常見的建議是讓肩關節充份活動。若有沾黏性肩關節囊炎,肩膀會疼痛。因為疼痛會讓人減少活動,除非繼續讓關節有各種方向的運動(外展、內收、屈曲、轉動及伸直),不然沾黏會繼續擴展,讓活動進一步的受限。物理治療及職能治療都對後續的活動有幫助。
不過2004年有研究指出,相較於被動伸展,「有監督下的忽視」對於沾黏性肩關節囊炎的復原率較高[12]。
治療
在發病期間,治療的重點在於慢慢恢復肩膀的活動度及減輕疼痛,方式包括藥物、物理治療及手術。治療過程會持續幾個月,有關哪一種治療方式較好,目前還沒有強烈的證據可以佐證[13]。
常使用的藥物包括有非甾體抗炎藥,有些情形下會使用皮質類固醇,可能是局部注射或是全身性的使用。像整骨療法、整脊療法和物理治療師的治療可能會包括按摩以及每天的伸展運動[13]。另一種治療沾黏性肩關節囊炎的整骨療法是Spencer技巧。
若上述方式效果不佳,有時也會在有全身麻醉的情形下進行肩膀的關節舒整,以打開沾黏的部份[13]。肩關節囊擴張術及肩關節擴張造影(distension arthrography)的療法仍有爭議[14]。若是長期或是嚴重的病例,會動手術切除沾黏部份(關節囊釋放手術),此手術多半會透過關節鏡進行[15],也需要針對其他肩部的問題(例如肩峰下滑囊炎或旋轉肌腱撕裂)進行手術的評估。
若是Resistant粘連性囊炎,接受開放性手術可能會有幫助。此作法有助於外科醫師找到且修正限制性盂肱運動的根本原因,例如喙肱韌帶及肩袖間隙(rotator interval)的攣縮[16]。
由Diercks及Stevens在2014年時發表的研究指出。相較於密集的物理治療,「有監督下的忽視」(supervised neglect)的效果較好,「有監督下的忽視」意思是在家中的練習(在不會痛的情形下進行擺動運動以及主動式的運動),並且恢復所有容許進行的活動。密集的物理治療則是被動伸展及關節徒手鬆動(manual mobilization),並且進行運動到會疼痛的程度。兩組都會在必要時給予消炎藥物(NSAID)及鎮痛藥。兩組都沒有給皮質類固醇,也都沒有進行麻醉。在「有監督下的忽視」那一組中,在24個月後有89%的病患其肩部已可恢復正常或是幾乎正常的活動。而密集物理治療的那一組只有63%[12]。
流行病學
在整體人口中,沾黏性肩關節囊炎的發生率大約3%,不過一些研究者懷疑這個數據,因為其他的疾病常被誤診為此疾病,因此實際的發生率可能比以前認知的要少很多[17]。在兒童以及四十歲以下人口的發生率低,但是在40至70歲之間是發生率的高峰階段[13]。至少以其特發型形式來看,女性的症狀比男性要常見(70%的病患是40歲到60歲之間的女性)。在糖尿病患者中更常出現沾黏性肩關節囊炎的症狀,而且比其他非糖尿病族群的情形要嚴重,病情持續時間也更長[18]。
有糖尿病、中風、肺部疾病、類風濕性關節炎或是心臟疾病的人患有沾黏性肩關節囊炎的風險較高。肩部或是手臂曾受傷或是動過手術的人,可能會造成血流受影響,或是在因為復原過程活動減少造成關節囊變緊[5]。也曾有研究指出,沾黏性肩關節囊炎可能是一些高效抗反轉錄病毒治療(HARRT)造成的的嚴重副作用。也曾有案例是在乳房或是肺部手術後罹患沾黏性肩關節囊炎[19]。
相關條目
參考資料
延伸閱讀
外部連結
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.