Loading AI tools
З Вікіпедії, вільної енциклопедії
Анафіла́ксія (грец. ανα — проти і φυλαξις — захист) — один з проявів алергії. Анафілаксію спричинює підвищена чутливість організму людини та деяких тварин до повторного надходження чужорідних речовин (здебільшого білкової природи), що діють як антигени.
| Анафілаксія | |
|---|---|
 Набряк Квінке на обличчі хлопчика, який заважає йому розплющити очі. Це варіант анафілаксії. | |
| Спеціальність | невідкладна медична допомога[d] і імунологія |
| Препарати | адреналін[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 4A84.3 |
| МКХ-10 | T78.0T78.2T78.3 |
| DiseasesDB | 29153 |
| MedlinePlus | 000844 |
| eMedicine | med/128 |
| MeSH | D000707 |
| | |
Анафілаксія — серйозна алергічна реакція, яка починається дуже швидко та може призвести до смерті.[2] Зазвичай, її можна розпізнати за такими проявами: свербіж, висип, набряк слизової оболонки гортані та різке зниження кров'яного тиску. Вона часто виникає внаслідок укусів або жаління комах, алергії на харчові продукти та лікарські препарати. Крайнім ступенем анафілаксії є анафілактичний шок.
Детальніші відомості з цієї теми ви можете знайти в статті Анафілактичний шок.
Термін «афілаксія» ввів Шарль Робер Ріше у 1902 році, а пізніше його замінили на «анафілаксію» для пом'якшення звучання.[3] У 1913 році за свою роботу, присвячену анафілаксії, йому присудили Нобелівську премію з фізіології та медицини.[4] Проте, саме по собі явище анафілаксії було неодноразово описане ще у давні часи.[5]
Від 0,05 % до 2 % осіб у всьому світі колись страждали від анафілаксії. Кількість таких випадків зростає. Анафілаксія призводить до 500—1000 смертельних випадків на рік (2,4 випадки на мільйон) у США, 20 смертельних випадків на рік у Великій Британії (0,33 випадки на мільйон) та 15 смертельних випадків на рік в Австралії (0,64 випадки на мільйон).[6] У період з 1970-х до 2000-х рр. рівень смертності зменшився.[7] В Австралії смерть через анафілаксію у результаті алергії на харчові продукти трапляється здебільшого у жінок, тоді як смерть через укуси комах трапляється здебільшого у чоловіків.[6] Смерть через анафілаксію найчастіше викликана лікарськими засобами.[6]
Частота анафілаксії становить 4—5 випадків на 100 000 осіб на рік,[6] при цьому довічний ризик становить 0,5—2 %.[8] Динаміка зростає: захворюваність у 1980-х рр. становила 20 випадків на 100 000 осіб на рік, а у 1990-х рр. вона становила вже 50 випадків на 100 000 осіб на рік.[9] Таке зростання насамперед обумовлене анафілаксією, що викликана харчовими продуктами.[10] Найбільший ризик спостерігається серед молоді та жінок.[9][6]
Анафілаксія може бути реакцією у відповідь на майже будь-яку чужорідну речовину.[3] Найбільш поширеними збудниками є отрута від укусів і ужалень комах, харчових продуктів та ліки.[6][11] Харчові продукти є найбільш поширеними збудниками у дітей або підлітків, в той час як лікарські препарати та укуси і ужалення комах значно частіше спостерігають у дорослих.[8]
Рідше зустрічаються такі причини, як фізичні фактори, біологічні фактори, як-от сперма, латекс, гормональні зміни, харчові добавки, як-от глутамат натрію та харчові барвники і лікарські препарати місцевої дії.[12] Фізичні фактори, як-от фізичні вправи (відомі, як «анафілаксія внаслідок фізичних навантажень») або температура (висока чи низька) можуть також викликати анафілаксію через їхню пряму дію на мастоцити.[8][13] Випадки, спричинені фізичними вправами, часто пов'язують з прийомом певних харчових продуктів.[4] Під час анестезії, анафілаксію найчастіше викликають міорелаксанти, антибіотики та латекс .[14] У 32-50 % випадків причина залишається невідомою (так звана «ідіопатична анафілаксія») .[15][16]
Більшість харчових продуктів можуть спричинити анафілаксію навіть під час першого споживання.[6] Харчові продукти, що спричиняють анафілаксію, різняться залежно від регіону. У західній культурі анафілаксії найчастіше передувало споживання або контактування з арахісом, пшеницею, лісовим горіхом, молюсками, рибою, молоком і яйцями.[8][9] На Близькому Сході — кунжут, а в Азії нут часто бувають джерелами виникнення анафілаксії.[8] Серйозні випадки можуть бути результатом споживання алергену,[6] але деяким людям достатньо лише контакту з ним для виникнення серйозної реакції. Із віком діти можуть позбутися алергії. Після досягнення 16 років, 80 % дітей з анафілаксією на молоко або яйця та 20 % тих, що страждають від анафілаксії на арахіс, можуть споживати ці харчові продукти без наслідків для здоров'я.[3]
Будь-які лікарські засоби можуть спричинити анафілаксію. Найчастіше це бета-лактамні антибіотики (як-отпеніцилін), за якими йде аспірин і НСПЗП .[9][17] Інші антибіотики рідше викликають анафілаксію, а реакція на НСПЗП залежить від діючої речовини препарату — якщо є алергія на один із НСПЗП, то, зазвичай, людина може переносити інший.[17] Іншою відносно частою причиною є хіміотерапія, вакцини, протамін та препарати на основі трав.[8][17] Певні лікарські препарати (до яких належать ванкоміцин, морфін, рентгеноконтрастні препарати) спричиняють анафілаксію через прямий вплив на дегрануляцію мастоцитів.
Частота реакцій на препарат частково залежить від частоти його використання і частково від притаманних йому властивостей.[18] Анафілаксія на пеніцилін або цефалоспорин трапляється лише 1 раз на 2000-10 000 курси лікування, а летальні випадки трапляються менше ніж 1 раз на 50 000 курсів лікування.[4] Анафілаксія на аспірин і НСПЗП трапляється в одної з 50 000 осіб. .[4] Якщо є реакція на пеніцилін, то ризик такої реакції на цефалоспорин збільшується, але не перевищує 1 випадок на 1000.[4] Старі рентгеноконтрастні препарати викликали реакцію в 1 % випадків, водночас новіші низькоосмолярні препарати викликають реакцію в 0,04 % випадків.[4]
Отрута, що виділяється під час ужалення або укусу комах, таких як перетинчастокрилі комахи (бджоли та оси) або тріамонові клопи (конусоносі клопи), може зумовити анафілаксію в людей з підвищеною чутливістю.[9][19] Попередні системні реакції, що завжди більші від локальної реакції навколо жала, є фактором ризику виникнення наступної анафілаксії;[20][21] однак, у половині летальних випадків не було попередніх системних реакцій.[22]
Особи, що страждають від атопічних хвороб, таких як астма, екзема або алергічний риніт, мають великий ризик виникнення анафілаксії на латекс, харчові продукти та рентгеноконтрастні препарати, але не на лікарські препарати, що вводяться внутрішньовенно, чи на жалення комах.[8][6] В ході одного з досліджень з участю дітей було виявлено, що 60 % з них мали попередні атопічні хвороби, а з тих, хто помер від анафілаксії, 90 % були хворі на астму.[8][6] Ті, хто хворів на мастоцитоз або ті, що належать до вищого соціально-економічного класу, ризикують більше.[8][6] Що довше пройшло часу від останнього контакту зі збудником алергічної реакції, то меншим є ризик.[4]
Анафілаксія — серйозна алергічна реакція, яка діє швидко та порушує роботу багатьох систем органів.[2][23] Вона виникає внаслідок вивільнення медіаторів запалення і цитокінів з мастоцитів і базофілів, зазвичай, через імунологічну реакцію, але іноді внаслідок неімунологічних чинників.[23]
В імунологічному механізмі імуноглобулін E (IgE) з'єднується з антигеном (чужорідною речовиною, що спричинює алергічну реакцію). Після цього IgE, що з'єднаний з антигеном, активує високоафінні рецептори FcεRI на мастоцитах і базофілах. Це призводить до вивільнення медіаторів запалення, як-от гістаміну. Потім ці медіатори збільшують скорочення гладеньких м'язів бронхів, спричинюють розширення кровоносних судин, збільшують відтік рідини з кровоносних судин, що призводить до ослаблення серцевого м'яза.[4][23] Є ще один імуногенний чинник, що не залежить від IgE, але невідомо, чи він трапляється у людей.[23]
Неімунологічні механізми залучають речовини, які безпосередньо спричинюють дегрануляцію мастоцитів або базофілів До них належать такі чинники, як контрасні речовини, опіоїди, температура (висока або низька) та вібрація.[13][23]
Розтин померлих від анафілаксії може виявити характерні ушкодження у вигляді розширення порожнин серця, пов'язаного зі зниженим через вазолідацію венозним відтоком та перерозподілом внутрішньосудинного обсягу з центрального до периферійного відділу.[24] Серед інших ознак — набряк гортані, еозинофілія легень, серця та тканин, а також ознаки гіпоперфузії міокарда.[25]
Виділяють три основні різновиди анафілаксії:

Зазвичай, симптоми анафілаксії змінюються впродовж хвилин або годин[28][9] і з'являються в середньому за 5-30 хвилин, якщо збудник введено внутрішньовенно та за 2 години у разі алергії на харчові продукти.[4] Найчастіше трапляються ураження таких ділянок: ураження шкіри (80-90 %), дихальних шляхів (70 %), шлунково-кишкового тракту (30-45 %), серцево-судинної системи (10-45 %) та центральної нервової системи (10-15 %)[9], зазвичай, уражуються принаймні дві системи.[8]
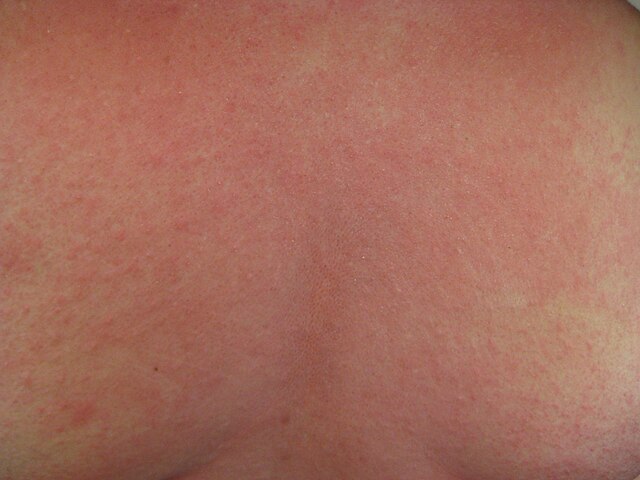
Зазвичай до симптомів належать: висипання на будь-якій частині тіла, свербіж, почервоніння або набряк губ.[29] Шкіра осіб, що мають набряк Квінке радше пече, ніж свербить.[4] Набряк язика або гортані трапляється майже в 20 % випадків.[26] До інших ознак можуть належати ринорея та набряк слизової оболонки ока .[12] Також шкіра може набути синюшного кольору через кисневе голодування.[12]
До можливих симптомів й ознак ураження дихальних шляхів належать: задишка, хрипіння або свистяче дихання.[29] Хрипіння, зазвичай, спричинене спазмами бронхіальних м'язів[30], а свистяче дихання пов'язане з блокуванням верхніх дихальних шляхів внаслідок набряку.[12] Також може виникати захриплість, біль під час ковтання або нежить.[4]
Може трапитися спазм коронарної артерії, що призводить до інфаркту міокарда, дизритмії або зупинки серця .[9][8] Ураження серця під час анафілаксії найчастіше трапляється в осіб з ішемічною хворобою серця.[30] Спазм коронарної артерії пов'язаний з наявністю в серці клітин, які вивільняють гістамін.[30] У той час, як пришвидшене серцебиття, викликане гіпотонією, трапляється ще частіше,[12] рефлекс Бецольда-Яриша був описаний у 10 % випадків, коли сповільнене серцебиття пов'язане з низьким кров'яним тиском .[6] Зниження кров'яного тиску або .[6][5] (дистрибутивний або кардіогенний) може спровокувати відчуття запаморочення або зомлівання .[30] Часто ознаки анафілаксії не обмежуються лише значним зниженням кров'яного тиску.[26]
До можливих гастроентерологічних симптомів належать спазматичний біль в області живота, діарея та блювання.[29] Може виникати сплутаність свідомості, неконтрольоване сечовипускання або біль в тазі, що нагадує маткові спазми.[29][12] Звуження кровоносних судин навколо мозку може призвести до головного болю .[4] Також в описах фігурує відчуття тривоги або «приреченості».[8]
Діагностування анафілаксії ґрунтується на клінічних критеріях.[8] Наявність одного з трьох симптомів впродовж кількох хвилин/годин від контакту з алергеном вказує на ймовірність анафілаксії:[8]
Аналіз крові на вміст триптази або гістаміну (що вивільняються з мастоцитів) під час нетяжкої анафілаксії може бути корисним для діагностування такої, що виникла внаслідок ужалення комах або вживання лікарських препаратів. Однак такий аналіз має обмежену користь, якщо реакцію спричинюють харчові продукти, або якщо в людини нормальний артеріальний тиск[8] і він не є чутливим для діагностування.[3] Лабораторні дослідження можуть в подальшому виявити підвищені рівні загального та специфічного IgE у сироватці крові.[25]

Алергічна проба може допомогти визначити чинник, що спричинив алергію. Шкірна алергічна проба (наприклад, скарифікаційна проба) проводиться для перевірки реакції на деякі харчові продукти та отрути.[5] Для підтвердження алергії на молоко, яйця, арахіс, лісовий горіх та рибу може використовуватися аналіз крові на наявність специфічного IgE.[3] Шкірна проба допомагає підтвердити алергію на пеніцилін, але не допоможе визначити алергію на деякі інші лікарські засоби.[3] Неімунні форми анафілаксії можна визначити лише на основі анамнезу або контакту з «підозрюваним» алергеном, але не за допомогою шкірних проб та аналізів крові.[5]
Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Анафілаксія — невідкладний стан, що може вимагати проведення заходів реанімації, наприклад, відновлення прохідності дихальних шляхів, додаткового кисню, великої кількості рідин, що вводяться внутрішньовенно та пильного нагляду.[9] Переважним методом лікування є введення епінефрину, при цьому антигістаміни та кортикостероїди часто використовують як допоміжні речовини.[8] Рекомендований термін обстеження у лікарні людей, стан яких було відновлено до нормального, враховуючи можливу двофазну анафілаксію, може становити від 2 до 24 годин.[4][6][27][31]

Епінефрин (адреналін) — початкова терапія анафілаксії, яка не має будь-яких особливих протипоказань.[9] Рекомендовано вводити розчин епінефрину внутрішньом'язово у середню передньобокову частину стегна безпосередньо після того, як з'явились підозри щодо діагнозу. У разі недостатньої реакції ін'єкцію повторювати кожні 5-15 хвилин.[8] Друга доза потрібна у 16-35 % випадків[6], при цьому більше двох доз застосовують дуже рідко.[8] Внутрішньом'язовому введенню віддається перевага порівняно з підшкірним, оскільки для останнього характерна затримка всмоктування.[32] До незначних побічних ефектів застосування епінефрину відносяться тремор, занепокоєність, головний біль та прискорене серцебиття.[8]
Люди, що приймають β-блокатори, можуть бути стійкими до дії епінефрину.[6] Якщо епінефрин не є ефективним, можна вводити глюкагон внутрішньовенно, оскільки механізм його дії не залежить від β-рецепторів.[6]
У разі потреби можна також застосовувати внутрішньовенно розведений розчин епінефрину. Епінефрин внутрішньовенно застосовують при аритмії та інфаркті міокарду.[33] Автоін'єктор епінефрину застосовується для самостійного введення; як правило, він представлений у двох варіантах дозування: один — для дорослих або дітей, які важать більше 25 кг, а інший — для дітей, які важать від 10 до 25 кг.[34]
Наразі тривають дослідження з метою розроблення сублігвального епінефрину для лікування анафілаксії.[6] Підшкірна ін'єкція омалізумаба, анти-IgE антитіла, вивчається як метод запобігання рецидивів, але поки що вона не є рекомендованою.[8][35]
Антигістаміни (H1 та H2), попри поширене застосування та прогнозовану ефективність, що базується на теоретичних знаннях, мають недостатньо підкріплену доказами дію. У Кохранівському огляді 2007 року не було встановлено будь-яких позитивних досліджень, на яких можна було б засновувати рекомендації,[36] і, можливо, вони не мають жодного ефекту на набряк дихальних шляхів або спазм.[6]
Кортикостероїди навряд чи будуть ефективними під час поточного епізоду анафілаксії, проте їх можна застосовувати для зменшення ризику двофазної анафілаксії. Їхня профілактична ефективність у таких випадках дуже сумнівна.[27] Аерозоль сальбутамолу може бути ефективним для усунення бронхоспазму, який не було усунено за допомогою епінефрину.[6] Для людей, які не реагують на інші заходи лікування, застосовували метиленовий синій, оскільки його дія передбачає розслаблення гладких м'язів.[6]
Для тих людей, яким відома причина і є можливість надання негайного лікування, прогноз позитивний.[37] Навіть якщо причина невідома, але є можливість надання профілактичної терапії, в цілому прогноз задовільний.[4] Смертельні випадки зазвичай обумовлені респіраторними (наприклад, асфіксією) або серцево-судинними ускладненнями (шок)[6][23], при цьому летальними є 0,7—20 % випадків анафілаксії[4][30]; інколи смертельні випадки траплялися навіть через кілька хвилин після епізоду анафілаксії.[8] Наслідки анафілаксії, яка наступає в результаті фізичних навантажень, зазвичай задовільні, оскільки з віком випадки анафілаксії трапляються рідше, і вони не такі серйозні.[15]
Рекомендують уникати чинників, що провокують анафілаксію. Якщо це неможливо, можна вдатися до десенсибілізації. Імунотерапія з використанням отрути перетинчастокрилих є ефективним методом зниження у 80-90 % дорослих та 98 % дітей проявів алергії на бджіл, ос, шершнів, справжніх ос та вогняних мурах.
Пероральна імунотерапія може бути ефективним протиафілактичним заходом для людей з алергією на деякі харчові продукти, включаючи молоко, яйця, горіхи та арахіс; однак часто трапляються побічні ефекти. Десенсибілізацію також можна застосовувати до багатьох лікарських засобів, однак загальною рекомендацією для більшості людей є уникання речовини, яка викликає реакцію. Людям з алергією на латекс слід уникати харчових продуктів, які викликають перехресне реагування, включаючи авокадо, банани та картоплю.[8]
Людям, схильним до анафілаксії, рекомендовано мати «план дій у разі виникнення алергії», а батькам рекомендовано повідомляти школи про алергію своїх дітей та заходи, які необхідно вжити у разі анафілактичного невідкладного стану.[38] Зазвичай план дій включає в себе застосування автоін'єкторів епінефрину, рекомендовано носити браслет з медичними протипоказаннями та консультування з метою уникнення тригерних факторів.[38] Для певних чинників застосовують імунотерапію для уникнення випадків анафілаксії у майбутньому. Багаторічний курс підшкірної десенсибілізації виявився ефективним проти комах, що жалять, тоді як пероральна десенсибілізація є ефективною проти алергії на різні продукти харчування.[9]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.