From Wikipedia, the free encyclopedia
மண்டலிய செம்முருடு (சிஸ்டமிக் லூபஸ் எரிதிமாடோசஸ்) SLE அல்லது லூபசு , sɪˈstɛmɪk ˈluːpəs ˌɛrɨˌθiːməˈtoʊsəs என்று உச்சரிக்கப்படுகிறது) என்ற இந்த நோயானது, கடுமையான சுயபாதிப்பு உடன் இணைந்த திசுக் குறைபாடு ஆகும், இது உடலின் எந்த பாகத்தையும் தாக்கக்கூடும். பிற சுயபாதிப்பு குறைபாடுகளில் ஏற்படுவது போன்றே, நோய் எதிர்ப்பு அமைப்பானது உடலின் செல்களையும் திசுக்களையும் தாக்குகிறது, இதனால் அழற்சியும் திசு சிதைவும் ஏற்படுகிறது.[1]
இக்கட்டுரை கூகுள் மொழிபெயர்ப்புக் கருவி மூலம் உருவாக்கப்பட்டது. இதனை உரை திருத்த உதவுங்கள். இக்கருவி மூலம்
கட்டுரை உருவாக்கும் திட்டம் தற்போது நிறுத்தப்பட்டுவிட்டது. இதனைப் பயன்படுத்தி இனி உருவாக்கப்படும் புதுக்கட்டுரைகளும் உள்ளடக்கங்களும் உடனடியாக நீக்கப்படும் |
| செம்முருடு (லூபஸ் எரிதிமாடோசஸ்) | |
|---|---|
 | |
| வண்ணத்துப்பூச்சி போன்ற சிவந்திருக்கும் அமைப்பின் ஓவியத் தோற்றம் | |
| வகைப்பாடு மற்றும் வெளிச்சான்றுகள் | |
| சிறப்பு | நோயெதிர்ப்பியல், வாதவியல், தோல் மருத்துவம் |
| ஐ.சி.டி.-10 | L93., M32. |
| ஐ.சி.டி.-9 | 710.0 |
| ம.இ.மெ.ம | 152700 |
| நோய்களின் தரவுத்தளம் | 12782 |
| மெரிசின்பிளசு | 000435 |
| ஈமெடிசின் | med/2228 emerg/564 |
| பேசியண்ட் ஐ.இ | மண்டலிய செம்முருடு |
| ம.பா.த | D008180 |
லூபசு நோய் மிக பொதுவாக இதயம், மூட்டுகள், தோல், நுரையீரல்கள், இரத்த நாளங்கள், கல்லீரல், சிறுநீரகங்கள், மற்றும் நரம்பு மண்டலம் ஆகியவற்றை பாதிக்கிறது. இந்த நோய் தாக்கத்தின் கால அளவு முன் கணிக்க முடியாதது, இதன் கால அளவுகள் (ஃப்ளேர்ஸ் என்றழைக்கப்படுகிறது) நோய் எதிர்ப்பு திறனைச் சார்ந்து வேறுபடுகிறது. இந்த குறைபாடு ஆண்களை விட பெண்களுக்கு வருவதற்கு ஒன்பது மடங்கு அதிகம் வாய்ப்புள்ளது, குறிப்பாக 15 முதல் 50, வயதுக்கு இடைப்பட்ட பெண்களுக்கு, மேலும் இது ஐரோப்பாவைச் சாரத மரபினங்களில் அதிக பரவலாக வரக்கூடியது.[2][3][4]
லூபசை அதன் அறிகுறிகளைச் சரிசெய்வதன் மூலம், சிகிச்சைக்கு உட்படுத்தலாம், குறிப்பாக கார்ட்டிகோஸ்டீராய்டுகள் மற்றும் நோயெதிர்ப்புத் தன்மை இளக்கிகள் ஆகியவற்றின் மூலம் சிகிச்சையளிக்கலாம், ஆனால் தற்போது முழுமையான நோய்தீர்ப்பு முறைகள் எதுவும் இல்லை. லூபசு ஆளைக் கொல்லும் திறனுடையது, ஆனாலும் தற்போதைய மருத்துவ முன்னேற்றங்களின் காரணமாக, மரணம் ஏற்படுவது மிகவும் அரிதாகி விட்டது. அமெரிக்கா, கனடா மற்றும் ஐரோப்பாவில் லூபசு நோயுடன் மக்கள் பிழைத்திருப்பதற்கான வாய்ப்புகள் ஐந்தாண்டுகளில் கண்டறியப்பட்டால் 95%, 10 ஆண்டுகளில் கண்டறியப்பட்டால் 90% மற்றும் 20 ஆண்டுகளில் கண்டறியப்பட்டால் 78% ஆகியவை ஆகும்.[4]

லூபசு என்பது, "சிறந்த நடிப்பு நோய்கள் (the great imitator)" என்று அறியப்படும் நோய்களில் ஒன்றாகும், ஏனெனில் இதன் அறிகுறிகள் பெரும்பாலும் மற்ற நோயுடையதாக கருதப்பட்டு தவறாக கணக்கிடப்படுகிறது.[6] லூபசு நோயானது, வகைப்பிரிப்பு பகுப்பாய்வில் ஒரு முக்கிய பகுதியாகும்,[2] ஏனெனில் லூபசு அறிகுறிகள், பெரிய அளவில் வேறுபடக்கூடியவை மற்றும் கணிக்க முடியாத அளவிற்கு வந்து செல்லக்கூடியவை. இதனால் நோய் பகுப்பாய்வு, கண்டறிய முடியாத அளவிற்கு சிக்கலானதாக உள்ளது, மேலும் சில நபர்கள் பல ஆண்டுகளாக சிகிச்சையளிக்கப்படாத லூபசின் காரணமாக விவரிக்க முடியாத அறிகுறிகளால் பாதிக்கப்படுகின்றனர்.
பொதுவான ஆரம்பக்கட்ட மற்றும் கடும்நோய் அறிகுறிகளில், காய்ச்சல், உடல் அசதி, மூட்டு வலிகள், சதைகளில் வலிகள், சோர்வு, மற்றும் மனவியல் திறன்களைத் தற்காலிகமாக இழத்தல் போன்றவை அடங்கும். ஏனெனில், அவை பெரும்பாலும் மற்ற நோய்களுடன் கண்டறியப்படுகிறது, இந்த குறிகளும் அறிகுறிகளும் லூபசுக்கான நோய்ப்பகுப்பாய்வின் பகுதிகள் அல்ல. இவை பெரும்பாலும் பிற குறிகள் மற்றும் அறிகுறிகளுடன் இணைந்து தோன்றுகின்றன, (கீழே காணவும்), ஆனாலும் அவை பரிந்துரைகளாக கருதப்படுகின்றன.[7]
கிட்டத்தட்ட 30% நோயாளிகள் சில தோல்நோய் சார்ந்த அறிகுறிகளைக் கொண்டுள்ளனர் (65% பேர் ஏதேனும் ஒருநிலையில் இவ்வகை அறிகுறிகளைப் பெறுகின்றனர்), 30% முதல் 50% பேர்கள் பழமையான படர் தாமரை (அல்லது பட்டர்ஃபிளை சொரி ) உடன் குறைபாட்டைக் கொண்டுள்ளனர். சிலருக்கு, தடிமனான சிவப்பு நிற திட்டுகள் தோலில் தோன்றும் (டிஸ்காய்டு லூபஸ் என்றழைக்கப்படுகிறது). அலோபிஷியா; வாய், மூக்கு மற்றும் பெண் பிறப்புறப்பு புண்கள்; தோலில் ஏற்பட்டுள்ள வீக்கங்கள் ஆகியவை அறிகுறிகளாக இருக்க வாய்ப்புண்டு.
பெரும்பாலும், மூட்டு வலிக்கு மருத்துவ கவனிப்பு கோரப்படுகிறது, எல்லா மூட்டுகளுக்கும் ஆபத்து இருந்தாலும், இதில் கைகள் மற்றும் மணிக்கட்டில் உள்ள சிறிய மூட்டுகளே பாதிக்கப்படுகின்றன. லூபஸ் ஃபவுண்டேஷன் ஆஃப் அமெரிக்கா என்ற அமைப்பு, நோய் தாக்குண்டவர்களில் 90 சதவீதம் பேர், மூட்டு மற்றும்/அல்லது தசை வலியை நோய் தாக்கத்தின் ஏதாவது ஒரு காலகட்டத்தில் எதிர்கொள்வார்கள்.[8] ரூமாடாய்டு ஆர்த்ரிடிஸ் நோயைப் போலன்றி, லூபஸ் ஆர்த்ரிடிஸ் குறைவான முடக்கத்தையே ஏற்படுத்தும் மற்றும் மூட்டுகளில் அதிக பாதிப்பை ஏற்படுத்தாது. லூபஸ் ஆர்த்ரிடிஸைக் கொண்டவர்களில் பத்து சதவீதத்தினரை விடக் குறைவானவர்களே, கைகள் மற்றும் கால்களில் வீக்கங்கள் அல்லது மாறுபாடுகளை எதிர்கொள்கிறார்கள்.[8] லூபசு நோயாளிகள், ஆஸ்டியோஆர்ட்குலார் ட்யூபர்குளோசிஸ் நோய் ஏற்படும் ஆபத்தில் உள்ளனர்.[9]
முடக்கு வாதம் மற்றும் லூபசு,[10] ஆகியவற்றுக்கு இடையே தொடர்பு இருக்கக்கூடும் என்று கருதப்படுகிறது, மேலும் லூபசால் எலும்பு முறிவுகள் ஏற்படுவதற்கான வாய்ப்புகள் அதிகமாகவும் குறிப்பாக இளம்பெண்களிடையே அதிக ஆபத்தும் இருப்பதாக கூறப்படுகிறது.[11]
50% நோயாளிகளுக்கு, அனீமியா மற்றும் இரும்புச்சத்து குறைபாடு உருவாகக்கூடும். குறைவான பிளேட்லெட் மற்றும் ரத்த வெள்ளையணுக்கள் ஆகியவை இந்த குறைப்பாட்டின் காரணமாகவோ அல்லது மருத்துவ சிகிச்சையின் பக்க விளைவாகவோ ஏற்படக்கூடும். லூபசை கொண்ட நபர்கள் ஆன்டி பாஸ்போலிப்பிட் ஆன்டிபாடி நோய்க்குறியீடு[12] (ஒரு தெர்மோபோடிக் சீர்கேடு) தோன்றக்கூடும், ஆனால், சுயஆன்டிபாடிகளில், அவற்றின் சீரம்களில் பாஸ்போலிப்பிடுகள் காணப்படுகின்றன். ஆன்டிபாஸ்போலிப்பிட் ஆன்டிபாடி குறைபாடு உடன் இணைந்த சீரின்மைகள் முரண்பாடுகள் கொண்ட தொடர்ந்த PTT பகுதி த்ரோம்போப்ளாஸ்டின் நேரத்தையும் உள்ளடக்கியது (இதனால் பொதுவாக ஹெமொர்ராஹாஜிக் முறைகேடுகளில் தோன்றும்) மற்றும் ஆன்டி பாஸ்போலிப்பிட் ஆன்டிபாடிகளுக்கான சோதனைகளில் நேர்மறை சோதனை முடிவுகள் போன்றவை ஏற்படும்; இந்த கண்டறிவுகளின் ஒட்டுமொத்த விளைவுகள் லூபஸ் ஆன்டிகோவாகுலன்ட்-பாசிட்டிவ் என்ற சொல்லைத் தோற்றுவித்தது. லூபசில் உள்ள மற்றொரு தானியங்கு ஆன்டிபாடியானது, ஆன்டிகார்டியோலிப்பின் ஆன்டிபாடி ஆகும், இது சிஃபிலஸ் நோய்க்கு தவறான நேர்மறை (நோயின்மை) பதிலை .
லூபசைக் கொண்ட ஒரு நபர் இதயத்தின் வெவ்வேறு பகுதிகளில் வீக்கங்களைக் கொண்டிருப்பார், அதாவது, பெரிகார்டிடிஸ், மயோகார்டிடிஸ், மற்றும் எண்டோகார்டிடிஸ் ஆகியவை ஏற்படக்கூடும். லூபசின் எண்டோகார்டிடிஸ் நோயானது பெரும்பாலும் பாதிப்பு அதிகமற்றது (லிப்மேன் சாக்ஸ் எண்டோகார்டிடிஸ்) மற்றும் அது மிட்ரல் வால்வ் அல்லது ட்ரிகுஸ்பிட் வால்வ் உடன் இணைந்தது. பொதுவான நபர்களை விடவும் இந்நோயால் தாக்குண்டவர்களுக்கு, அதிரோஸ்கெலரோசிஸ் நோயானது அதிக அளவிலும், வேகமான முறையிலும் வருவதற்கு வாய்ப்புண்டு.[13][14][15]
நுரையீரல் மற்றும் நுரையீரல் உட்தசை வீக்கம் தோன்றி, இதனால் ப்ளீயூரிடிஸ், ப்ளூரல் கசிவு, லூபஸ் நிமோனிடிஸ், கடும் இடையீட்டு திசு நுரையீரல் நோய், பல்மோனரி மீஅழுத்தம், பல்மோனரி கட்டிகள், பல்மோனரி ஹெமொர்ரஜ், மற்றும் நுரையீரல் சுருங்குதல் போன்றவை உருவாகக்கூடும்.
வலியற்ற ஹீமாடுரியா அல்லது புரோடீனுரியா ஆகியவையே பொதுவாக காணப்படும் ரீனல் அறிகுறியாகும். கடுமையான அல்லது தொடர்ந்த சிறுநீரக செயலிழப்பு லூபசு நெஃப்ரிடிஸ் உடன் சேர்ந்து ஏற்படக்கூடும், இதனால் கடுமையான அல்லது இறுதி நிலை சிறுநீரக செயலிழப்பு ஏற்படக்கூடும். லூபசை ஆரம்பநிலையிலேயேக் கண்டறிந்து, சிகிச்சையளிப்பதன் மூலம், இறுதி நிலை சிறுநீரக செயலிழப்பு 5% க்கும் குறைவான நோயாளிகளிடம் மட்டுமே ஏற்படும் வாய்ப்புண்டு. சிறுநீரக நோய்கள் பற்றிய விளக்கங்கள் விக்கிபீடியாவில், லூபசு நெஃப்ரிடிஸ் பக்கத்தில் தரப்பட்டுள்ளன, மற்றும் தனிப்பட்ட பயணங்கள் http://www.beatlupus.com -இல் ஆவணப்படுத்தப்பட்டுள்ளன.
லூபசின் நுண்கட்டமைப்பு பாதிப்பானது, "வயர்-லூப்" குறைபாடுகளுடன் கூடிய குளோமருலோனெஃப்ரடிஸ் என்பதாகும்.[16] குளோமருலார் அடிப்பகுதி மெம்பரேனில் நோயெதிர்ப்பு சேர்மங்கள் படிமமாவதால், இம்யூனோஃப்ளோரசன்ஸ் சோதனையில் இது கண்டறியப்படுகிறது.
மைய அல்லது பரிவு நரம்பு மண்டலத்தை லூபசு பாதிக்கும்போது, நரம்புசார் மனவியல் அறிகுறிகள் தோன்றக்கூடும். அமெரிக்க ரூமாட்டலஜி கல்லூரி 19 வகையான நரம்புசார் மனவியல் அறிகுறிகளை சிஸ்டமிக் லூபஸ் எரிதெமாடோசஸைச் சார்ந்து வரையறுத்துள்ளது.[17] லூபசுடன் சேர்த்து இருக்கக்கூடிய, நரம்புசார் மனவியல் அறிகுறிகளைக் கண்டறிவது, மருத்துவத் துறையில் உள்ள சவாலான விஷயங்களில் ஒன்றாகும், ஏனெனில் இதில் பலவகையான அறிகுறிகள் இருக்கின்றன, மேலும் இவற்றில் சிலவற்றை, நோய்த்தொற்று அல்லது வாத நோய் என்று தவறாக கருதக்கூடிய வாய்ப்புண்டு.[18]
லூபசுடன் இருக்கும் நபர்களிடம் பொதுவாகக் காணப்படும் நரம்புசார் மனவியல் குறைபாடானது, தலைவலி ஆகும்,[19] ஆனாலும், குறிப்பாக லூபஸ் தலைவலி மற்றும் லூபசு நோயாளிகளிடம் ஏற்ற அணுகுமுறையைக் கண்டறிவது இன்றும் முரண்பாடு மிக்கதாகவே இருந்து வருகிறது.[20] லூபசின் பிற பொதுவான நரம்புசார் மனவியல் அறிகுறிகளில், மனவியக்க குறைபாடுகள், மனநிலை மாற்றங்கள், செர்போவாஸ்குலர் குறைபாடு,[19] திடீர் மனநிலை மாற்றங்கள், பாலிநியூரோபதி,[19] கவலை நோய்கள், மற்றும் தீவிர மனநிலை குறைபாடுகள் ஆகியவை அடங்கும். அரிதான சூழல்களில், இது மண்டைஓடு சார்ந்த மனஅழுத்த நோய்க்குறியீடு, மண்டை ஓட்டில் ஏற்பட்ட அழுத்தம், பாப்பிலெடெமா, மற்றும் சில நேரங்களில் அப்டக்சென்ஸ் நரம்புடன் கூடிய தலைவலி நரம்பு வாதம், வீக்கம் அல்லது வென்டிரிக்குலார் பெரிதாதல் ஆகியவற்றுக்கான இடைவெளி இல்லாமலிருத்தல் மற்றும் இயல்பான மூளை தண்டுவட திரவ வேதிப்பொருள் மற்றும் ஹீமட்டோலாஜிக்கல் பொருட்கள் ஆகியவை இதன் அறிகுறிகளாக இருக்கக்கூடும்.[21]
மிகவும் அரிதான அறிகுறிகளாவன கடும் மனக்குழப்ப நிலை, குயில்லன்- பார்ரே நோய்க்குறியீடு, ஆஸ்பெட்டிக் மெனிங்டிஸ், உடற்கூறு பிறழ்வு, டீமைலினேட்டிங் நோய்க்குறியீடு, மோனோநியூரோபதி (மோனோநியூட்ரிஸ் மல்ட்டிப்ளக்ஸ் -இன் அறிகுறி போலத் தோன்றும்), இயக்க பிறழ்வு (மிகவும் குறிப்பாக, கொரியா), மையாஸ்தினியா கிராவிஸ், மைலோபதி, கிரானியல் நியூரோபதி மற்றும் ப்ளக்சோபதி போன்றவையாகும்.
லூபசில் பொதுவாக காணப்படும் சோர்வு பலகாரணிகள் கொண்டதாக இருக்கக்கூடும், நோயின் அறிகுறிகள் மட்டுமின்றி, இரத்தசோகை அல்லது ஹைப்போதைராய்டிசம் போன்ற சிக்கலான நோய்களை கொண்டிருக்கும், மேலும் வலி; மன அழுத்தம்; மோசமான தூக்கம்; மோசமான உடல் வலு மற்றும் சமூக உறுதுணை பெற முடியாமை போன்றவையும் இருக்கக்கூடும்.[22][23]
லூபசுக்கு என எந்தவொரு குறிப்பிட்ட காரணமும் இருப்பதில்லை. ஆனாலும், பல சுற்றுச்சூழல் தூண்டிகள் மற்றும், பல மரபியல் காரணங்கள் உள்ளன.[24][25]
இதன் முதல் செயல்முறை மரபியல் காரணியால் ஏற்படலாம். லூபசுக்கு மரபியல் தொடர்பு இருக்கக்கூடும் என்று ஆராய்ச்சிகள் காண்பிக்கின்றன. லூபசு குடும்ப உறுப்பினர்களுக்கு வருகிறது, ஆனாலும் எந்தவொரு, தோற்றுவிக்கும் மரபணுவும் இதுவரை கண்டறியப்படவில்லை. மாற்றாக, சுற்றுச்சூழல் காரணிகளால் தூண்டப்படும்போது, பல ஜீன்களும், ஒரு நபருக்கு லூபஸ் நோய் வருவதற்கான வாய்ப்புகளை உருவாக்க காரணமாக இருக்கின்றன என்று அறியப்பட்டுள்ளது. மிக முக்கியமான ஜீன்கள், 6 வது குரோமோசோமின் HLA பகுதியில் அமைந்துள்ளன, இதில்தான் அவை உருமாற்றமோ (டி நோவோ ) அல்லது மரபாக வந்ததாகவோ நோய் தோன்றுகிறது. HLA வகை I, வகை II, மற்றும் வகை III ஆகியவை லூபசுடன் தொடர்புடையன, ஆனால் வகை I மற்றும் வகை II ஆகியவையே, லூபசு வருவதற்கான ஆபத்தை அதிகரிக்க முக்கிய காரணமாகின்றன.[26] லூபசுக்கான ஆபத்துக் காரணிகளைக் கொண்டுள்ள பிற ஜீன்களாவன IRF5 , PTPN22 , STAT4 [27], CDKN1A ,[28] ITGAM , BLK [27], TNFSF4 மற்றும் BANK1 ஆகியவை ஆகும்.[29] சில ஆபத்தான ஜீன்கள் மக்கள் தொகையைச் சார்ந்தும் இருக்கக்கூடும்.[27]
இரண்டாவது செயல்முறை சுற்றுச்சூழல் காரணிகள் மூலமாக இருக்கக்கூடும். இந்த காரணிகள் முன்பே உள்ள லூபசு நிலைமைகளை மோசமாக்குவதுடன், தொடக்கத்தில் நோய் ஏற்படவும் காரணமாக இருக்கக்கூடும். இந்த காரணிகளில், குறிப்பிட்ட சில மருந்துகளும் அடங்கும் (மன அழுத்த நோய் தீர்க்கும் மருந்துகள் மற்றும் ஆன்டிபயோடிக்ஸ்), உச்ச அழுத்தம், அதிகப்படியாக சூரிய ஒளிக்கு உட்படுதல், ஹார்மோன்கள் மற்றும் நோய்த் தொற்றுகள் ஆகியவை காரணிகளாகும். புற ஊதாக்கதிர்கள், ஒளி உணர்வு மிக்க லூபஸ் படர்தாமரையைத் தூண்டி விடும் மற்றும் சில சாட்சியங்களின் மூலமாக டி என் ஏவின் அமைப்பையே மாற்றியமைக்கக் கூடிய திறன் புற ஊதாக் கதிர்களுக்கு உண்டு என்று அறியப்படுகிறது, இதனால் தானாகவே ஆன்டிபாடிகள் உடலில் உருவாகக்கூடும். லூபசு உருவாக, ஈஸ்ட்ரோஜன் போன்ற செக்ஸ் ஹார்மோன்கள் மிக முக்கிய பங்கு வகிக்கின்றன, மேலும் இனப்பெருக்கம் செய்யக்கூடிய காலங்களில் ஆண்களை விட பெண்களுக்கு லூபசு வருவதற்கான வாய்ப்பானது 10 மடங்கு அதிகம் என்று கண்டறியப்பட்டுள்ளது.
குறிப்பிட்ட சில நோய்த்தோற்றுவிப்பான்கள் (வைரஸ்கள் மற்றும் பாக்டீரியாக்கள்) உடன் இருக்கும் தொடர்பு பற்றி கண்டறிய ஆய்வாளர்கள் முயன்று வருகின்றனர், ஆனாலும் இந்த நோயுடன் எந்தவொரு பேத்தோஜனும் தொடர்ந்து தொடர்புடையதாக இருக்கவில்லை. சில ஆராய்ச்சியாளர்கள், சிலிக்கான் ஜெல் நிரப்பப்பட்ட மார்பக மாற்று சிகிச்சைகளைப் பெற்ற பெண்கள், தங்கள் உடலின் கலோஜன்களுக்கு எதிராகவே சில ஆன்டிபாடிகளை உருவாக்கத் தொடங்கினார்கள், ஆனாலும், இவ்வகை ஆன்டிபாடிகள் பொதுவான மக்கள்தொகையில் எத்தகைய மாற்றங்கள் உருவாக்கப்படுகின்றன என்றும், இந்த ஆன்டிபாடிகள் லூபசு போன்ற இடையீட்டு திசு நோய்களை எவ்விதம் உருவாக்குகின்றன என்ற விவரங்கள் இதுவரை தெளிவாக கிடைக்கவில்லை. லிப்ஸ்டிக்கின் பயன்பாட்டின் காரணமாகவும், லூபசு தோன்றுவதாக சிறிய அளவிலான ஆனால் தொடர்ந்து அதிகரித்து வரும் ஆதாரங்கள் இருக்கின்றன,[30][31] ஆனாலும் லிப்ஸ்டிக் உற்பத்தியாளர்கள் இதைப் பற்றி கவலை எதுவும் படுவதில்லை.[32]
மருந்துகளால் தூண்டப்படும் லூபஸ் எரிதெமாடோசஸ் என்பது (பொதுவாக) மிக நீண்டகாலம் உடல்நலமின்மைக்காக மருந்து உட்கொள்ளும் நபர்களுக்கு ஏற்படக்கூடிய சரிசெய்யக்கூடிய நிலைமையாகும். மருந்துகளால் தூண்டப்படும் லூபஸ் லூபசைப் போன்று தோற்றமளிக்கும். ஆனாலும், இந்த நோயைத் தூண்டிய மருந்து நிறுத்தப்பட்டவுடன் மருந்தினால் தூண்டப்பட்ட லூபஸ் நோயின் அறிகுறிகள் நின்றுவிடுகின்றன. இந்த நிலையை உருவாக்கக் கூடிய 400 க்கும் மேற்பட்ட மருந்துகள் உள்ளன, இதன் மிகப் பொதுவான மருந்துகளாவன ப்ரோகைனைமைடு, ஹைட்ராலாசைன், குயிண்டைன், மற்றும் ஃபைனிடாயின் ஆகியவை ஆகும்.[2]
டிஸ்காய்டு (கியூடானியஸ்) லூபசு என்பது, தோல்நோய் அறிகுறிகள் மட்டும் கொண்டவை, இது முகம், கழுத்து, அல்லது மண்டையில் சிவந்து போன தோல்களை பகுப்பாய்வதன் மூலமாக கண்டறியப்படுகிறது.
லூபசின் அறிகுறிகளில் ஒன்று, அப்போடோசிஸ் -இல் ஏற்படும் முரண்பாடுகள் ஆகும். இந்நிகழ்வு, வயதான அல்லது இறந்த செல்கள் உடலிலிருந்து தானாகவே இழக்கப்பட்டு, இயல்பான வளர்ச்சி அல்லது செயல்பாடுகள் நடந்துவருவதைக் குறிக்கிறது.
லூபசில், உடலின் நோய் எதிர்ப்பு அமைப்பு, அதனை எதிர்த்தே, ஆன்டிபாடிகளை உருவாக்கும், குறிப்பாக செல் உட்கருவில் உள்ள புரோட்டீன்கள் அழிக்கப்படுகின்றன. லூபசு அறியப்படாத சுற்றுச்சூழல் காரணிகளால் தூண்டப்படுகிறது.
"[லூபசின்] இந்த செயல்முறைகளில், நோய் எதிர்ப்பு அமைப்பு எல்லா முக்கிய பாகங்களும் பங்கு பெறுகின்றன" , மேலும் லூபசு என்பது, ப்ரோடிப்பிகல் ஆட்டோஇம்யூன் நோயாகும். நோய்த் தொற்றை எதிர்த்து உடலைக் காக்கும்படியும் அதே நேரத்தில் உடலின் சொந்த புரதங்களை தாக்கி விடாமலும், நோய் எதிர்ப்பு அமைப்பானது ஒரு சமநிலையில் (ஹீமோஸ்டாசிஸ்) இருக்க வேண்டும் (சுயதாக்குதல்). பரிணாம வளர்ச்சியின் பார்வையில், க்ரோ என்பவரின் கருத்துப்படி, பலதரப்பட்ட நோய் தொற்றுகளிலிருந்து பாதுகாத்துக் கொள்ள மக்கள் பல மரபணு வேறுபாடுகளைக் கொண்டிருக்க வேண்டும், இவற்றில் சில மரபணு சேர்க்கைகள், சுயதாக்குதலைத் தோற்றுவித்து விடுகின்றன. இதற்கான சுற்றுச்சூழல் காரணிகளாக இருக்கக் கூடியவை, புற ஊதாக் கதிர்கள், மருந்துகள் மற்றும் வைரஸ்கள். இந்த தூண்டுதல்கள் செல்களின் சிதைவு பெறசெய்து அவற்றின் DNA -ஐ வெளியே காண்பிக்கின்றன, ஹிஸ்டோன்கள், மற்றும் பிற புரதங்கள், குறிப்பாக செல்லின் உட்கருவின் பாகங்கள். அமைப்பில் உள்ள மரபியல் வேறுபாடுகளின் காரணமாக, சில நபர்களிடையே, நோய் எதிர்ப்பு அமைப்பானது, உட்கரு சார்ந்த புரதங்களைத் தாக்குகின்றன மற்றும் அவற்றுக்கு எதிரான ஆன்டிபாடிகளை உருவாக்குகின்றன. இதன் இறுதியில், இந்த ஆன்டிபாடி சேர்மங்கள் உடலின் முக்கிய பகுதிகளான, சிறுநீரகத்தின் குளோமெருலீ; போன்ற இடங்களின் ரத்தக் குழாய்களைச் சிதைக்கின்றன, இது போன்ற ஆன்டிபாடி தாக்குதல்களே லூபசின் காரணங்களாகும். ஆய்வாளர்கள் தற்போது, தனித்தனி ஜீன்களயும் அவை உருவாக்கும் புரதங்களையும், அவை நோய் எதிர்ப்பு சக்தியில் ஆற்றும் பங்கையும் கண்டறிந்து வருகின்றனர்.
லூபசானது, கடும் வீக்கம் ஏற்படுத்தும் நோயாகும், இது வகை III மீயுணர்திறன் மறுமொழிகளுடன் சாத்தியமான வகை II பாதிப்பையும் உள்ளடக்கியதாகும்.[33]
டிஞ்ஜிபிள் பாடி மேக்ரோபேஜ்கள் (TBMs) – இரண்டாம் நிலை நிணநீர் முடிச்சுகளில் உள்ள உற்பத்தி மையங்களில் உள்ள பெரிய பேகோசைடிக் செல்கள் – CD68 புரதத்தை வெளிவிடுகின்றன. சோமாடிக் ஹைப்பர்மியூடேஷனுக்கு பின்னர் அப்போடோசிஸுக்கு உட்பட்ட, B செல்களை இந்த செல்கள் பொதுவாக விழுங்கி விடுகின்றன. லூபசைக் கொண்டுள்ள சில நபர்களிடையே, கணிசமான அளவு குறைவான TBMகளே கண்டறியப்பட்டன, மற்றும் இந்த செல்களில் அரிதாகவே அப்போடோடிக் B செல்களின் பொருட்கள் இருந்தன. மேலும், உட்கொள்ளப்படாத அப்போடோடிக் உட்கருக்கள் TBMகளுக்கு வெளியே கண்டறியப்பட்டன. இந்த பொருட்கள் B செல்கள் மற்றும் T செல்களின் தாங்குத்திறனுக்கு ஒரு அச்சுறுத்தலாகவே இருக்கும். உற்பத்தி மையத்தில் உள்ள டெண்டிரிடிக் செல்கள், இதுபோன்ற, ஆன்டிஜெனிக் பொருட்களை எண்டோசைடோஸ் செய்து விடுகின்றன, பின்னர் அவற்றை T செல்களுக்கு அளித்து அவற்றை இயக்குகின்றன. மேலும், அப்போடோடிக் குரோமாட்டின் மற்றும் உட்கரு ஆகியவை ஃபோலிக்குல்லார் டெண்ட்ரிடிக் செல்களின் பரப்புகளில் ஒட்டிக் கொண்டு, பிற B செல்களை செயல்படுத்த அனுமதிக்கின்றன, மேலும் இவை சோமாடிக் ஹைப்பர்மியூடேஷனின் காரணமாக தன்னிறைவை தோராயமாக அடைந்திருக்கக்கூடும்.[34]

லூபசின் முழு ரத்தத்திலிருந்து தனியாக எடுக்கப்பட்ட மோனோசைட்கள் CD44 பரப்பு மூலக்கூறுகளின் குறைந்த அளவிலான வெளிப்பாட்டையும், அதிகமான அப்போடோடிக் செல்களின் உள் ஏற்பையும் கொண்டுள்ளன. நிணநீர் முடிச்சுகளின் உற்பத்தி மையங்களில் காணப்படும் பெரும்பாலான மோனோசைட்கள் மற்றும் டிஞ்சிபிள் பாடி மேக்ரோபேஜ்கள் (TBM), திட்டவட்டமாக வேறுபட்ட மார்ஃபாலஜியைக் காண்பித்தன; அவை சிறியதாகவோ அல்லது காயமுற்றோ அல்லது சீக்கிரம் மரணமடையக் கூடியவையாகவோ இருந்தன. துணைக் காரணிகள், CRP, மற்றும் சில கிளைக்கோபுரதங்கள் ஆகியவை, மேலும், சிறப்பாக செயல்படும் பேகோசைட்டோசிஸுக்கு முக்கியமானவையாகும். லூபசில், இந்த உறுப்புகள் பெரும்பாலும் இல்லாமலோ, மங்கிய நிலையிலோ அல்லது செயலற்றதாகவோ இருக்கின்றன.
பலநிலை செல் உயிரிகளில், ஆரம்பநிலையே சிதைவடையும் செல்களை அகற்றுவது மிகவும் முக்கியமான ஒரு செயலாகும். இது அப்போடோசிஸ் செயல்முறையின் வளர்ச்சிக்கும், செல்களின் இரண்டாம்நிலை நெக்ரோசிஸ் தோன்றுவதற்கும் வழிவகுக்கும், இதனால், செல்களின் செயல்திறன் பாதிக்கப்படும். நெக்ரோடிக் செல்கள் உட்கரு துணுக்குகளை வெளிவிடுகின்றன, இவற்றில், தானியங்கு ஆன்டிஜென்கள் மற்றும் டெண்ட்ரிக் செல்களின் (DC) முதிர்ச்சி போன்ற அக ஆபத்து அறிகுறிகள் போன்றவையும் அடங்கும், ஏனெனில் இவை தன்னுடைய மெம்பரேனின் ஒருங்கிணைவை இழந்து விடுகின்றன. அப்போடோடிக் செல்கள் அதிகமாக தோன்றுவது, செயல்திறன் குறைந்த சுத்திகரிப்பையும் தூண்டிவிடக்கூடும். இது, DC -இன் முதிர்வுக்கும், தாமதமான அப்போடோடிக்கிற்கான செல் அக ஆண்டிஜென்களை உருவாக்கக்கூடும் அல்லது இரண்டாம்நிலை நெக்ரோடிக் செல்களை MHC மூலக்கூறுகள் மூலமாக உருவாக்கக்கூடும்.
தாமதமான அப்போடோடிக் மற்றும் இரண்டாம்நிலை நெக்ரோடிக் செல்கள் போன்றவற்றிலிருந்து வருவிக்கப்பட்ட தானியங்கு செல் அக ஆண்டிஜென்களுக்கு உட்கரு மற்றும் செல்கள் உட்படுவதால், சுயதாக்குதல் ஏற்படும் வாய்ப்புண்டு. அப்போடோடிக் செல்களின், B மற்றும் T செல் தாங்குதிறன் இழக்கப்படுகிறது, மற்றும் இந்த ஆண்டிஜென்களால், லிம்போசைட்கள் தூண்டிவிடப்படுகின்றன; வீக்கம் மற்றும் பிளாஸ்மா செல்களில்/0} தானாக ஆண்டிபாடிகள் உருவாவது தொடங்குகிறது. கியூட்டேனியஸ் லூபஸ் எரிதிமாடோசஸால் (CLE) பாதிக்கப்பட்டவர்களிடையேயும், தோலில் இறந்த செல்களைச் சுத்திகரிக்கும் செயலில் குறைபாடு பொதுவாகக் காணப்படுகிறது.[35]

ஆரோக்கியமான சூழ்நிலைகளில், அப்போடோடிக் லிம்போசைட்கள் விசேஷ பேகோசைட்களால் உற்பத்தி மையங்களிலிருந்து அகற்றப்படுகின்றன, இவை டிஞ்சிபிள் பாடி மேக்ரோபேஜ்கள் (TBM) ஆகும், இதன் காரணமாகத்தான், எந்தவொரு, கட்டற்ற அப்போடோடிக் மற்றும் ஆட்டோஆண்டிஜென் பொருட்கள் காணப்படுவதில்லை. லூபசைக் கொண்டுள்ள சில நபர்களிடையே, ஜிசிகளில் இறந்த செல்களின் மிச்சங்கள் சேகரமாவது கண்டறியப்பட்டுள்ளது, இது அப்போடோடிக் செல்கள் முறையாக சுத்திகரிக்கப்படாமல் இருப்பதால் நிகழ்கிறது. TBM -க்கு மிக அருகில், ஃபோலிக்குலார் டெண்ட்ரிக் செல்கள் (FDC) GC -இல் காணப்படுகின்றன, இவை ஆண்டிஜென் பொருட்களை அவற்றின் பரப்புடன் இணைக்கின்றன மற்றும் எலும்பு மஜ்ஜையிலிருந்து தோன்றும் DC -ஐ போலன்றி, MHC மூலக்கூறுகளால் எடுத்துக் கொள்ளப்படவோ அல்லது அவற்றில் காணப்படுவதோ இல்லை.
தானியக்கமுடைய B செல்கள் திடீரென்று, சோமாட்டிக் ஹைப்பர்மியூட்டேஷனில் தோன்றி, GC இன் எளிய பகுதியில் நுழையக்கூடும். தானியக்கமுடைய B செல்கள், திடீரென்றே முதிர்வு அடைகின்றன, பொதுவான ஃபோலிக்குலார் டெண்ட்ரிக் செல்களிடமிருந்து, வாழ்வதற்கான சிக்னல்களைப் பெறுவதில்லை, மற்றும் இவை அப்போடோசிஸால் அழிக்கப்படுகின்றன. சுத்திகரித்தலில் குறைபாடு தோன்றும்போது, இறந்த செல்களின் உட்கருக்கள், ஜிசியின் லைட் பகுதியில் சேகரமாகின்றன மேலும் அவை எஃப்டிசியுடன் இணைகின்றன. இவை தானியக்கமுடைய B-செல்களுக்கான வாழ்வதற்கான சிக்னல்களாக கொள்ளப்படுகிறது. மேண்டில் பகுதிக்கு நகர்ந்தவுடன், தானியக்கமுடிய B செல்கள், தொடர்ந்து வாழ்வதற்கு தானியக்கமுடைய T செல்களிடமிருந்து கூடுதல் சிக்னல்களைப் பெற வேண்டியது அவசியமாகிறது, இவை சுயஎதிர்ப்பு ஆண்டிபாடி உருவாக்கும் பிளாஸ்மா செல்கள் மற்றும் B மெமரி செல்கள் ஆகியவற்றின் முதிர்ச்சிக்கு வழிவகுக்கின்றன. தானியக்கமுடைய T செல்களின் முன்னிலையில், ஒரு கடுமையான சுயதாக்குதல் நோய் விளைவாக ஏற்படக்கூடும்.
nRNP A மற்றும் nRNP C ஆகியவற்றின் சுயஆண்டிபாடிகள் தொடக்கத்தில் கட்டுப்படுத்தப்பட்ட, ப்ரோலைன்-செறிந்த அமைப்புகளை இலக்காக கொண்டன. பின்னர் ஆன்டிபாடி பரவல் தொடர்ச்சியான பிற எபிடோப்களை அடைகிறது. nRNP மற்றும் Sm சுயஆன்டிபாடிகளின் தொடக்க இலக்குகளின் ஒற்றுமை மற்றும் குறுக்கு வினை காரணமாக, மூலக்கூறுகளுக்கு இடையேயான எபிடோப் பரவலுக்கு முக்கிய குவியப் புள்ளியாக அடையாளம் காணப்படுகின்றன.[36]
HMGB1 இன் மேம்படுத்தப்பட்ட வெளிப்பாடு, சிஸ்டமிக் லூபஸ் எரிதிமாடோசிஸைக் கொண்ட மக்களின் சீரத்திலும், இந்நோய் கண்ட எலிகளின் சீரத்தில் கண்டறியப்பட்டது, ஹை மொபிலிட்டி குரூப் பாக்ஸ் 1 (HMGB1) என்பது, ஒரு உட்கரு புரதமாகும் இது குரோமாடினின் கட்டமைப்பிலும் மறுபதிப்பு ஒழுங்கமைவிலும் பங்கேற்கிறது. சமீபத்தில், HMGB1 -ஆனது, கடும் வீக்கம் அடைதல் மற்றும் சுயதாக்குதல் நோய்களின் நோய்பரவலில் முக்கிய பங்காற்றுவதாக கண்டறியபட்டது, இதன் காரணம் அது, வீக்கத்தை ஊக்குவிக்கும் மற்றும் நோய் எதிர்ப்பை தூண்டிவிடும் பண்புகளைக் கொண்டதாகும்.[37]
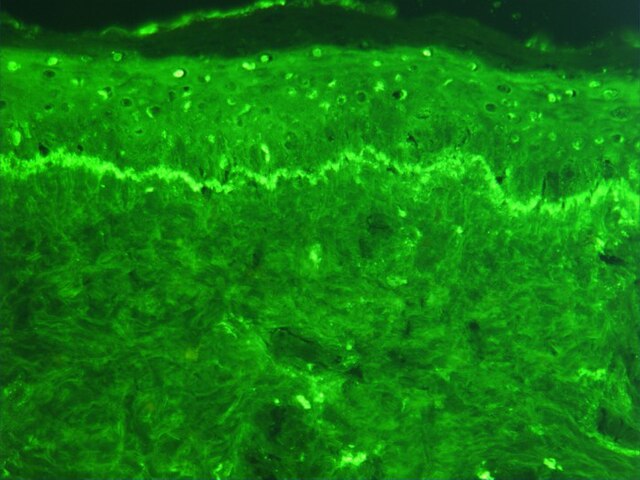
உட்கரு எதிர்ப்பு ஆன்டிபாடி (ANA) சோதனை மற்றும் உட்கருவிலிருந்து ஆன்டிஜெனைப் பிரித்தெடுப்பதற்கான (anti-ENA) வடிவம், இதுவே லூபசுக்கான சீராலாஜிக் சோதனையின் முக்கிய அம்சம். ANAக்களைக் கண்டறிய பல நுட்பங்கள் பயன்படுத்தப்பட்டன. மருத்துவ முறையாக, மிக அதிகமாக பயன்படுத்தப்படும் முறையானது, இம்யுனோஃப்ளோரசன்ஸ் என்பதாகும். ஒளிர்வின் வடிவத்திலிருந்து, ஒரு நோயாளியின் சீரத்தில் எம்மாதிரியான ஆன்டிபாடி தங்கியுள்ளது என்று அறியப்படுகிறது.
ANA முன்பரிசோதனையானது, பல இடையீட்டு திசு குறைபாடுகளில் நேர்மறையான முடிவுகளைத் தருகிறது மற்றும் இயல்பான நபர்களிடம் தோன்றக்கூடிய பிற சுய தாக்குதல் நோய்களைக் கண்டறியவும் பயன்படுகிறது. உட்கரு எதிர்ப்பு ஆன்டிபாடிகளில் ஆன்டி-ஸ்மித் மற்றும் ஆன்டி-டபுள் ஸ்ட்ராண்டட் DNA (dsDNA) ஆன்டிபாடிகள் (லூபசுடன் தொடர்புடையவை) மற்றும் ஆன்டி-ஹிஸ்டோன் ஆன்டிபாடிகள் (இது மருந்தால் தூண்டப்பட்ட லூபஸுடன் தொடர்புடையது). ஆன்டி-dsDNA ஆன்டிபாடிகள், லூபசில் மட்டுமே அதிகமாக காணப்படும்; 70% நோயாளிகளிடையே இது காணப்படுகிறது, அதே நேரத்தில் லூபசு இல்லாத மக்களிடையே வெறும் 0.5% நபர்களிடம் மட்டுமே காணப்படுகிறது.[2] ஆன்டி-dsDNA ஆன்டிபாடி சோதனையானது, நோயின் செயல்பாட்டையும் காண்பிக்க வல்லது, ஆனாலும் இது எல்லா நோயாளிகளிடையேயும் நடவாது.[2] லூபசு நோயாளிகளிடையே காணப்படும் பிற ANA, ஆன்டி-U1 RNP (இது சிஸ்டமிக் ஸ்கெலாரோசிஸ் -இலும் தோன்றுகிறது), SS-A (அல்லது ஆன்டி-Ro) மற்றும் SS-B (அல்லது ஆன்டி-La; இவை இரண்டுமே ஸ்ஜொரென்ஸ் சிண்ட்ரோமில் பொதுவான அறிகுறிகள்). SS-A மற்றும் SS-B ஆகியவை, இன்னும் குறிப்பான, நியோனாடால் லூபஸில், இதய ஓட்ட அடைப்பைக் குறிக்கக்கூடும்.[38]
லூபசு சந்தேகம் இருக்கக்கூடிய நபர்களுக்கு செய்யப்படும் பிற வழக்கமான சோதனைகளாவன காம்ப்ளிமென்ட் சிஸ்டம் அளவுகள் (குறைவான அளவுகள், நோய் எதிர்ப்பு அமைப்பால் எடுத்துக்கொள்ளப்படுவதைக் குறிக்கும்), எலக்ட்ரோலைட்கள் மற்றும் சிறுநீரக செயல்பாடு (சிறுநீரகம் சம்பந்தப்பட்டிருந்தால் பாதிக்கப்படும்), கல்லீரல் நொதிகள், மற்றும் முழு இரத்த எண்ணிக்கை.
முன்னர், லூபஸ் எரிதிமாடோசஸ் (LE) செல் சோதனையானது, நோய் பகுப்பாய்வுக்கு பொதுவாக பயன்படுத்தப்படாது, ஏனெனில் அந்த LE செல்கள் லூபசு நோயாளிகளிடையே 50–75% பேர்களிடையே மட்டுமே காணப்பட்டன, மேலும் ரூமட்டாய்டு ஆர்திரிடிஸ், ஸ்கெலெர்டெர்மா மற்றும் மருந்து எதிர்வினை நோயாளிகளில் சிலருக்கும் இது காணப்பட்டது. இதன் காரணமாக, LE செல் சோதனையானது, தற்போது, அரிதாகவே செய்யப்படுகிறது மற்றும் இது பெரும்பாலும் வரலாற்று ரீதியான காரணத்திற்காக மட்டுமே செய்யப்படுகின்றது.[39]
சில மருத்துவர்கள், அமெரிக்க ரூமட்டாலஜி கல்லூரியின் (ACR) வகைப்பாட்டு தேர்வளவையின் அடிப்படையில் நோய் பகுப்பாய்வு செய்கின்றனர். இந்த தேர்வளவைகள், முக்கியமாக அறிவியல் ஆராய்ச்சிகளில் பயன்படுத்தும் நோக்கோடு மட்டுமே உருவாக்கப்பட்டன, இதில் தோராயமாக்கிய கட்டுப்படுத்தப்பட்ட சோதனைகளில், அதிக நம்பிக்கை அளவுகளில் மட்டுமே பயன்படுத்த முடியுமாறு அமைந்திருந்தன, எனவே லூபசைக் கொண்டுள்ள சில நபர்கள் இந்த தேர்வளவைகளைப் பூர்த்தி செய்ய முடியாதவர்களாகவும் இருக்க வாய்ப்புண்டு.
அமெரிக்க ரூமட்டாலஜி கல்லூரி 1982 -ஆம் ஆண்டில் பதினோரு தேர்வளவைகளை உருவாக்கியது,[40] அது, 1997 -இல் திருத்தியமைக்கப்பட்டது[41], இதன் பின்னர் மருத்துவ சோதனைகளில், லூபசின் வரையறையை வகை பிரிப்பதற்கான ஒரு கருவியாகப் பயன்படுத்தப்பட்டு வருகிறது. இவை தனிநபர்களின் நோயைப் பகுப்பாய்வதற்கான நோக்கோடு அமைந்தவை அல்ல, மேலும் அந்த நோக்கில் பெரிய பலன் எதையும் தராது. மருத்துவ சோதனைகளுக்காக, நோயாளிகளைக் கண்டறிவதற்கு, ஒரு நபருக்கு 11 அறிகுறிகளில் 4 ஒரே நேரத்தில் காணப்பட்டாலோ அல்லது, இரண்டு சூழல்களில் இவை தொடர்ந்து ஏற்படிருந்தாலோ, அவருக்கு லூபசு நோய் இருக்கிறது என்று அடையாளம் காணப்பட்டது.
இந்த 11 அறிகுறிகளையும் நினைவில் வைத்துக்கொள்வதற்கான சுருக்க வடிவமானது 'SOAP BRAIN MD ' என்பதாகும்.[44]
சில நபர்கள், குறிப்பாக ஆன்டிபாஸ்போ லிப்பிட் சிண்ட்ரோம் நோயைக் கொண்டவர்கள், நான்கு தேர்வளவைகளும் இல்லாமலே லூபசைப் பெற்றிருப்பர், மேலும் லூபசானது, இந்த தேர்வளவைகளில் இல்லாத அம்சங்களையும் கொண்டிருக்கலாம்.[45][46][47]
மீளுருவாக்க பிரித்தெடுத்தல் என்பது, மேலும் அந்நியமான தேர்வளவைகளைக் கண்டறிய பயன்படுத்தப்படுகிறது.[42] இந்த ஆய்வானது, இரண்டு வேறுபட்ட பகுப்பாய்வு வகைப்பாடு பிரிவுகளை உருவாக்கியுள்ளது:
பிற வேறுபட்ட தேர்வளவைகளும் பரிந்துரைக்கப்பட்டுள்ளன.[48]
ஒரு கடுமையான நோயாகவும், தெளிவான மருந்து எதுவும் இல்லாமலும் இருப்பதால், லூபசுக்கான சிகிச்சை அறிகுறிகளைச் சார்ந்ததே. சுருக்கமாக சொல்வாதானால், இதில் நோய் வளர்ச்சியைத் தடுப்பது, அவற்றின் தீவிரத்தைக் கட்டுப்படுத்துவது மற்றும் அவை நிகழும் கால அளவைக் குறைப்பது ஆகியவை அடங்கும். தற்போது, மருந்துகளே முதன்மையான சிகிச்சையாக உள்ளது. ஆனாலும், லூபஸ் நோயைக் கட்டுப்படுத்துவதில், உணவுக் கட்டுப்பாடு மற்றும் உடற்பயிற்சி முக்கிய பங்கு வகிக்கின்றன என்பதற்கு வலுவான ஆதாரங்கள் உள்ளன.
லூபஸ் என்பது வீக்கம் மற்றும் சுயதாக்குதல் இணைந்த ஒரு நோயாகும்.
லூபஸ் நோய் உள்ள நபர்கள், BlyS புரத உற்பத்தி தேவைக்கு அதிகமாக இருக்கும், அது அதிக வீக்கத்தை ஏற்படுத்தும். BlyS -இன் அளவு சாதாரண அளவுகளை மீறும்போது இது நடக்கிறது. தானியக்கம் கொண்ட ஆன்டிபாடிகளின் உற்பத்தியில் தொடர்புடைய புரதங்களில் ஒன்றாக BlyS இருப்பதாலும், அந்த ஆன்டிபாடிகள் மடிவதைத் தடுக்கவும், BlyS அதிக அளவில் உடலில் இருக்கும்போது, உடலின் பாகங்களில் வீக்கம் தோன்றுகிறது.
இதற்கான சிகிச்சையில், கார்ட்டிகோஸ்டீராய்டுகள் மற்றும் மலேரியா எதிர்ப்பு மருந்துகளும் அடங்கும். ஊடுருவல் ப்ரோலிஃபிரேடிவ் குளோமெருலோநெஃப்ரிடிஸ் போன்ற குறிப்பிட்ட சில லூபஸ் நெஃப்ரெட்டிஸ்க்கு ஏராளமான சைட்டோடாக்ஸிக் மருந்துகள் தேவை. இவற்றில், சைக்ளோபாஸ்பைமடு மற்றும் மைக்கோஃபீனோலேட் ஆகியவை அடங்கியுள்ளன.
லூபசில் பல அறிகுறிகளும், பல உடல் உறுப்புகளும் ஈடுபட்டுள்ளதால், இதற்கு வெற்றிகரமாக சிகிச்சை அளிக்க ஒரு நபருக்கு லூபசின் தீவிரத்தை கட்டாயம் மதிப்பிட வேண்டும். மிதமான அளவு அல்லது திரும்பவும் வரும் நிலையில் சில நேரங்களில் சிகிச்சை அளிக்காமல் இருப்பது பாதுகாப்பானதாக இருக்கும். தேவையெனில், வீக்கத்துக்கு எதிரான ஸ்டீராய்டு அல்லாத மருந்துகளையும் மலேரியாவுக்கு எதிரான மருந்துகளையும் பயன்படுத்தலாம்.
நோயை மாற்றக்கூடிய ஆன்டிரூமாடிக் மருந்துகள் (DMARDs) நோய் வளர்ச்சியைக் குறைக்கப் பயன்படுத்தப்படுகின்றன, மேலும் ஸ்டீராய்டின் பயன்பாட்டு குறைவு மற்றும் நோய் வளர்ச்சியடையும்போது, அவை கார்டிகாஸ்டிராய்டுகளால் சிகிச்சையளிக்கப்படுகின்றன. ப்ளாகுயெனில் மற்றும் நோய் எதிர்ப்பு தணிப்பிகள் போன்ற DMARD மருந்துகள் பொதுவாக பயன்படுத்தப்படுகின்றன (எ.கா. மெத்தோட்ரெக்ஸேட் மற்றும் அசைதியோப்ரைன்). ஹைட்ராக்ஸிக்ளோகுயின் என்பது ஒரு FDA-அங்கீகரித்த மலேரியா எதிர்ப்பு மருந்தாகும், இது பொருள் சார்ந்த, கியூட்டானியஸ் மற்றும் ஆர்ட்டிகுலர் அறிகுறிகளின்போது தரப்படுகிறது. ஹைட்ராக்ஸிக்ளோகுயினுக்கு பக்க விளைவுகள் மிகவும் குறைவு மற்றும் லூபசை கொண்ட மக்களின் வாழ்நாளை இது அதிகமாக்குகிறது.[49] சைக்ளோபாஸ்பைமடு என்பது தீவிரமான குளோமருலோநெஃப்ரிடிஸ் அல்லது பிற உறுப்பு செயலிழப்பு சிக்கல்களுக்கு பயன்படுத்தப்படுகிறது. மைக்கொபீனாலிக் அமிலம் என்பதும் லூபஸ் நெஃப்ரிடிஸின் சிகிச்சையில் பயன்படுத்தப்படுகிறது, ஆனால் இது FDA-அங்கீகாரம் பெற்றதல்ல, மேலும் இதனை கர்ப்பமான பெண்கள் பயன்படுத்தும்போது, பிறக்கும் குழந்தைகளுக்கு ஏதேனும் பாதிப்புகள் ஏற்படுகிறதா என்று FDA ஆய்வு செய்து வருகிறது.[50]
பெரும்பாலான தீவிர நிலைகளில், நோய் எதிர்ப்பு திறனை மாற்றியமைக்கும் மருந்துகள், (முக்கியமாக கார்ட்டிஸ்டீராய்டுகள் மற்றும் நோயெதிர்ப்பு தணிப்பிகள்) நோயைக் கட்டுப்படுத்த பயன்படுத்தப்படுகின்றன, இதனால் அறிகுறிகள் மீண்டும் வராமல் தடுக்கப்படுகின்றன (ஃப்ளேர்ஸ் என்று அறியப்படுகிறது) மருந்தளவின் அடிப்படையில், ஸ்டீராய்டைப் பயன்படுத்தும் மக்களிடையே குஷிங்ஸ் சிண்ட்ரோம் என்ற நோய் தோன்றக்கூடும், உடல்பருமன், வீக்கமான வட்ட முகம், நீரிழிவு, அதிக பசி, தூங்குவதில் சிரமம் மற்றும் ஆஸ்டியோபோரோசிஸ் போன்ற பக்கவிளைவுகளும் தோன்றும். தொடக்கத்தில் அதிக அளவு மருந்து தரப்படுவது குறைக்கப்பட்டால், அந்த பக்கவிளைவுகளும் தவிர்க்கப்படக் கூடும், ஆனால் குறைந்த அளவிலான மருந்தையும் நீண்டகாலம் பயன்படுத்தினால் உயர் ரத்த அழுத்தம் மற்றும் கண்புரை போன்றவை ஏற்படக்கூடும்.
பல நோயெதிர்ப்பு தணிப்பு மருந்துகள் லூபசுக்கு எதிராக முனைப்புடன் சோதிக்கப்படுகின்றன. அதாவது கார்டிகாஸ்டீராய்கள் போல, ஒட்டுமொத்தமாக நோய் எதிர்ப்புத் திறனை முடக்காமல், தனித்தனி செல்களின் இயக்கத்தை இலக்காக வைத்து இவை செயல்புரிகின்றன. இவற்றில் சில மருந்துகளுக்கும், முன்பே ரூமட்டாய்டு ஆர்த்ரிடிஸுக்கு சிகிச்சை அளிக்க FDA-அங்கீகாரம் அளித்துள்ளது.[49] பெலிமுமாப் என்பதைக் காணவும்.
லூபசால் பாதிக்கப்பட்ட பல நபர்களும், பல நிலைகளில் வேறுபடக்கூடிய கடும் வலியை எதிர்கொள்கின்றனர், அனாஜிஸிக்ஸ் (வலி அகற்றிகள்) மருந்தை அதிகமான அளவில் இவர்களுக்கு பரிந்துரைக்கலாம், மேலும் இதை எதிர்ப்பு மருந்துகள் (முக்கியமாக ஸ்டீராய்டுகள் அல்லாத வீக்க எதிர்ப்பு மருந்துகள்) போதுமான அளவு தீர்வை வழங்கவில்லை என்றால் பயன்படுத்தலாம். இண்டோமெத்தாசின் மற்றும் டைக்லோஃபெனாக் போன்ற சாத்தியமான NSAIDகள், லூபசு நோயாளிகளுக்கு பரிந்துரைக்கப்படுவதில்லை, ஏனெனில் அவை சிறுநீரக அல்லது இதய செயலிழப்பின் ஆபத்தை அதிகரிக்கக்கூடும்.[49]
மிதமான வலிக்கு, மிதமான அளவு டெக்ஸ்ட்ரோபோக்ஸிஃபீன் மற்றும் கோ-கோடமோல் போன்ற ஒபியேட்கள் கொண்டு சிகிச்சையளிக்கப்படுகிறது. மிதமானது முதல் வலுவான கடும் வலியானது, வலுவான ஒபியாட்கள், அதாவது ஹைட்ரோகோடோன் அல்லது நீண்ட செயலாற்றும் தொடர்-வெளியீட்டு ஒபியாட்கள் பயன்படுத்தப்படுகின்றன, இதில், ஆக்ஸிகோடோன், MS கோன்டின், அல்லது மெத்தாடோன் ஆகியவை அடங்கும். ஃபெனாடானைல் டர்காஸிக் ட்ரான்ஸ்டெர்மல் பேட்ச் என்பது, கடுமையான வலிக்கு எதிராக பரவலாக பயன்படுத்தப்படும் சிகிச்சையாகும், ஏனெனில் இது நீண்டகாலம் செயல்புரியக்கூடியது, வலிநேரத்தில் வெளியிடக்கூடியது மற்றும் பயன்படுத்த எளிதானது ஆகும். நீண்டகாலத்திற்கு ஒபியாட்கள் பயன்படுத்டப்பட்டால், மருந்து தாங்கு திறன், வேதிப்பொருள் சார்பு மற்றும் அடிமைத்தனம் போன்றவை ஏற்படக்கூடும். ஒபியாட் அடிமைத்தனம் என்பது உண்மையில் அதிகம் கவலைத் தரக்கூடியது அல்ல, ஏனெனில், அதனுடைய நிலைமை எப்போதும் முழுமையாக மறைவதில்லை. எனவே, கடும் வலி அறிகுறிகளுக்கு, சரியான கால இடைவெளிகளில், நோயறிதல் சோதனைகளுடன் வாழ்நாள் முழுவதும், ஒபியாட்களின் சிகிச்சை பொதுவான ஒன்றே ஆகும், இது நீண்டகால ஒபியாட் மருந்துகளுக்கு பொதுவான ஒரு முறையே ஆகும்.
லூபசு நோயாளிகள் சூரிய ஒளி படும் இடங்களைத் தவிர்ப்பது, முதன்மையாக செய்ய வேண்டிய வாழ்க்கை முறை மாற்றமாகும், ஏனெனில் சூரிய ஒளி நோயை அதிகரிக்கக்கூடும். நோயை அதிகமாக்காது என்று நிச்சயமாக தெரிந்த லூபசுக்கு தொடர்பற்ற மருந்துகள் மட்டுமே தரப்பட வேண்டும். சிலிக்க், பெஸ்டிசைட்கள் மற்றும் பாதரசம் ஆகியவற்றுக்கு தொழில்ரீதியாக உட்படுவதும் கூட நோயை இன்னும் மோசமாக்கக் கூடும்.[24]
விரதமிருப்பது, பெரிய அளவில் உணவூட்ட மாறுதல்கள், குறைந்த கொழுப்பு உணவுகள், கண்டிப்பான சைவ உணவுக்காரர்கள், ஒட்டுமொத்த உணவு கட்டுப்பாடு ஆகியவை நோயைக் கட்டுப்படுத்தவும் அவற்றை விரட்டி அடிக்கவும் கூட காரணமாகின்றன.[51]
இறுதி நிலை சிறுநீரக செயலிழப்பு நிலையில் இருப்பவர்களுக்கு சிறுநீரக மாற்று சிகிச்சைகள் பரிந்துரைக்கப்படுகின்றன, இது லூபஸ் நெஃப்ரிடிஸ் -இன் சிக்கல்களில் ஒன்று, ஆனால் 30% நோயாளிகளில் இந்த நோய் முழுமையாக மீண்டும் ஏற்படுவதற்கான வாய்ப்புகள் உள்ளன.[52]
தடுப்புமுறைகளைப் பயன்படுத்தும் அளவிற்கு லூபசு இன்னும் புரிந்து கொள்ளப்படவில்லை. நோய் ஏற்படவிருப்பதற்கான எச்சரிக்கை அறிகுறிகளாவன, சோர்வு, வலி, அரிப்பு, காய்ச்சல், செரிமானமின்மை, தலைவலி மற்றும் மயக்கம் ஆகியவை ஆகும். எச்சரிக்கை அறிகுறிகளை ஆரம்பத்திலேயே புரிந்து கொள்வது, மருத்துவரிடம் அவற்றைத் தெரிவிப்பது, ஆகியவற்றின் மூலமாக தொடர்ந்து சுறுசுறுப்பாகவும், குறைந்த வலியுடனும் அடிக்கடி மருத்துவமனை செல்லாமலும் இருக்கலாம்.[53]
நீண்டகாலம் லூபசுடன் இருக்க நேரிடும்போது, அதனால் ஏற்படும் சிக்கல்களும் அதிகரிக்கின்றன, முக்கியமாக பின்வரும் நான்கு நிலைகளில்: கார்டியோவாஸ்குலார் நோய்கள், நோய்த்தொற்றுகள், ஆஸ்ட்யோபோரோசிஸ், மற்றும் புற்றுநோய். தரமான தடுப்பு செயல்முறைகள், தொடர்புடைய நோய்கள் உள்ளதா என்ற முன்பரிசோதனைகள் போன்றவற்றின் மூலமாக, மருந்துகளின் பக்க விளைவால் ஏற்படும் ஆபத்துக்களைக் கட்டுப்படுத்த முடியும். நோய் எதிர்ப்பு அமைப்பை பாதிக்கும் புற்றுநோய்களுக்கு எதிராக கூடுதல் கண்காணிப்பு அவசியம் தேவை என்று கருதப்படுகிறது.[54]
லூபசு நோயுடைய தாய்களுக்கு பிறக்கும் பெரும்பாலான குழந்தைகள் ஆரோக்கியமாகவே இருக்கின்றனர், லூபசு நோயுடைய பெண்கள் பிரசவ காலம் வரை மருத்துவ கண்காணிப்பின் கீழ் இருக்க வேண்டும். நானோடால் லூபஸ் என்பது மிகவும் அரிதானது, ஆனால் தாய்மார்களுக்கு இது வருவது மிக அதிக அபாயமானது, இதனால் பிரசவத்திற்கு முன்பும் பின்பும் இவர்களைக் கண்காணிப்பது மிகவும் அவசியம். மேலும், லூபசானது கர்ப்பகாலத்தின்போது இன்னும் அதிகமாகக் கூடும், முறையான சிகிச்சை தாயின் உடல்நலத்தை நீண்டகாலம் காக்கும். ஆன்டி-Ro (SSA) அல்லது ஆன்டி-La (SSB) ஆன்டிபாடிகளைக் கொண்ட கர்ப்பமான பெண்கள் அடிக்கடி எக்கோகார்டியோகிராம்களைக் கொண்டு சோதிக்கப்படுகிறார்கள் மற்றும் 16வது மற்றும் 30வது வாரங்களில் இதயம் மற்றும் அதனைச் சுற்றியுள்ள வாஸ்குலாச்சரின் நலத்தைக் கண்காணிக்க இது செய்யப்படுகிறது.[53]
லூபசைக் கொண்டிருக்கும் பெண்களுக்கு, கர்ப்பத்தடை மற்றும் பிற நம்பகமான கர்ப்பத்தடுப்பு முறைகள் தொடர்ந்து அறிவுறுத்தப்படுகின்றன, ஏனெனில் நோய் முனைப்புடன் இருக்கும்போது, கர்ப்பமடைவது பெரும்பாலும் ஆபத்தானதாகவே இருக்கிறது. லூபஸ் நெஃப்ரிடிஸ் மிகவும் பொதுவான ஒரு அறிகுறியாகும். ஒட்டுமொத்தமாக குழந்தை ஆரோக்கியமாக பிறக்கும் வாய்ப்பு 72.7% ஆகும்; தன்னியல்பான கருச்சிதைவு (miscarriage) மற்றும் கருப்பையிலேயே சிசு மரணம் ஆகியவை கருக்கலைவதற்கான பொதுவான காரணங்கள் ஆகும். கர்ப்பக்காலத்தின்போது, நோய் அதிகமான, லூபசு நோயாளிகளுக்கு பிரசவம் மிகவும் மோசமானதாக இருக்கிறது.[55]
லூபசு பொதுவாக தீர்க்கவியலாத நோய் என்றும், ஆனால் அதிகப்படியாக சிகிச்சைத்தரக்கூடியது என்றும் கருதப்படுகிறது.
1950களில், லூபசு இருப்பதாக கண்டறியப்பட்ட பெரும்பாலான மக்கள் ஐந்து ஆண்டுகள் வரை மட்டுமே உயிர் வாழ்ந்தனர். நோய் முன்கணிப்பு மற்றும் சிகிச்சை ஆகியவற்றில் ஏற்பட்ட மேம்பாடுகளின் காரணமாக, தற்போது 90% க்கும் மேற்பட்டவர்கள் பத்து ஆண்டுகளுக்கும் மேலாக உயிர் வாழ்கின்றனர் மற்றும் கிட்டத்தட்ட நோயின் எந்த அறிகுறிகளும் இல்லாமல் இருக்கின்றனர். பெண்களை விடவும், ஆண்கள் மற்றும் குழந்தைகளிடையே முன்கணிப்பு என்பது பொதுவாக அதிக சிரமமானதாக உள்ளது; ஆனாலும் 60 வயதுக்கு மேற்பட்டவர்களுக்கு இந்த அறிகுறிகள் தோன்றினால், நோயானது அதிக சாதகமான காலத்திற்கு செயல்படும். சீக்கிரத்தில், 5 ஆண்டுகளுக்குள் இறந்து விடுவது, என்பது, உறுப்பு செயலிழப்பு அல்லது அதிகப்படியான நோய்த்தொற்றுகள் ஆகியவற்றின் காரணமாக ஏற்படுகிறது, இவை இரண்டுமே ஆரம்பக்கட்ட முன்கணிப்பு மற்றும் சிகிச்சை ஆகியவற்றால் சரிசெய்யக்கூடியவை. சாதாரணம் மக்களை ஒப்பிடும்போது, பிந்தைய நிலைகளில் இருக்கும் மக்களிடையே, மரணத்தின் ஆபத்து ஐந்து மடங்கு அதிகமாக உள்ளது, கார்டிகோஸ்டீராய்டு மருந்துகளால் ஏற்படும் கார்டியோவாஸ்குலார் நோய்கள்தான் லூபசால் பாதிக்கப்பட்ட மக்களிடையே மரணம் ஏற்படுவதற்கான முக்கிய காரணமாகும்.[49]
கார்டியோ வாஸ்குலார் திசுக்களின் சாத்தியங்களைக் குறைக்க, உயர் ரத்த அழுத்தம் மற்றும் உயர் கொலஸ்ட்ரால் ஆகியவைக் கட்டுப்படுத்தப்படவும் அல்லது கடுமையாக சிகிச்சையளிக்கப்படவும் வேண்டும். சாத்தியமான மிகக் குறைந்த காலத்திற்கு, மிகக் குறைவான அளவிலேயே ஸ்டீராய்டு மருந்துகள் பயன்படுத்தப்பட வேண்டும், மேலும் அறிகுறிகளைக் குறைக்கும் மருந்துகள் சாத்தியமாகும் போதெல்லாம் தரப்பட வேண்டும்.[49] உயர் சீரம் கிரேடினின், ஹைப்பர்டென்ஷன், நெப்ரோடிக் நோய்க்குறியீடு, ரத்தசோகை மற்றும் ஹைப்போஅல்புமினிமியா ஆகியவை மோசமான முன்கணிப்பு காரணிகளாகும்.[56]
ANA என்பது, மிகவும் உணர்திறன் மிக்க முன்பரிசோதனை ஆகும், ஆனால், ஆன்டி-Sm (ஆன்டி-ஸ்மித்) அதிக துல்லியமானது. dsDNA (டபுள்-ஸ்ட்ராண்டட் DNA) ஆன்டிபாடி என்பதும், அதிக துல்லியமாகவும், நோயின் செயல்பாட்டைப் பொறுத்து மாறக்கூடியதாகவும் இருக்கிறது. dsDNA தரம்பார்த்தல் சில நேரங்களில் நோய் வளர்ச்சியைக் கண்காணிக்கவும், சிகிச்சைக்கான பலனை அறியவும் பயன்படுகின்றன.[57]
லூபசின் வீதம் வெவ்வேறு நாடுகளிடையே வெவ்வேறாக காணப்படுகிறது, மரபினம், பாலினம் மற்றும் மாற்ற நேரம் ஆகியவைப் பொறுத்து இந்த வேறுபாடுகள் உள்ளன.[58] அமெரிக்காவில், லூபசு நோய் ஆபத்து இருப்பவர்கள் 100,000 பேர்களுக்கு கிட்டத்தட்ட 53 நபர்களாவர், அதாவது அமெரிக்க்காவில் உள்ள 300 மில்லியன் மக்களில் 159,000 பேர்கள் இந்த நோய் பாதிப்புடன் உள்ளனர்.[58][59] வடக்கு ஐரோப்பாவில், இந்த வீதம் 100,000 பேர்களில் 40 பேர் என்பதாகும்.[60] ஐரோப்பாவைச் சேராத நாடுகளைச் சேர்ந்தவர்களுக்கு லூபசு வருவதற்கான வாய்ப்புகள் அதிகமாக உள்ளன.[59] இந்த வீதம் கிட்டத்தட்ட 100,000 பேர்களில் 159 பேர்கள் என்ற அளவில் ஆஃப்ரோ-கரீபியன் பகுதியைச் சேர்ந்தவர்களிடம் உள்ளது.[58]
பெரும்பாலான சுயதாக்குதல் நோய்களைப் போலவே லூபசும், 9 க்கு 1 என்ற வீதத்தில் பெண்களை அதிக அளவில் தாக்குகிறது.[58]
லூபசின் நோய் நிகழ்வு 1955 -இல் 1.0 இலிருந்து 1974 -இல் 7.6 என்ற அளவிற்கு அமெரிக்காவில் அதிகரித்துள்ளது. இந்த அதிகரிப்பு, மேம்படுத்த முன்கணிப்பினாலா அல்லது அதிக மக்கள் நோயுறுவதாலா என்பது தெரியவில்லை.[58]
லூபஸ் எரிதிமாடோசஸ் என்ற சொல்லுக்கு, பல விளக்கங்கள் கூறப்படுகின்றன. லூபஸ் என்பது ஓநாய்க்கான [[லத்தீன் சொல்லாகும் மற்றும் [61], "எரித்ரோ" என்பது ερυθρός என்ற, "சிவப்பு" நிறத்தைக் குறிக்கும் கிரேக்க சொல்லாகும். எல்லா விளக்கங்களும், மூக்கு மற்றும் கன்னங்களில் இந்த நோய் ஏற்படுத்தும், சிவந்த, வண்ணத்துப் பூச்சி வடிவ மலர் படர்தாமரை உடனே தொடங்குகின்றன.
லூபசின் வரலாறு மூன்று காலகட்டங்களாக பிரிக்கப்படுகிறது: மரபுரீதியானவை, நியோகிளாசிக்கல் மற்றும் நவீனகாலம் ஆகியவையாகும். இடைக்காலத்தில் இந்நோய் கண்டறியப்பட்ட போது, கிளாசிக்கல் காலம் தொடங்குகிறது, மக்கள்தொகை பரவலில் இந்நோயின் பாதிப்பு இருப்பதை நோய்ப்பரவல் அறிகுறிகள் காண்பிக்கின்றன. லூபஸ் என்ற சொல்லானது, ரோஜரியஸ் என்ற 12 ஆம் நூற்றாண்டைச் சேர்ந்த இயற்பியலாளரால் பயன்படுத்தப்பட்டது, அவர் படர்தாமரையை விவரிக்க இந்த சொல்லைப் பயன்படுத்தினார். நியோகிளாசிக்கல் காலம், மோரிக் கப்போசி என்பவரால், 1872 ஆம் ஆண்டில், நோயின் அறிகுறிகள் கண்டறியப்பட்ட போது தொடங்கியது. நவீன காலம் 1948 ஆம் ஆண்டு முதல் தொடங்கியது, ஒரு LE செல்லைக் (லூபஸ் எரிதிமாடோசஸ் செல்—ஒரு மைஸ்னோமர், இது பிற நோய்களுடனும் தோன்றக்கூடியது) கண்டறிந்ததுடன் இந்த கால அளவு தொடங்கியது. மேலும் இது, நம்முடைய நோய்உடற்கூறியல் ஏற்பட்ட வளர்ச்சி மற்றும் மருத்துவ ஆய்வக அம்சங்களால் வரையறுக்கப்படுகிறது, மேலும் சிகிச்சை முறையில் ஏற்பட்ட வளர்ச்சிகளும் கருத்தில் கொள்ளப்படுகின்றன.[62]
பாரிபைரியா (லூபசின் பல அறிகுறிகளைக் காட்டும் மற்றொரு நோய்) என்ற நோயானது, நாட்டுப்புற கதைகளில் கூறப்படும், காட்டேரிகள் மற்றும் ஓநாய்மனிதர்கள் ஆகியோரால், தோற்றுவிக்கப்படுவதாக நம்பப்படுவதாக மருத்துவ வரலாற்றறிஞர்கள் கூறுகின்றனர். இது, உண்மையில் ஒளி நுண்ணுணர்வு, காயங்கள் ஏற்படுதல், முடி வளர்ச்சி மற்றும் தீவிர தொடர் பாரிபைரியா (அல்லது அந்த நோயின் பலவாறான சேர்க்கைகள், இரட்டை, ஹோமோசைகோவஸ் அல்லது கலவை பாரிபைரியாஸ் ஆகியவை) வடிவங்களில் சிவப்பு நிற கறை படிந்த பற்கள் போன்றவற்றை தோற்றுவிக்கிறது.[62]
இந்த நோய்க்கான பயனுள்ள மருந்து 1894 -இல் முதன்முதலாக கண்டறியப்பட்டது, அப்போதுதான் குயினைன் என்பது முதலில் பயனுள்ள சிகிச்சை என்று கண்டறியப்பட்டது. நான்கு ஆண்டுகளுக்கு பின்னர், சாலிசிலேட்களை குயின்னைன் உடன் சேர்த்து பயன்படுத்துவது அதிக நன்மையைத் தந்தது. இருபதாம் நூற்றாண்டின், மத்திய காலம் வரை இதுவே சிறந்த சிகிச்சையாக இருந்து வந்தது, அப்போது ஹென்ச் என்பவர் கார்டிகோஸ்டீராய்டுகளை லூபசு சிகிச்சையில் பயன்படுத்துவதன் பலனைக் கண்டறிந்தார்.[62]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.