Желудачноцревни рак или гастроинтестинални рак укључује све врсте рака у органима дигестивног тракта, који почиње од једњака (цеви која води храну од уста до желуца) и завршава се у анусу (где отпад излази из тела). Одговоран је на глобалном нивоу за највећи број карцинома и велики број смрти од рака једњака желудца, дванаестопалачног, дебело и танког црева, панкреаса, јетре, билијарног система ректума и ануса, у односу на било који други систем у телу,[1][2] Ова врта рака има значајне географске варијације у стопама и врстама.[1]
| Желудачноцревни рак | |
|---|---|
| Синоними | Gastrointestinal cancer |
| Специјалности | гастроентерологија, онкологија |
| Симптоми | горњи део хематемеза мелена доњи део повраћање хематохезија |
Симптоми се односе на захваћени орган и могу укључивати опструкцију (која доводи до потешкоћа при гутању или дефекацији), абнормално крварење или друге повезане проблеме.
Дијагноза често захтева ендоскопију, након чега следи биопсија сумњивог ткива.
Лечење зависи од локације тумора, као и од врсте ћелије рака и од тога да ли је рак захватио друга ткива или се проширио (метастазирао) негде другде. Ови фактори такође одређују прогнозу.
Иако су разјашњене у многим аспектима, молекуларне и генетске основе развоја и прогресије гастроинтестиналног рак оне још увек нису у потпуности схваћене. Сада знамо да је гастроинтестинални рак узрокован различитим мутацијама које погађају одређене гене. Јединствени образац акумулираних мутација у људском геному формира специфичне молекуларне облике рака. Сходно томе, рак гастроинтестиналног тракта се данас не доживљава као једна болест, већ скуп болести са специфичним хетерогеним генетским профилима. Генетска основа рака је, без сумње, застрашујућа јер кодира молекуларне промене својствене мноштву есенцијалних ћелијских процеса. Молекуларни играчи који управљају пролиферацијом, апоптозом, диференцијацијом, ангиогенезом, ћелијском способношћу кретања, као и имуним одговором, сви могу бити циљани на специфичне карциноме који показују јединствене мутационе обрасце.[3] Штавише, неисправност многих сигналних путева је одговорна за иницијацију и еволуцију гастроинтестиналног рака. Колекција уочених генетских промена често се назива „пејзажи генома рака“.[4] Наше знање о геномици рака се тренутно повећава скоро експоненцијално са крајњим циљем да се разуме његова биологија, побољшање дијагностичких и прогностичких алата и развој нових терапијских стратегија које се могу прилагодити потребама појединачних пацијената. Међутим, када се описују есенцијални ћелијски процеси укључени у рак, не смемо заборавити на процесе поправке ДНК чији су поремећени механизми такође веома често укључени у етиологију рака.
Упркос значајним напрецима у разумевању молекуларне патогенезе канцера, гастроинтестинални малигнитет (желудац, колоректални, панкреасни и јетрени) и даље је међу водећим узроцима смртности и морбидитета од рака широм света.[5]
Гастроинтестинални карциноми представљају 1 од 4 случаја рака и 1 од 3 смрти од рака у свету. [6]
Инциденција гастроинтестиналног рака на глобалном нивоу је 4,8 милиона случајева рака са 3,4 милиона смрти од рака, уз значајне варијације у стопама инциденције и морталитета у појединим земљама широм света.[7] Инциденција појединих тумора је:[6]
- колоректални рак -10,2 %, са 9,2% смрти
- рак желуца - 5,7%, са 8,2% смрти
- рак јетре - 4,7%, са 8,2% смрти
- рак једњака - 3,2%, са 5,3% смрти
- рак гуштераче - 2,5%, са 4,5% смрти
Инциденција карцинома желуца је смањена, али се инциденција колоректалног карцинома повећала у регионима са раније ниском инциденцијом. Инциденција рака јетре и панкреаса порасла је у неким регионима са високим приходима.[6]
Гастроинтестинални рак почиње када ћелије које облажу један или више органа у дигестивном тракту мутирају и почну да расту, производећи туморе, који се понекад шире на лимфне чворове и друге органе.
Још увек се у потпуности незна узрок гастроинтестиналног рака. Ипак, сматра се да оштећење ћелија гастроинтестиналног система повећавају шансу да се појаве абнормалности, а то може бити последица инфекција, гојазности, пушења дувана и неких фактора ризика из животне средине.
Карциномима гастроинтестиналног тракта обично претходе доброћудни (бенигни) диспластични интермедијери, који настају директно из нормалних ткива. Ове диспластичне лезије се могу морфолошки разликовати и класификовати на основу специфичних патолошких критеријума. У дебелом цреву, секвенца аденом-карцинома описује ову прогресију од нормалне слузокоже преко диспластичних интермедијера до инвазивног карцинома, и добро је подржана од стране многих патолошких, епидемиолошких и студија на животињама. Најранија изразита лезија у овој секвенци је аберантна жаришта крипте (АЖК) (микроскопске лезије, које су први пут идентификоване у дебелом цреву обојеном метиленском плавом бојом код мишева третираних азоксиметаном) као крипте које су изгледале веће и дебље, са повећаним луминалним пречником и отвором који је често био у облику прореза или назубљен. Већина људских АЖК је хиперпластична (65–95%); међутим, значајан део је диспластичан и на много начина сличан аденоматозним полипима. Најинтригантније је да је генетска анализа АЖК идентификовала мутације гена које се обично примећују код аденоматозних полипа.[8]
Иако почетни покретач и узрок могу бити различити, једна од заједничких карактеристика свих карцинома гастроинтестиналног тракта је повећан морталитет и морбидитет због откривања у касној фази и лошег преживљавања након метастаза.[5] Постоји општи консензус да се већина карцинома гастроинтестиналног тракта развија током дужег временског периода, што представља атрактивну прилику за интервенцију и превенцију ако се болест рано дијагностикује.[5]
Фактори ризика
Фактори ризика варирају за сваки тип рак. Међутим, фактори као што су начина живота могу играти улогу у многим од њих. То укључује гојазност, невежбање, пушење, лошу исхрану и тешку употребу алкохола. Породична историја такође може повећати вероватноћу за појаву болести. Остали фактори ризика укључују:
- Инфекција хепатитисом А или Б (рак јетре)
- Инфекција Хеликобактером пилори (рак желуца)
- Пушење
- Гастритис
- Конзумирање алкохола
- Прекомерна тежина или гојазност
- Претходну дијагноза гастроинтестиналнох рака или другог карцинома
- Претходна операција на једном или више органа дигестивног система
- Породична историја гастроинтестиналног рака
- Претходни полипи који расту у дебелом цреву или желуцу
Генетика
Гастроинтестинални карциноми су углавном повезани са факторима животне средине који изазивају соматске мутације у туморима. Међутим, скроман проценат карцинома гастроинтестиналног тракта (не више од 5%) може бити повезан са мутацијама заметне линије у различитим генима, укључујући ген супресор тумора (ген АПЦ, који узрокује доминантни облик породичне аденоматозне полипозе, или ФАП) и гени за поправку ДНК (гени за поправку неусклађености ДНК који изазивају Линчев синдром и ген за поправку ексцизије базе MUTYH, који узрокује рецесивни облик ФАП-а).[9]
Постоји неколико препознатљивих породичних синдрома који су повезани са хамартоматозним полипима гастроинтестиналног тракта и повећаним ризиком од карцинома, укључујућиPeutz–Jeghers syndrome (STK11/LKB1 ген), синдром јувенилне полипозе (повезан са СМАД4, БМРПР1А и ЕНГ), Кауденов синдром и Bannayan–Riley–Ruvalcaba syndrome - познат као синдром тумора ПТЕН хамартома (повезан са ПТЕН, а такође и КЛЛН), и други. ЦДХ1 ген је повезан са наследним дифузним карциномом желуца (ХДГЦ), а више гена је повезано са повећаним ризиком од рака панкреаса, од којих већина производи фенотипски препознатљиву болест, укључујући породични панкреатитис (ПРСС1), породични атипични вишеструки младеж. /меланомски синдром, ФАМММ (п16), Peutz–Jeghers-ов синдром, наследни рак дојке и јајника (БРЦА2 и БРЦА1), Линчев синдром (такође познат као наследни неполипозни колоректални карцином) и ФАП.[9]
Гастроинтестинални рак утиче на све органе дигестивног тракта, и укључује ове врсте:
Рак једњака
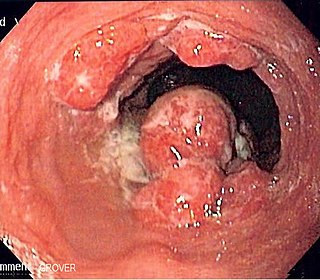
Рак једњака је злоћудни тумор горњих партија гастроинтестиналног система, који због тенденције ка давању удаљених метастаза има веома лошу прогнозу, без обзира на до сада доступне начине лечења. Најчешћи и најзначајнији облици малигних тумора једњака (мишићне цеви чија је улога транспорт хране од уста до желуца) су планоцелуларни карцином и аденокарцином.
Карцином једњака, на глобалном нивоу седми је по реду узрок смрти у свету. Јавља се код отприлике 3-6 особе на 100.000 становника, и у сталном је благом порасту, посебно у ендемским областима које имају и већу стопу по глави становника. Стопа петогодишњег преживљавања болесника, у раздобљу од 2001. до 2007. године, била је 19%.[10]
Рак желуца

Рак желуца четврти је најчешћи тип рака и други највећи узрок смрти од рака у свету.[1] Источна Азија (Кина, Јапан, Кореја, Монголија) је подручје високог ризика за рак желуца, а Северна Америка, Аустралија, Нови Зеланд и западна и северна Африка су области са ниским ризиком.[11] Најчешћи тип рака желуца је аденокарцином, који узрокује око 750.000 смртних случајева сваке године.[12]
Важни фактори који могу допринети развоју рака желуца су исхрана, пушење и конзумирање алкохола, генетска предиспозиција (укључујући низ наследних синдрома) и инфекције (на пример, Helicobacter pylori и Епштајн-Бар вирус) и пернициозна анемија.[1][12] Иако хемотерапија побољшава преживљавање у поређењу са најбољом супортивном негом, оптимални режим је нејасан.[13]
Рак танког црева
Рак танког црева је ретка злочудна болест која чини око 0,5 до 1% свих тумора органа за варење. Најчешћи су аденокарциноми, затим малигни лимфоми, а врло ретко меланоми. Тумори могу бити појединачни или вишеструки, примарни или секундарни.[14]

Етиологија рак танког црева је непозната. Јавља се чешће у одређеним преканцерозним стањима и лезијама (полипи, полипозе, Кронова болест, целијакија).
Најчешћи симптоми су хронична субоклузија са повременим коликама, праћена манифестним или окултним цревним крварењем са упорном секундарном сидеропенијском анемијом. Ређе се јављају акутна интестинална оклузија, перфорација са клиничком сликом перитонитиса и интестиноинтестинална фистула.[15]
Супраампуларни карцином је најређи. Може се манифестовати крварењем и симптомима високе цревне оклузије. Касније се јавља прогресивни иктерус због инфилтрације билијарних и панкреасних канала.[15]
Периампуларни карцином дуоденума се манифестује карактеристичним и често првим симптомом - појавом иктеруса (жутице). Присутно је крварење.[15]
Локализацију инфраампуларног карцинома је тешко открити, јер се овај део црева налази иза желуца. Често изазива симптоме дуоденалне дилатације и стазе или туморске компликације.[15]
Рак дебелог црева

Рак дебелог црева је један од најчешћих карцинома савременог човека,са инциденцијом која је висока у у Европи и свету. У Србији се годишње региструје више од 4.500 нових случајева рака дебелог црева, а годишње од њега умре око 3.000 људи. Рак дебелог црева је први или други на листи малигних тумора дигестивног тракта, у зависности од географског окружења.[16]
Тачан узрок рака дебелог црева није у потпуности познат. За сада знамо да настаје као последица утицаја наследних и фактора средине, исхране и начина живота.
Рак ректума
Рак ректума један је од најчешћих злоћудбих новотворевина у читавом телу. Узрок рака ректума је непознат, али медицинска чињеница је да многи канцери у овој области настају из бенигних полипа.
Рак ректума се веома тешко лечи и изазива интензивне и разорне симптоме. Због тога се лечење ове врсте карцинома своди на спречавање рецидива.
Рак ректума се може спречити у извесној мери, бар што се тиче периодичних ректалних испитивања и прегледа ректо-сигмоидоскопом утолико што они могу открити доброћудно (бенигно) стање које се успешно лечи, како не би касније, уколико није било на време уклоњено, претрпети злоћудну дегенерацију.
Рак ануса

Рак ануса настаје када ћелије ануса почну ненормално да расту. Већина случајева овог ретког рака изазвано је хуманим папилома вирусом (ХПВ), уобичајеном инфекцијом која се шири сексуалним контактом. Примена ХПВ вакцине може смањити ризик од развоја аналног рака.
Описане су две врсте аналног рака у односу на то где се налазе канцерогене ћелије.[17]
Рак аналне маргине или ивице, који је видљив на кожи изван ануса, који не треба мешати са меланомом ануса. Ова врста рака се обично лечи на исти начин као и рак коже - хируршким изрезивањем лезије (израслина), али не и самог ануса.[18]
Рак аналног канала, обично открива дигиталним ректалним прегледом или проктоскопијом, јер споља није видљив. Обично се лечи комбинацијом хемотерапије и радиотерапије. Хируршка интервенција је ретко потребна.[18]
Рак јетре

Рак јетре (који се такође назива хепатоцелуларни карцином, ХЦК или хепатом) обично настаје након продужене инфекције хепатитисом Б или Ц или као резултат цирозе јетре изазване хроничним алкохолизмом. Рак јетре може изазвати жутило коже и очију (жутица), свраб (пруритус) или узроковати накупљање течности у трбушној дупљи (асцитес). Особа може осетити повећање масе, или се рак може открити абнормалним тестовима функције јетре.[19]
Ови карциноми се обично лече у складу са њиховим ТНМ стадијумом и да ли или није присутна цироза. Опције укључују хируршку ресекцију, емболизацију, аблацију или трансплантацију јетре.[20]
Рак жучне кесе

Карциноми жучне кесе су типично аденокарциноми и чести су код старијих жена. Рак жучне кесе је снажно повезан са жучним камењем, изгледом порцеланске жучне кесе на ултразвуку и присуством полипа унутар жучне кесе.
Рак жучне кесе може се манифестовати губитком телесне тежине, жутицом и болом у горњем десном углу трбуха. Обично се дијагностикује ултразвуком и компјутеризованом томографијом. Прогноза за рак жучне кесе је лоша.[20]
Рак жучних канала
Рак жучних канала или холангиокарцином је врста рака која се формира у жучним каналима, ( разгранатим танким цевима) које транспортују жуч уз помоћ којих се масти из хране варе. Жучни канали повезују јетру са жучном кесом и танким цревом. Углавном се јавља код људи старијих од 50 година, иако се може развити у било ком узрасту.[21]
Холангиокарцином се развија када ћелије у жучним каналима развију промене у својој ДНК. Ове промене говоре ћелијама да се умножавају ван контроле и формирају масу ћелија, односно тумор који може да нападне и уништи здраво телесно ткиво. Међутим, још увек није јасно шта тачно изазива промене које доводе до холангиокарцинома.
Рак жучних канала јавља се као један од три типа рака, на основу тога где се рак јавља у жучним каналима:[21]
- Интрахепатични холангиокарцином, који се јавља у деловима жучних канала унутар јетре и понекад се класификује као врста рака јетре.
- Хиларни холангиокарцином, који настаје у жучним каналима непосредно изван јетре. Овај тип се такође назива перихиларни холангиокарцином.
- Дистални холангиокарцином, који се развија у делу жучног канала који је најближи танком цреву. Овај тип се такође назива екстрахепатични холангиокарцином.
Како се рак жучних канала често дијагностикује када је узнапредовао, то отежава његово лечење.
Рак гуштераче

Рак гуштераче или панкреаса је пети најчешћи узрок смрти од рака у Сједињеним Америчким Држаама и седми најчешћи у Европи.[22] У 2008. години, глобално је пријављено 280.000 нових случајева рака панкреаса и 265.000 смртних случајева.[23]
Ови карциноми су класификовани као ендокрини или неендокрини тумори. Најчешћи је дуктални аденокарцином.[1] Најзначајнији фактори ризика за рак панкреаса су поодмакле године (преко 60 година) и пушење дувана.[24] Хронични панкреатитис, дијабетес или друга стања такође могу бити укључени у њихов развој.[2] Рани карцином гуштераче нема тенденцију да доведе до било каквог симптома, али када тумор узнапредује, пацијент може да осети јак бол у горњем делу стомака, који се може ширити у леђа.[24] Други симптом може бити жутица, жута боја коже и беоњача очију.[22]
Рак гуштераче има лошу прогнозу,[2] са петогодишњом стопом преживљавања мањом од 5%. У време када се канцер дијагностикује, он је обично у узнапредовалом, неоперабилном стадијуму.[22]Само један од петнаест до двадесет пацијената је покушао куративни хируршки захват. Рак гуштераче има тенденцију да буде агресиван и отпоран је на радиотерапију и хемотерапију.[23]
Гастроинтестинални карциноидни тумор

Гастроинтестинални карциноидни тумор је редак, споро растући облик рака који погађа одређене ћелије у слузници желуца и црева. Ова врста рака се обично јавља у дигестивном тракту (желудац, црвуљак, танко црево, дебело црево, ректум) или у плућима. Његово присуство је повезано са повећаним ризиком од карцинома који утичу на друге делове дигестивног система.[25]
Значајно је да карциноидни тумори могу бити повезани и са повећаним концентрацијама у плазми гастрина, глукагона, инзулина, адренокортикотропног хормона (АЦТХ), паратиреоидног хормона и калцитонина. Ћелије на које утиче овак карциноид стварају хормоне (који регулишу производњу сокова за варење) и мишића који покрећу храну кроз желудац и црева.[25]
Обично се лечи операцијом.[25]
У раним стадијумима рака гастроинтестиналног тракта, могу изостати симптоми. Такође скоро је немогуће осетити туморе гастроинтестиналног тракта док се они развијају.
Као резултат тога, гастроинтестинални рак се често идентификују у скрининзима пре него што се појаве било какви симптоми, или се дијагностикује након што су узнапредовали до те мере да изазивају симптоме у озбиљнијој фази болести.
Када је гастроинтестинални рак довољно узнапредовао да изазове симптоме и знаке болест, они могу укључивати:
- грчеви или бол у стомаку
- крвава или веома тамна столица
- промене у раду црева, као што су дијареја, затвор или промене у конзистенцији или сужавању столице
- потешкоће при гутању
- проблеми са варењем
- жутица (жутило очију и коже)
- мучнина и повраћање
- оток у трбуху или абдомену
- умор, слабост, губитак тежине или губитак апетита
Рак дигестивног система се обично дијагностикују помоћу једног или више дијагностичких тестова:
- Колоноскопија, у којој се танка цев са камером на њој убацује у дебело црево да би се потражили и уклонили канцерогени или преканцерозни полипи
- Ендоскопија, у којој се ендоскоп убацује у једњак (грло) и користи се за преглед једњака, желуца и танког црева
- Лапароскопија, у којој се лапароскоп (мала камера) убацује кроз мали рез
- Тестови снимања као што су рендгенски зраци (са или без контраста баријума), МРИ, ПЕТ скенирање, ЦТ скенирање и ултразвук
- Биопсија сумњивих подручја раста рака
- Детаљан физички преглед, преглед ваше историје и дискусија о свим недоумицама
- Тестови крви за тражење повишених ензима и знакова рака који могу бити присутни у крви
Данас су доступне различите врсте третмана за пацијенте са раком. Неки третмани су стандардни (тренутно коришћени третман), а неки се тестирају у клиничким испитивањима. Клиничко испитивање лечења је истраживачка студија намењена побољшању постојећих третмана или добијању информација о новим третманима за пацијенте са раком. Када клиничка испитивања покажу да је нови третман бољи од стандардног лечења, нови третман може постати стандардни третман. При томе требало би имати у виду да врста лечења зависи од специфичног типа рака.
Оперативно лечење
Операција је стандардни третман за већину карцинома ГИ; уклањање целог или дела дебелог црева, желуца, жучне кесе и других органа за варење може бити најефикаснији начин за уклањање ћелија рака из тела болесника.
Уклањање тумора може бити лековито ако је рак у раној фази. Уобичајена операција је исецање захваћеног дела органа. Понекад се уклања цео орган. Понекад се то ради лапароскопски. Чак и ако је рак узнапредовао и излечење није могуће, неке хируршке технике могу и даље да ублажеза симптоме. На пример, блокада у пасажи хране може се ублажити уклањањем дела желуца, ласерском операцијом или бајпасом.
Хемотерапија
Хемотерапија је лечење рака коришћењем лекова против рака који убијају ћелије рака или спречавају њихово размножавање. Када се хемотерапија користи као додатак операцији, позната је као адјувантна хемотерапија. На пример, после операције може се дати хемотерапије. Ово има за циљ да убије све ћелије рака које су се можда прошириле даље од примарног тумора. Понекад се хемотерапија даје пре операције, како би се смањио велики тумор тако да је операција лакша - ово је познато као неоадјувантна хемотерапија.
Радиотерапија
Радиотерапија дејством зрачења које убија ћелија рака и смањује тумор. Радиотерапија је третман који користи високоенергетске зраке који су фокусирани на канцерогено ткиво. Она убија ћелије рака, или зауставља ћелије рака да се размножавају. Радиотерапија се обично не користи за лечење рака желуца. Понекад се користи и за смањење величине одређеног дела рака који изазива симптоме.
Хеморадиотерапија
У неким случајевима се нуди комбинација хемотерапије и радиотерапије – често као додатак операцији.
Циљана терапија
Циљна терапаија уништава челије рака коришћењем маркера присутних само на ћелијама рака.
Имунотерапија
Имунотерапија се заснива на чињеници да а ова врста рака показују хетерогеност у осетљивости на блокаду имунолошке контролне тачке. Анти-ПД-1 терапија ниволумабом или пембролизумабом ће вероватно постати стандардна терапија за хеморефракторни гастроеофагеални карцином након објављивања резултата регистрационих испитивања. Хепатоцелуларни карцином такође показује осетљивост на имунотерапију, а ниволумаб је опција за пацијенте са хепатоцелуларним карциномом који је напредовао након прве линије лечења. Насупрот томе, колоректални карцином и рак панкреаса изгледа да не реагују на прву генерацију нових имунотерапија као појединачни агенси.[26]
Без лечења, рак ће вероватно постати већи и проширити се на друге делове тела. Ако се дијагностикује и лечи у раној фази (пре него што израсте кроз зид гастроинтестиналних органа или се прошири на лимфне чворове или друге делове тела), онда постоје добре шансе за излечење операцијом. Нажалост, већина случајева се не дијагностикује у раној фази.
Ако се рак дијагностикује када је урастао у зид органа или се проширио на друге делове тела, излечење је мање вероватно. Међутим, лечење често може успорити напредовање канцера, коришћењем лекова за хемотерапију.
Лечење рака је област медицине у развоју. Нови третмани се и даље развијају, а информације о изгледима (прогнози) су веома често опште.
Један од кључних клиничких изазова у ефикасном смањењу оптерећења болести повезаног са гастроинтестиналном неоплазијом произилази из касне дијагнозе, наглашавајући потребу за раним откривањем, проценом ризика и интервенцијом. Тренутно доступни приступи скринингу су неадекватни, а развој тачних неинвазивних молекуларних биомаркера је веома потребан. У будућности је вероватно да ће миРНА биомаркери револуционисати персонализовану медицину и ублажити оптерећење болести повезано са раком гастроинтестиналног тракта.[5]
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.
