Možganska kap
akutni izpad možganske funkcije zaradi pomanjkanja kisika v možganskem tkivu From Wikipedia, the free encyclopedia
Možganska kap (cerebrovaskularni inzult – CVI, latinsko insultus cerebrovascularis – ICV) je izguba možganske funkcije zaradi motnje v prekrvitvi možganov. Pojavi se zaradi ishemije (pomanjkanje prekrvitve) ali krvavitve.[3] Ishemična možganska kap nastane zaradi zapore krvnega pretoka, ki jo povzročita tromboza ali arterijska embolizacija; ali zaradi sistemske hipoperfuzije.[4] Hemoragično možgansko kap povzroči krvavitev iz krvnih žil v možganih. Ta je lahko neposredno v možganovino (znotrajmožganska krvavitev) ali v subarahnoidni prostor (subarahnoidna krvavitev).[5][6] Posledično prizadeto možgansko področje ne deluje normalno. Zato se pojavi nezmožnost gibanja ene ali obeh okončin na eni strani telesa, nezmožnost govornega sporazumevanja ali motnje vida na eni strani vidnega polja (homonimna hemianopsija).[7]
| Možganska kap | |
|---|---|
 | |
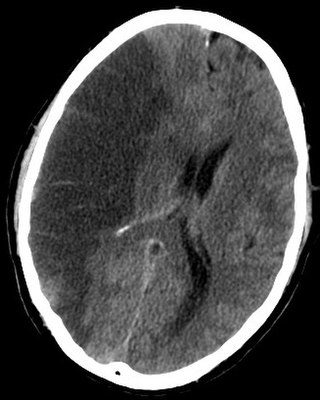
| Desnostranska ishemična možganska kap (leva stran slike), kakor jo prikaže slikanje CT | |
| Specialnost | nevrologija |
| Pogostost | 42,4 milijona (2015)[1] |
| Smrti | 6,3 milijona (2015)[2] |
| Klasifikacija in zunanji viri | |
| MKB-10 | I61-I64 |
| MKB-9 | 434.91 |
| OMIM | 601367 |
| DiseasesDB | 2247 |
| MedlinePlus | 000726 |
| eMedicine | neuro/9 emerg/558 emerg/557 pmr/187 |
| MeSH | D020521 |

Če simptomi kapi trajajo manj kot 24 ur, govorimo o prehodnem ishemičnem napadu (prehodna pretočna motnja ali TIA – tranzitorna ishemična ataka). Pri prehodni pretočni motnji se možgansko tkivo za razliko od kapi ne poškoduje, ali pa je škoda manj obsežna.[8]
Možganska kap je nujno stanje in lahko povzroči trajno nevrološko okvaro. Dejavniki tveganja obsegajo višjo starost, visok krvni tlak, predhodno možgansko kap ali prehodno pretočno motnjo, sladkorno bolezen, povišan holesterol, kajenje in atrijsko fibrilacijo.[7] Visok krvni tlak je najpomembnejši dejavnik tveganja, ki ga je možno uravnati.[7] Možgansko-žilna bolezen je drugi najpogostejši vzrok smrti na svetu.[9]
Ishemično možgansko kap v bolnišnicah zdravijo trombolitično (topijo strdek). Nekatere hemoragične kapi zdravijo z znotrajžilnimi metodami ali nevrokirurško. Zdravljenje izgubljenih funkcij je rehabilitacija po možganski kapi; idealno v enoti za možgansko kap, in vključuje strokovnjake, kot so terapevti za jezik in govor, fizioterapevti in delovni terapevti. Preventiva ponovitve kapi lahko vključuje predpisovanje antiagregacijskih zdravil kot sta aspirin in dipiridamol, znižanje in nadzor krvnega tlaka ter predpisovanje statinov. Nekaterim bolnikom koristi operacija karotidnih arterij in jemanje antikoagulantov.[7]
Dejavniki tveganja
Dejavniki tveganja, kjer je možnost za nastanek kapi večja, so:
- predhodne možganske kapi, prehodne pretočne motnje ali srčni infarkti,
- višja starost,
- možganska kap pri krvnih sorodnikih,
- alkoholizem,
- moški spol,
- povišan krvni pritisk (hipertenzija),
- kajenje,
- povišan holesterol (hiperholesterolemija),
- sladkorna bolezen (diabetes mellitus),
- nekatere droge (kokain, amfetamini).[8][10]
Nekateri dejavniki tveganja povečajo možnost predvsem za določene tipe kapi. Hiperkoagulabilnost (hitrejše strjevanje krvi) povzroča predvsem trombotične kapi, atrijska fibrilacija nastanek emboličnih kapi in anevrizme možganskega žilja nastanek subarahnoidne krvavitve.[8]
Epidemiologija
Možgansko-žilna bolezen je drugi najpogostejši vzrok umrljivosti na svetu.[9] Incidenca možganske kapi v državah zahodne Evrope je približno 200/100.000 prebivalcev, kar jo uvršča med najpogostejše bolezni. Predstavlja veliko družbeno obremenitev, povezano z visokimi stroški, saj je prvi vzrok invalidnosti.[11]
V Evropi se pojavnost možganske kapi med državami izrazito razlikuje, od 101,1 do 239,3 primerov na 100.000 prebivalcev pri moških in od 63,0 do 158,7 na 100.000 pri ženskah. V razvitih državah se v zadnjih desetletjih pojavnost zmanjšala tudi do 40 %, v nekaterih državah Azije in vzhodne Evrope ter v Rusiji pa je še vedno v porastu oziroma se je celo podvojila. V Sloveniji ocenjujejo, da se zaradi možganske kapi letno zdravi 4400 ljudi. Pojavnost bolezni in umrljivost sta večji pri moških. Ekonomsko breme za družbo v letu 2008 je bilo ocenjeno na 112.1 milijona evrov.[12]

Simptomi in znaki
Težave tipično nastopijo nenadoma in se kažejo kot izguba določenih možganskih funkcij. Najpogostejši simptomi in znaki (ne nujno vsi našteti) so:[8][10][13]
- motnje zavesti: omotičnost, zmedenost, sopor, nezavest, globoka koma. V hujših primerih nastopi v nekaj minutah smrt zaradi odpovedi dihanja;
- bruhanje, slabost, vrtoglavica, motnje ravnotežja in koordinacije;
- šibkost (pareza) ali nezmožnost gibanja (paraliza oz. plegija) udov in obraza;
- zbadanje, ščegetanje, mravljinčenje ali drugi nenavadni občutki na koži (parestezije);
- patološki refleksi;
- motnje govora (izražanje ali razumevanje),
- motnje pisanja, računanja;
- težave pri požiranju;
- zasuk glave, oči;
- izpad vidnega polja v enem ali obeh očesih;
- redko glavobol.
Simptomi in znaki so po navadi najmočnejši prvih nekaj sekund ali minut. Včasih pa se lahko razvijajo nekaj ur ali pa se postopoma stopnjujejo zaradi večanja krvnega strdka, ponovne embolizacije (zamašitve žile s snovjo, ki jo je prinesel tok krvi) ali nastanka krvavitve. Če se stanje slabša več ur ali če se stanje po nekaj dneh ne izboljša, je verjetno prišlo do zapletov (otekanje možganov − možganski edem, hidrocefalus) ali pa je vzrok drugje (npr. tumor).[10]
Nevrološki izpadi odražajo področje možganov, ki je prizadeto. Prekinjen pretok krvi v sprednjem krvnem obtoku povzroča enostranske simptome. Motnje zadnjega dela pretoka lahko povzročajo eno- ali obojestranske težave, pogosteje pa je prizadeta tudi zavest (predvsem, če je vpletena bazilarna arterija).[8]
Na določen tip kapi pogosto kažejo nekateri drugi znaki. Nenaden, hud glavobol in otrdel vrat kažeta na subarahnoidno krvavitev. Zmanjšana zavest ali koma, glavobol, slabost in bruhanje kažejo na povišan pritisk v lobanji (povišan intrakranialni tlak), ki lahko nastopi 48−72 ur po obsežni ishemični kapi in še prej po hemoragičnih kapeh.[8]
Zapleti kapi se lahko kažejo kot težave s spanjem, zmedenost, depresija, nezmožnost zadrževanja urina in/ali blata (inkontinenca), atelektaze, pljučnica in težave s požiranjem, ki lahko pripeljejo do aspiracije, dehidracije ali podhranjenosti. Zaradi zmanjšanega gibanja (nemobilnosti) lahko pride do embolije s krvnim strdkom (trombembolija), okužb sečil, razjed zaradi pritiska, zmanjšane gibljivosti sklepov (kontraktur). Zmanjšane so lahko sposobnosti za vsakodnevno funkcioniranje (hoja, vid, občutki, spomin, mišljenje, govor).[8]
Ishemična možganska kap
Ishemična možganska kap predstavlja 85 % vseh možganskih kapi. Akutno pride do zmanjšanja ali prekinitve preskrbe možganskega tkiva s kisikom in hranilnimi snovmi (predvsem glukozo), kar vodi v poškodbo tkiva.
Ishemična možganska kap nastane zaradi zapore žile, čemur sledi nevrološki izpad. Vzroki so naslednji:
- ateroskleroza (20 %),
- bolezni malih žil (25 %),
- embolusi, ki nastanejo v srcu (kardioembolizmi, 20 %),
- redki vzroki (arterijska disekcija, protrombotična stanja, migrenski vazospazem, 5 %),
- kriptogena (30% ).
V Sloveniji znaša incidenca ishemičnega infarkta 190 / 100.000, smrtnost je 21-odstotna.
Glavni dejavniki tveganja so starost (> 60 let), visok krvni tlak, bolezni srca in žilja, kajenje, sladkorna bolezen. Pogosteje se pojavlja pri moških in Afroameričanih.
Preventivni ukrepi
Kap lahko preprečimo z upoštevanje preventivnih ukrepov.
Glavni so:
- uravnavanje arterijskega tlaka (< 140/90 mmHg oz. 120/80 mmHg za srčne bolnike, bolnike s sladkorno boleznijo ali kronično ledvično odpovedjo),
- stalen nadzor glukoze v krvi,
- redne kontrole holesterola v krvi,
- zdrav življenjski slog (gibanje, opuščanje kajenja in alkohola, zdrava prehrana),
- antiagregacijska zaščita z aspirinom.
Za skupino bolnikov z visokim tveganjem za ishemično možgansko kap je priporočljivo uvesti dodatne ukrepe. To so bolniki z umetnimi zaklopkami, atrijsko fibrilacijo in bolniki z zožitvijo karotidne arterije. Potrebna je uvedba ustrezne antikoagulacijske terapije, ki jo izberemo s pomočjo lestvice CHADS2.
Patofiziologija
Ob nastanku ishemične kapi se poškodba možganov iz ishemične sredice širi radialno navzven, kot lupina – ta predel imenujemo penumbra (ishemično obrobje). V sredici ishemije med celicami prevladuje nekroza. Če ne pride do ponovne vzpostavitve dotoka kisika in hranilnih snovi, ta proces kmalu prizadane tudi obrobne celice. V penubri je prevladujoča oblika celične smrti apoptoza.
Na molekularnem nivoju vodijo v tkivno okvaro štirje procesi.
- Energijska izčrpanost in ekscitotoksičnost
Zaradi ishemije se energijske zaloge v celicah hitro izrabijo, kar vodi v motnje vzpostavljanja ionskih gradientov in depolarizacijo. Depolarizacija aktivira kalcijeve kanalčke, to pa prehodno zveča sproščanje prenašalcev v sinaptično špranjo. V takšnih patoloških razmerah se v zunajceličnem prostoru kopičijo ekscitatorne aminokisline, ki povzročijo vdor kalcija v postsinaptične nevrone (delovanje glutamata na NMDA in metabotropne receptorje). Porušena hemostaza kalcija v celici vodi v procese, ki v celici povzročijo takojšnjo ali zapoznelo smrt. In vitro poskusi so dokazali, da bi z uporabo glutamatnih antagonistov lahko omilili ishemično poškodbo.
- Periinfarktne depolarizacije
Poraba zalog energije v ishemičnem področju vodi v porušen ionski gradient, kar v celici sproži depolarizacijo v poškodovanih celicah. Celice v ishemični sredici ostanejo v fazi depolarizacije, celice v penumbri pa so se sposobne ponovno repolarizirati, a za ta proces porabijo veliko lastne energije. Antagonisti receptorjev NMDA in AMPA inhibirajo pojavljanje perifernih depolarizacij, kar bi lahko vodilo v odkritja novih terapevtskih metod za zmanjševanje obsega poškodbe po ishemični kapi.
V območju ishemije pride do povečanega nastajanja mediatorjev vnetja, kar vodi v infiltracijo prizadete območja z nevtrofilci in monociti, aktivirajo se tudi astrociti in mikroglija. Vnetni odgovor prispeva k razvoju same poškodbe. Poskusi kažejo, da preprečitev vstopanja vnetnih celic v ishemično področje zmanjša ishemično poškodbo. To lahko dosežemo preko blokade adhezijskih molekul s protitelesi, z blokado IL-1 ali sistemsko nevtropenijo.
Patologija
Najpogostejša lokalizacija možganskega infarkta je povirje srednje cerebralne arterije (a. cerebi media). Zaradi ishemične nekroze postane možganovina najprej mehkejša, mikroskopsko je njena struktura še razpoznavna. Zaradi heterolitičnega in fagocitnega delovanja makrofagov pride sčasoma v področju nekroze do utekočinjenja možganovine, kolikvacije. Po nekaj mesecih na mestu infarkta ostane psevdocista, brazgotinjenja ni.
Klinična slika
Gre za akutni dogodek, ki predstavlja urgentno stanje, zato morajo biti ukrepi hitri in pravilni.
Klinična slika se razlikuje glede na prizadeto področje, vendar pa obstaja nekaj skupnih točk:
- nenaden začetek simptomov in znakov (sekunde do minute),
- tipični klinični sindromi (sindrom sprednje /srednje /zadnje cerebralne arterije, sindrom PICA, sindrom AICA),
- prisotnost dejavnikov tveganja: starost, arterijska hipertenzija, sladkorna bolezen, hiperholesterolemija, karotidna bolezen, artrijska fibrilacija,
- če pride do spontanega izboljšanja simptomov v manj kot 24 h – TIA.
- Kratica GROM je namenjena izobraževanju širše javnosti o pravilnem ukrepanju ob nastopu možganske kapi.
G – govor (ali lahko oseba govori jasno in razumljivo?)
R – roka (ali lahko oseba dvigne roko in jo tam zadrži?)
O – obraz (ali se oseba lahko nasmehne, ali ima povešen ustni kot?)
M – minuta (če opazimo katerega koli od zgoraj naštetih znakov, nemudoma pokličemo 112).
Nezdravljen bolnik izgubi 1.900.000 nevronov vsako minuto. Reperfuzija ponuja možnost za zmanjšanje obsega ishemične poškodbe, vendar je zato potrebno pravilno in hitro ukrepanje.
Ponovitve možganske kapi
Tveganje za ponovno ishemično kap znaša pri zožitvi notranje karotidne arterije (če zapora znaša od 70 do 99 %) 14–28 % v dveh letih in 40 % v petih letih. Če je bil vzrok za prvo ishemično kap kardiogeni embolizem, je tveganje za ponovitev v prvih dveh letih 5−12 %, v petih letih pa 32 %.
Prognoza po ponovni kapi je slabša.
Preventiva: zdravljenje in nadzor glukoze v krvi in krvnega tlaka, uvedba statinov pri vseh bolnikih po preboleli ishemični možganski kapi, ne glede na raven holesterola v krvi ter zdrav način življenja.
Hemoragična možganska kap
Možganska krvavitev povzroči od 15 % do 20 % možganskih kapi.[14]
Spontana možganska krvavitev je lahko intracerebralna (v možganovino), intraventrikularna ali subarahnoidna. Subduralna in epiduralna krvavitev po navadi nastaneta v povezavi s poškodbo glave.
Intracerebralna krvavitev
Krvavitev nastane zaradi razpočenja žile, ki oskrbuje možganovino.
Vzroki
Hipertenzija je glavni vzrok za nastanek intracerebralne krvavitve. Zaradi patološko povišanega krvnega tlaka pride do poškodb v žilni steni malih arterij, zato nastanejo mikroanevrizme (Charcot-jeve anevrizme), ki lahko spontano počijo. Značilna mesta krvavitve so bazalni gangliji, talamus, pons in mali možgani.
Drugi vzroki za nastanek intracerebralne krvavitve so cerebralna amiloidna angiopatija, anevrizma, vaskularna malformacija, vaskularna fistula, neoplazma, motnje koagulacije, antikoagulanti, vaskulitis, droge, intrakranialna venska tromboza ali pa razlog za krvavitev ni znan.[15]
Pri starejših bolnikih, ki nimajo patološko povišanega krvnega tlaka, je pogostejši razlog cerebralna amiloidna angiopatija. To je degenerativna bolezen, ki prizadene stene žil. Krvavitve so pogosto v možganski skorji.
Klinična slika
Znaki in simptomi, ki nastanejo pri možganski krvavitvi, so različni ter odvisni od mesta nastanka in obsega krvavitve. Za njih je značilno, da je njihov nastanek nenaden. Pojavijo se lahko tudi bolj splošni znaki kot so motnja zavesti, bruhanje ter glavobol.
Intraventrikularna krvavitev
Intraventrikularna krvavitev nastane zaradi razpoka intracerebralne krvavitve v sistem ventriklov. Kri v samem ventrikularnem sistemu ne povzroči škode. Ko se reabsorbira, lahko pride do popolnega okrevanja. Če strdek onemogoča normalen pretok likvorja po ventikularnem sistemu ali če kri preprečuje normalo reabsorbijo likvorja v arahnoidnih granulacijah, potem lahko nastane hidrocefalus.[14] V primeru, da pride do velike krvavitve, lahko sledi smrt.
Subarahnoidna krvavitev
Povzroči jo krvavitev žil v subarahnoidnem prostoru − med možganskima ovojnicama pio in arahnoideo.
Vzroki
Najpogostejši razlog za nastanek subarahnoidne krvavitve je spontan razpok žilne anevrizme na žili, ki dovaja kri možganovini. Drugi razlogi za nastanek so perimezencefalna krvavitev, arteriovenske malformacije, motnje koagulacije, antikoagulanti, tumorji, vaskulitis ali pa je vzrok za krvavitev neznan.[15]
Klinična slika
Simptomi in znaki so odvisni od obsega krvavitve.
- nenaden močan glavobol: bolnik opiše, da je to najhujši glavobol, kar ga je kdaj doživel;
- navzeja in bruhanje;
- izguba zavesti;
- epileptični napadi;
- otrdelost vratu (meningizem);
- fotofobija;
- žariščni nevrološki znaki;
- reaktivna hipertenzija;
- povišana telesna temperatura.
Venska tromboza
Če pride do zapore venskega odtoka, se poviša volumen krvi v možganih. Naraste tudi venski pritisk, zato se zmanjša razlika med arterijskim in venskim pritiskom, ki je potrebna, da kri odteka po venah. Zmanjša se pretok krvi in dotok kisika ter hranil možganom.[14]
Razlogi za nastanek venske tromboze so okužba, dehidracija, nosečnost, motnje koagulacije, maligni meningitis ter druge bolezni.
Klinični znaki se razlikujejo od mesta nastanka ter obsega tromboze. 85 % venskih tromboz nastane v sagitalnem ali v lateralnem sinusu.[15] Znaki in simptomi so papiloedem, glavobol, motnja zavesti, epileptični napadi in žariščni nevrološki znaki.
Diagnoza in diferencialna diagnoza
Pri pregledu je treba ugotoviti, ali je kap res nastopila, če je ishemična ali hemoragična ter če je potrebno takojšnje zdravljenje.[8]
Na kap je sumljivo, če ima pacient karkoli od sledečega:
- nenadno nastale nevrološke izpade, ki sovpadajo z okvaro možganov v določenem področju arterij;
- nenaden, hud glavobol;
- nenadno, nepojasnjeno komo;
- nenadno poslabšanje stanja zavesti.[8]
Ob sumu na kap je potrebno takojšnje slikanje (CT ali MRI) za razločitev med hemoragično in ishemično kapjo in za odkritje znakov povišanega znotrajlobanjskega tlaka. Po določitvi tipa kapi se opravijo preiskave za odkritje vzrokov ter ostalih prisotnih bolezni (okužbe, dehidracija, hipoksija, povišan krvni sladkor, povišan krvni tlak).[8]
Bolezni in stanja, na katera je še treba pomisliti (diferencialna diagnoza) so:
- metabolna/toksična encefalopatija (hipoglikemija, hiponatriemija, Wernicke-Korsakoff sindrom, hepatična encefalopatija, zastrupitev z alkoholom in drogami);
- funkcionalne motnje (histerija ...),
- epileptični napad (Toddova pareza po napadu),
- strukturne znotrajlobanjske spremembe (subduralni hematom, tumor, arteriovenska malformacija ...),
- encefalitis (virus herpesa simpleksa...), možganski absces,
- poškodba glave,
- poškodbe perifernih živcev,
- hipertenzivna encefalopatija (zaradi povišanega krvnega pritiska),
- multipla skleroza,
- Creutzfeldt-Jakobova bolezen.[10]
Ishemična kap

- Prikaz okvare možganovine,
- izključitev krvavitve,
- prikaž žilja (CTA),
- prikaz potencialno popravljivega področja možganovine (CTP),
MRI je bolj specifična in senzitivna metoda v prvih nekaj urah.
Hemoragična kap
Intracereberalna krvavitev: CT je zlati standard prikaza intracerebralne krvavitve. MRA ali CTA opravimo za dokaz žilnih sprememb.
Subarahnoidna krvavitev: Diagnoza subarahnoidne krvavitve temelji na anamnezi in kliničnih znakih. Potrdimo jo z CT-slikanjem glave, lumbalno punkcijo in nato vzrok zanjo potrdimo s pomočjo različnih nevroradioloških preiskav (klasična štirižilna angiografska preiskava cerebralnega žilja − DSA, CTA, MRA). DSA se ne uporablja le za postavljanje diagnoze, temveč tudi za endovaskularno zdravljenje anevrizem, žilnih malformacij in fistul.
Venska tromboza
- CT,
- MRI za potrditev diagnoze.
Prva pomoč in zdravljenje
Ob prvih znakih možganske kapi je treba takoj poklicati nujno medicinsko pomoč (112). V nekaterih primerih je možno zdravljenje možganske kapi s topljenjem krvnega strdka v zamašeni žili. Uspešnost zdravljenja je odvisna od hitrega ukrepanja. Časovno okno zdravljenja z zdravili, ki strdek raztopijo (tromboliza), je omejeno na prve 3 ure po nastanku možganske kapi.[13]
Če je bolnikovo življenje ogroženo, ga je treba najprej stabilizirati. Nato se zdravi in preprečuje zaplete (aspiracija, globoka venska tromboza, okužbe sečil, razjede zaradi pritiska) in ostale pridružene bolezni ali stanja (dehidracija, sladkorna bolezen, povišan krvni tlak). K boljšemu okrevanju pripomorejo tudi fizioterapija (razgibavanje prizadetih udov), delovna terapija in ostale terapije, če so potrebne. Če je prisotna depresija, je treba zdraviti tudi to. Ponovne kapi lahko odloži ali prepreči tudi sprememba življenjskega stila (več gibanja, opustitev kajenja in alkohola, manj mastna prehrana).[8]
Možnosti zdravljenja ishemične kapi
1. Intravenska tromboliza
Možnost izvedbe trombolize je odvisna od:
- nastopa simptomov znotraj 4 ur in 30 minut,
- bolnik ni imel v zadnjem mesecu večje operacije,
- bolnik ne prejema antikoagulantne terapije,
- star je 18–80 let oziroma ima pisno soglasje,
- nevroradiološki izvid (CT glave) je ustrezen,
- vrednost krvnega tlaka je < 185/110 mmHg,
- laboratorijskih izvidov (število trombocitov; glukoza > 3,5 mmol/L, INR < 1,6),
2. Akutna mehanska revaskularizacija z ali brez trombolize.
3. Konzervativno
Zdravljenje hemoragične kapi
Intracerebralna
Krvavitev za razliko od možganske ishemije ne povzroči tako obsežne poškodbe možganovine. V področju krvavitve lahko ostanejo nevroni z ohranjeno funkcijo, zato je zdravljenje usmerjeno k njihovemu ohranjanju.
Zdravljenje je konzervativno ali kirurško. Pogosto je potrebno zdravljenje v enoti intenzivne terapije. Za kirurško zdravljenje morajo biti izpolnjeni točno določeni kriteriji, ki so povezani s starostjo bolnika ter lokacijo in velikostjo hematoma.
Intraventrikularna
- intraventrikularna drenaža za zdravljenje hidrocefalusa,
- intraventrikularna drenaža in fibrinolitiki za zdravljenje intraventrikulare krvavitve.
Subarahnoidna
Subarahnoidna krvavitev je nujno stanje in zahteva takojšnje zdravljenje v bolnišnici. Dokazano anevrizmo ali drugo žilno spremembo, ki je povzročila subarahnoidno krvavitev, je treba izključiti iz krvnega obtoka in s tem preprečiti ponovno krvavitev. Zdravljenje je odvisno od klinične slike, ki jo najpogosteje ocenjujemo po lestvici Hunt in Hess.
Po akutnem dogodku je pacient ogrožen zaradi nevarnosti ponovne krvavitve, ishemije možanskega tkiva, ter hidrocefalusa, zato je nadaljnje zdravljenje usmerjeno v preprečevanje teh zapletov.
Venska tromboza
- treba je iskati osnovni vzrok, ki je povzročil nastanek venske tromboze ter ga odpraviti oziroma zdraviti,
- antikoagulacija s heparinom.
Sklici
Glej tudi
Zunanje povezave
Wikiwand - on
Seamless Wikipedia browsing. On steroids.