Протезирование
искусственное устройство, заменяющее отсутствующую часть тела Из Википедии, свободной энциклопедии
Протези́рование (др.-греч. πρόσθεσις — присоединение, прибавление[1]) — замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами. Протезирование представляет собой важный этап процесса социально-трудовой реабилитации человека, утратившего конечности, или страдающего заболеваниями опорно-двигательного аппарата.
Эту статью предлагается разделить на Протезирование, Протез ноги, Протез руки и т. д.. |
Стиль этой статьи неэнциклопедичен или нарушает нормы литературного русского языка. |
В статье не хватает ссылок на источники (см. рекомендации по поиску). |
Эта статья или раздел содержит незавершённый перевод с иностранного языка. |
| Протезирование | |
|---|---|
 | |
| Изучается в | наука о протезировании[вд] |
 | |
| Медиафайлы на Викискладе | |



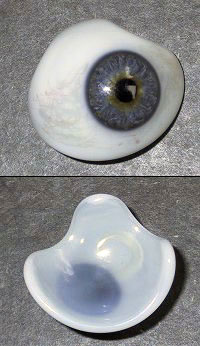
Протезированиe является смежной дисциплиной между медициной и техникой, тесно связано с ортопедией, травматологией, восстановительной хирургией и др. Хотя протезирование как отдельная дисциплина отделилась в XIX веке, сведения о нём встречаются ещё в древние времена — у греческого историка Геродота, римского историка Плиния Старшего и других.
Основные виды протезирования
Суммиров вкратце
Перспектива
Различают следующие основные виды протезирования:
В узком смысле протезированием считают
- анатомическое — изготовление искусственных конечностей — протезов рук и ног, зубов, глаз, носа, молочных желез и др;
В том числе:
- эндопротезирование — имплантация искусственных материалов (суставов, сосудов (стентирование, шунтирование) во внутреннюю среду организма;
- экзопротезы — это протезы, закрепляемые снаружи.
- эктопротезы — это закрепляемые снаружи косметические протезы, исполненные из разнообразных материалов и призванные восстановить внешний вид утраченной части тела. Эктопротезы не выполняют функции имитируемого органа.
- Протезирование зубов — на данный момент подразделяют на такие виды как: микропротезирование, съёмное протезирование и несъемное протезирование, «протезирование на имплантатах», бюгельное протезирование, мостовидное протезирование, условно-съёмное протезирование.
В более широком смысле протезами считаются устройства, которые могут быть включены в более широкую категорию медицинских изделий:
Отдельным видом протезирования является изготовление слуховых аппаратов, восстановление слуха с помощью кохлеарного имплантата.
- Кардиопротезы: кардиостимулятор, искусственный клапан сердца.
- Парик можно рассмотреть, как косметический протез волос.
- Очки и контактные линзы
История
Суммиров вкратце
Перспектива





Древние египтяне были знакомы с протезированием, о чём свидетельствует мумия Нового Царства с деревянным пальцем[2].
В 2006 году археологи обнаружили в Шахри-Сухте древнейший протез глазного яблока,[3] полусферической формы, диаметром чуть более 2,5 см. Он выполнен из очень лёгкого материала, предположительно битумной пасты. Поверхность искусственного глаза покрыта тонким слоем золота, в центре его выгравирована окружность (изображающая радужку глаза) с золотыми линиями, расходящимися в виде лучей. Женские останки, рядом с которыми обнаружен искусственный глаз, имели рост 1,82 м — намного выше, чем для средней женщины того времени. С обеих сторон в искусственном глазу были просверлены тонкие отверстия, через которые продевалась золотая проволока, при помощи которой глаз закреплялся в глазнице. Микроскопические исследования обнаружили следы золотой проволоки, что говорит о том, что искусственный глаз постоянно использовался. Скелет датируется периодом около 2900—2800 гг. до н. э.[4]
Первое упоминание о протезе встречается в Ригведе, которая сообщает, что женщина-воин потеряла ногу в бою, и для неё изготовили железный протез ноги[5].
Долгое время протезирование развивалось слабо. Знаменитые пиратские крюки и деревянные ноги — ранние формы протезов.
После развития механики, ближе к нашему времени, стали появляться более совершенные протезы, хорошо имитирующие потерянную часть тела или даже способные двигаться за счёт встроенных механизмов.
Но это были лишь протезы внешних частей тела, протезы внутренних органов появились уже в век электроники. Помимо протезов конечностей в современной медицине распространены процедуры протезирования суставов, зубов и также косметические протезы глаз и других частей тела. Косметические протезы для лица: например ушей, носа и т.д…, помогают изуродованным людям не выделяться из толпы и не привлекать к себе лишнее внимание. Помимо протезирования как такового, хирурги нашли разные решения частичного возвращения функциональности изуродованным конечностям. Так, немецкий врач Герман Крукенберг разработал (сразу после Первой мировой войны) руку Крукенберга — своеобразную «клешню», которая делается из концов лучевой и локтевой костей у раненых с травматической ампутацией кисти. (Krukenberg procedure)

Исторический обзор
Протезы были изобретены в глубокой древности. Прототип искусственных ног — деревяшка, подставка вместо потерянной нижней конечности, сохранилась до наших дней. С течением времени она подверглась многим изменениям, из которых упомянем о наиболее существенных. Камиллус Нюроп придумал приспособление — на нижней части деревяшки, которая при помощи полушария сделана вращающейся, чтобы избегать возможности застревания деревяшки между камнями. Для предупреждения трения культи на последнюю до вставления её в тонкую сумку из липового дерева надевается кожаный мешок, мягко набитый. Американцы в XIX в. употребляли для искусственных ног, в особенности для стопы, дерево Гикори из-за его большей крепости[6] и всё же значительной лёгкости.

Изготовляемые в XIX веке металлические гильзы (из листового железа, нового серебра или алюминиевой бронзы) были очень легки и в то же время весьма прочны. Подбивку никогда не след. укреплять внутри гильзы, а только на культе, которую предварительно обёртывали фланелевыми бинтами (сверху вниз), затем надевали кожаную воронку, длинную и толсто набитую, после чего конец культи вставляют в гильзу таким образом, чтобы он свободно висел внутри последней, не подвергаясь никакому давлению. Только при этом условии можно были избежать раны на культе от трения. Гильзы из твердого каучука были ломки. На принципе деревяшки были основаны все усовершенствования искусственных ног, имеющие целью устранение главного недостатка деревяшки (идущий на ней, при своем движении вперёд, должен был постоянно описывать дугу наружу, чтобы перенести ногу для следующего шага) и сохранение формы ноги. Последнего достигнуть было легко; первое же стоило многих усилий. Американец д-р Блай (Bly) первый старался при устройстве искусственного ступневого сустава подражать природе; движения в нём совершались при посредстве шара из полированного стекла, лежащего в полости из вулканизированного каучука. Ступня соединялась с голенью четырьмя кишечными струнами, которые были прикреплены к кружку, идущему поперечно через верхнюю половину аппарата. Такие усовершенствованные суставы все же не вытеснили из употребления простые суставы на шарнирах, более безопасные и дешевые. Пфистер в Берлине вкладывается в ступневые суставы пружины из каучука цилиндрической формы; движения совершаются при посредстве крепких шарниров. К пятке прикрепляется ещё каблучок. При помощи этого механизма походка становится эластичной, бесшумной и менее утомительной, нежели при других аппаратах. Сами каучуковые пружины сохраняют годами свою эластичность без изменения. Для того, чтобы пальцы стопы при повороте не приставали к полу, пальцевая часть аппарата сделана подвижной посредством спиральной пружины и простого шарнира на подошве. Прикрепление искусственной ноги к культе или к туловищу производится при помощи поясов и ремней через плечо, смотря по привычке и упражнению, то порознь, то вместе. Применение искусственных членов не может наступить раньше образования плотного рубца, следовательно, не раньше 6-10 месяцев после операции. Личный осмотр при участии врача, личное снимание мерки со стороны техника, занимающегося изготовлением И. членов, конечно, весьма желательны; при невозможности, профессор Мозетиг рекомендует отмечать на прилагаемом схематическом рисунке необходимую для бандажиста мерку[7].

Протезы верхних конечностей (Искусственные руки)
Суммиров вкратце
Перспектива


Эта статья написана в рекламном стиле. |
В XIX веке искусственные руки разделялись на «рабочие руки» и «руки косметические», или предметы роскоши. Для каменщика или чернорабочего ограничивались наложением на предплечье или плечо бандажа из кожаной гильзы с арматурой, к которой прикреплялся соответствующий профессии рабочего инструмент — клещи, кольцо, крючок и т. п. Косметические искусственные руки, смотря по занятиям, образу жизни, степени образования и другим условиям, бывали более или менее сложны. Искусственная рука могла иметь форму естественной, в изящной лайковой перчатке, способная производить тонкие работы; писать и даже тасовать карты (как известная рука генерала Давыдова). Если ампутировано предплечье, то есть уровень ампутации не достиг локтевого сустава, то при помощи искусственной руки возможно было возвратить функцию верхней конечности; но если ампутировано плечо, то работа рукой была возможна лишь через посредство объемистых, весьма сложных и требующих большого усилия аппаратов. Помимо последних, искусственные верхние конечности состояли из двух кожаных или металлических гильз для верхнего плеча и предплечья, которые над локтевым суставом были подвижно соединены в шарнирах посредством металлических шин. Кисть былa сделана из легкого дерева и неподвижно прикреплена к предплечью или же подвижна. В суставах каждого пальца находились пружины; от концов пальцев идут кишечные струны, которые соединялись позади кистевого сустава и продолжались в виде двух более крепких шнурков, причём один, пройдя по валикам через локтевой сустав, прикреплялся на верхнем плече к пружине, другой же, также двигаясь на блоке, свободно оканчивался ушком. Если желают при вытянутом плече сохранить пальцы сжатыми, то это ушко вешают на пуговку, имеющуюся на верхнем плече. При произвольном сгибании локтевого сустава пальцы смыкались в этом аппарате и совершенно закрывались, если плечо согнуто под прямым углом. Для заказов искусственных рук достаточно было указать меры длины и объёма культи, а равно и здоровой руки, и объяснить технику цели, которым они должны служить.
В СССР работы по созданию протезов верхних конечностей, управляемых биоэлектрическими сигналами от культи, были начаты в 1956 году[8]. Промышленный выпуск протезов предплечья с биоэлектрическим управлением в СССР был начат в 1961 году[9].
В 2014 году в США был разработан бионический протез руки, управляемый биоэлектрическими сигналами DEKA Arm — 3.
В 2015 году в США начались продажи недорогих протезов рук, разработанных в Иллинойсском университете в Урбане-Шампейн. Дешевизна достигается использованием 3D-печати.[10]
В 2015 компания молодых разработчиков из Новосибирска создала технологию производства роботизированного протеза кисти, который будет втрое дешевле немецкого и в семь раз дешевле английского аналога. Это стало возможно благодаря отказу от дорогостоящих материалов. Карбон и титан новосибирские разработчики заменили полимерами и более дешевыми металлическими сплавами. Кроме того, в производстве используется 3D-печать.[11]
В феврале 2015 года российская компания MaxBionic представила самый маленький бионический протез в России для детей. В марте 2015 года завершила испытания на пациенте, ожидается, что компания в октябре начнет массовые продажи своих протезов.
В мае 2015 российская компания «Моторика» прошла сертификацию функционального механического протеза кисти, с этого времени цветные протезы с различными технологичными и игровыми насадками в России устанавливаются бесплатно. В настоящее время компания также занимается разработкой дешёвого биоэлектрического протеза, идет набор тестовой группы, старт продаж намечен на лето 2016.
Ученым из Технологического университета Чалмерса (Гётеборг, Швеция) совместно с биотехнологической фирмой Integrum AB удалось подключить протезную руку, созданную в рамках европейской исследовательской программы по протезированию, непосредственно к нервам и мышцам. Хирурги прикрепили протез к двум костям предплечья (лучевой и локтевой) женщины с помощью титановых имплантатов, а затем подключили 16 электродов к её нервам и мышцам. Благодаря этому она смогла контролировать движениями руки с помощью головного мозга (мыслей). У неё получалось завязывать шнурки и набирать текст на клавиатуре.[12]
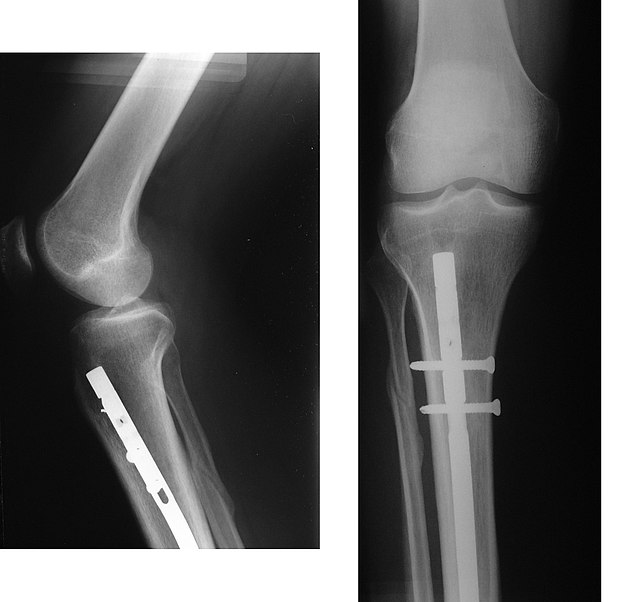
Протезирование нижних конечностей
Суммиров вкратце
Перспектива
Протез коленного сустава C-Leg
Эта статья написана в рекламном стиле. |
Впервые протез C-Leg был показан Otto Bock Orthopedic Industry на всемирном конференции по ортопедии в Нюрнберге в 1997 году.
C-Leg использует гидроцилиндры для управления сгибанием колена. Датчики отправляют сигналы на микропроцессор, который анализирует их и сообщает, что сопротивление должно питать цилиндры. C-Leg является аббревиатурой от 3C100, номера модели оригинального протеза, но по-прежнему применяется ко всем Otto Bock протезам коленного сустава с микропроцессорным управлением. Функции C-Leg благодаря различным технологическим устройствам объединены в компоненты протеза. C-Leg использует датчик угла колена для измерения углового положения и угловой скорости сгибания сустава. Измерения производятся до пятидесяти раз в секунду. Датчик угла колена располагается прямо на оси вращения колена[13].
Датчики момента расположены в трубке наконечника основания C-Leg. Эти датчики момента используют несколько тензодатчиков для определения, откуда была приложена сила к колену, с ноги, и величину этой силы[13].
C-Leg контролирует сопротивление сгибанию и разгибанию колена с помощью гидравлического цилиндра.
Эндопротезирование
Суммиров вкратце
Перспектива
Эндопротезирование: от эндо — внутри
Эндопротезирование суставов
При наличии показаний к операции методом выбора может быть эндопротезирование суставов. В настоящее время разработаны и успешно применяются эндопротезы тазобедренного и коленного суставов. При остеопорозе эндопротезирование осуществляется конструкциями с цементным креплением. Дальнейшее консервативное лечение коленного сустава способствует снижению сроков реабилитации оперированных больных и повышению эффективности лечения.
Эндопротезирование тазобедренного сустава
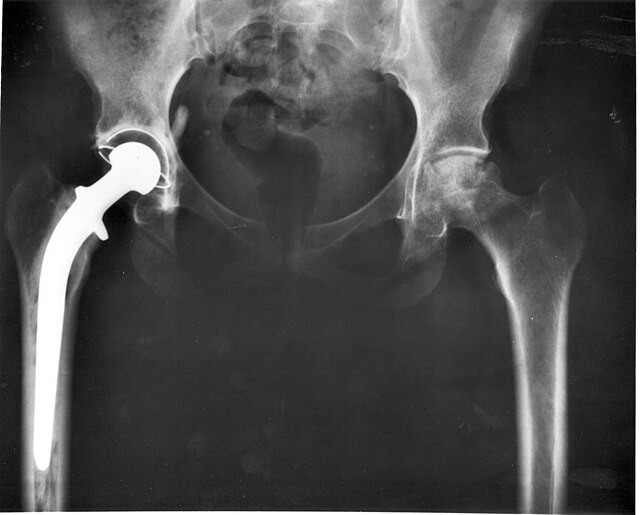
Тазобедренный сустав — самый большой и сильно нагруженный сустав. Он состоит из головки бедренной кости, артикулирующей с вогнутой округлой вертлужной впадиной в кости таза. Показаниями к тотальному эндопротезированию тазобедренного сустава (ТЭТБС) являются патологические изменения, вызывающие стойкое нарушение функции с болевым синдромом и контрактурой. Целью тотального эндопротезирования тазобедренного сустава является уменьшение болевого синдрома и восстановление функции сустава. Данная операция является эффективным способом восстановления функции сустава, позволяющий значительно улучшить качество жизни человека. При ТЭТБС заменяется проксимальный отдел бедра и вертлужная впадина. Пораженные участки сустава заменяются на эндопротез, повторяющий анатомическую форму здорового сустава и позволяющий выполнять необходимый объём движений. В вертлужную впадину имплантируется ацетабулярная чашка. B дальнейшем подразумевается остеоинтеграция кости в компоненты протеза. В чашку устанавливается полиэтиленовая или керамическая вставка (оксид алюминия), называемая вкладышем. В бедро имплантируется ножка с конусом на шейке для крепления головки эндопротеза. Головка бывает керамической или выполненной из различных сплавов. Бедренный компонент (ножка) эндопротеза бывает цементной фиксации — и тогда крепится в бедре при помощи специального полимерного материала (костного цемента), а бывает бесцементной фиксации (pressfit) и как правило имеет пористое покрытие для возможности остеоинтеграции кости в компоненты протеза. Цементная фиксация более пригодна для пожилых людей. Различные пары трения (комбинации материалов различных компонентов) имеют различную выживаемость в теле человека. Так, например, самой успешной по выживаемости и самой имплантируемой системой, согласно ведущему независимому источнику Национальному Регистру эндопротезирования суставов Англии, Уэльса, Северной Ирландии и острова Мэн, является бесцементная ножка CORAIL® с бесцементной чашкой PINNACLE® (Johnson&Johnson, DePuy Synthes) c парой трения керамика-полиэтилен. Данная конструкция показывает выживаемость около 98 % за 10 лет наблюдений.
Риск осложнений при имплантации бесцементной ножки CORAIL® с бесцементной чашкой PINNACLE® с разными парами трения также наименьший[14].
Выделяют ряд осложнений — ятрогенный остеомиелит (нагноение), асептическое расшатывание компонентов протеза, различные сосудистые и неврологические нарушения. Нагноение бывает бактериологического плана (стрептококки, стафилококки и т. п.), вирусного (герпес), или грибкового и борются с ним соответствующими средствами — антибиотиками, противовирусными и противогрибковыми препаратами, особенно если конкретную причину удаётся выявить в результате пункций и посевов. При износе эндопротеза его полностью или частично заменяют новым, данная процедура называется ревизионным эндопотезированием сустава.
Фаллопротезирование
Имплантаты полового члена применяются для восстановления половой функции мужчин при ряде заболеваний:
- эректильная дисфункция различного генеза;
- эндокринная импотенция (сахарный диабет);
- кавернозный фиброз;
- болезнь Пейрони, сопровождающаяся импотенцией;
- после травм и/или неудачных операций на половом члене;
- после осложненных хирургических операций на простате, мочевом пузыре и кишечнике;
- при операциях по смене пола (транссексуальность), как завершающий этап фаллопластики.
Имплантаты
Имплантаты (от нем. Implantat, также импланты, от англ. implant) — класс изделий медицинского назначения, используемых для вживления в организм либо в роли протезов (заменителей отсутствующих органов человека), либо в качестве идентификатора (например, чип с информацией о домашнем животном, вживляемый под кожу). Имплантаты стоматологические — вид имплантатов, используемых для вживления в кости верхней и нижней челюсти в качестве основы для прикрепления как съемных, так и несъёмных стоматологических протезов.
Нейронные протезы
Нейронные протезы являются электронными имплантатами, которые могут восстановить двигательные, чувствительные и познавательные функции, если они были утрачены в результате травмы или болезни. Примером таких устройств может служить кохлеарный имплантат. Это устройство восстанавливает функции, выполняемые барабанной перепонкой и стремечком, за счёт имитации частотного анализа в ушной улитке. Микрофон, установленный снаружи, улавливает звуки и обрабатывает их; тогда обработанный сигнал передается на имплантированный блок, который через микроэлектродный массив стимулирует волокна слухового нерва в улитке. Посредством замены или усиления утраченных чувств, эти устройства намерены улучшить качество жизни для людей с ограниченными возможностями.
Бионические протезы
Суммиров вкратце
Перспектива



Бионические протезы объединяют протезирование и робототехнику, искусственными конечностями можно выполнять больше действий, чем обычными протезами, но бионические протезы рук не позволяют поднимать грузы более 5 кг, бионическими протезами рук невозможно пользоваться в темноте из-за отсутствия чувствительности, невозможно выполнить все движения доступные обычной руке[16], бионические протезы могут иметь дополнительные функции, работают от аккумулятора, который нужно заряжать, управляет протезом человек с помощью нервных импульсов с помощью микропроцессора.[17] Часто люди с бионическими протезами называют себя киборгами. Бионическими протезами пользуются только 10 % инвалидов, так они намного дороже, чем обычные протезы.[18]
Бионические протезы рук позволяет человеку, не только двигать искусственной рукой, но и осязать предметы которых он касается. Этот революционный проект был представлен на конференции, организованной Агентством перспективных исследований в области обороны Америки. После того, как исследователи из лаборатории прикладной физики в университете Джонса Хопкинса вживили электроды в мозг добровольца, парализованного травмой спинного мозга, он смог не только контролировать движение руки, но чувствовать, когда люди в лаборатории касались разных пальцев на протезе руки. В процессе тестирования бионической руки доброволец, даже с завязанными глазами смог определить, какого из пальцев руки-протеза касаются. Бионическими протезами и ранее можно было управлять при помощи сигналов мозга, однако только сейчас удалось добиться результата при котором сигналы с протеза обрабатываются мозгом. Этот эффект получен за счет электродов, имплантированных в сенсорную и двигательную кору головного мозга. Интегрированные в протез датчики определяют, когда к нему прикладывается давление, и преобразуют силу в электрические сигналы, которые передаются в мозг пациента.
Бионические протезы ног позволяют сгибать протез в колене и в стопе, быстрее передвигаться, чем с обычным протезом.[19]
Протезы для животных

Животные потерявшие часть тела — тоже нуждаются в протезировании. Животные могут пострадать в аварии, на охоте, попасть в капкан, или потерять часть тела от взрыва или боевых действий или в результате жестокости людей. .
Протезы памяти
В 2011 году первый критический момент произошёл в короткой истории протезирования мозга: был разработан первый имплантат памяти.[20] Хотя человеческие эксперименты все ещё находятся в планах на будущее, тесты на крысах дали неожиданные результаты. Устройство состояло из микропроцессора и 32 электродов для перехвата, репликации и декодирования импульсного кода, который один слой мозга посылает другому. Исследователи использовали два рычага для тестирования. Задача крысы состояла в том, чтобы переместить один рычаг, а затем через короткое время переместить другой. Оказалось, что после фармакологической блокировки мозговых импульсов крысы и отправки одинаковых импульсов с помощью приборов животное «запоминает», какой рычаг выбрать. Хотя первые попытки были очень примитивными, исследователи говорят, что будущее использование этой технологии в более сложных проектах поможет улучшить память у людей, страдающих инсультом или старческой деменцией.[21]
Смежные дисциплины
Суммиров вкратце
Перспектива
Механически функциональные ксенотрансплантаты
Ксеногенные ткани, полученные из животных, служат источником материала для механически функциональных трансплантатов, таких как сердечные клапаны, сухожилия и хрящи. Чтобы предотвратить иммунное отторжение ксеногенного трансплантата из него необходимо удалить антигены. Антигены клеток могут быть удалены путём химической обработки (например, растворами содержащими додецилсульфат натрия (SDS) и Triton X-100) и обработки ультразвуком[22]. приводящей к удалению клеток. Однако, процессы, используемые для удаления клеток и антигенов, часто повреждают внеклеточный матрикс (ECM) ткани, делая трансплантат непригодным для имплантации из-за плохих механических свойств[23][24]. Поэтому следует тщательно подбирать метод удаления антигенов так чтобы по возможности сохранить архитектуру и механические свойства ткани.
Выращивание органов
Выращивание органов- перспективная биоинженерная технология, целью которой является создание различных полноценных жизнеспособных биологических органов для человека. В настоящее время технология крайне ограниченно применяется на людях, позволяя выращивать для пересадки лишь относительно простые по внутреннему устройству органы, такие как мочевой пузырь[25], кровеносные сосуды[26] или влагалище[27]. Используя трёхмерные клеточные культуры[англ.], учёные научились выращивать «зачатки» искусственных органов, названные органоидами (англ. organoid). Разработан протез трахеи, который на 95 % состоит из тканей пациента, что позволяет избежать отторжения органа. Каркасом для протеза стала кость, выращенная из тканей надкостницы. Внутренняя поверхность органа создавалась из стволовых клеток и собственной слизистой пациента. Биореактором, в котором новая трахея созревала в течение шести месяцев, послужили ткани грудной стенки больного. В результате инкубации в протезе сформировалась собственная сосудистая система[28].
См. также
- Стоматологическое протезирование
- Протезирование зубов
- Лепестковые протезы клапана сердца
- Чрескожный металлостеосинтез
- Фаллопротезирование при лечении эректильной дисфункции
- Остеоинтеграция— один из видов интеграции имплантата в костную ткань.
- Дистракционный остеогенез — хирургическое процесс, используемый для восстановления скелетных деформаций и удлинения длинных костей тела.
- Экзоскелет
Ссылки
- Немецкие учёные имплантировали протез для восстановления зрения. Deutsche Welle (dw-world.de). Дата обращения: 14 декабря 2012. Архивировано 16 декабря 2012 года.
Примечания
Литература
Wikiwand - on
Seamless Wikipedia browsing. On steroids.


