մարդու հիվանդություն From Wikipedia, the free encyclopedia
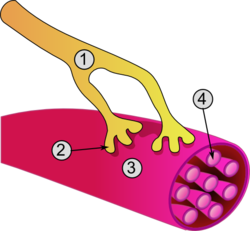
Միասթենիա գրավիս (ՄԳ, մկանաթուլություն), երկարատև ընթացքի նեյրոմկանային հիվանդություն, որը հանգեցնում է տարբեր աստիճանի ծանրության կմախքային մկանների թուլության։[1] Ամենահաճախը ախտահարվում են դեմքի, աչքերի և կլմանը մասնակցող մկանները[1]։ Դա կարող է հանգեցնել երկտեսության, կոպերի իջեցման (պտոզ), խոսքի և քայլքի դժվարացման[1]։ Սկիզբը կարող է լինել հանկարծակի[1]։ Հիվանդները հաճախ ունենում են ուրցագեղձի մեծացում կամ նրանց մոտ զարգանում է թիմոմա[1]։
| Միասթենիա գրավիս | |
|---|---|
 | |
| Տեսակ | անբուժելի/հազվագյուտ հիվանդություն, անբուժելի/հազվագյուտ հիվանդություն և հիվանդության կարգ |
| Բժշկական մասնագիտություն | նյարդաբանություն |
Միասթենիան աուտոիմուն հիվանդություն է, որը զարգանում է հակամարմիններով նյարդամկանային սինապսի հատվածում նիկոտինային ացետիլխոլինային ընկալիչների շրջափակման կամ քայքայման հետևանքով[1] Դա կանխում է նյարդային ազդակների փոխանցումը մկաններին[1]։ Հազվադեպ ժառանգական գենետիկ դեֆեկտը նյարդամկանային սինապսի հատվածում հանգեցնում է նմանատիպ խնդիրների և հայտնի է որպես բնածին միասթենիա[2][3]։ Միասթենիայով մայրերից ծնված երեխաները կարող են ունենալ հիվանդության նշանները իրենց կյանքի առաջին մի քանի ամիսը, ինչը հայտնի է որպես նեոնատալ միասթենիա[1]։ Ախտորոշումը հաստատվում է արյան անալիզում յուրահատուկ հակամարմինների հայտնաբերմամբ էդրոֆոնիում թեստով կամ նյարդային փոխանցման ուսումնասիրմամբ[1]։
Միասթենիան հիմնականում բուժվում է ացետիլխոլինէսթերազայի ինհիբիտորներով, ինչպիսիք են նեոստիգմինը և պիրիդոստիգմինը[1]։ Իմունաճնշիչները, ինչպիսիք են պրեդնիզոնը կամ ազաթիոպրինը, նույնպես կարող են օգտագործվել[1]։ Ուրցագեղձի վիրաբուժական հեռացումը որոշ դեպքերում կարող է թեթևացնել ախտանիշները[1]։ Պլազմաֆերեզը և ներերակային իմունոգլոբուլինների բարձր դոզաները կարող են օգտագործվել հիվանդության հանկարծակի բռնկման դեպքերում[1]։ Երբ զարգանում է շնչառական մկանների զգալի թուլություն կարող է կիրառվել արհեստական շնչառություն[1]։
Միասթենիանիայի հանդիպման հաճախականությունը 50-200։1000000 է[4][5]։ Այն ամեն տարի ախտորոշվում է 3-30։1000000 հաճախականությամբ[6]։ Ախտորոշումը դառնում է ավելի տարածված կապված տեղեկացվածության բարձրացման հետ[6]։ Այն առավել հաճախ հանդիպում է կանանց մոտ մինչև 40 տարեկանը և տղամարդկանց մոտ 60 տարեկանից հետո[1]։ Այն հազվադեպ է հանդիպում երեխաների մոտ[1]։ Բուժման դեպքում հիվանդների մեծ մասը վարում է հարաբերականորեն նորմալ ապրելակերպ և ունենում է կյանքի նորմալ տևողություն[1]։ Myasthenia բառը ունի հունարեն ծագում mys "մկան" և asthenia "թուլություն" և լատիներենով gravis "լուրջ"[1]։
Միասթենիայի առաջնային, հիմնական ախտանիշը բնորոշ մկանների անցավ թուլությունն է առանց հոգնածության[7]։ Մկանային թուլությունը ֆիզիկական ակտիվության ժամանակ աստիճանաբար ավելանում է և պակասում հանգստից հետո։ Որպես օրենք թուլությունն ու հոգնածությունը առավել արտահայտվում են օրվա վերջում[8]։ Միասթենիան հիմանականում սկսվում է ակնաշարժ մկանների թուլությամբ, հետագայում այն կարող է անցնել ավելի ծանր, տարածված ձևի, որին բնորոշ է վերջույթների կամ կենսական ֆունկցիա կատարող մկանների թուլությունը[9]։
Հիվանդների մոտավոր երկու երրորդի մոտ միասթենիայի առաջին նշանը կապված է ակնաշարժ մկանների հետ[7] Դա կարող է լինել կոպերի իջեցումը (պտոզ՝ կապված կոպը բարձրացնող վերին մկանի ախտահարման հետ)[10]։ և երկտեսությունը (դիպլոպիա[7] կապված արտակնային մկանների թուլության հետ)[8]։ Ակնային ախտանիշները սովորաբար ուժեղանում են հեռուստացույց դիտելիս, կարդալիս, կամ մեքենա վարելիս մասնավորապես ուժեղ լուսավորման պայմաններում[7]։ Հետևապես որոշ հիվանդներ նախընտրում են արևապաշտպան ակնոցներ կրել[7]։ "Ակնային միասթենիա" տերմինով բնորոշվում է միասթենիայի այն ենթատեսակը, որի ժամանակ մկանային թուլությունը սահմանափակված է արտակնային մկաններով, կոպը բարձրացնող վերին և աչքի շրջանաձև մկաններով[10]։ Որպես օրենք այս ենթատեսակից հետո զարգանում է տարածուն ձևը, սովորաբար մի քանի տարի հետո[10]։
Կլման ակտին մասնակցող մկանների ընդգրկումը պրոցեսի մեջ կարող է հանգեցնել կլման դժվարեցման (դիսֆագիա)։ Սա նշանակում է որ կուլ տալու փորձից հետո որոշ քանակի սնունդ կարող է մնալ բերանի խոռոչում[11], կամ սննդի և հեղուկների հետհոսք կարող է լինել դեպի քթի խոռոչ այնուհետև իջեցում դեպի կոկորդ (վելոֆարինգեալ անբավարարություն)[8]։ Ծնոտը շարժող մկանների (ծամիչ մկանների) թուլությունը կարող է հանգեցնել ծամելու հետ կապված խնդիրների։ Միասթենիայով հիվանդները ավելի շուտ հոգնում են կոշտ սնունդ ծամելուց[7]։ Կլման, ծամելու և խոսքի դժվարեցումը հանդիսանում է առաջին նշանը հիվանդների մեկ վեցերորդի մոտ[7]։
Խոսքին մասնակցող մկանների ներառումը պրոցեսի մեջ հանգեցնում է խոսքի խանգարման (դիզարթրիա) և հիպոֆոնիայի[7] Խոսքը կարող է լինել դանդաղ և անհասկանալի[12],։ կամ կարող է ունենալ ռնգային երանգ[8]։ Որոշ դեպքերում անհրաժեշտ է հրաժարվել երգելուց[11]։
Դիմային և ծամիչ մկանների ախտահարման հետևանքով առաջացած դիմային թուլությունը կարող է դրսևորվել բերանը փակ պահելու անկարողությամբ[7] (կախված ծնոտի ախտանիշ)։ Կոպերի իջեցման հետևանքով հիվանդները տխուր կամ քնկոտ տեսք են ունենում[7]։ Կարող է առաջանալ խնդիրներ գլուխը ուղղաձիգ պահելու ժամանակ։
Կարող է լինել նաև վերջույթների և շնչառական մկանների (հևոց) թուլություն, հազվադեպ սրանց ախտահարումը հանդիսանում է հիվանդության առաջին նշանը[13]։ Միասթենիկ կրիզի ժամանակ շնչառական մկանների պարալիզը առաջ է բերում արհեստական վենտիլյացիա միացնելու կարիք կենսական ցուցումներով[14]։ Կրիզը կարող է հրահրվել տարբեր կենսաբանական սթրեսորներով ինչպիսիքն են ինֆեկցիաները, ջերմությունը, դեղերի կողմնակի էֆեկտները[14]։


Միասթենիան աուտոիմուն սինապտոպաթիա է։ Հիվանդությունը առաջանում է երբ իմուն համակարգի ֆունկցիան խանգարված է և այն արտադրում է հակամարմիններ սեփական հյուսվածքների նկատմամաբ։ Միասթենիայի ժամանակ հակամարմինները գրոհում են նիկոտինային ացետիլխոլինային ընկալիչները կամ համանման սպիտակուցը, այսպես կոչված մկան֊սպեցեֆիկ կինազը[15]։ Այլ առավել հազվադեպ հանդիպող հակամարմինները ուղված են ՑԽԼՊ֊ասոցացված սպիտակուց 4֊ի (ցածր խտության լիպոպրոտեինային ընկալիչ֊ասոցացված սպիտակուց 4) ագրին և տիտին սպիտակուցների նկատմամբ[16][17]։
Մարդու լեյկոցիտային անտիգենի հապլոտիպերը ասոցացվում են միասթենիայի և այլ աուտոիմուն հիվանդությունների հանդեպ բարձր ընկալունակության հետ։ Միասթենիայով հիվանդների հարազատները ունեն բարձր ռիսկ այլ իմունային հիվանդությունների զարգացման համար[18][19]։
Ուրցագեղձը մտնում է իմուն համակարգի մեջ։ Միասթենիայով հիվանդների թիմուսը մեծ է և ոչ նորմալ։ Երբեմն այստեղ հանդիպում են իմուն բջիջների կուտակումներ, ինչը վկայում է լիմֆոիդ հիպերպլազիայի մասին[20]։
Հայտնի է, որ միասթենիայով կանայք, դեպքերի մեկ երրորդում, հղիության ընթացքում ունենում են սրացումներ և հիմնականում առաջին եռամսյակում[21]։ Ախտանիշները թուլանում են հղիության երկրորդ և երրորդ եռամսյակներում։ Որոշ հղիների մոտ դիտվում է ամբողջական ախտադադար[22]։ Իմունաճնշիչ թերապիան պետք է անցկացվի ամբողջ հղիության ընթացքում, քանի որ դա քչացնում է նեոնատալ մկանային թուլության հավանականությունը և կառավարում է հղիի միասթենիայի ընթացքը[22]։
Միասթենիայով հիվանդ մայրերից ծնված երեխաների մոտ 10-20%֊ի մոտ զարգանում է տրանզիտոր նեոնատալ միասթենիա։ Դա հաճախ դրսևորվում է կերակրման և շնչառական դժվարացումներով, որը զարգանում է ծննդի 12 ժամից մինչև մի քանի օրվա ընթացքում[21][23] Տրանզիտոր նեոնատալ միասթենիայով նորածինները արդյունավետ բուժվում են ացետիլխոլինէսթերազայի ինհիբիտորներով։ Այս վիճակը անցնում է 3 շաբաթվա ընթացքում հակամարմինների նոսրացման հետևանքով և հիմնականում բարդություններ չեն առաջանում[21]։ Շատ հազվադեպ պտուղը ծնվում է բնածին արթրոգրիպոզով (մկանային խանգարում, որը հանգեցնում է ծնվելիս բազմաթիվ հոդային կոնտրակտուրաների առաջացման)։ Սա հետևանք է մայրական հակամարմիններով պտղի ացետիլխոլինային ընկալիչների քայքայման։ Որոշ դեպքերում հղին լինում է ասիմպտոմատիկ[23]։
Միասթենիայի ախտորոշումը կարող է դժվարություն ներկայացնել, ախտանիշների թույլ արտահայտվածության պատճառով։ Վերջիններս դժվար է տարբերակել թե՛ նորմայի տարատեսակներից, թե՛ այլ նյարդաբանական հիվանդությունների ախտանիշներից[11]։
Երեխաների մոտ առանձնացնում են միասթենիայի ախտանիշների երեք տեսակ․[24]
Բնածին միասթենիայի դեպքում մկանային թուլությունը և հոգնածությունը համանման են ձեռքբերովի միասթենիային[25]։ Նշանները բնածին միասթենիայի դեպքում սովորաբար առկա են լինում կյանքի առաջին տարիներից, չնայած դրանք կարող են չախտորոշված մնալ մինչև չափահաս դառնալը[26]։
Միասթենիան և նրա ծանրության աստիճանը որոշվում են նյարդաբանական ստատուս ստուգելու ճանապարհով։ Դա ստուգվում է հաշվի առնելով միասթենիայի ամերիկյան կազմակերպության կլինիկական դասակարգման սանդղակը, ըստ որի․
| Դաս | Նկարագրությունբ |
|---|---|
| I | Ակնային մկանների ցանկացած աստիճանի թուլություն, պտոզ այլ մկանախմբերում թուլության բացակայության դեպքում |
| II | Ակնային մկանների ցանկացած աստիճանի թուլություն, այլ մկանախմբերում թույլ աստիճանի թուլության առկայություն |
| IIa | Առավելապես վերջույթների և/կամ աքսիալ մկանների ընդգրկում |
| IIb | Առավելապես շնչառական մկանների ընդգրկում |
| III | Ակնային մկանների ցանկացած աստիճանի թուլություն, այլ մկանախմբերում չափավոր աստիճանի թուլության առկայությամբ |
| IIIa | Առավելապես վերջույթների և/կամ աքսիալ մկանների ընդգրկում |
| IIIb | Առավելապես շնչառական մկանների ընդգրկում |
| IV | Ակնային մկանների ցանկացած աստիճանի թուլություն, այլ մկանախմբերում ծանր աստիճանի թուլության առկայությամբ |
| IVa | Առավելապես վերջույթների և/կամ աքսիալ մկանների ընդգրկում |
| IVb | Առավելապես շնչառական մկանների ընդգրկում |
| V | Անհրաժեշտ է ինտուբացիա շնչառության ապահովման համար |
Ֆիզիկալ հետազոտության ժամանակ հիվանդին խնդրում են իրականացնել կրկնվող շարժումներ։ Օրինակ բժիշկը կարող է խնդրել նայել ֆիքսված կետի 30 վայրկյանների ընթացքում և փորձել թուլացնել ճակատի մկանները։ Պտոզը կոմպենսացնելու համար հիվանդները լարում են ճակատի մկանները[11]։ Հետազոտողը կարող է ստուգել նաև «վարագույրի ախտանիշը», որի ժամանակ մի աչքը բաց են պահում, և եթե առկա է միասթենիա մյուս աչքը փակվում է[11]։
Ախտորոշման կասկածելի դեպքերում իրականացնում է շճաբանական անալիզ․


Միասթենիայով հիվանդների մկանները արագ հոգնում են, ինչը ախտորոշվում է կրկնվող նյարդային խթանման թեստի միջոցով։ Մոնոֆիլամենտ էլեկտրոմիոգրաֆիայի մեջ, որը համարվում է միասթենիայի ամենազգայուն (չնայած ոչ ամենայուրահատուկ) հետազոտությունը[11], բարակ ասեղային էլեկտրոդը տեղադրվում է որոշակի մկանների տարբեր մասերում, որպեսզի գրանցի մկանի մի քանի տարբեր մանրաթելերի գործողության պոտենցիալը։ Նույն մկանի երկու տարբեր մկանաթելեր են ընտրվում եւ չափվում են կրկնակի դրդման ժամանակ պատասխանի արագությունը։ Անոմալ գործողության պոտենցիալների հաճախականության եւ համամասնության չափումը, այսպես կոչված «թրթռում» եւ «արգելափակում», ունեն ախտորոշիչ նշանակություն։ Թրթռումը վերաբերում է նույն մկանի հարակից մկանաթելերի գործողության պոտենցիալների միջեւ ժամանակային միջակայքի անոմալ փոփոխություններին։ Արգելափակումը վերաբերում է նյարդային ազդակների անկարողությանը, միևնույն մկանի հարակից մկանաթելերում առաջացնելու գործողության պոտենցիալ[29]։
Սառույցի կիրառումը 2-5 րոպեների ընթացքում օգնում է ախտորոշել միասթենիա 98.3% սպեցեֆիկությամբ և 76.9% զգայունությամբ։ Փորձի հիմքում ընկած է ացետիլխոլինէսթերազայի ավելի ուժեղ ինհիբիցիան ցածր ջերմաստիճանում։ Պտոզի առկայության դեպքում կոպերի վրա դնում են սառույց և փորձը համարվում է դրական երբ սառույցը հեռացնելուց հետո կոպը բարձրանում է մոտ 2մմ֊ով[30]։
Այս փորձի ժամանակ իրականացվում է էդրոֆոնիումի քլորիդի կամ նեոստիգմինի ներերակային ներարկում, որոնք արգելակում են ացետիլխոլինի քայքայումը խոլինեստերազով (ացետիլթոլինէսթերազայի ինհիբիտորներ)[31]։ Այս փորձը այլևս չի կատարվում, քանի որ դրա օգտագործումը կարող է հանգեցնել կյանքին սպառնացող բրադիկարդիայի (հազվասրտություն) առաջացմանը, որը պահանջում է անհապաղ բուժօգնության կիրառում[32]։ Էդրոֆոնիումի արտադրությունը դադարեցվել է 2008 թվականին[14]։
Կրծքավանդակի ռենտգեն նկարում կարող է երևալ միջնորմի լայնացում, ինչը կարող է լինել թիմոմայի ժամանակ։ Համակարգչային շերտագրումն ու մագնիսառեզոնանսային տոմոգրաֆիան ավելի զգայուն մեթոդներ են թիմոմաների հայտնաբերման համար[33]։ Գլխի և ակնակապճի մագնիսառեզոնանսային տոմոգրաֆիան իրականացվում է գանգուղեղային նյարդերի և ակնաշարժ մկանների ճնշման և բորբոքային վնասման բացառման համար[34]։
Կենսական տարողությունը հետազոտվում է որոշակի ժամանակային ինտերվալներով մկանային թուլության խորացման մոնիտորինգի համար[35][36]։
Բուժումը իրականացվում է թերապևտիկ և/կամ վիրաբուժական եղանակներով։ Թերապևտիկ բուժումը ներառում է հիմնականում ացետիլխոլինէսթերազայի ինհիբիտորներով, որոնք ուղղակիորեն բարելավում են մկանների ֆունկցիան և իմունոսուպրեսանտներով, որոնք ճնշում են աուտոիմուն պրոցեսները[36] Միասթենիայի բուժման վիրաբուժական մոտեցումը ենթադրում է թիմէկտոմիայի իրականացում[37]։
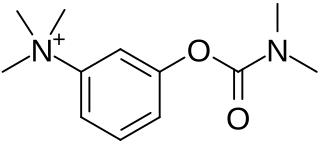

Ացետիլխոլինէսթերազայի ինհիբիտորները կարող են ունենալ սիմպտոմատիկ օգուտ բայց չեն կարող լիովին վերացնել միասթենիկ թուլությունը[38]։ Չնայած այս դեղամիջոցները չեն կարող լիովին վերացնել միասթենիայի բոլոր ախտանիշները, բայց կարող են ապահովել հիվանդի առօրյա գործունեությունը[38] Սովորաբար, ացետիլխոլինէսթերազայի ինհիբիտորները սկսում են նշանակել ցածր դոզայով եւ ավելացնում են մինչեւ ցանկալի արդյունքի հասնելը։ Եթե ճաշից 30 րոպե առաջ ընդունել դեղամիջոցը, ախտանիշները կմեղմանան ուտելիս, ինչը անհրաժեշտ է նրանց համար, ովքեր հիվանդության պատճառով ունեն կլման խանգարումներ։ Մեկ այլ դեղամիջոցը, որը կիրառվում է միասթենիայի ժամանակ ատրոպինն է, որը կարող է նվազեցնել ացետիլխոլինէսթերազայի ինհիբիտորների մուսկարինային կողմնակի ազդեցությունները[39]։ Պիրիդոստիգմինը համեմատաբար ավելի երկարատեւ ազդեցության դեղամիջոց է (համեմատած այլ խոլիներգիկ ագոնիստների հետ), մոտ չորս ժամ կիսատրոհման պարբերությամբ և համեմատաբար ավելի քիչ կողմնակի ազդեցություններով[40]։ Ընդհանրապես, պիրիդոստիգմինի ընդունումը դադարեցնում են այն հիվանդների մոտ, ովքեր միացված են արհեստական օդահարման սարքին, քանի որ այն առաջացնում է գերթքարտադրություն[41]։ Պրեդնիզոնը նույնպես կարող է օգտագործվել ավելի լավ արդյունք ստանալու համար, սակայն դա կարող է հանգեցնել ախտանիշների վատթարացման 14 օրվա ւնթացքում եւ պահանջվում է 6-8 շաբաթ առավելագույն արդյունք ունենալու համար[40] Հաշվի առնելով, որ ստրոիդ բուժման ժամանակ առաջանում են բազմաթիվ կողմնակի ախտանիշներ, դա բուժման նախընտրելի մեթոդ չէ[40]։ Այլ իմունային ճնշող դեղեր կարող են օգտագործվել, ներառյալ ռիտուկսիմաբը[42]։ Տարածուն միասթենիայով հիվանդների մոտ 10% -ը կայուն է բուժման նկատմամբ[43]։
Հեմատոպոետիկ ցողունային բջիջների փոխպատվաստումը երբեմն օգտագործվում է ծանր, բուժման հանդեպ կայուն դեպքերում։ Առկա տվյալները ապացուցում են, որ այս մեթոդը կարող է արդյունավետ բուժական տարբերակ լինել ճիշտ ընտրված դեպքերում[44]։
Եթե միասթենիան ծանր ընթացքի է (միասթենիկ կրիզ), պլազմաֆերեզը կարող է օգտագործվել հակամարմինները շրջանառությունից հեռացնելու համար։ Բացի այդ, ներերակային իմունոգլոբուլինները (IVIG) կարող են օգտագործվել շրջանառվող հակամարմինները կապելու համար։ Այս երկու եղանակն էլ ունեն համեմատաբար կարճաժամկետ օգուտներ, եւ հաճախ կապված են մեծ ծախսերի հետ։ Այդ պատճառով դրանք հիմնականում կիրառվում են այն ժամանակ, երբ միասթենիան պահանջում է հոսպիտալացում[40][45]։
Քանի որ թիմոմաները հանդիպում են հիվանդների 10%֊ի մոտ, հաճախ կատարվում է կրծքավանդակի ռենտգեն եւ համակարգչային շերտագրում գնահատելու համար ուրցագեղձի վիրաբուժական հեռացման անհրաժեշտությունը[14][32] Նույնիսկ եթե վիրահատությունը կատարվում է թիմոմայի հեռացման համար այն չի բերում միասթենիայի ռեմիսիայի[40]։ Վիրահատությունը ենթադրում է ուրցագեղձի հեռացում, թեև 2013 թ-ի հետազոտություններում հստակ չէր նշվում վիրահատության դրական նշանակության մասին, բացառությամբ թիմոմայի[46]։ Այնուամենայնիվ 2016-ի ռանդոմիզացված հետազոտություններում հաստատվել է ուրցագեղձի հեռացման որոշակի նշանակությունը նույնիսկ երբ այն ախտահարվաշ չէ[47]։
Միասթենիայով հիվանդները պետք է տեղեկացված լինեն իրենց ախտանիշների տատանվող բնույթի մասին, ներառյալ թուլության և ֆիզիկական վարժություններով հրահրված հոգնածության մասին[48]։ Ֆիզիկական վարժություններ կատարելու ժամանակ հիվանդները պետք է հաճախակի հանգստանան։ Տարածուն միասթենիայով հիվանդների մոտ, ըստ որոշ տվյալների, մասնակի տնային ծրագրային վարժությունները, ներառյալ դիֆրագմային շնչառության ուսուցումը կարող են բարելավել շնչառական մկանների ուժը, կրծքավանդակի շարժունակությունը, շնչառության բնույթը[49]։
Միասթենիայով հիվանդների մոտ կանխատեսումը ընդհանուր առմամբ լավ է, ճիշտ բուժման դեպքում[50]։ 1900-ականների սկզբին հիվանդների մահացությունը 70% էր, այժմ մոտ 3-5% է, ինչը վերագրվում է ինֆորմացվածության աստիճանի բարձրացմանը և բուժման ավելի լավ հասանելիությանը[40]։ Հիվանդների մոնիտորինգը շատ կարեւոր է, քանի որ ախտորոշվածների մոտ 20% -ը ախտորոշման առաջին երկու տարվա ընթացքում ունենում է միսթենիկ կրիզ, որը պահանջում է անհապաղ բժշկական միջամտություն[40]։ Ընդհանուր առմամբ, միասթենիայի առավել անաշխատունակ շրջանը լինում է ախտորոշման հաստատումից տարիներ հետո[38]։
Միասթենիան հանդիպում է բոլոր էթնիկ խմբերում և երկու սեռերի մոտ էլ։ Այն ամենից հաճախ հանդիպում է 40 տարեկանից ցածր կանանց և 50-ից 70 տարեկան տղամարդկանց մոտ, սակայն կարող է լինել ցանկացած տարիքում։ Երիտասարդ հիվանդները հազվադեպ են ունենում թիմոմա։
Առաջինը միասթենիայի մասին գրել են Թոմաս Ուիլիսը, Սամուել Ուիլքսը, Էրբը և Գոլդֆլամը[10]։ «Myasthenia gravis pseudo-paralytica» տերմինը առաջարկվել է 1895 թ.-ին, գերմանացի բժիշկ Ջոլլիի կողմից[10]։ 1934 թ.-ին Մարի Ուոլքերը բուժել է միասթենիայով հիվանդին ֆիզոոստիգմինով[10]։ Սիմփսոնը և Նասթուքը մանրամասն նկարագրել են հիվանդության աուտոիմուն բնույթը[10]։ 1973 թ.-ին Պատրիկն ու Լինդստրոմը նապաստակների վրա ցույց տվեցին, որ դատարկ ացետիլխոլինային ընկալիչներով իմունիզացումը առաջացնում է միասթենիայի նման ախտանիշների զարգացում[10]։
Ներկայումս իմունոմոդուլյատորները, ինչպիսիք են իմունային համակարգի կողմից ացետիլխոլինային ռեցեպտորների մոդուլյացիան կանխող դեղերը, այժմ ուսումնասիրվում են[51]։ Որոշ հետազոտություններ են կատարվում վերջերս հակա֊c5-ի ինհիբիտորներով բուժման վերաբերյալ, քանի որ դրանք անվտանգ են եւ օգտագործվում են այլ հիվանդությունների բուժման մեջ[52]Էֆեդրինը որոշ հիվանդների մոտ ունի ավելի լավ ազդեցություն, քան մյուս դեղերը, սակայն 2014-ի դրությամբ դրա կիրառումը չի ուսումնասիրվում[3][53]։ Լաբորատորիաներում միասթենիան հիմնականում ուսումնասիրվում է կենդանիների մոդելների վրա, ինչպիսիք են կրծողների։ Բացի այդ, 2015-ին գիտնականները մշակել են in vitro նյարդամկանային սինապսների ֆունկցիոնալ անալիզի եղանակ` մարդու սաղմնային ցողունային բջիջների և սոմատիկ-մկանային ցողունային բջիջների օգտագործմամբ։ Ացետիլխոլինային ռեցեպտորների նկատմամբ պաթոգենային հակամարմինների ավելացումից հետո և կոմպլեմենտի ակտիվացումից հետո նյարդամկանային նմուշում առաջանում է մկանային կծկման թուլացում[54]։
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.