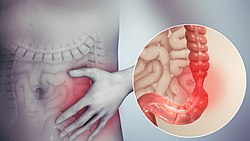
Գրգռված աղու համախտանիշ(ԳԱՀ), ախտանիշների խումբ, որն արտահայտվում է որովայնի ցավով, աղիների կծկողական ունակության և շարժողական ֆունկցիայի փոփոխությամբ առանց հիմքում ընկած տեսանելի նշանների և օրգանական ախտահարումների[1]։ Ախտանիշները տևական ընթացք ունեն, հաճախ ընթանում են տարիներով[2]։ Համախտանիշը դասակարգվում է չորս հիմնական տեսակների պայմանավորված գերակշռող ախտանիշներով՝ առավելապես փորլուծություն (IBS-D, diarrhea), առավելապես փորկապություն ( IBS-C, constipation), հաճախակի են և՛փորլուծությունը և՛ փորկապությունը ( IBS-M), երկուսն էլ հաճախակի չեն (IBS-U)[1]: ԳԱՀ-ը նվազեցնում է կյանքի որակը[3]։ Այն կարող է դառնալ տագնապի, մեծ դեպրեսիայի կամ քրոնիկական հոգնածության պատճառ[1][4]։
| Գրգռված աղու համախտանիշ | |
|---|---|
 | |
| Պատճառ | հայտնի չեն |
| Հիվանդության ախտանշաններ | փորլուծություն, փորկապություն, որովայնի ցավ |
| Բժշկական մասնագիտություն | գաստրոէնտերոլոգիա |
| Ախտորոշում | ախտանիշներ, այլ հիվանդությունների ժխտում |
| Տարբերակիչ ախտորոշում | ցելիակա, ցելիակայով չպայմանավորված գլյուտենային զգայունություն, հաստ աղու քաղցկեղ, կրոնի հիվանդություն, խոցային կոլիտ, միկրոսկոպիկ կոլիտ, լեղաթթուների մալաբսորբցիա |
| Բուժում | ախտանշանային՝ սննդակարգ, դեղորայքային բուժում, պրոբիոտիկներ, հոգեթերապիա |
| Հաճախություն | 12,5% (զարգացած երկրներում) |
| Սկիզբը | սովորաբար 45 տարեկանից հետո |
| Տևողություն | երկար ընթացող |
| Կանխատեսում | կյանքի տևողությունը չի նվազում |
ԳԱՀ-ի հիմքում ընկած պատճառները հստակ չեն[2]։ Ենթադրվող պատճառներից են աղիք-ուղեղային առանցքում փոփոխությունները, աղիների շարժողական ֆունկցիայի խանգարումները, ցավի հանդեպ գերզգայունությունը, վարակային գործընթացների առկայությունը՝ բարակի աղիքի մանրէների գերաճ, նեյրոտրանսմիտերները, գենետիկ գործոնները և սննդային գերզգայունությունը[2]։ ԳԱՀ-ը առաջացումը կարող են հրահրել աղիքային վարակները[5], սթրեսային կյանքը[6]։ ԳԱՀ-ը աղեստամոքսային համակարգի ֆունկցիոնալ խանգարում է[1]։ Ախտորոշումը դրվում է բացառման սկզբունքով։ Անհրաժեշտ է բացառել անհանգստություն պատճառող՝ «տագնապի» նշանների առկայությունն ու այլ հնարավոր օրգանական հիվանդությունները[7]։ «Տագնապի» նշաններն են՝ հիվանդության մանիֆեստացիան 50 տարեկանից հետո, քաշի կորուստը, կղանքում արյան առկայությունը, աղիների բորբոքային հիվանդությունների ընտանեկան անամնեզը[7]։ Նմանատիպ ածտանիշներով հնարավոր օրգանական հիվանդություններից են՝ ցելիական, միկրոսկոպիկ կոլիտը, աղիների բորբոքային հիվանդությունը, լեղաթթուների մալաբսորբցիան՝ թերներծծումը, հաստ աղու քաղցկեղը[7]։
ԳԱՀ-ի լիարժեք բուժում չկա[8]։ Բուժումը ներառում է ախտանիշների նվազեցումը սննդակարգի, մեդիտացիայի, պրոբիոտիկների և խորհրդատվությունների միջոցով։[8] Սննդակարգի փոփոխությունը ներառում է լուծվող մանրաթելերի քանակի շատացումը սննդում, ֆերմենտացվող օլիգոսախարիդների, դիսախարիդների, մոնոսախարիդների և պոլիոլների նվազեցումը սննդում, գլուտեն չպարունակող սննդակարգի նշանակումը[7][9][10]։ Լոպերամիդը կարող է նշանակվել փորլուծության, իսկ լուծողականները՝ փորկապության դեպքում[7]։ Հակադեպրեսանտները կարող են բարելավել ախտանիշները և նվազեցնել ցավը[7]։ Պացիենտի կրթումը և որակյալ բժիշկ-պացիենտ հարաբերությունները հիվանդության կարևոր մաս են կազմում[7][11]։
Զարգացած երկրներում բնակչության 10-15%-ն ունի ԳԱՀ.[1][12]։ Այն հաճախ է հանդիպում Հարավային Ամերիկայում և հազվադեպ՝ Հարավարևելյան Ասիայում[7]։ ԳԱՀ-ը կանանց մոտ երկու անգամ ավելի տարածված է, քան տղամարդկանց մոտ և սովորաբար սկսվում է մինչև 45 տարեկանը[1]։ Տարիքի հետ ԳԱՀ-ի առաջացումը նվազում է[7]։ Այս համախտանիշը չի ազդում կյանքի տևողության վրա և չի հանգեցնում այլ լուրջ հիվանդությունների[13]։ ԳԱՀ-ն առաջին անգամ նկարագրվել է 1820 թվականին, իսկ «գրգրռված աղու համախտանիշ» տերմինն օգտագործման մեջ մտել է 1944-ին[14]։
ԳԱՀ-ը կլինիկորեն կարող է ընթանալ՝
- առավելապես փորլուծությամբ (IBS-D, diarrhea)
- առավելապես փորկապությամբ ( IBS-C, constipation)
- փորլուծության և փորկապության հաջորդումներով (IBS-A, alternating)
- առավելապես ցավային համախտանիշով[15]։
Որոշ մարդկանց մոտ ԳԱՀ-ը կարող է ունենալ սուր սկիզբ և սկսվել վարակային հիվանդությունից հետո, որին բնութագրական է հետևյալ նշաններից առնվազն երկուսը՝ տենդ, փսխում, փորլուծություն, դրական կոպրոկուլտուրա։ Վարակից հետո զարգացող ԳԱՀ-ը կոչվում է հետվարակային ԳԱՀ (IBS-PI, postinfectious)։
ԳԱՀ-ի առաջնային ախտանիշներն են որովայնում ցավը և անհանգստությունը կապված աղիների գործունեություն փոփոխության՝ հաճախակի փորկապությունների, փորլուծությունների հետ[16]։ Ախտանիշները սովորաբար սկսվում են սուր գրոհի տեսքով և անցնում մեկ օրվա ընթացքում, սակայն գրոհի կրկնությունը հավանական է[17]։ Հնարավոր ախտանիշներ են աղիների շարժողական գործուեության արագացումը, ոչ լրիվ դատարկման զգացողությունը (տենեզմ), վքնածությունը[18]։ Երբեմն ախտանիշները թեթևանում են կղազատումից հետո[11]։ ԳԱՀ-ով հիվանդները ավելի հակված են ունենալ գաստրոէզոֆագել ռեֆլյուքս, միզասեռական համակարգի խնդիրներ, քրոնիկական հոգնածության համախանիշ, ֆիբրոմիալգիա, գլխացավեր, մեջքի ցավեր, հոգեկան խնդիրներ՝ դեպրեսիա, տագնապ[4][18]։ ԳԱՀ ունեցող կանանց և տղամարդկանց մեկ երրորդը նշում է սեռական դիսֆունկցիայի դրսևորումներ, հիմնականում՝ լիբիդոյի անկում[19]։
Չնայած ԳԱՀ-ի պատճառները հստակ պարզ չեն, սակայն համարվում է որ գործընթացում ներգրավված է աղիք-ուղեղային առանցքը[20][21]։Աղեստամոքսային տրակտի սուր վարակային գործընթացից հետո ԳԱՀ-ի զարգացման ռիսկը աճում է վեց անգամ։ Հետվարակային վիճակը, երիտասարդ տարիքը, ձգձգվող տենդը, տագնապը, դեպրեսիան համարվում են ռիսկի գործոններ[22]։ Հոգեկան խնդիրների՝ տագնապի, դեպրեսիայի դերը ԳԱՀ-ի առաջացման մեջ հաստատված չէ, սակայն դրանք կարող են ազդել ախտանիշների արտահայտվածության ու կայունության վրա ծանրացնելով ԳԱՀ-ի ախտանիշներն ու նվազեցնելով կյանքի որակը[23]։ Հակաբիոտիկների կիրառումը բարձրացնում է ԳԱՀ-ի զարգացման ռիսկը[24]։ Հետազոտություններ ցույց են տվել, որ բնածին իմունիտետում և էպիթելային հոմեոստազում առկա դեֆեկտները բարձրացնում են ինչպես հետվարակային, այնպես էլ այլ տեսակների ԳԱՀ-երի զարգացման ռիսկը[25]։
Հետվարակային վիճակ
Սուր գաստրոէնտերիտային վարակները հանդես են գալիս որպես տրիգերային գործոն ԳԱՀ-ի 10% դեպքերում։ Բնածին իմուն համակարգի և էպիթելային պատնեշի գենետիկ դեֆեկտները, սթրեսի և տագնապի բարձր մակարդակը բարձրացնում են հետվարակային ԳԱՀ-ի զարգացման ռիսկը։ Հետվարակային ԳԱՀ-ի դեպքում սովորաբար գերակշռում է փորուծությունը։ Փաստերը վկայում են, որ սուր աղիքային վարակի ընթացքում մեծ քանակությամբ արտադրվող նախաբորբոքային ցիտոկինները բարձրացնում են աղիքի պատի թափանցելիությունը և կոմենսալ բակտերիաների տեղափոխմանը էպիթելային պատնեշի միջով։ Սա իր հերթին կարող է առաջացնել տեղային հյուսվածքների վնասում և քրոնիկ աղիքային խանգարումներ զգայուն մարդկանց շրջանում։ Ամեն դեպքում աղիքի պատի թափանցելիության բարձրացումը խիստ կախված է ԳԱՀ-ի հետ, ակախ նրանից՝ ԳԱՀ-ն առաջացել վարակային գործընթացի արդյունքում, թե ոչ[25]։ Կա վարկած, որ բարակ աղիներում բակտերիալ գերաճի և տրոպիկական սպրուի միջև կապը հետվարակային ԳԱՀ-ի պատճառներից մեկն է[26]։
Սթրես
Աղիք-ուղեղային առանցքի դերակատարությունը փաստող հոդվածները հայտնվեցին 1990-ականներին[27] ինչպես նաև ցույց տրվեց, որ մանկական տարիքում ֆիզիական և հոգեբանական բռնությունները կապված են ԳԱՀ-ի առաջացման հետ[28]։ Համարվում է, որ հոգեբանական սթրեսը կարող է տրիգերային գործոն լինել ԳԱՀ-ի հանդեպ նախատրամարդվածություն ունեցող անձանց համար[29]։
Հաշվի առնելով ԳԱՀ ունեցող անձանց մոտ տագնապի բարձր մակարդակի և ֆիբրոմիալգիայի, քրոնիկ հոգնածության համախտանիշի մասնակի զուգորդումը, ԳԱՀ-ի մոդելում կարելի է ներառել սթրես համակարգի գործունեության խանգարումները։ Սթրեսի պատասխանը պայմանավորված է հիպոթալամուս-հիպոֆիզ-մակերիկամային առանցքի և սիմպաթիկ նյարդային համակարգի գործունեության հետ, որոնք, ինչպես ցույց է տրվել, խանգարված են ԳԱՀ-ով մարդկանց մոտ։ Հոգեկան հիվանդությունները կամ տագնապը նախորդում են ԳԱՀ-ի ախտանշաների զարգացմանը ԳԱՀ-ով հիվանդների երկու երրորդի մոտ, իսկ անձային գծերի առանձահատկությունները հանդիսանում են նախատրամադրող գործոն առողջ անձանց մոտ գաստրոէնտերիտից հետո ԳԱՀ-ի զարգացման համար[30][31]։
Բակտերիաներ
Բարակ աղիքում բակտերիաների գերաճը (ԲԱԲԳ) ավելի հաճախ հանդիպում է ԳԱՀ-ով ախտորոշված անձանց մոտ համեմատած առողջ ստուգիչ խմբերի։ ԲԱԲԳ-ն ավելի բնորոշ է փորլուծությամբ ուղեկցվող ԳԱՀ-ի համար, սակայն փորկապությամբ ուղեկցվող ԳԱՀ-ի դեպքում էլ այն ավելի արտահայտված է ի համեմատ առողջ ստուգիչ խմբերի։ ԲԱԲԳ-ը բնութագրվում է փքվածության զգացումով, որովայնային ցավով, փորլուծությամբ կամ փորկապությամբ։Հնարավոր է, որ ԳԱՀ-ը իմուն համակարգի և աղիքային միկրոբիոտայի ոչ նորմալ փոխներգործության և սխալ ցիտոկինային ազդանշանային կասկադի ակտիվացման արդյունք է[32]։ Չի բացառվում սպիրոխետ Brachyspira pilosicoli դերը ԳԱՀ-ի զարգացման գործընթացում[33]։
Սնկեր
Տարեցտարի ավելանում են փաստերն այն մասին, որ աղիքային միկրոբիոտայի փոփոխությունները (դիսբիոզը) կապված է ինչպես ԳԱՀ-ի աղիքային դրսևորումների հետ, այնպես էլ հոգեկան հիվանդությունների հետ, որոնք գոյակցվում են ԳԱՀ-ունեցող անձանց 80%-ի մոտ[34]։ Աղիքային միկրոբիոտայի դերը և խմորասուկ կանդիդա ալբիկանսի աննորմալ պրոլիֆերացիան ԳԱՀ-ունեցող որոշ անձանց մոտ հետազոտվել է դեռ 2005 թվականին[35]։
Նախակենդանիներ
Նախակենդանիներով հարուցված որոշ վարակներ կարող են նմանակել ԳԱՀ-ի ենթատիպերին բնորոշ ախտանիշները[36], դրանցից են օրինակ՝ blastocystis hominis-ը(բլաստոցիստոզ)[37][38]։
2017թվականի տվյալների համաձայն բլաստոցիստերի կոլոնիզացիան ավելի հաճախ է հանդիպում ԳԱՀ ունեցողների մոտ և հնարավոր է, որ այն հանդիսանում է ԳԱՀ-ի առաջացման ռիսկի գործոն[39]։Դիենտամեոբա Ֆրագիլիսը (Dientamoeba fragilis) ևս հանդիսանում է ԳԱՀ-ի պաթոգենեզում ներառվող հավանական օրգանիզմներից, որը պետք է հետազոտվի, չնայած այն հանդիպում է նաև ԳԱՀ չունեցոզ անձանց մոտ[40]։
Վիտամին D
Վիտամին D-ի անբավարարությունն ավելի հաճախ է հանդիպում ԳԱՀ-ով հիվանդների մոտ[41][42]։
ԳԱՀ-ի զարգացման մեջ դեր ունեն գենետիկ, էկոլոգիական և հոգեբանական գործոններ բայց էկոլոգիական գործոնը գերակշռում է[43]։
ԳԱՀ-ով հիվանդների աղիների միկրոֆլորան փոփոխվում է՝ նվազում են մանրէների բազմազանությունը հատկապես նվազում են բակտերոիդների տեսակին պատկանող մանրէները և աճում՝ ֆիրմիկուտեսներինը[44]։ Աղիների միկրոֆլորայի փոփոխությունները առավելապես արտահայտված են փորլուծությամբ ընթացող ԳԱՀ-ի դեպքում։ ԳԱՀ-ով հիվանդների մոտ հաճախ հանդիպում են աղիների միկրոֆլորայի կոմենսալ միկրոօրգանիզմների հիմնական բաղադրիչների (հատկապես ֆլագելինի) հանդեպ հակամարմիններ[45]։
ԳԱՀ-ով հիվանդների մոտ ընթացող քրոնիկ մեղմ բորբոքումը արտահայտվում է էնտերոքրոմաֆինային բջիջների, ինտրաէպիթելիալ լիմֆոցիտների և մաստոցիտների քանակի շատացմամբ, որը հանգեցնում է աղիների լորձաթաղանթի իմուն միջնորդված բորրբոքմանը[20][46]։ ԳԱՀ-ն առավել հաճախ հանդիպում է ԳԱՀ-ի ընտանեկան պատմություն ունեցող անհատների մոտ քան ընդհանուր պոպուլյացիայում[47]։ Հոգեբանական սթրեսը խթանում է բորբոքային գործընթացը և կարող է նպաստել ԳԱՀ-ի հանդեպ նախատրամադրություն ունեցող անձանց մոտ դրա զարգացմանը[29]։
No specific laboratory or imaging tests can diagnose irritable bowel syndrome. Diagnosis should be based on symptoms, the exclusion of worrisome features, and the performance of specific investigations to rule out organic diseases that may present similar symptoms.[7][48]
The recommendations for physicians are to minimize the use of medical investigations.[49] Rome criteria are usually used. They allow the diagnosis to be based only on symptoms, but no criteria based solely on symptoms is sufficiently accurate to diagnose IBS.[50][51] Worrisome features include onset at greater than 50 years of age, weight loss, blood in the stool, iron-deficiency anemia, or a family history of colon cancer, celiac disease, or inflammatory bowel disease.[7] The criteria for selecting tests and investigations also depends on the level of available medical resources.[23]
Rome criteria
The Rome IV criteria includes recurrent abdominal pain, on average, at least 1 day/week in the last 3 months, associated with two or more of the following criteria:
- Related to defecation
- Associated with a change in frequency of stool
- Associated with a change in form (appearance) of stool.
Physicians may choose to use one of these guidelines or may simply choose to rely on their own anecdotal experience with past patients. The algorithm may include additional tests to guard against misdiagnosis of other diseases as IBS. Such "red flag" symptoms may include weight loss, gastrointestinal bleeding, anemia, or nocturnal symptoms. However, red flag conditions may not always contribute to accuracy in diagnosis; for instance, as many as 31% of people with IBS have blood in their stool, many possibly from hemorrhoidal bleeding.[52]
The diagnostic algorithm identifies a name that can be applied to the person's condition based on the combination of symptoms of diarrhea, abdominal pain, and constipation. For example, the statement "50% of returning travelers had developed functional diarrhea while 25% had developed IBS" would mean half the travelers had diarrhea while a quarter had diarrhea with abdominal pain. While some researchers believe this categorization system will help physicians understand IBS, others have questioned the value of the system and suggested all people with IBS have the same underlying disease but with different symptoms.[53]
Differential diagnosis
Colon cancer, inflammatory bowel disease, thyroid disorders, and giardiasis can all feature abnormal defecation and abdominal pain. Less common causes of this symptom profile are carcinoid syndrome, microscopic colitis, bacterial overgrowth, and eosinophilic gastroenteritis; IBS is, however, a common presentation, and testing for these conditions would yield low numbers of positive results, so it is considered difficult to justify the expense.[54] Conditions that may present similarly include celiac disease, microscopic colitis, inflammatory bowel disease, bile acid malabsorption, colon cancer, and dyssynergic defecation.[7]
Ruling out parasitic infections, lactose intolerance, small intestinal bacterial overgrowth, and coeliac disease is recommended before a diagnosis of irritable bowel syndrome is made.[48] An upper endoscopy with small bowel biopsies is necessary to identify the presence of celiac disease.[55] Colonoscopy is recommended for people over 50 years old.[48] Nevertheless, this criterion is insufficient since microscopic colitis can not be identified without performing random colonic biopsies. An ileocolonoscopy with biopsies is useful to exclude Crohn's disease.[55]
Some people, managed for years for IBS, may have non-celiac gluten sensitivity (NCGS).[56] Gastrointestinal symptoms of IBS are clinically indistinguishable from those of NCGS, but the presence of any of the following non-intestinal manifestations suggest a possible NCGS: headache or migraine, "foggy mind", chronic fatigue,[57] fibromyalgia,[58][59][60] joint and muscle pain,[57][58][61] leg or arm numbness,[57][58][61] tingling of the extremities,[57][61] dermatitis (eczema or skin rash),[57][61] atopic disorders,[57] allergy to one or more inhalants, foods or metals[57][58] (such as mites, graminaceae, parietaria, cat or dog hair, shellfish, or nickel[58]), depression,[57][58][61] anxiety,[58] anemia,[57][61] iron-deficiency anemia, folate deficiency, asthma, rhinitis, eating disorders,[58] neuropsychiatric disorders (such as schizophrenia,[61][62] autism,[58][61][62] peripheral neuropathy,[61][62] ataxia,[62] attention deficit hyperactivity disorder[57]) or autoimmune diseases.[57] An improvement with a gluten-free diet of immune-mediated symptoms, including autoimmune diseases, once having reasonably ruled out coeliac disease and wheat allergy, is another way to realize a differential diagnosis.[57]
Investigations
Investigations are performed to exclude other conditions:
- Stool microscopy and culture (to exclude infectious conditions)
- Blood tests: Full blood examination, liver function tests, erythrocyte sedimentation rate, and serological testing for coeliac disease
- Abdominal ultrasound (to exclude gallstones and other biliary tract diseases)
- Endoscopy and biopsies (to exclude peptic ulcer disease, coeliac disease, inflammatory bowel disease, and malignancies)
- Hydrogen breath testing (to exclude fructose and lactose malabsorption)
Misdiagnosis
People with IBS are at increased risk of being given inappropriate surgeries such as appendectomy, cholecystectomy, and hysterectomy due to being misdiagnosed as other medical conditions.[63] Some common examples of misdiagnosis include infectious diseases, coeliac disease,[64] Helicobacter pylori,[65][66] parasites (non-protozoal).[36][67][68] The American College of Gastroenterology recommends all people with symptoms of IBS be tested for coeliac disease.[69]
Bile acid malabsorption is also sometimes missed in people with diarrhea-predominant IBS. SeHCAT tests suggest around 30% of people with D-IBS have this condition, and most respond to bile acid sequestrants.[70]
Chronic use of certain sedative-hypnotic drugs, especially the benzodiazepines, may cause irritable bowel-like symptoms that can lead to a misdiagnosis of irritable bowel syndrome.[71]
Comorbidities
Several medical conditions, or comorbidities, appear with greater frequency in people with IBS.
- Neurological/psychiatric: A study of 97,593 individuals with IBS identified comorbidities such as headache, fibromyalgia, and depression.[72] IBS occurs in 51% of people with chronic fatigue syndrome and 49% of people with fibromyalgia, and psychiatric disorders occur in 94% of people with IBS.[4]
- Inflammatory bowel disease: IBS may be a type of low-grade inflammatory bowel disease.[73] Researchers have suggested IBS and IBD are interrelated diseases,[74] noting that people with IBD experience IBS-like symptoms when their IBD is in remission.[75][76] A three-year study found that patients diagnosed with IBS were 16.3 times more likely to be diagnosed with IBD during the study period.[77] Serum markers associated with inflammation have also been found in patients with IBS.
- Abdominal surgery: People with IBS were at increased risk of having unnecessary gall bladder removal surgery not due to an increased risk of gallstones, but rather to abdominal pain, awareness of having gallstones, and inappropriate surgical indications.[78] These people also are 87% more likely to undergo abdominal and pelvic surgery and three times more likely to undergo gallbladder surgery.[79] Also, people with IBS were twice as likely to undergo hysterectomy.[80]
- Endometriosis: One study reported a statistically significant link between migraine headaches, IBS, and endometriosis.[81]
- Other chronic disorders: Interstitial cystitis may be associated with other chronic pain syndromes, such as irritable bowel syndrome and fibromyalgia. The connection between these syndromes is unknown.[82]
A number of treatments have been found to be effective, including fiber, talk therapy, antispasmodic and antidepressant medication, and peppermint oil.[83][84][85]
Diet
Studies have shown that up to 70% of people with IBS benefited from eating a low FODMAP diet. Symptoms most likely to improve from such a diet include urgency, flatulence, bloating, abdominal pain, and altered stool output. One national guideline advises a low FODMAP diet for managing IBS when other dietary and lifestyle measures have been unsuccessful.[86] This diet restricts various carbohydrates which are poorly absorbed in the small intestine, as well as fructose and lactose, which are similarly poorly absorbed in those with intolerances to them. Reduction of fructose and fructan has been shown to reduce IBS symptoms in a dose-dependent manner in people with fructose malabsorption and IBS.[87]
Some people with IBS believe they have some form of dietary intolerance; however, tests attempting to predict food sensitivity in IBS have proven disappointing. A small study reported that an IgG antibody test was somewhat effective in determining food sensitivity in people with IBS, with people on the elimination diet experiencing 10% greater symptom-reduction than those on a sham diet.[88] However, more research is necessary before IgG testing can be recommended.[89]
Low-FODMAP diet
FODMAPs are fermentable oligo-, di-, monosaccharides and polyols, which are poorly absorbed in the small intestine and subsequently fermented by the bacteria in the distal small and proximal large intestine. This is a normal phenomenon, common to everyone. The resultant production of gas potentially results in bloating and flatulence.[90] Although FODMAPs can produce certain digestive discomfort in some people, not only do they not cause intestinal inflammation, but they avoid it, because they produce beneficial alterations in the intestinal flora that contribute to maintain the good health of the colon.[91][92][93] FODMAPs are not the cause of irritable bowel syndrome nor other functional gastrointestinal disorders, but rather a person develops symptoms when the underlying bowel response is exaggerated or abnormal.[90]
A low-FODMAP diet consists in restricting them from the diet. They are globally trimmed, rather than individually, which is more successful than for example restricting only fructose and fructans, which are also FODMAPs, as is recommended for those with fructose malabsorption.[90]
A low-FODMAP diet might help to improve short-term digestive symptoms in adults with irritable bowel syndrome,[94][86][95][10] but its long-term follow-up can have negative effects because it causes a detrimental impact on the gut microbiota and metabolome.[96][86][10][97] It should only be used for short periods of time and under the advice of a specialist.[98] A low-FODMAP diet is highly restrictive in various groups of nutrients and can be impractical to follow in the long-term.[99] More studies are needed to assess the true impact of this diet on health.[86][10]
In addition, the use of a low-FODMAP diet without verifying the diagnosis of IBS may results in misdiagnosis of other conditions such as celiac disease.[100] Since the consumption of gluten is suppressed or reduced with a low-FODMAP diet, the improvement of the digestive symptoms with this diet may not be related to the withdrawal of the FODMAPs, but of gluten, indicating the presence of an unrecognized celiac disease, avoiding its diagnosis and correct treatment, with the consequent risk of several serious health complications, including various types of cancer.[100][101]
A 2018 systematic review concluded that although there is evidence of improved IBS symptoms from a low FODMAP diet, this is of very low quality.[102]
Fiber
Some evidence suggests soluble fiber supplementation (e.g., psyllium/ispagula husk) is effective.[9] It acts as a bulking agent, and for many people with IBS-D, allows for a more consistent stool. For people with IBS-C, it seems to allow for a softer, moister, more easily passable stool.
However, insoluble fiber (e.g., bran) has not been found to be effective for IBS.[103][104] In some people, insoluble fiber supplementation may aggravate symptoms.[105][106]
Fiber might be beneficial in those who have a predominance of constipation. In people who have IBS-C, soluble fiber can reduce overall symptoms, but will not reduce pain. The research supporting dietary fiber contains conflicting small studies complicated by the heterogeneity of types of fiber and doses used.[107]
One meta-analysis found only soluble fiber improved global symptoms of irritable bowel, but neither type of fiber reduced pain.[107] An updated meta-analysis by the same authors also found soluble fiber reduced symptoms, while insoluble fiber worsened symptoms in some cases.[108] Positive studies have used 10–30 grams per day of ispaghula (psyllium).[109][110] One study specifically examined the effect of dose, and found 20 g of ispaghula (psyllium) were better than 10 g and equivalent to 30 g per day.[111]
Medication
Medications may consist of stool softeners and laxatives in IBS-C and antidiarrheals (e.g., opiate, opioid, or opioid analogs such as loperamide, codeine, diphenoxylate) if diarrhea is predominant.[112]
Drugs affecting serotonin (5-HT) in the intestines can help reduce symptoms.[113] On the other hand, many people with IBS-D report that SSRI type medications exacerbate spasms and diarrhea. This is thought to be due to the large number of serotonin receptors in the gut. 5HT3 antagonists such as ondansetron are effective in postinfectious IBS and diarrhea-dominant IBS due to their blockade of serotonin on 5HT3 receptors in the gut; the reason for their benefit is believed to be that excessive serotonin in the gut is thought to play a role in the pathogenesis of some subtypes of IBS. Certain atypical antipsychotic medications, such as clozapine and olanzapine, may also provide relief due to serotonergic properties these agents possess, acting on the same receptors as other medications in this specific category.[114] Benefits may include reduced diarrhea, reduced abdominal cramps, and improved general well-being. Any nausea present may also respond to 5HT3 antagonists owing to their antiemetic properties.[115] Serotonin stimulates the gut motility and so agonists can help constipation-predominant irritable bowel, while antagonists can help diarrhea-predominant irritable bowel. Selective serotonin reuptake inhibitors, SSRIs, frequently prescribed for panic and/or anxiety disorder and depression, affect serotonin in the gut, as well as the brain. The bowels are highly dependent on serotonin for neural communication. "Selective serotonin reuptake inhibitor antidepressants seem to promote global well-being in some patients with irritable bowel syndrome and, possibly, some improvement in abdominal pain and bowel symptoms, but this effect appears to be independent of improved depression. Further research is required."[116]
Mast cells and the compound that they secrete are central to the pathophysiology and implicated in the treatment of IBS;[20] some of the secreted mast cell mediators (and associated receptors) which have been implicated in symptoms of IBS or specific subtypes include: histamine (HRH1, HRH2, HRH3), tryptase and chymase (PAR2), serotonin (5-HT3), PGD2 (DP1).[20] Histamine also causes epithelial secretion of chloride ions and water (associated with secretory diarrhea) by signaling through a receptor or ligand-gated ion channel that has not been identified as of 2015.[20] A 2015 review noted that both H1-antihistamines and mast cell stabilizers have shown efficacy in reducing pain associated with visceral hypersensitivity in IBS;[20] other lower quality studies have also suggested the benefit of these agents for IBS.[20] In a related review on idiopathic mast cell activation syndromes (including IBS), a combined treatment approach using antileukotrienes, H1/H2-antihistamines, and a mast cell stabilizer are suggested.[117]
Laxatives
For people who do not adequately respond to dietary fiber, osmotic laxatives such as polyethylene glycol, sorbitol, and lactulose can help avoid "cathartic colon" which has been associated with stimulant laxatives.[118] Lubiprostone is a gastrointestinal agent used for the treatment of constipation-predominant IBS.
Antispasmodics
The use of antispasmodic drugs (e.g., anticholinergics such as hyoscyamine or dicyclomine) may help people who have cramps or diarrhea. A meta-analysis by the Cochrane Collaboration concludes if seven people are treated with antispasmodics, one of them will benefit.[112] Antispasmodics can be divided into two groups: neurotropics and musculotropics. Musculotropics, such as mebeverine, act directly at the smooth muscle of the gastrointestinal tract, relieving spasm without affecting normal gut motility.[փա՞ստ] Since this action is not mediated by the autonomic nervous system, the usual anticholinergic side effects are absent.[119] The antispasmodic otilonium may also be useful.[120]
Discontinuation of proton pump inhibitors
Proton pump inhibitors (PPIs) used to suppress stomach acid production may cause bacterial overgrowth leading to IBS symptoms. Discontinuation of PPIs in selected individuals has been recommended as it may lead to an improvement or resolution of IBS symptoms.[121]
Tricyclic antidepressants
There is good evidence that low doses of tricyclic antidepressants can be effective for IBS. However, the evidence is less robust as to the effectiveness of other antidepressant classes such as SSRIs. Antidepressants are not effective for IBS in people with depression, possible because lower doses of antidepressants than the doses used to treat depression are required for relief of IBS.[122]
Serotonin agonists
- Tegaserod, a selective 5-HT4 agonist for IBS-C, is available for relieving IBS constipation in women. In 2007, the FDA requested Novartis Pharmaceuticals voluntarily discontinue marketing of tegaserod based on the recently identified finding of an increased risk of serious heart problems associated with use of the drug. Novartis agreed to voluntarily suspend marketing of the drug in the United States and in many other countries. On July 27, 2007, the FDA approved a limited-treatment IND program for tegaserod in the US to allow restricted access to the medication for people in need if no comparable alternative drug or therapy is available to treat the disease. The FDA had issued two previous warnings about the serious consequences of tegaserod. In 2005, it was rejected as an IBS medication by the European Union. Tegaserod, marketed as Zelnorm in the United States, was the only agent approved to treat the multiple symptoms of IBS (in women only), including constipation, abdominal pain, and bloating.
- Selective serotonin reuptake inhibitor antidepressants (SSRIs), because of their serotonergic effect, have been studied to see if they help IBS, especially people who are constipation predominant but as of 2015 the evidence is that SSRIs do not help.[123]
Serotonin antagonists
Alosetron, a selective 5-HT3 antagonist for IBS-D and cilansetron (also a selective 5-HT3 antagonist) were trialed for IBS. Due to severe adverse effects, namely ischemic colitis and severe constipation, they are not available or recommended.[106]
Other agents
Magnesium aluminum silicates and alverine citrate drugs can be effective for IBS.[124][106]
Evidence is conflicting about the benefit of antidepressants in IBS. Some meta-analyses have found a benefit, while others have not.[125] A meta-analysis of randomized controlled trials of mainly TCAs found three patients have to be treated with TCAs for one patient to improve.[126]
Rifaximin may be useful as a treatment for IBS symptoms, including abdominal bloating and flatulence, although relief of abdominal distension is delayed.[29] It is especially useful where small intestinal bacterial overgrowth is involved.[29]
In individuals with IBS and low levels of vitamin D supplementation is recommended. Some evidence suggests that vitamin D supplementation may improve symptoms of IBS, but further research is needed before it can be recommended as a specific treatment for IBS.[41][42]
Domperidone, a dopamine receptor blocker and a parasympathomimetic, has been shown to reduce bloating and abdominal pain as a result of an accelerated colon transit time and reduced fecal load, that is, a relief from 'hidden constipation'; defecation was similarly improved.[127]
The use of opioids is controversial due to the potential risk of tolerance, physical dependence, and addiction, but can be the only relief for some diarrhea-predominant cases when other treatment has been ineffective.[128]
SIBO therapy
Statistically significant reduction in IBS symptoms occurs following antibiotic therapy for small intestinal bacterial overgrowth.[129] However, recent research has shown that the lactulose hydrogen breath test does not actually measure SIBO, and that SIBO is unlikely to be the cause of IBS.[130]
Psychological therapies
There is low quality evidence from studies with poor methodological quality that psychological therapies can be effective in the treatment of IBS; however there are no significant adverse effects from psychological therapies for IBS.[122] The mind-body or brain-gut interactions has been proposed for IBS, and is gaining increasing research attention.[104] Hypnosis can improve mental well-being, and cognitive behavioural therapy can provide psychological coping strategies for dealing with distressing symptoms, as well as help suppress thoughts and behaviours that increase the symptoms of IBS.[104][106] Although the evidence base for effectiveness of psychotherapy and hypnosis is weak[122] and such therapies are in general not recommended,[63] in treatment-resistant cases where pharmacological therapies over a period of at least 12 months have failed to give relief, NICE clinical guidelines recommend that consideration should be given to psychological treatment strategies such as cognitive behavioural therapy [CBT], hypnotherapy and/or psychological therapy.[131]
Stress relief
Reducing stress may reduce the frequency and severity of IBS symptoms. Techniques that may be helpful include:
- Relaxation techniques such as meditation
- Physical activities such as yoga or tai chi
- Regular exercise such as swimming, walking, or running[132]
Probiotics
Probiotics can be beneficial in the treatment of IBS; taking 10 billion to 100 billion beneficial bacteria per day is recommended for beneficial results. However, further research is needed on individual strains of beneficial bacteria for more refined recommendations.[104][133] Probiotics have positive effects such as enhancing the intestinal mucosal barrier, providing a physical barrier, bacteriocin production (resulting in reduced numbers of pathogenic and gas-producing bacteria), reducing intestinal permeability and bacterial translocation, and regulating the immune system both locally and systemically among other beneficial effects.[63] Probiotics may also have positive effects on the gut-brain axis by their positive effects countering the effects of stress on gut immunity and gut function.[134]
A number of probiotics have been found to be effective, including Lactobacillus plantarum,[63] and Bifidobacteria infantis;[135] but one review found only Bifidobacteria infantis showed efficacy.[136] B. infantis may have effects beyond the gut via it causing a reduction of proinflammatory cytokine activity and elevation of blood tryptophan levels, which may cause an improvement in symptoms of depression.[137] Some yogurt is made using probiotics that may help ease symptoms of IBS.[138] A probiotic yeast called Saccharomyces boulardii has some evidence of effectiveness in the treatment of irritable bowel syndrome.[139]
Certain probiotics have different effects on certain symptoms of IBS. For example, Bifidobacterium breve, B. longum, and Lactobacillus acidophilus have been found to alleviate abdominal pain. B. breve, B. infantis, L. casei, or L. plantarum species alleviated distension symptoms. B. breve, B. infantis, L. casei, L. plantarum, B. longum, L. acidophilus, L. bulgaricus, and Streptococcus salivarius ssp. thermophilus have all been found to affect flatulence levels. Most clinical studies show probiotics do not improve straining, sense of incomplete evacuation, stool consistency, fecal urgency, or stool frequency, although a few clinical studies did find some benefit of probiotic therapy. The evidence is conflicting for whether probiotics improve overall quality of life scores.[140]
Probiotics may exert their beneficial effects on IBS symptoms via preserving the gut microbiota, normalisation of cytokine blood levels, improving the intestinal transit time, decreasing small intestine permeability, and by treating small intestinal bacterial overgrowth of fermenting bacteria.[140]
Herbal remedies
Peppermint oil appears useful.[141] In a meta-analysis it was found to be superior to placebo for improvement of IBS symptoms, at least in the short term.[142] An earlier meta-analysis suggested the results of peppermint oil were tentative as the number of people studied was small and blinding of those receiving treatment was unclear.[83] Safety during pregnancy has not been established, however, and caution is required not to chew or break the enteric coating; otherwise, gastroesophageal reflux may occur as a result of lower esophageal sphincter relaxation. Occasionally, nausea and perianal burning occur as side effects.[104] Iberogast, a multi-herbal extract, was found to be superior in efficacy to placebo.[143]
Only limited evidence exists for the effectiveness of other herbal remedies for IBS. As with all herbs, it is wise to be aware of possible drug interactions and adverse effects.[104]
Yoga
Yoga may be effective for some people with IBS, especially poses which exercise the lower abdomen.[106]
Acupuncture
A meta-analysis found no benefits of acupuncture relative to placebo for IBS symptom severity or IBS-related quality of life.[144]

The prevalence of IBS varies by country and by age range examined. The bar graph at right shows the percentage of the population reporting symptoms of IBS in studies from various geographic regions (see table below for references). The following table contains a list of studies performed in different countries that measured the prevalence of IBS and IBS-like symptoms:
| Percentage of population reporting symptoms of IBS in various studies from various geographic areas | |||
|---|---|---|---|
| Country | Prevalence | Author/year | Notes |
| Canada | 6%[145] | Boivin, 2001 | |
| Japan | 10%[146] | Quigley, 2006 | Study measured prevalence of GI abdominal pain/cramping |
| United Kingdom | 8.2%[147]10.5%[148] | Ehlin, 2003
|
Prevalence increased substantially 1970–2004 |
| United States | 14.1%[149] | Hungin, 2005 | Most undiagnosed |
| United States | 15%[145] | Boivin, 2001 | Estimate |
| Pakistan | 14%[150] | Jafri, 2007 | Much more common in 16–30 age range. 56% male, 44% female |
| Pakistan | 34%[151] | Jafri, 2005 | College students |
| Mexico City | 35%[152] | Schmulson, 2006 | n=324. Also measured functional diarrhea and functional vomiting. High rates attributed to "stress of living in a populated city." |
| Brazil | 43%[146] | Quigley, 2006 | Study measured prevalence of GI abdominal pain/cramping |
| Mexico | 46%[146] | Quigley, 2006 | Study measured prevalence of GI abdominal pain/cramping |
Gender
Women are around two to three times more likely to be diagnosed with IBS and four to five times more likely to seek specialty care for it than men.[153] These differences likely reflect a combination of both biological (sex) and social (gender) factors. People diagnosed with IBS are usually younger than 45 years old.[1] Studies of females with IBS show symptom severity often fluctuates with the menstrual cycle, suggesting hormonal differences may play a role.[154] Endorsement of gender-related traits has been associated with quality of life and psychological adjustment in IBS.[155] Gender differences in healthcare-seeking may also play a role.[156] Gender differences in trait anxiety may contribute to lower pain thresholds in women, putting them at greater risk for a number of chronic pain disorders.[157] Finally, sexual trauma is a major risk factor for IBS, with as many as 33% of those affected reporting such abuse. Because women are at higher risk of sexual abuse than men, sex-related risk of abuse may contribute to the higher rate of IBS in women.[158]
The concept of an "irritable bowel" appeared in the Rocky Mountain Medical Journal in 1950. The term was used to categorize people who developed symptoms of diarrhea, abdominal pain, and constipation, but where no well-recognized infective cause could be found. Early theories suggested the irritable bowel was caused by a psychosomatic or mental disorder.[159]
Names
Other names for the condition used in the past included irritable colon, spastic colon, nervous colon, colitis, mucous colitis, and spastic bowel.[160][161]
The terminologies that refer to the colon are inaccurate and discouraged, since the disorder is not limited to this section of the digestive tract. Similarly, the term "colitis" is not accurate as inflammation is not present.[161][162][163] Other reasons why these terms were abandoned were to reflect the understanding that the disorder is not a figment of a person’s imagination.[160]
Economics
Կաղապար:Globalize
United States
The aggregate cost of irritable bowel syndrome in the United States has been estimated at $1.7–10 billion in direct medical costs, with an additional $20 billion in indirect costs, for a total of $21.7–30 billion.[3] A study by a managed care company comparing medical costs for people with IBS to non-IBS controls identified a 49% annual increase in medical costs associated with a diagnosis of IBS.[164] People with IBS incurred average annual direct costs of $5,049 and $406 in out-of-pocket expenses in 2007.[165] A study of workers with IBS found that they reported a 34.6% loss in productivity, corresponding to 13.8 hours lost per 40 hour week.[166] A study of employer-related health costs from a Fortune 100 company conducted with data from the 1990s found people with IBS incurred US $4527 in claims costs vs. $3276 for controls.[167] A study on Medicaid costs conducted in 2003 by the University of Georgia's College of Pharmacy and Novartis found IBS was associated in an increase of $962 in Medicaid costs in California, and $2191 in North Carolina. People with IBS had higher costs for physician visits, outpatients visits, and prescription drugs. The study suggested the costs associated with IBS were comparable to those found for people with asthma.[168]
Individuals with IBS have been found to have decreased diversity and numbers of bacteroidetes microbiota. Preliminary research into the effectiveness of fecal microbiota transplant in the treatment of IBS has been very favourable with a 'cure' rate of between 36 percent and 60 percent with remission of core IBS symptoms persisting at 9 and 19 months follow up.[169][170] Treatment with probiotic strains of bacteria has shown to be effective, though not all strains of microorganisms confer the same benefit and adverse side effects have been documented in a minority of cases.[171]
There is increasing evidence for the effectiveness of mesalazine (5-aminosalicylic acid) in the treatment of IBS.[172] Mesalazine is a drug with anti-inflammatory properties that has been reported to significantly reduce immune mediated inflammation in the gut of IBS affected individuals with mesalazine therapy resulting in improved IBS symptoms as well as feelings of general wellness in IBS affected people. It has also been observed that mesalazine therapy helps to normalise the gut flora which is often abnormal in people who have IBS. The therapeutic benefits of mesalazine may be the result of improvements to the epithelial barrier function.[173]
An IgG-mediated food intolerance diet led to a 24% reduction in symptoms compared to those on the elimination diet and food elimination based on IgG antibodies may be effective in reducing IBS symptoms and is worthy of further biomedical research.[88] The main problem with this study was that the differences in symptoms were only observed in exclusion diets is limited, treatment based on "abnormally" high IgG antibodies cannot be recommended.[174]
Differences in visceral sensitivity and intestinal physiology have been noted in IBS. Mucosal barrier reinforcement in response to oral 5-HTP was absent in IBS compared to controls.[175] IBS/IBD individuals are less often HLA DQ2/8 positive than in upper functional gastrointestinal disease and healthy populations.[176]
A questionnaire in 2006 designed to learn people's perceptions about IBS, their preferences on the type of information they need, and educational media and expectations from health care providers revealed misperceptions about IBS developing into other conditions, including colitis, malnutrition, and cancer. The survey found that people IBS were most interested in learning about foods to avoid (60%), causes of IBS (55%), medications (58%), coping strategies (56%), and psychological factors related to IBS (55%). The respondents indicated they wanted their physicians to be available by phone or e-mail following a visit (80%), have the ability to listen (80%), and provide hope (73%) and support (63%).[177]
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.