From Wikipedia, the free encyclopedia
Թոքային էմբոլիան (ԹԷ), թոքերում զարկերակի մակարդուկով խցանումը, որը տեղաշարժվել է մարմնի այլ հատվածից` արյան շրջանառության միջոցով (էմբոլիա)[1]։ ԹԷ-ի ախտանշաններն են` շնչառության կարճացումը, կրծքավանդակի ցավը, մասնավորապես, ներշնչման ժամանակ, և արյունային հազը։ Ստորին վերջույթներում արյան մակարդուկի (թրոմբ) սիմպտոմները ևս կարող են առկա լինել, ինչպես օրինակ՝ կարմիր, տաք, այտուցված և ցավոտ ոտքեր[2]։ ԹԷ-ի նշանները ներառում են արյան մեջ թթվածնի ցածր մակարդակ, հաճախաշնչություն, հաճախասրտություն և, երբեմն, մարմնի ջերմաստիճանի թեթև աստիճանի բարձրացում[3]։ Ծանր դեպքերը կարող են ընթանալ գիտակցության կարճատև կորուստներով (սինկոպե), զարկերակային արյան ճնշման զգալի իջեցումով (շոկ) և հանկարծամահությամբ[4]։
| Թոքային էմբոլիա | |
|---|---|
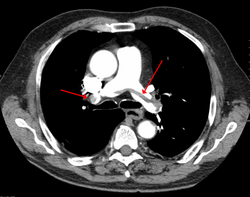 | |
| Տեսակ | հիվանդության կարգ |
| Հիվանդության ախտանշաններ | Hampton hump? և Westermark sign? |
| Բժշկական մասնագիտություն | սրտաբանություն, արյունաբանություն և թոքաբանություն |
| ՀՄԴ-9 | 415.1 |
ԹԷ-ն սովորաբար առաջանում է ստորին վերջույթների արյան մակարդուկից, որը արյան շրջանառության միջոցով հասնում է թոքեր[1]։ Արյան մակարդուկների (թրոմբ) առաջացման ռիսկը բարձրանում է քաղցկեղի, երկարատև անկողնային ռեժիմի, ծխելու, կաթվածի, որոշ գենետիկ իրավիճակների, էստրոգենային բուժման, հղիության, ճարպակալման ժամանակ և որոշ վիրահատություններից հետո[5]։ Քիչ թվով դեպքերում կարող են պատճառ հանդիսանալ օդով, ճարպով և ամնիոտիկ հեղուկով էմբոլիզացիան[6][7]։ Ախտորոշումը հիմնված է ախտանշանների և հետազոտման տվյալների համալիր գնահատման վրա[8]։ Եթե ռիսկը ցածր է, D-դիմերի որոշումը արյան մեջ կարող է թույլ տալ բացառել ԹԷ-ի առկայությունը[8]։ Հակառակ դեպքում, թոքային անգիոգրաֆիայով ՀՇ-ը (Համակարգչային շերտագրումը), թոքերի վենտիլյացիոն\պերֆուզիոն հարաբերության սկանավորումը կամ ստորին վերջույթների ուլտրաձայնային հետազոտությունը կարող են հաստատել ախտորոշումը[8]։ ԹԷ-ն և խորանիստ երակների թրոմբոզը հայտնի են որպես վենոզ (երակային) թրոմբոէմբոլիզմ (ՎԹԷ)[9]։
ԹԷ-ն կանխելու համար անհրաժեշտ է հետվիրահատական շրջանում որքան հնարավոր է շուտ սկսել շարժվել, նստած ժամանակ կատարել ստորին վերջույթների վարժություններ, և որոշ վիրահատություններից հետո օգտագործել արյունը ջրիկացնող (հակամակարդիչ) պրեպարատներ[10]։ Արյունը ջրիկացնողներից հիմնականում կիրառվում են հեպարինը կամ վարֆարինը[11]։ Դրանք հաճախ խորհուրդ է տրվում օգտագործել նվազագույնը 6 ամիս[12]։ Ծանր դեպքերը կարող են պահանջել թրոմբոլիզիսային բուժում, ինչպես օրինակ` հյուսվածքային պլազմինոգենի ակտիվատոր (հՊԱ), կամ վիրահատական բուժում, ինչպես օրինակ` թոքային թրոմբէկտոմիա[11]։ Երբ հակամակարդիչ դեղերը հակացուցված են կամ հնարավոր չէ կիրառել, կարող է օգտագործվել ստորին սիներակի ֆիլտր[11]։
Ամեն տարի, Եվրոպայում ԹԷ-ն ախտահարում է մոտ 430.000 մարդկանց[13]։ ԱՄՆ-ում, ամեն տարի գրանցվում են 300000-ից 600000 ԹԷ-ով տառապող պացիենտներ[1][14], և նրանց մեջ դիտվում են 50000[14]-ից 200000 մահվան դեպքեր[15]։ Տղամարդկանց և կանանց մոտ հանդիպման հաճախականությունը հավասար է[5]։ Տարիքի աճի հետ մեկտեղ հանդիպման հաճախականությունը բարձրանում է[5]։
ԹԷ-ին առավել բնորոշ է ախտանշանների հանկարծակի ի հայտ գալը, և դրանք ներառում են հետևյալ նշաններից մեկը կամ մի քանիսը. հևոց (շնչառության կարճացում), տախիպնոէ (շնչառության հաճախացում), պլևրիտիկ ծագման կրծքավանդակի ցավ (շնչառության վատացում), հազ և հեմոպտիզիզ (արյունային հազ)[16]։ Ավելի ծանր դեպքերը կարող են ներառել ախտանիշներ, ինչպես օրինակ` ցիանոզ (կապույտ գունավորում`սովորաբար շրթունքների և մատների շրջանում), կոլլապս և արյան շրջանառության անկայունություն` թոքերում և սրտի ձախ հատվածներում արյան շրջանառության խանգարման հետևանքով։ Հանկարծամահության դեպքերի մոտ 15%-ը վերագրվում է ԹԷ-ին[4]։ Չնայած ԹԷ-ն կարող է դրսևորվել սինկոպեով, ԹԷ-ով պայմանավորված սինկոպեի դեպքերը 1%-ից քիչ են[17]։
Թոքերի ֆիզիկալ հետազոտությունների տվյալները սովորաբար նորմալ են։ Հազվադեպ, թոքի ախտահարված հատվածում աուսկուլտացիայի ժամանակ կարող է լսվել պլևրայի քսման աղմուկ (առավել բնորոշ է ինֆարկտով ընթացող ԹԷ-ին)։ Երբեմն հնարավոր է էքսուդատիվ բնույթի պլևրալ հեղուկի առկայություն, որը հայտնաբերվում է իջած պերկուտոր (բախում) հնչյունով, վեզիկուլյար շնչառությամբ (աուսկուլտացիա) և ձայնային ռեզոնանսով։ Աջ փորոքի վրա առաջացող լարվածությունը (ծանրաբեռնվածությունը) կարող է արտահայտվել պարաստերնալ (հարկրծոսկրային) լարումով (ձգում), սրտի երկրորդ տոնի թոքային բաղադրիչի հնչյունի բարձրացմամբ և լծային երակների բարձրացած ճնշումով[4]։ Եթե առկա է հեմոռագիա (թոքային արյունահոսություն) կամ ինֆարկտ, կարող է դիտվել մարմնի ջերմաստիճանի քիչ բարձրացում[18]։
Քանի որ փոքր թոքային էմբոլները հակված են տեղակայվել շատ ծայրամասային հատվածներում` առանց կոլլատերալ շրջանառութան, դրանք կարող են թոքի ինֆարկտի և քիչ քանակով հեղուկի կուտակման առաջացման պատճառ դառնալ (երկու դեպքում էլ ցավ է առաջանում), բայց ոչ հիպօքսիայի, հևոցի կամ հեմոդինամիկ անկայունության, ինչպես օրինակ` տախիկարդիայի։ Առավել մեծ թոքային էմբոլները, որոնք կենտրոնական տեղակայում ունեն, սովորաբար պատճառ են դառնում հևոցի, հիպօքսիայի, ցածր զարկերակային ճնշման, տախիկարդիայի և թուլության, բայց հաճախ ցավ չեն առաջացնում, քանի որ կոլլատերալ շրջանառության շնորհիվ թոքի ինֆարկտ չի զարգանում։ Թէ-ի դասական արտահայտումը`պլևրիտիկ ցավ, հևոց և տախիկարդիա, առաջանում է մեծ, ֆրագմենտավորված (հատվածավորված) էմբոլիայի արդյունքում, որը ներառում է մեծ և փոքր թոքային էմբոլներ։ Այնուամենայնիվ, փոքր թոքային էմբոլները հաճախ բաց են թողնվում, որովհետև դրանք առաջացնում են պլևրիտիկ ցավ` առանց որևէ այլ դրսևորումների, իսկ մեծ թոքային էմբոլները բաց են թողնվում, քանի որ դրանք ցավի առաջացմամբ չեն ուղեցկվում և նմանակում են այլ իրավիճակների, որոնք հաճախ փոփոխություններ են առաջացնում էլեկտասրտագրի (ԷԿԳ) վրա և փոքր-ինչ բարձրացնում են տրոպոնինի և նատրիում-ուրետիկ պեպտիդի (նատրիում-դուրս բերող սպիտակուց, BNP) մակարդակները[19]։
Թոքային էմբոլիաները երբեմն նկարագրվում են որպես զանգվածային, ենթազանգվածային և ոչ զանգվածային` կախված կլինիկական ախտանշաններից։ Չնայած հստակ սահմանումներ չկան, զանգվածային թոքային էմբոլիա ընդունված է սահմանել այն դեպքում, երբ առաջանում է հեմոդինամիկ անկայունություն, որը կարող է դրսևորվել ցածր զարկերակային ճնշումով, սրտի զարկերի հաճախության դանդաղեցումով կամ ընդհատումով (ասիստոլիա)[20]։

Էմբոլների մոտ 90%-ը առաջանում են ստորին վերջույթների պրոքսիմալ խորանիստ երակների թրոմբոզից (ԽԵԹ) կամ կոնքային երակների թրոմբոզից[21]։ ԽԵԹ-ի դեպքում թրոմբի պոկման և արյան շրջանառության միջոցով տեղափոխման ռիսկը մեծ է։ Այս իրավիճակը ընկած է երակային թրոմբոէմբոլիա (VTE) տերմինի հիմքում։
Թրոմբոզի զարգացումը հիմնականում առաջանում է մի խումբ պատճառների արդյունքում, որոնք ամփոփված են Վիրխովի տրիադայում (արյան հոսքի խանգարում, երակների պատի և արյան մակարդման գործոնների խաթարում)։ Հաճախ առկա են մեկից ավելի ռիսկի գործոններ։
ԹԷ-ի առաջին դեպքոից հետո, երկրորդային պատճառներ գտնելը սովորաբար արագ է ստացվում։ Միայն երբ ԹԷ-ի երկրորդ սրացումն է ի հայտ գալիս և, հատկապես, այն դեպքում, երբ դա առաջանում է հակակոագուլյանտ բուժման ֆոնի վրա, պետք է գտնել հիմքում ընկած այլ իրավիճակներ։ Սա ներառում է Վ-Լեյդենի գործոնի մուտացիայի համար կատարվող հետազոտությունը (թրոմբոֆիլիայի էկրանավորում), հակաֆոսֆոլիպիդային հակամարմինները, C և S սպիտակուցները և հակաթրոմբինի մակարդակը և այնուհետև, պրոթրոմբինի մուտացիան, մեթիլեն տետրահիդրոֆոլատ ռեդուկտազայի (ՄՏՀՖՌ) մուտացիան, 8-րդ մակարդման գործոնի կոնցենտրացիայի որոշումը և հազվադեպ հանդիպող մակարդելիության ժառանգական խանգարումները[22]։

ԹԷ-ն ախտորոշելու համար անհրաժեշտ է վերանայել կլինիկական ախտանշանները, որոնք որոշում են առաջարկվող հետազոտությունների անհրաժեշտությունը[23]։ Նրանք, ովքեր ունեն ցածր ռիսկ, տարիքը 50-ից ցածր է, սրտի զարկերի հաճախականությունը ցածր է 100 զ/ր-ից, թթվածնի մակարդակը սենյակային օդում 94%-ից բարձր է և չկան ոտքերի այտուցվածություն, արյունային հազ, վերջին 4 շաբաթների ընթացքում կատարված վիրահատություն կամ տարած տրավմա, նախորդող արյան մակարդուկ կամ էստրոգենի օգտագործում, հետագա հետազոտությունների կարիք սովորաբար չեն ունենում[24]։
Եթե կա կասկած, դրան հետևում է պատկերմամբ ախտորոշումը՝ պարզելու հավանականության որոշումը թեստերի միջոցով, այսինքն կատարել պատկերում, եթե այլ հետազոտությունների արդյունքները ցույց են տալիս ԹԷ ախտորոշման հավանականություն[23][25][26]։
ԹԷ-ի ախտորոշումը առաջնակի հիմնված է հաստատված կլինիկական կրիտերիաների և ընտրված հետազոտությունների համակցության վրա, որովհետև հստակ կլինիկական արտահայտումների հիման վրա (շնչառության կարճացում, կրծքավանդակի ցավ) հնարավոր չէ վերջնական տարբերակիչ ախտորոշում իրականացնել կրծքավանդակի ցավի և շնչառության կարճության այլ պատճառների միջև։ Բժշկական պատկերում կայացնելու որոշումը հիմնված է կլինիկական փաստարկների վրա, որոնք են. բժշկական պատմությունը, ախտանշանները և ֆիզիկալ հետազոտությունների արդյունքները, որը հետևում է կլինիկական տվյալների գնահատմանը[4]։
Կլինիկական հավանականության կանխատեսման ամենատարածված և օգտագործվող եղանակը՝ Ուելսի սանդղակը, կլինիկական կանխատեսման կանոն է, որի օգտագործումը բարդացված է բազմաթիվ տարբերակներով հասանելի լինելու համար։ 1995 թվականին Ֆիլիպ Սթիվեն Ուելսը, ԹԷ-ի հավանականությունը կանխատեսելու համար ի սկզբանե զարգացրեց կանխատեսման կանոնը (գրականության տվյալների վրա հիմնված)` կլինիկական կրիտերիաների վրա հիմնվելով[27]։ Կանխատեսման կանոնը վերանայվել է 1998 թվականին[28]։ Այս կանխատեսման կանոնը հետագայում վերանայվել էր, երբ հաստատման ժամանակ պարզեցվել էր Ուելսի կողմից՝ 2000 թվականին[29]։ 2000 հրապարակումների մեջ Ուելսը առաջարկեց 2 տարբեր միավորային համակարգերն օգտագործել կրճատված (բաժանված) 2-ի կամ 4-ի, միևնույն կանխատեսման կանոնի հետ[29]։ 2001 թվականին Ուելսը հրապարակեց ավելի պահպանողական բաժանման օգտագործում՝ 2-ից 3 կատեգորիաներ ստեղծելու համար[30]։ Լրացուցիչ տարբերակի դեպքում ձևափոխված, ընդարձակված տարբերակն օգտագործվում է 2 թարմ բաժանում, բայց ներառվում է Ուելսի առաջարկած սկզբնական հետազոտությունների արդյունքները[27][28][31]։ Վերջերս, հետագա հետազոտությունները վերադարձրին Ուելսի ամենավաղ 4 միավորների բաժանման առաջարկը[29], որի արդյունքում ստեղծվեցին միայն 2 խմբեր[32]։
Կան ԹԷ-ի լրացուցիչ կանխատեսման կանոններ, ինչպես օրինակ՝ Ջենեվայի կանոնը։ Ավելի կարևոր է այն, որ ցանկացած կանոն կապված է հետադարձ թրոմբոէմբոլիզմի դեպքերի կրճատման հետ[33]։
Ուելսի սանդղակ[34].
Ավանդական մեկնաբանություն[29][30][35].
Այլընտրանքային մեկնաբանություն[29][32]
Ախտորոշիչ ալգորիթմների հանձնարարականները հրապարակված են PIOPED հետազոտողների կողմից, այնուամենայնիվ, այս հանձնարարականները չեն ազդում 64 շերտանի Բազմակի Որոշիչ Համակարգչային Շերտագրման (MDCT) հետազոտության օգտագործման վրա[36]։ Այս հետազոտողները խորհուրդ են տալիս ստորև նշված դասակարգումը։
ԹԷ-ի բացառման չափանիշներ
Թոքային էմբոլիայի բացառման չափանիշները (ԹԷԲՉ) օգնում են գնահատել, թե ում մոտ է թոքային էմբոլիան կասկածելի, բայց՝ ոչ հավանական։ Ի տարբերություն Ուելսի և Ջենեվայի ցուցանիշների, որոնք կլինիկական կանխատեսման կանոններ են` նախատեսված կասկածելի ԹԷ-ով մարդկանց մոտ ռիսկը շերտավորելու (դասակարգելու) համար, ԹԷԲՉ-ի կանոնները կազմված են ԹԷ-ի ռիսկը բացառելու համար, երբ բժիշկը արդեն դասակարգել է նրանց ցածր ռիսկի խմբում։
Ցածր ռիսկի խմբի մարդիկ, առանց որևէ բացառման չափանիշի, կարող են չենթարկվել հետագա հետազոտությունների. թթվածնով ցածր հագեցվածություն (սատուրացիա), SaO2 < 95%-ից, ոտքի միակողմանի այտուցվածություն, արյունային հազ, նախորդող խորանիստ երակների թրոմբոզ կամ ԹԷ, վերջերս կատարված վիրահատություն կամ ստացած տրավմա, տարիքը > 50-ից, հորմոնի օգտագործում, սրտի զարկերի հաճախության արագացում։ Այս որոշումը հիմնավորվում է նրանով, որ լրացուցիչ հետազոտությունները (կրծքավանդակի ՀՇ անգիոգրաֆիա) կարող են պատճառել ավելի մեծ վնաս (ճառագայթման և ցայտներանգային նյութերի ազդեցություն), քան ԹԷ-ն, որն ունի ցածր ռիսկ[38]։
ԹԷԲՉ-ը ունեն 97.4% զգայունություն և 21.9% սպեցիֆիկություն, իսկ կեղծ բացասական դեպքերի հաճախականությունը կազմում է 1.0% (16/1666)[39]:
Թէ-ի ցածր կամ միջին կասկածով մարդկանց մոտ D-դիմերի մակարդակը (որոշվում է արյան հետազոտությամբ) բավական է Թէ-ի հավանականությունը բացառելու համար, եթե 3 ամսվա թրոմբոէմբոլիկ պատահարների ռիսկը կազմում է 0.14%[40]: D-դիմերը բարձր զգայունությամբ, բայց ոչ սպեցիֆիկ թեստ է (սպեցիֆիկությունը մոտ 50%)։ Այլ կերպ ասած, դրական D-դիմերը համարժեք չէ ԹԷ-ին, բայց բացասական D-դիմերը ԹԷ-ի բացակայության վստահելի ցուցանիշ է[41]։ Սովորաբար, սահմանը 500 մգ/լ-ն է, չնայած սրա տատանումները հիմնված են փորձի վրա[42]։ Այնուամենայնիվ, նրանք ովքեր ունեն 50-ից բարձր տարիք, խորհուրդ է տրվում սահմանային արժեքը փոխել պացիենտի տարիքի հետ` 10մգ/լ-ով բազմապատկվելով (կատարված փորձի հաշվարկների վրա), քանի որ դա նվազեցնում է կեղծ դրական հետազոտությունների թիվն առանց ԹԷ-ի ցանկացած լրացուցիչ դեպքեր բաց թողնելու[24][42][43]։
Երբ ԹԷ-ն կասկածելի է, արյան մի քանի հետազոտություններ են կատարվում, որպեսզի բացառեն ԹԷ-ի երկրորդային պատճառները։ Դրանք ներառում են արյան ընդհանուր քննությունը, մակարդման վիճակը` կոագուլոգրամման (PT, aPTT, TT), և որոշ սկրինինգային թեստեր (էրիթրոցիտների նստեցման արագության, լյարդային ֆերմենտների, էլեկտրոլիտների որոշում, երիկամային ֆունկցիայի գնահատում)։ Եթե դրանցից որևէ մեկը նորմայից շեղված է, հետագա հետազոտությունները կարող են երաշխավորված լինել[44]։
Տրոպոնինի մակարդակը ԹԷ-ի ժամանակ բարձրացած է և կազմում է 16-47%[45]։
Սովորաբար այն մարդկանց մոտ, ովքեր ունեն ԹԷ-ի բարձր ռիսկ, բժշկական պատկերումը օգտակար է ԹԷ-ի ախտորոշման հաստատման կամ ժխտման համար` պարզ, առաջին շարքի հետազոտություների կատարումից հետո[23][25][46]։ Բժշկական ասոցիացիաները խորհուրդ են տալիս հետազոտություններ, ինչպես օրինակ D-դիմերը, որպես պատկերման անհրաժեշտության որոշման առաջին աջակից, և պատկերումը կարող է կատարվել, եթե այլ հետազոտություները հաստատում են ԹԷ-ի միջին կամ բարձր հավանականություն[25][46]։
ՀՇ թոքային անգիոգրաֆիան մեծ թվով մարդկանց շրջանում խորհուրդ է տրվում որպես առաջին շարքի ախտորոշիչ պատկերում[47]։
Ստորին վերջույթների ուլտրաձայնային հետազոտությունը կարող է հաստատել ԹԷ-ի առկայությունը, բայց չի կարող հերքել այն[48]։
ՀՇ թոքային անգիոգրաֆիա
ՀՇ թոքային անգիոգրաֆիան (ՀՇԹԱ) Համակարգչային Շերտագրման օգտագործմամբ ստացված թոքային անգիոգրամմա է` ճառագայթային ցայտներանգային նյութով, այլ ոչ թե աջ սրտի կաթետերիզացիայով։ Դրա առավելություններն են` կլինիկական համազորությունը, ոչ ինվազիվ իրականացումը, մարդկանց համար մատչելիությունը և հնարավորությունը` թոքերի այլ հիվանդությունների հետ տարբերակիչ ախտորոշում իրականացնել, երբ այդ դեպքերում չկա ԹԷ։
ՀՇ թոքային անգիոգրաֆիայի ճշգրտության գնահատումը խանգարվում է բազմորոշիչ ՀՇ-ի (ԲՈՀՇ) որոշիչ շարքերի թվերի արագ փոփոխությունների հետևանքով[49]։ Կոհորտային հետազոտության տվյալների համապատասխան` մեկ շերտանի սպիրալային ՀՇ-ը կարող է օգնել կասկածելի ԹԷ-ով մարդկանց շրջանում ախտորոշման հարցում[50]։ Այս հետազոտության զգայունությունը կազմել է 69%, իսկ սպեցիֆիկությունը` 84%։ Հետազոտության հայտնաբերման տարածվածությունը եղել է 32%, դրական կանխատեսման արժեքը` 67.0% և բացասական կանխատեսման արժեքը` 85,2%։ Այնուամենայնիվ, հետազոտության արդյունքները կարող են կողմնակալ լինել` միության հակումնեից ելնելով, այդ ժամանակից ի վեր ԹԷ-ի վերջնական ախտորոշումը կատարվել է ՀՇ սկանավորմամբ։ Հեղինակները նշում են, որ բացասական մեկ շերտանի ՀՇ սկանավորումը անբավարար է ԹԷ-ն բացառելու համար։ Մեկ այլ առանձին հետազոտություն` 4 և 16 շերտանի սկանավորումներով, հաղորդել է 83% զգայունություն և 96% սպեցիֆիկություն, որը նշանակում է, որ այն լավ հետազոտություն է ԹԷ-ն բացառելու համար, եթե այն տեսանելի չէ սպատկերմամբ, ինչպես նաև այն շատ լավ հետազոտություն է ԹԷ-ն հաստատելու համար, եթե այն երևում է սկանավորմամբ։ Հետազոտողները նշում են, որ լրացուցիչ թեստերը անհրաժեշտ են, եթե կլինիկական հավանականությունը սկանավորման արդյունքների հետ չի համապատասխանում[51]։ ՀՇ թոքային անգիոգրաֆիան չի զիջում V/Q սկանավորմանը, և հայտնաբերում է ավելի շատ էմբոլներ (առանց ելքի պարտադիր բարելավման)՝ V/Q սկանավորման համեմատ[52]։
Վենտիլացիոն/պերֆուզիոն սկանավորում

Վենտիլացիոն/պերֆուզիոն սկանավորումը (թոքի սցինտիգրաֆիա կամ V/Q սկանավորում) ցույց է տալիս թոքի որոշ հատվածներ, որոնք վենտիլացվում են (օդափոխվել), բայց պերֆուզիան (արյան հոսքը) խանգարված է (մակարդուկի պատճառով առաջացած խցանում)[16]։ Այս հետազոտությունը այնքան ճշգրիտ է, որքան բազմորոշիչ ՀՇ-ն, բայց ավելի քիչ է օգտագործվում, քանի որ ՀՇ տեխնոլոգիան ունի մեծ մատչելիություն։ Այն մասնավորապես կիրառվում է այն անձանց շրջանում, ովքեր ունեն ալերգիա` յոդային ցայտներանգային նյութերի նկատմամբ, իջած երիկամային ֆունկցիա, հղիություն (այն ավելի քիչ է ճառագայթում ՀՇ-ի համեմատ)[53][54][55]։ Հետազոտությունը կարող է կատարվել հարթ երկտարածական նկարահանմամբ կամ մեկ ֆոտոն էմիսսիոն շերտագրմամբ (ՄՖԷՇ), որը հնարավորություն է տալիս կատարել եռտարածական նկարահանում[47]։ Հիբրիդային սարքերը միավորում են ՄՖԷՇ-ն և ՀՇ-ն (ՄՖԷՇ/ՀՇ) և ապագայում հնարավորություն կտան հայտնաբերել անատոմիական բնութագրով ցանկացած խանգարում։
Ցածր հավանականության ախտորոշիչ թեստեր/ոչ ախտորոշիչ թեստեր
Հաճախ կատարվող ԹԷ-ի համար ոչ զգայուն հետազոտություններ, որոնք սակայն կարող են ախտորոշիչ լինել.
Ֆլուորոսկոպիկ թոքային անգիոգրաֆիա

Ըստ պատմական տվյալների, ԹԷ-ի ախտորոշման ոսկե ստանդարտն էր ֆլուորոսկոպիայով կատարված թոքային անգիոգրաֆիան, բայց այն դադարեց օգտագործվել, քանի որ բարձրացավ ոչ ինվազիվ տեխնոլոգիաների մատչելիությունը, որոնք առաջարկում են պարզ ախտորոշիչ ճշգրտություն[57]։
ԷՍԳ-ի կիրառումը առաջին հերթին կապված է կրծքավանդակի ցավի այլ պատճառները բացառելու հետ[58]։ ԷՍԳ-ը կրծքավանդակի ցավ ունեցող մարդկանց շրջանում առաջնային հետազոտության եղանակն է` սրտամկանի ինֆարկտի արագ ախտորոշման համար, և շատ կարևոր է տարբերակիչ ախտորոշման տեսանկյունից։ Չնայած, ԷՍԳ-ի վրա ԹԷ-ի ժամանակ կարող են փոփոխություններ հայտնաբերվել, այն սպեցիֆիկ կամ զգայուն բավարար ցուցանիշ չէ ԹԷ-ն բացառելու համար[58]։ ԷՍԳ-ն կարող է ցույց տալ աջ սրտի ծանրաբեռնվածության նշաններ կամ սուր թոքային սիրտ` (cor pulmonale) մեծ թոքային էմբոլների դեպքում։ Դասական նշաններն են․ խորը S ատամիկ` առաջին արտածման մեջ, խորը Q ատամիկ` երրորդ արտածման մեջ, և շրջված T ատամիկը` երրորդ արտածման մեջ (S1Q3T3), որոնք ի հայտ են գալիս ԹԷ ունեցող մարդկանց 12-50%-ի մոտ, մինչդեռ կարող են դիտվել ԹԷ չունեցողների 12%-ի մոտ[59][60]։
Սրանք սովորաբար առկա են մարդկանց մինչև 20%-ի մոտ, սակայն կարող են ի հայտ գալ նաև այլ սուր իրավիճակների ժամանակ, և ի վերջո, սահմանափակել ախտորոշման արժեքը։ Ամենաշատ հանդիպող ԷՍԳ նշաններն են սինուսային տախիկարդիան, սրտի առանցքի աջ թեքումը և Հիսի խրձի աջ ոտիկի պաշարումը[61]։ Սինուսային տախիկարդիան, այնուամենայնիվ, հայտնաբերվում է ԹԷ ունեցող մարդկանց միայն 8-69%-ի մոտ[62]։
ԹԷ-ի հետ կապված ԷՍԳ տվյալները կարող են վատ կանխատեսում ունենալ, եթե հայտնաբերվեն աջ սրտային ծանրաբեռնվածության մասին խոսող 6 նշաններ (սրտի զարկերի հաճախականությունը > 100 զարկ/րոպեից, S1Q3T3, շրջված T ատամիկ V1-V4 արտածումներում, ST էլևացիա aVR-ում, Հիսի խրձի աջ ոտիկի լրիվ պաշարում և նախասրտերի ֆիբրիլացիա)։ Դրանք կապված են արյան շրջանառության խանգարման (շոկ) և մահվան բարձր ռիսկի հետ[63]։
Շրջված T ատամիկը V1-V3 արտածումներում կարող է դիտվել ԹԷ-ի կամ սրտամկանի ինֆարկտի դեպքում։ ԹԷ-ի ժամանակ ԷՍԳ պատկերի վրա դիտվում է շրջված T ատամիկ երկրորդ և aVF արտածումներոում, իսկ սրտամկանի ստորին պատի ինֆարկտի դեպքում երկրորդ և aVF արտածումներում շրջված T ատամիկ չի լինում[64]։

Զանգվածային և ենթազանգվածային ԹԷ-ի դեպքում, սրտի աջ հատվածի դիսֆունկցիան տեսանելի է էխոսրտագրությամբ։ Այն թոքային զարկերակի ծանր խցանման ցուցանիշ է, և աջ փորոքը`ցածր ճնշմամբ պոմպը, ի զորու չէ հաղթահարել այդ ճնշումը։ Որոշ հետազոտություններ (տես ներքևում) ենթադրում են, որ այս հայտնաբերումը կարող է թրոմբալուծման ցուցում լինել։ ԹԷ-ի կասկածով ոչ բոլոր մարդկանց է ցուցված կատարել էխոսրտագրություն, բայց տրոպոնինի և ուղեղային նատրիում ուրետիկ պեպտիդի բարձր մակարդակները կարող են մատնանշել սրտային ծանրաբեռնվածությունը և հիմնավորել էխոսրտագրության անհրաժեշտությունը[65] և կարևոր լինել պրոգնոզի համար[66]։
Էխոսրտագրությամբ աջ փորոքի հատուկ արտահայտումը ներկայանում է որպես Մաք Քոննելլսի նշան։ Այն իրենից ներկայացնում է միջին աջ փորոքային ազատ պատի ակինեզիա (անշարժություն և գագաթի նորմալ շարժունակություն)։ Այս ֆենոմենն ունի 77% զգայունություն և 94% սպեցիֆիկություն` աջ փորոքային դիսֆունկցիայի հիման վրա ԹԷ-ի ախտորոշման համար[67]։
ԹԷ-ն կարելի է կանխարգելել նրա ռիսկի գործոնների միջոցով։ Հիվանդանոց ընդունված մարդիկ հնարավոր է բուժում ստացած լինեն, ներառյալ ոչ ֆրակցիոն հեպարին, ցածր մոլեկուլյար զանգվածով հեպարինը (ՑՄԶՀ) կամ ֆոնդապարինուքս և հակաթրոմբոտիկ գուլպաներ` խորանիստ երակների թրոմբոզի ժամանակ թրոբի պոկման և դեպի թոքեր տեղափոխման ռիսկի կրճատման նպատակով։
Նախկինում ԹԷ ունեցողների մոտ, որոնք ավարտել են վարֆարինի ստացումը, ախտադարձերը կանխարգելելու համար օգտագործվում է երկարատև ազդեցության ասպիրինը[69]։
Հակակոագուլյանտ թերապիան ԹԷ-ի հիմնական բուժումն է։ Սուր դեպքերում կարող է պահանջվել աջակցող բուժում, ինչպես օրինակ՝ թթվածին կամ ցավազրկում։ Մարդիկ հաճախ ընդունվում են հիվանդանոց բուժման սկզբնական փուլերում և հակված են մնալ ստացիոնար պայմաններում այնքան ժամանակ, մինչև պրոթրոմբինային ժամանակը (INR) կհասնի թերապևտիկ մակարդակին։ Այնուամենայնիվ, ցածր ռիսկ ունեցող դեպքերը հսկվում են տանը և ստանում հիմնական բուժում՝ խորանիստ երակների թրոմբոզի համար[69][70]։ Մի մոտեցման տարբերությունը մյուսի նկատմամբ թույլ է ուսումնասիրված[71]։
Սովորաբար, հակամակարդիչ բուժումը հիմնականն է։ Սկզբում ցուցված են ոչ ֆրակցիոն հեպարինը (ՈՖՀ), ցածր մոլեկուլյար զանգվածով հեպարինը (ՑՄԶՀ) կամ ֆոնդապարինուքսը, այնուհետև վարֆարին, ացենոկոումարոլ կամ ֆենպրոկոումոն, որոնք կարելի է ընդունել ծանր սիմտոմներով ընթացող օրերի դեպքում (քանի դեռ պացիենտը գտնվում է հիվանդանոցում)։ Կոչրեյնի Համակցության կողմից կատարված ռանդոմիզացված հսկված տվյալների համաձայն` ՑՄԶՀ-ը կարող է կրճատել ԹԷ-ով մարդկանց մոտ արյունահոսությունը, ի տարբերություն ՈՖՀ-ի[72]։ Նույն տվյալների համաձայն` ՑՄԶՀ-ն նվազեցնում է հետադարձ թրոմբոտիկ բարդությունների առաջացոման ռիսկը և կրճատում թրոմբի չափերը, ի տարբերություն հեպարինի։ ՑՄԶՀ-ով և ՈՖՀ-ով բուժում ստացած հիվանդների մոտ գրանցված մահվան դեպքերի միջև տարբերություններ չեն եղել։
Վարֆարինային բուժումը հաճախ պահանջում է դեղաչափի հաճախակի ճշգրտում և միջազգային նորմալիզացված միավորի` պրոթրոմբինային ժամանակի (INR) մոնիտորինգ։ ԹԷ-ի դեպքում INR-ի 2.0-ից 3.0 միջակայքում ընկած արժեքները համարվում են իդեալական։ Եթե վարֆարինային բուժման պարագայում առաջանում է ԹԷ-ի սրացում, INR-ը կարող է բարձրացած լինել օրինակ` 2.5-3.5, (եթե կան հակացուցումներ) կամ հակակոագուլյանտը կարող է փոխված լինել մեկ այլով, օրինակ` ՑՄԶՀ-ով։
Այն պացիենտների մոտ, որոնց դեպքում ԹԷ-ի հիմքում ընկած է չարորակ գոյացության առկայությունը, ՑՄԶՀ-ով բուժումը ավելի նախընտրելի է վարֆարինի նկատմամբ։ Այն շարունակվում է 6 ամիս, որից հետո հնարավոր է որոշել, թե համակարադիչներից որն է պահանջվում կիրառել այդ պարագայում[73]։
Հղիության ընթացքում և ծննդաբերությունից հետո ևս 6 շաբաթ նշանակվում է ՑՄԶՀ, որպեսզի խուսափենք վարֆարինի հայտնի տերատոգեն ազդեցությունից` հատկապես հղիության սկզբնական շրջաններում[55][74]։
Վարֆարինային թերապիան սովորաբար շարունակվում է 3-6 ամիս կամ ամբողջ կյանքի ընթացքում, եթե կա նախորդող խորանիստ երակների թրոմբոզ կամ թոքային էմբոլներ։ Բուժման վերջում D-դիմերի ոչ նորմալ մակարդակը կարող է ազդանշան հանդիսանալ բուժման շարունակման համար`չմակածված թոքային էմբոլներով պացիենտների շրջանում[75]։ Փոքր թրոմբներ ունեցող պացիենտների մոտ (հայտնի որպես սուբսեգմենտալ թոքային էմբոլներ) հակամակարդիչ բուժման արդյունավետությունը հայտնի չէ[71]։
Զանգվածային ԹԷ-ն պատճառ է դառնում հեմոդինամիկ անկայունության (շոկ կամ/և ցածր զարկերակային ճնշում, սահմանվում է որպես սիստոլիկ զարկերակային ճնշման իջեցում 90 մմսս-ից կամ ճնշումը իջնում է 40 մմսս-ով 15 րոպեից ավել, եթե այն չի առաջացել առիթմիայի, հիպովոլեմիայի կամ սեպսիսի հետևանքով), որը թրոմբալուծման ցուցում է։ Այն թրոմբի լուժումն է ֆերմենտային քայքայման միջոցով։ Այս դեպքում այն ամենամատչելի բուժումն է` հակացուցումների բացակայության դեպքում և խորհուրդ է տրվում կլինիկական ուղեցույցների կողմից[26][73][76]։ Սա ցուցված է նաև ախտորոշված ԹԷ-ով հիվանդների մոտ սրտի կանգի պարագայում[77]։
Կաթետերով ուղղորդված թրոմբալուծումը (CDT) նոր գործիքային հետազոտություն է, որն ավելի անվտանգ և էֆեկտիվ է զանգվածային թոքային էմբոլիաների դեպքում։ Այն ներմուծվում է երակային համակարգ` երակում կաթետր տեղադրելուց հետո և ուղղորդվում երակի միջով մինչև թոքային արյան շրջանառությունում առկա թոքային էմբոլի տեղակայման վայրը`ֆլուորոսկոպիկ պատկերավորման օգնությամբ։ Կաթետերի միջոցով ներմուծվում է արյան մակարդուկը լուծող դեղորայքը, որպեսզի թոքային էմբոլի շրջանում ստեղծվի թրոմբալուծիչի բարձր կոնցենտրացիա։ CDT-ն կատարվում է ինտերվենցիոն ճառագայթաբանների կամ անոթային վիրաբույժների կողմից և CDT-ով ապահովված կենտրոններում։ Այն կարող է առաջարկված լինել որպես առաջին շարքի բուժում[78]։ Կաթետեր օգտագործող ուլտրաձայնային հետազոտության օգնությամբ կատարվող թրոմբալուծումը գտնվում է ուսումնասիրության փուլում[79]։
Դեռևս քննարկվում է թրոմբալուծման կիրառումը ոչ զանգվածային թոքային էմբոլիաների պարագայում[80]։ Որոշ հետազոտողներ գտնում են, որ բուժումը իջեցնում է մահվան ռիսկը և բարձրացնում արյունահոսությունների առաջացման ռիսկը, ներառյալ ներգանգային արյունազեղումները[81]։ Այլ հետազոտողներ գտնում են, որ բուժումը չի իջեցնում մահվան ռիսկը[82]։

Կան երկու իրավիճակներ, երբ ստորին սիներակի վրա դրվող ֆիլտրն ունի առավելություններ. այն պացիենտները, որոնց համար հակացուցված է հակամակարդիչ բուժումը (օրինակ` մեծ ծավալով վիրահատությունից կարճ ժամանակ անց) կամ այն պացիենտները, ովքեր չնայած հակամակարդիչ բուժմանն ունեն թոքային էմբոլներ[73]։ Այս դեպքերում, այն կարող է տեղադրվել, որպեսզի կանխվի առկա կամ նոր առաջացող թրոմբի պոկումը և տեղափոխումը դեպի թոքային զարկերակ և դրա խցանումը[73]։ Չնայած տեսական առավելություններին` էֆեկտիվության մասին տվյալները շատ քիչ են[83]։
Ստորին սիներակի ֆիլտրը պետք է հեռացվի այն դեպքում, երբ հիվանդությունը հնարավոր է դառնում հսկել հակամակարդիչ բուժմամբ[73]։ Չնայած ժամանակակից ֆիլտրների դեպքում հաշվի են առնված հնարավոր բարդությունների կանխումը, սակայն դրանք լիարժեք կարող են կանխվել ֆիլտրի հեռացման պարագայում։ Ֆիլտրի երկարատև տեղադրման մասին տվյալներ հայտնի չեն[83]։
ԹԷ-ի վիրահատական բուժումը (թրոմբէկտոմիա) տարածված չէ` վատ և ոչ երկարատև ելքերի պատճառով։ Այնուամենայնիվ, վերջերս վերանայվել է վիրահատական բուժման տեխնիկան` ի շահ մի խումբ պացիենտների վիճակի լավացման[84]։ Քրոնիկ թոքային էմբոլիան հանգեցնում է թոքային հիպերտենզիայի առաջացման (հայտնի որպես խրոնիկ թրոմբոէմբոլիկ հիպերտենզիա), որը բուժվում է վիրահատական միջամտությամբ` հայտնի որպես թոքային թրոմբէնդարտերէկտոմիա։
Թոքային էմբոլիան յուրաքանչյուր տարի ԱՄՆ-ում հանդիպում է ավելի քան 600.000 մարդկանց շրջանում[14]։ Արդյունքում ԱՄՆ-ում տարվա ընթացքում դիտվում են 50.000-ից[14] 200.000 մահվան դեպքեր[15]։ Հոսպիտալացված մարդկանց մոտ ռիսկը կազմում է 1%[85]։ ԱՄՆ-ում վերջին 25 տարվա ընթացքում մահացու թոքային էմբոլիայի դեպքերի թիվը նվազել է` 6%-ից դառնալով 2%[15]։

Թոքային էմբոլիայի ախտանշանային ձևերի 5-10%-ից քիչ դեպքերը մահացու են ախտանշանների սկսվելուց հետո առաջին 1 ժամվա ընթացքում[26][77]։
Ռիսկերի դասակարգման համար օգտագործվում են մի քանի ցուցանիշներ, որոնք նույնպես կախված են անբարենպաստ ելքերի կանխատեսումից։ Դրանք ներառում են զարկերակային ճնշման անկումը, սրտածին շոկը, սինկոպեն, աջ փորոքային դիսֆունկցիայի արտահայտումը և սրտային ֆերմենտների[26] մակարդակների բարձրացումը։ Որոշ ԷՍԳ փոփոխություններ, ներառյալ S1Q3T3, նույնպես կորելացվում են վատ, կարճատև կանխատեսման հետ[20]։ Կարող են լինել նաև այլ պացիենտ-կապված գործոններ, ինչպես օրինակ, Թոքերի Խրոնիկ Օբստրուկտիվ Հիվանդությունը և խրոնիկ սրտային անբավարարությունը, որոնք նույնպես մեծ դեր ունեն կանխտեսման գործում[26]։
Կանխատեսումը կախված է ախտահարված թոքի ծավալից և ուղեկցող հիվանդությունների առկայությունից, քրոնիկ էմբոլիզացիան կարող է հանգեցնել թոքային հիպերտենզիայի առաջացման։ Զանգվածային թոքային էմբոլիայից հետո, եթե հաջողվել է փրկել հիվանդի կյանքը, էմբոլիան պետք է տարրալուծել։ Արյան մակարդուկը կարող է լուծվել ֆիբրինոլիզի շնորհիվ կամ այն կարող է ձևավորվել և ռեկանալիզացվել (թրոմբի մեջ նոր անցուղիներ են ձևավորվում)։ ԹԷ-ից հետո առաջին կամ երկրորդ օրվա ընթացքում արյան հոսքը շատ արագ վերականգնվում է[86]։ Դրանից հետո բարելավումը դանդաղում է և որոշակիորեն մնում անփոփոխ։ Հակասություններ կան այն մասին, թե արդյոք անհրաժեշտ է բուժել ենթասեգմենտային թոքային էմբոլիան[87] և որոշ տվյաներ վկայում են, որ ենթազանգվածային թոքային էմբոլիայով պացիենտները կարող են ունենալ ավելի բարենպաստ կանխատեսում` բուժման բացակայության պարագայում[51][88]։
Հակամակարդիչ բուժման դադարեցման դեպքում մահաբեր թոքային էմբոլիայի ռիսկը 1 տարվա ընթացքում կազմում է 0.5%[89]:
Չբուժված ԹԷ-ի դեպքում գնահատվում է մոտ 26% մահացություն։ Այս տվյալը հրապարակվել է Բարրիթի և Ջորդանի կողմից 1960 թվականին կատարված հետազոտության շնորհիվ, որը համեմատում էր ԹԷ-ի հսկումը` հակամակարդիչ և պլացեբո ստացող խմբերում։ Բարրիթն ու Ջորդանը ներկայացրեցին իրենց հետազոտությունը 1957 թվականին՝ Բրիստոլ Արքայական հիվանդանոցում։ Այս հետազոտության արդյունքները այնքան համոզիչ էին, որ էթիկական նորմերից ելնելով, այն այլևս երբեք չկրկնվեց։ Ասվում էր, որ մահացության 26% ցուցանիշը` պլացեբո ստացած խմբում չափազանցված է եղել, քանի որ այդ ժամանակ տեխնիկական չհագեցվածությամբ պայմանավորված կարող էին որոշվել միայն ծանր աստիճանի ԹԷ-ի դեպքերը։
Թոքային էմբոլիայի մահացության ցուցանիշը (PESI) և Թոքային էմբոլիայի մահացության ցուցանիշի պարզեցված (sPESI) միավորային համակարգերը կարող են գնահատել պացիենտների մահացությունը։ Ջենեվայի կանխատեսման կանոնը և Ուելսի սանդղակը օգտագործվում են նախքան հետազոտությունների կիրառումը` հիվանդների մոտ ԹԷ-ի կանխատեսումը հաշվարկելու նպատակով։ Այս միավորները օգտագործում են կլինիկական ախտանշանների հիման վրա կատարված դատողություններից ելնելով` ախտորոշման տեսակի և բուժման ընտրության հարցերում կողմնորոշվելու համար[90]։ PESI ալգորիթմը բաղկացած է 11 առանցքային կլինիկական փոփոխականներից[91]։ Դրանց միջոցով ստացված արդյունքները դասակարգվում են 5 դասերի, ( I-V) 30 օրվա մահացության կանխատեսմամբ` սկսած 1%-ից մինչև 24.5%: Նրանք, ովքեր ընդգրկվում են I և II խմբերում, ունեն ցածր ռիսկ, իսկ III-V խմբերում գտնվող պացիենտները պատկանում են բարձր ռիսկի խմբին[91]։
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.