Loading AI tools
infection de l'intestin grêle De Wikipédia, l'encyclopédie libre
Le choléra [koleʁa] est une toxi-infection entérique épidémique contagieuse due à la bactérie Vibrio choleræ (« vibrion cholérique ») ou parfois aussi appelée « bacille virgule », découverte par l'anatomiste italien Filippo Pacini en 1854 et redécouverte par le bactériologiste allemand Robert Koch en 1884[1].
| Causes | Vibrio cholerae |
|---|---|
| Transmission | Transmission par nourriture contaminée (d), contamination féco-orale et transmission hydrique (d) |
| Incubation min | 12 h |
| Incubation max | 72 h |
| Symptômes | Diarrhée, vomissement, déshydratation, hypovolémie, spasme, inconfort (d), hypotension artérielle, oligurie, cyanose, déshydratation terminale (en), soif et crampe |
| Traitement | Réhydratation orale, remplacement de fluide intraveineux (d), Antibiotics and Chemotherapy (en) et vaccin |
|---|---|
| Spécialité | Infectiologie et médecine d'urgence |
| CIM-10 | A00 |
|---|---|
| CIM-9 | 001 |
| OMIM | 166600 |
| DiseasesDB | 29089 |
| MedlinePlus | 000303 |
| eMedicine | 962643 |
| MeSH | D002771 |
| Patient UK | Cholera-pro |
Strictement limité à l'espèce humaine, le choléra se caractérise par des diarrhées brutales et très abondantes (gastro-entérite) menant à une sévère déshydratation. C’est une diarrhée infectieuse de type syndrome cholériforme ou diarrhée hydroélectrolytique (à diarrhée aqueuse) à ne pas confondre avec le syndrome gastro-entéritique (à diarrhée banale). La forme majeure classique peut causer la mort dans plus de la moitié des cas, en l’absence de thérapie par réhydratation orale (de quelques heures à trois jours).
La contamination est orale, d’origine fécale, par la consommation de boissons ou d'aliments souillés.
Cantonnées très longtemps à l'Asie (Inde, Chine et Indonésie), les épidémies deviennent au XIXe siècle de véritables pandémies en touchant le Moyen-Orient, l'Europe et les Amériques. L'Organisation mondiale de la santé estime que le choléra entraîne chaque année environ 100 000 morts pour 4 millions de cas recensés. En France (hors Guyane et Mayotte), où le choléra autochtone a disparu, on compte entre 0 et 2 cas importés chaque année depuis 2000.
Le terme choléra vient du mot bien attesté en grec ancien, χολέρα / choléra dérivé du grec χολή / kholê, « bile » (parce qu'on croyait que cette maladie venait de la bile[2]). Passé en latin sous la même forme, χολέρα est à l'origine de l'adjectif cholérique en 1826, et du mot colère[3].
D'autres hypothèses discutées sont celles de Littré du grec kholéra gouttière (évacuation incessante) ou celle qui fait venir de l'hébreu cholira « mauvaise maladie »[4].
Ce terme désignait chez Hippocrate une maladie qui présentait des symptômes similaires à celle qui arrivera d'Asie plusieurs siècles plus tard[5]. À partir du Moyen Âge, les explorateurs européens découvrent ainsi une nouvelle forme, beaucoup plus grave, de choléra, qu'ils appellent le choléra asiatique, désigné sous les termes de choléra indien, choléra malin, choléra épidémique, choléra algide (avec froideur cutanée)[6]. L'homonymie obligera les auteurs médicaux anciens à qualifier le choléra d’européen ou bien d'asiatique. Le choléra européen (dit également choléra anglais, cholera morbus, cholera nostras, choléra sporadique, choléra estival) n'était pas le choléra mais un ensemble de gastro-entérites saisonnières avec diarrhées profuses dues sans doute le plus souvent à des salmonelles[4].
Après la découverte du vibrion par Koch, et celles des autres agents de diarrhées infectieuses, ces adjectifs disparaissent progressivement, et choléra sans autre qualificatif ne désigne plus désormais que la maladie causée par Vibrio choleræ (synonymes historiques : « bacille virgule », « Bacillus comma » ou « Vibrio comma »[7]).
D'anciennes expressions populaires ont pu désigner le choléra comme trousse-galant (une maladie qui enlevait « le galant », c'est-à-dire le jeune homme). L'expression peur bleue est héritée des périodes d'épidémies de choléra qui provoquait une cyanose livide effrayante (par rupture des capillaires) précédant de peu la mort[8].
Le choléra est une infection intestinale aiguë due à une bactérie, Vibrio choleræ, qui se transmet par voie directe fécale-orale ou par l’ingestion d’eau et d’aliments contaminés. Pour les détails sur la bactérie et les mécanismes de la maladie, voir
L'acidité gastrique (pH 1,2 à 1,8) est un facteur de défense contre les vibrions cholériques. À fortes doses (charge infectieuse de plus de 100 millions de bactéries par mL), ils peuvent franchir cette barrière et coloniser l'intestin de pH alcalin favorable. Chez le sujet sain, la dose minimale infectante nécessaire pour l'apparition de signes cliniques (diarrhée) est de l'ordre de 108 à 1011 bactéries.
Les vibrions ne pénètrent pas dans l'organisme et restent attachés à la muqueuse intestinale (au niveau du jéjunum). Ils sécrètent une toxine qui amplifie, de façon exagérée, un processus normal de sortie d'eau, de sodium et de chlore des entérocytes (cellules intestinales). Normalement, cette production d'eau est réabsorbée, mais ici la production de sortie est telle que les capacités de réabsorption sont dépassées[9], d'où les diarrhées caractéristiques du choléra, dont l'intensité peut entraîner la mort par déshydratation.
La maladie donne une immunité partielle, pour une durée d'au moins trois ans, contre le sérotype impliqué[10].
C'est la forme typique, avec une incubation courte : de 3 à 7 jours en situation endémique, ou de quelques heures en situation épidémique.

Le début est brutal, sans signes annonciateurs. Avec ou sans douleur abdominale, une diarrhée liquide apparaît, elle est incolore, en « eau-de-riz » (contenant des grumeaux), d'odeur fade (douceâtre et écœurante) et extrêmement abondante (jusqu'à 1 litre par heure). Ces diarrhées incessantes épuisent le malade, elles sont dites en jet ou en fusées, pour devenir quasi-continues, souillant et inondant son environnement immédiat. Ces diarrhées s'accompagnent de vomissements de mêmes caractères[11], ils sont dus à un état d'acidose métabolique consécutif aux pertes diarrhéiques.
En quelques heures, se constitue un tableau fait d'une asthénie intense ou de grande torpeur, une soif majeure que le malade ne peut satisfaire (à cause des vomissements), des crampes musculaires très douloureuses, d'abord des extrémités et des membres, puis de l'abdomen et du thorax.
L'examen montre une grande déshydratation : le malade reste conscient et lucide, mais ses yeux sont vitreux et sa voix inaudible. Le visage est émacié et les globes oculaires enfoncés dans des orbites cernées. La langue est rôtie. Au léger pincement, la peau garde un pli cutané très marqué et durable. Le corps est cyanosé et couvert de sueurs froides. Le pouls est rapide et imprenable, la pression artérielle effondrée et la température cutanée basse (36 °C). « Le cholérique ressemble en moins de 24 heures au déporté quittant un camp de famine »[12].
L'évolution sans traitement se fait vers la mort par collapsus en moins de trois jours, quand la déshydratation atteint ou dépasse 12 à 15 % du poids corporel.
Environ 75 % des sujets contaminés ne présentent pas de symptômes, mais le vibrion reste présent dans les selles entre sept et quatorze jours. Évacué dans l’environnement, il peut contaminer d’autres personnes.
Dans les cas bénins, le choléra se manifeste par une gastro-entérite non fébrile, ou une diarrhée banale de diagnostic difficile. Ce sont des formes de fin d'épidémie, spontanément curables.
Dans le choléra « sec », la mort subite peut survenir par déshydratation aiguë, alors que la diarrhée ne s'est pas encore manifestée (l'intestin est rempli d'eau) ou qu'elle débute à peine[9].
Il existe diverses formes de la maladie, parfois trompeuses et associées ou non à d'autres maladies.
Chez l'enfant, on peut observer une hypoglycémie ; chez la femme enceinte, fausse couche ou accouchement prématuré ; chez la personne âgée, AVC ou insuffisance rénale[10].
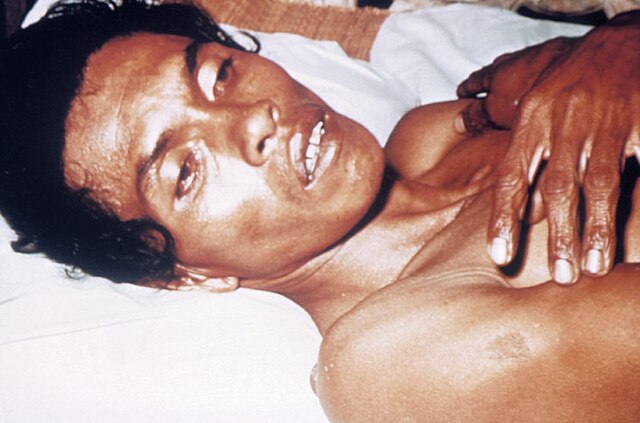
La formule de Lapeyssonnie est très souvent citée : « Une diarrhée sévère suivie de vomissements qui tue les adultes en quelques heures est presque toujours un choléra[12]. »
Selon l'OMS, les définitions cliniques de cas suspects de choléra dépendent du statut de la zone géographique. Dans une zone jusque là indemne de choléra : est suspect de choléra, tout malade âgé de 5 ans ou plus, ayant une déshydratation grave, ou mourant de diarrhée aiguë aqueuse. Dans une zone touchée par le choléra : tout malade de 5 ans ou plus ayant une diarrhée aiguë aqueuse, avec ou sans vomissements[10].
Les enfants de moins de 5 ans peuvent avoir le choléra, mais en général, ils ne sont pas enregistrés dans les systèmes de suivi, à cause de la fréquence chez eux d'autres causes de diarrhées de même type[10] (le principe de traitement restant le même).
La confirmation bactériologique est souvent superflue en pleine période épidémique, mais elle est nécessaire au début pour identifier les premiers cas, et à la fin, lorsque les formes moins graves, devenues plus fréquentes, peuvent se confondre avec d'autres maladies[12].
Le diagnostic exact se fait par culture de germes à partir de selles ou d'écouvillonnage rectal. La culture permet l'identification précise des vibrions et éventuellement la réalisation d'un antibiogramme[9].
De nouveaux moyens diagnostiques plus rapides sont aujourd'hui disponibles, comme les tests immunologiques (ELISA) ou de biologie moléculaire (PCR). Il existe aussi des tests très rapides, détectant les vibrions directement dans les selles (tests sur bandelette), mais ils n'ont pas été jugés satisfaisants par manque de spécificité[10].
Le traitement consiste essentiellement en une réhydratation par un soluté de réhydratation orale, qui maintient le patient en vie le temps qu'il guérisse spontanément en quelques jours. Mis en œuvre efficacement, il permet de réduire la létalité à moins de 1%, seuil considéré par l'OMS comme l'objectif à atteindre pour une prise en charge médicale satisfaisante[10].
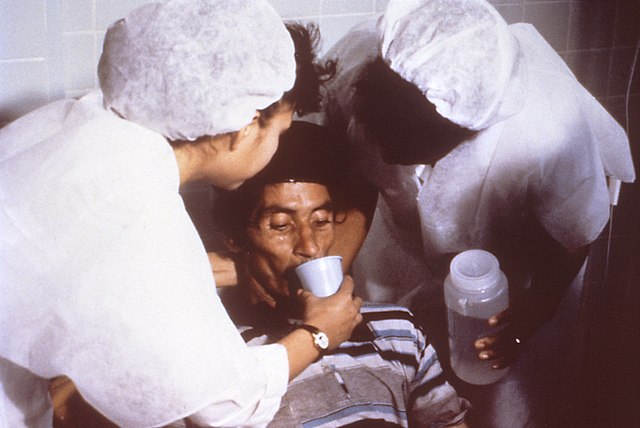
Le traitement est très facile lorsqu'il n'existe que quelques cas en milieu hospitalier moderne ; la létalité (mortalité chez les malades) est alors inférieure à 2 %. Il devient en revanche très difficile en pic épidémique (centaines de cas simultanés), à cause des problèmes d'organisation et de logistique. En l'absence de traitement (zone rurale éloignée, choléra dit « de brousse »), la létalité peut atteindre ou dépasser les 70 %.
Le traitement est une urgence consistant à réanimer le cholérique gravement atteint par une réhydratation massive rapide chez l'adulte, plus lente chez l'enfant. Elle se fait par voie veineuse lorsque la voie orale n'est pas possible (présence de vomissements). La perfusion se fait avec le liquide de Ringer, ou un mélange de sérum salé isotonique et bicarbonaté. Le but est de compenser les pertes, et la quantité perfusée peut être impressionnante, si possible 10 % du poids du corps en 3 à 5 heures. Ensuite la perfusion est moins rapide, elle se poursuit en fonction de la diarrhée. L'amélioration est spectaculaire en quelques heures. Au total, 8 à 12 litres sont en moyenne nécessaires (dans des cas à diarrhée persistante, la réhydratation peut nécessiter jusqu'à 25 litres en quatre jours)[12].
Le traitement s'effectue par voie orale ou par sonde naso-gastrique dans les formes mineures ou modérées, ou en relais de la voie veineuse lorsque les vomissements ont cessé. On utilise à cet effet des sachets de SRO (Sérum de Réhydratation Orale) de l'OMS ou de l'UNICEF, à diluer dans de l'eau potable.
Les antibiotiques ne sont pas nécessaires à la guérison mais peuvent réduire l'importance et la durée de la diarrhée, et limiter la diffusion des germes et les risques de contamination. Les cyclines sont le plus souvent utilisées. En cas d'apparition de souches résistantes, la réalisation d'un antibiogramme peut se révéler utile.
Chez le petit enfant, une supplémentation en zinc par voie orale permet de réduire la sévérité et la durée du choléra[10].
Le choléra est endémique dans un certain nombre de pays où le système d'assainissement des eaux est insuffisant. Des cas importés peuvent survenir dans des pays développés, mais ne donnent pas lieu à des épidémies tant que les principes d'hygiène de base sont respectés et les infrastructures intactes (accès à l'eau potable, hygiène des sanitaires, séparation de l'eau potable et des eaux usées, traitement des eaux usées, etc.)[13].
La maladie se développe principalement dans des conditions de vie défavorables : fortes concentrations humaines, hygiène et assainissement de l'eau insuffisants, circonstances aggravantes d'insécurité (catastrophes naturelles, conflits armés, déplacements de réfugiés, etc.). En 2015, l'OMS estime à 2,4 milliards, le nombre de personnes dépourvues d'accès suffisants à l'eau potable[14] et/ou à des sanitaires satisfaisants[15].
Deux sérogroupes de V. choleræ – les sérogroupes 01 et 0139 – peuvent causer des flambées épidémiques. Les principaux réservoirs sont l’humain et les milieux aquatiques propices à la prolifération d’algues (phytoplancton), comme l’eau saumâtre et les estuaires. De récentes études indiquent que le réchauffement climatique et l'eutrophisation anthropique pourraient créer un environnement favorable à V. choleræ et augmenter la fréquence de la maladie dans les zones vulnérables[16],[17]. La plupart des flambées épidémiques sont dues au sérogroupe 01. Le sérogroupe 0139, mis en évidence pour la première fois en 1992 au Bangladesh, possède les mêmes facteurs de virulence que le 01 et le tableau clinique est similaire. Le vibrion 0139 n’a actuellement été signalé qu’en Asie du Sud-Est et de l’Est, mais on ignore s’il ne s’étendra pas à d’autres régions. Il est recommandé d’exercer une surveillance épidémiologique attentive, voire de la renforcer. D’autres souches que les vibrions 01 et 0139 peuvent provoquer une diarrhée modérée, mais pas d’épidémies[18].

Depuis le début du XXIe siècle, c'est en Afrique, où le choléra sévit désormais de façon endémique, que la situation est la plus préoccupante aujourd'hui.
Une épidémie s'est aussi déclarée à Kaboul en Afghanistan durant la présence occidentale ; plus de 2 000 cas étaient recensés dans la capitale afghane en juin 2005[19]. Une épidémie de choléra touche Haïti en 2010[20], apportée par un bataillon de la Mission des Nations unies pour la stabilisation en Haïti (Minustah) venu du Népal[21]. Elle fait 10 000 morts et 800 000 malades jusqu'en 2016[22].
Au Yémen, une épidémie provoque plus de 1 500 morts et au moins 300 000 personnes infectées pour les mois de mai et juin 2017[23], alors que la situation pourrait sensiblement s'aggraver dans les mois à venir, prévient l'Organisation mondiale de la santé. La situation étant principalement critique dans les régions sous contrôle rebelle, en raison du blocage des voies d’approvisionnement par l'Arabie saoudite et des bombardements menés par l'aviation saoudienne[24].
En Algérie, plus de 43 cas ont été relevés dans les régions environnantes d’Alger, épidémie reconnue par le ministère de la santé au cours du mois d'août 2018[25].
Une épidémie de choléra a frappé le Liban entre et . Sur la période, 671 cas ont été recensés pour un bilan de 23 morts[26].
Depuis 2022, une épidémie de choléra frappe le Malawi faisant un millier de morts (janvier 2023) dans un contexte de manque de vaccin[27].
Au niveau mondial, la notification des cas de choléra n'est plus obligatoire au titre du Règlement sanitaire international depuis 2005. Les chercheurs estiment cependant que le nombre annuel de cas varie entre 1,3 à 4 millions, dont 21 000 à 143 000 morts[28].
En 2020, la connaissance des cas de choléra a été perturbée par la pandémie de Covid-19. D'une part, les mesures préventives instaurées (lavage des mains, distanciation physique…) ont également réduit la transmission du choléra, d'autre part, les répercussions sur les systèmes de santé (orientation des ressources, engorgement des centres de soins…) ont eu des effets négatifs sur la détection et le dénombrement des cas[29].
En 2020, 80 pays ont communiqué à l'OMS leurs données sur le choléra. Vingt-sept (27) pays signalent des cas pour un total de 323 320 dont 857 décès (taux de létalité global de 0,27 %). Le Yémen représente à lui seul 85% des cas déclarés à l'OMS[29].
En 2023, 45 pays ont notifiés à l'OMS un total de 535 321 cas dont 4 007 décès, soit un taux de létalité de 0,7 %[30]. Les différences entre les cas estimés et les cas notifiés proviennent à la fois d'une insuffisance des systèmes de surveillance et de la crainte des conséquences sur le tourisme et le commerce[28].
La répartition géographique des épidémies continue d'évoluer. En 2023 des épidémies de grande ampleur (plus de dix mille cas suspects ou confirmés) ont été signalées par 9 pays sur 3 continents : Afghanistan, Bangladesh, Éthiopie, Haïti, Malawi, Mozambique, République Démocratique du Congo (RDC), Somalie et Zimbabwe[30].
En Afrique, le nombre de cas a augmenté de 125 % par rapport à 2022, avec plus de 220 000 cas et un taux global de létalité de 1,4 % (7 pays ont plus de 2 %), ce qui est préoccupant car le taux de létalité est un indicateur précieux de qualité du traitement (ne pas dépasser 1 %). Le pays le plus touché est la RDC, ce qui est attribuable aux conflits en cours[30]. Le cholera sévit plus particulièrement Afrique de l'Est où plus de 240 000 cas sont signalés depuis le début 2023 engendrant au moins 4 000 décès[31]. En Afrique Australe, des épidémies sont survenues dans des zones paisibles, ce qui nécessite d'investir dans des systèmes d'hygiène et de gestion de l'eau susceptibles de résister aux changements climatiques[30].
Au Moyen-Orient et en Asie, la situation est encourageante : le nombre de cas a baissé de 32 % par rapport à 2022. 16 pays ont notifié 254 368 cas avec un taux de létalité de 0,1 %.
Aux Amériques, 5 pays ont notifié 55 078 cas avec un taux de létalité de 1,3 %. Les pays les plus touchés sont Haïti et la République Dominicaine. Après zéro cas en 2020 et 2021, une réémergence est signalée en 2022 avec une épidémie de grande ampleur en 2023, attribuée à des troubles civils avec déplacements de population[29].
En 2023, en Europe, 3 pays ont signalé un total de 14 cas importés et zéro décès : Allemagne 9 cas, Suède 3 cas, France 2 cas[30].
En France, les mesures d’hygiène collective et individuelle ont fait disparaître le choléra, hors Guyane et Mayotte, où des épidémies sporadiques et limitées peuvent encore survenir. Entre 0 et 2 cas importés de choléra (chez des voyageurs de retour de zone d’endémie) sont déclarés chaque année en France métropolitaine depuis 2000. L’alerte a lieu à partir d'un seul cas[32].
Dans les années 1980, la quasi-totalité (95%) des patients se contaminaient au Maghreb, mais depuis 2000, les cas proviennent principalement d’Asie et d’Afrique de l’Ouest. En France, le risque de transmission secondaire semble très faible. En milieu de soins, le respect des précautions usuelles suffit à éviter ce risque[32].
L'efficacité des systèmes de gestion et d'hygiène des eaux, et de surveillance de santé publique, permettent d'éviter une transmission en Europe. Toutefois, l'existence de cas importés indique un risque permanent de propagation internationale du choléra à partir d'épidémies actives sur d'autres continents[30].
Dans les zones endémiques, la prévention du choléra consiste essentiellement en des mesures d'hygiène, et notamment empêcher le croisement de la chaîne alimentaire avec la chaîne des excréments.
Sur le plan personnel, il convient de se laver soigneusement les mains et d'éviter la serviette collective. Il faut nettoyer et désinfecter tout ce qui a été au contact avec de la matière fécale (N.B. : de malade ou de non-malade, il existe en effet des porteurs sains).
En ce qui concerne la nourriture, il convient d'utiliser une eau saine pour l'hygiène, la boisson et le lavage des aliments : si le pays ne dispose pas d'un réseau d'élimination des eaux usées et de traitement des eaux, utiliser de l'eau livrée dans une bouteille encapsulée (qui sera descellée devant soi) ou à défaut une eau bouillie ou javellisée. Il faut se méfier des sources « cachées » d'eau contaminée : fruits et légumes pouvant avoir été lavés avec de l'eau souillée (il faut les peler), glaçons, crèmes glacées et sorbets. Il faut éviter les fruits de mer. En ce qui concerne les mesures collectives, organiser l'apport d'eau potable au minimum pour la boisson et la vaisselle et l'élimination des selles.
Il existe divers vaccins dont l'efficacité n'est pas absolue[33] et qui ne sont obligatoires dans aucun pays. Bien que le plus largement disponible protège jusqu'à 90 % des personnes vaccinées, son prix d'environ 20 dollars la dose l'empêche de venir à bout de la maladie. Ce vaccin est commercialisé en France, principalement pour les voyageurs. D'autres vaccins existent déjà en quantité beaucoup plus réduites. Cependant, un nouveau vaccin moins cher donne des résultats prometteurs[34]. Son absorption orale et son prix peuvent en faire un acteur majeur de la lutte contre la maladie à l'avenir.
La sulfadoxine a été utilisée avec succès dans le passé suivant les préconisations du médecin Lapeyssonnie, du Service de santé des armées (SSA)[35].
Des chercheurs pensent aussi pouvoir désigner à l'avance les zones de risque et de début d'épidémie en région de forte endémie, par analyse en continu (monitoring) d'images satellitaires permettant de prédire les pullulations de copépodes nécessaires au déclenchement d'épidémies, à partir des pullulations de phytoplancton[36],[37].
Une approche globale pluridisciplinaire est conseillée par l'OMS pour obvier à une éventuelle flambée de choléra ; la lutte anticholérique n’est pas l’affaire du secteur de la santé seulement. Les secteurs de l’eau, de l’assainissement, de l’éducation et de la communication, entre autres, sont eux aussi non seulement concernés mais primordiaux[18].
La première description historique par un Européen est faite en 1503 par un officier de Vasco de Gama, qui décrit une épidémie de diarrhées cataclysmiques rapidement mortelles (en huit heures) et provoquant 20 000 morts à Calicut, en Inde. Limitées initialement à l'Asie (Inde, Chine et Indonésie), les épidémies se développent au XIXe siècle en véritables pandémies qui atteignent le Moyen-Orient, l'Europe et les Amériques.

Sept pandémies sont recensées :
Les six pandémies observées ont fait des millions de morts en Europe, en Afrique et dans les Amériques. La septième pandémie, qui a commencé en 1961, sévit encore au début du XXIe siècle. La maladie est désormais endémique dans de nombreux pays et il est impossible actuellement d’éliminer l’agent pathogène dans l’environnement.
Au début du XIXe siècle, l'Occident n'avait pas l'expérience d'épidémies de choléra, soit que la maladie n'y ait jamais eu cours sous cette forme, soit qu'elle n'y ait jamais été repérée. Les médecins connaissaient certes sous l'appellation de choléra, héritée des anciens, une maladie présentant des symptômes comparables à celle qui leur arrivait. La question se posa alors si ce choléra asiatique ou indien était identique aux formes connues appelées choléra nostras (ou encore choléra européen, choléra morbus de Sydenham, choléra anglais de Graves, choléra sporadique). On distinguait parfois encore quatre formes de choléra : la cholérine bénigne, le choléra franc guérissable, le choléra ataxique, généralement fatal, et le choléra foudroyant, toujours mortel[38]. Il faudra attendre les travaux de Robert Koch pour avoir la réponse : le choléra nostra qui sévit dans les pays dits industrialisés vers la fin de l’été n'est pas transmissible d'individu à individu et les déjections humaines ne contiennent pas le vibrion responsable du choléra indien ; c'est une gastro-entérite aiguë due à une salmonelle[39].
En 1849, lors d'une épidémie de choléra qui touche la ville de Virton, le docteur Tilman décrit la symptomatologie :
« L’invasion du choléra avait lieu vers les deux-trois heures du matin ou au commencement du jour sous l’apparence d’une indigestion. Aux vomissements de liquide blanchâtre succédaient des selles de même nature. Lorsque le cas était foudroyant, on voyait bientôt le pouls ralentir, les yeux s’enfoncer de plus en plus dans les orbites, la chaleur du corps diminuer, la peau se cyanoser, un malaise général et insupportable se manifester. Les crampes dans les bras et les jambes torturaient le malade. Une soif ardente le dévorait, le pouls cessait de battre, les urines se supprimaient et si on ne parvenait pas à dompter la maladie, le corps se couvrait d’une sueur froide et visqueuse, la respiration se ralentissait, la voix s’affaiblissait et la vie s’éteignait souvent sans agonie. Cependant, le patient conservait la présence d’esprit jusqu’au dernier moment et quelquefois, quand il n’était pas tourmenté par les crampes et les vomissements, il paraissait voir avec calme et sans inquiétude arriver la fin de son existence »[40]
En 1831, Alexandre Moreau de Jonnès, après avoir examiné une longue série d'observations sur les manifestations du choléra en Inde et au Moyen-Orient, publie son rapport au conseil supérieur de santé sur le choléra-morbus pestilentiel (il avait fait connaître ses opinions depuis 1820). Il y avance le caractère contagieux de la maladie, dont les causes ne résident pas, selon lui, dans l'environnement – ainsi que les théories classiques de l'épidémie le soutenaient alors – mais dans l'action d'un germe qui « possède le pouvoir de se développer et de se reproduire comme des êtres organisés » (il parle toutefois toujours d'émanation gazéiforme, d'effluve qui affecterait l'humain, notamment par la respiration). Au début, la thèse de Moreau de Jonnès paraît dominer à l'Académie de médecine comme à l'Académie des sciences. Elle y rencontrera toutefois bientôt l'opposition de celle développée par un médecin moscovite, Jachnichen, qui finit par s'y imposer : la nécessité du maintien de relations commerciales internationales aura pesé en faveur de cette thèse de la non-contagiosité.
En février 1832 éclate à Paris une terrible épidémie de choléra, qui fera plus de 20 000 morts. En juin, des médailles réalisées par l’orfèvre Vachette commencent à être distribuées par les Filles de la Charité. Aussitôt, le peuple de Paris y voit une l« médaille miraculeuse » et c’est un raz-de-marée[réf. nécessaire].
En 1832, Joseph Marc Limouzin-Lamothe, pharmacien à Albi, voit la « cause essentielle et primitive » du choléra morbus dans des « animalcules ou atomes cholériques[41] ».
En 1835, le médecin Jacques-Martin Berthelot propose une analyse détaillée de ses observations sur le terrain durant la pandémie de choléra asiatique qui touche Paris en 1832 et 1833. Son analyse est publiée dans un livre qui suscite dès sa sortie l'intérêt de l'Institut[42].
En septembre 1849, une série d'articles du Times passait en revue les différentes théories expliquant la propagation de la maladie parmi lesquelles la théorie tellurique défendue par Max von Pettenkofer, la théorie électrique, la théorie ozonique et aussi la théorie zymotique qui s'appuie sur les travaux de Justus von Liebig[43]. C'est en cette même année 1849 qu'un médecin londonien, John Snow, fait connaître son opinion dans la première édition de son ouvrage intitulé On the mode of communication of cholera, où il désigne l'eau comme unique voie de transmission de la maladie. C'est d'ailleurs la seule originalité de ce premier ouvrage, qui atteste d'ailleurs encore d'une forte influence des idées de Liebig[44]. Toutefois ces premiers écrits rencontrent le scepticisme de ses contemporains. Dans la deuxième édition de 1854, largement remaniée, Snow, s'appuyant sur l'exemple de la variole et de la syphilis, émet l'hypothèse d'une sorte d'animalcule qui, ingéré, se développerait dans les intestins avant d'être évacué par les selles.
Après l'épidémie de 1849, le Parlement britannique exigea par le Metropolis Water Act (en) de 1852, que toute l'eau de Londres fût passée avant distribution au travers de filtres de sable lents. L'utilité de cette méthode sera démontrée en 1892 lorsque la ville d'Altona qui y recourait fut épargnée par le choléra qui frappait pourtant durement la ville voisine de Hambourg[45].
En 1883, alertés par la nouvelle d'une épidémie de choléra en Égypte et craignant que celle-ci n'atteigne ultérieurement l'Europe, les gouvernements français et allemand y envoient chacun une mission d'étude[46]. La commission française composée de Roux, Nocard, Strauss et Thuillier (qui succombera à l'épidémie) – la « mission Pasteur » – s'efforça de reproduire la maladie chez l'animal – ce qui est impossible, les animaux étant généralement réfractaires à la maladie. Cependant, en 1884, le Dr Vincent Richards, chirurgien en poste à Gualundo (en) dans l'actuel Bangladesh, réussit à inoculer la maladie à un porc.
C'est à l'équipe dirigée par Robert Koch et Gaffky (en) qu'il reviendra d'identifier le bacille. Avant Koch, en plus de Pacini, d'autres savants avaient déjà probablement observé l'agent du choléra, comme Arthur Hassal (1854), Pouchet, Leyden (1866), Bruberger (1867) ou encore Julius M. Klob (1867). Les résultats obtenus par l'équipe allemande à Alexandrie, pour prometteurs qu'ils aient été, n'aboutirent pas à une conclusion définitive ; l'épidémie d'Égypte arrivant à sa fin, Koch gagne alors Calcutta, d'où il enverra une dépêche le annonçant le succès de sa mission. Il fait la démonstration que ce germe qu'il nomme Komma Bacillus en référence à sa forme – il a la forme d'une virgule[47] – est bien la cause de la maladie et non une conséquence, ainsi que le soutenait Hass[48]. La découverte de Koch n'emporta toutefois pas immédiatement l'adhésion de la communauté scientifique. D'abord, il ne fut pas toujours possible de mettre en évidence la présence du bacille virgule chez certains malades décédés du choléra. En outre des chercheurs, tels J. Prior et Dittmar Finkler (de), montrèrent que des vibrions comparables au V. Choleræ – tenu par Koch comme l'unique agent responsable du choléra – pouvaient avoir un rôle étiologique important dans les affections gastro-intestinales. Les responsables britanniques en Inde, Klein et Gibbes, recoururent avec constance à ce dernier argument[49]. Les recherches de laboratoire s'évertuèrent ainsi à distinguer les vibrions cholériques authentiques des vibrions pseudocholériques[50].
Lors de sa première conférence à Berlin en 1884, Koch ne prit pas en considération le symptôme pourtant principal du choléra, la diarrhée, expliquant que le bacille devait produire un poison qui avait un effet paralysant sur le système cardiovasculaire. Dans sa seconde conférence de Berlin, en 1885, il suggéra que le poison devait appartenir à la catégorie – désormais abandonnée – des ptomaïnes récemment postulée par Brieger[51].
Il revint à Gaffky de rédiger le compte rendu détaillé de ces voyages et de leurs résultats scientifiques dans Arbeiten aus dem Kaiserlichen Gesundheitsamte publiés en 1887.
En 1885, Nicati et Rietsch publièrent une note sur l'atténuation du bacille cholérique ; c'est cependant l'espagnol Jaume Ferran i Clua qui eut l'initiative du premier vaccin anticholérique en 1885[52],[53]. Si l'on excepte les vaccinations antivarioliques, Jaume Ferran fut ainsi à l'origine de la première campagne de vaccination humaine à grande échelle. En 1889, l’une des cinq grandes pandémies de choléra du XIXe siècle ravage l’Asie et l’Europe. Nombre de médecins et biologistes doutent que le bacille cholérique soit le seul responsable de la maladie. À l'Institut Pasteur, Haffkine axe ses recherches sur le développement d’un vaccin contre le choléra. Il produit une forme atténuée de la bactérie moins virulente et se l’inocule au risque de sa vie, le . Les résultats positifs de cette expérience sont publiés le 30 juillet à la Société linnéenne de Londres mais sa découverte, qui provoque un retentissement enthousiaste dans la presse, doit encore faire son chemin parmi ses collègues, y compris par Metchnikov et par Pasteur, et au sein des instances médicales officielles en France, Allemagne et Russie[54].
Le , en plein épisode épidémique de Hambourg, Max von Pettenkofer, un hygiéniste allemand renommé, qui s'opposait à l'idée que les germes en eux-mêmes puissent être seule cause de la maladie, but en public un verre infecté de bacilles après avoir pris soin de neutraliser son acidité gastrique avec un verre de bicarbonate de soude. Il n'eut à souffrir que de diarrhée légère, sans plus[43]. Son disciple Rudolph Emmerich (en) eut en revanche des troubles intestinaux plus graves pendant quatre jours avant de se rétablir. Ils tirèrent argument de cette issue pour réaffirmer leurs conceptions[55]. MacNamara avait déjà montré en 1876 mais de manière moins spectaculaire et surtout sans en tirer les mêmes conclusions que Pettenkofer, que l'ingestion de produits contaminés par V. Choleræ n'était pas toujours suivie de manifestations cliniques de l'infection[52].
En 1894, Richard Pfeiffer, à la suite des travaux de Cantani de 1886[52], découvre une substance toxique issue de la destruction de la membrane de V. Choleræ : il forge le concept d'endotoxine. Il faut noter que ces toxines ne produisaient pourtant pas les symptômes diarrhéiques observé chez les cholériques[51]. Jusqu'au lendemain de la Seconde Guerre mondiale, le dogme sur ce point sera que le bacille ne secrète pas d'exotoxine[52].
En 1894, Metchnikoff montre que la présence dans l'intestin de bactéries antagonistes pouvait empêcher le développement de la maladie[56],[57]. Une observation analogue avait déjà été faite par Emmerich en 1877[58].
En 1896, Ernest Hanbury Hankin (en), bactériologiste britannique, publie L'Action bactéricide des eaux de la Jumna et du Gange sur le vibrion du choléra[59]. En 1931 Félix d'Hérelle et Giorgi Eliava (en) commercialisent les premiers phages anti-choléra à Tbilissi[60]. En 1906, à Manille, Richard Pearson Strong (en) inocule un vaccin expérimental – accidentellement contaminé par le bacille de la peste – à des condamnés à mort. Trois hommes en décèdent ; l'affaire remonte au Sénat américain mais n'affectera finalement pas Strong[61]. En 1912 il conduit encore des expériences similaires sur des prisonniers concernant le béribéri[62].
Entre 1907 et 1920, Sir Leonard Rogers développera en Inde l'hydratation par intraveineuse de sérum hypertonique, faisant alors passer le taux de létalité du choléra – du moins concernant les victimes pouvant bénéficier de ce traitement en structure hospitalière – de 60-70 % à 30 %[63]. Il avait été précédé dans cette voie d'abord par Jachnichen en 1830 mais surtout en 1832 par le Dr Thomas Latta (en) qui s'appuyait sur les analyses du Dr William B. O'Shaughnessy (en). La méthode du Dr Latta, trop incertaine, fut rejetée puis oubliée (les perfusions intraveineuses d’eau salée non stérile, pratiquées avec des plumes d’oie, si elles amélioraient l’état des patients, pouvaient également entraîner de graves thromboses et phlébites suppurées).
En 1911, une épidémie de choléra est enrayée à Marseille dans un asile par la javellisation de l'eau (Koch avait démontré en 1881 l'action antibactérienne de l'hypochlorite de sodium).
Dans les années 1950, les professeurs Sambhu Nath De (en), à Calcutta, et N.K. Dutta, à Bombay, font concurremment la démonstration que V. Choleræ produit une puissante exotoxine, ce qui allait à l'encontre de ce qui était cru alors fermement établi, et ce, depuis les travaux de Virchow (Il faut signaler toutefois que Gallut et Grabar avaient déjà isolé une toxine en 1942). Grâce à la découverte d'un modèle expérimental animal, De et Dutta réussirent à soumettre V.Choleræ au troisième postulat de Koch[64]. Le caractère hétérodoxe de ces travaux, probablement allié à la nationalité des chercheurs, ont retardé la reconnaissance de cette découverte[65]. La toxine – appelée la choléragène – est purifiée et cristallisée par Richard Finkelstein (de) en 1969[66]. Cette conception entièrement renouvelée a notamment permis le développement de la thérapie par réhydratation orale.
Le choléra a été utilisé comme arme de guerre par l'unité 731 de l'Armée impériale japonaise.
Rita Colwell a démontré que certaines bactéries, dont le vibrio choleræ, peuvent être présentes dans des environnements naturels à un stade dormant tout en pouvant se transformer en état infectieux sous certaines conditions. Le elle reçoit le Stockholm Water Prize en reconnaissance de ses travaux.
Le « choléra des poules » (et des volailles) est dû à un germe du genre Pasteurella, nommé ainsi ultérieurement en hommage à Louis Pasteur, et non au germe Vibrio choleræ qui est responsable du choléra classique.
Le choléra des doigts, ou rossignol des tanneurs, est une ulcération très douloureuse affectant les tanneurs et les mégissiers.
Le choléra infantile désigne l'entérite cholériforme, une maladie concernant les enfants du premier âge.

Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.