Top Qs
Línea de tiempo
Chat
Contexto
Columna gris
De Wikipedia, la enciclopedia libre
Remove ads
En neuroanatomía columna gris se refiere a una masa de materia gris en forma de cresta, ubicada en la parte central de la médula espinal. Si bien la sustancia gris medular, formada por cuerpos de neuronas es compacta, se acostumbra dividirla para su estudio en tres columnas o cuernos: gris anterior, gris posterior y gris lateral. La denominación varía según los autores como la columna gris anterior o (anterior horn), la columna gris posterior o (posterior horn) y la columna gris lateral o (lateral horn), todas ellas visibles en cortes transversales de la médula espinal.[1]
La columna gris anterior está formada por motoneuronas alfa, motoneuronas gamma y neuronas pequeñas que son interneuronas.[2] La columna gris posterior está dividida en varias láminas de Rexed.[3] La columna gris lateral sólo está presente en la región torácica y en los segmentos lumbares superiores (L1-L2). La columna gris lateral contiene cuerpos celulares preganglionares del sistema nervioso autónomo y neuronas sensoriales de relevo. La lesión de la médula espinal es una enfermedad con pérdida permanente de función, y provoca disfunción permanente motora, sensorial y del sistema nervioso autónomo.
Remove ads
Remove ads
Estructura
Resumir
Contexto
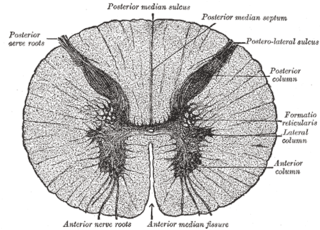
Columnas grises
La sustancia gris medular, está formada por los cuerpos de las neuronas y es compacta, pero se acostumbra dividirla para su estudio en tres columnas: gris anterior, gris posterior y gris lateral. La denominación varía según los autores como la columna gris anterior o (Anterior cornu, anterior horn en inglés), la columna gris posterior o (Posterior cornu, posterior horn) y la columna gris lateral o (Lateral cornu, lateral horn), todas ellas visibles en cortes transversales de la médula espinal.
Columna gris anterior


Anterior column= Columna gris anterior. Médula dorsal. Anatomía de Gray, 1918.
La columna gris anterior, también conocida como Asta anterior o Asta ventral de la médula espinal,[4] comprende tres tipos diferentes de neuronas: motoneuronas alfa grandes, motoneuronas gamma medianas y neuronas pequeñas que son interneuronas.[2] Estas neuronas difieren tanto en su morfología como en sus patrones de conectividad.[5] Están organizadas de la misma manera que los músculos que inervan.[6]
Neuronas motoras alfa
Las neuronas motoras alfa inervan las fibras musculares extrafusales que generan fuerza mediante las uniones neuromusculares al comienzo de la contracción muscular. Tienen cuerpos celulares grandes y reciben información propioceptiva.[5] Se ha demostrado que reducen su población, pero no su tamaño con la edad.[2] El daño a estos cuerpos celulares puede provocar debilidad muscular severa y pérdida de reflejos.[7]
Neuronas motoras gamma
Las neuronas motoras gamma inervan las fibras musculares intrafusales que controlan la sensibilidad de los husos musculares para estirarse. Tienen cuerpos celulares más pequeños que las neuronas motoras alfa y no reciben información propioceptiva.[5] Se ha demostrado que se reducen en número pero no en tamaño con la edad.[2]
Pequeñas neuronas
La fisiología de las pequeñas neuronas de la columna anterior no se conoce bien. Sus efectos pueden ser tanto excitatorios como inhibitorios. Se sospechaba (en 1996 ¿?) que son interneuronas y se ha demostrado que reducen su tamaño pero no su número con la edad.[2]
Columna gris posterior
Posterior column= Columna gris posterior. Médula dorsal. Anatomía de Gray, 1918.
La columna gris posterior, también conocida como el asta posterior (o dorsal)[8] de la médula espinal, se divide en varias láminas, según el tipo de información sensorial enviada a cada sección.[3] Las láminas I y II reciben información de las neuronas aferentes que detectan la nocicepción, la temperatura y el picor, las láminas III y IV reciben información de las neuronas que detectan la presión mecánica, y las láminas V y VI reciben información de los propioceptores.[9] Se sabe que es el principal punto de retransmisión de mensajes hápticos y nociceptivos.[10] El asta posterior también se conoce como una estructura parcialmente estratificada porque solo las láminas I y II están bien definidas.
La columna también puede separarse por sentidos nociceptivos y no nociceptivos. Las láminas I y II son importantes en la nocicepción, las láminas III y IV no están implicadas en la nocicepción, y la lámina V está implicada tanto en la nocicepción como en la no nocicepción.[11]

Lámina I
La lámina I también se conoce como núcleo marginal de la médula espinal. La mayoría de las neuronas de proyección de la columna posterior se localizan en la lámina I, aunque la mayoría de las neuronas de esta capa son interneuronas.[12] Las áreas principales que estas neuronas inervan son la médula ventrolateral caudal (MVLC), el núcleo del tracto solitario (NTS), el área parabraquial lateral, la sustancia gris periacueductal y ciertas regiones en el tálamo.[10] La MVLC recibe respuestas nociceptivas y cardiovasculares.[13] El NTS recibe entradas cardiorrespiratorias y afecta a la taquicardia refleja de la estimulación nociva.[14] El área parabraquial lateral se proyecta a la amígdala y el hipotálamo y está involucrada en la respuesta emocional al dolor.[15] La sustancia gris periacueductal desarrolla formas de afrontar el dolor y es uno de los principales objetivos de los analgésicos. Se proyecta a otras partes del tronco encefálico.[16] Los núcleos del tálamo afectan a los aspectos sensoriales y motivacionales del dolor.[17] Las neuronas de esta lámina pueden distinguirse por su morfología como piramidales, fusiformes o multipolares[18]
Lámina II
Esta capa también se conoce como la sustancia gelatinosa de Rolando y tiene la mayor densidad de neuronas.[19] Estas neuronas median la actividad de las fibras aferentes nociceptivas y de temperatura.[6] Está compuesto casi en su totalidad por interneuronas que se pueden dividir por su morfología. Las cuatro clases morfológicas principales, basadas en la forma de su estructura dendrítica, son células islote, centrales, verticales y radiales. Las interneuronas también se pueden dividir según su función: excitadoras o inhibidoras. Las interneuronas excitatorias liberan glutamato como principal neurotransmisor y las interneuronas inhibitorias utilizan GABA y/o glicina como principal neurotransmisor. Las neuronas de esta capa son solo fibras C y casi no contienen mielina.[20]
Láminas III y IV
Estas láminas también se conocen como núcleo propio y contienen una densidad de neuronas mucho menor que la lámina II.[19] Hay neuronas de proyección dispersas a lo largo de estas capas.[12] Las fibras mecanosensibles A beta terminan en estas capas.[11] Las capas reciben información de la lámina II y también controlan el dolor, la temperatura y el tacto crudo.[6] Las fibras C que controlan la nocicepción y la temperatura y la información sensorial de los mecanorreceptores se transmiten aquí.[21]
Lámina V
Esta lámina también se conoce como cuello de la columna posterior y recibe información de los mecanorreceptores e información de peligro de los nociceptores.[21] Tiene neuronas diferentes en las distintas regiones. En la región medial contiene neuronas triangulares de tamaño medio y en la región lateral neuronas multipolares de tamaño medio.[19]
Lámina VI
Esta lámina solo se encuentra en las regiones cervical y lumbar de la médula espinal. Recibe impulsos aferentes de las fibras musculares y las articulaciones.[6]
Columna gris lateral
Lateral column= Columna gris lateral. Médula dorsal. Anatomía de Gray, 1918.
La columna gris lateral, asta lateral o cuerno lateral de la médula espinal,[22] forma parte del sistema nervioso simpático y recibe información del tronco encefálico, los órganos y el hipotálamo. La columna lateral solo está presente en la región torácica y los segmentos lumbares superiores. La columna gris lateral contiene cuerpos celulares preganglionares del sistema nervioso autónomo y neuronas de relevo sensorial.
Remove ads
Importancia clínica
Resumir
Contexto
Se ha demostrado que las neuronas de la columna gris anterior están afectadas en la esclerosis lateral amiotrófica (ELA). El número de motoneuronas alfa grandes y motoneuronas gamma medianas se mantiene pero el número de sinapsis sobre ellas se reduce mucho.[23] El número de neuronas pequeñas se reduce poco o mucho dependiendo del tipo de ELA.[24]
También se ha demostrado que la atrofia muscular tiene un efecto sobre las neuronas de la columna anterior. Se ha registrado una gran pérdida de motoneuronas alfa grandes, motoneuronas gamma medianas y neuronas pequeñas en casos de atrofia muscular.[25]
Los daños en la columna gris lateral pueden provocar el síndrome de Horner.
La atrofia multisistémica (AMS) también se ha relacionado con la columna gris lateral. Se ha demostrado que la AMS reduce el número de células de la columna lateral en más del 50%.
La columna gris posterior tiene un papel destacado en el sistema del dolor, es el primer transmisor central en la vía nociceptiva. La neurona aferente de primer orden lleva información sensorial a la neurona de segundo orden en el asta dorsal. El axón de la neurona de segundo orden, si es una neurona de proyección y no una interneurona, entonces va a la neurona de tercer orden en el tálamo. El tálamo se conoce como la "puerta de entrada a la corteza". La neurona de tercer orden pasa luego a la corteza cerebral Las neuronas aferentes son fibras A o fibras C. Las fibras A están mielinizadas, lo que permite una conducción de señales más rápida. Entre estas hay fibras A beta que son más rápidas y transmiten información sobre el tacto no doloroso y fibras A delta que son más lentas y delgadas que las fibras A beta. Las fibras C no están mielinizadas y por lo tanto son más lentas.[12] Las fibras C que transportan señales nociceptivas se pueden dividir en dos tipos: fibras que contienen neuropéptidos, como la sustancia P, y fibras que no contienen neuropéptidos.[26] Los dos tipos terminan en áreas muy diferentes. Las fibras C no peptidérgicas están unidas a la piel, donde inervan la epidermis, mientras que las fibras C peptidérgicas inervan otros tejidos y partes más profundas de la piel.[12]
Hay dos tipos principales de señales nociceptivas: sensoriales y afectivas.
Sensoriales
Las señales nociceptivas sensoriales brindan información sobre qué tipo de estímulo (calor, mecánico, etc.) está afectando el cuerpo y también indica en qué parte del cuerpo se encuentra el estímulo. Las neuronas nociceptivas sensoriales tienen un pequeño campo receptivo para ayudar a identificar la ubicación exacta de un estímulo.[27]
Afectivas
Las señales nociceptivas afectivas afectan a las emociones. Estas señales van al sistema límbico e indican al cuerpo que reaccione ante el estímulo de peligro (por ejemplo, retirar la mano de una estufa caliente). Estas neuronas tienen campos receptivos más amplios porque la reacción emocional a la mayoría de los estímulos dolorosos es similar.[27]
Remove ads
Referencias
Enlaces externos
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads

