Lungekræft
From Wikipedia, the free encyclopedia
Lungekræft (lat. cancer pulmonis) er en type kræft, der er udgået fra væv i lungerne. Det er en af de hyppigste former for kræft både på verdensplan og i Danmark. Årligt rammes ca. 4.280 danskere af lungekræft.[1] Forekomsten er stigende for kvinder, men faldende for mænd, men der er dog fortsat lidt flere mænd end kvinder, der får lungekræft.[2] Den vigtigste årsag til lungekræft er tobaksrygning, og op mod 90 procent af alle personer, der får lungekræft, har været eller er stadig rygere. Andre udløsende årsager kan være asbest, luftforurening, radon og røntgenbestråling.[3]
| Lungekræft Klassifikation | |
|---|---|
 Røntgenbillede af brystkassen med fortætning fra lungekræft i venstre lunge.
SKS=DC34 | |
| Information | |
| Navn | Lungekræft |
| Medicinsk fagområde | onkologi, lungemedicin |
| Genetisk association | EGFR, CHEK2, TP63, TERT, BPTF, IL1RAP, RAD52, MTMR3, TGM5, PHACTR2, LRFN2, CLPTM1L, VTI1A, GPC5 |
| SKS | DC34 |
| ICD-10 | C34 |
| ICD-9 | 162162 |
| OMIM | 211980, 608935, 612593, 614210, 612571 |
| DiseasesDB | 7616 |
| MedlinePlus | 007194, 007270 |
| ICD-9-CM | 162.3, 162.5, 162.8, 162.4 |
| Patientplus | lung-cancer-pro |
| Information med symbolet hentes fra Wikidata. Kildehenvisninger foreligger sammesteds. | |
Lungekræft behandles med operation, strålebehandling og kemoterapi. Hvis kræftknuden i lungen ikke er for stor, kan den fjernes ved operation. Operationen kan evt. suppleres med strålebehandling og/eller kemoterapi. Hvis operation ikke er mulig, kan man evt. få strålebehandling og/eller kemoterapi.[4] Prognosen for lungekræft er overordnet set meget dårlig, og kun mellem 9 til 12 procent af alle personer, der diagnosticeres med lungekræft er i live efter 5 år.[5] Prognosen er dog meget afhængig af typen, lokalisationen og udbredelsen på diagnosetidspunktet.
På verdensplan er lungekræft den mest almindelige årsag til kræftrelaterede dødsfald hos mænd og kvinder, og er ansvarlig for 1.380.000 dødsfald om året, som i 2008.[6]
Typer af lungekræft
Overordnet opdeler man lungekræft i to typer: småcellet og ikke-småcellet. Denne opdeling baseres på, hvordan de maligne celler ser ud ved mikroskopi. Ca. 20 procent af alle tilfælde af lungekræft vil være af den småcellet type og ca. 80 procent vil være af den ikke-småcellet type. Opdelingen er set ud fra et behandlingssynspunkt vigtig, da den småcellet type er mere følsom for kemoterapi end den ikke-småcellet type.

Småcellet lungekræft
Småcellet lungekræft, også kaldt "oat cell lung cancer" (på engelsk "havregryns"-kræft), fordi cellerne under et mikroskop er meget små og kan ligne havregryn af udseende.[7] Småcellet lungekræft ses hos lidt under 15 procent af de lungekræftramte og denne type lungekræft forkortes ofte SCLC. Denne type lungekræft opstår i som oftest i de større bronkier i lungerne og udgår fra endokrine celler. Småcellet lungekræft er væsentlig mere aggressiv end den ikke-småcellet, og personer med denne type vil have en dårligere prognose end personer med den ikke-småcellet type.
Prognosen (udsigterne i forhold til sygdomsforløbet) er afhængig af, hvilket stadium sygdommen befinder sig i (om der kun er kræftsygdom i lungerne eller om sygdommen har spredt sig til andre dele af kroppen) og af personens almentilstand.[8] Småcellet lungekræft bliver primært behandlet med kemoterapi og strålebehandling. Det er yderst sjældent, at småcellet lungekræft kan opereres.[9]
Ikke-småcellet lungekræft
Den hyppigste hovedtype er ikke-småcellet lungekræft, der ofte forkortes NSCLC. Den ses hos cirka 85 procent af de lungekræftramte. Den kan inddeles i en række undertyper. De mest almindelige undertyper af ikke-småcellet lungekræft er:
- Adenokarcinom
- Planocellulært karcinom
- Storcellet karcinom
Klassifikationen stammer fra, at kræftcellerne ser relativt store ud i mikroskopet. Der findes tre hovedtyper af ikke-småcellet lungekræft. De navngives ud fra celletypen, men for praktiske formål samles de ofte under betegnelsen ikke-småcellet for at skelne svulsterne fra såkaldt småcellet lungekræft, som har et helt andet forløb. Det er typisk for ikke-småcellet lungekræft, at hvis sygdommen er afgrænset, er der en mulighed for helbredelse ved operation.[10]
I behandlingen af ikke-småcellet lungekræft anvendes ofte kirurgisk behandling, men kemoterapi og strålebehandling fylder også rigtig meget i behandlingen. Det er en anden kemoterapi end den, der anvendes ved småcellet lungekræft. Man behandler de forskellige undertyper af ikke-småcellet lungekræft forskelligt. Man skelner for eksempel skarpt mellem planocellulær type og ikke-planocellulær type og indretter behandlingen derefter.[11]
Stadieinddeling
Lungekræft stadieinddeles vha. TNM-systemet. Herved opnår man fire stadier Ia-IVb, hvor stadium I har den bedste prognose og stadium IVb den dårligste. Ved sygdom i stadium Ia er tumoren lille (<3 cm i diameter). Stadium Ib-IIIa afspejler forskellige grader af tumorstørrelse og metastase til lymfeknuder. Ved stadium IV er der fjernmetastaser til andre organer.[12] (Webside ikke længere tilgængelig)
Symptomer på lungekræft
De mest almindelige symptomer på lungekræft er vedvarende hoste, blodigt opspyt, åndenød og smerter i brystet.[13] Symptomerne er hos rygere ofte svære at opdage, fordi det vigtigste symptom – hoste – er så almindeligt hos rygere. Mange rygere har vænnet sig til en vis irritation af luftvejene, og symptomerne på lungekræft kan blot være en forværring af de eksisterende luftvejssymptomer.
Symptomerne kan variere fra person til person. En kræftknude i lungerne har som regel vokset i lang tid – måske over et år – før den giver symptomer. Andre symptomer kan være træthed og vægttab. Gentagende lungebetændelser og perioder med feber kan også være det første tegn på lungekræft. Hvis kræftsvulsten trykker på nerver, kan der opstå smerter, som kan være svære at skelne fra smerter af anden årsag. Hvis svulsten trykker på blodkar, kan der opstå hævelse af arm, ben eller hals. I nogle tilfælde kan sygdommen vise sig ved, at man opdager, at den har spredt sig uden for lungerne.[14]
De hyppigste symptomer hos mennesker med lungekræft er:
- Hoste i mere end seks uger – (ses hos cirka 70 procent)
- Blodigt opspyt – (ses hos cirka 40 procent)
- Åndenød – (ses hos cirka 40 procent)
- Smerter i brystet – (ses hos cirka 35 procent)
- Generelle symptomer (træthed, svedtendens, appetitløshed og vægttab) – (ses hos mere end 30 procent)
- Hæshed – (ses hos cirka 5 procent)
Undersøgelser
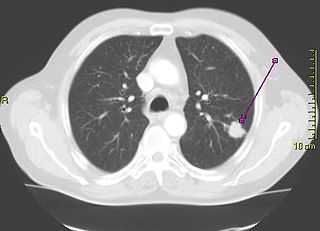
Ved mistanke om lungekræft kan der iværksættes en række undersøgelser for at bekræfte diagnosen. Disse undersøgelser kan være:
- Røntgenundersøgelse
- CT-scanning
- Bronkoskopi
Ved mistanke om kræft i lungerne får man som regel først taget et røntgenbillede af lungerne. Et røntgenbillede af brystkassen viser lungerne, lungehinden, hjertet og hovedpulsåren, rummet mellem lungerne (dvs. brystskillevæggen ’mediastinum’). Billedet viser også knoglerne, der omgiver brystkassen, dvs. ribben, brystben, kraveben, skulderblade og hvirvelsøjle.
Der tages altid et billede forfra og et fra siden. Hvis røntgenbilledet viser ’en skygge’ (et infiltrat), er det vigtigt at gøre sin læge opmærksom på, om man tidligere har fået taget røntgenbilleder af brystkassen. Tidligere billeder kan nemlig afgøre, om ’skyggen’ er ny. Skygger, der har holdt sig uændrede i et år eller længere tid, er ikke kræft og kræver derfor normalt ikke yderligere undersøgelser. Hvis et røntgenbillede derimod viser en skygge, der ikke har været der tidligere, skal man undersøges nøjere. En skygge på et røntgenbillede kan have flere årsager end kræft. Det kan også være betændelse, en godartet knude, tuberkulose eller andre lungesygdomme.
CT-scanningen viser en tredimensionel afbildning af brystkassen og den øvre del af mave/bughule. Den viser langt bedre end en almindelig røntgenundersøgelse, om der er tale om kræft, hvor den er lokaliseret, om den har bredt sig til lymfeknuderne i brystskillevæggen, eller om den vokser ind i brystvæggen, ribben eller hvirvelsøjle. Scanningen kan også vise, om der er tegn på spredning (metastaser) til lever, bugspytkirtlen og binyrer.
Bronkoskopi er en undersøgelse, hvor lægen med en tynd bøjelig kikkertslange (et bronkoskop) ser ned i lungernes luftrør (bronkier. Undersøgelsen foregår normalt i lokal bedøvelse. Kikkerten føres ned gennem næsen. Ved hjælp af en tang, der føres ned gennem bronkoskopet, tager lægen en vævsprøve fra knuden. I samme forbindelse undersøger lægen de lymfeknuder, der ligger langs luftrør og hovedbronkier. Det sker ved hjælp af et særligt bronkoskop, der er forsynet med en ultralydsonde i spidsen – undersøgelsen kaldes også EBUS.
Lægen tager nålebiopsier fra alle unormalt forstørrede lymfeknuder. Mere end halvdelen af al lungekræft kan ses med et bronkoskop. Det er dog ikke altid, at lægen kan nå knuden med et bronkoskop. En anden mulighed er da i lokalbedøvelse at tage en vævsprøve gennem huden med en lang, tynd nål. For at lave undersøgelsen så præcist som muligt foretages den ved hjælp af røntgengennemlysning eller CT-scanning. Biopsien tages i lokalbedøvelse (af hud og brystvæg). Hos cirka 20 procent af patienter, der får foretaget lungebiopsi, kommer der en smule luft ind i lungesækken (pneumothorax) ved undersøgelsen. Det kan i nogle tilfælde blive nødvendigt at lægge et dræn for at få tømt luften ud.
Både lungebiopsi og bronkoskopi er forbundet med en lille risiko for, at der kommer blødninger, eller at lungen punkterer. Det er dog kun sjældent alvorligt.
Se også
Referencer
Eksterne henvisninger
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
