Підшкірна ін'єкція
З Вікіпедії, вільної енциклопедії
Підшкірна ін'єкція — спосіб введення лікарських засобів, при якому лікарський препарат потрапляє в організм шляхом введення ін'єкційного розчину через шприц у підшкірну клітковину.[1][2] При проведенні підшкірної ін'єкції лікарський препарат поступає у кровотік шляхом всмоктування лікарського засобу у судини підшкірної клітковини.[3] Зазвичай більшість ліків у вигляді розчинів добре всмоктуються у підшкірній клітковині та забезпечують відносно швидке (протягом 15—20 хвилин) всмоктування у велике коло кровообігу.[4][5] Зазвичай дія препарату при підшкірному введенні розпочинається повільніше, ніж при внутрішньом'язовому та внутрішньовенному введенні, але швидше, ніж при пероральному застосуванні.[6] Найчастіше вводяться підшкірно препарати, які не мають місцевої подразнювальної дії, та добре всмоктуються в підшкірній жировій клітковині.[7] Виключно підшкірно або внутрішньовенно проводиться введення гепарину та його похідних (у зв'язку із утворенням гематом у місці введення).[1] Підшкірна ін'єкція застосовується за необхідності введення у м'яз як водного, так і олійного розчину лікарських препаратів, або суспензії, в об'ємі не більше 10 мл[6] (бажано не більше 5 мл[7]). Підшкірно також проводяться щеплення проти інфекційних захворювань шляхом введення в організм вакцини.[8][9]
Застосування
Узагальнити
Перспектива
Підшкірна ін'єкція є досить розповсюдженим видом парентерального введення ліків у зв'язку із хорошою васкуляризацією підшкірної клітковини, що сприяє швидкому всмоктуванню лікарських препаратів[4][10]; а також у зв'язку із простотою техніки введення, що дозволяє застосовувати цей спосіб введення особам без спеціальної медичної підготовки після засвоєння відповідних навичок.[11] Найчастіше самостійно хворі проводять у домашніх умовах підшкірні ін'єкції інсуліну (часто за допомогою шприц-ручки)[12][6], може також проводитися підшкірне введення гормону росту.[13] Підшкірне введення може застосовуватися також для введення олійних розчинів або суспензій лікарських речовин (за дотримання умови непотрапляння олійного розчину в кровотік).[6][1] Зазвичай підшкірно ліки вводяться, коли немає необхідності отримати негайний ефект від введення препарату (всмоктування лікарського засобу при підшкірній ін'єкції проходить протягом 20—30 хвилин після введення[6][5]), або коли необхідно створити своєрідне депо препарату в підшкірній клітковині для підтримання концентрації лікарського засобу в крові на постійному рівні тривалий час.[6] Підшкірно також вводяться розчини гепарину та його похідних у зв'язку із утворенням гематом у місці введення при внутрішньом'язових ін'єкціях.[1] Підшкірно також можуть вводитися препарати для місцевої анестезії.[14] При підшкірному введенні рекомендовано вводити лікарські препарати в об'ємі не більше 5 мл для уникнення перерозтягнення тканин та утворення інфільтрату.[10][7] Не вводяться підшкірно препарати, які мають місцево подразнюючу дію та можуть спричинити виникнення некрозів та абсцесів у місці введення.[6] Для проведення внутрішньом'язової ін'єкції необхідна наявність стерильного медичного обладнання — шприца, та стерильної форми лікарського препарату.[3][5] Внутрішньом'язово лікарські засоби можуть вводитись як в умовах лікарського закладу (стаціонарних та поліклінічних відділень)[3], так і в домашніх умовах, запросивши медичного працівника додому[6], а при наданні екстреної медичної допомоги — і в машині швидкої допомоги.[1]
Техніка виконання
Узагальнити
Перспектива
Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
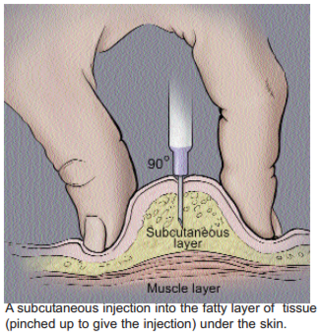
Підшкірна ін'єкція найчастіше проводиться у зовнішню поверхню плеча, передньозовнішню поверхню стегна, підлопаткову ділянку, бічну поверхню передньої стінки живота та ділянку навколо пупка.[10][14] Перед підшкірною ін'єкцією лікарський препарат (особливо у вигляді олійного розчину) необхідно розігріти до температури 30—37 °C.[1] Перед початком підшкірної ін'єкції медичний працівник обробляє руки дезинфікуючим розчином та одягає гумові рукавички.[3][5] Перед введенням препарату місце ін'єкції обробляють антисептичним розчином (найчастіше — етиловим спиртом).[1][3] Перед проведенням ін'єкції шкіра в місці проколу береться у складку, і після цього голка встановлюється під гострим кутом до поверхні шкіри[10](для дорослих - до 90°, для малих дітей та людей зі слабо вираженим підшкірним жировим шаром введення під кутом 45°[15]). Голка шприца після проколу шкіри вводиться у підшкірну клітковину приблизно на приблизно на 2/3 довжини[1][2] (не менше, ніж на 1—2 см[1][5]), для запобігання поломки голки рекомендовано залишити над поверхнею шкіри не менше 0,5 см голки.[1][4] Після проколу шкіри перед введенням препарату необхідно відтягти поршень шприца назад для перевірки потрапляння голки в судину.[16] Після перевірки правильності знаходження голки препарат вводиться під шкіру в повному об'ємі. Після закінчення введення препарату місце ін'єкції повторно обробляють антисептиком.[3][5]
Переваги та недоліки підшкірного застосування лікарських засобів
Узагальнити
Перспектива
Перевагами підшкірного застосування лікарських засобів є те, що діючі речовини при введенні в організм не змінюються у місці контакту з тканинами, тому підшкірно можна застосовувати лікарські засоби, які руйнуються під дією ферментів травної системи. У більшості випадків підшкірне введення забезпечує швидкий початок дії лікарського засобу. За необхідності пролонгованої дії препарати зазвичай вводяться підшкірно у вигляді олійних розчинів або суспензій[6], що не можна робити при внутрішньовенному введенні. Деякі лікарські препарати (зокрема, гепарин та його похідні) не можуть вводитися внутрішньом'язово, а лише внутрішньовенно або підшкірно.[1] На швидкість всмоктування препарату не впливає прийом їжі та значно менше впливають особливості біохімічних реакцій організму конкретної людини, прийом інших препаратів, та стан ферментативної активності організму.[17] Підшкірна ін'єкція відносно проста у виконанні, що робить можливим здійснення цієї маніпуляції за необхідності навіть неспеціалісту.[11]
Недоліками підшкірного застосування є те, що часто при введенні лікарських засобів внутрішньом'язово спостерігається болючість та утворення інфільтратів в місці введення (рідше — утворення абсцесів)[6], а при введенні інсуліну також може спостерігатися ліподистрофія.[12] При поганому розвитку кровоносних судин у місці введення швидкість всмоктування препарату може знижуватися. При підшкірному введенні ліків, як і при інших видах парентерального застосування лікарських препаратів, існує ризик інфікування пацієнта або медичного працівника збудниками інфекційних захворювань, які передаються через кров.[18] При підшкірному введенні збільшується ймовірність побічної дії ліків у зв'язку із більшою швидкістю надходження в організм та відсутністю на шляху надходження препарату біологічних фільтрів організму — слизової оболонки шлунково-кишкового тракту та гепатоцитів (хоча й нижча, ніж при внутрішньовенному та внутрішньом'язовому застосуванні).[19]. При підшкірному застосуванні не рекомендується вводити більше 5 мл розчину одноразово у зв'язку з імовірністю перерозтягнення м'язової тканини та зменшення імовірності утворення інфільтрату[10][7], а також препарати, що мають місцево подразнюючу дію та можуть спричинити виникнення некрозів та абсцесів у місці введення.[6]
Імовірні ускладнення підшкірної ін'єкції
Узагальнити
Перспектива
Найчастішим ускладненням підшкірної ін'єкції є утворення інфільтратів у місці ін'єкції. Зазвичай інфільтрати утворюються при введенні препарату в місце ущільнення або набряку, що утворився після попередніх підшкірних ін'єкцій. Інфільтрати також можуть утворюватися при введенні олійних розчинів, які не підігрівалися до оптимальної температури, а також при перевищенні максимального об'єму підшкірної ін'єкції (не більше 5 мл одномоментно).[10] При появі інфільтратів рекомендовано накласти на місце утворення інфільтрату зігріваючий напівспиртовий компрес або гепаринову мазь, нанести на уражену ділянку йодну сітку, провести фізіотерапевтичні процедури.[1][20]
Одним із ускладнень, які виникають при порушенні техніки підшкірної ін'єкції, є утворення абсцесів та флегмон. Ці ускладнення найчастіше виникають на фоні неправильно пролікованих постін'єкційних інфільтратів, або при порушенні при проведенні ін'єкції правил асептики та антисептики. Лікування таких абсцесів або флегмон проводиться лікарем-хірургом.[1][4] При порушенні правил асептики та антисептики при проведенні ін'єкцій імовіне зараження хворих або медпрацівників збудниками інфекційних захворювань, які передаються через кров, а також виникнення септичної реакції внаслідок бактеріального інфікування крові.[1][18]
При проведенні ін'єкції тупою або деформованою голкою імовірно утворення підшкірних крововиливів. При виникненні кровотечі при проведенні підшкірної ін'єкції рекомендовано до місця ін'єкції прикласти ватний тампон, змочений етиловим спиртом, а пізніше — напівспиртовий компрес.[1]
При неправильному виборі місця ін'єкції при підшкірному введенні препаратів може спостерігатися пошкодження нервових стовбурів, яке найчастіше спостерігається внаслідок хімічного ураження нервового стовбура, коли близько від нерва створюється депо лікарського препарату.[20] Це ускладнення може призвести до утворення парезів та паралічів.[5] Лікування даного ускладнення проводиться лікарем у залежності від симптомів та важкості даного ураження.[1]
При підшкірному введенні інсуліну (частіше при тривалому введенні препарату в одне і те саме місце) може виникнути ділянка ліподистрофії (ділянка розсмоктування підшкірної жирової клітковини).[12][20] Профілактикою даного ускладнення є чергування місць ін'єкцій інсуліну та введення інсуліну, який має кімнатну температуру, лікування полягає у введенні вділянку ліподистрофії по 4—8 ОД суінсуліну.[1]
При помилковому введенні під шкіру гіпертонічного розчину (10% розчину хлориду натрію або хлориду кальцію) або інших місцево подразнюючих речовин, може спостерігатися некроз тканин. При появі даного ускладнення рекомендується обколоти уражену ділянку розчином адреналіну, 0,9% розчином хлориду натрію та розчином новокаїну.[20] Після обколювання місця ін'єкції накладається тиснуча суха пов'язка та холод, а пізніше (за 2—3 доби) прикладається грілка.[1]
При використанні голки для ін'єкцій із дефектом, при надмірно глибокому введенні голки у підшкірну клітковину, а також при порушенні техніки введення препарату може спостерігатися поломка голки. При даному ускладненні необхідно постаратися самостійно дістати уламок голки з тканин, а при невдалій спробі уламок видаляється хірургічним способом.[1][20]
Дуже важким ускладненням підшкірної ін'єкції є медикаментозна емболія. Це ускладнення виникає рідко, і пов'язане з порушенням техніки проведення ін'єкції, і виникає у тих випадках, коли медпрацівник при проведенні підшкірної ін'єкції олійного розчину лікарського препарату або суспензії не перевірить положення голки та можливість потрапляння даного лікарського препарату в судину. Це ускладнення може проявлятися приступами задишки, появою ціанозу, та часто закінчується смертю хворих.[1] Лікування у таких випадках симптоматичне.[20]
Примітки
Джерела
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
