எலும்புப்புரை
From Wikipedia, the free encyclopedia
எலும்புப்புரை (Osteoporosis) என்பது அதிகமாக எலும்பு முறிவு ஆபத்தை ஏற்படுத்தும் ஓர் எலும்பு சம்பந்தப்பட்ட நோய் ஆகும். எலும்புப்புரையினால் உடலில் எலும்புத் தாது அடர்த்தி (Bone Mineral Density) குறைவதும், எலும்பு நுண்ணியக் கட்டமைப்பு தகர்க்கப்படுவதும் நிகழ்கிறது. மேலும் எலும்பில் உள்ள இணைப்புதிசு வெண் புரதம் (கொலாசென்) அல்லாத புரத வகைகளின் எண்ணிக்கையை இது மாற்றுகிறது. இரட்டை ஆற்றல் ஊடுகதிர் உறிஞ்சுமையளவியல் (Dual-energy X-ray absorptiometry) அளவீடுபடி உயர்ந்த எலும்பு அடர்த்திக்குக் (20 வயதுடைய ஆரோக்கியமான பெண்களின் சராசரி) குறைவாக எலும்பு தாது அடர்த்தி 2.5 விலகும் வரையளவு எலும்புப்புரை இருக்கும் என்று உலக சுகாதார அமைப்பால் (WHO) பெண்களுக்காக வரையறுக்கப்பட்டது. "நிறுவப்பட்ட எலும்புப்புரை" என்ற இந்த சொல் எளிதில் ஏற்படும் எலும்பு முறிவு இருத்தலையும் குறிக்கிறது[1]. எலும்புப்புரை மாதவிடாய் நிற்றலுக்குப் பிறகு பெண்களுக்கு அதிகமாக ஏற்படுகிறது. இதனால் இது மாதவிடாய்க்கு பிந்தைய எலும்புப்புரை என்றழைக்கப்படுகிறது. இது ஆண்களுக்கும், குறிப்பிட்ட இயக்குநீர் சீர்குலைவுகள், நாட்பட்ட நோய்கள் இருக்கும் எவருக்கும் ஏற்படலாம். இஸ்டீராய்டு அல்லது குளூக்கோகார்ட்டிகாய்டு-தூண்டப்பட்ட எலும்புப்புரை (SIOP or GIOP) என்றழைக்கப்படும் நோயிருக்கும்போது குளூக்கோகார்ட்டிகாய்டுகள் என்ற மருந்து உட்கொள்ளலின் காரணமாகவும் இது ஏற்படலாம். இதில் எளிதில் ஏற்படும் எலும்பு முறிவின் ஆபத்து இருப்பதினால் எலும்புப்புரை, குறிப்பாக ஆயுள் எதிர்பார்ப்பு மற்றும் வாழ்க்கைத் தரத்தை பாதிக்கலாம்.
இக்கட்டுரை கூகுள் மொழிபெயர்ப்புக் கருவி மூலம் உருவாக்கப்பட்டது. இதனை உரை திருத்த உதவுங்கள். இக்கருவி மூலம்
கட்டுரை உருவாக்கும் திட்டம் தற்போது நிறுத்தப்பட்டுவிட்டது. இதனைப் பயன்படுத்தி இனி உருவாக்கப்படும் புதுக்கட்டுரைகளும் உள்ளடக்கங்களும் உடனடியாக நீக்கப்படும் |

வாழ்க்கை முறை மாற்றங்களினாலும் சிலநேரங்களில் மருந்து உட்கொள்ளலினாலும் எலும்புப்புரையை தடுக்கலாம். எலும்புப்புரை இருப்பவர்களுக்கு இவை இரண்டுமே சிகிச்சையில் உள்ளடங்கியிருக்கும். வாழ்க்கை முறை மாற்றத்தில் உடற்பயிற்சி மற்றும் கீழே விழுதலை தவிர்த்தல் ஆகியவை சேர்ந்திருக்கிறது. மருந்து உட்கொள்ளுதலில் கால்சியம், உயிர்ச்சத்து டி , பைஃபோஸ்போனேடுகள் மற்றும் பல சேர்ந்திருக்கிறது. நடப்பதற்கு உதவும் தசைகளை பண்படுத்தும் உடற்பயிற்சி மற்றும் அசைவு சீராக்கத்தை மேம்படுத்தும் உடற்பயிற்சிகள் ஆகியவை கீழே விழுதலை தடுக்கும் அறிவுரையில் உள்ளடங்குகிறது. சமநிலை சிகிச்சைகளும் இதில் அடங்கலாம். ஆக்கமிக்க தாக்கத்துடன் கூடிய உடற்பயிற்சி எலும்புப்புரையை நிறுத்தவோ நேர்மாறாக்கவோ செய்யலாம்.
துயர்ச்செனிப்பு

எலும்புத்திசு அழிவு மற்றும் எலும்பு உருவாக்கத்திற்கு இடையே உள்ள சமச்சீர்க்கேடே எலும்புப்புரையின் எல்லா நிகழ்வுகளுக்கும் அடிப்படையான இயங்குமுறையாகும். சாதாரண எலும்பில் தொடர்ந்து எலும்பின் திசு உட்பொருள் மீள்வடிப்பு இருந்துகொண்டே இருக்கும். 10% எல்லா எலும்பு எடையுமே ஏதாவது ஒரு நேரத்தில் மீள்வடிப்பு செய்யப்பட்டுக்கொண்டே இருக்கும். 1963 ஆம் ஆண்டு ஃப்ரோஸ்ட் என்பவரால் முதலில் விவரிக்கப்பட்டதுப் போல இந்த செயல்முறை எலும்பு பல உயிரணு தொகுப்புகளில் (bone multicellular units; BMUs) நடை பெறுகிறது[2]. எலும்பாக்கி (osteoblast) உயிரணுக்களினால் புதிய எலும்பு உருவாக்கப்பட்ட பிறகு எலும்பு மச்சையிலிருந்து பெறப்படும் அத்திகரைப்பிகளால் (osteoclasts) எலும்புத்திசு அழிக்கப்படுகிறது[3].
பற்றாக்குறையுடைய உயர்ந்த பட்ச எலும்பு எடை (வளர்ச்சியின் போது எலும்புக்கூடு தேவைக்குறைவான எடையையும் வலிமையையும் உருவாக்குகிறது), மிகவும் அதிகமான எலும்புத்திசு அழிவு மற்றும் மீள்வடிப்பின் போது புதிய எலும்புகளின் உருவாக்கம் பற்றாமல் போதல் ஆகியவை எலும்புப்புரை உருவாதலின் மூன்று முக்கிய இயங்கு முறைகளாகும். இந்த மூன்று இயங்கு முறைகளின் இடைஇயக்கத்தினால் எளிதில் உடையக்கூடிய எலும்பு திசுக்கள் உருவாகின்றன[3]. இயக்குநீர் காரணிகளும் எலும்புத்திசு அழிப்பின் விகிதத்தைத் அதிகமாகவே தீர்மானிக்கின்றன. ஈத்திரோசன் பற்றாகுறை (எ.கா. மாதவிடாய் நிற்றலின் காரணத்தினால்), எலும்புத்திசு அழிப்பை அதிகரிக்கிறது மற்றும் புதிய எலும்புகளின் படிவும் குறைகிறது. இது பொதுவாக எடை சுமக்கும் எலும்புகளில் ஏற்படும். பொதுவாக கருப்பையையும் மார்பக சுரப்பியையும் தூண்டுவதற்கு தேவையான ஈத்திரோசனை விட இந்த செயல்முறையைத் தடைசெய்வதற்கு தேவையான ஈத்திரோசெனின் தொகை குறைவாக இருக்கிறது. ஈத்திரோசன் ஏற்பியின் ஆல்ஃபா வடிவம் எலும்பு தலைகீழ்மறிவு செய்வதில் மிகவும் முக்கியமானதாக இருக்கிறது[3]. ஈத்திரோசன் அடுத்ததாக சுண்ணக வளர்சிதை மாற்றம் எலும்பு இடமாற்றலில் முக்கிய பங்கு வகிக்கிறது. கால்சியம் மற்றும் வைட்டமின் டி குறைப்பாடு பழுதான எலும்பு படிவிற்குக் கொண்டு செல்கிறது. இதற்குக் கூடுதலாக இணை தைராய்டு சுரப்பிகள் இணை தைராய்டு இயக்குநீரை சுரத்து குறைந்த கால்சியம் மட்டங்களை உண்டாக்குகிறது. இது இரத்தத்தில் கால்சியம் போதுமானதாக இருப்பதை உறுதிசெய்வதற்கு எலும்புத்திசு அழிப்பை அதிகரிக்கிறது. கேடயசசுரப்பியால் உண்டாக்கப்படுகிற இயக்குநீரான கால்சிடோனின் எலும்புப்படிவை அதிகரிப்பதில் பங்கு வகிக்கிறது. இது இணை தைராய்டு இயக்கு நீர் இயக்குநீர் போல முக்கியமானதல்ல[3].

பலவகையான மூலக்கூறு அறிகுறிகள் மூலம் எலும்புத்திசுக்களின் செயல்பாடு ஒழுங்குசெய்யப்படுகிறது. அதில் RANKL (உயிரணுக்கருவிற்குரிய காரணி κB ஈந்தணைவிக்கான ஏற்பி இயக்குவிப்பி) தான் ஆய்வுசெய்யப்பட்டதில் சிறந்த ஒன்றாக இருக்கிறது. இந்த மூலக்கூறு எலும்பாக்கியினாலும் மற்ற உயிரணுக்களினாலும் உண்டாக்கப்படுகிறது. (எ.கா. வடிநீர்ச்செல்கள்) மற்றும் RANKஐ (உயிரணுக்கருவிற்குரிய காரணி κBயின் ஏற்பி இயக்குவிப்பி) தூண்டுகிறது. RANKகாக பிணைக்கப்படுவதற்கு முன்னதாக ஆஸ்டியோபுரோடிகிரின் (OPG) RANKLஐ பிணைக்கிறது. இதனால் எலும்புத்திசு அழிப்பை அதிகரிக்கும் இதனுடைய ஆற்றல் தடைசெய்யப்படுகிறது. கட்டி நசிவுக் காரணிக்கும் அதனுடைய ஏற்பிகளுக்கும் RANKL, RANK மற்றும் OPG ஆகியவற்றிற்கும் மிகவும் நெருங்கிய தொடர்பு இருக்கிறது. "wnt" சைகைத் தடம் பங்கு அங்கிகரிக்கப்பட்டுள்ளது. ஆனால், இது மிகவும் குறைவாகவே புரிந்துகொள்ளப்பட்டது. எய்கோசனாய்டுகள் மற்றும் இண்டர்லியூக்கின்களின் பகுதி உற்பத்தி, எலும்பு தலைகீழ்மறிவு செய்வதில் பங்குவகிக்கும் என்று எதிர்பார்க்கப்பட்டது. இந்த கடத்திகளின் அதிகமான அல்லது குறைவான உற்பத்தி எலும்புப்புரை உருவாவதற்கு காரணமாக இருக்கும்[3].
நொய்யெலும்பு (Trabecular bone) என்பது நுரைப்பஞ்சுப் போன்ற எலும்பாகும். இது நீண்ட எலும்புகள் மற்றும் முதுகெலும்புகள் முடிவடையும் பகுதியில் இருக்கும். புறணி எலும்பு என்பது எலும்புகளின் கடினமான வெளிப்புற ஓடாகும். இது நீண்ட எலும்புகளின் இடையில் இருக்கும். எலும்பாக்கிகளும் எலும்புத்திசுக்களும் எலும்பின் மேற்பரப்பில் இருப்பதினால் நொய்யெலும்பை இடமாற்றம் செய்வதிலும் மீள்வடிப்பிலும் வேகமாக செயல்படும். இதில் எலும்பின் அடர்த்தி குறைவதோடு மட்டுமல்லாமல் எலும்பின் நுண்ணியகட்டமைவும் தகர்க்கப்படும். நொய்யெலும்பின் வலிமையில்லாத சிலாம்புகள் உடைந்து ("நுண்ணிய விரிசல்கள்"), அந்த இடத்தில் வலிமையில்லாத எலும்புகள் வந்துவிடும். பொதுவான எலும்புப்புரை எலும்பு முறிவு ஏற்படும் இடங்களான மணிக்கட்டு, இடுப்பு மற்றும் முதுகுத்தண்டு ஆகியவற்றில் புறணி எலும்பின் விகிதத்தை விட நொய்யெலும்பின் விகிதம் அதிகமாக இருக்கிறது. இந்த பகுதிகள் வலிமைக்காக நொய்யெலும்பை நம்பியிருக்கிறது. அதனால் மீள்வடிப்பு சமநிலையற்றிருக்கும் போது முனைப்பான மீள்வடிப்பு இந்த பகுதிகளை அதிகமாக சீர்கெடுக்கும்[4].
குறிகளும் அறிகுறிகளும்

எலும்புப்புரைக்கு எந்த ஒரு குறிப்பிட்ட அறிகுறிகளும் இல்லை. எலும்பு முறிவுகளின் ஆபத்து அதிகரிப்பதே அதனுடைய முக்கிய விளைவாகும். ஆரோக்கியமானவர்களுக்கு பொதுவாக எலும்பு உடைதல் ஏற்படாது. அப்படியிருக்கும் சூழ்நிலைகளில் எலும்புப்புரை எலும்புமுறிவுகள் ஏற்படும். இதனால் இவைகளை எளிதில் முறியும் எலும்பு முறிவுகள் என்று கூறப்படுகிறது. எளிதில் ஏற்படும் எலும்பு முறிவுகள் பொதுவாக முள்ளந்தண்டு, விலா எலும்பு, இடுப்பு மற்றும் மணிக்கட்டு ஆகிய பகுதிகளில் ஏற்படும்.
எலும்பு முறிவுகள்
தீடிரென்று ஏற்படும் முதுகு வலி, நரம்பின் முளை வேருக்குரிய வலியுடன் (radicular pain) (நரம்பு அமுக்கத்தின் காரணத்தினால் ஏற்படும் துளைக்கும் வலி) சேர்ந்து அடிக்கடியோ அல்லது எப்போதாவதோ ஏற்படும் முதுகுத்தண்டு அமுக்கம் அல்லது முள்ளந்தண்டுக் கடைவால் நோய்க்குறித்தொகுப்பு ஆகியவை முதுகெலும்பு உடைதலுக்கான ("அமுக்க எலும்புமுறிவு") அறிகுறிகளாகும். உடல் வளைந்து காணப்படும் நிலை, உயரம் குறைதல், அசைவாற்றலில் குறைவு ஏற்படுவதுடன் நாட்பட்ட வலி ஆகியவை பல்வேறு முதுகெலும்புச்சிரை எலும்பு முறிவினால் ஏற்படும்[5].
நீண்ட எலும்புகளில் ஏற்படும் எலும்பு முறிவு அசைவாற்றலை கடுமையாக பாதிக்கும். இதற்கு அறுவைசிகிச்சை அவசியப்படலாம். குறிப்பாக இடுப்பு எலும்புமுறிவிற்கு உடனடியான அறுவைசிகிச்சை அவசியப்படும். ஏனெனில் ஆழமான நரம்பு இரத்த உறைவு மற்றும் நுரையீரல் சிரைக்குரிய தக்கையடைப்பு மற்றும் அதிகரித்த இறப்புவீதம் போன்ற கடுமையான ஆபத்துக்கள் இடுப்பெலும்பு முறிவுடன் இணைந்திருக்கிறது.
விழுதலின் ஆபத்து
கீழே விழுதலின் ஆபத்து அதிகமான முதுமையடைதலுடன் இணைந்திருக்கிறது. இது மணிக்கட்டு, முதுகுதண்டு மற்றும் இடுப்பு எலும்பு முறிவுகள் ஏற்படுவதற்கு காரணமாக இருக்கிறது. கீழே விழுதலின் ஆபத்து அதிமாவதற்கான காரணங்களாவன: ஏதாவது காரணத்தினால் கண்பார்வை பழுதடைதல் (எ.கா. பசும்படலம், விழிப்புள்ளி திசு செயலிழப்பு), சமநிலை சீர்குலைவு, இயக்க சீர்குலைவுகள் (எ.கா பார்கின்சனின் நோய்), முதுமை மறதி மற்றும் சர்கோபீனியா (முதுமை தொடர்பான எலும்புத்தசை குறைதல்). உடைந்துவிழுதல் (சுயநினைவு இழப்புடனோ அல்லது இழப்பு இல்லாமலோ உடல் இருக்கை நிலை தசைவிசை தற்காலிகமாக இழத்தல்) ஆகியவை முக்கியமான விழுதலின் ஆபத்தை ஏற்படுத்துகிறது. மயக்கநிலைக்க்கு பல காரணங்கள் இருக்கக்கூடும். ஆனால், அதில் இதயத் துடிப்பு சீர்பிறழ்வுகள் (ஒழுங்கற்ற இதயத் துடிப்பு), குழல்வேகசிய மயக்கநிலை (vasovagal syncope), குற்றுநிலை அழுத்த வீழ்ச்சி (orthostatic hypotension) (எழுந்து நிற்கும் போது வழக்கத்திற்கு மாறாக இரத்த அழுத்தம் குறைதல்) மற்றும் வலிப்புத்தாக்கங்கள் ஆகியவை அடங்கும். வாழுகின்ற சுற்றுப்புறத்திலிருந்து இடையூறுகளையும் தளர்வான தரைவிரிப்புக்களையும் அகற்றினாலே விழுதல்களை குறைப்பதற்கு போதுமானதாக இருக்கலாம். ஏற்கனவே கீழே விழுந்தவர்களும் நடை அல்லது சமநிலை சீர்குலைவு இருப்பவர்களும் அதிகமான ஆபத்தில் இருக்கிறார்கள்[6].
ஆபத்துக் காரணிகள்
எலும்புப்புரை எலும்பு முறிவிற்கான ஆபத்துக் காரணிகள் மாற்றியமைக்கமுடியாதவை அல்லது (சாத்தியமுள்ள) மாற்றியமைக்கக்கூடியவை என்று இரண்டு வகையாகப் பிரிக்கலாம். இதற்குக் கூடுதலாக எலும்புப்புரை ஒரு அங்கிகரிக்கப்பட்ட சிக்கலாக குறிப்பிட்ட நோய்களிலும் சீர்குலைவுகளில் இருக்கிறது. மருந்து உட்கொள்ளுதலை கோட்பாடு ரீதியாக மாற்றியமைக்கலாம். இருப்பினும் சில நோயாளிகளுக்கு மருந்து எடுத்துக்கொள்ளுதல் எலும்புப்புரை ஆபத்தை அதிகரிக்கிறது. இது தவிர்க்கமுடியாத ஒன்றாகும். கஃபீன் (Caffeine) எலும்புப்புரைக்கான ஆபத்துக் காரணி இல்லை[7].
மாற்றியமைக்க முடியாதவை
எலும்புப்புரையின் மிகவும் முக்கியமான ஆபத்துக் காரணிகள் வயது முதிர்வு (பெண்கள் மற்றும் ஆண்கள் இருவருக்குமே) மற்றும் பெண் பாலினம்; மாதவிடாய் நிற்றலுக்குப் பிறகு ஏற்படும் ஈத்திரோசன் (பெண்மை இயக்கு நீர்) குறைப்பாடு மற்றும் எலும்பு தாது அடர்த்தி வேகமாக குறைதல் ஆகியவை ஒன்றுக்கொன்று தொடர்புடையதாக இருக்கிறது. ஆண்களுக்கு டெஸ்டோஸ்டிரோன் அளவுகள் குறைதலில் ஒரு ஒப்பிடப்படும் (குறைவாகவே ஏற்படுகிறது) தாக்கம் இருக்கிறது. எல்லா இனஞ்சார்ந்தவர்களுக்கும் ஐரோப்பிய அல்லது ஆசிய மரபுவழி சார்ந்த எலும்புப்புரை நோய்த் தாக்கநிலை உள்ளவர்களுக்கு எலும்புப்புரை ஏற்படுகிறது[8]. குடும்ப வரலாற்றில் எலும்புமுறிவு அல்லது எலும்புப்புரை உள்ளவர்கள் அதிகமான ஆபத்தில் இருக்கிறார்கள். எலும்புமுறிவின் வம்சாவழித்திறனும் குறைவான எலும்புத்தாது அடர்த்தி இருப்பர்வர்களும் அதிகமான ஆபத்தில் இருக்கிறார்கள். 25லிருந்து 80 சதவீதம் வரை ஆபத்து இருக்கும். குறைந்தது 30 மரபணுக்களாவது எலும்புப்புரை உருவாக்கத்துடன் இணைந்திருக்கிறது[3]. இதே வயதுடனும் பாலினத்துடனும் ஒப்பிடும் போது ஏற்கனவே எலும்புமுறிவு ஏற்பட்டவர்களுக்கு இன்னொரு எலும்புமுறிவு ஏற்பட இருமடங்கு வாய்ப்பிருக்கிறது[9]. குள்ளமாக இருப்பது மாற்றியமைக்க முடியாத ஆபத்துக் காரணியாக கருதப்படுகிறது[10].
சிறு மாற்றங்களுடன் செயல்படுத்தக்கூடியவை
- மிகவும் அதிகமான மது - மதுவை குறைந்த அளவு எடுத்துக்கொள்வதினால் எலும்புப்புரை ஆபத்தை அதிகரிக்காது. ஒருவேளை அது பயனுள்ளதாகவும் இருக்கலாம். ஆனால் நாட்பட்டு அதிகமாக அருந்துவதினால் (ஒருநாளுக்கு 3 அலகுகளுக்கும் அதிகமாக மதுவை எடுத்துக்கொள்ளுதல்)[11], குறிப்பாக இளம் வயதில் அதிகமாக மது அருந்துதல் ஆபத்தை அதிகரிக்கிறது[12].
- உயிர்ச்சத்து டி குறைபாடு[13] உலகளவில் உயிர்ச்சத்து டி தாழ் சுழற்சி முதியோர்களின் மத்தியில் மிகவும் பொதுவாக இருக்கிறது[14]. அதிகமான இணை தைராய்டு இயக்கு நீர் (PTH) உற்பத்தி மிதமான உயிர்ச்சத்து டி பற்றாக்குறையுடன் இணைந்திருக்கிறது[14]. இணை தைராய்டு இயக்கு நீர் எலும்புத்திசு அழிவை அதிகரித்து எலும்பு இழப்பை ஏற்படுத்துகிறது. இணை தைராய்டு இயக்கு நீர் எலும்பு தாது அடர்த்தியுடன் எதிர்மறையாக இணையும் போது ஊநீர் 1,25-டைஐட்ராக்சிகோலெகால்சிஃபெரால் மட்டங்களுக்கும் எலும்பு தாது அடர்த்திக்கும் இடையே ஒரு நேர்மறையான இணைவு இருக்கும்[14].
- புகையிலை புகைத்தல் - புகையிலை புகைத்தல் எலும்பாக்கியின் செயல்பாட்டை தடுத்து எலும்புப்புரைக்கு தனித்த ஆபத்து காரணியாக விளங்குகிறது[11][15]. உடலின் புறவளர்ச்சி ஈத்திரோசனை அதிகமாக பழுதடையச் செய்தல், உடல் எடை குறைதல் மற்றும் முன்னமே மாதவிடாய் நின்று போதல் ஆகியவை புகைத்தலினால் ஏற்படக்கூடியவையாகும். இவையெல்லாம் சேர்ந்து எலும்பு தாது அடர்த்தியை குறைக்கிறது[14].
- தாழ் உடல் நிறைச் சுட்டெண் - சுமையை அதிகரிப்பதினாலோ லெப்டின் என்ற இயக்குநீரின் மூலமாகவோ எடை அதிகமாக இருத்தல் எலும்புப்புரையிலிருந்து பாதுகாக்கிறது[16].
- ஊட்டச்சத்துக்குறை - உணவில் குறைவாக கால்சியம் எடுத்துக்கொள்ளுதல் மற்றும் உயிர்ச்சத்து கே மற்றும் உயிர்ச்சத்து சி ஆகியவற்றை குறைவாக உணவில் எடுத்துக்கொள்ளுதல்[13], வளர் இளம் பருவத்தின் போது அதிகமான எலும்பு எடை குறைவு மற்றும் முதியோர்களுக்கான குறைவான எலும்புத்தாது அடர்த்தியுடன் இருப்பது புரதச்சத்துக் குறைவாக எடுத்துக்கொள்ளுதலுடன் இணைந்திருக்கிறது[14].
- உடல்ரீதியாக செயலற்றநிலை - உடல்ரீதியான தகைவைப் பொருத்து எலும்பு புதுப்பித்து கட்டுதலுடன் நடைபெறுகிறது. எடையை சுமக்கும் பகுதி உடற்பயிற்சியினால் வளர் இளம் பருவத்திலேயே அதிகமான எலும்பு எடையை அடைவதற்கு உதவும்[14]. வயது வந்தவர்களுக்கு உடல் ரீதியான செயல்பாடு எலும்பு எடையை பேணுதலுக்கு உதவும் மேலும் இது 1 அல்லது 2% அதிகரிக்க உதவலாம். [மேற்கோள் தேவை] அதற்கு மாறாக உடல்ரீதியான செயலற்றநிலை குறிப்பிடத்தக்க எலும்பு இழப்பை ஏற்படுத்தும்.[14]
- மிகஅதிகமான உடல்ரீதியான செயல்பாடு- மிக் அதிகமான உடற் பயிற்சி எலும்புகளுக்குத் தொடர்ந்து சேதத்தை ஏற்படுத்தும். இதனால் மேலே விவரித்தப்படி உடல் கட்டமைப்பிற்கு முழுச்சோர்வை ஏற்படுத்தும். நெடுஞ்சாலை ஓட்டத்தின் ஓட்டப்பந்தைய வீரர்களுக்கு அவர்களுடைய பிற்கால வாழ்க்கையில் கடுமையான எலும்புப்புரை ஏற்பட்டதற்கு பல எடுத்துக்காட்டுகள் இருக்கின்றன. பெண்கள் கடுமையாக உடற்பயிற்சி செய்வதினால பெண்மை இயக்க நீரின் அளவு குறைந்து எலும்புப்புரை நோயினை தீர்வு செய்யும். மேலும் தீவிர பயிற்சிக்கு ஈடு செய்யக்கூடிய அதிகமான ஊட்டச்சத்து ஒழுங்கான முறையில் எடுத்துக்கொள்ளாமை ஆபத்தை அதிகரிக்கும்.
- எடை அதிகமுள்ள உலோகங்கள் - கேட்மியம், ஈயம் மற்றும் எலும்பு நோய்க்கும் அதிகமான தொடர்பு இருப்பது நிறுவப்பட்டுள்ளது. இருப்பாலினருக்குமே அதிகமான எலும்பு தாது அடர்த்தி குறைவு ஏற்படுவதுடன் கேட்மியம் குறைவும் இணைந்திருக்கிறது. இது குறிப்பாக முதியோர்களுக்கும் பெண்களுக்கும் வலி மற்றும் எலும்பு முறிவின் ஆபத்தை அதிகரிக்கிறது. கேட்மியம் அதிகரிப்பினால் எலும்புமெலிவு (எலும்பை மென்மையாக்குதல்) ஏற்படுகிறது.[17]
- மென் பானங்கள் - மென் பானங்கள் (பல மென் பனங்களில் போஸ்பாரிக் அமிலம் இருக்கிறது) எலும்புப்புரையின் ஆபத்தை அதிகரிக்கிறது என்று சில ஆய்வுகள் சுட்டிக்காட்டுகின்றன.[18] மென்பானம் எலும்புப்புரைக்கு நேரடியான காரணமாக இல்லாமல் உணவிலிருந்து கால்சியம் இடம் பெற்றிருக்கும் பானங்களை அகற்றுகிறது என்று மற்றவர்கள் அறிவுறுத்துகிறார்கள்.[19]
- கஃபீனே – பிரபலான நம்பிக்கைக்கு முரணாக கஃபீனேவிற்கும் எலும்புப்புரைக்கும் தொடர்பு இருப்பதாக எந்த ஆதாரமும் இல்லை.[20]
நோய்களும் சீர்குலைவுகளும்
எலும்புப்புரையுடன் பல நோய்களும் சீர்குலைவுகளும் இணைந்திருக்கிறது.[21] சிலவற்றில் எலும்பு வளர்சிதை மாற்றத்தை ஏற்படுத்தும் அடிப்படையான இயங்குமுறை நேரடிச் செயலாக இருக்கிறது. வேறு சிலவற்றில் காரணங்கள் பலவாக அல்லது தெரியாமல் இருக்கிறது.
- பொதுவாக உடல் முடக்கம் எலும்பு இழப்பை ஏற்படுத்துகிறது ('பயன்படுத்து அல்லது இழந்துவிடு என்று விதிமுறையை' பின்பற்றி). எடுத்துக்காட்டாக பகுதிக்குறிய எலும்புப்புரை வீசியெறியப்பட்டதால் ஏற்பட்ட மூட்டு எலும்புமுறிவினால் பலகாலம் உடல் இயக்கம் முடக்கப்பட்ட நிலையில் இருக்கும் போது ஏற்படும். இது உயர் எலும்பு புதுப்பித்தல் தன்மை, சுறுசுறுப்பான நோயாளிகள் மத்தியில் மிகவும் பொதுவாக இருக்கிறது (எடுத்துக்காட்டு தடகளவிளையாட்டாளர்). மற்ற எடுத்துக்காட்டுகளாக விண்வெளிவிமானத்தின் போது எலும்பு இழப்பு அல்லது வேறு பல காரணங்களுக்காக படுத்தப்படுக்கையில் அல்லது நடக்கமுடியாமல் சக்கர நாற்காலியிலேயே அமர்ந்திருப்பதும் இதில் அடங்கும்.
- இனப்பெருக்க இயக்கக்குறை நிலைகளும் இரண்டாம் நிலை எலும்புப்புரையை ஏற்படுத்த காரணமாக இருக்கலாம். டர்னெர் நோய்க்குறித்தொகுப்பு, க்லைன்ஃபெல்டர் நோய்க்குறித்தொகுப்பு, கால்மன் நோய்க்குறித்தொகுப்பு, பசியில்லா உளநோய், ஆண்டோபாஸ்[22], ஹைப்போதாலமிக் மாதவிலக்கின்மை அல்லது ஹைப்பர்புரோலாக்டினிமியா ஆகியவை இவற்றில் அடங்கும்[22]. பெண்களுக்கு பெண்மை இயக்கு நீர் குறைபாட்டினால் இனப்பெருக்க இயக்கக்குறையின் தாக்கம் ஏற்படுகிறது. சீக்கிரமே ஏற்படுகிற மாதவிடாய் நிற்றல் (<45 வருடங்கள்) அல்லது நாட்பட்ட சூதகநிற்புக்குமுன் மாதவிலக்கின்மையாகவும் (1 வருடம்) இருக்கலாம். இருபக்க அண்டப்பை நீக்கல் (அண்டப்பையை அறுவை சிகிச்சையின் மூலம் அகற்றல்) அல்லது முதிர்வுறா கருப்பை செயலிழப்பு குறைப்பாடுள்ள பெண்மை இயக்கு நீர் உற்பத்திக்குக் காரணமாக இருக்கிறது. ஆண்களுக்கு டெஸ்டோஸ்டிரோன் குறைப்பாடு காரணமாக இருக்கிறது. எடுத்துக்காட்டாக ஆண்ட்ரோப்பாஸ் அல்லது விரைகள் அறுவை சிகிச்சைகயின் மூலம் அகற்றப்பட்டதற்கு பிறகு.
- உட்சுரப்பு சீர்குலைவுகள் எலும்பு இழப்பை தூண்டலாம். அவற்றில் கஷ்ஷிங்கின் நோய்குறித்தொகுப்பு[14], இணை தைராய்டு இயக்க மிகைப்பு[14], தைரநச்சியம்[14], தாழ்தைராய்டியம், நீரிழிவு நோய் வகை 1 மற்றும் 2,[23] அங்கப்பாரிப்பு மற்றும் அண்ணீரகம் குறைவு ஆகியவை அடங்கும். கருத்தரிப்பு மற்றும் பால்சுரப்பில் எதிர்மறையான எலும்பு இழப்பு இருக்கலாம்.[21]
- ஊட்டச்சத்துக்குறை, அல்லூண்வழி ஊட்டச்சத்து[14] மற்றும் உள்ளீர்ப்புக்கேடு ஆகியவை எலும்புப்புரையை ஏற்படுத்தலாம். ஊட்டச்சத்து சம்பந்தபட்ட மற்றும் இரையக குடலிய சீர்குலைவுகள் எலும்புப்புரை நோய்த்தாக்க நிலையை ஏற்படுத்தலாம். இதில் சீலியக நோய்[14], கிரான்ஸ் நோய், முலைப்பால் சர்க்கரை எதிர்ப்பு, அறுவை சிகிச்சை[22] (இரைப்பை நீக்கத்திற்குப் பிறகு, குடலுக்குரிய மாற்றுவழி அறுவை சிகிச்சை அல்லது குடல் வெட்டல்) மற்றும் கடுமையான கல்லீரல் நோய் (குறிப்பாக ஆரம்பநிலை பித்த கடினம்)[22] ஆகியவை அடங்கும். பசிநோய் இருக்கும் நோயாளிகளுக்கும் எலும்புப்புரை ஏற்படலாம். மற்ற வகையில் கால்சியம் போதுமானதாக எடுத்துக்கொள்வோருக்கு கால்சியம் மற்றும்/அல்லது வைட்டமின் டி யை உடல் உறிஞ்சும் ஆற்றலின்மையினால் எலும்புப்புரை உருவாக வாய்ப்பிருக்கிறது. மற்ற நுண்ணிய-ஊட்டச்சத்துக்களான வைட்டமின் K அல்லது வைட்டமின் B12 குறைப்பாடும் இதற்கு பங்களிப்பாக இருக்கும்.
- முடக்கு வாதம் போன்ற முடவியல் ரீதியான சீர்குலைவுகள் இருக்கும் நோயாளிகளுக்கு[22], தம்ப முள்ளந்தண்டழல்[22], மண்டலிய தோல்முடிச்சுநோய் எரித்மடோசஸ் மற்றும் பல மூட்டு சார்ந்த இடங்களை பாதிக்கக்கூடிய குழந்தைப்பருவ நோய் மூலம் அறியா கீழ்வாதம் உள்ளவர்களுக்கு எலும்புப்புரை ஏற்படக்கூடிய ஆபத்து அதிகமாக இருக்கிறது. இது அவர்களுடைய நோயின் ஒரு விளைவாகவோ மற்ற ஆபத்துக் காரணிகளைனாலோ ஏற்படலாம் (குறிப்பாக கார்டிகோஸ்டீராய்டு சிகிச்சை). மண்டலிய நோய்களான தசையில் மாவு ஏற்றம் மற்றும் இணைப்புத்திசுப் புற்று ஆகியவற்றினாலும் எலும்புப்புரை ஏற்படலாம்.
- அண்ணீரகம் குறைவு எலும்பமைவு பிறழ்வை ஏற்படுத்தலாம்.
- இரத்தவியல் சார்ந்த சீர்குலைவுகளுக்கும் எலும்புப்புரைக்கும் தொடர்பிருக்கிறது. அவைகளாவன: பல்கிய சோற்றுப்புற்று[22] மற்றும் மற்ற மோனோக்லோனல் காம்மோபதிகள்,[23] வடிநீரகப்புத்து மற்றும் இரத்தப்புற்றுநோய், மாஸ்ட் அணுப்பரவல்[22], இரத்த ஒழுக்கு நோய், சிக்கில்-செல் நோய் மற்றும் தலசீமியா.
- பல மரபுவழி சீர்குலைவுகளுக்கும் எலும்புப்புரையுடன் இணைத்துப் பார்க்கப்படுகிறது.இவைகளில் எலும்பு வளர்ச்சி இம்பர்ஃபெக்டா[22], மார்ஃபேன் நோய்க் குறித்தொகுப்பு[22], ஈமோகுரோம் நோய்[14], ஹைப்போப்பாஸ்பேட்டாசியா, கிளைக்கோஜன் சேமிப்பு நோய்கள், ஹோமோசிஸ்டினியூரியா[22], எத்லெர்ஸ்-டான்லாஸ் நோய்க் குறித்தொகுப்பு[22], மரபு வழி நோய், மென்கெஸின் நோய்க் குறித்தொகுப்பு, மேல் தோல் கொப்புளம் மற்றும் காச்சரின் நோய் ஆகியவை அடங்கும்.
- காரணம் தெரியாத பக்கவிளைவுடன் இருக்கும் நோயாளிகளுக்கு எலும்புப்புரை ஏற்படும் ஆபத்து அதிகமாக இருக்கிறது. எலும்பு இழப்பினால் சிக்கலான உறுப்புப் பகுதி வலி நோய்க் குறித்தொகுப்பு ஏற்படலாம். பார்கின்சனின் நோய் மற்றும் நீடித்த நாட்கள் தடைசெய்யும் சுவாசப்பைக்குரிய நோய் இருப்பவர்களுக்கு இது அதிகமாக ஏற்படுகிறது.
மருந்து உட்கொள்ளுதல்
ஒரு சில மருந்துகளை எடுத்துக்கொள்வதினால் எலும்புப்புரை ஏற்படும் ஆபத்து அதிகமாக இருக்கிறது. ஸ்ட்டீராய்டுகள் மற்றும் வலிப்பு அடக்கிகள் ஆகியவை மட்டும் மரபுசம்பந்தமாக தொடர்புள்ளதாக இருக்கிறது. ஆனால் ஆதாரங்கள் மற்ற மருந்துகளினால் தான் ஏற்படுகிறது என்று வெளிப்படுகின்றன.
- குளூக்கோகார்ட்டிகாய்டுகளைப் பயன்படுத்துவதினால் ஸ்ட்டீராய்டு-தூண்டப்பட்ட எலும்புப்புரை (SIOP) ஏற்படுகிறது - கஷ்ஷிங்கின் நோய்குறித்தொகுப்பிற்கு ஒத்திருக்கிறது மற்றும் முக்கியமாக அச்செலும்புக்கூடு சம்பந்தப்பட்டதாக இருக்கிறது. செயற்கையான குளூக்கோகார்ட்டிகாய்டு மருத்துவர் மருந்துச்சீட்டு மருந்தான ப்ரெட்னிசோனை நாட்பட்டு எடுத்துக்கொண்டதற்கு பிறகு ஏற்படலாம். ஹைடிரோகார்டிசோனை 30 மில்லி கிராமிற்கும் (7.5மிகி ப்ரெட்னிசோலோன்) அதிகமாக எடுத்துக்கொள்ளும் நோயாளிகளுக்கு குறிப்பாக மூன்று மாதங்களுக்கும் அதிகமாக எடுத்துக்கொள்பவர்களுக்கு நோய்த்தடுப்பிற்காக சில தொழில்முறை வழிகாட்டல்கள் பரிந்துரைக்கப்படுகின்றன.[24] ஒரு நாள் விட்டு இன்னொரு நாள் எடுத்துக்கொண்டால் இந்த நோயை தடுக்காது.[25]
- பார்பிசுரேட் அமில உப்புகள், ஃபெனிடாயின் மற்றும் வேறு சில நொதியை தூண்டக்கூடிய முயலகனடக்கிகள் ஆகியவை வைட்டமின் டி வளர்சிதை மாற்றத்தை துரிதப்படுத்தலாம்.[26][26]
- தைரநச்சியம் செய்வதைப் போன்றே L-தைரொட்சினின் அதிக இடமாற்றத்தினாலும் எலும்புப்புரை ஏற்படலாம்.[21] நோய்குறி இல்லாத தாழ்தைராய்டியமிற்கு பொருந்தும் வகையில் இருக்கலாம்.
- இனப்பெருக்க இயக்கக்குறை துண்டக்கூடிய பல மருந்துகள். உதாரணத்திற்கு மார்பக புற்றுநோயில் பயன்படுத்தப்படும் அரோமாடேஸ் மட்டுப்படுத்திகள், மெத்தாட்ரெக்ஸேட் மற்றும் மற்ற வளர்சிதைமாறுனப்பகை மருந்துகள், டிப்போ-புரோஜெஸ்ட்டிரோன் மற்றும் கருவகவூக்கி வெளியிடு இயக்குநீர்.
- உறைவெதிர்ப்பிகள் - ஹெப்பாரினை நீண்ட நாட்கள் பயன்படுத்துவதினால் எலும்பு அடர்த்தி குறைய காரணமாக இருக்கிறது.[27] மற்றும் வார்பாரின் எலிக்கொல்லியை (மற்றும் குமாரின்கள் தொடர்பான) நீண்ட நாட்கள் பயன்படுத்துவதினால் எலும்புப்புரை எலும்புமுறிவு ஏற்பட அதிகமான ஆபத்து இருப்பதாக கருதப்படுகிறது.[28]
- புரோட்டான் பம்ப் மட்டுப்படுத்திகள் - வயிற்று அமிலம் உற்பத்தியை இந்த மருந்துகள் தடைசெய்கிறது; கால்சியம் உட்கிரகித்தலில் இது குறுக்கிடுவதாகக் கருதப்படுகிறது.[29] நாட்பட்ட பாஸ்பேட் கட்டமைப்பு அலுமினியம்உள்ள அமில எதிர்ப்பிகளுடன் சேர்ந்து ஏற்படலாம்.[21]
- தைசோலிடினேடியோன்கள் (நீரழிவு நோய்க்காக பயன்படுத்தப்படுகிறது) - ராசிகிளிட்டசோன் மற்றும் பையோகிளிட்டசோன், PPARγ தடுப்பவைகள் ஆகியவற்றினால் எலும்புப்புரை மற்றும் எலும்புமுறிவின் ஆபத்து அதிகமாக ஏற்படலாம் என்று கருதப்படுகிறது.[30]
- நாட்பட்டலித்தியம் சிகிச்சை எலும்புப்புரை ஏற்படக் காரணமாக இருக்கிறது.[21]
நோய் ஆய்வுறுதி/அறுதியிடல்


எலும்பு தாது அடர்த்தியை அளவிடுதலின் மூலமாக எலும்புப்புரை அறுதியிடல் செய்யப்படுகிறது. இரட்டை ஆற்றல் ஊடுகதிர் உறிஞ்சுமையளவியல் அளவுகள்தான் மிகவும் பிரபலமான முறையாக இருக்கிறது. இயல்பு பிறழ்ந்த எலும்பு தாது அடர்த்தியைக் கண்டறிவதற்கு கூடுதலாக மாற்றியமைக்கூடிய வாய்ப்புள்ளவைகளுக்கு பின்புலத்தில் இருக்கும் காரணங்களை ஆராய்தல் எலும்புப்புரை அறுதியிடலுக்கு அவசியமாக இருக்கிறது. இவைகள் இரத்த பரிசோதனைகள் மற்றும் ஊடுகதிர்கள் மூலம் செய்யப்படுகின்றன. பின்புலத்தில் இருக்கும் பிரச்சனையின் அடிப்படையில் எலும்பிற்கு நோய் இடம் மாறி பரவும் புற்றுநோய், பல்கிய சோற்றுப்புற்று, கஷ்ஷிங்கின் நோய் மற்றும் மேலே கூறப்பட்ட காரணங்களுக்கு ஆய்வுகள் செய்யப்படுகின்றன.
இரட்டை ஆற்றல் ஊடுகதிர் உறிஞ்சுமையளவியல்
எலும்புப்புரை அறுதியிடல் செய்வதற்கு இரட்டை ஆற்றல் ஊடுகதிர் உறிஞ்சுமையளவியலை உயர் தர ஆய்வாக கருதுகின்றனர். இளம் வயது வந்தோருடைய எலும்பு தாது அடர்த்தி 2.5 நிலை விலகலை விட குறைவாகவோ சமமாகவோ இருக்கும் போது எலும்புப்புரை அறுதியிடல் செய்யப்படும். இது ஒரு டி-ஸ்கோர் (T-score) என்று மொழிபெயர்க்கப்பட்டுள்ளது. உலக சுகாதார அமைப்பு பின்வரும் அறுதியிடல் வழிகாட்டல்களை நிறுவியது[1][14]:
- டி-ஸ்கோர் -1.0 அல்லது மிகப்பெரியவை என்பது "சாதரணமானது"
- டி-ஸ்கோர் -1.0 மற்றும் -2.5 இடையே இருந்தால் "குறைவான எலும்பு எடை" (அல்லது "ஆஸ்டியோபீனியா") ஆகும்
- டி-ஸ்கோர் -2.5 அல்லது அதற்கு மேல் இருந்தால் எலும்புப்புரையாகும்.
ஒருவருக்கு எலும்புப்புரை எலும்புமுறிவு இருக்கும் போது ("விபத்தினால் ஏற்படும் குறைவான எலும்பு முறிவு" அல்லது "எளிதாக ஏற்படும் எலும்பு முறிவு") நிற்கும் உயரத்திலிருந்து விழுந்ததினால் எலும்பு முறிவு ஏற்பட்டிருந்தால் அதை "கடுமையான அல்லது நிலைபெற்ற" எலும்புப்புரை என்ற சொல்லைப் பயன்படுத்தலாம்[1].
செறிவுமானத்தின் திட்ட அளவைகளை மட்டும் அடிப்படையாகக் கொண்டு 50 வயதிற்குக் கீழ் உள்ள ஆண்களுக்கு எலும்புப்புரை அறுதியிடல் செய்யப்படல் கூடாது என்று மருத்துவ செறிவுமானத்திற்கான சர்வதேச அமைப்பு அறிவுறுத்தியது. முன்னமே மாதவிடாய் நிற்றல் ஏற்படும் பெண்களுக்கு டி-ஸ்கோருக்கு பதிலாக இசட்-ஸ்கோரை (உயர் எலும்பு எடைக்கு பதிலாக வயதை ஒப்பிடுதல்) பயன்படுத்த வேண்டும். அந்த பெண்களின் செறிவுமான திட்ட அளவைகளை மட்டும் அடிப்படையாகக் கொண்டு அவர்களுக்கு எலும்புப்புரை அறுதியிடல் செய்யப்படல் கூடாது[31][32].
நோய் ஆய்வுசெய்தல்

65 வயதுடைய அல்லது அதற்கும் மேற்பட்ட எல்லா பெண்களும் எலும்பு செறிவிற்காக ஆய்வு செய்யப்படல் வேண்டும் என்று அமெரிக்க தடுப்புச் சேவைகளின் செயற்படை (USPSTF) 2002-ஆம் ஆண்டு பரிந்துரைத்தது[33]. ஆபத்து அதிகமாக இருக்கும் 60லிருந்து 64 வயதுடைய பெண்களை மட்டுமே ஆய்வு செய்ய வேண்டும் என்று இந்த செயற்படை பரிந்துரைத்தது. புகைத்தல் அல்லது குடும்ப வரலாற்றின் ஆதாரத்துடன் கூடிய குறைந்த உடல் எடையே (எடை < 70 கிகி) அதிகமான ஆபத்து இருப்பதைச் சுட்டிக்காட்டுவதற்குரிய சிறந்த ஆபத்துக் காரணியாகும். திரும்ப திரும்ப செய்யப்படும் ஆய்விற்கான உகந்த இடைவெளிகள் மற்றும் ஆய்வை நிறுத்துவதற்கு ஏற்ற வயதையும் குறித்து பரிந்துரை செய்வதற்கும் போதுமான ஆதாரங்கள் இல்லை. ஆய்விற்காக 60 இலிருந்து 64 வயதுடைய பெண்களை தேர்வு செய்வதற்கு வழிகாட்டுவதற்காக மருத்துவ முன் உணர்ந்து சொல்லல் விதிமுறைகள் இருக்கின்றன. எலும்புப்புரை ஆபத்து மதிப்பீடு கருவி (ORAI) மிகவும் தூண்டக்கூடிய உத்தியாக இருக்கலாம்[34].
ஆண்களை பொருத்தமட்டில், 65 வயதில் எலும்பு முறிவு ஏற்படுவதற்கு முன்னதாக இருக்கும் ஆண்களுக்கும் 80 அல்லது அதற்கும் அதிகமான வயதில் எலும்பு முறிவு ஏற்படுவதற்கு முன்னதாக உள்ள ஆண்களுக்கும் ஆய்வு செலவு பயன் மிகுந்ததாக இருக்கலாம் என்று ஒரு செலவு-பகுப்பாய்வு ஆராய்ச்சி அறிவுறுத்துகின்றது[35]. மேலும், இடை வயதில் இருக்கும் ஆண்களுக்கு டெஸ்டோஸ்டிரோன் (இசுடெசுத்தோசத்தெரோன்) மட்டங்களில் ஏதாவது குறிப்பிடத்தக்க குறைதல் அதாவது 300க்கும் குறைவாக இருக்கிறதா என்பதை கண்டறிய ஆய்வு செய்வதே செலவு-பயன் மிகுதியாகும்.
சிகிச்சை
எலும்புப்புரைக்கு சிகிச்சை அளிப்பதற்கு பல மருந்து மருத்துவங்கள் இருக்கின்றன. அவைகள் பாலினத்தை அடிப்படையாகக் கொண்டு செய்யப்படுகின்றன. வாழ்வு முறை மாற்றங்களும் சிகிச்சையின் முக்கிய அம்சமாகும்.
மருத்துவம்
பிஸ்ஃபோஸ்ஃபோனேட்டுகள் தான் சிகிச்சைக்கான முக்கிய மருந்தியல் அளவீடுகளாகும். எனினும், டெரிப்பரட்டைட்டு மற்றும் துரந்தியம் ரெனலேட் போன்ற புதிய மருந்துகள் 1990களில் உருவாக்கப்பட்டன.
பிஸ்ஃபோஸ்ஃபோனேட்டுகள்
எலும்புப்புரை உறுதிசெய்யப்பட்ட நோயாளிகளுக்கு பிஸ்ஃபோஸ்ஃபோனேட்டு மருந்துகள் தான் பெண்களுக்கான முதல் கட்ட சிகிச்சையாகும். presently[update] சோடியம் அலண்டிரானேட்டு (ஃபோசாமாக்ஸ்) ஒரு நாளைக்கு 10 மிகி அல்லது ஒரு வாரத்திற்கு ஒருமுறை 70 மிகி எடுத்துக்கொள்ளல், ரைஸ்டிரனேட்டு (அக்டோனெல்) ஒரு நாளைக்கு 5 மிகி அல்லது ஒரு வாரத்திற்கு ஒருமுறை 35 மிகி எடுத்துக்கொள்ளல் மற்றும்/அல்லது இபாண்டிரனேட்டு (பொனிவா) மாதத்திற்கு ஒரு முறை எடுத்துக்கொள்ளல் ஆகியவை மிகவும் அதிகமாக மருத்துவரால் பரிந்துரைக்கப்படும் பிஸ்ஃபோஸ்ஃபோனேட்டுகள் ஆகும்.
குறைவான தாக்கவிளைவு இடுப்பு எலும்பு முறிவையுடைய நோயாளிகளுக்கு 5 மிகி சோல்டிரானிக் அமிலத்தின் வருடாந்திர உட்செலுத்தலினால் எந்த எலும்பு முறிவின் ஆபத்தையும் 35 (13.9லிருந்து 8.6%) சதவீதத்திற்கும், முதுகெலும்புச்சிரை எலும்பு முறிவு ஆபத்தை 3.8 சதவீதத்திலிருந்து 1.7 சதவீதத்திற்கும் முதுகெலும்புச் சிரை அல்லாத எலும்பு முறிவு ஆபத்தை 10.7 சதவீதத்திலிருந்து 7.6 சதவீதமுமாக குறைத்தது என்று 2007 ஆம் ஆண்டில் உற்பத்தியாளர் ஆதரவளித்த ஆய்வு பரிந்துரைத்தது. இந்த ஆய்வில் இறப்புவீத பலன்களும் கண்டுபிடிக்கப்பட்டுள்ளது. 1.9 வருடங்களுக்குப் பிறகு, ஆய்வுக்குட்பட்டவர்களில் 9.6% நோயாளிகள் (மாறாக கட்டுப்பாட்டு குழுவில் 13.3% ஆக இருந்தது) வேறு காரணத்தினால் இறந்துவிட்டனர். இதில் 28 சதவீத இறப்புவீத பலன் சுட்டிக்காட்டப்பட்டது[36].
வாய்வழி பிஸ்ஃபோஸ்ஃபோனேட்டு ஒப்புமையில் மிகவும் குறைவாகவே உட்கிரகிக்கப்படுவன. அதனால் அதை வெறும் வயிற்றுடன் அடுத்த 30 நிமிடங்களுக்கு உணவு அல்லது தண்ணீர் எதுவும் உண்ணாமல் எடுத்துக்கொள்ள வேண்டும். இவை உணவுக்குழாயில் அழற்சியை (உணவுக்குழாய் அழற்சி) ஏற்படுத்துகிறது, அதனால் சிலநேரங்களில் தாங்கிக்கொள்வதற்கு மிகவும் கடினமாக இருக்கும். வாராந்திர அல்லது மாதாந்திர முறையில் எடுத்துக்கொள்ளுதல் (அதை தயாரிக்கும் முறையைப் பொருத்து) உணவுக்குழாய் அழற்சி ஏற்படுவதை குறைக்கலாம். இப்போது இது தரப்படுத்தப்பட்டுள்ளது. சோலெண்டிரோனேட்டு (சோல்டிரானிக் அமிலம்) போன்ற சிரையுள்ளே வடிவமைத்தலுடன் கூடிய இடைப்பட்ட மருந்தளவு வாய்வழி சகித்தல் பிரச்சனையை தவிர்க்கிறது. இவை அதிகமான விகிதத்தில் ஆனால் அரிதாக மகிழ்ச்சியளிக்காத வாய் நோய் என்றழைக்கப்படும் தாடையில் எலும்பு இறப்பு நோயில் சிக்கவைக்கலாம்[37]. இந்த காரணத்திற்காக, ஒருவேளை வாய்வழி பிஸ்ஃபோஸ்ஃபோனேட்டு சிகிச்சை அதிகமாக விரும்பப்படலாம். சிகிச்சை ஆரம்பிப்பதற்கு முன்னதாக தேவையான இழப்பீடு செய்யவல்ல பல் மருத்துவம் செய்யப்படல் வேண்டும் என்று மருத்துவர்கள் இப்போது பரிந்துரைக்கின்றனர்[38].
டெரிப்பரட்டைட்டு
சமீபத்தில் எலும்புப்புரையில் டெரிப்பரட்டைட்டின் (ஃபோடியோ, இனக்கலப்பு உயிர் இணை தைராய்டு இயக்குநீர் 1–34 மீதமிருத்தல்) தாக்கம் அதிகமாக இருப்பதாக தெரிகிறது. இது இணை தைராய்டு இயக்குநீர் போன்று செயல்பட்டு எலும்பாக்கிகளை தூண்டுவதினால் அதனுடைய செயல்பாட்டை அதிகரிக்கிறது. எலும்புப்புரை உறுதிசெய்யப்பட்ட நோயாளிகள் (ஏற்கனவே எலும்பு முறிவு ஏற்பட்டவர்கள்), குறிப்பாக குறைவான எலும்புத் தாது அடர்த்தி அல்லது எலும்பு முறிவிற்கான ஆபத்துகள் அதிகமாக இருப்பவர்கள் அல்லது வாய்வழி பிஸ்ஃபோஸ்ஃபோனேட்டை தாங்கிக்கொள்ள முடியாதவர்கள் ஆகியோருக்கு இது அதிகமாகப் பயன்படுத்தப்படுகிறது. பென்-வகை மருந்தூசி கருவியைப் பயன்படுத்தி இது தினசரி உட்செலுத்தி கொடுக்கப்படுகிறது. சில நாடுகளில், பிஸ்ஃபோஸ்ஃபோனேடுகள் பலனற்றோ முரண்பட்டதாகவோ ஆகிவிட்டால் மட்டுமே டெரிப்பரட்டைட்டை சிகிச்சைக்காகப் பயன்படுத்த அங்கீகாரம் கொடுக்கப்படுகிறது (அமெரிக்காவில் இந்த கட்டுபாடு அமெரிக்க உணவு மற்றும் மருந்து நிர்வாகத்தினால் கட்டாயப்படுத்தப்படவில்லை). ஏற்கனவே கதிரியக்க சிகிச்சை எடுத்துக்கொண்ட நோயாளிகள்,பாகெட்டின் நோய் உள்ளவர்கள் அல்லது இளம் நோயாளிகள் இந்த மருந்தைத் தவிர்க்க வேண்டும்.
இஸ்ட்ரோண்டியம் ரெனலேட்டு
வாய்வழி இஸ்ட்ரோண்டியம் ரெனலேட்டு என்பது ஓர் மாற்றான வாய்வழி சிகிச்சையாகும். "இரட்டை செயல்பாடு எலும்பு மாற்று மருந்துகள்" என்று உற்பத்தியாளர்களால் அழைக்கப்படும் மருந்துகளின் பிரிவைச் சார்ந்தது. இதனுடைய செயல்பாடு குறிப்பாக முதுகெலும்புச்சிரை எலும்பு முறிவை தடுப்பதில் நிரூபிக்கப்பட்டுள்ளது[39]. ஆராய்ச்சியில் இஸ்ட்ரோண்டியம் ரெனலேட்டு எலும்பாக்கிகளின் இனப்பெருக்கத்தை தூண்டுவதாகவும் அத்திகரைப்பிகளின் இனப்பெருக்கத்தைத் தடைசெய்வதாகவும் இருப்பதாக கண்டறியப்பட்டது.
இஸ்ட்ரோண்டியம் ரெனலேட்டு தினமும் 2 கி வாய்வழி நீர் திண்மக்கலவையாக எடுத்துக்கொள்ளப்படுகிறது. முதுகொலும்புச்சிரை மற்றும் இடுப்பு எலும்புமுறிவை தடுப்பதற்காக எலும்புப்புரைச் சிகிச்சையில் பயன்படுத்த அங்கீகாரம் வழங்கப்பட்டுள்ளது. பிஸ்ஃபோஸ்ஃபோனேட்டைவிட இஸ்ட்ரோண்டியம் ரெனலேட்டில் பக்கவிளைவு பயன்கள் இருக்கின்றன. ஏனெனில் எலும்புப்புரை சிகிச்சையிலிருந்து விலக்குவதற்கான மிகவும் பொதுவான காரணமான மேல் GI உருவாகும் பக்கவிளைவை இது ஏற்படுத்தாது. சிரையின் இரத்த உறைக்கட்டி ஏற்படுவதற்கான ஆபத்து கொஞ்சம் அதிகமாக இருப்பதாக சில ஆய்வுகளில் கண்டுபிடிக்கப்பட்டது[40]. ஆனால் இதனுடைய காரணம் இன்னும் தீர்மானிக்கப்படவில்லை. வெவ்வேறு காரணங்களினால் ஏற்பட்ட இரத்த உறைவு ஆபத்தில் இருக்கும் நோயாளிகளுக்கு அதிகமாக பொருந்தாமல் இருக்கலாம் என்று இது அறிவுறுத்துகிறது. எலும்புத் திசு உட்பொருளினுள் கால்சியம் இருக்கும் இடத்தில் ஸ்ட்ரோண்டியதை (அதிகளவு) உயர்த்துவதினால் இரட்டை ஆற்றல் ஊடுகதிர் உறிஞ்சுமையளவியல் சோதித்துத் தேர்ந்தெடுத்தலில்[41] அளவிட்டப்படியே எலும்பு தாது அடர்த்தியின் அதிகரிப்பு போதுமான அளவாகவும் பொருத்தமற்றும் காணப்படலாம். இஸ்டிரோண்டியம் சிகிச்சைக் கொடுக்கப்பட்ட நோயாளிகளுக்கு இந்த முறையின் மூலம் எலும்பு அடர்த்தியை அதற்கு மேல் பின்தொடர்தல் கடினமாக இருக்கும். ஒரு திருத்தல் நெறிமுறை திட்டமிடப்பட்டுள்ளது[42].
இஸ்ட்ரோண்டியம் ரெனலேட் பயனுள்ளதாக இருந்தாலும் அதனுடைய பயன்பாட்டை அமெரிக்கா இன்னும் ஏற்றுக்கொள்ளவில்லை. எனினும் பல நன்கு தெரிந்த வைட்டமின் உற்பத்தியாளர்களினால் ஸ்ட்ரோண்டியம் சிட்ரிக் உப்பு அமெரிக்காவில் கிடைக்கிறது. இஸ்ட்ரோண்டியம் எந்த வடிவமாக பயன்படுத்தப்பட்டாலும் அது பாதுகாப்பானதாகவும் பயனுள்ளதாகவும் இருக்கிறது என்று பெரும்பாலான ஆராய்ச்சியாளர்கள் நம்புகிறார்கள். இஸ்ட்ரோண்டியத்தின் பதிப்பைக் காப்புரிமை செய்து கொள்வதற்காக பிரான்சின் சர்வியர் நிறுவனத்தினால் கண்டுபிடிக்கப்பட்ட ஒரு கருவி தான் ரெனலேட்டு வடிவம் ஆகும்.[மேற்கோள் தேவை]
இஸ்ட்ரோண்டியம் என்ன வடிவமாக இருந்தாலும் வயிற்று அமிலத்தில் நீரில் கரையக்கூடியதாகவும் அயனியாக்கம் செய்யப்பட்டதாகவும் இருத்தல் வேண்டும். குடலுக்குரிய வழியிலிருந்து குருதியோட்டத்தினுள் எடுத்துச்செல்லும் போது இஸ்ட்ரோண்டியம் புரதம் நிறைந்ததாக இருக்கும். சோடியம் அலண்டிரானேட்டு (ஃபோசாமாக்ஸ்) போன்ற மருந்துகளைப் போல் இல்லாமல் இஸ்ட்ரோண்டியம் எலும்பு மறுசுழற்சியை தடைசெய்யாமல் வலிமையான எலும்புகளை உற்பத்திசெய்யலாம். ஐந்து வருடங்களுக்குப் பிறகு அலண்டிரானேட்டு கூட எலும்பு இழப்பை ஏற்படுத்தலாம் என்று ஆராய்ச்சிகள் காண்பித்துள்ளன. ஆனால் இஸ்ட்ரோண்டியம் வாழ்நாள் முழுவதும் பயன்படுத்துவதற்காக எலும்பை தொடர்ந்து உருவாக்கிக்கொண்டிருக்கும்.[மேற்கோள் தேவை]
இஸ்ட்ரோண்டியத்தை எடுத்துக்கொள்ளும் போது கால்சியம் அதனுடன் போட்டியிடும் என்பதினால் அதனை உணவுடனோ கால்சியம் இருக்கும் தயாரிப்புகளுடனோ எடுத்துக்கொள்ளக் கூடாது. கால்சியம், மெக்னீசியம் மற்றும் வைட்டமின் டி யை தினமும் நோய்த் தீர்ப்பதற்காக எடுத்துக்கொள்ளுதல் அவசியமாக இருக்கிறது. ஆனால் ஸ்ட்ரோண்டியம் எடுத்துக்கொள்ளும் அதே நேரத்தில் எடுத்துக்கொள்ளக் கூடாது. இரவில் ஸ்ட்ரோண்டியத்தை வெறும் வயிற்றில் எடுத்துக்கொள்ள வேண்டும்.[மேற்கோள் தேவை]
இயக்கு நீர் மாற்றீடு செய்தல்
பெண்மை இயக்கு நீர் மாற்றீடு செய்தல் சிகிச்சை எலும்புப்புரையைத் தடுப்பதில் சிறந்த சிகிச்சையாக இருந்து வருகிறது. ஆனால், இந்த நேரத்தில், அதன் பயன்பாட்டிற்கு மற்ற நோய்க்குறிகள் இருந்தால் ஒழிய அது பரிந்துரைக்கப்படுவதில்லை. பெண்களின் மாதவிடாய் நிற்றலுக்கு பிறகுள்ள முதல் பத்தாண்டுக் காலத்தில் பெண்மை இயக்கு நீர் பரிந்துரைக்கப்படலாமா என்பது குறித்த கருத்து நிலையற்றும் சர்ச்சைக்குரியதாகவும் இருக்கிறது.
இனப்பெருக்க இயக்கக் குறையுடைய ஆண்களுக்கு டெஸ்டோஸ்டிரோன் எலும்பு எண்ணிக்கையிலும் தரத்திலும் முன்னேற்றத்தைக் கொடுத்திருப்பதாக தெரிகிறது. ஆனால் 2008 ஆண்டு வரை எலும்பு முறிவுகளின் தாக்கங்கள் அல்லது சாதாரணமான டெஸ்டோஸ்டிரோன் அளவுள்ள ஆண்கள் பற்றின ஆய்வுகள் எதுவும் இல்லை.[23]
தேர்ந்த பெண்மை இயக்கு நீர் பண்பேற்றி (SERM)
உடல் முழுவதும் குறிப்பிட்ட முறையில பெண்மை இயக்கு நீர் ஏற்பியாக செயல்படும் மருந்துகளின் பிரிவே தேர்ந்த பெண்மை இயக்கு நீர் பண்பேற்றி எனப்படும். சாதாரணமாக, டிராபிகுலர் எலும்பில் உள்ள எலும்பாக்கி மற்றும் எலும்புத்திசு செயல்பாட்டிற்கு இடையே உள்ள சமநிலையின் மூலம் எலும்பு தாது அடர்த்தி நன்றாக ஒழுங்குசெய்யப்படுகிறது. பெண்மை இயக்கு நீர் எலும்பாக்கியின் செயல்பாட்டை தூண்டும் என்பதினால் எலும்பு உருவாதல்-உட்கிரகித்தல் சமநிலையை ஒழுங்குசெய்வதில் இது மிகப்பெரிய பங்கு வகிக்கிறது. ரலாக்ஸிஃபினே போன்ற சில SERMகள் எலும்புத்திசு மூலம் எலும்பு உறிஞ்சுதலை மந்தமாக்கி எலும்பில் செயல்படுகிறது.[43] SERMகள் மிகவும் பயனுடையது என்று மருத்துவ சோதனைகளில் நிரூபிக்கப்பட்டுள்ளன.[44]
ஊட்டச்சத்து
கால்சியம்
எலும்பு வளர்ச்சி, எலும்பு குணமாதல் மற்றும் எலும்பு வலிமையை தக்கவைத்தல் ஆகியவற்றிற்கு ஆதரவளிப்பதற்கு கால்சியம் அவசியமாக இருக்கிறது. இது எலும்புப்புரைக்கு ஒரு சிகிச்சையாகவும் உள்ளது. நாடு மற்றும் வயதைச் சார்ந்து கால்சியம் எடுத்துக்கொள்ளுதலின் பரிந்துரைகளும் வேறுபடும். எலும்புப்புரையின் ஆபத்து அதிகமாக இருப்பவர்களுக்கு (ஐம்பது வயதிற்குப் பிறகு) ஒரு நாளைக்கு 1,200 மிகி அளவு கால்சியம் எடுத்துக்கொள்ளவேண்டும் என்று அமெரிக்க சுகாதார நிறுவனங்களால் பரிந்துரைக்கப்படுகிறது. கால்சியத்தை சேர்த்துக்கொள்ளுதல் சீரான உணவுப் பழக்கத்தை அதிகரிக்கிறது. நாள் முழுவதும் பல சிறிய (500 மிகி அல்லது அதற்கும் குறைவாக) மருந்தளவுகளாக எடுத்துக்கொள்வதினால் உட்கிரகித்தலை உகந்ததாக்குகிறது[45]. என்றாலும், எலும்புப்புரையைத் தடுப்பதிலும் சிகிச்சையிலும் கால்சியத்தின் பங்கு தெளிவாக தெரியவில்லை — மிகவும் குறைவாக கால்சியம் எடுத்துக்கொள்பவர்களுக்கும் எலும்பு முறிவின் விகிதம் மிகவும் குறைவாக இருக்கிறது. பால் மற்றும் பால் பொருட்கள் மூலம் அதிகமாக கால்சியத்தை எடுத்துக்கொள்பவர்களுக்கு எலும்பு முறிவு அதிகமான விகிதத்தில் இருக்கிறது. மற்ற காரணிகளான, புரதம், உப்பு மற்றும் உயிர்ச்சத்து டி எடுத்துக்கொள்பவர்கள், உடற்பயிற்சி மற்றும் சூரிய ஒளி படும்படி இருத்தல் ஆகிய எல்லாமே எலும்புப்புரை உருவாக்கத்தில் இருக்கும் பல காரணிகளில் கால்சியத்தையும் ஒரு காரணியாக்குகிறது. இவை எலும்பு தாது ஆக்கத்திலும் தாக்கம் விளைவிக்கலாம்[46]. 2007-ஆம் ஆண்டு உலக சுகாதார நிறுவனத்தின் (உலக சுகாதார அமைப்பு) அறிக்கையில் கால்சியம் உணவுடன் அமிலமாக எடுத்துக்கொள்ளப்படுவதால் எலும்புப்புரையின் தாக்கங்களை உண்டாக்கலாம் என்று குறிப்பிடப்பட்டுள்ளது[47][48].
கால்சியம் மற்றும் கால்சியத்துடன் வைட்டமின் டிஐ உட்படுத்தி செய்யப்பட்ட தோராயமாக்கப்பட்டு கட்டுப்படுத்தப்பட்ட சோதனைகளின் ஒரு மிதப்பு-பகுப்பாய்வில் எலும்பு ஆரோக்கியத்தை (எலும்பு முறிவின் விகிதமும் எலும்பு இழப்பின் விகிதமும்) மதிப்பிடுவதற்கு எந்த அளவீடு பயன்படுத்தப்பட்டது என்பதன் அடிப்படையில் விளைவுகள் வேறுபட்டனவாக இருந்தாலும் கால்சியம் (1,200 மிகி அல்லது அதற்கும் அதிகமாக) மற்றும் வைட்டமின் டி ஐ (800 IU அல்லது அதற்கும் அதிகமாக) அதிக அளவு பயன்படுத்துதலை ஆதரித்தது.[49] சிகிச்சை நெறிமுறைகளுக்கு அதிக உடன்பாடுடன் இருக்கும் நோயாளிக்கு மிதப்பு-பகுப்பாய்வுடன் சேர்ந்த மற்றொரு ஆய்வு மிகவும் சிறந்த விளைவுகளை ஏற்படுத்தியது.[50] இதற்கு முரணாக ஆரம்ப கால அறிக்கைகளில் கால்சியம் சேர்க்கையில் உயர் அடர்த்தி கொழுப்புப்புரதங்கள் (HDL, "சிறந்த இரத்தக் கொழுப்பு") மேம்படுத்தப்பட்டாலும் நியூசிலாந்தில் 1471 பெண்கள் பங்குகொண்ட ஒரு ஆய்வில் இதயத்திசு இறப்பு (மாரடைப்பு) விகிதத்தில் சாத்தியமுள்ள அதிகரிப்பு கண்டறியப்பட்டது. இது நிரூபிக்கப்பட்டால், பெண்கள் கால்சியத்தை சேர்த்துக்கொள்வதினால் எலும்பு முறிவு ஆபத்து குறையும் என்பதை விட அதிக தீங்கை விளைவிக்கும் என்பதை இது சுட்டிக்காட்டும்.[51]
வைட்டமின் டி
கால்சியத்துடன் வைட்டமின் டிஐ எடுத்துக்கொள்வதினால் எலும்பு அடர்த்தி 1% அதிகரிக்கிறது, இடுப்பு எலும்புமுறிவை அது பாதிப்பதில்லை. ஆனால் சிறுநீரக கற்கள் உருவாவதை 17% ஆக அதிகரிக்கிறது என்று பெண்களின் சுகாதார முனைப்பு கண்டுபிடித்திருந்தாலும் வைட்டமின் டிஐ அதிகமாக எடுத்துக்கொள்வதினால் முதியவர்களுக்கு எலும்புமுறிவு ஏற்படுவதை குறைக்கிறது என்று சில ஆய்வுகள் காண்பிக்கின்றன[49][52][53].
உடற்பயிற்சி
நடத்தல் நீந்துதல் போன்ற உடற்பயிற்சிகள், எடை சுமத்தல் மற்றும் எதிர்பாற்றல் உடற்பயிற்சிகள் ஆகிய உடற்பயிற்சிகள் எல்லாமே பெண்களுக்கு சூதகநிற்புப்பின் எலும்புத் தாது அடர்த்தியை பராமரிக்கவோ அதிகரிக்கவோ செய்யும் என்று பல்வேறு ஆய்வுகள் காண்பிக்கின்றன.[54] எலும்புத் தாது அடர்த்தியை மற்றும் எலும்பு தரத்தின் மற்ற மீட்டா முறைகளை மேம்படுத்துவதற்கு எந்த வகையான உடற்பயிற்சிகள் மிகவும் பயனுள்ளதாக இருக்கிறது என்பதை சுட்டிக்காட்டுவதற்குப் பல ஆராய்ச்சியாளர்கள் முயற்சி எடுத்தனர். எனினும் அதனுடைய முடிவுகள் வேறுபட்டன. சூதகநிற்புப்பின்னுள்ள சாதாரண பெண்கள் ஒரு வருடத்திற்கு குதிக்கும் உடற்பயிற்சிகளை தொடர்ந்து செய்து வருவதினால் எலும்புத் தாது அடர்த்தி மற்றும் கீழ்பகுதி கால் முன்னெலும்பின்[55] குறைவேக இயக்கத்தின் தருணம் அதிகரிப்பதாக தெரிகிறது. டிரெட்மில் வாக்கிங், சீருடற்பயிற்சி, ஸ்டெப்பிங், குதித்தல், நீடித்திருக்கும் திறன் மற்றும் வலிமைக்காக செய்யப்படும் உடற்பயிற்சிகள் ஆகிய எல்லாமே ஆஸ்டியோபீனிக் சூதகநிற்புப்பின்னுள்ள பெண்களுக்கு L2-L4 எலும்புத் தாது அடர்த்தியில் குறிப்பிடத்தக்க அதிகரிப்பை தருகிறது.[56][57][58] குறிப்பாக சேய்மை, ஆரம் மற்றும் இடுப்பு எலும்புத் தாது அடர்த்தியில் வலிமை பயிற்சி முன்னேற்றத்தைத் தூண்டுகிறது.[59] மற்ற மருந்தியல் சிகிச்சைகளான இயக்க நீர் மாற்றீடு செய்தல் சிகிச்சையுடன் (HRT) உடற்பயிற்சியையும் சேர்த்து செய்வதினால் எலும்புத் தாது அடர்த்தியில் அதிகரிப்பை காண்பித்துள்ளது. இந்த அதிகரிப்பு இயக்கு நீர் மாற்றீடு செய்தல் சிகிச்சை மட்டும் தனியாக செய்வதினால் ஏற்படும் முன்னேற்றத்தைவிட அதிகமாக காண்பித்துள்ளது.[60]
எலும்புப்புரை நோயாளிகளுக்கு எலும்புத் தாது அடர்த்தியை அதிகரிக்கசெய்வதோடு மட்டுமல்லாது கூடுதல் பலன்களாக சமநிலையில் முன்னேற்றம், நடக்கும் பாணி மற்றும் விழுதல் ஆபத்தைக் குறைக்கிறது.[61]
முன் கணிப்பு
| [62] | WHO பகுப்பு | வயது 50-64 | ஒட்டுமொத்தமாக | |
|---|---|---|---|---|
| சாதரணமாக | 5.3 | 9.4 | 6.6 | |
| எலும்பணுக்குறை | 11.4 | 19.6 | 15.7 | |
| எலும்புப்புரை | 22.4 | 46.6 | 40.6 |
எலும்பு முறிவின் சிக்கலின் காரணத்தினால் எலும்புப்புரை நோயாளிகளின் இறப்புவிகிதம் அதிகமாக இருந்தாலும், பெரும்பாலான நோயாளிகள் நோயினால் இறப்பதை விட நோயுடன் தான் இறக்கிறார்கள்.
இடுப்பு எலும்பு முறிவினால், அசைவாற்றல் குறையவும், பல சிக்கல்கள் (ஆழமான சிரையின் இரத்த உறைவு மற்றும்/அல்லது நுரையீரல் சிரைக்குரிய தக்கையடைப்பு , நுரையீரல் அழற்சி) ஏற்பட காரணமாகவும் அமைந்து கூடுதல் ஆபத்தாக முடியலாம். இடுப்பு எலும்பு முறிவிற்கு பிறகுள்ள 6-மாத இறப்புவிகிதம் சுமார் 13.5% ஆக இருக்கிறது. இடுப்பு எலும்பு முறிவினால் அவதிப்படும் நோயாளிகளுக்கு (சுமார் 13%) இடுப்பு எலும்பு முறிவிற்கு பிறகு அசைவதற்கு போதுமான அளவு முழு பராமரிப்பும் அவசியமாக இருக்கிறது[63].
முதுகெலும்புச்சிரை எலும்புமுறிவுகளில் இறப்பு விகித தாக்கம் குறைவாக இருந்தாலும் நரம்பு திசு அமைதல் சம்பந்தப்பட்ட கடுமையான நாட்பட்ட வலி ஏற்படலாம். இதை கட்டுப்படுத்துவதும் அதனுடைய ஊனத்தை சரிசெய்வதும் கடினமானதாகும். பல முதுகெலும்புச்சிரை எலும்புமுறிவுகள் கடுமையான முதுகுப்பகுதி வளைவை (பின்கூனல்) ஏற்படுத்தலாம். இது மிகவும் அரிதாக இருந்தாலும் உட்புற உறுப்புகளின் மேல் ஏற்படும் அழுத்தத்தினால் ஒருவருடைய மூச்சுவிடும் ஆற்றலை பழுதாக்கலாம்.
மரணத்தின் ஆபத்து, பிற சிக்கல்களை விட எலும்புப்புரை எலும்புமுறிவுகள் ஆரோக்கியம் சம்பந்தப்பட்ட வாழ்க்கைத் தரத்தைக் குறைப்பதோடு தொடர்புள்ளதாக இருக்கிறது[64].
கொள்ளைநோயியல்
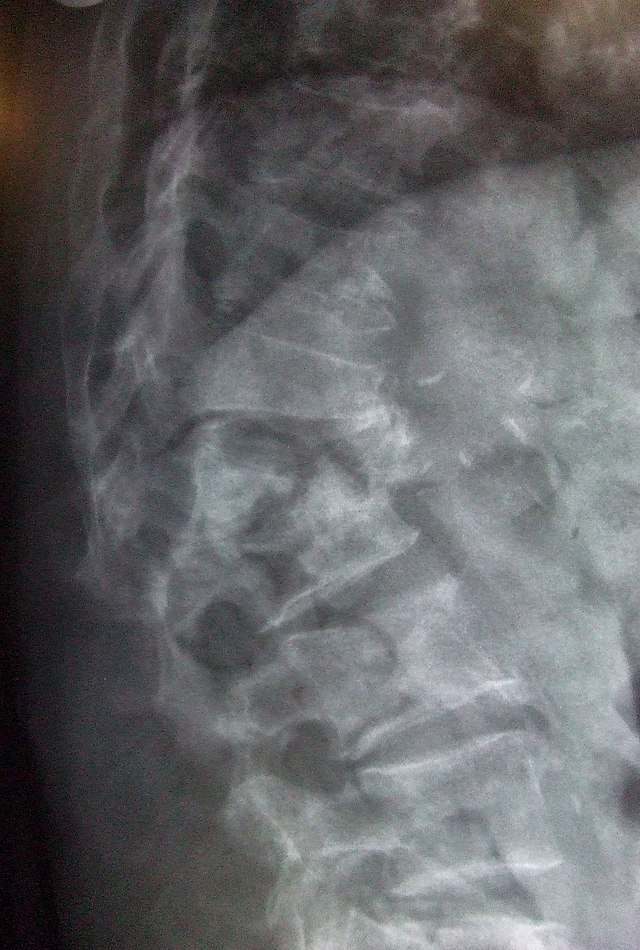
பெண்களில் 3ல் ஒருவருக்கும், ஆண்களில் 12ல் ஒருவருக்கும் உலகளவில் 50 வயதில் இருப்பவர்களுக்கு எலும்புப்புரை இருக்கிறது என்று மதிப்பிடப்பட்டுள்ளது[மேற்கோள் தேவை]. ஆண்டுதோறும் லட்சக்கணக்கான எலும்புமுறிவு ஏற்பட இது காரணமாக இருக்கிறது. பெரும்பாலாக கீழ்முதுகு முதுகெலும்புகள், இடுப்பு மற்றும் மணிக்கட்டு ஆகியவற்றை இது உள்ளடக்குகிறது. விலா எலும்பின் எளிதாக ஏற்படும் எலும்பு முறிவுகளும் ஆண்களில் மிகவும் பொதுவாக காணப்படுகிறது.
இடுப்பு எலும்புமுறிவுகள்
எலும்புப்புரையின் மிகவும் கடுமையான விளைவாக இடுப்பு எலும்புமுறிவுகள் இருக்கின்றன. அமெரிக்காவில் ஆண்டுதோறும் 250,000க்கும் அதிகமான இடுப்பு எலும்புமுறிவுகள் எலும்புப்புரையின் காரணத்தினால் ஏற்படுகிறது.[65] ஓர் 50 வயதையுடைய வெள்ளைக்காரப் பெண்ணிற்கு 17.5% கீழ்ப்பகுதி தொடை எலும்பின் எலும்புமுறிவுக்கான வாழ்நாள் ஆபத்திருக்கிறது என்று மதிப்பிடப்பட்டுள்ளது. ஆண்கள் மற்றும் பெண்கள் ஆகிய இருவருக்குமே ஒவ்வொரு பத்தாண்டுகளுக்கும் இடுப்பு எலும்புமுறிவின் நிகழ்வு ஆறிலிருந்து ஒன்பதிற்கு அதிகரிக்கரிக்கிறது. 80 அல்லது அதற்கும் அதிகமான வயதையுடைய ஆண்களுக்கும் பெண்களுக்கும் மத்தியில் அதிகமாக நிகழ்வது கண்டுபிடிக்கப்பட்டுள்ளது.[66]
முதுகெலும்புச்சிரை எலும்புமுறிவுகள்
35-50% இடைப்பட்டு 50 வயதுடைய எல்லா பெண்களுக்கும் குறைந்தது ஒரு முதுகெலும்புச்சிரை எலும்புமுறிவாவது ஏற்பட்டிருக்கிறது. அமெரிக்காவில் ஆண்டுதோறும் 700,000 முதுகெலும்புச்சிரை எலும்புமுறிவுகள் ஏற்படுகின்றன. ஆனால் அவற்றில் மூன்றில் ஒரு பங்கே கண்டறியப்படுகின்றன. 68.8 சராசரி வயதுடைய 9704 பெண்களை கொண்டு 15 வருடங்களாக செய்யப்பட்ட ஆய்வில் 324 பெண்கள் ஆய்வில் நுழையும் போதே முதுகெலும்புச்சிரை எலும்புமுறிவினால் பாதிக்கப்பட்டிருந்தனர்; 18.2% பெண்களுக்கு முதுகெலும்புச்சிரை எலும்புமுறிவு உருவானது ஆனால் அந்த ஆபத்து ஏற்கனவே முதுகெலும்புச்சிரை எலும்புமுறிவு இருந்த பெண்களில் 41.4% ஆக உயர்ந்தது.
மணிக்கட்டு
அமெரிக்காவில் ஆண்டுதோறும் ஏற்படும் 250,000 மணிக்கட்டு எலும்புமுறிவுகள் எலும்புப்புரையின் காரணத்தினால் ஏற்படுகிறது.[65] ஆஸ்டிரோப்போரோடிக் எலும்புமுறிவுகளின் மூன்றாவது மிகவும் பொதுவான வகை மணிக்கட்டு எலும்புமுறிவுகள் ஆகும். வெள்ளைக்கார பெண்களுக்கு கோல்ஸின் எலும்புமுறிவு நீடித்திருத்தலின் வாழ்நாள் ஆபத்து சுமார் 16% ஆக இருக்கிறது. பெண்கள் 70 வயதாகும் நேரத்தில் சுமார் 20% பெண்களுக்கு குறைந்தது ஒரு மணிக்கட்டு எலும்புமுறிவாவது ஏற்பட்டிருக்கிறது.[66]
விலா எலும்பு முறிவுகள்
நோய்த் விலா எலும்பின் தொற்றும் எலும்பு முறிவுகள் முப்பதைந்து வயதிலிருந்தே ஆண்களுக்கு பொதுவாகக் காணப்படுகிறது. இந்த ஆண்கள் உடல்ரீதியாக மிகவும் சுறுசுறுப்புள்ளவர்களாக இருக்கிறார்கள். உடல்ரீதியான செயல்பாட்டின் காரணத்தினால் இவர்கள் எலும்புமுறிவுகளினால் அவதிப்படுவதால் எலும்புப்புரையின் அறிகுறிகள் என்று இந்த எலும்புமுறிவுகள் பார்க்கப்படுவதில்லை. உதாரணமாக நீர் சறுக்கு அல்லது ஜெட் ஸ்கையிங் செய்யும் போது விழுதலினால் ஏற்படலாம். எனினும் எலும்புமுறிவை அறுதியிடல் செய்யும் போதே தனிப்பட்ட நபரின் டெஸ்டோஸ்டிரோன் அளவையும் பரிசோதனை செய்யும் போது அந்த நபர் ஆபத்தில் இருக்கிறாரா என்பதை அந்த பரிசோதனை உடனே வெளிப்படுத்திவிடும்.
தடுக்கும் முறைகள்
எலும்புப்புரையை தடுக்கும் முறைகளின் வாழ்க்கை முறையின் மாற்றங்களும் அடங்கியிருக்கின்றன. எனினும், தடுப்பதற்கு மருந்துகளும் பயன்படுத்தப்படுகின்றன. வித்தியாசமான கருத்தாக எலும்புப்புரை ஆர்திசிஸ் முதுகுதண்டு எலும்புமுறிவை தடுக்க உதவுகிறது மற்றும் தசைகளை கட்டியமைப்பதில் ஆதரவாக இருக்கிறது. கீழே விழுதலை தடுத்தல் எலும்புப்புரைச் சிக்கல்களை தடுக்க உதவலாம்.
வாழ்வுமுறை
வாழ்வுமுறை மூலம் எலும்புப்புரையைத் தடுத்தல் என்பது பல விதங்களில் இருக்கின்றன. இவை மாற்றியமைக்கக்கூடிய வாய்ப்புள்ள ஆபத்து காரணிகளை தடுக்க உதவுகிறது. புகையிலை புகைத்தல் மற்றும் பாதுகாப்பில்லாத மது எடுத்துக்கொள்ளுதல் ஆகியவை எலும்புப்புரையுடன் தொடர்புள்ளதாக இருக்கிறது. புகைத்தலை நிறுத்துதல் மற்றும் மது எடுத்துக்கொள்வதை மட்டுப்படுத்துதல் ஆகியவை எலும்புப்புரையைத் தடுக்க கொடுக்கப்படும் பொதுவான பரிந்துரைகளாகும்.
- உடற்பயிற்சிகள்
உடற்பயிற்சி மூலம் அதிகமான எலும்பு எடையை அடைதலும் வளர் இளம் பருவத்தின் போது சரியான ஊட்டசத்துள்ள உணவை எடுத்துக்கொள்ளுதலும் எலும்புப்புரையைத் தடுத்தலில் மிகவும் முக்கியமாக இருக்கிறது. வாழ்க்கை முழுவதும் உடற்பயிற்சியும் ஊட்டச்சத்தும் எடுத்துவந்தால் எலும்பு சீர்கேட்டை தாமதப்படுத்தும். மெதுவோட்டம், நடத்தல் அல்லது படி ஏறுதல் ஆகியவற்றை வாரத்திற்கு மூன்று முறைகள் 70-90% அதிகபட்ச திறனுடன் செய்தலோடுக் கூட கால்சியத்தையும் ஒரு நாளைக்கு 1,500 மிகி எடுத்துக்கொள்ளுதலினால் கீழ்ப்பக்குதி (கீழே) முதுகுதண்டின் எலும்பு அடர்த்தி 9 மாதங்களில் 5% ஆக அதிகரிக்கிறது. ஆஸ்டியோபீனியா அல்லது எலும்புப்புரையின் பாதிப்பு இருக்கிறது என்று அறுதியிடப்பட்டவர்கள், எலும்புமுறிவை தடுப்பதற்காக அவர்களுடைய உடற்பயிற்சி திட்டத்தை அவர்களுடைய மருத்துவரிடம் கலந்துபேசவேண்டும்.[67]
- ஊட்டச்சத்து
சரியான ஊட்டசத்து என்பது கால்சியம் மற்றும் வைட்டமின் டி போதுமான அளவு உணவில் இருத்தல் அவசியமாக இருக்கிறது. எலும்புப்புரை ஆபத்து (எ.கா. ஸ்ட்டீராய்டு பயன்பாடு) இருக்கும் நோயாளிகள் பொதுவாக வைட்டமின் டி மற்றும் கால்சியம் சேர்ப்புக்களுடன் சிகிச்சையளிக்கப்படுவார்கள். பிஸ்ஃபோஸ்ஃபோனேட்டுடனும் அடிக்கடி சிகிச்சை கொடுக்கப்படும். சிறுநீரக நோயில், வைட்டமின் டியின் சேமிப்பு நிலையான கால்சிடையோலிலிருந்து (25-டைஹைட்ராக்ஸிகோலெகால்சிஃபெரால்) கால்சிட்ரியலை சிறுநீரகம் போதுமான அளவு உண்டாக்காது என்பதினால் அதிகமான செயல்பாடுடைய வைட்டமின் டி நிலைகளான பாராகால்சிட்டால் அல்லது (1,25-டைஹைட்ராக்ஸிகோலெகால்சிஃபெரால் அல்லது வைட்டமின் டியின் முக்கிய உயிரியல் ரீதியான அதிக செயல்பாடுள்ள நிலையான கால்சிட்ரியல்) பயன்படுத்தப்படுகிறது.
அதிகமான புரத உணவுகள் எடுத்துக்கொள்வதினால் இது சிறுநீரில் கால்சியம் வெளியாவதை அதிகரிக்கும். இதனால் எலும்புமுறிவின் ஆபத்து அதிகரிக்க வாய்ப்புள்ளது என்று ஆராய்ச்சி அறிக்கைகள் குறிப்பிடுகின்றன.[68] கால்சியத்தை உட்கிரகிப்பதற்கு புரதம் அவசியமாக இருக்கிறது என்று மற்ற ஆய்வுகள் காண்பித்துள்ளன. ஆனால் அதிகமாக புரதத்தை எடுத்துக்கொள்ளுதல் இந்த செயல்முறையை தடுக்கிறது. எலும்புப்புரையை தடுத்தலிலும் சிகிச்சையிலும் புரத உணவுக் குறித்த இண்டர்வென்ஷனல் சோதனைகள் எதுவும் செய்யப்படவில்லை.[69]
மருத்துவம்
மிகவும் அதிகமான ஆபத்தில் இருக்கும் நோயாளிகளுக்கு சிகிச்சைகாக பிஸ்ஃபோஸ்ஃபோனேட் பயன்படுத்தப்படுகிறது. எலும்புப்புரையைத் தடுப்பதற்காக பரிந்துரைக்கப்படும் மற்ற மருந்துகளில் ரலாக்ஸிஃபினே மற்றும் தேர்ந்த பெண்மை இயக்கு நீர் பண்பேற்றி (SERM) ஆகியவையும் அடங்கும்.
பெண்மை இயக்கு நீர் மாற்றீடு செய்தல் சிகிச்சை எலும்புப்புரைத் தடுப்பதற்கான சிகிச்சையில் சிறந்ததாக இருந்துவருகிறது. ஆனால், இந்த நேரத்தில், அதனுடைய பயன்பாட்டிற்கு மற்ற சுட்டிக்காட்டுதல்கள் ஏதாவது இருந்தால் மட்டுமே அது பரிந்துரைக்கப்படுகிறது. மாதவிடாய் நிற்றலுக்குப் பின் உள்ள முதல் பத்து ஆண்டுகளுக்கு பெண்களுக்கு பெண்மை இயக்கு நீர் பரிந்துரைக்கப்படலாமா என்பதைக் குறித்து சர்ச்சை இருக்கின்றது.
இனப்பெருக்க இயக்கக் குறையுடைய ஆண்களுக்கு டெஸ்டோஸ்டிரோன் எலும்பு எண்ணிக்கையிலும் தரத்திலும் முன்னேற்றத்தைக் கொடுத்திருப்பதாக தெரிகிறது. ஆனால் 2008 ஆண்டு வரை எலும்பு முறிவுகளின் தாக்கங்கள் அல்லது சாதாரணமான டெஸ்டோஸ்டிரோன் அளவுள்ள ஆண்கள் பற்றின ஆய்வுகள் எதுவும் இல்லை.[23]
வரலாறு
எலும்பு அடர்த்தியில் ஏற்படும் வயது சம்மந்தப்பட்ட குறைவுகளுக்கும் எலும்புமுறிவு ஆபத்திற்கும் இடையே உள்ள தொடர்பு ஆஸ்டிலே கூப்பர் இருந்தவரை இருந்தது. "எலும்புப்புரை" என்ற இந்த சொல்லும் அதனுடைய நோயியல் தோற்றத்தை அறிந்துகொள்ளுதல் ஆகியவை உருவாவதற்கு பிரென்சு நோயியல் வல்லுநரான ஜீன் லாப்ஸ்டெயின் காரணமாக இருந்தார்[70]. அமெரிக்க நாளமில்லாச் சுரப்பி மருத்துவரான ஃபுல்லர் ஆல்பிரைட் எலும்புப்புரையை சூதகநிற்புக்குபின் உள்ள நிலையுடன் தொடர்புப்படுத்தினார்[71]. 1960களில் கண்டறியப்பட்ட பிஸ்ஃபோஸ்ஃபோனேடுகள் எலும்புப்புரை சிகிச்சையில் ஒரு புரட்சியை உருவாக்கியது[72].
அமைப்புகள்
1986 ஆம் ஆண்டு தேசிய எலும்புப்புரை அமைப்பு நிறுவப்பட்டது. எலும்புப்புரையின் அறுதியிடல், தடுத்தல் மற்றும் சிகிச்சையை மேம்படுத்துவதற்காக அர்பணிக்கப்பட்ட ஒரு இங்கிலாந்து அற நிறுவனமாகும்.[73][74]
தேசிய எலும்புப்பரை நிறுவனம் (USAவில் உள்ள வாஷிங்டன், D.C.,யில் தலைமையகம் இருக்கிறது) எலும்புப்புரை மற்றும் அது தொடர்பான எலும்புமுறிவை தடுத்தல், வாழ்க்கை முழுவதும் ஆரோக்கியமான எலும்பை மேம்படுத்தல், எலும்புப்புரையினால் பாதிக்கப்பட்டவர்களின் வாழ்க்கையை முன்னேற்ற உதவுதல் மற்றும் விழிப்புணர்ச்சி திட்டங்கள், ஆதரித்து பேசுதல், பொது மற்றும் சுகாதார தொழில்முறை சார்ந்த கல்வி ஆகியவற்றின் மூலம் நோய்க்கு தீர்வு காணுதல் மற்றும் ஆராய்ச்சி ஆகியவற்றை செய்துவருகிறது. http://www.nof.org
சர்வதேச எலும்புப்புரை நிறுவனம் (IOF) (சுவிட்ஸர்லாந்தில் உள்ள நியானில் தலைமையகம் அமைந்துள்ளது): நோயாளியின் உலகளவிலான இணைப்பு, மருத்துவ மற்றும் ஆராய்ச்சி அமைப்புகள், விஞ்ஞானிகள், சுகாதார பராமரிப்பு தொழில்முறை வல்லுநர்கள் மற்றும் எலும்பு ஆரோக்கியம் குறித்து அக்கறைகொள்ளும் சர்வதேச நிறுவனங்கள் ஆகியவையாக செயல் புரிகிறது. http://www.iofbonehealth.org
எலும்பியல் ஆராய்ச்சி அமைப்பு (USA, ரோஸ்மொண்ட், ILல் தலைமையகம் அமைந்துள்ளது) என்பது ஒரு ஆராய்ச்சி மற்றும் தொழில்முறை சார்ந்த முன்னேற்ற அமைப்பாகும். இது பல வருடங்களாக எலும்புப்புரை ஆராய்ச்சி, சிகிச்சை மற்றும் தடுத்தலை வலியுறுத்தி வருகிறது. http://www.ors.org
மேலும் காண்க
குறிப்புகள்
புற இணைப்புகள்
Wikiwand - on
Seamless Wikipedia browsing. On steroids.

