From Wikipedia, the free encyclopedia
Benigno povečanje prostate (BPP) ali benigna prostatična hiperplazija pomeni nerakavo povečanje volumna prostate (obsečnice), ki povzroča simptome pri mokrenju oziroma odvajanju seča.[4][1] Histološko gre za postopno hiperplazijo oziroma povečanje tkiva stromalnega in žleznega dela prostate.[5] Kaže se z motnjami uriniranja; pojavlja se pogosta potreba po odvajanju seča, bolnik ima težavo z začetkom uriniranja, curek je upočasnjen, tanek, razpršen, se prekinja ali pa se seč izloča le po kapljicah.[5][1] Seč lahko tudi uhaja (pride do tako imenovane urinske inkontinence), lahko pa nastopi tudi popolno zastajanje seča.[1] Možni zapleti benignega povečanja prostate so okužbe sečil, sečni kamni in odpoved ledvic.[2]
| Benigno povečanje prostate | |
|---|---|
| Sopomenke | benigna prostatična hiperplazija |
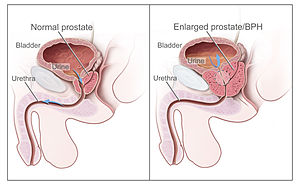 | |
| Prikaz normalne prostate (levo) in benigno povečane prostate (desno) | |
| Specialnost | urologija |
| Simptomi | pogosto odvajanje seča, težave z začenjanjem uriniranja, šibak curek, zastoj seča, uhajanje seča[1] |
| Zapleti | okužbe sečil, sečni kamni, odpoved ledvic[2] |
| Običajni začetek | starost nad 40 let[1] |
| Vzroki | neznano[1] |
| Dejavniki tveganja | družinska obremenjenost, debelost, sladkorna bolezen tipa 2, nezadostna telesna dejavnost, erektilna disfunkcija[1] |
| Diagnostični postopki | na osnovi simptomov in telesnega pregleda po izključitvi drugih možnih vzrokov[2] |
| Diferencialne diagnoze | srčno popuščanje, sladkorna bolezen, rak prostate[2] |
| Zdravljenje | spremembe življenjskega sloga, zdravila, različni posegi, operativno zdravljenje[1][2] |
| Zdravila | antagonisti α-adrenergičnih receptorjev (na primer terazosin), zaviralci 5α-reduktaze (na primer finasterid)[1] |
| Pogostost | 105 milijonov bolnikov na svetovni ravni (leta 2015)[3] |
Vzrok ni pojasnjen.[1] Med dejavnike tveganja spadajo družinska obremenjenost, debelost, sladkorna bolezen tipa 2, nezadostna telesna dejavnost in erektilna disfunkcija.[1] Nekatera zdravila, na primer psevdoefedrin, antiholinergiki in zaviralci kalcijevih kanalčkov, lahko simptome poslabšajo.[2] S starostjo se prostata povečuje,[6] mehanizem simptomov oteženega odvajanja seča pa temelji na pritiskanju tkiva prostate na sečnico, ki potuje skozi prostato.[1] Diagnostika temelji zlasti na simptomih in telesnem pregledu po izključitvi drugih možnih vzrokov.[2]
Obstaja več ukrepov za lajšanje simptomov benignega povečanja prostate, na primer spremembe življenjskega sloga, uporaba nekaterih zdravil, različni posegi in kiruršo zdravljenje.[1][2] Pri bolnikih z blagimi simptomi se priporočajo izguba prekomerne telesne teže, telesna dejavnost ter zmanjšan vnos kofeina. Glede koristi telesne dejavnosti je sicer le malo dokazov.[2][7] Pri bolnikih s huje izraženimi simptomi se uporablja zdravljenje z zdravili, kot so antagonisti α-adrenergičnih receptorjev (na primer terazosin) in zaviralci 5α-reduktaze (na primer finasterid).[1] Pri bolnikih, pri katerih po omenjenih ukrepih ne pride do izboljšanja, se lahko opravi delna kirurška odstranitev prostate.[2] Bolniki uporabljajo tudi pripravke iz delov nekaterih zdravilnih rastlin, kot so plodovi žagastolistne palme, lubje afriškega pigeja, korenina velike koprive in korenika hipoksisa.[8] Za uporabo zdravilnih rastlin ni dovolj podatkov iz kliničnih poskušanj.[6]
V svetovnem merilu je prizadetih okoli 105 milijonov moških.[3] Benigno povečanje prostate običajno nastopi po 40. letu starosti.[1] Okoli polovica vseh moških nad 50. letom starosti ima povečano prostato, [2] po 80. letu starosti pa že 90 % moških.[9][10][1] Benigno povečanje prostate samo po sebi ni dejavnik tveganja za razvoj raka prostate, čeprav je tudi pri benignem povečanju prostate povečana raven PSA (prostatičnega specifičnega antigena).[11]

Benigno povečanje prostate je pri moških najpogostejši vzrok simptomov spodnjih sečil, ki zajemajo simptome ob zadrževanju seča v mehurju, ob njegovem odvajanju in po njem.[12] Simptomi ob zadrževanju seča v mehurju zajemajo pogosto potrebo po mokrenju, nočno odvajanje seča (nikturijo), nenadno potrebo po odvajanju seča in urinsko inkontinenco (nehotno uhajanje seča).[13] Simptomi, ki se pojavljajo med mokrenjem, so težave z začetkom uriniranja, nehotmo prekinjanje curka,[14] šibak curek, občutek nepopolne izpraznjenosti mehurja in nekontroliranje uhajanje seča po koncu mokrenja.[15][16][17] Prisotna je lahko tudi bolečina v mehurju ali bolečina, ki se pojavlja med mokrenjem (disurija).[18]
Pride lahko tudi do obstrukcije pretoka seča,[19] ki jo spremljajo bolečine v trebuhu, nenehen občutek polnosti mehurja, pogosto odvajanje seča, akutni zastoj seča (nezmožnost mokrenja), bolečina med mokrenjem, težave z začetkom uriniranja, počasen curek seča, prekinjajoč curek ter nikturija.[20]
BPP je lahko napredujoča bolezen, zlasti če ni ustrezno zdravljena. Zaradi nepopolnega praznenja sečnega mehurja zaostaja v mehurju delež seča, kar lahko povzroči okužbe sečil.[21] Nezdravljeno benigno povečanje prostate lahko zaradi kroničnega zastoja seča v mehurju in povečanega pritiska seča na zgornji del sečil in ledvice povzroča poslabšano delovanje ledvic in postopno ledvično odpoved. V sečnem mehurju lahko nastanejo sečni kamni.[5]
Mehanizem nastanka benignega povečanja prostate še ni povsem pojasnjen, vendar pa epidemiološki podatki kažejo, da imajo pri patogenezi pomembno vlogo moški spolni hormoni (androgeni), pomembno vlogo pri razvoju bolezni pa imajo tudi okoljski vplivi in genetski dejavniki.[22] Dejavniki, ki lahko povečajo tveganje za nastanek BPP so tudi uporaba steroidnih spolnih hormonov, presnovni sindrom, bolezni srca in ožilja, debelost, sladkorna bolezen, prehrana, fizična neaktivnost in vnetje.[6]
Večina strokovnjakov meni, da imajo moški spolni hormoni (testosteron in sorodni hormoni) pomembno vlogo v razvoju benignega povečanja prostate. Prisotnost moških spolnih hormonov je nujna za razvoj bolezni, vendar pa ni nujno, da se bolezen razvije.[23] To potrjujejo dokazi, da se pri posameznikih z genetskimi boleznimi, ki onemogočajo sintezo in/ali delovanje androgenov, prostata ne razvije normalno in se benigno povečanje prostate in tudi rak prostate ne pojavita; prav tako se bolezni ne pojavita pri skopljencih.[22] To je pokazala raziskava na 26 skopljencih iz palače dinastije King v Pekingu iz leta 1960. Povprečen čas od kastracije je bil 54 let (razpon: 41–65 let). Pri 81 % skopljencev prostata ni bila tipna.[23] Po drugi strani podatki kažejo, da aplikacija eksogenega testosterona pri posameznikih ne poveča tveganja za nastanek BPP ali raka prostate in tako ostaja povezava med androgeni in nastankom obeh bolezni nepojasnjena. Za opredelitev tveganja pri aplikaciji eksogenega testosterona so sicer potrebne randomizirane nadzorovane klinične raziskave z več udeleženci.[24]
Prisotnost benignega povečanja prostate pri sorodnikih v prvem kolenu poveča tveganje za bolezen pri posamezniku, kar kaže, da je razvoj bolezni povezan tudi z genetskimi dejavniki. Raziskava, v kateri so spremljali moške sorodnike iz prvega kolena bolnikov, ki jim je bila opravljena prostatektomija zaradi benignega povečanja prostate, je dokazala, da so imeli ti sorodniki štirikrat večje tveganje za nastanek bolezni kot sorodniki iz kontrolne skupine.[6] K razvoju benignega povečanja prostate in tudi raka prostate doprinesejo različne spremembe na epigenetski in genetski ravni, vključno z določenimi polimorfizmi v genih, vpletenih v presnovo in delovanje androgenov.[22]
Študije nakazujejo, da lahko način prehrane vpliva na razvoj BPP, vendar so za zanesljive dokaze potrebne še nadaljnje raziskave.[25] Raziskave s Kitajske kažejo, da lahko povečan vnos beljakovin s hrano poveča tveganje za nastanek BPP; pri moških s podeželja, ki v primerjavi z moškimi, ki živijo v mestih, uživajo več hrane z živalskimi beljakovinami, so ugotovili manjšo pojavnost BPP.[26][27] V raziskavi pri japonsko-ameriških moških na Havajih, so ugotovili močno negativno povezavo z vnosom alkohola in šibko pozitivno povezavo z vnosom govejega mesa.[28] V večji ameriški prospektivni kohortni raziskavi so potrdili srednje močno povezavo med prisotnostjo BPP in skupnim energetskih vnosom in vnosom beljakovin, ni pa bilo potrjene povezave z vnosom maščob.[29]
Obstajajo epidemiološki dokazi o večjem tveganju za pojav BPP pri bolnikih s presnovnim sindromom (hkratna prisotnost debelosti, motene presnove glukoze, povišanega krvnega tlaka, hipertrigliceridemije in nizke ravni HDL).[30]
Benigno povečanje prostate je s staranjem povezana bolezen. Po eni od teorij pride do BPP v starosti zaradi fibroze in slabitve mišičnega tkiva prostate.[31][32] Mišično tkivo prostate je sicer pomembno pri normalnem delovanju organa in omogoča iztis tekočine, ki jo žleze v prostati proizvajajo. Z ponavljajočim se krčenjem in raztezanjem mišičnih vlaken pride neobhodno tudi do njihovih poškodb. Mišična vlakna imajo slabo zmožnost obnavljanja in kolagenska vlakna začno nadomeščati poškodovana mišična vlakna. Posledica takega neučinkovitega obnavljanja je oslabitev mišičnega tkiva, ki več ni sposobno popolnoma iztisniti proizvedene tekočine. Kopičenje tekočine v žlezah nadalje povečuje upor mišičnih vlaken med raztezanjem in krčenjem, čedalje več mišičnih vlaken se poškoduje in čedalje več tkiva nadomešča kolagen.[33]

Hiperplazija (čezmerno povečanje tkiva zaradi nastanka novih celic) pri BPP zajame tako epitelijske celice žleznega tkiva kot stromalne celice, vključno z mišičnimi vlakni.[2] Večina virov navaja, da prevladuje hiperplazija stromalne komponente, vendar pa točno povečanja razmerje obeh delov prostate ni znano.[34]:694 Prve spremembe v prostati se pričnejo okrog 40. leta starosti. V prehodni coni prostate, v predelu, ki obdaja sečnico, nastanejo najprej mikroskopski nodusi, sestavljeni iz žleznih in stromalnih (vezivno-mišičnih) elementov ali mešanice obojih elementov. Stromalni del je v večji meri sestavljen iz gladkega mišičja, v manjši meri pa iz veziva.[35] Pri nekaterih moških se lahko prostata poveča tudi na maso 200 do 500 gramov.[36] Prostato obdaja ovojnica, ki preprečuje, da bi se prostata zlahka širila navzven, zato se poveča pritisk v prostati, ki se prenaša tudi na sečnico. To je pomemben mehanizem nastanka simptomov pri uriniranju, saj povečan pritisk na sečnico poveča upor v njej.[6]
Klinična diagnoza BPP temelji na prisotnosti simptomov spodnjih sečil (vendar izraženost simptomov spodnjih sečil ni vedno v neposredni povezavi z obsežnostjo povečanja prostate), digitalnem rektalnem pregledu prostate in izključitvi drugih bolezni, ki povzročajo podobne klinične znake in simptome. Če zdravnik ob reklatlnem pregledu začuti povečano prostato, ki pa je somerne oblike in gladka na otip, kaže to na prisotnost BPP.[2]
Pri ovrednotenju simptomov in postavitvi diagnoze so lahko v pomoč tudi validirani vprašalniki za bolnike.[2][37][38]
V diferencialno diagnostiko benignega povečanja prostate spadajo številne bolezni, ki povzročajo podobno simptomatiko spodnjih sečil, in sicer nevrološke motnje, bolezni sečnega mehurja (na primer rak sečnega mehurja, sečni kamni), sečnice (na primer striktura sečnice) in prostate (na primer kronično vnetje prostate), rak prostate) in okužbe sečil.[2]
Določena zdravila lahko povzročijo neželene učinke na spodnjih sečilih, podobne simptomom BPP. Takšna so na primer zdravila, ki povečajo upor ob izhodu iz sečnega mehurja zaradi povečanja tonusa gladkega mišičja prostate ali sečnega mehurja[2] – na primer alfaadrenergični agonisti, kot so dekongestivi, ki vsebujejo psevdoefedrin.[2] Nadalje lahko nekatera zdravila, in sicer zaviralci kalcijevih kanalčkov in antiholinergiki, poslabšajo simptome spodnjih sečil zaradi zastajanja seča v mehurju, saj spodbujajo relaksacijo gladkega mišičja v mehurju.[2] Diuretiki, kot so diuretiki Henlejeve zanke (na primer furosemid) in tiazidni diuretiki (na primer klortalidon) povzročajo neželene učinke, ki se kažejo v obliki pogostega odvajanja seča in nočnega prebujanja zaradi potrebe po uriniranju.[2]
Zdravljenje benignega povečanja prostate je usmerjeno predvsem v izboljšanje simptomov spodnjih sečil in zmanjšanje velikosti prostate, s ciljem izboljšati bolnikovo kakovost življenja ter preprečiti akutno zaporo seča in potrebo po kirurškem zdravljenju.[5][39] Terapevtske možnosti so nadzorovano opazovanje, zdravila rastlinskega in sintetskega izvora ter kirurške metode.[6] Izbira oblike zdravljenja je odvisna od izraženosti simptomov. Pri lažjih težavah pri izločanju seča se navadno priporoča opazovanje in morebitna sprememba življenjskega sloga.[40] Če je potrebno zdravljenje, se uporablja predvsem zdravilsko (medikamentozno) zdravljenje, in sicer so na voljo tri skupine zdravil: zdravila rastlinskega izvora, antagonisti adrenergičnih receptorjev alfa in zaviralci testosteron-5-alfa reduktaze. Kirurško zdravljenje pride na vrsto zlasti takrat, ko zdravilsko zdravljenje ni uspešno.[40]
Med spremembe življenjskega sloga, ki lahko pomagajo ublažiti simptome BPP spadajo telesna dejavnost,[41] zmanjšan vnos tekočin pred spanjem, izogibanje alkoholu in izdelkom, ki vsebujejo kofein, ter upoštevanje časovno opredeljene sheme odvajanja seča.
Bolnikom se tudi svetuje, da ne uporabljajo zdravil, ki izražajo antiholinergične lastnosti (na primer antihistaminiki, dekongestivi, opioidi in triciklični antidepresivi), saj lahko le-ta poslabšajo simptome spodnjih sečil. Vendar se mora bolnik pri opustitvi katerega koli zdravila prej posvetovati z zdravnikom.[42]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.