Остеохондропласти́ческая трахеобронхопати́я (хондроостеопласти́ческая трахеопати́я, остеопласти́ческая трахеопатия, оссифика́ция лёгких) — редко встречающееся хроническое заболевание дыхательных путей, характеризующееся разрастанием хрящевой и/или костной ткани в подслизистом слое трахеи и крупных бронхов с разной степенью сужения их просвета. Впервые описана при аутопсии Карлом Рокитанским в 1855 году. В мировой медицинской литературе к 1947 году было описано лишь 90 наблюдений остеохондропластической трахеобронхопатии, а к 1993 году — 340 описаний этой формы патологии, из которых лишь 3 случая — в русскоязычной медицинской литературе[1][2]. В связи с поздним развитием клинических проявлений заболевания и значительной трудностью прижизненной диагностики, во многом обусловленной неосведомлённостью большинства врачей, остеохондропластическая трахеобронхопатия в значительном проценте случаев выявляется лишь посмертно при аутопсии[3][4]. В качестве случайной находки остеохондропластическая трахеобронхопатия может быть диагностирована при интубации трахеи[5][6], компьютерной томографии (КТ) органов грудной клетки и фибробронхоскопии, выполняемых по другим показаниям[7][8].
| Остеохондропласти́ческая трахеобронхопати́я (Tracheobronchopathia osteochondroplastica) | |
|---|---|
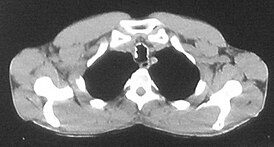 Изображение трахеи с включениями хрящевой и костной плотности по ходу её стенок при остеохондропластической трахеобронхопатии | |
| МКБ-11 | CA27.0 |
| МКБ-10 | J39.8; J98.09 |
| МКБ-9 | 519.19 |
| OMIM | 189961 |
| MeSH | C536977 |
История


Остеохондропластическая трахеобронхопатия в мировой медицинской литературе была впервые детально описана при аутопсии австрийским патологоанатомом, членом Венской и Парижской академий наук, профессором патологической анатомии Венского университета Карлом Рокитанским (Carl von Rokitansky, 1804—1878)[9] в 1855 году[8] и, немного позднее, немецким анатомом, директором анатомического института Тюбингенского университета, профессором Губертом Лушкой (Hubert von Luschka, 1820—1875)[10][11] в 1856 году[4][8]. Гистологическое описание этой патологии впервые дано британским врачом Сэмюэлом Уилксом[англ.] (Samuel Wilks, 1824—1911)[12] в 1857 году[7][13][14]. Существенное значение в разработке методов диагностики остеохондропластической трахеобронхопатии имела фундаментальная докторская диссертация русского патологоанатома И. Ф. Пожариского (1875—1919) «О гетеропластическом образовании костной ткани» (1904)[15], в которой им рассмотрены все вопросы гетеропластических остеом. Первое описание прижизненно установленных при ларингоскопии изменений сделал H. S. Muskelton[1] в 1909 году, после его работ и работ немецкого патологоанатома Людвига Ашоффа (Karl Albert Ludwig Aschoff, 1866—1942)[16] (1911) термин «трахеопатия» утвердился в медицинской среде. В русской медицинской литературе два случая остеохондропластической трахеобронхопатии впервые были представлены С. Н. Поповой в 1911 году[17].
Эпидемиология
Частота остеохондропластической трахеобронхопатии, установленной при аутопсии, составляет от 1:400 до 3:1000[3][4], а как случайной находки при выполнении бронхоскопии по другим показаниям — от 1:125 до 1:6000[7]. Наблюдается в возрасте от 23 лет до 81 года, но чаще у лиц старше 60 лет, с приблизительно одинаковой частотой у мужчин и женщин[4][6]. Описаны единичные случаи заболевания у детей[2][18][19]. Прижизненная диагностика составляет от 3 до 5 %[1], при этом 90 % прижизненно выявленных случаев в настоящее время устанавливаются при фибробронхоскопии[20].
Этиология
Этиология остеохондропластической трахеобронхопатии остаётся неясной[5][8][20]. Основными гипотезами метаплазии эластической ткани трахеи и бронхов в костно-хрящевую являются следующие:
- Врожденное происхождения этих изменений[7][17];
- Возникновение в связи с хроническим бронхитом или со специфическим воспалительным процессом (туберкулёз, сифилис)[14][17][18].
- Представляет собой экхондрозы и экзостозы, связанные с хрящами трахеи[1] (следствие перихондрита полуколец)[17][18].
- Является конечной стадией первичного амилоидоза органов дыхания[6][7][17][18].
- В результате нарушения кислотно-щелочного баланса и последующего воспаления слизистой трахеобронхиального дерева, приводящих к превращению гистиоцитов в остеоциты[17].
- Опухолевый рост по типу множественных остеом[17].
Патогенез
В настоящее время вопросы патогенеза остеохондропластической трахеобронхопатии разработаны недостаточно. Установлено, что формирование костной ткани осуществляется постепенно из соединительной ткани: происходит объединение коллагеновых волокон в пучки, их набухание, гиалинизация, местами обызвествление. Замурованные фибробласты изменяются: уменьшаются в размерах, приобретают угловатую форму. Происходит увеличение в объёме костной ткани за счёт соединительной ткани. Затем в костные пластинки врастают кровеносные сосуды вместе с богатой клетками рыхлой соединительной тканью и дают начало образованию костномозговых полостей с элементами костного мозга[2].
Остеохондропластическая трахеобронхопатия в течение многих лет протекает доброкачественно, редко вызывая критические стенозы дыхательных путей. Однако уменьшение их диаметра и деформация просвета с атрофией эпителия вызывает нарушение отделения мокроты, что способствует развитию инфекционно-воспалительных процессов в лёгочной ткани[21]. На этом фоне возможно возникновение рака лёгкого[17][20].
Патологическая анатомия
Остеохондропластическая трахеобронхопатия чаще поражает среднюю и нижнюю трети трахеи[19], её бифуркацию[21] и главные, долевые и сегментарные бронхи[4][18], изолированное поражение трахеи встречается в 80 %, только бронхов — в 5 %, трахеи и бронхов одновременно — в 15 %, в некоторых случаях в процесс вовлекается гортань[1][4][5][21][22].
Макроскопически обнаруживаются плотные белесоватые узелки с неправильными очертаниями, выступающие над поверхностью слизистой, диаметром 1-3 мм (характерная картина «металлической тёрки»), располагающиеся исключительно в хрящевой части трахеи и никогда в мембранозной[14][23]. Такая избирательная локализация патологических изменений характерна только для остеохондропластической трахеобронхопатии и не наблюдается при других заболеваниях дыхательных путей[7][19][22]. Эти возвышающиеся узелки могут иногда сливаться в тяжи[18].
Микроскопически в атрофирующемся подслизистом слое трахеи и бронхов выявляются островковые разрастания губчатой кости, хряща или одновременно того и другого. Как правило, эти разрастания располагаются между кольцами трахеи. Костная ткань этих островков имеет зрелую пластинчатую структуру, однако может быть грубоволокнистой; костные островки не связаны с предшествующим хрящом, могут содержать элементы костного мозга[8]. Хрящевая ткань островков может быть фиброзной, эластической или гиалиновой; отдельные участки новообразованного хряща локализуются под эпителием. Хрящевые островки, как и костная ткань, возникают независимо от предсуществующего хряща трахеи или бронха. Более крупные хрящевые очаги локализуются вблизи от предсуществующего хряща, но, как правило, отделяются от него зоной перихондрия[18]. Слизистая над разрастаниями чаще не изменена, но иногда наблюдается атрофия и метаплазия эпителия в многослойный плоский[1][23][24][25].
Клиническая картина
Остеохондропластическая трахеобронхопатия довольно часто протекает бессимптомно, особенно на начальных стадиях[2][8]. Клинические проявления, как правило, связаны с сопутствующим воспалительным процессом в органах дыхательной системы или развитием выраженного стеноза дыхательных путей и включают кашель с небольшим количеством мокроты (у 54[26]—66 %[22] пациентов, появляется в результате возникновения турбулентного потока воздуха в дыхательных путях, повышенной чувствительности слизистой, нарушения мукоцилиарного клиренса)[19], кровохарканье[26] (у 60 %, может быть обусловлено изъязвлением или взаимным трением расположенных противоположно узелков)[22], одышку на выдохе (у 53 %), боль в груди. У некоторых больных наблюдаются рецидивирующие или медленно разрешающиеся пневмонии[4][20] и инфекции дыхательных путей[21][22]. Стридорозное дыхание наблюдается достаточно редко (у 30 % больных)[1]. Иногда наблюдается охриплость голоса (при поражении гортани)[7][14].
Инструментальное исследование
Рентгенография лёгких
На рентгенограммах лёгких патологических изменений в течение многих лет, как правило, не определяется[7][8][26]. Однако в некоторых случаях при рентгенографии могут быть обнаружены вторичные воспалительные изменения в лёгких[4][14][17][20].
Линейная томография гортани, трахеи и бронхов
Линейная томография в настоящее время применяется всё реже ввиду широкого распространения компьютерной томографии, обладающей большей точностью. Линейная томография дыхательных путей позволяет выявить «зубчатый» характер их внутренних стенок[7][21].

Компьютерная томография органов грудной клетки
При компьютерной томографии выявляются цепочки выступающих в просвет дисковидных включений хрящевой и костной плотности по ходу стенок трахеи и бронхов с деформацией и сужением просвета всей дыхательной трубки или отдельных её сегментов в хрящевой части[2][8][17][23][25][26].
В последнее время достаточно большое значение в диагностике остеохондропластической трахеобронхопатии приобрела генерируемая на основании данных компьютерной томографии виртуальная бронхоскопия, которая является неинвазивным методом визуализации трахеобронхиального дерева. Виртуальная бронхоскопия даёт возможность оценить внутренний рельеф стенок трахеи и бронхов, в том числе определить наличие выступающих в их просвет бугорков, но не позволяет оценить состояние слизистой или получить биопсийный материал[19].
Фибробронхоскопия
В начальной стадии заболевания визуализируются одиночные белесоватые бугорки, локализующиеся на передней и боковых стенках трахеи и крупных бронхов (по ходу хрящевых колец) и имеющие при инструментальной пальпации каменистую плотность. Эти изменения придают стенкам трахеи и крупных бронхов вид «потёков застывшего воска», «булыжной мостовой» или «сада камней»[6][8][17].
При дальнейшем развитии болезни трахея и крупные бронхи выглядят жесткими, ригидными трубками, приближаются по плотности к костной ткани. Устья главных бронхов, подвижность которых резко снижена, визуализируются как узкие кольца с белесоватыми рубцовыми краями. Плотные белесоватые бугорки по ходу хрящевых колец местами сливаются между собой. Эти образования могут свисать в просвет трахеи и бронхов по типу сталактитов, соприкосновение с ними конца бронхоскопа вызывает характерный скребущий звук («звук булыжной мостовой»). Просвет трахеи сужен и деформирован. В значительном количестве имеется слизистый или слизисто-гнойный секрет. Слизистая оболочка плотно спаяна с подлежащими тканями, что определяется при инструментальной пальпации, а контактная кровоточивость её умеренная. Из-за выраженной плотности тканей взятие биопсии затруднено[2][6][19][23], в связи с чем для получения более адекватных фрагментов тканей целесообразно использование ригидного (жёсткого) бронхоскопа, инструментальный канал большего диаметра которого пропускает более крупные биопсийные щипцы[7]. Получение достаточно информативный биопсийного материала для морфологического исследования удаётся, как правило, только после нескольких попыток[17].
Спирометрия
Основные показатели функции внешнего дыхания, определяемые при спирометрии у пациентов с остеохондропластической трахеобронхопатией, могут быть в пределах нормальных величин или же соответствовать обструктивному варианту кривой «поток-объём»[6][14]. При пробе с бронходилататарами увеличение функциональных показателей происходит на величину, не превышающую 15 % от исходных значений, что свидетельствует о преобладании органических (сужение просвета дыхательных путей выступающими бугорками), а не функциональных (бронхоспазм) изменений у этих пациентов[4].
Магнитно-резонансная томография органов грудной клетки
При магнитно-резонансной томографии органов грудной клетки определяется диффузное утолщение стенок трахеи и бронхов с промежуточной интенсивностью сигнала, а также точечные участки низкой интенсивности сигнала, соответствующие обызвествлённым тканям[14].
Дифференциальный диагноз
Остеохондропластическую трахеобронхопатию необходимо дифференцировать с опухолями различного происхождения, трахеобронхиальным папилломатозом, эндобронхиальным саркоидозом, трахеобронхиальным амилоидозом, кальцифицирующим эндобронхиальным туберкулёзом, а также грибковыми поражениями, гранулёматозом Вегенера, рецидивирующим полихондритом[19][22]. Постановка окончательного диагноза возможна только по результатам гистологического исследования[1][7].
Лечение
Специфических методов лечения остеохондропластической трахеобронхопатии не существует[7]. Лечение симптоматическое, в основном направленное на ликвидацию сопутствующего воспалительного процесса в бронхах (ультразвуковые щелочные ингаляции, санационные бронхоскопии, муколитические и антибактериальные препараты)[5]. Благоприятный эффект в отдельных случаях оказывают кортикостероиды и десенсибилизирующие препараты[17]. При значительном стенозировании просвета трахеи и крупных бронхов возможно использование следующих хирургических методов[26]:
- Криотерапия[1][19].
- Лазеротерапия[8][19][20].
- Устранение обструкции бронхов бужированием при фибробронхоскопии[1].
- Эндоскопическре удаление вызывающих стеноз узлов при ригидной бронхоскопии с использованием биопсийных щипцов[14][19];
- Постановка эндотрахеального или эндобронхиального стента[14][22].
Прогноз
Прогноз заболевания чаще благоприятный[6][19]. Возможно медленное прогрессирование заболевания[5], а также спонтанное прекращение появления новых костных и известковых трахеобронхиальных образований[18]. Значительное прогрессирование остеохондропластической трахеобронхопатии наблюдается примерно в 17 % случаев[19]. Стенозы дыхательных путей, требующие оперативного вмешательства, развиваются редко[6][17].
Примечания
Литература
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.
