Febre tifoide é qualquer infeção causada pela bactéria Salmonella typhi que cause sintomas.[3] Os sintomas variam de ligeiros a graves e têm geralmente início entre 6 a 30 dias após exposição à bactéria.[1][2] O sintoma mais evidente é febre, que vai aumentando de forma gradual ao longo de vários dias.[1] Entre outros sintomas comuns estão fraqueza, dor abdominal, obstipação e dor de cabeça.[2][6] A diarreia é pouco frequente e os vómitos geralmente não são graves.[6] Algumas pessoas desenvolvem erupções cutâneas com pontos de tonalidade rosa.[2] Nos casos mais graves pode haver confusão mental.[6] Sem tratamento, os sintomas podem durar semanas ou meses.[2] Muitas pessoas podem ser portadoras da bactéria sem desenvolverem a doença. No entanto, são capazes de transmitir a doença a outros.[4] A febre tifoide é um tipo de febre entérica, a par da febre paratifoide.[3]
| Febre tifoide | |
|---|---|
| Roséolas tíficas, manchas típicas da febre tifoide. | |
| Especialidade | Infectologia |
| Sintomas | Febre, dor abdominal, dor de cabeça, erupções cutâneas[1] |
| Início habitual | 6–30 dias após exposição[1][2] |
| Causas | Salmonella typhi transmitida por alimentos ou água contaminados com fezes[3][4] |
| Fatores de risco | Falta de saneamento, má higiene.[3] |
| Método de diagnóstico | Cultura microbiológica, deteção do ADN[2][3][5] |
| Condições semelhantes | Outras doenças infeciosas[6] |
| Prevenção | Vacina contra a febre tifoide, lavar as mãos[2][7] |
| Tratamento | Antibióticos[3] |
| Frequência | 12,5 milhões (2015)[8] |
| Mortes | 149 000 (2015)[9] |
| Classificação e recursos externos | |
| CID-10 | A01.0 |
| CID-9 | 002 |
| CID-11 | 1528414070 |
| DiseasesDB | 27829 |
| MedlinePlus | 001332 |
| eMedicine | oph/686 med/2331 |
| MeSH | D014435 |
A febre tifoide é causada pala bactéria Salmonella Typhi, também denominada Salmonella enterica serotipo Typhi, que se desenvolve nos intestinos e no sangue.[2][6] A bactéria é geralmente transmitida pela ingestão de alimentos ou água contaminados com as fezes de uma pessoa infetada.[4] Entre os fatores de risco estão más condições de saneamento, salubridade e higiene.[3] Os viajantes para países em vias de desenvolvimento estão também em risco.[6] Só os seres humanos são infetados.[4] Os sintomas são idênticos aos de muitas outras doenças infetocontagiosas.[6] O diagnóstico é feito com cultura microbiológica da bactéria ou pela deteção do ADN da bactéria no sangue, fezes ou medula óssea.[2][3][5] A cultura pode ser difícil de realizar.[10] O método mais preciso é o exame da medula óssea.[5]
A vacina contra a febre tifoide previne entre 40% e 90% dos casos nos dois anos seguintes à vacinação.[7] A vacina mantém alguma eficácia ao longo de sete anos.[3] Está recomendada para pessoas em grupos de risco ou viajantes para destinos em que a doença é comum.[4] Entre outras medidas de prevenção estão o consumo exclusivo de água potável, boas condições de saneamento e a lavagem das mãos.[2][4] Até ser confirmada a eliminação da doença, a pessoa infetada não deve preparar alimentos para outras pessoas.[2] O tratamento consiste em antibióticos como a azitromicina, fluoroquinolonas ou cefalosporinas de terceira geração.[3] A resistência antibiótica a estes medicamentos tem vindo a aumentar, o que dificulta o tratamento da doença.[3] Sem tratamento, o risco de morte pode atingir os 20%.[4] Com tratamento, é de apenas 1–4%.[3][4]
Em 2015 registaram-se 12,5 milhões de casos de febre tifoide em todo o mundo.[8] A doença é mais comum na Índia.[3] As crianças são o grupo etário mais afetado.[3][4] No mesmo ano, a doença foi responsável por cerca de 149 000 mortes, uma diminuição em relação às 181 000 em 1990 (cerca de 0,3% do total mundial).[9][11] Desde a década de 1940 que a doença tem vindo a diminuir nos países desenvolvidos como resultado da melhoria das condições de saneamento e do tratamento com antibióticos.[4] O termo "tifoide" significa "semelhante ao tifo".[12] No entanto, embora os sintomas sejam semelhantes, o tifo é uma doença diferente.[13]
Sinais e sintomas

Sintomas na primeira semana:[15]
- Febre alta (40 graus);
- Forte diarreia;
- Mal estar;
- Tosse seca;[14]
- Dor de cabeça;[14]
- Dor de barriga.
Outros sintomas que ocorrem a partir da segunda semana são:[15]
- Abdômen sensível;
- Agitação motora;
- Manchas rosadas pelo corpo (roséola);
- Hepatoesplenomegalia;[14]
- Obstipação;[14]
- Fezes com sangue;
- Calafrios;
- Confusão mental;
- Delirium;
- Humor instável;
- Sangramento do nariz;
- Exaustão;
- Fraqueza muscular (miastenia).
Caso não seja tratado por três semanas, possíveis complicações são:
- Hemorragia (sangramento) no estômago e intestino grave (3 a 10% dos casos);
- Úlcera (perfuração) intestinal (3% dos casos);
- Insuficiência renal;
- Choque séptico;
- Trombose femoral;[14]
- Abscessos nos ossos;[14]
- Peritonite (inflamação de membranas abdominais).
Causas
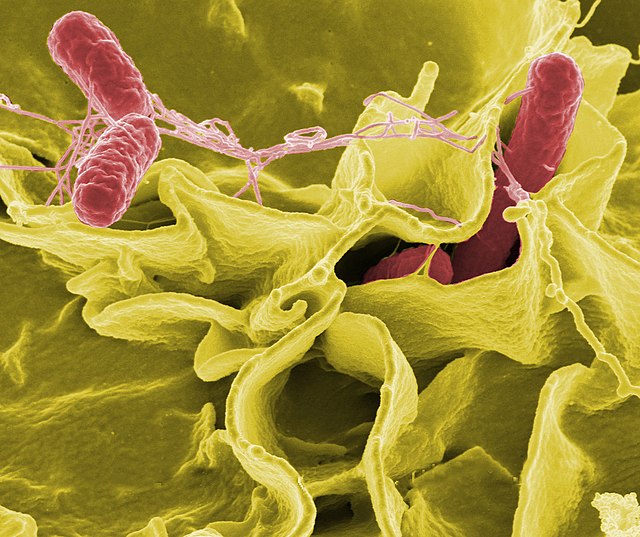

A Salmonella enterica sorotipo Typhi, trata-se de um bacilo gram-negativo, não esporulado, móvel. Os bacilos são aeróbios e pertencem à família Enterobacteriaceae.
A Salmonella typhi não é propriamente uma espécie, mas sim a designação comum do sorotipo Salmonella enterica typhi (S.enterica subespécie typhi), que inclui várias outras subespécies que não causam esta doença. (O sorotipo Salmonella enterica paratyphi causa uma doença semelhante, a febre paratifoide).
Transmissão
Geralmente é transmitida através da ingestão de alimentos ou água contaminada ou então pelo contacto direto com a saliva do portador em um espirro, beijo ou pela partilha de talheres e copos. É importante portanto separar talheres e copos para a pessoa infectada. Seu agente causador é classificado como uma bactéria de alta infectividade, baixa patogenicidade e alta virulência.[14]
O período de incubação é entre uma a três semanas, geralmente duas. As bactérias são ingeridas e quando chegam ao lúmen intestinal invadem um tipo especializado de célula do epitélio do órgão, a célula M, por mecanismos de endocitose ou invasão direta, passando depois a áreas subserosas. Ali são fagocitadas por macrófagos, mas resistem à destruição intracelular. Como estas células linfáticas são altamente móveis, são transportadas para tecidos linfáticos por todo o corpo, como gânglios linfáticos, baço, fígado, pele e medula óssea. A sua disseminação é inicialmente pela linfa, e depois sanguínea.'
Começa a ser transmissível na primeira semana de infecção e continua até ser tratado adequadamente. Cerca de 10% dos doentes continuam eliminando bacilos até 3 meses após o início da doença.[14]
A salmonela sobrevive 40 dias no esgoto, 2 semanas em laticínios e 4 semanas em ostras e mariscos contaminados, podendo ser encontrado também em algumas carnes, peixes e na água do mar.[14]
A bactéria geralmente é espalhada através das fezes e urina de pessoas contaminadas, sendo portanto mais comuns em locais sem tratamento de água e esgoto adequado.[14]
Algumas pessoas infectadas podem não apresentar sintomas, ou apresentar apenas sintomas leves, mas continuam transmitindo a doença. Deixar os alimentos na geladeira ou no congelamento não é suficiente para matar a bactéria.[14]
Prevenção
Além da vacinação, para evitar o contágio da febre tifoide é necessário tratar a água e o esgoto, eliminar o lixo adequadamente, lavar bem as mãos, os alimentos e cozinhá-los. É importante identificar os portadores recorrentes para eliminar as bactérias resistentes a algum antibiótico.[16]
As vacinas modernas possuem 96% a 89% de eficiência nos primeiros 3 anos, porém vacinas mais antigas com 75%-55% de eficiência também são usadas em certos países subdesenvolvidos. Geralmente só são oferecidas gratuitamente para a população geral durante surtos nas regiões mais afetadas.[16]
Diagnóstico
Para o diagnóstico definitivo da FT é necessário o isolamento da Salmonella typhi, uma vez que o quadro clínico é não específico e comum a outras patologias. Eventualmente podem ser usados métodos que demonstram a presença de antígenos ou anticorpos contra esta bactéria.
A reacção de Widal é um teste de aglutinação em tubo que demonstra resposta serológica contra a S. typhi. Este teste, apesar de apresentar várias limitações, é ainda muito utilizado em regiões pouco desenvolvidas.[17]
Exames de sangue mostram elevado número de leucócitos. Cultura sanguínea, de medula ou de fezes podem revelar a bactéria.[15]
Atualmente estão disponíveis testes comerciais que utilizam uma metodologia modificada e possibilitam a deteção de anticorpos contra os antígenos O, H, ou Vi da S.typhi
Tratamento

A febre tifoide deve ser tratada com antibióticos específicos, mais normalmente o cloranfenicol, ampicilina ou quinolonas. Caso os antibióticos tradicionais não sejam eficientes em reduzir os sintomas em poucos dias, antibióticos alternativos como fluoroquinolona podem ser utilizados.[18] Pacientes com vômito e diarreia por mais de um dia podem receber soro oral ou injetável para reidratarem.
Complicações são mais comuns em crianças. Cirurgia pode ser necessária para tratar as ulcerações do sistema digestivo, especialmente no intestino, vesículas e bexiga.
Os doentes que se tenham curado sem tratamento antibiótico podem continuar transmitindo a doença por vários meses, exigindo tratamento com antibióticos e separação de copos e talheres até eliminarem as bactérias remanescentes.
Epidemiologia
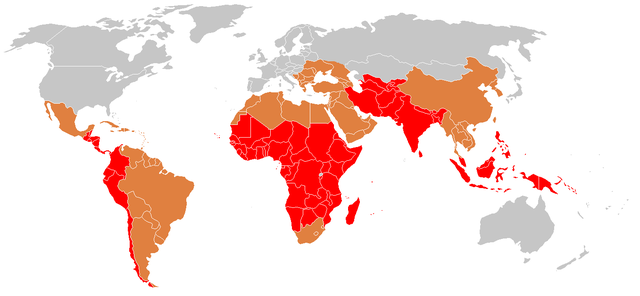
A doença é uma pandemia exclusiva em seres humanos, sendo endêmica na América Latina, na África, Europa Oriental e sul da Ásia. A OMS estima que ocorrem entre 16 e 33 milhões de casos de febre tifoide por ano, resultando em 216.000 mortes em áreas endêmicas. Sua incidência é maior em crianças e adultos jovens entre 5 e 19 anos.[16]
A hospitalização é feita entre 10% a 40% dos casos e dura geralmente de 10 a 15 dias ou mais. Sem tratamento 10% a 30% morrem em menos de um mês, e com tratamento a mortalidade diminui para cerca de 1% a 4% em áreas endêmicas, geralmente crianças.[19]
No Brasil, entre 2000 e 2011, ocorreram entre 100 a 1000 casos por ano com menos de 30 casos por ano resultando em morte. Pará e Alagoas foram os mais afetados e a maior parte dos casos foi entre 2002 e 2006. 75% dos casos foram em áreas urbanas. A principal suspeita da contaminação, em cerca de 70%, foi por ingestão de alimentos ou água contaminados.[14]
História

A Salmonella typhi é também conhecida como bacilo de Elberth, assim chamado em homenagem a Karl Joseph Elberth que o descreveu pela primeira vez em 1880.
Em 1907, Mary Mallon (a original "Maria Tifoide") foi a primeira portadora a ser identificada após uma epidemia, nos EUA.
A febre tifoide vitimou várias personagens históricas, incluindo o compositor Franz Schubert, o consorte da Rainha Vitória do Reino Unido, Alberto de Saxe-Coburgo-Gota, Wilbur Wright, um dos primeiros aviadores, Péricles (governante de Atenas), D. Pedro V de Portugal, a princesa do Brasil Leopoldina de Bragança e Bourbon, o renomado físico italiano Evangelista Torricelli, que criou o barômetro de Mercúrio (Hg) e descobriu a pressão atmosférica, Florence Nightingale, inventora da ciência de Enfermagem, e também José Alvalade, fundador do Sporting Clube de Portugal.
Referências
- Anna E. Newton (2014). «3 Infectious Diseases Related To Travel». CDC health information for international travel 2014 : the yellow book. [S.l.: s.n.] ISBN 9780199948499. Cópia arquivada em 2 de julho de 2015
- «Typhoid Fever». cdc.gov. 14 de maio de 2013. Consultado em 28 de março de 2015. Cópia arquivada em 6 de junho de 2016
- Wain, J; Hendriksen, RS; Mikoleit, ML; Keddy, KH; Ochiai, RL (21 de março de 2015). «Typhoid fever». Lancet. 385 (9973): 1136–45. PMID 25458731. doi:10.1016/s0140-6736(13)62708-7
- «Typhoid vaccines: WHO position paper» (PDF). Wkly Epidemiol Rec. 83 (6): 49–59. 8 de fevereiro de 2008. PMID 18260212. Cópia arquivada (PDF) em 2 de abril de 2015
- Crump, JA; Mintz, ED (15 de janeiro de 2010). «Global trends in typhoid and paratyphoid Fever». Clin Infect Dis. 50 (2): 241–6. PMC 2798017
 . PMID 20014951. doi:10.1086/649541
. PMID 20014951. doi:10.1086/649541 - «Typhoid Fever». cdc.gov. 14 de maio de 2013. Consultado em 28 de março de 2015. Cópia arquivada em 2 de abril de 2015
- Milligan, R; Paul, M; Richardson, M; Neuberger, A (31 de maio de 2018). «Vaccines for preventing typhoid fever». The Cochrane Database of Systematic Reviews. 5: CD001261. PMID 29851031. doi:10.1002/14651858.CD001261.pub4
- GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 de outubro de 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6 - GBD 2015 Mortality and Causes of Death, Collaborators. (8 de outubro de 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. PMC 5388903
 . PMID 27733281. doi:10.1016/s0140-6736(16)31012-1
. PMID 27733281. doi:10.1016/s0140-6736(16)31012-1 - Alan J. Magill (2013). Hunter's tropical medicine and emerging infectious diseases 9th ed. London: Saunders/Elsevier. pp. 568–572. ISBN 9781455740437. Cópia arquivada em 28 de fevereiro de 2017
- GBD 2013 Mortality and Causes of Death, Collaborators (17 de dezembro de 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–71. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2 - «Oxford English Dictionary (Online)». p. typhoid, adj. and n. Consultado em 28 de março de 2015. Cópia arquivada em 11 de janeiro de 2008.
Resembling or characteristic of typhus
- Cunha BA (março de 2004). «Osler on typhoid fever: differentiating typhoid from typhus and malaria». Infect Dis Clin N Am. 18 (1): 111–25. PMID 15081508. doi:10.1016/S0891-5520(03)00094-1
- «Apresentação Febre tifoide» (PDF). Ministério da Saúde do Brasil. Consultado em 19 de fevereiro de 2013. Arquivado do original (PDF) em 12 de junho de 2012
- pmhdev. «Typhoid fever». PubMed Health
- Ryan KJ, Ray CG (editors) (2004). Sherris Medical Microbiology (4th ed.). McGraw Hill. ISBN 0-8385-8529-9.
- Cooke FJ, Wain J, Threlfall EJ (2006). "Fluoroquinolone resistance in Salmonella typhi (letter)". Brit Med J 333 (7563): 353–354. doi:10.1136/bmj.333.7563.353-b. PMC 1539082. PMID 16902221.
- Crump JA ; et al. «The global burden of typhoid fever.». nih.gov
Ligações externas
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.

