വസനേന്ദ്രിയത്തിലെ വായു അറകളിൽ രോഗാണുക്കൾ പെരുകി ശ്വസനേന്ദ്രീയ മൃദൂതകത്തിൽ വീക്കവും പഴുപ്പും ഉണ്ടാകുന്ന അവസ്ഥയാണു ന്യുമോണിയ[1]. ലോകത്താകമാനം കുട്ടികളുടെ മരണകാരണമാകുന്ന രോഗങ്ങളിൽ ഒന്നാംസ്ഥാനമാണു ന്യുമോണിയയ്ക്ക്[2]. ബാക്റ്റീരിയ, വൈറസുകൾ, പൂപ്പലുകൾ എന്നിങ്ങനെ പലതരം അണുക്കളാണ് പ്രാഥമികമായും ന്യുമോണിയയുണ്ടാക്കുന്നതെങ്കിലും അണുബാധയിലേക്ക് നയിക്കുന്ന ദ്വിതീയഘടകങ്ങളെയും രോഗകാരണമായിത്തന്നെ കണക്കാക്കാറുണ്ട്. ബാധിക്കുന്ന അണുക്കളുടെ അടിസ്ഥാനത്തിലും നിദാനശാസ്ത്രാടിസ്ഥാനത്തിലും രോഗബാധിതമാകുന്ന ശ്വാസകോശഭാഗങ്ങളുടെ ശരീരഘടനാശാസ്ത്രപരമായ അടിസ്ഥാനത്തിലും ന്യുമോണിയയെ വർഗ്ഗീകരിച്ചിരിക്കുന്നു.
| ന്യുമോണിയ | |
|---|---|
| സ്പെഷ്യാലിറ്റി | പൾമോണോളജി, infectious diseases |
ചുമ, കഫക്കെട്ട്, നെഞ്ചിൽപഴുപ്പ്, പനി, ശ്വാസമ്മുട്ടൽ, നെഞ്ചു വേദന എന്നിവയാണു ന്യുമോണിയയുടെ മുഖ്യ ലക്ഷണങ്ങൾ. ശ്വാസകോശത്തിലെ പഴുപ്പുബാധയുടെ സ്ഥാനമനുസരിച്ച് ലക്ഷണങ്ങൾ വ്യത്യാസപ്പെടാം. അണുബാധയെ നിയന്ത്രിക്കാൻ സഹായിക്കുന്ന ആന്റിബയോട്ടിക്കുകളാണു (പ്രതിജൈവികം) മുഖ്യമായും ന്യുമോണിയ ചികിത്സിക്കാനുപയോഗിക്കുന്നത്. ഇതിനൊപ്പം ശ്വാസകോശത്തിലെ നീർക്കെട്ടോ ശ്വസനീ സങ്കോചങ്ങളോ കഫമോ കുറയ്ക്കാനുള്ള മരുന്നുകളും ഉപയോഗിക്കപ്പെടുന്നു. ആന്റിബയോട്ടിക്കുകളുടെ വ്യാപകമായ ഉപയോഗം ന്യുമോണിയാ രോഗികളിലെ രോഗഗതിയെ വളരെയധികം സ്വാധീനിക്കുകയും ന്യുമോണിയാ ബാധയെത്തുടർന്നുള്ള മരണനിരക്കിനെ കുറയ്ക്കാൻ സഹായിക്കുകയും ചെയ്തിട്ടുണ്ട്[3].
ഏറ്റവും വ്യാപകമായി ന്യുമോണിയയ്ക്ക് കാരണമാകുന്ന ബാക്റ്റീരിയങ്ങളായ ന്യൂമോക്കോക്കസ്, ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസ എന്നിവയ്ക്കെതിരേ ഫലപ്രദമായ പ്രതിരോധകുത്തിവയ്പുകൾ ഇപ്പോൾ ലഭ്യമാണ്. വില്ലൻചുമ (Pertussis), മണ്ണൻ (Measles) തുടങ്ങിയവയ്ക്ക് കാരണമാകുന്ന വൈറസുകൾക്ക് എതിരേയും പ്രതിരോധകുത്തിവയ്പ്പുകൾ നൽകുന്നത് ന്യുമോണിയയെ നിയന്ത്രിക്കാൻ സഹായിച്ചിട്ടുണ്ട്[4].
അതേസമയം പലതരം പശ്ചാത്തല ശ്വാസകോശരോഗങ്ങൾ ഉള്ളവരിലും ആവർത്തിച്ച് ആന്റിബയോട്ടിക്കുകൾ എടുക്കേണ്ടിവരുന്നവരിലും ആശുപത്രികളുമായി ബന്ധപ്പെട്ടുമൊക്കെ മരുന്നുകൾക്കെതിരേ പ്രതിരോധമാർജ്ജിച്ച രോഗാണുക്കൾ സമൂഹത്തിൽ പരക്കുകയും ന്യുമോണിയ ഉണ്ടാക്കുകയും ചെയ്യുന്നത് ഈ രംഗത്തെ പ്രധാന ആശങ്കകളിലൊന്നാണ്[5][6]. ന്യൂമോണിയയ്ക്കെതിരെ ഒന്നിച്ചു നില്ക്കുവാനും അതിനെതിരെയുള്ള നടപടികൾക്കുമായി നവമ്പർ 12 ലോക ന്യൂമോണിയ ദിനമായി ആചരിക്കുന്നു.[7]
രോഗനിദാനശാസ്ത്രം
ശ്വാസകോശത്തിന്റെ തനതു പ്രതിരോധങ്ങൾ
മൂക്കുമുതൽ വായു അറവരെ നീളുന്ന ശ്വസനേന്ദ്രിയത്തിൽ അണു ബാധയോ അന്യവസ്തുക്കളോ കടക്കാതിരിക്കാൻ സഹായിക്കുന്ന പലവിധ പ്രതിരോധങ്ങൾ പ്രകൃത്യാതന്നെ ശ്വസനേന്ദ്രിയ സംവിധാനം ഉള്ള എല്ലാ ജന്തുക്കളിലും ഉണ്ട്. മൂക്കിലെ രോമങ്ങൾ ഒരു അരിപ്പപോലെ വർത്തിച്ച് ശ്വാസനാളത്തിലേക്ക് പൊടിയും അന്യ വസ്തുക്കളും പ്രവേശിക്കുന്നത് തടയുന്നു. ശ്വാസകോശത്തിലേക്കുള്ള നീളുന്ന വായുനാളത്തിന്റെ പ്രവേശനകവാടത്തെ അടച്ചുപിടിക്കുകയും അനാവശ്യ വസ്തുക്കളൊന്നും ശ്വാസകോശത്തിനുള്ളിൽ പ്രവേശിക്കാതിരിക്കാൻ ഒരു തടയണ പോലെ പ്രവർത്തിക്കുകയും ചെയ്യുന്ന അവയവമാണു ഉപജിഹ്വ (epiglottis). തൊണ്ടമുതൽ താഴോട്ട് ശ്വാസനാളത്തിന്റെയും ശ്വസനികളുടെയും ഭിത്തിയിലുടനീളമുള്ള എപ്പിത്തീലിയത്തിലെ മുടിനാരുപോലുള്ള സീലിയകൾ (cilia) മൂക്കിലെ രോമത്തെപ്പോലെ മറ്റൊരു അരിപ്പയായി പ്രവർത്തിക്കുകയും ശ്വസനവ്യൂഹത്തിന്റെ ഭിത്തികളിൽ പറ്റിപ്പിടിച്ച അന്യപദാർത്ഥങ്ങളെ ശ്ലേഷ്മപാടയിലെ കഫത്തോടൊപ്പം പുറന്തള്ളാൻ സഹായിക്കുകയും ചെയ്യുന്നു. തൊണ്ടയിലൂടെ ആഹാരമോ വായിലെ സ്രവങ്ങളോ (ഉദാ: തുപ്പൽ) കടന്ന് പോകുമ്പോൾ ഉപജിഹ്വ വന്ന് വായുനാളം അടയ്ക്കുകയും അതേ സമയം തൊണ്ടയിലെ പേശികൾ മുറുകി അന്നനാളത്തിൽ നിന്ന് വായുക്കുഴലിനെ അകത്തിപ്പിടിക്കുകയും ചെയ്യുന്നു. അറിയാതെ വായുനാളത്തിലേയ്ക്ക് എന്തെങ്കിലും കടന്നാലുടൻ ചുമ എന്ന പ്രതിവർത്തനത്തിലൂടെ (reflex) വിസ്ഫോടാത്മക ശക്തിയിൽ അതിനെ പുറത്തേയ്ക്ക് വായുവിനൊപ്പം തള്ളുന്നു[8].
രോഗാണുബാധയിലേക്ക് നയിക്കാവുന്ന കാരണങ്ങൾ
സാധാരണനിലയ്ക്ക് ശരീരത്തിലെ വിവിധ പ്രതിരോധ സങ്കേതങ്ങൾ ചേർന്ന് ശ്വാസകോശത്തെ അണുവിമുക്തമായി നിലനിർത്തുകയാണു ചെയ്യാറ്. എന്നാൽ പല കാരണങ്ങൾ കൊണ്ട് ശ്വാസകോശത്തിനുള്ളിൽ രോഗാണുക്കൾ എത്താം. വായിലും തൊണ്ടയിലുമായി ജീവിക്കുന്ന അണുജീവികൾ ഉമിനീരടക്കമുള്ള വായിലെ സ്രവങ്ങൾ വഴി ശ്വാസകോശത്തിലേക്ക് ചെല്ലുകയാണു ഇതിൽ ഏറ്റവും പ്രധാനരീതി[9]. ഉറക്കത്തിൽ ശ്വാസകോശകവാടത്തെ സംരക്ഷിക്കുന്ന ഘടകങ്ങൾ മന്ദാവസ്ഥയിലായിരിക്കുമ്പോഴാണു അണുക്കളെ വഹിക്കുന്ന സ്രവങ്ങൾ ശ്വാസനാളത്തിലേക്ക് പ്രവേശിക്കാൻ സാധ്യതകൂടുതൽ. വൃദ്ധരിലും കുട്ടികളിലും ശ്വാസനാളകവാടത്തെ സംരക്ഷിക്കുന്ന പ്രതിവർത്തനക്രിയകൾ (reflex action) ശരിക്ക് പ്രവർത്തിക്കാത്തതും ഇതിലേക്ക് നയിക്കാറുണ്ട്[10]. മദ്യപാനം മൂലമോ അനസ്തീസിയ മൂലമോ മസ്തിഷ്കത്തെ മന്ദീഭവിപ്പിക്കുന്ന മറ്റു കാരണങ്ങൾ മൂലമോ (ഉദാ: മസ്തിഷ്കാഘാതം, തലച്ചോറിലെ രക്തസ്രാവം) ഈ പ്രതിവർത്തനക്രിയകൾ പ്രവർത്തിക്കാതാവാം[11]. ഈ അവസ്ഥകളിലും വായിലും മൂക്കിലുമുള്ള സ്രവങ്ങൾ, ഭക്ഷണം തുടങ്ങിയവ ശ്വാസകോശത്തിനുള്ളിൽ ചെന്നുപെടാം [12]. ഇതിനോളം തന്നെ പ്രധാനമാണു രോഗാണുക്കളെ ജലകണികകളുടെ രൂപത്തിൽ ഉച്ഛ്വാസവായുവിനൊപ്പം അകത്തേയ്ക്കെടുക്കുന്നതിലൂടെ ശ്വാസകോശത്തിൽ അവ അണുബാധയുണ്ടാക്കുന്നത്. ഒരാളിൽ നിന്ന് മറ്റൊരാളിലേക്ക് രോഗാണുസംക്രമണം നടക്കുന്ന രീതികളിൽ മുഖ്യമാണ് തുമ്മലിലും നിശ്വാസവായുവിലും ഉള്ള ജലകണികകളിലൂടെയുള്ളത്. ഇൻഫ്ലുവെൻസ പോലുള്ള വൈറസുകൾ അണുബാധയുണ്ടാക്കുന്ന പ്രധാനരീതിയും ഇതാണ്[13]. മറ്റു രോഗങ്ങളുടെ ഭാഗമായി രക്തത്തിൽ അണുബാധയുള്ള ആളുകളിൽ അപൂർവ്വമായി അണുക്കൾ വായു അറകളിലും ശ്വാസകോശത്തിലെ മറ്റ് ഭാഗങ്ങളിലും രക്തം വഴി ചെന്നെത്താറുണ്ട്. ഹൃദയവാൽവുകൾ കേന്ദ്രീകരിച്ചുണ്ടാകുന്ന അണുബാധകളിലെ അണുക്കൾ, വിശേഷിച്ച് ബാക്റ്റീരിയങ്ങൾ പൾമണറിധമനിയിലെ രക്തം വഴി ശ്വാസകോശത്തിലെത്താറുണ്ട്[14]. സിരകളിലുണ്ടാകുന്ന അണുബാധകൾ (ഉദാ: കുത്തിവയ്പ്പെടുക്കുന്ന സിരകളിൽ) മഹാസിരയിലേക്ക് രക്തത്തോടൊപ്പം സഞ്ചരിച്ച് ഹൃദയംവഴി ശ്വസനേന്ദ്രീയത്തിൽ എത്തുന്നതു മറ്റൊരു സാധ്യതയാണ്[15]. ശ്വാസകോശാവരണമായ പാർശ്വകത്തിലോ (pleura) ഹൃദയവും അനുബന്ധ രക്തക്കുഴലുകളും അന്നനാളവുമൊക്കെ സ്ഥിതിചെയ്യുന്ന നെഞ്ചിൻകൂടിന്റെ മധ്യാവകാശത്തിലോ (mediastinum) ഉണ്ടാവുന്ന അണുബാധകൾ ശ്വാസകോശത്തിലേക്ക് സംക്രമിക്കുന്നതും അപൂർവ്വമെങ്കിലും സംഭാവ്യമാണ്[16].
ശ്വാസകോശ ശുചിത്വവും സ്വാഭാവികപ്രതിരോധവും
അണുബാധയിൽ നിന്നും അന്യവസ്തുക്കളിൽ നിന്നും ശ്വസനവ്യൂഹത്തെ സംരക്ഷിക്കുന്ന ചില പ്രധാന ശാരീരിക പ്രതിരോധ സങ്കേതങ്ങളും അവയെ ക്ഷീണിപ്പിക്കാൻ സാധ്യതയുള്ള ചില ഘടകങ്ങളും താഴെ പട്ടികയായി കൊടുക്കുന്നു[17]:
| പ്രതിരോധവിദ്യ | പ്രതിരോധത്തെ ക്ഷയിപ്പിക്കാവുന്ന ഘടകങ്ങൾ |
|---|---|
| വായും മൂക്കും അടങ്ങുന്ന ഊർധ്വശ്വസനേന്ദ്രീയത്തിലെ സ്ഥിരവാസികളായ അണുക്കൾ ജന്തുശരീരവുമായി സന്തുലിതാവസ്ഥയിൽ ജീവിക്കുന്നു |
|
| ചുമ, തുമ്മൽ, ഓക്കാനം, ശ്വാസനാളീസങ്കോചം തുടങ്ങിയ പ്രതിവർത്തനങ്ങൾ (reflexes) ശ്വാസനാളത്തെ അന്യവസ്തുക്കളിൽ നിന്നും അണുക്കളിൽ നിന്നും സംരക്ഷിക്കുന്നു |
|
| മൂക്കിലൂടെയും തൊണ്ടയിലൂടെയും കടക്കുന്ന വായുവിലെ പൊടിയെയും വൈറസുകളെയും മറ്റ് അണുക്കളെയും പിടിച്ചെടുക്കുന്ന ശ്ലേഷ്മപാട | വൈറസ് അണുബാധ (ഉദാ: ജലദോഷം), രാസമാലിന്യങ്ങൾ, പുകവലി, നിർജ്ജലീകരണം എന്നിവമൂലം ശ്ലേഷ്മപാടയുടെ സ്വഭാവം മാറുന്നു. ഇത് അണുക്കളെ പിടിച്ചുനിർത്താനുള്ള അതിന്റെ കഴിവിനെ ക്ഷയിപ്പിക്കാം. |
| ശ്വസനേന്ദ്രീയത്തിന്റെ ഉൾഭിത്തിയിൽ ശ്ലേഷ്മപാടയെ സഹായിക്കുന്ന സീലിയകൾ. സ്ഥിരമായി ചലിച്ചുകൊണ്ടിരിക്കുന്ന ഇവ ശ്ലേഷ്മത്തെ മുകളിലേക്ക് ഒഴുക്കിക്കളയാനും കഫത്തോടൊപ്പം അണുക്കളെ പുറന്തള്ളാനും സഹായിക്കുന്നു. | പുകവലി, വൈറൽ അണുബാധകൾ, പ്രായാധിക്യം തുടങ്ങിയവ ശ്ലേഷ്മ-സീലിയാ സങ്കേതത്തിന്റെ പ്രവർത്തനത്തെ സ്ഥിരമായോ താൽക്കാലികമായോ തളർത്തുന്നു. |
| വായു അറകളിലെ പ്രധാന പ്രതിരോധകോശങ്ങളായ ബൃഹദ്ഭക്ഷകകോശങ്ങൾ | വൈറൽ അണുബാധയും പുകവലിയും പ്രതിരോധവ്യവസ്ഥയെ ഉത്തേജിപ്പിച്ച് ബൃഹദ്ഭക്ഷകങ്ങളുടെ എണ്ണം കൂട്ടുന്നു, അതേസമയം അവയുടെ പ്രവർത്തനത്തെ ക്ഷയിപ്പിക്കുകയും ചെയ്യുന്നു. |
| ശ്വാസകോശത്തെ സംരക്ഷിക്കുന്ന മറ്റ് പ്രതിരോധവ്യവസ്ഥാ സങ്കേതങ്ങൾ (ഉദാ: ബി-ലസികാണുക്കൾ, ഇമ്മ്യൂണോഗ്ലോബുലിൻ പ്രതിദ്രവ്യങ്ങൾ) |
|
രോഗാണുക്കളും രോഗിയിലെ പ്രതിരോധ പ്രതികരണവും

ശ്വാസനാളത്തിന്റെ ഘടനാപരമായ പ്രതിരോധങ്ങളെയൊക്കെ ഭേദിച്ച് വായുകോശങ്ങളിലെത്തുന്ന രോഗാണു പലവിധത്തിലുള്ള പ്രതിരോധപ്രക്രിയകളെ നേരിടേണ്ടതായിട്ടുണ്ട്. ശക്തമായ കോശജ്വലനം (inflammation) വഴി രോഗിയുടെ ശരീരം നടത്തുന്ന ഈ ചെറുത്തുനില്പിന്റെ ഭാഗമായി കലകളുടെ നാശം, കഫക്കെട്ട്, പഴുപ്പുണ്ടാകൽ, നീർക്കെട്ട് എന്നിവ സംഭവിക്കാം. പല രോഗാണുക്കളാൽ ഉണ്ടാകുന്ന ന്യുമോണിയയിലെ പ്രതികരണങ്ങളിലെല്ലാം പൊതുവായ ചില രീതികൾ കാണാമെങ്കിലും ചില പ്രത്യേകതകൾ രോഗാണുക്കൾക്കനുസൃതമായും കാണപ്പെടാം. ഉദാഹരണത്തിനു വൈറസുകൾ പൊതുവേ ശ്വസനേന്ദ്രിയത്തിലെ വായു അറകൾക്കിടയ്ക്കുള്ള അന്തരാളകലകളിലാണു (interstitium) കോശജ്വലനവും നീർക്കെട്ടുമുണ്ടാക്കുന്നത്. ഇൻഫ്ലുവെൻസ വൈറസ് ബാധയിലും മറ്റും ഈ നീർക്കെട്ട് വായു അറകളെ നശിപ്പിക്കുകയും രോഗമൂർച്ഛയിൽ തീവ്ര ശ്വസനനിരോധ സിൻഡ്രോമിനു (Acute Respiratory Distress Syndrome) വരെ കാരണമാകുകയും ചെയ്യാം[18].
ന്യൂമോകോക്കസ് ബാക്റ്റീരിയമൂലമുള്ള അണുബാധ ശ്വാസകോശത്തിന്റെ ഏതെങ്കിലും പാളിയിൽ മുഴുവനായി നീർക്കെട്ടുണ്ടാക്കുകയും തുടർന്ന് അവിടെ അണുബാധ “ഘനീഭവി”ക്കുകയുമാണു ചെയ്യുക[19]. ഇതിനെ സംപിണ്ഡനമെന്ന് (consolidation) വിളിക്കുന്നു. സ്റ്റാഫിലൊകോക്കസ് ബാക്റ്റീരിയാ ബാധയാകട്ടെ കടുത്ത പഴുപ്പിലേക്കും ഊതക്ഷയത്തിലേക്കും, ശ്വാസകോശപ്പരുവിലേക്കും (abscess) നയിക്കാം[20][21]. പഴുപ്പുനിറഞ്ഞ ഒരു കോടരം (cavity) ശ്വാസകോശത്തിലുണ്ടാവുന്നതും ഇതിൽ അസാധാരണമല്ല. ക്ഷയരോഗ ബാക്റ്റീരിയയും ആപ്സർജിലസ് പോലുള്ള പൂപ്പലുകളുമൊക്കെ ശ്വാസകോശത്തിൽ ദീർഘകാലം നീണ്ടുനിൽക്കുന്ന സനാതന കോശജ്വലനപ്രക്രിയകളാണുണ്ടാക്കാറ്. ഇതുമൂലം പലപ്പോഴും അണുബാധയുള്ളിടത്ത് കട്ടിയേറിയ കണികാമയമുഴകൾ (granuloma) ഉണ്ടാകാം[22].
ന്യുമോണിയയിലെ ഘനീഭവന ഘട്ടങ്ങൾ
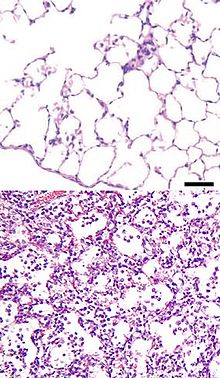
സ്ട്രെപ്റ്റോകോക്കസ് ന്യുമോണിയേ (ന്യൂമോകോക്കസ്) എന്ന ശാസ്ത്രനാമത്തിലറിയപ്പെടുന്ന ബാക്റ്റീരിയ ആണ് ഏതു പശ്ചാത്തലത്തിൽ നിന്നും വരുന്ന രോഗികളിലും സർവ്വസാധാരണയായി ന്യുമോണിയുണ്ടാക്കുന്നത്. അതുകൊണ്ടുതന്നെ ന്യുമോണിയയുടെ നിദാനശാസ്ത്രചരിത്രത്തിൽ ഏറ്റവും വിശദമായി പഠിക്കപ്പെട്ട സൂക്ഷ്മമാറ്റങ്ങളും സ്ട്രെപ്. ന്യുമോയുടേതാണ്. ശ്വാസകോശത്തിലെ ഈ സൂക്ഷ്മമാറ്റങ്ങളെ പലഘട്ടങ്ങളായി (stages of consolidation) സൌകര്യാർത്ഥം വിഭജിച്ചിരിക്കുന്നു[23]:
ശ്വാസകോശ അറകളിലെത്തുന്ന അണുക്കളെ സാധാരണ നിലയ്ക്ക് വായുകോശങ്ങൾക്കിടയിൽ “റോന്തുചുറ്റുന്ന” ബൃഹദ്ഭക്ഷക കോശങ്ങൾ വിഴുങ്ങുകയും ഉള്ളിലിട്ട് അവയെ നശിപ്പിക്കുകയും ആ പരിസരത്തുനിന്ന് ശ്ലേഷ്മത്തോടൊപ്പം അവയെ മാറ്റുകയും ചെയ്യുന്നു. അണുക്കളെ തിരിച്ചറിയാൻ സഹായിക്കുന്ന ചില മാംസ്യങ്ങളാണ് ഈ ഭക്ഷകക്രിയയെ സഹായിക്കുന്നത്. കൈകാര്യം ചെയ്യാനാവാത്തവിധം വീര്യമാർന്നതോ എണ്ണത്തിൽ കൂടുതലുള്ളതോ ആയ അണുക്കളെ നശിപ്പിക്കാനായി ചില രാസാനുചലക ഘടകങ്ങളെയും ഭക്ഷകങ്ങൾ ഉത്സർജ്ജിക്കാറുണ്ട്. കോശജ്വലനത്തിലേക്ക് നയിക്കുന്ന ഈ ഘടകങ്ങൾ പനിക്ക് കാരണമാകുന്നു. ഉത്സർജ്ജിത സൈറ്റോക്കൈനുകൾ ന്യൂട്രോഫിൽ കോശങ്ങളെ പരിസരത്തേയ്ക്ക് ക്ഷണിക്കുന്നതിലൂടെ പഴുപ്പ് ഉണ്ടാകുന്നു. ബൃഹദ്ഭക്ഷകങ്ങളും ന്യൂട്രോഫിലുകളും ഉണ്ടാക്കുന്ന ദ്വിതീയപ്രവർത്തനങ്ങൾ മൂലം വായുകോശ ലോമികകൾ വികസിച്ച് വായുകോശത്തിൽ നീർക്കെട്ടിനു കാരണമാകുകയും ചലം (serum) പുറത്തേയ്ക്കൂറി വരുകയും ചെയ്യുന്നു. പൊതുവേ പ്രതിരോധപ്രക്രിയകളുടെ ആർജിത കഴിവിന്റെ ഭാഗമായി ഇത് സ്വയം നിയന്ത്രിക്കപ്പെടുന്നുവെങ്കിലും നീർക്കെട്ട് അനിയന്ത്രിതമായി തുടർന്നാൽ തീവ്ര ശ്വസനനിരോധ സിൻഡ്രോമിനു കാരണവുമാകാം.
വായുകോശങ്ങളിൽ നേരിയതോതിലുള്ള ലോമികാവീക്കവും സിറവും ശ്ലേഷ്മവും ചേർന്ന നിസ്രാവവും കാണപ്പെടുന്ന ന്യുമോണിയയുടെ ഒന്നാംഘട്ടം വളരെ ഹ്രസ്വമാണ്. ലോമികാവീക്കത്തെത്തുടർന്ന് മൂലം രക്തക്കുഴൽഭിത്തികളിലെ വിടവുകളിലൂടെ അരുണരക്താണുക്കൾ വായുകോശങ്ങളിലേക്ക് ഒഴുകാം. ഇത് വായു അറകളിലെ കഫത്തിൽ രക്തമായി കെട്ടിനിൽക്കുകയോ ചുമയോടൊപ്പം രക്തമായി പുറത്തുവരികയോ ചെയ്യാം. വായുകോശങ്ങളിൽ ശ്ലേഷ്മവും സിറവും അരുണരക്താണുക്കളും ചേർന്ന നിസ്രാവം (exudate) ശ്വസനപാളികളിൽ ഘനീഭവിക്കുന്ന ഈ ഘട്ടത്തെ അരുണ ഹെപ്പറ്റൈസേഷൻ ഘട്ടം (red hepatization) എന്നുവിളിക്കുന്നു.
വായുകോശങ്ങളിലെ ലോമികാവീക്കം ആ ഭാഗങ്ങളിലെ ഓക്സിജൻ ലഭ്യത കുറയ്ക്കുന്നു. വ്യാപകമായ ശ്വാസകോശവീക്കം ശരീരത്തെ മുഴുവൻ ബാധിക്കുന്ന ഓക്സിജൻ ദൌർലഭ്യമായി തലച്ചോറിൽ ചില മാറ്റങ്ങൾ വരുത്താം. തുടർന്ന് മസ്തിഷ്കസിഗ്നലുകൾ ശ്വാസോച്ഛ്വാസത്തെ വേഗതയാർന്നതാക്കുന്നു. ഇതിനോടൊപ്പം അണുബാധമൂലമുള്ള ശ്വാസനളികാപേശികളുടെ സങ്കോചം കൂടിയുണ്ടെങ്കിൽ രോഗിക്ക് ശ്വാസതടസ്സം അനുഭവപ്പെടാം.
ശ്വാസപാളീഘനീഭവനത്തിന്റെ മൂന്നാംഘട്ടമാകുമ്പോഴേക്ക് അരുണരക്താണുക്കളെ ഭക്ഷകകോശങ്ങൾ തന്നെ നശിപ്പിക്കുകയും പരിസരം ന്യൂട്രോഫിൽ കോശങ്ങളെക്കൊണ്ട് നിറയുകയും ചെയ്യുന്നു. ലോമികാവീക്കം കൊണ്ടുണ്ടായ ക്ഷതം പരിഹരിക്കപ്പെടുന്നതിന്റെ ഭാഗമായി മുറിവുണങ്ങുന്നതിനു സമാനമായ രീതിയിൽ ഫൈബ്രിൻ മാംസ്യനാരുകൾ ധാരാളമായി അടിഞ്ഞുകൂടുന്നു. അണുബാധയെ ഒരു ഭാഗത്തുമാത്രമായി ഒതുക്കിനിർത്തുന്നതിൽ ശാരീരിക പ്രതിരോധവ്യവസ്ഥ വിജയിക്കുന്നതിന്റെ സൂചനകൂടിയാണ് ചാര ഹെപ്പറ്റൈസേഷൻ (gray hepatization) എന്ന് വിളിക്കുന്ന ഈ ഘട്ടം.
മൂന്നുഘട്ടങ്ങളിലായി ഉണ്ടായ പ്രതിരോധപ്രക്രിയകളുടെയും നിസ്രാവങ്ങളുടെയും കോശജ്വലനത്തിന്റെയും ഫലമായുണ്ടായ “മാലിന്യ”ങ്ങളെ ഭക്ഷിച്ച് വൃത്തിയാക്കുക എന്ന ദൗത്യവുമായി ബൃഹദ്ഭക്ഷകകോശങ്ങൾ ധാരാളമായി അണുബാധയുണ്ടായ പരിസരങ്ങളിലേക്ക് വരുന്ന ഘട്ടമാണ് വിയോജനഘട്ടം (resolution). ബാക്റ്റീരിയാദി അണുക്കളെ നശിപ്പിച്ചശേഷം ബാക്കിയാകുന്ന ന്യൂട്രോഫിലുകളെയും അണുക്കളുടെ കോശക്കഷ്ണങ്ങളെയും അടക്കമുള്ള എല്ലാം ബൃഹദ്ഭക്ഷകങ്ങൾ ഭക്ഷകക്രിയയിലൂടെ “ശുചീകരിക്കുന്നു”.
ന്യുമോണിയയ്ക്ക് നിദാനമാകുന്ന പ്രധാന അണുക്കൾ
| അണുസംവർഗ്ഗം | രോഗാണുക്കളേതൊക്കെ[17] |
|---|---|
| ഗ്രാം അഭിരഞ്ജക ഗോളാഭ ബാക്റ്റീരിയ (Gram +ve cocci) | സ്ട്രെപ്റ്റോകോക്കസ് ന്യുമോണിയിയേ, സ്ട്രെപ്റ്റോകോക്കസ് പയോജെനീസ് മറ്റ് സ്ട്രെപ്റ്റോകോക്കൽ ബാക്റ്റീരിയങ്ങൾ, സ്റ്റഫിലോകോക്കൽ ബാക്റ്റീരിയ |
| ഗ്രാം അഭിരഞ്ജക ദണ്ഡാകാര ബാക്റ്റീരിയ (Gram +ve bacilli) | ആന്ത്രാക്സ് ബാസിലസ് |
| ഗ്രാം അനഭിരഞ്ജക ഗോളാഭ ബാക്റ്റീരിയ (Gram -ve cocci) | നൈസീറിയ മെനിഞ്ജൈറ്റിഡിസ്, മോറാക്സെല്ല കാറ്ററാലിസ് |
| ഗ്രാം അനഭിരഞ്ജക ഗോളദണ്ഡാകാര ബാക്റ്റീരിയ (Gram -ve coccobacilli) | ഹീമഫിലസ് ഇൻഫ്ലുവെൻസേ |
| ഗ്രാം അനഭിരഞ്ജക ദണ്ഡാകാര ബാക്റ്റീരിയ (Gram -ve bacilli) | ക്ലെബ്സിയെല്ല ന്യുമോണിയേ, സ്യൂഡോമൊണാസ് ജാതികൾ, എസ്ചെറീഷ്യ കോളൈ, പ്രോടിയസ്, സെറാഷിയ ജാതികൾ, അസിനെറ്റോബാക്റ്റർ, യെർസീനിയ പെസ്റ്റിസ്, ഫ്രാൻസിയെല്ല ടൂളരെൻസിസ്, എന്റെറോബാക്റ്റർ ജാതികൾ, പ്രിവോട്ടെല്ല, ലീജ്യണെല്ല ജാതികൾ |
| മിശ്ര അണുജാലം (mixed microbes) | വായിലും മൂക്കിലുമുള്ള സ്രവങ്ങൾ ശ്വാസകോശത്തിൽ ചെന്നുപെട്ടുണ്ടാകുന്ന ആസ്പിരേഷൻ ന്യുമോണിയയ്ക്ക് ഇവ കാരണമാകാം. |
| മൈക്കോബാക്റ്റീരിയ (Mycobacteria) | മൈക്കോബാക്റ്റീരിയം ട്യൂബർകുലോസിസ്, മൈക്കോബാക്റ്റീരിയം ഏവിയം സംഘാതം |
| പൂപ്പലുകൾ (Fungi) | ഹിസ്റ്റോപ്ലാസ്മ, കോക്സിഡോയിഡീസ്, ബ്ലാസ്റ്റോമൈസീസ്, ക്രിപ്റ്റോകോക്കസ്, ക്യാൻഡിഡ, ആസ്പെർജിലസ്, മ്യൂക്കോറേസിയേ |
| പരാദജീവികൾ (parasites) | ന്യൂമോസിസ്റ്റിസ് കാരിനീ, ടോക്സോപ്ലാസ്മാ ഗോണ്ടീ |
| മൈക്കോപ്ലാസ്മകൾ (Mycoplasma) | മൈക്കോപ്ലാസ്മാ ന്യുമോണിയേ |
| ക്ലമീഡിയകൾ (Chlamydiae) | ക്ലമീഡിയ ന്യുമോണിയേ, ക്ലമീഡിയ സിറ്റാക്കി, ക്ലമീഡിയ ട്രക്കോമാറ്റിസ് |
| റിക്കെറ്റ്സിയാ സമാന അണുക്കൾ (Rickettsia-like organisms) | കോക്സിയെല്ല ബർനെറ്റീ |
| വൈറസുകൾ (Viruses) | ഇൻഫ്ലുവെൻസ വൈറസ്, പാരാ ഇൻഫ്ലുവെൻസ വൈറസ്, അഡിനോവൈറസ്, ശ്വാസകോശ സിൻസീഷ്യൽ വൈറസ്, റൈനോവൈറസ്, മീസിൽസ് വൈറസ്(മണ്ണൻ) , വാരിസെല്ലാ സോസ്റ്റർ വൈറസ് (വസൂരി), സൈറ്റോമെഗാലോവൈറസ് |
വൈറൽ ന്യുമോണിയ
ഇൻഫ്ലുവെൻസ-ഏ വൈറസും ശ്വാസകോശ സിൻസീഷ്യൽ വൈറസുമാണ് ന്യുമോണിയാകാരികളിൽ ഏറ്റവും സാധാരണമായവ. അഡിനോവൈറസ്, പാരാഇൻഫ്ലുവെൻസ വൈറസ് ജാതികൾ എന്നിവയും കാണാം[24].
ന്യുമോണിയയുടെ രോഗപരിണാമം വിശദീകരിക്കുമ്പോൾ ഒരു മാതൃകയായി ന്യൂമോകോക്കസ് ന്യുമോണിയയെ ഉപയോഗിക്കാമെങ്കിലും ബാക്റ്റീരിയേതര ന്യുമോണിയകൾ പലതിലും സൂക്ഷമതല മാറ്റങ്ങൾ വ്യത്യസ്തമാണ്. വൈറൽ അണുബാധകൾ പലതും ശ്വാസകോശത്തിന്റെ തന്നെ ഊർധ്വഭാഗങ്ങളിൽ ആരംഭിച്ച്, പലതരത്തിൽ അധോഭാഗങ്ങളിലേയ്ക്ക് വ്യാപിക്കുകയാണ് പതിവ്. ഇത് ചിലപ്പോൾ ഉച്ഛ്വാസവായുവിലൂടെ വൈറസുകളെ വഹിക്കുന്ന വളരെചെറിയ ജലകണികകളുടെ രൂപത്തിലാവാം (എയറോസോൾ). ഈ രീതിയിലാണു ഇൻഫ്ലുവെൻസ വൈറസും ശ്വാസകോശ സിൻസീഷ്യൽ വൈറസും ശ്വാസനളികകളിലേയ്ക്ക് വ്യാപിക്കുന്നത്. ചില അവസരങ്ങളിൽ രക്തത്തിലൂടെ പകരുന്ന വൈറസ് ശ്വാസകോശത്തിലെത്തുന്നതുമാവാം. ഇതിനുദാഹരണമാണ് മീസിൽസ് (മണ്ണൻ / അഞ്ചാംപനി) വൈറസ്[25].
സ്വന്തമായി ന്യുമോണിയയുണ്ടാക്കുന്നതിനു പുറമേ ചില വൈറസുകൾ ശ്വസനവ്യൂഹത്തിന്റെ പ്രതിരോധശേഷിയെ താൽക്കാലികമായി ക്ഷയിപ്പിച്ച് ബാക്റ്റീരിയാദി അണുക്കൾക്ക് ആക്രമിക്കാനുള്ള സാഹചര്യം കൂടി സൃഷ്ടിക്കുന്നു. ശ്വാസനാളഭിത്തിയിലെ ശ്ലേഷ്മ, ഉപശ്ലേഷ്മസ്തരങ്ങളിലുണ്ടാക്കുന്ന നീർക്കെട്ടും കോശജ്വലനവും മൂലം സ്വാഭാവികമായ പ്രതിരോധം തകരാറിലാകുന്നു. സാധാരണ ജലദോഷത്തിലാരംഭിക്കുന്ന പല ശ്വാസകോശ വൈറൽ അണുബാധകളും ദ്വിതീയ ബാക്റ്റീരിയാണുബാധയിലേക്കും (secondary infections) ന്യുമോണിയയിലേക്കും വളർന്നു സങ്കീർണമാകുന്നത് ഇതുമൂലമാണ്[26].
| വർഗ്ഗം | ഉദാഹരണം |
|---|---|
| സാധാരണ വൈറൽ ന്യുമോണിയാകാരികൾ |
|
| അപൂർവ്വ വൈറൽ ന്യുമോണിയാകാരികൾ |
|
| മറ്റു രോഗങ്ങളിൽ പ്രധാനവും, എന്നാൽ സാന്ദർഭികമായി ന്യുമോണിയാകാരിയാകാവുന്നതുമായവ |
|
വൈറസുകൾക്ക് സ്വന്തമായ ഒരു നിലനിൽപ്പില്ലാത്തതിനാൽ അവയ്ക്ക് പെറ്റുപെരുകാൻ ഒരു കോശത്തിനെ ആക്രമിച്ച് അതിനുള്ളിൽ കയറിപ്പറ്റേണ്ടതുണ്ട്. ശ്വസനനളികകളിലും വായുഅറകളിലുമായുള്ള കോശങ്ങളിൽ ഇങ്ങനെ വ്യാപിക്കുന്ന വൈറസുകളെ നശിപ്പിക്കാൻ അവ ബാധിച്ച കോശങ്ങളെത്തന്നെ ഇല്ലാതാക്കേണ്ടതായി വരുന്നു. ഇങ്ങനെ വൈറസ് ബാധയുണ്ടായ കോശങ്ങളെ നശിപ്പിക്കുന്ന ജോലി ആദ്യം ഏറ്റെടുക്കുന്നത് ന്യുമോസൈറ്റുകളെന്ന ഭക്ഷകകോശങ്ങളാണ്. ഇവയുടെ ഉത്തേജനം മൂലം ശ്വസനനളികകളിലും വായുകോശങ്ങളുടെ ഭിത്തിയിലുമുടനീളം നീർക്കെട്ടും നാശവും ഉണ്ടാകുന്നു. വായുകോശങ്ങൾക്കിടയ്ക്കുള്ള അന്തരാളകലകളിൽ (interstitium) കോശജ്വലനപ്രക്രിയ വീക്കമുണ്ടാക്കുന്നു. നീർവീക്കവും ന്യൂട്രോഫിൽ കോശങ്ങളുടെയും മോണോസൈറ്റ് ഭക്ഷക കോശങ്ങളുടെയും പ്രവർത്തനങ്ങളും മൂലം വായുകോശങ്ങളിൽ ഫൈബ്രിൻ മാംസ്യവും ജലവും ലോമികകളിൽ നിന്നൂറിവരുന്ന നിസ്രാവങ്ങളും ചേർന്ന് കട്ടപിടിക്കുന്നു. ലോമികാ വീക്കം ബാക്റ്റീരിയാമൂലമുള്ള ന്യുമോണിയയിലേതിനു സമാനമായി അവിടവിടെ രക്തസ്രാവമുണ്ടാക്കുന്നു[28].
ബാക്റ്റീരിയകളുടേതിൽ നിന്ന് വ്യത്യസ്തമായി വൈറസുകളെ മനുഷ്യ രോഗപ്രതിരോധവ്യവസ്ഥ ആദ്യം നേരിടുന്നത് അവയെ നിർവീര്യമാക്കാൻ ശ്രമിക്കുന്ന പ്രതിദ്രവ്യങ്ങളുടെ സഹായത്താലാണ്. സിഡി4+ ടി-ലസികാണുക്കളാണ് വൈറസുകൾക്കെതിരേയുള്ള കോശപ്രതിരോധവ്യവസ്ഥയുടെ ആക്രമണത്തിലെ ആദ്യ പോരാളികൾ. വർഗ്ഗം-IIൽപ്പെട്ട ഊതകസംയോജ്യ സംശ്ലിഷ്ട മാംസ്യങ്ങളുടെ സഹായത്താലാണു സിഡി4+ ടി-ലസികാണുക്കൾ ഈ കർത്തവ്യം നിർവഹിക്കുന്നത്. ഇതോടൊപ്പം സിഡി8+ ടി-ലസികാണുക്കളും വർഗ്ഗം-Iൽപ്പെട്ട ഊതകസംയോജ്യ സംശ്ലിഷ്ട മാംസ്യങ്ങളുമായി ചേർന്ന് കൂടുതൽ രാസാനുചലകഘടകങ്ങളെ ഉത്സർജ്ജിക്കുന്നു. ഇതിൽ ഗാമാ ഇന്റർഫീറോൺ, ട്യൂമർ ഊതകക്ഷയ ഘടകം എന്നിവ വൈറസ് ബാധയുണ്ടായ കോശങ്ങളെത്തന്നെ വിഘടിപ്പിച്ച് കോശമരണത്തിനു പ്രേരിപ്പിക്കുന്നു[29].
അപ്രാരൂപിക ന്യുമോണിയ (atypical pneumonia)
ചരിത്രപരമായി നോക്കുമ്പോൾ വൈറൽ ന്യുമോണിയകളെയും, ബാക്റ്റീരിയ മൂലമല്ലാത്തത് എന്നു കരുതിപ്പോന്ന ന്യുമോണിയകളെയും ഒന്നിച്ചു വർഗ്ഗീകരിക്കാനാണ് അപ്രാരൂപിക ന്യുമോണിയ (atypical pneumonia) എന്ന പദമുപയോഗിച്ചിരുന്നതെങ്കിലും ഇന്ന് അത് സാമ്പ്രദായിക കോശാഭിരഞ്ജനവിദ്യകൾ (staining methods) വഴി തിരിച്ചറിയാൻ ബുദ്ധിമുട്ടുള്ളതും, കോശഭിത്തിയില്ലാത്തതും, രൂപഘടനയിൽ ബാക്റ്റീരിയങ്ങളെന്നോ വൈറസുകളെന്നോ പൂർണമായും വേർതിരിച്ചു പറയാനാവാത്തതുമായ ചില രോഗാണുക്കൾ മൂലമുണ്ടാകുന്ന ന്യുമോണിയകളെ ആണ് സൂചിപ്പിക്കുന്നത്[30]. ഇവയുണ്ടാക്കുന്ന ശ്വാസകോശരോഗം സാധാരണ ബാക്റ്റീരിയൽ ന്യുമോണിയയുടെയോ വൈറൽ ന്യുമോണിയയുടെയോ വ്യവസ്ഥാപിത ലക്ഷണങ്ങളിൽ നിന്ന് വ്യത്യാസപ്പെടാറുമുണ്ട്.
ക്ലാമിഡോഫൈല ജനുസ്സിലെ ക്ലാ.സിറ്റാക്കി, ക്ലാ.ന്യുമോണിയേ തുടങ്ങിയവയും, ലീജ്യണെല്ല ജനുസ്സിൽ വരുന്ന അണുക്കളും, മൈക്കോപ്ലാസ്മാ ന്യുമോണിയേ, ഫ്രാൻസിസെല്ല റ്റൂലറെൻസിസ്, കോക്സിയെല്ല ബർണെറ്റീ എന്നിവയുമാണ് അപ്രാരൂപിക ന്യുമോണിയയുണ്ടാക്കുന്ന അണുക്കൾ[30][17]. ശ്വാസകോശത്തിൽ ഉണ്ടാക്കുന്ന പഴുപ്പിനും കോശജ്വലനത്തിനുമൊപ്പം ഈ അണുക്കൾ ശരീരത്തിന്റെ ഇതരഭാഗങ്ങളിലും - ഉദാഹരണത്തിനു, ചർമ്മം, ഹൃദയം, ആമാശയം തുടങ്ങിയവയിൽ - രോഗലക്ഷണങ്ങൾ സൃഷ്ടിക്കുന്നു എന്നതാണ് ഇവയുടെ പ്രധാന പ്രത്യേകത[31]. മൈക്കോപ്ലാസ്മയെപ്പോലുള്ള അണുക്കൾ പി-1 അഡ്ഹീസിൻ (P1 adhesin) എന്ന തന്മാത്രകളുടെ സഹായത്താൽ ശ്വാസകോശവ്യൂഹത്തിന്റെ ബാഹ്യകലോപരിതലങ്ങളിൽ പറ്റിപ്പിടിച്ചിരിക്കുന്നു. അന്യപദാർത്ഥങ്ങളെ ശ്ലേഷ്മപാടയിലെ കഫത്തോടൊപ്പം പുറന്തള്ളാൻ സഹായിക്കുന്ന തനതു പ്രതിരോധ സങ്കേതത്തെ ഈ അഡ്ഹീസിൻ തന്മാത്രയിലൂടെ “കൊളുത്തിപ്പിടിച്ചു” കിടക്കുന്നതിലൂടെ ഇവ മറികടക്കുന്നു. ശ്വാസകോശത്തിന്റെ ആന്തരകലകളിൽ ഇവ ഹൈഡ്രജൻ പെറൊക്സൈഡ് പോലുള്ള രാസവസ്തുക്കളുല്പാദിപ്പിക്കുന്നതുവഴി കോശസ്തരരസങ്ങളുടെ ഓക്സീകരണത്തിനും തുടർന്ന് കോശമരണത്തിനും കാരണമാകുന്നു (oxidation injury). ബാഹ്യകലയിലെ സീലിയാമയ കോശങ്ങൾ (ciliated cells) ഇതുമൂലം നശിക്കുകയും നിരന്തരമായ “കുര” പോലുള്ള ചുമയ്ക്കും കട്ടികുറഞ്ഞ, നേർത്ത കഫത്തിനു കാരണമാകുകയും ചെയ്യും.
പ്രതിരോധപൂരകങ്ങളും (complements) ഇമ്മ്യുണോഗ്ലോബുലിൻ പ്രതിദ്രവ്യങ്ങളും (antibodies) ചേർന്നാണ് ഇവയെ ആദ്യ ഘട്ടത്തിൽ “പൊതിയുകയും” ബൃഹദ്ഭക്ഷകകോശങ്ങൾക്കും ന്യൂട്രോഫിലുകൾക്കും ഭക്ഷ്യയോഗ്യമാക്കുകയും ചെയ്യുക. തുടർന്ന് ടിലസികാണുക്കളും പ്ലാസ്മാണുക്കളും ഇവയെ നശിപ്പിക്കുന്ന ജോലിയേറ്റെടുക്കുന്നു. ആല്ഫാ ഊതകക്ഷയ ഘടകം (TNF-α), വിവിധതരം ഇന്റർഫീറോണുകൾ (interferons), ഇന്റർല്യൂക്കിനുകൾ തുടങ്ങിയവയും ഈ “ആക്രമണ” പ്രദേശത്ത് വർധിക്കുന്നു [32]. ഇവമൂലം ചെറുതല്ലാത്ത കോശനാശവും സംഭവിക്കുന്നുണ്ട്. ശ്വസനികൾക്ക് ചുറ്റും നീർക്കെട്ടും വീക്കവുമുണ്ടാക്കുക (peribronchial inflammation) എന്നതാണ് ഇവയുടെ പരിണതഫലം[33].
വർഗ്ഗീകരണം
ന്യുമോണിയകളെ വൈദ്യശാസ്ത്രം പല കാലങ്ങളിലായി പലരീതികളിൽ വർഗ്ഗീകരിക്കാൻ ശ്രമിച്ചിട്ടുണ്ട്. ശ്വാസകോശത്തിന്റെ ഏതേത് ഭാഗങ്ങളിൽ, ഏതൊക്കെ രൂപത്തിൽ പഴുപ്പ് പടരുന്നു എന്നതിനെ ആസ്പദമാക്കിയുള്ള വർഗ്ഗീകരണമാണ് സ്ഥാനീയ, അല്ലെങ്കിൽ രൂപഘടനാപര (anatomical) വർഗ്ഗീകരണം. ഇതനുസരിച്ച് ശ്വാസകോശത്തിന്റെ പാളികളെ മുഴുവനായി ബാധിക്കുന്നതും, അവിടവിടെ ചെറുദ്വീപുകൾ പോലെ ബാധിക്കുന്നതുമായ ന്യുമോണിയാരൂപങ്ങൾ ഉണ്ടെന്ന് കാണാം. ആന്റിബയോട്ടിക് കൊണ്ടുള്ള ചികിത്സ വ്യാപകമാകുകയും അതിന്റെ ഫലമായി ആന്റിബയോട്ടിക്കുകൾക്കെതിരേ പ്രതിരോധ ശേഷിയുള്ള രോഗാണുക്കൾ ഉടലെടുക്കുകയും ചെയ്തതോടെ ഏത് തരം അണുവാണ് കാരണമാകുന്നത് എന്നു നോക്കി ന്യുമോണിയയെ വർഗ്ഗീകരിക്കേണ്ടത് ആവശ്യമായിത്തീർന്നു[27]. ഇത്തരം രോഗാണുക്കൾ പകരാനുള്ള ചില പൊതുവായ സാഹചര്യങ്ങൾ കൂടി കണ്ടെത്തപ്പെട്ടതോടെ സാഹചര്യാധിഷ്ഠിതമായ ഒരു വർഗ്ഗീകരണം കൂടുതൽ പ്രചാരത്തിലായി. രോഗാണുവേതാണ് എന്ന് പരിശോധിച്ചറിയുന്നതിനു മുൻപുതന്നെ ആനുഭവിക ചികിത്സ (empirical treatment) ആരംഭിക്കാൻ സഹായിക്കുന്നുവെന്നതാണ് ഈ പുതിയ വർഗ്ഗീകരണത്തിന്റെ മേന്മ. ഒപ്പം തെറ്റായ ആന്റിബയോട്ടിക്കുകൾ അമിതമായി പ്രയോഗിക്കുന്നതുവഴി പ്രതിരോധശേഷി കൂടിയ രോഗാണുക്കളെ സൃഷ്ടിക്കുന്നതിനെ തടയാനും ഈ വർഗ്ഗീകരണമനുസരിക്കുന്നതു വഴി സാധിക്കുന്നു[5]. ഈ വർഗ്ഗീകരണങ്ങളിലൊക്കെ ഇടകലർന്ന് വരുന്നുണ്ടെങ്കിലും നിദാനശാസ്ത്രപ്രകാരമുള്ള (pathological) ചില പ്രത്യേകതകളുള്ള ന്യുമോണിയാ രൂപങ്ങളെ സൌകര്യാർത്ഥം സവിശേഷന്യുമോണിയകൾ എന്ന വർഗ്ഗത്തിലായി ഇവിടെ വിവരിച്ചിട്ടുണ്ട് :
സ്ഥാനീയ വർഗ്ഗീകരണം

ഇന്ന് കാര്യമായ പ്രചാരമില്ലാത്തതും, അതേസമയം വൈദ്യശാസ്ത്രചരിത്രത്തിൽ പ്രാധാന്യമുള്ളതുമായ ഒരു വർഗ്ഗീകരണമാണിത്[27]. ഇതനുസരിച്ച് ശ്വാസകോശത്തിൽ “പഴുപ്പും” വീക്കവും എവിടെ നിറയുന്നു എന്നതിനാണ് പ്രാധാന്യം[34]. എന്നാൽ ചികിത്സയുടെ പരിപ്രേക്ഷ്യത്തിൽ നിന്നു നോക്കിയാൽ, ശ്വാസകോശത്തിന്റെ ഒരു പാളിമുഴുവനായാണോ ന്യുമോണിയ ബാധിച്ചിരിക്കുന്നത്, അതോ ഭാഗികമായാണോ എന്ന വിശദാംശങ്ങൾ അപ്രധാനവും, അതേസമയം ഏതുതരം രോഗാണുവാണ് രോഗമുണ്ടാക്കിയിരിക്കാൻ സാധ്യത എന്ന അനുമാനം പ്രധാനവുമാകുന്നു.
ലോബാർ ന്യുമോണിയ
ശ്വാസകോശത്തിന്റെ ഒരു പാളിയെ (lobe) മുഴുവനായി ബാധിക്കുന്ന വീക്കവും പഴുപ്പുമാണ് ലോബാർ ന്യുമോണിയ (lobar pneumonia). അണുബാധയെ ഫലപ്രദമായി നശിപ്പിക്കാനോ ചെറുക്കാനോ കെല്പുള്ള ആന്റിബയോട്ടിക് പോലുള്ള മരുന്നുകളില്ലാതിരുന്ന കാലത്ത് ബാക്റ്റീരിയാ അണുബാധകൾ ശ്വാസകോശത്തിന്റെ ഒന്നോ അതിലേറെയോ പാളികളെ മുഴുവനായി കീഴടക്കുകയും പാളികളിലുടനീളം വീക്കമുണ്ടാക്കുന്ന ലോബാർ ന്യുമോണിയയ്ക്ക് കാരണമാകുകയും ചെയ്തിരുന്നത് അപൂർവ്വമല്ലായിരുന്നു[34]. ന്യൂമോകോക്കൽ ന്യുമോണിയ പോലുള്ള ബാക്റ്റീരിയാ ബാധകളിലെ സാമ്പ്രദായിക ഘനീഭവനഘട്ടങ്ങൾ മിക്കതും ലോബാർ ന്യുമോണിയയിൽ കാണാം. രോഗിയുടെ പ്രതിരോധശേഷി ക്ഷയിച്ചിരിക്കുന്ന അവസ്ഥയിലോ അല്ലെങ്കിൽ അസാധാരണമായ അളവിൽ തീവ്രരോഗകാരകശേഷിയുള്ള അണുക്കൾ പെരുകുന്ന അവസ്ഥയിലോ ആണ് പൊതുവേ ലോബാർ ന്യുമോണിയ കാണപ്പെടാറ്[27].
ബ്രോങ്കോന്യുമോണിയ
ശ്വാസകോശമൃദൂതകത്തിന്റെ പലഭാഗങ്ങളിൽ തുണ്ടുകളായി (patches) ഘനീഭവനം ഉണ്ടാകുന്നതാണ് ബ്രോങ്കോന്യുമോണിയ (bronchopneumonia) അഥവാ ലോബ്യുലാർ ന്യുമോണിയ (lobular pneumonia). ശ്വാസകോശത്തിലേക്ക് പ്രവേശിക്കുന്ന ശ്വസനിയുടെ അവസാന ഉപശാഖകൾ ചെന്നെത്തുന്നത് ശ്വസനികളിലും (bronchioles) വായുകോശങ്ങളിലുമാണ് (alveoli). ഈ ശ്വസനികകൾക്കും വായുകോശങ്ങൾക്കും ചുറ്റുമായി നീർക്കെട്ടും പഴുപ്പും വീക്കവും ഉണ്ടാകുന്നതിലൂടെയാണ് ബ്രോങ്കോന്യുമോണിയ രൂപപ്പെടുന്നത്[34].ലോബാർ ന്യുമോണിയയിലേതു പോലെ ഒരു ശ്വാസകോശപാളിയെ ആകമാനം ബാധിക്കാതെ അണുബാധയുടെയും കോശജ്വലനത്തിന്റെയും “ചെറുദ്വീപുകളായി” ഇതു കാണപ്പെടുന്നു. എന്നാൽ വ്യാപകമായ ബ്രോങ്കോന്യുമോണിയ ബാധ മൂലം ഒരു ശ്വാസകോശപാളി ആകെ ഘനീഭവിക്കുന്ന അവസ്ഥയിൽ ഇത് ലോബാർ ന്യുമോണിയയെപ്പോലെ വർത്തിക്കാം[27].
ലോബാർ ന്യുമോണിയയിൽ 90%ത്തിലധികവും ന്യുമോക്കൊക്കസ് ബാക്റ്റീരിയയാണുണ്ടാക്കുന്നതെങ്കിലും ബ്രോങ്കോന്യുമോണിയയിൽ സ്റ്റാഫിലൊകോക്കസ് ആണ് മുഖ്യ രോഗാണു. വൈറസുകളും, ക്ലെബ്സിയെല്ല, ഇ.കോളൈ, സ്യൂഡോമൊണാസ് തുടങ്ങിയ ബാക്റ്റീരിയകളും ആണ് മറ്റ് ബ്രോങ്കോന്യുമോണിയാകാരികൾ[27]. പൊതുവേ പ്രതിരോധശേഷി കുറഞ്ഞ വിഭാഗങ്ങളായ വൃദ്ധജനങ്ങളിലും ശിശുക്കളിലുമാണ് ബ്രോങ്കോന്യുമോണിയയുടെ രൂപത്തിൽ ശ്വാസകോശാണുബാധ സാധാരണയായി കാണാറ്. മറ്റു രോഗങ്ങൾ മൂലം പ്രതിരോധശേഷി ക്ഷയിച്ചിരിക്കുന്നവരിലും ആശുപത്രിയിലോ അനുബന്ധസ്ഥാപനങ്ങളിലോ പ്രവേശിതരായിരിക്കുന്നവരിലും കാണുന്ന ശ്വാസകോശപ്പഴുപ്പിൽ നല്ലൊരു ശതമാനവും ബ്രോങ്കോന്യുമോണിയാ രൂപത്തിലുള്ളതാണ്[27].
ശ്വസനികാവീക്കമായിട്ടാണു (bronchiolitis) ബ്രോങ്കോന്യുമോണിയ ആരംഭിക്കുന്നത്. പഴുപ്പും നിസ്രാവവും (exudate) മൂലം ശ്വസനികയും അതിന്റെ വായുകോശങ്ങളും അടയുന്നു. അതിൽപ്പെട്ടുപോകുന്ന ശിഷ്ടവായുവിനെ ചുറ്റുമുള്ള കലകൾ തന്നെ ആഗിരണം ചെയ്യുന്നതിനേത്തുടർന്ന് വായുകോശങ്ങൾ ചുരുങ്ങിപ്പോകുന്നു (collapse). തൊട്ടടുത്ത വായുകോശങ്ങൾക്ക് അടഞ്ഞുപോയവയുടെ ജോലികൂടി ഏറ്റെടുത്ത് ചെയ്യേണ്ടിവരുന്നതുമൂലം പരിഹാരാർത്ഥ അതിവികാസം (compensatory emphysema) സംഭവിക്കുന്നു[35].
സാഹചര്യാധിഷ്ഠിത വർഗ്ഗീകരണം
വിവിധ സന്ദർഭങ്ങളിലും സാഹചര്യങ്ങളിലുമുള്ള ന്യുമോണിയാരോഗികളിൽ വിവിധതരം രോഗാണുക്കളാവാം ശ്വാസകോശപ്പഴുപ്പ് ഉണ്ടാക്കുന്നത് എന്ന നിരീക്ഷിക്കപ്പെട്ടിട്ടുണ്ട്. ഉദാഹരണത്തിനു മറ്റുതരത്തിൽ അനാരോഗ്യമൊന്നുമില്ലാത്ത ഒരു വ്യക്തിക്കു പൊതുസമൂഹത്തിൽ നിന്നും കിട്ടുന്ന അണുബാധയല്ല ആശുപത്രിയിൽ രോഗിയായി പ്രവേശിപ്പിക്കപ്പെട്ടുകിടക്കുന്ന ഒരാളിൽ ഉണ്ടാകാൻ സാധ്യതയുള്ള ന്യുമോണിയാ അണുബാധ. ഒരു നേഴ്സിംഗ് ഹോമിൽ കഴിയുന്ന ഒരു വ്യക്തിക്കു പിടിപെടാൻ സാദ്ധ്യതയുള്ള ന്യുമോണിയ ഇവർ രണ്ടുപേരിൽ നിന്നും വ്യത്യസ്തമാവാം.
ഇങ്ങനെ സാഹചര്യാനുസരണം രോഗിയെ ബാധിക്കുന്ന അണുക്കൾക്ക് പൊതുവായ ചില പ്രത്യേകതകളുണ്ടെന്നും അതിനാൽ ഇവയെ കണ്ടെത്താനുള്ള പരിശോധനയിലും ചികിത്സിക്കാനുള്ള ഉപാധികളിലും ചില സമാനതകൾ ഉണ്ടാകുമെന്നുമുള്ള വിലയിരുത്തലാണ് ന്യുമോണിയകളെ സാഹചര്യാധിഷ്ഠിതമായി വർഗ്ഗീകരിക്കുന്നതിന്റെയടിസ്ഥാനം[36]. ആശുപത്രിയിൽ നിന്നോ ആശുപത്ര്യനുബന്ധ സ്ഥാപനങ്ങളിൽ നിന്നോ നേഴ്സിംഗ് ഹോമുകളിൽ നിന്നോ ബാധിക്കുന്ന രോഗാണുക്കൾ പല ആന്റിബയോട്ടിക്കുകൾക്കുമെതിരേ അതിജീവനശേഷി പ്രദർശിപ്പിക്കുന്നതരം ന്യുമോണിയാബാധയുണ്ടാക്കുന്നതിനാൽ സാഹചര്യവും അപകടസാധ്യതയും മുൻനിർത്തിയുള്ള ഈ വർഗ്ഗീകരണം കൊണ്ടുള്ള പ്രധാന ഉപയോഗം ചികിത്സ നിശ്ചയിക്കുന്നതിലാണ്[23][37]. ഒരു രോഗിയിൽ ഏതു രോഗാണുക്കളാണ് ന്യുമോണിയയുണ്ടാക്കിയത് എന്ന് കഫമോ ശ്ലേഷ്മമോ രക്തമോ പരിശോധിച്ച് ഫലം വരുന്നതുവരെ കാത്തിരിക്കുന്നത് ഇങ്ങനെ ഒഴിവാക്കാം; അതുവഴി രോഗിക്കു പരിശോധനകൾക്ക് മുൻപേ തന്നെ ഏറെക്കുറേ ശരിയായ ആന്റിബയോട്ടിക് ചികിത്സ ആരംഭിക്കാനും സാധിക്കും.
| സമൂഹാർജ്ജിത ന്യുമോണിയ (Community-Acquired Pneumonia) | ആശുപത്രിജന്യ ന്യുമോണിയ (Hospital-Acquired Pneumonia) | വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ (Ventilator Associated Pneumonia) | രോഗീപരിചരണ സംബന്ധ ന്യുമോണിയ (Health Care Associated Pneumonia) |
|---|---|---|---|
| ആശുപത്രി, രോഗീപരിചരണ കേന്ദ്രത്തിലെ താമസം, ചികിത്സോപാധികളുടെ പ്രയോഗം എന്നിവയിൽ നിന്നല്ലാതെ കിട്ടുന്ന ന്യുമോണിയ. ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കുന്നതിനു 48 മണിക്കൂറെങ്കിലും മുൻപ് അണുബാധ സംഭവിച്ചിരിക്കണം. | ആശുപത്രിയിൽ പ്രവേശിപ്പിച്ച് 48 മണിക്കൂറോ അതിൽപ്പിന്നെയോ പ്രകടമാകുന്നതുമായ ന്യുമോണിയ. | രോഗിയുടെ ചികിത്സാർത്ഥം ശ്വാസനാളത്തിലൂടെ ശ്വസനസഹായിക്കുഴൽ (എൻഡോ ട്രേയ്ക്കിയൽ കുഴൽ, endotracheal tube) കടത്തി 48-72 മണിക്കൂറിനു ശേഷം പിടിപെടുന്ന ന്യുമോണിയ. | ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കുന്നതിനു 48 മണിക്കൂറിനു ശേഷം വരുന്ന ന്യുമോണിയയാണിത്. ഇതോടൊപ്പം ഇനിപ്പറയുന്ന മാനദണ്ഡങ്ങളിലേതെങ്കിലുമൊന്ന് പൂർത്തീകരിച്ചിരിക്കണം: രോഗിക്ക് കഴിഞ്ഞ 3 മാസങ്ങൾക്കുള്ളിൽ ചുരുങ്ങിയത് 2 ദിവസമെങ്കിലും ആശുപത്രിയിൽ കിടക്കേണ്ടിവന്നു; ഒരു നേഴ്സിംഗ് ഹോമിലോ ദീർഘകാല രോഗീപരിചരണകേന്ദ്രത്തിലോ ജീവിക്കുന്നു; കഴിഞ്ഞ 30 ദിവസങ്ങൾക്കുള്ളിൽ ആന്റിബയോട്ടിക് കുത്തിവയ്പ്പോ കീമോതെറാപ്പിചികിത്സയോ വ്രണത്തിനു ചികിത്സയോ എടുത്തു; വൃക്കത്തകരാറിനെത്തുടർന്ന് രക്തം ഡയാലിസിസ് ചെയ്തു. |
സമൂഹാർജ്ജിത ന്യുമോണിയ (Community-Acquired Pneumonia)
പേരു സൂചിപ്പിക്കുന്നത് സമൂഹത്തിൽ നിന്ന് ആർജിക്കാൻ സാധ്യതയുള്ള ന്യുമോണിയ എന്നാണെങ്കിലും ഒരുവ്യക്തി ആശുപത്രിയിലെത്തുന്നതിനു 48 മണിക്കൂറോ അതിനു മുൻപോ അയാളെ ബാധിക്കുന്ന ന്യുമോണിയയെ ആണ് സമൂഹാർജ്ജിത ന്യുമോണിയ (Community Acquired Pneumonia, CAP) എന്ന് നിർവചിച്ചിരിക്കുന്നത്. ആശുപത്രിജന്യമോ, ചികിത്സോപാധികളിൽ നിന്നു കിട്ടുന്നതോ, നേഴ്സിംഗ് ഹോമുകളിൽ പ്രവേശിതരായവർക്ക് കിട്ടുന്നതോ ആയ ന്യുമോണിയകളിൽ നിന്ന് വേർതിരിക്കാനാണ് സമൂഹാർജ്ജിതന്യുമോണിയയെ ഇങ്ങനെ നിർവചിച്ചിരിക്കുന്നത്. സാഹചര്യാധിഷ്ഠിത ന്യുമോണിയകളിലെ ഏറ്റവും വലിയ വിഭാഗവും സമൂഹാർജ്ജിത ന്യുമോണിയകൾ ആണ്.
| ഏതുതരം സാഹചര്യത്തിലുള്ള രോഗി | രോഗാണു |
|---|---|
| ഔട്ട് പേഷ്യന്റ് ആയി വരുന്ന രോഗികളിൽ |
|
| ആശുപത്രിയിൽ പ്രവേശിതരായ രോഗികൾ (തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിപ്പിക്കപ്പെട്ടവരൊഴികെ) |
|
| തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിതരായ രോഗികൾ |
|
കാരണമാകുന്ന രോഗാണുവിനെ കണ്ടെത്താൻ കഴിയുന്ന സമൂഹാർജ്ജിതന്യുമോണിയകളിൽ 30-60%വരെയും ഉണ്ടാക്കുന്നത് ന്യുമോക്കോക്കസ് (സ്ട്രെപ്. ന്യുമോണിയേ, Strep. pneumoniae) ആണ്. ആശുപത്രിയിൽ കിടത്തിച്ചികിത്സ വേണ്ടിവരുന്നത്ര രൂക്ഷതയുള്ള ന്യുമോണിയകൾക്ക്, വിശേഷിച്ച് 60 വയസ്സിനുമേൽ പ്രായമുള്ള വൃദ്ധരിൽ, ഇവ കാരണമാകാറുണ്ട്. ഈ വർഗ്ഗത്തിലെ ന്യുമോണിയാകാരികളിൽ ഏറ്റവും പ്രധാനപ്പെട്ട രണ്ടാമത്തെ രോഗാണു ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസേ (Haemophilus influenzae) ആണ്. ഇവ 10% രോഗികളിൽ സമൂഹാർജ്ജിതന്യുമോണിയയുണ്ടാക്കുന്നുണ്ട്. ഇതു കഴിഞ്ഞാൽ പ്രധാനിയാണ് മോറാക്സെല്ലാ കാറ്ററാലിസ് (Moraxella catarrhalis). ഹൃദയത്തെയും ശ്വാസകോശത്തെയും ക്രമേണ ബാധിക്കുന്ന സനാതന ശ്വാസതടസ്സ രോഗം പോലുള്ള രോഗങ്ങളുള്ളവരിൽ ഹീമോ.ഇൻഫ്ലുവെൻസേ യും 'മോറാക്സെല്ലാ കാറ്ററാലിസും കൂടുതൽ പ്രശ്നകാരിയാകാം[17][3].
ആശുപത്രിയിൽ കിടത്തിയുള്ള ചികിത്സവേണ്ടിവരുന്നത്ര തീവ്രതയുള്ള സമൂഹാർജ്ജിതന്യുമോണിയകളിൽ ഏകദേശം18% വൈറസുകൾ മൂലമുണ്ടാകുന്നതാണ്. ഒന്നിലധികം രോഗാണുക്കൾ ചേർന്നുണ്ടാക്കുന്ന ന്യുമോണിയകളാണ് 10-15% വരെ. ഈ രോഗികളിലെ പരിശോധനയിൽ പ്രാരൂപികവും അപ്രാരൂപികവുമായ രോഗാണുക്കൾ ഒന്നിച്ച് കാണപ്പെടാം (ഉദാ: ന്യുമോക്കോക്കസും മൈക്കോപ്ലാസ്മയും ഒന്നിച്ചുള്ള ഒരു അണുബാധ)[23].
ന്യുമോണിയാബാധകളിൽ മഹാഭൂരിപക്ഷവും സമൂഹാർജ്ജിതന്യുമോണിയാ വകഭേദത്തിൽ പെടുമെങ്കിലും ആശുപത്രിയിൽ പ്രവേശിപ്പിച്ച് ചികിത്സിക്കേണ്ട അവസ്ഥ അധികം രോഗികളിലും ഉണ്ടാകാറില്ല. ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കുന്നവരിലെ മരണനിരക്ക് 14% ആണ്. അതിൽ തന്നെ തീവ്രപരിചരണവിഭാഗത്തിൽ (Intensive Care Unit) പ്രവേശിപ്പിക്കേണ്ടുന്നത്ര ഗൗരവമുള്ള ന്യുമോണിയക്കാരിൽ മരണനിരക്ക് 37% ആയി ഉയരാം[38]. സമൂഹാർജ്ജിതന്യുമോണിയയ്ക്കു കാരണമാകുന്ന അണുക്കൾക്കിടയിൽ ഏറ്റവുമധികം മരണനിരക്കു കാണിക്കുന്നത് സ്യൂഡോമൊണാസ്, എസ്ചെറീഷ്യ, ക്ലെബ്സിയെല്ല, സ്റ്റാഫിലോകോക്കസ് എന്നിവയാണ്. ഈ ബാക്റ്റീരിയകൾക്കിടയിൽ ഒന്നിലധികം ആന്റിബയോട്ടിക്കുകളെ ചെറുക്കാൻ ശേഷിയുള്ള അണുക്കൾ പെരുകുന്നതും ആശങ്കാജനകമാണ്. ഇത്തരത്തിൽ ആന്റിബയോട്ടിക് പ്രതിരോധം കാണിക്കുന്ന ബാക്റ്റീരിയകളിൽ പ്രധാനിയാണ് “എം.ആർ.എസ്.ഏ” എന്ന ചുരുക്കത്തിലറിയപ്പെടുന്ന മെഥിസിലിൻ പ്രതിരോധ സ്റ്റാഫിലോകോക്കസ് ഓറിയസ് (methicillin resistant Staphylococcus aureus ;MRSA)[39]
സമൂഹാർജ്ജിത ന്യുമോണിയയിലേക്ക് നയിക്കാവുന്ന അണുക്കൾ രോഗിയുടെ ശരീരത്തിൽ കയറാൻ സാധ്യതയുള്ള ചില സന്ദർഭങ്ങളും സാഹചര്യങ്ങളും തിരിച്ചറിയപ്പെട്ടിട്ടുണ്ട്. ഉദാഹരണത്തിന് മദ്യപാനികളിൽ അബോധാവസ്ഥയിൽ സ്വന്തം തുപ്പൽ വിഴുങ്ങാനും അത് ശ്വാസകോശത്തിലേക്ക് കയറിപ്പോകാനും സാധ്യതയുള്ളതിനാൽ വായിലെ പരാദജീവി ബാക്റ്റീരിയകൾ മൂലമുള്ള മിശ്രാണുബാധാ ന്യുമോണിയക്ക് സാധ്യതകൂടുതലാണ്. രോഗപ്രതിരോധവ്യവസ്ഥ ക്ഷയിച്ചിരിക്കുന്ന എയിഡ്സ് രോഗികളെപ്പോലുള്ളവരിലും ക്യാൻസർ രോഗികളിലും മറ്റും ന്യൂമോകോക്കസ് ന്യുമോണിയ രൂക്ഷമായ അണുബാധയ്ക്ക് കാരണമാകാം.
പുകവലിക്കാരിലും സനാതന ശ്വാസതടസ്സ രോഗം ഉള്ളവരിലും ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസേയും സ്യൂഡോമൊണാസും (Pseudomonas) ലീജ്യണെല്ലാ ജാതികളും മുഖ്യ ന്യുമോണിയാകാരികളാണ്. പക്ഷിമൃഗാദികളെ വളർത്തുന്നവർക്ക് അവയുടെ ശരീരത്തിൽ പറ്റിപ്പിടിച്ച് പകരാൻ സാധ്യതയുള്ള രോഗാണുക്കളിൽ നിന്ന് ന്യുമോണിയ വരാം. ഉദാഹരണത്തിനു തത്തകളും ക്ലമിഡോഫൈല സിറ്റാകി (Chlamydophila psittaci) എന്ന അണുവും തമ്മിലെ ബന്ധവും മുയലുകളും ഫ്രാൻസിസെല്ല ടൂലറെൻസിസ് (Francisella tularensis) എന്ന അണുവും തമ്മിലെ ബന്ധവും ശ്രദ്ധേയമാണ്. അതുപോലെ സഹചര്യാധിഷ്ഠിതമായ ഒരു ബന്ധം കന്നുകാലിവളർത്തു കേന്ദ്രങ്ങളിലെ മൃഗങ്ങളും പൂച്ചകളും കോക്സിയെല്ല ബർണെറ്റി (Coxiella burnetti) എന്ന രോഗാണുവും തമ്മിലുണ്ട്. വവ്വാലുകൾ ജീവിക്കുന്ന ഗുഹകളിൽ നിന്നും പക്ഷിക്കാട്ടത്തിൽ നിന്നുമൊക്കെ പകരാൻ സാധ്യതയുള്ള പൂപ്പൽ ജാതിയിലെ ഒരു രോഗാണുവാണ് ഹിസ്റ്റോപ്ലാസ്മ ക്യാപ്സുലേറ്റം (Histoplasma capsulatum). ഭീകരവാദി ആക്രമണങ്ങളുമായി ബന്ധപ്പെട്ട് ഉയർന്നുവന്നിട്ടുള്ള ഒരു ഭീഷണിയാണ് ആന്ത്രാക്സ് ബാക്റ്റീരിയയായ ബാസിലസ് ആന്ത്രസിസ് (Bacillus anthracis) രോഗാണുമൂലമുള്ള ന്യുമോണിയ[3].
രോഗചികിത്സാർജ്ജിത ന്യുമോണിയ
ആശുപത്രിയിലോ മറ്റു ചികിത്സാലയങ്ങളിലോ പ്രവേശിപ്പിക്കപ്പെട്ട് കിടക്കുന്ന രോഗികളിൽ വരുന്ന ന്യുമോണിയയിലെ രോഗാണുക്കൂട്ടം പലപ്പോഴും സമൂഹാർജ്ജിത ന്യുമോണിയയിലേതിൽ നിന്ന് വ്യത്യസ്തമായിരിക്കും. ചികിത്സാലയങ്ങളിൽ നിന്ന് പിടിപെടുന്ന ന്യുമോണിയയിലെ രോഗാണുക്കൾ ഒന്നിലേറെ ആന്റിബയോട്ടിക്കുകൾക്കെതിരേ പ്രതിരോധശേഷി നേടിയവയായിരിക്കാൻ (multi-drug resistant) സാധ്യതകൂടുതലാണ് എന്നതാണ് ഇതിലെ ഏറ്റവും പ്രധാന പ്രശ്നം. മറ്റൊന്ന് രോഗചികിത്സയ്ക്കായി കിടക്കുന്ന രോഗികളിലെ പ്രതിരോധശേഷി സ്വതേ തന്നെ ദുർബലമായിരിക്കാൻ സാധ്യതയുണ്ടെന്നതാണ്. സനാതന ശ്വാസതടസ്സ രോഗം, ആസ്മ, ബ്രോങ്കിയെക്ടേസിസ്, പക്ഷാഘാതം, ദീർഘകാലം ആശുപത്രിവാസം വേണ്ടിവരുന്ന തരം ശസ്ത്രക്രിയകൾ എന്നിങ്ങനെയുള്ള പല രോഗാവസ്ഥകളിലും ആശുപത്രിജന്യ ന്യുമോണിയ പിടിപെടാൻ സാധ്യതകൂടുതലാണ്. ഈ കാരണങ്ങളാലാണ് ആദ്യമായി സമൂഹാർജ്ജിത ന്യുമോണിയയിൽ നിന്ന് രോഗചികിത്സാർജിത ന്യുമോണിയകളെ വേർതിരിച്ച് കാണണം എന്ന ആശയം ഉയർന്നു വന്നത്. [5] [40]
കഴിഞ്ഞ 90 ദിവസത്തിനിടയ്ക്ക് ആന്റിബയോട്ടിക് മരുന്ന് ഉപയോഗം, നിലവിൽ 5 ദിവസമോ അതിലേറെയോ ആയി ആശുപത്രിയിൽ കിടക്കേണ്ടിവരുക, പ്രവേശിപ്പിക്കപ്പെട്ട ആശുപത്രിയോ ആ സമൂഹം തന്നെയോ ആന്റി-ബയോട്ടിക്-പ്രതിരോധശേഷിയുള്ള അണുക്കൾ വ്യാപകമായ സ്ഥലമാണെന്ന് വരുക, നേഴ്സിംഗ് ഹോമിൽ പ്രവേശിപ്പിക്കപ്പെടുക, 30 ദിവസത്തിനുള്ളിൽ ഡയാലിസിസ് ചെയ്യേണ്ടിവരുക, രോഗപ്രതിരോധശേഷി കുറയ്ക്കുന്ന തരം മരുന്നുകൾ കഴിക്കേണ്ടിവരിക (ഉദാ: സ്റ്റീറോയ്ഡുകൾ, കീമോതെറാപ്പി)എന്നിവയൊക്കെ ഒന്നിലേറെ ആന്റിബയോട്ടിക്കുകൾക്കെതിരേ പ്രതിരോധശേഷിയുള്ള അണുക്കളാൽ ന്യുമോണിയ ഉണ്ടാകാൻ സാധ്യതയുള്ള അവസ്ഥകളാണ്. [41] [42] [43][44]
ആശുപത്രിജന്യ ന്യുമോണിയ (Hospital Acquired Pneumonia)
ആശുപത്രിപ്രവേശന സമയത്ത് ശ്വസനവ്യൂഹ അണുബാധ ആരംഭിച്ചിട്ടില്ലാത്ത രോഗിയിൽ പ്രവേശിപ്പിച്ച് 48 മണിക്കൂറിലോ അതിനുശേഷമോ ഉണ്ടാകുന്ന ന്യുമോണിയയെ ആശുപത്രിജന്യ ന്യുമോണിയ (Hospital Acquired Pneumonia, HAP) എന്ന് വിളിക്കാം. ആശുപത്രിയിൽ പ്രവേശിതരായവരിൽ വരുന്ന അണുബാധകളിൽ രണ്ടാം സ്ഥാനമാണ് ആശുപത്രിജന്യ ന്യുമോണിയ; തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിപ്പിച്ച രോഗികളിൽ വരുന്ന ഏറ്റവും സാധാരണമായ അണുബാധയും.മിക്കവാറും അവസരങ്ങളിൽ അണുബാധ ബാക്റ്റീരിയമൂലമായിരിക്കുകയും ചെയ്യും [45].
ആശുപത്രിപ്രവേശനശേഷമുള്ള ആദ്യ 4 ദിവസത്തിനുള്ളിൽ വരുന്ന ന്യുമോണിയയെ പുരോഭവം (early onset) എന്നും 5-ആം ദിവസം മുതൽക്കങ്ങോട്ട് വരാവുന്ന ന്യുമോണിയയെ പശ്ചാത്ഭവം (late onset) എന്നും അമേരിക്കൻ തൊറാസിക് സൊസൈറ്റി വിഭജിച്ചിട്ടുണ്ട് [5]. പുരോഭവ ആശുപത്രിജന്യ ന്യുമോണിയയെ അപേക്ഷിച്ച് പശ്ചാത്ഭവ ആശുപത്രിജന്യ ന്യുമോണിയ കഠിനമാണ് ; മാത്രവുമല്ല ആശുപത്രിവാസക്കാലത്ത് വൈകി സംഭവിക്കുന്ന അണുബാധയിലെ അണുക്കൾ ഒന്നിലധികം ആന്റിബയോട്ടിക്കുകൾക്കെതിരേ പ്രതിരോധശേഷിനേടിയവയാവാനും അതുമൂലം രോഗബാധ മാരകമാകാനും സാധ്യത കൂടുതലാണ്.പുരോഭവ ആശുപത്രിജന്യ ന്യുമോണിയയിൽ കാണപ്പെടുന്ന രോഗാണുക്കൾ മിക്കപ്പൊഴും സമൂഹാർജിത ന്യുമോണിയയിലെ രോഗാണുക്കൾ തന്നെയാണ്. സ്ട്രെപ്റ്റോകോക്കസ്, ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസ തുടങ്ങിയവ ഉദാഹരണം.ഒരുപക്ഷേ ആശുപത്രിപ്രവേശിതരാകുന്നതിനു മുൻപേതന്നെ ശരീരത്തിൽ കടന്നുകൂടുന്ന അണുക്കളാകാം ഈ വിഭാഗം രോഗികളിൽ പിന്നീട് ന്യുമോണിയാകാരിയാകുന്നത്[46][47][48].
മിക്ക ആശുപത്രിജന്യന്യുമോണിയകളിലും ഒന്നിലധികം തരം ബാക്റ്റീരിയകൾ അണുബാധയ്ക്ക് കാരണമായി കാണാറുണ്ട്. ചിലപഠനങ്ങൾ സൂചിപ്പിക്കുന്നതു പ്രകാരം ഏകദേശം 47% രോഗികളിൽ ഗ്രാം അനഭിരഞ്ജക ദണ്ഡാകാര ബാക്റ്റീരിയ (Gram -ve bacilli) ആണ് ആശുപത്രിജന്യന്യുമോണിയക്ക് കാരണമാകുന്നത്. ഇതിൽ സ്യൂഡോമൊണാസ്, ക്ലെബ്സിയെല്ല ന്യുമോണിയേ, എസ്ചെറീഷ്യ കോളൈ എന്നീ ഗ്രാം-അനഭിരഞ്ജക ബാക്റ്റീരിയകളാണ് മുഖ്യം. അവായു ബാക്റ്റീരിയകൾ (Anaerobe bacteria) 35% രോഗികളിലും സ്റ്റാഫിലോകോക്കസ് ഓറിയസ് ബാക്റ്റീരിയ 26% രോഗികളിലും ന്യുമോണിയാകാരിയാകുന്നു [49] [50].
ആശുപത്രിജന്യ ന്യുമോണിയാ ബാധയിലേക്ക് നയിക്കാവുന്ന ചില പ്രധാനപ്പെട്ട ഘടകങ്ങളുണ്ട് :
തീരെ പ്രായം കുറഞ്ഞവരിലും വളരെ പ്രായമേറിയവരിലും പൊതുവേ രോഗപ്രതിരോധശേഷി കുറവായതിനാൽ ആശുപത്രിയിൽ കിടക്കുന്ന സമയത്തെ അണുബാധാസാധ്യത കൂടുതലായിരിക്കും. ആശുപത്രിയിൽ കിടത്തിചികിത്സ നടക്കുമ്പോൾ ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കേണ്ടി വരുന്നത് മനുഷ്യ ദഹനവ്യൂഹത്തിൽ സഹജീവിതം നയിക്കുന്ന ബാക്റ്റീരിയകളുടെ സന്തുലനത്തെ തകരാറിലാക്കാറുണ്ട്. രോഗാണുക്കൾക്കെതിരേ പ്രയോഗിക്കുന്ന ആന്റിബയോട്ടിക്കുകൾ സാധാരണയായി വായിലും തൊണ്ടയിലുമൊക്കെ കാണുന്ന അണുക്കളെയും നശിപ്പിക്കാം. ഇതുമൂലം സ്യൂഡോമൊണാസ്, ക്ലെബ്സിയെല്ല ന്യുമോണിയേ, എസ്ചെറീഷ്യ കോളൈ എന്നിവയെപ്പോലുള്ള ഗ്രാം-അനഭിരഞ്ജക ദണ്ഡാകാര ബാക്റ്റീരിയകൾ (Gram -ve bacilli) രോഗിയുടെ വായ,തൊണ്ട എന്നിവിടങ്ങളിൽ ആവാസം സ്ഥാപിക്കാനും അവിടെനിന്ന് ക്രമേണ ശ്വാസകോശത്തിലേയ്ക്ക് കടന്ന് ന്യുമോണിയയുണ്ടാക്കാനും കാരണമാകും[49].ശ്വാസകോശരോഗങ്ങളുമായി ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കപ്പെട്ടവർക്ക് ന്യുമോണിയാ സാധ്യത സ്വാഭാവികമായും കൂടുതലാണ്. തീവ്രപരിചരണവിഭാഗത്തിൽ ചികിത്സിക്കപ്പെടുന്നവരിലും വീര്യമേറിയ അണുബാധയ്ക്ക് സാധ്യതയേറുന്നു. ഒപ്പം രോഗം മൂലമുള്ള അവശതയും ന്യുമോണിയയെ ക്ഷണിച്ചുവരുത്താം[51][52] [53].
ദീർഘനാൾ കിടപ്പിലാകുന്ന രോഗികളിൽ വായിലെയും അന്നനാളത്തിലെയും ദ്രവങ്ങൾ തൊണ്ടയിലേക്കും ശ്വാസനാളത്തിലേക്കും ഇറങ്ങാൻ സാധ്യതയുണ്ട് (ആസ്പിരേഷൻ). ചില അടിയന്തര ഘട്ടങ്ങളിലും തീവ്രപരിചരണഘട്ടങ്ങളിലും ശ്വസനപ്രക്രിയ നിലനിർത്താനായി കഴുത്തിലൂടെ ശ്വാസനാളം തുരന്ന് ശ്വസനസഹായിക്കുഴൽ (Endotracheal tube എൻഡോട്രേയ്ക്കിയൽ റ്റ്യൂബ്) ഇടാറുണ്ട്. ഇതു നേരിട്ട് ശ്വാസകോശത്തിലേക്ക് അണുബാധ കയറാനുള്ള സാധ്യതയൊരുക്കുന്നുണ്ട്. വായിലൂടെ ആഹാരം കഴിക്കാൻ ബുദ്ധിമുട്ടുള്ള രോഗികളിൽ ആഹാരം വയറ്റിലെത്തിക്കാൻ സഹായിക്കുന്നതിനു മൂക്ക് വഴി ആമാശയത്തിലേക്ക് കടത്തുന്ന കുഴലുകൾ ഉപയോഗിക്കാറുണ്ട്. ഇത് ശ്വാസകോശത്തിന്റെ സ്വാഭാവിക പ്രതിരോധ ഉപാധികളെ ദുർബലപ്പെടുത്തുകയോ ശ്വസനവ്യൂഹാണുബാധയെ ത്വരിതപ്പെടുത്തുകയോ ചെയ്യാൻ സാധ്യതയുണ്ട് [49].
രോഗിക്ക് സ്വയം ശ്വസിക്കാൻ പറ്റാത്ത അവസ്ഥകളിൽ ശ്വാസനാളത്തെ ഒരു യാന്ത്രിക ശ്വസനസഹായിയായ വെന്റിലേറ്ററുമായി ഘടിപ്പിക്കേണ്ടി വരാം. ആശുപത്രിജന്യന്യുമോണിയയുടെ ഒരു ഉപവർഗമായ വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ ഇങ്ങനെ സംഭവിക്കാവുന്ന അണുബാധമൂലമാണ് വരാറ്.ശ്വാസം മുട്ടലിൽ സഹായിക്കാനായി ഉപയോഗിക്കുന്ന ഓക്സിജൻ മാസ്ക്, ശ്വാസനാളക്കുഴൽ തുടങ്ങിയ ഉപകരണങ്ങൾ ശരിയാംവണ്ണം അണുവിമുക്തമല്ലെങ്കിലോ ഇവ കൈകാര്യം ചെയ്യുന്ന ആരോഗ്യപ്രവർത്തകരുടെ കൈകൾ അണുവിമുക്തമല്ലെങ്കിലോ ഒക്കെ ആശുപത്രിജന്യ ന്യുമോണിയ ഉണ്ടാവാം[49].
തല, നെഞ്ച്, വയറിന്റെ മുകൾഭാഗം എന്നിങ്ങനെയുള്ളിടങ്ങളുമായി ബന്ധപ്പെട്ടുള്ള അപകടങ്ങളോ ശസ്ത്രക്രിയയോ ന്യുമോണിയയിലേക്ക് നയിക്കാമെന്ന് പഠനങ്ങൾ കാണിച്ചിട്ടുണ്ട്. ആശുപത്രിവാർഡുകളിൽ പ്രവേശിപ്പിക്കുന്നതിനു തൊട്ടുമുൻപ് ശസ്ത്രക്രിയകൾക്ക് വിധേയരാകുന്ന രോഗികളിലും ആശുപത്രിജന്യ ന്യുമോണിയ വലിയൊരളവിൽ കാണാം[54].
ആമാശയത്തിലെ അമ്ലത്തിന്റെ അളവ് താഴ്ത്തുന്ന അന്റാസിഡുകൾ (antacids) പോലുള്ള ചില മരുന്നുകൾ ആശുപത്രിപ്രവേശിതരായ രോഗികളിൽ നൽകുന്നത് മൂലം അവരുടെ ആമാശയത്തിലെ ഗ്രാം അനഭിരഞ്ജക ബാക്റ്റീരിയയുടെ അളവ് വർദ്ധിക്കാനും അവ അന്നനാളം വഴി ശ്വസനവ്യൂഹത്തിലേക്ക് ആരോഹണം ചെയ്ത് ന്യുമോണിയയ്ക്ക് കാരണമാകാനും സാധ്യതയുണ്ട് എന്നൊരു നിരീക്ഷണമുണ്ട് [55]
വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ (Ventilator Associated Pneumonia)
രോഗിയുടെ ചികിത്സാർത്ഥം ശ്വാസനാളത്തിലൂടെ ശ്വസനസഹായിക്കുഴൽ (എൻഡോ ട്രേയ്ക്കിയൽ കുഴൽ, endotracheal tube) കടത്തി 48-72 മണിക്കൂറിനു ശേഷം പിടിപെടുന്ന ന്യുമോണിയയാണിത്. കടുത്ത ആശുപത്രിജന്യന്യുമോണിയ വന്ന ശേഷം ചികിത്സാർത്ഥം ശ്വാസനാളത്തിലൂടെ ശ്വസനസഹായിക്കുഴൽ കടത്തേണ്ടിവരുന്ന രോഗികളെയും വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ വന്നവരെപ്പോലെ കണ്ട് ചികിത്സിക്കാം എന്നാണ് വിദഗ്ദ്ധപഠനസമിതികളുടെ സമവായ അഭിപ്രായം[5].
സ്വയം ശ്വാസോച്ഛ്വാസം കഴിക്കാൻ ശേഷിയില്ലാത്ത രോഗികളിൽ നിയന്ത്രിതമായ ഒരു സാഹചര്യമൊരുക്കി കൃത്രിമമായി ശ്വാസം നൽകാനാണ് വെന്റിലേറ്റർ എന്ന യന്ത്രവുമായി രോഗിയെ ഘടിപ്പിക്കുന്നത്. ഇതിനായി രോഗിയുടെ ശ്വാസനാളത്തിലേക്ക് ഒരു ശ്വസനസഹായിക്കുഴൽ (എൻഡോ ട്രേയ്ക്കിയൽ കുഴൽ, endotracheal tube) ഇറക്കി ഉറപ്പിക്കുന്നു. അതിന്റെ മറുഭാഗം മറ്റൊരു കുഴൽ വഴി വെന്റിലേറ്റർ യന്ത്രവുമായി ഘടിപ്പിക്കുന്നു. ശ്വാസനാളിക്കുഴൽ ഇറക്കുന്നതോടെ ശ്വാസനാളത്തിലേക്ക് ഒരു അന്യപദാർത്ഥം കടത്തുന്നതിന്റെ ഫലമാണ് ഉണ്ടാകുന്നത്. സ്വാഭാവികമായും ഇത് ശ്വാസനാളത്തിന്റെ സ്വാഭാവിക പ്രതിരോധങ്ങളെ തകരാറിലാക്കാം. ഇതുമൂലം ഈ രോഗികളിൽ വളരെപ്പെട്ടെന്നു തന്നെ ശ്വസനവ്യൂഹ അണുബാധ ഉണ്ടാകുകയും ചെയ്യുന്നു.
തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിപ്പിക്കപ്പെടുന്നവരിൽ കാണപ്പെടുന്ന ഏറ്റവും സാധാരണ അണുബാധയാണ് വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ.ശ്വാസനാളിക്കുഴൽ ആവർത്തിച്ച് ഘടിപ്പിക്കുന്നതു 6 മുതൽ 21 ഇരട്ടിവരെ ന്യുമോണിയാ അപകടസാധ്യത വർദ്ധിക്കുന്നതായി നിരീക്ഷിക്കപ്പെട്ടിട്ടുണ്ട് [56][5]. ശ്വാസനാളത്തിലേക്ക് ഈ കുഴൽ കടത്തുന്നതുവഴി അന്യപദാർത്ഥങ്ങളെയും കഫത്തെയും പുറന്തള്ളാ സഹായിക്കുന്ന പ്രതിവർത്തനമായ 'ചുമ' തടസ്സപ്പെടുന്നു. ഇതോടൊപ്പം ശ്വാസനാളത്തിന്റെ ശ്ലേഷ്മസീലീയ ശുചീകരണ (mucociliary clearance) പ്രക്രിയയും അവതാളത്തിലാകുന്നു. ശ്വാസകോശത്തിന്റെ ഊർദ്ധ്വഭാഗമായ മൂക്ക്, തൊണ്ട എന്നിവിടങ്ങളിലെ ബാക്റ്റീരിയക്ക് അധോഭാഗമായ ശ്വാസനാളത്തിലേക്ക് കടക്കാൻ ശ്വസനസഹായിക്കുഴൽ ഒരു 'പാലം' ആകുന്നു. സർവോപരി ബാക്റ്റീരിയാദി അണുക്കളുടെ വളർച്ചയ്ക്ക് സഹായകമാകുന്ന ഒരു ജൈവപാട (biofilm) ഉണ്ടാകാനുള്ള പ്രതലം കൂടി ശ്വസനസഹായിക്കുഴൽ നൽകുന്നു. [57] [58]
രോഗീപരിചരണ സംബന്ധ ന്യുമോണിയ (Health-care Associated Pneumonia )
നേഴ്സിംഗ് ഹോം, ദീർഘകാല പുനരധിവാസ കേന്ദ്രങ്ങൾ തുടങ്ങിയയിടങ്ങളിൽ ആരോഗ്യപരിപാലനാർത്ഥം കിടക്കേണ്ടി വരുന്ന രോഗികൾ, വീട്ടിൽ തന്നെ സിരകളിലൂടെ മരുന്നുകുത്തിവയ്പ്പ് (intravenous injections) ചികിത്സ ലഭിച്ചുകൊണ്ടിരിക്കുന്നവർ, ഒറ്റദിവസം നീണ്ട ശസ്ത്രക്രിയാസമാനമായ ചികിത്സകൾ ലഭിക്കുന്നവർ, ഡയാലിസിസ് രോഗികൾ, വളരെയടുത്ത് ആശുപത്രിവിട്ടവർ എന്നിങ്ങനെയുള്ള രോഗികളാണ് രോഗീപരിചരണ സംബന്ധിയായ ന്യുമോണിയയ്ക്ക് സാധ്യതയുള്ളവർ. ഇവരിൽ അണുബാധയുണ്ടാക്കുന്ന ബാക്റ്റീരിയക്കൂട്ടം ആശുപത്രിജന്യ ന്യുമോണിയകളുമായി സാമ്യമുള്ളതായതുകൊണ്ട് ഇവരെ ആശുപത്രിജന്യന്യുമോണിയക്കാരോടൊപ്പം വർഗീകരിക്കാം എന്ന് മുൻപ് കരുതപ്പെട്ടിരുന്നെങ്കിലും സമൂഹാർജ്ജിത ന്യുമോണിയയോട് ചില കാര്യങ്ങളിൽ കൂടുതൽ സാമ്യം പുലർത്തുന്നതിനാൽ ഇവയെ ആശുപത്രിജന്യന്യുമോണിയ എന്ന് പൂർണമായും വർഗീകരിക്കാനാവില്ല. അതിനാൽ രോഗസാഹചര്യം വച്ച് പ്രത്യേക വിഭാഗമായി ഈ ന്യുമോണിയയെ കണക്കാക്കാം[59] [60].
രോഗീപരിചരണ സംബന്ധ ന്യുമോണിയ വരുന്ന രോഗികളിലധികവും സനാതന രോഗങ്ങളോ സഹരോഗാതുരതാവസ്ഥകളോ (comorbid conditions) മൂലം സ്വതേ ദുർബലരാണ് എന്ന് പഠനങ്ങൾ കാണിക്കുന്നു. പക്ഷാഘാതം, ഹൃദയത്തളർച്ച, മറവിരോഗം, പ്രമേഹം എന്നിങ്ങനെയുള്ള രോഗങ്ങളുള്ളവരായിരിക്കും പലപ്പോഴും ഇവർ. പ്രായാധിക്യം മൂലമുള്ള അവശതകളും കൂടിച്ചേരുമ്പോൾ മിക്ക രോഗികളിലും സാധാരണ ന്യുമോണിയയിൽ കാണുന്ന ശ്വാസകോശ ലക്ഷണങ്ങൾ രൂക്ഷത കുറഞ്ഞും, അതേസമയം ശ്വാസകോശേതരമായ ലക്ഷണങ്ങൾ (ഉദാ: ബോധക്ഷയം, വിഭ്രമം, ആമാശയ സംബന്ധിയായ അസ്വസ്ഥതകൾ തുടങ്ങിയവ) കൂടുതലായും കാണപ്പെടാറുണ്ട്.[61]
പ്രതിരോധക്ഷയമുള്ളവരിലെ ന്യുമോണിയ
എച്ഐവി-എയിഡ്സ് ബാധയോ ക്യാൻസർ ബാധയോ മൂലം പ്രതിരോധശേഷി ക്ഷയിച്ച രോഗികളിൽ ഉണ്ടാകുന്ന ന്യുമോണിയ സമൂഹാർജിതവും ആശുപത്രിജന്യവുമായ ന്യുമോണിയകളിലെ അണുബാധകളിൽ നിന്ന് അല്പം വ്യത്യസ്തമാണ്. സാധാരണ ഗതിയിൽ ആരോഗ്യമുള്ളവരെ ബാധിക്കാത്ത രോഗാണുക്കൾ പോലും പ്രതിരോധക്ഷയമുള്ളവരിൽ അവസരവാദപര അണുബാധ ഉണ്ടാക്കുന്നു (opportunistic infections). ലീജ്യനെല്ല, നോക്കാർഡിയ, മൈക്കോബാക്റ്റീരിയം ഏവിയം, സൈറ്റോമെഗാലോ വൈറസ്, ഹെർപീസ് വൈറസ്, ന്യുമോസിസ്റ്റിസ്, ടോക്സോപ്ലാസ്മ, ക്യാൻഡിഡ, ആസ്പർജിലസ് തുടങ്ങിയവയാണ് ഈ അവസരവാദപര അണുബാധകളുണ്ടാക്കുന്നതിൽ ശ്രദ്ധേയമായവ. എച്ഐവി-എയിഡ്സ് രോഗം പോലെ ശക്തമായ ഒരു പ്രതിരോധക്ഷയ അവസ്ഥയിൽ ഈ അണുബാധകൾ തീവ്രമാകാമെന്നതിനാൽ ഇവയുടെ ചികിത്സയിലും സാധാരണ ന്യുമോണിയയിൽ നിന്ന് വ്യത്യസ്തമായി ചില കരുതലുകൾ എടുക്കേണ്ടതുണ്ട്.[62] [63][64]
സവിശേഷ ന്യുമോണിയകൾ
ന്യുമോണിയയിലെ അടിസ്ഥാന രോഗകാരണം അണുബാധ തന്നെയാണെങ്കിലും വൈദ്യശാസ്ത്രവികാസത്തിന്റെ ഘട്ടങ്ങളിൽ ന്യുമോണിയയ്ക്ക് സമാനമായ പ്രത്യേകതകളുടെ പേരിൽ ശ്രദ്ധേയമായ പല ശ്വാസകോശ രോഗങ്ങളെയും ന്യുമോണിയ എന്ന് വിളിച്ചിട്ടുണ്ട്. അത്തരത്തിലുള്ള ന്യുമോണിയകളെ സവിശേഷന്യുമോണിയകളെന്ന ശീർഷകത്തിനു കീഴിൽ വർഗ്ഗീകരിക്കാം. ഇതിൽ ചിലത് അണുബാധമൂലമുള്ള വ്യവസ്ഥാപിത ന്യുമോണിയയുടെ നിർവചനങ്ങൾക്കുള്ളിൽ വരുന്നതാണ് (ഉദാ: ആസ്പിരേഷൻ ന്യുമോണിയ), എന്നാൽ മറ്റ് ചിലത് വ്യവസ്ഥാപിത അർത്ഥത്തിലെ ന്യുമോണിയ ആയി ഇന്ന് കണക്കാക്കപ്പെടുന്നില്ല (ഉദാ: ഇഡിയോപ്പതിക് അന്തരാളകലാ ന്യുമോണിയ)
രാസജന്യ ന്യുമോണിയ (Chemical Pneumonia)
വിഷകാരിയായ രാസവസ്തുക്കൾ ശ്വാസകോശത്തിൽ ചെന്നാൽ ശ്വസനികളിലും വായുകോശങ്ങളിലും ശ്വാസകോശമൃദൂതകത്തിലും വീക്കവും നീർക്കെട്ടും ഉണ്ടാകാം. മണ്ണെണ്ണയുൾപ്പടെയുള്ള പെട്രോളിയം ഉല്പന്നങ്ങൾ, കീടനാശിനികൾ, അമ്ളങ്ങൾ എന്നിങ്ങനെ പല വസ്തുക്കളും ശ്വാസകോശത്തിൽ ചെന്നാൽ തത്ഭാഗങ്ങളിൽ കോശനാശവും വീക്കവും ഉണ്ടാക്കാം[65] ആത്മഹത്യാ ശ്രമത്തിന്റെ ഭാഗമായി രോഗി എടുത്ത് കുടിക്കുന്നതാവാം ഇത്തരം രാസവസ്തുക്കൾ. വീടുകളിൽ സൂക്ഷിച്ചിരിക്കുന്ന മണ്ണെണ്ണയോ കീടനാശിനികളോ കുട്ടികൾ അറിയാതെ എടുത്ത് കുടിക്കുന്നതും അവ ശ്വാസകോശത്തിൽ പ്രവേശിച്ച് ആഴ്ചകൾക്കുള്ളിൽ രാസജന്യന്യുമോണിയയ്ക്ക് കാരണമാകുന്നതും അസാധാരണമല്ല [66]. ജോലിസ്ഥലങ്ങളിലും അന്തരീക്ഷമലിനീകരണവുമായി ബന്ധപ്പെട്ടും മറ്റും ഉണ്ടാകുന്ന പുകയിലൂടെ ശ്വാസകോശത്തിൽ രാസകണികകൾ കടക്കുന്നതും ഒരു കാരണമാണ്[67]. അബോധാവസ്ഥയിൽ ചില രോഗികളിലും മദ്യപാനികളിലും സ്വന്തം ഛർദ്ദിൽ ശ്വാസകോശത്തിലേക്ക് ഇറങ്ങുന്നതുമൂലമുള്ള രാസജന്യ ന്യുമോണിയയും കാണാറുണ്ട്. ഇന്ന് ഈ രോഗാവസ്ഥയെ കുറിക്കാൻ രാസജന്യ ശ്വസനിവീക്കം (Chemical Pneumonitis കെമിക്കൽ ന്യുമോണൈറ്റിസ്) എന്ന പേരാണ് കൂടുതലായി ഉപയോഗിക്കുന്നത്. ആസ്പിരേഷൻ ന്യുമോണിയയിൽ മിക്കപ്പോഴും വയറ്റിൽ കിടക്കുന്ന ദഹനരസമാണ് അന്നനാളം വഴി ഊറി തൊണ്ടയിൽ നിന്ന് ശ്വാസകോശത്തിലേക്ക് കയറുന്നത് എന്നതിനാൽ അതിനെ രാസജന്യ ന്യുമോണിയയുടെ ഒരു വിഭാഗമായി കണക്കാക്കാറുണ്ട്.[68]
ആസ്പിരേഷൻ ന്യുമോണിയ (Aspiration Pneumonia)
മൂക്ക് വായ തൊണ്ട എന്നിവിടങ്ങളിൽ നിന്നു രോഗാണുക്കൾ കലർന്ന സ്രവങ്ങൾ ശ്വാസകോശത്തിലേക്ക് കടക്കുന്ന പ്രക്രിയയെ "ആസ്പിരേഷൻ" എന്ന് പറയാം. ഒട്ടുമിക്ക ന്യുമോണിയകളും ഇങ്ങനെ ആസ്പിരേഷൻ വഴിയാണ് ഉണ്ടാകുന്നതെങ്കിലും ആസ്പിരേഷൻ ന്യുമോണിയ എന്ന സംജ്ഞ കൊണ്ട് ഉദ്ദേശിക്കുന്നത് വായിൽ നിന്നുള്ള മിശ്ര അണുജാലം (mixed microbes) ശ്വാസകോശത്തിൽ കടന്നുണ്ടാക്കുന്ന ന്യുമോണിയയെ ആണ്. മിശ്ര അണുജാലം എന്നതുകൊണ്ട് ഗ്രാം അഭിരഞ്ജകവും അനഭിരഞ്ജകവുമായ (Gram +ve and -ve) ബാക്റ്റീരിയയും അവായു ബാക്റ്റീരിയയും (Anaerobic bacteria) ഒക്കെ കൂടിക്കലർന്ന ഒരു അണുസംഘാതത്തെയാണ്. വായിൽ നിന്ന് ശ്വാസകോശത്തിൽ കടക്കുന്ന അണുക്കൾക്ക് ചില പ്രത്യേകതകൾ ഉള്ളതിനാൽ ആസ്പിരേഷൻ ന്യുമോണിയയുടെ ചികിത്സയിൽ ഉപയോഗിക്കുന്ന ആന്റിബയോട്ടിക്കുകളിലും, ആസ്പിരേഷൻ പ്രക്രിയ ഒഴിവാക്കാൻ സ്വീകരിക്കുന്ന ചില നടപടികളിലും വ്യത്യസ്തതയുണ്ടെന്നതൊഴിച്ചാൽ മറ്റേത് ന്യുമോണിയാബാധയും പോലെ തന്നെയാണ് ആസ്പിരേഷൻ ന്യുമോണിയയും.
വായിൽ നിന്നുള്ള അണുക്കൾ ശ്വാസകോശത്തിൽ കടക്കാതിരിക്കാനുള്ളതും, കടന്നാൽ തന്നെ അവയെ തുരത്താനുള്ളതുമായ പ്രതിരോധങ്ങളും മുകളിൽ വിവരിച്ചിട്ടുണ്ട്. ബോധക്ഷയമോ പൂർണബോധമില്ലായ്മയോ ആണ് ഏറ്റവും സാധാരണയായി ആസ്പിരേഷൻ ന്യുമോണിയ ഉണ്ടാകുന്നതിന്റെ കാരണം. മദ്യപാനം, മയക്കുമരുന്നുപയോഗം, മസ്തിഷ്കത്തെ മന്ദീഭവിപ്പിക്കുന്ന മരുന്നുകൾ (ഉദാ: അനസ്തീഷിയ), നാഡീവ്യവസ്ഥയെ ബാധിക്കുന്ന രോഗങ്ങൾ, തൊണ്ടയ്ക്ക് ചുറ്റുമുള്ള പേശികളുടെ ബലക്ഷയം, പൊതുവായ അനാരോഗ്യം, പ്രായാധിക്യം എന്നിവയാണ് സാധാരണ ആസ്പിരേഷൻ ന്യുമോണിയയ്ക്ക് കാരണമായി കണ്ടുവരുന്നത്. തൊണ്ടയിലോ അന്നനാളത്തിലോ ഉള്ള തടസ്സങ്ങൾ (ഉദാ: അന്നനാള അർബുദം), ആഹാരം കഴിപ്പിക്കാനായി ചില രോഗികളിൽ മൂക്കിലൂടെ ആമാശയത്തിലേക്ക് കടത്തുന്ന നാസികാ-ആമാശയ കുഴലുകൾ (Nasogastric tube) എന്നിവയും ആസ്പിരേഷൻ ന്യുമോണിയയിലേക്ക് ക്രമേണ നയിക്കാം. ഛർദ്ദിക്കുമ്പോഴോ അന്നനാളസ്രവം വയറ്റിൽ നിന്ന് തികട്ടി വരുമ്പോഴോ ഒക്കെ ശ്വാസകോശത്തിൽ കടന്നാലും ആസ്പിരേഷൻ ന്യുമോണിയയുണ്ടാക്കാം. അന്നനാള സ്രവത്തിൽ ദഹനരസത്തിലെ അമ്ലം കൂടി ഉള്ളതുകൊണ്ട് രാസജന്യ ന്യുമോണിയ (Chemical Pneumonia) ആയും ഇതിനെ കാണാവുന്നതാണ്. വെള്ളത്തിൽ മുങ്ങുമ്പോഴോ വിഷകാരിയായ രാസവസ്തുക്കളുടെ പുകശ്വസിക്കേണ്ടിവരുമ്പോഴോ ശ്വാസകോശത്തിലെത്തുന്ന രാസവസ്തുക്കളും ആസ്പിരേഷൻ ന്യുമോണിയയുണ്ടാക്കാം [69]. ഈ ന്യുമോണിയയുടെ രോഗനിർണയത്തിന്റെ വിശദാംശങ്ങളും ചികിത്സയും പൊതുവായി ന്യുമോണിയകൾക്ക് കൊടുത്തിട്ടുള്ള വിവരണത്തിൽ തന്നെ പറഞ്ഞിട്ടുണ്ട്.
ഇരട്ടന്യുമോണിയ (തീവ്ര ശ്വസനനിരോധ സിൻഡ്രോം,Acute Respiratory Distress Syndrome)
രണ്ട് ശ്വാസകോശത്തെയും ഒരുപോലെ ബാധിക്കുന്ന വ്യാപകമായ നീർക്കെട്ടും കട്ടപിടിക്കലും മൂലമുണ്ടാകുന്ന ശ്വസനനിരോധ അവസ്ഥയെ ആണ് 1960കൾക്ക് മുൻപ് ഇരട്ടന്യുമോണിയ (Double Pneumonia) എന്ന് വിളിച്ചിരുന്നത്. ഇന്നുപയോഗിക്കുന്ന അർത്ഥത്തിൽ ഇത് ന്യുമോണിയ അല്ല, മറിച്ച് ന്യുമോണിയ അടക്കം പല കാരണങ്ങളും തീവ്ര ശ്വസനനിരോധ സിൻഡ്രോമിലേക്ക് നയിക്കാം എന്നേയുള്ളൂ. ലാൻസെറ്റ് (Lancet) എന്ന വൈദ്യശാസ്ത്ര ജേണലിൽ 1967ൽ വന്ന പ്രബന്ധമാണ് ഈ രോഗാവസ്ഥയെ "തീവ്രശ്വസനനിരോധ സിൻഡ്രോം" എന്ന് വിളിച്ചതും ഈ അവസ്ഥയിൽ കാണുന്ന ശ്വാസകോശ നീർക്കെട്ടും വായു അറകളുടെ വീക്കവുമൊക്കെ ന്യുമോണിയയിൽ മാത്രമല്ല, മറിച്ച് വെള്ളത്തിൽ മുങ്ങൽ, നെഞ്ചിനുണ്ടാകുന്ന ക്ഷതം, ആമാശയരസം ശ്വാസകോശത്തിൽ കടക്കുക, രക്തത്തിലെ അണുബാധയും പഴുപ്പും എന്നിങ്ങനെ അനവധി കാരണങ്ങൾ കൊണ്ട് ഉണ്ടാകാം എന്നു വ്യക്തമാക്കിയതും. [70]
ഇയോസിനോഫിലിക ന്യുമോണിയ (Eosinophilic Pneumonia)
ഇയോസിനോഫിലിക ശ്വാസകോശ രോഗങ്ങൾ എന്ന സംവർഗ്ഗത്തിലെ ഏതാനും രോഗങ്ങളിലൊന്നാണ് ഇയോസിനോഫിലിക ന്യുമോണിയ. ഇത് തീവ്രമെന്നും ചിരസ്ഥായിയെന്നും രണ്ട് തരമുണ്ട്. പെട്ടെന്ന് വരുന്ന പനി, ശ്വാസംമുട്ടൽ, ചുമ എന്നീ ലക്ഷണങ്ങളും നെഞ്ചിന്റെ എക്സ് റേ ചിത്രത്തിൽ ശ്വാസകോശ അന്തരാളകലയിലും (interstitium) വായുകോശങ്ങളിലും (alveoli) അവിടവിടെയായി നീർക്കെട്ട് കാണപ്പെടുന്നതും ആണ് ഇയോസിനോഫിലിക ന്യുമോണിയയുടെ പ്രത്യേകത. ശ്വസനികകളിൽ (bronchioles) നിന്നും വായുകോശങ്ങളിൽ നിന്നും രോഗനിർണയാവശ്യത്തിനായി കഴുകിയെടുക്കുന്ന ശ്വസനികാവായുകോശ സ്രവത്തിൽ (Bronchioloalveolar Lavage) 25%ത്തിനുമേൽ ഇയോസിനോഫിലിക ശ്വേതരക്താണുക്കൾ കൂടി ഉണ്ടാകും [71]. സാധാരണ ഇയോസിനോഫിൽ കോശങ്ങൾ രക്തത്തിലോ ഏതെങ്കിലും അവയവത്തിന്റെ കലകളിലോ വർദ്ധിക്കണമെങ്കിൽ പരാദജീവികൾ മൂലമുള്ള അണുബാധ ആവശ്യമാണെങ്കിലും ഇയോസിനോഫിലിക ന്യുമോണിയയിൽ ഇത്തരം അണുബാധകളൊന്നുമില്ലാതെ തന്നെ ശ്വാസകോശകലകളിൽ ഇയോസിനോഫിൽ കോശവർദ്ധനവ് കാണുന്നു. പുകവലി, പൊടിയടിക്കൽ, വെടിമരുന്ന് പ്രയോഗങ്ങളിൽ നിന്നുള്ള പുക (ഉദാ: മരുപ്രദേശങ്ങളിൽ ജോലി ചെയ്യുന്ന പട്ടാളക്കാർ, കനത്ത പൊടിയ്ക്ക് സമീപം നിന്ന് ജോലിചെയ്യുന്ന ജീവൻരക്ഷാ സേനാംഗങ്ങൾ) തുടങ്ങിയ പല ഘടകങ്ങൾ മൂലം ഇയോസിനോഫിലിക ന്യുമോണിയ ഉണ്ടാകാമെങ്കിലും ഇതിനുപിന്നിലെ കൃത്യമായ രോഗനിദാനശാസ്ത്രം അനാവരണം ചെയ്യപ്പെട്ടിട്ടില്ല[72]. കോർട്ടിക്കോ സ്റ്റീറോയ്ഡ് മരുന്നുകൾ പ്രയോഗിക്കുമ്പോൾ ഇയോസിനോഫിലിക ന്യുമോണിയാലക്ഷണങ്ങൾ പെട്ടെന്ന് ഭേദപ്പെടുന്നതായി കാണുന്നു. [73]
ഇഡിയോപ്പതിക് അന്തരാളകലാ ന്യുമോണിയ (Idiopathic Interstitial Pneumonia)
സാങ്കേതികാർത്ഥത്തിൽ ഇത് ന്യുമോണിയയല്ല. ശ്വാസകോശ മൃദൂതകത്തിൽ പല അളവുകളിലും തീവ്രതയിലും ഉണ്ടാകുന്ന കോശജ്വലനവും ഫൈബ്രോസിസ് എന്നു വിളിക്കുന്ന സംയോജകകലയുടെ ഘനീഭവനവും ചേർന്നുണ്ടാക്കുന്ന നീർക്കെട്ടും ശ്വാസംമുട്ടലും മറ്റ് ലക്ഷണങ്ങളും ചേർന്നതാണ് ഇഡിയോപ്പതിക് അന്തരാളകലാ ന്യുമോണിയ എന്നത് (ന്യുമോണിയയിൽ വായുകോശങ്ങളെയും വായു അറകളെയുമാണ് പഴുപ്പും നീർക്കെട്ടും പ്രധാനമായും ബാധിക്കുക). ഇഡിയോപ്പതിക് ശ്വാസകോശ ഫൈബ്രോസിസ് (Idiopathic Pulmonary Fibrosis, IPF), അനിയത അന്തരാളകലാ ന്യുമോണിയ (Nonspecific Interstitial Pneumonia, NSIP), ഗുപ്തജന്യ സാന്ദ്രീകരണ ന്യുമോണിയ (Cryptogenic Organizing Pneumonia, COP), തീവ്ര അന്തരാളകലാ ന്യുമോണിയ (Acute Interstitial Pneumonia, AIP), ശ്വസനികാവീക്ക സംബന്ധ അന്തരാളകലാ ശ്വാസകോശരോഗം (Respiratory Bronchiolitis-associated Interstitial Lung Disease, RB-ILD), ശൽക്കലാപക്ഷയ അന്തരാളകലാ ന്യുമോണിയ (Desquamative Interstitial Pneumonia, DIP), ലസികാണുവർദ്ധ അന്തരാളകലാ ന്യുമോണിയ (Lymphocytic Interstitial Pneumonia, LIP) എന്നിങ്ങനെ 7 രോഗങ്ങളെ നിലവിൽ ഇഡിയോപ്പതിക് അന്തരാളകലാ ന്യുമോണിയയുടെ കീഴിൽ ഉൾപ്പെടുത്തിയിട്ടുണ്ട്. ഇവയ്ക്കെല്ലാം ശ്വാസകോശമൃദൂതകത്തിലെ കോശജ്വലനവും ഫൈബ്രോസിസുമാണ് സമാനമായുള്ളത്. ഇക്കൂട്ടത്തിൽ ഇഡിയോപ്പതിക് ശ്വാസകോശ ഫൈബ്രോസിസ് എന്ന രോഗമാണ് കൂടുതൽ വ്യാപകമെന്നതിനാൽ അതിനെ സാധാരണ അന്തരാളകലാ ന്യുമോണിയ (Usual Interstitial Pneumonia, UIP) എന്നും സംബോധന ചെയ്യാറുണ്ട് [74] [75]
ബ്രോങ്കിയൊളൈറ്റിസ് ഒബ്ലിറ്ററൻസ് സാന്ദ്രീകരണ ന്യുമോണിയ (Bronchiolitis obliterans organizing pneumonia; BOOP)
ഫൈബ്രോബ്ലാസ്റ്റ് കോശങ്ങളും കോശജ്വലനത്തെത്തുടർന്ന് ഒത്തുകൂടുന്ന ശ്വേതാണുക്കളും ചേർന്നുണ്ടാകുന്ന സംയോജകകലയുടെ കീലകങ്ങൾ (plugs) വായുകോശങ്ങളിലും ശ്വസനികാഗ്രങ്ങളിലും അടഞ്ഞ് നിന്ന് ഉണ്ടാക്കുന്ന ശ്വാസം മുട്ടൽ ആണ് ബ്രോങ്കിയൊളൈറ്റിസ് ഒബ്ലിറ്ററൻസ് സാന്ദ്രീകരണ ന്യുമോണിയയുടെ പ്രത്യേകത. ഗുപ്തജന്യ സാന്ദ്രീകരണ ന്യുമോണിയ (Cryptogenic Organizing Pneumonia, COP)എന്നും ഈ ന്യുമോണിയ വിളിക്കുന്നു[76]. അണുബാധ മാത്രമല്ല മറ്റ് പല ഘടകങ്ങളും ശ്വാസകോശത്തിൽ വരുന്ന ഇത്തരം മാറ്റങ്ങൾക്ക് കാരണമാകാറുണ്ട്. കടുത്ത ശ്വാസം മുട്ടൽ ഉണ്ടെങ്കിലും ബെയ്റ്റ-2 ഉത്തേജകങ്ങളെപ്പോലുള്ള ശ്വാസനാളീ വികാസ മരുന്നുകൾ (bronchodilators) ഈ രോഗികളിൽ ഫലം തരാറില്ല. സ്റ്റീറോയ്ഡുകളാണ് മുഖ്യമായും ചികിത്സയ്ക്കുപയോഗിക്കുന്നത്. നെഞ്ചിന്റെ എക്സ് റേ ചിത്രങ്ങളിൽ മിക്കപ്പോഴും ശ്വാസകോശത്തിലെ മാറ്റങ്ങളൊന്നും പ്രതിഫലിച്ചുകാണാറുമില്ല. റൂമറ്റോയിഡ് സന്ധിവാതം, വെജ്നേഴ്സ് ഗ്രാനുലോമറ്റോസിസ്, പോളിമയോസൈറ്റിസ് തുടങ്ങിയ സംയോജകകലാ രോഗങ്ങളുമായും (Connective Tissue Disorders) അവയവം മാറ്റിവയ്ക്കലുമായി (transplantation) ബന്ധപ്പെട്ടും പലപ്പോഴും സാന്ദ്രീകരണ ന്യുമോണിയ കാണപ്പെടാറുണ്ട്[77].
രോഗസ്ഥിതിവിവരം
ലോകത്തെ 5 വയസിൽ താഴെയുള്ള കുട്ടികളിലെ മരണകാരിയായ രോഗങ്ങളിൽ മുന്നിലാണ് ന്യുമോണിയ. 2007ൽ നടന്ന 5 വയസിൽ താഴെയുള്ള 90ലക്ഷം കുഞ്ഞുങ്ങളുടെ മരണത്തിൽ 18 ലക്ഷവും ന്യുമോണിയാബാധ മൂലമായിരുന്നുവെന്നാണ് കണക്ക്[78] [79]. ഇങ്ങനെ മരിക്കുന്ന കുട്ടികളിൽ 98% പേരും കുഞ്ഞുങ്ങളുടെ ആരോഗ്യസൂചികകളിൽ പിന്നാക്കം നിൽക്കുന്ന 68 ലോകരാജ്യങ്ങളിൽ ആണ്. ന്യുമോണിയ മൂലം കൂടുതൽ ശിശുക്കൾ മരിക്കുന്നതിനു കാരണം സാമൂഹ്യമായ പിന്നാക്കാവസ്ഥ, ദാരിദ്ര്യം, ശരിയായ ചികിത്സ തേടാൻ പറ്റാത്ത അവസ്ഥ എന്നിവയാണ്.[80] [81]
ഇന്ത്യയിൽ മരണപ്പെടുന്ന 5 വയസിനു താഴെയുള്ള ശിശുക്കളിൽ 14%ത്തോളം ന്യുമോണിയ വന്നാണ് മരിക്കുന്നത് [78] ഇന്ത്യയിൽ 5 വയസിൽത്താഴെ പ്രായമുള്ളവരിൽ 69% കുട്ടികൾക്ക് മാത്രമേ ശരിയായ ചികിത്സ ലഭിക്കുന്നുള്ളൂ എന്നാണ് യൂണീസെഫിന്റെ കണക്ക്. [82]. ചുമയും മറ്റ് ന്യുമോണിയാലക്ഷണങ്ങളും ഉള്ള ശിശുക്കളിൽ 12%ത്തോളം പേർക്കേ ആന്റിബയോട്ടിക്ക് ചികിത്സ ലഭിക്കുന്നുള്ളൂ എന്ന അവസ്ഥയും ഇന്ത്യയിൽ നിലനിൽക്കുന്നു [83].ന്യുമോക്കോക്കസ്, ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസ, സ്റ്റാഫിലോകോക്കസ് ഓറിയസ് എന്നിങ്ങനെയുള്ള ബാക്റ്റീരിയകളും ശ്വാസകോശ സിൻസീഷ്യൽ വൈറസ് പോലുള്ള വൈറസുകളും മൈക്കോപ്ലാസ്മ പോലുള്ളവയുമാണ് ഇന്ത്യയിൽ ന്യുമോണിയക്ക് കാരണമാകുന്ന മുഖ്യ അണുക്കൾ[84]. തീരെ ചെറിയ പ്രായം, പോഷകാഹാരക്കുറവ്, ശരിയായ മുലയൂട്ടൽ ശീലത്തിന്റെ അഭാവം, വിറക് പോലുള്ള ഇന്ധനോപാധികളുടെ പുകയടിക്കൽ തുടങ്ങിയവയാണ് ഉയർന്ന അപകടസാധ്യതാ ഘടകങ്ങളായി ഇന്ത്യയിലെ ചില പഠനങ്ങൾ എടുത്തുപറയുന്നത്[84]. ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസ, ന്യൂമോക്കോക്കസ് എന്നീ ബാക്റ്റീരിയ മൂലമുള്ള അണുബാധയെ തടയാൻ ഇവയ്ക്കെതിരേ പ്രത്യേകം പ്രതിരോധകുത്തിവയ്പ്പുകൾ വ്യാപകമാക്കേണ്ടതുണ്ട് എന്ന് ലോകാരോഗ്യസംഘടന ശുപാർശ ചെയ്തിട്ടുണ്ടെങ്കിലും ഇന്ത്യയിൽ ഇവയുണ്ടാക്കുന്ന ശ്വാസകോശരോഗങ്ങൾ മൂലമുള്ള മരണങ്ങളെ എത്രമാത്രം ഈ കുത്തിവയ്പ്പുകൾ കൊണ്ട് തടയാമെന്നതിനെപ്പറ്റി കൃത്യമായ സ്ഥിതിവിവര കണക്കുകൾ ഇല്ല എന്നാണ് ഇൻഡ്യൻ അക്കാഡമി ഓഫ് പീഡിയാട്രിക്സ് നിരീക്ഷിക്കുന്നത് [84].
രോഗനിർണയം

പ്രാഥമികമായും ന്യുമോണിയ ഒരു ശ്വാസകോശ അണുബാധയാണ്. അതിനാൽ തന്നെ ചുമ, മഞ്ഞനിറത്തിലോ അല്ലാതെയോ ഉള്ള കഫം തുപ്പുക, ശ്വാസം മുട്ടൽ, വിറയലോടുകൂടിയതോ അല്ലാത്തതോ ആയ പനി എന്നിവ ന്യുമോണിയയിൽ സാധാരണ കാണാവുന്ന ലക്ഷണങ്ങളാണ്. ശ്വാസകോശത്തിന്റെ വലിയ ഭാഗങ്ങൾ ഘനീഭവന ഘട്ടത്തിലേക്ക് കടക്കുമ്പോൾ ശ്വാസം മുട്ടൽ വരാം.അണുബാധമൂലമുള്ള കോശനാശവും മൃദൂതകക്ഷയവും കഫക്കെട്ടിനു വഴിവയ്ക്കുന്നു. പഴുപ്പോടു കൂടിയ കഫം മഞ്ഞയോ പച്ചയോ നിറത്തിൽ ചുമച്ച് തുപ്പുന്നത് ന്യുമോണിയയുടെ പ്രധാന ലക്ഷണങ്ങളിലൊന്നാണ് (വളരെ വ്യാപകമായി ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കപ്പെടുന്നതിനാൽ എല്ലായ്പ്പോഴും അണുബാധ ഈ ഘട്ടത്തിലെത്തണമെന്നില്ലെങ്കിലും)[85]. ശ്വാസകോശ മൃദൂതകത്തിലെ പഴുപ്പ് അതിന്റെ ചുറ്റുവട്ടത്തുണ്ടാക്കുന്ന നീർക്കെട്ടും വീക്കവും ശ്വാസകോശത്തിന്റെ ആവരണമായ "പ്ലൂറ"യിലേക്കും പകരാം. പൊതുവേ ശ്വാസകോശത്തിനു വേദനാസംവേദകത്വം ഇല്ലെങ്കിലും ശ്വാസകോശാവരണത്തിനു വേദന അനുഭവിക്കാൻ കഴിയും. ന്യുമോണിയയുടെ ഭാഗമായി ഈ ആവരണത്തിൽ വരുന്ന വീക്കം മൂലം ശ്വാസം നീട്ടിവിടുമ്പോൾ രോഗിക്ക് വേദന തോന്നാം (ഇതിനെ പ്ലൂറിറ്റിക് നെഞ്ച് വേദന എന്ന് പറയുന്നു).
പനി (38°സെൽഷിയസിനു മേൽ), നെഞ്ചിൽ നിന്ന് അസാധാരണമായ ശ്വസന ശബ്ദങ്ങൾ, നെഞ്ചിൽ ഡോക്ടർ വിരൽ ചേർത്ത് വച്ച് കൊട്ടിനോക്കുമ്പോൾ ഉള്ള് ഘനീഭവിച്ച ലക്ഷണം കാണിക്കുക, സ്റ്റെതസ്കോപ്പ് വച്ച് കാതോർക്കുമ്പോൾ കഫം നിറഞ്ഞ വായു അറകളിലൂടെയും ശ്വസനികകളിലൂടെയും നിശ്വാസവായു കടന്നുപോകുമ്പോഴുള്ള "ഗുളുഗുളു" ശബ്ദം നേർത്ത "പൊട്ടലുകൾ" ആയി (crackles) കേൾക്കുക തുടങ്ങിയവ ന്യുമോണിയയുടെ ലക്ഷണശാസ്ത്രത്തിൽ പെടുന്നു. പ്രായമായവരിലും, മറ്റ് സനാതന രോഗങ്ങളാൽ പീഡിതരായവരിലും രോഗാണുബാധമൂലം ബോധക്ഷയം, മതിഭ്രമം എന്നിങ്ങനെയുള്ള പ്രശ്നങ്ങൾ കണ്ടേക്കാം.
ലബോറട്ടറി,എക്സ് റേ പരിശോധനകൾ വ്യാപകമല്ലാതിരുന്ന കാലത്ത് ഈ രോഗീലക്ഷണവും ശരീരപരിശോധനയും വച്ചുമാത്രമാണ് ന്യുമോണിയ നിർണയിക്കപ്പെട്ടിരുന്നതെങ്കിലും ശാരീരികലക്ഷണങ്ങളെ മാത്രം ആശ്രയിച്ച് രോഗനിർണയം നടത്തുന്നത് ശാസ്ത്രീയമല്ല എന്നാണ് മിക്ക പഠനങ്ങളും പിൽക്കാലത്ത് കാണിച്ചിട്ടുള്ളത്. ഒരേ രോഗിയെ രണ്ട് ഡോക്ടർമാർ പരിശോധിക്കുമ്പോൾ മേൽ വിവരിച്ച ലക്ഷണശാസ്ത്രത്തിലെ പല കണ്ടെത്തലുകളും കിട്ടാതിരിക്കുകയോ കിട്ടുന്നവയിൽ തന്നെ ഈഷദ് ഭേദം ഉണ്ടാവുകയോ ചെയ്യാം [86].
CURB-65 സ്കോറിംഗ് രീതി
| നിർണയ ഘടകം | പോയിന്റ് |
|---|---|
| മതിഭ്രമം | 1 |
| രക്ത യൂറിയ നൈട്രജൻ നില 19 മി.ഗ്രാം/ഡെസി ലീറ്ററിൽ കൂടുതൽ | 1 |
| ശ്വാസോച്ഛ്വാസ തോത് 30 ശ്വാസം/മിനിറ്റ് എന്നനിരക്കോ അതിലേറെയോ | 1 |
| സിസ്റ്റോളിക് രക്തമർദ്ദം 90 മി.മി മെർക്കുറിയിൽ താഴെ അല്ലെങ്കിൽ, ഡയസ്റ്റോളിക് രക്തമർദ്ദം 60 മി.മി മെർക്കുറിയോ അതിൽ താഴെയോ | 1 |
| രോഗിയുടെ പ്രായം 65-ഓ അതിൽകൂടുതലോ | 1 |
സാധാരണ നിലയിൽ സമൂഹാർജിതന്യുമോണിയകൾ അപകടകാരിയല്ല. മിക്കവയും ഗുളികരൂപത്തിൽ കഴിക്കാവുന്ന ആന്റിബയോട്ടിക്കുകളോ ഏതാനും ഡോസ് ഇഞ്ചക്ഷൻ ആന്റിബയോട്ടിക്കുകളോ കൊണ്ട് തന്നെ ഭേദമാക്കാനാവും. എന്നാൽ കടുത്ത ന്യുമോണിയ ഏതാണ്ടെല്ലാ പ്രായക്കാരിലും വളരെ ഉയർന്ന മരണസാധ്യത ഉള്ളതാണ്. അതിനാൽത്തന്നെ പല വിദഗ്ദ്ധ സംഘടനകളും അതിതീവ്രന്യുമോണിയയെ എളുപ്പം തിരിച്ചറിഞ്ഞ് ചികിത്സിക്കാൻ സൗകര്യത്തിനു ചില വിലയിടൽ (scoring) മാനദണ്ഡങ്ങൾ നിശ്ചയിച്ചിട്ടുണ്ട്. അതിൽ ഏറ്റവും പ്രസിദ്ധവും പ്രായോഗിക പ്രാധാന്യമുള്ളതും CURB-65 എന്ന സ്കോറിംഗ് രീതിക്കാണ്.
CURB-65 എന്ന പേരിലെ C, U, R, B എന്നീ ഓരോ അക്ഷരവും 65 എന്ന സംഖ്യയും ഒരു മാനദണ്ഡത്തിന്റെ പ്രതിനിധീകരിക്കുന്നു. മതിഭ്രമം (Confusion), രക്ത യൂറിയ നൈട്രജൻ നില (Blood Urea Nitrogen), ശ്വാസോച്ഛ്വാസ തോത് (Respiratory Rate), രക്തമർദ്ദം (Blood Pressure), 65 വയസിൽ കൂടുതൽ പ്രായം. എന്നിങ്ങനെയാണ് ഈ മാനദണ്ഡങ്ങൾ. ഇവയുടെ സ്കോറിംഗ് രീതി പട്ടികയിൽ വിവരിച്ചത് നോക്കുക.
| CURB-65 സ്കോർ നില | ചികിത്സാ നിർദ്ദേശം |
|---|---|
| 0 | കുറഞ്ഞ അപടസാധ്യതമാത്രം; മരുന്ന് നൽകി വീട്ടിലേക്കു വിടാം |
| 1 | |
| 2 | വളരെ ഹ്രസ്വമായ കാലത്തേക്ക് ആശുപത്രിയിൽ ചികിത്സ ആവാം. അതല്ലെങ്കിൽ സൂക്ഷ്മനിരീക്ഷണത്തിനു കീഴിൽ ഔട്ട് പേഷ്യന്റ് ചികിത്സ |
| 3 | കടുത്ത ന്യുമോണിയ; ആശുപത്രിയിൽ തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിപ്പിക്കുക. |
| 4 അല്ലെങ്കിൽ 5 | |
CURB-65 സ്കോറിംഗ് രീതിയിൽ എങ്ങനെയാണ് രോഗിയുടെ അവസ്ഥയെ വിലയിരുത്തുന്നതെന്നും ഓരോ സ്കോറും അർത്ഥമാക്കുന്നതെന്താണെന്നും അറിയാൻ താഴെയുള്ള പട്ടിക നോക്കുക. സ്കോറിംഗ് അനുസരിച്ച് ഓരോ രോഗിയെയും എങ്ങനെ ചികിത്സിക്കണമെന്ന ഒരു ഏകദേശരൂപരേഖ ഡോക്ടർക്ക് ഉണ്ടാക്കാൻ കഴിയുംവിധമാണ് നിർദ്ദേശങ്ങൾ ഇതിലുൾപ്പെടുത്തിയിരിക്കുന്നത്.
CURB-65 സ്കോറിംഗ് രീതിയിൽ ഉൾപ്പെടുത്തിയിരിക്കുന്ന രക്തപരിശോധനയാണ് രക്ത യൂറിയ നൈട്രജൻ നില (Blood Urea Nitrogen). രോഗിയെ ഡോക്ടർ ആദ്യമായി പരിശോധിക്കുന്ന അവസരത്തിൽ പലപ്പോഴും ലാബ് രക്തപരിശോധനാഫലങ്ങൾ ലഭ്യമായിട്ടുണ്ടാകുകയില്ല. അങ്ങനുള്ള പ്രായോഗിക ഘട്ടത്തിലുപയോഗിക്കാവുന്ന, രക്തയൂറിയാ നൈട്രജനെ ഒഴിവാക്കിയുള്ള ചുരുക്ക സ്കോറിംഗ് രീതിയാണ് CRB-65.
ക്ലിനിക്കൽ ശ്വാസകോശ അണുബാധ സ്കോർ (CPIS)
വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയയുടെ രോഗനിർണയത്തിനായി മുന്നോട്ട് വയ്ക്കപ്പെട്ട ഒരു സ്കോറിംഗ് ഉപാധിയാണ് ക്ലിനിക്കൽ ശ്വാസകോശ അണുബാധ സ്കോർ (Clinical Pulmonary Infection Score; CPIS). ഇതിന്റെ ആദ്യ രൂപമോ, പരിഷ്കരിച്ച രൂപമോ ഉപയോഗിച്ച് ഒരു രോഗിയിൽ വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയാബാധ ഉണ്ടായിട്ടുണ്ടോ ഇല്ലയോ എന്ന് നിർണയിക്കാനും അതിനനുസരിച്ച് ചികിത്സ നിശ്ചയിക്കാനുമാവും എന്നതാണ് ഈ സ്കോറിംഗ് രീതിയുടെ ഗുണം. അടിസ്ഥാനപരമായി ഈ സ്കോറിംഗ് ഉപാധിയിൽ 6 മാനകങ്ങളാണ് നാം നോക്കുക : പനി (ശരീരതാപം), രക്തത്തിലെ ശ്വേതാണുവർദ്ധനവ് (leukocytosis) അല്ലെങ്കിൽ ശ്വേതാപക്ഷയം (leukopenia), പഴുത്ത ശ്വാസനാളസ്രവവും കഫവും, ശ്വാസകോശ എക്സ്റേയിൽ പുതുതായി കാണുന്നതോ മാറാതിരിക്കുന്നതോ ആയ വെള്ളപ്പാടുകൾ, രക്ത ഓക്സിജനീകരണാനുപാതം (രക്തഓക്സിജനും ഉച്ഛ്വാസവായുവിലെ ഓക്സിജന്റെ ശതമാനവും തമ്മിലുള്ള അനുപാതം), ശ്വാസനാളസ്രവങ്ങളുടെ കൾച്ചറും ഗ്രാം അഭിരഞ്ജകത്വം നിർണയവും എന്നിവയാണ് ആ ആറ് മാനകങ്ങൾ.[90][91] ഈ മാനകങ്ങളുടെ അടിസ്ഥാനത്തിൽ ഒരു രോഗിക്ക് കിട്ടാവുന്ന ഏറ്റവും കുറഞ്ഞ സ്കോർ 0 ആണ്, ഏറ്റവും ഉയർന്നത് 12-ഉം. സ്കോർ 6-നു മുകളിലാണെങ്കിൽ ന്യുമോണിയാസാധ്യത വളരെ ഉയർന്നതും 6 അല്ലെങ്കിൽ 6ൽ താഴെ ആണെങ്കിൽ ന്യുമോണിയാസാധ്യത കുറവും ആണ് എന്ന് പഠനങ്ങൾ കാണിച്ചിട്ടുണ്ട്. സമീപകാലത്ത് ഇതിൽ പല പരിഷ്കാരങ്ങളും ഉൾപ്പെടുത്തിയുള്ള രോഗനിർണയോപാധികൾ മുന്നോട്ട് വയ്ക്കപ്പെട്ടു. [92][93]
| മാനകം | വ്യതിയാനങ്ങൾ | പോയിന്റ് |
|---|---|---|
| ശ്വാസനാള സ്രവം |
|
|
| ശരീരതാപം (ഡിഗ്രി സെൽഷസിൽ) |
|
|
| ശ്വേതരക്താണു സംഖ്യ (ക്യുബിക് മില്ലിമീറ്ററിൽ) |
|
|
| നെഞ്ചിന്റെ എക്സ്റേ ചിത്രം |
|
|
| രക്ത ഓക്സിജനീകരണാനുപാതം : രക്തഓക്സിജനും (PaO2) ഉച്ഛ്വാസവായുവിലെ ഓക്സിജന്റെ ശതമാനവും (FiO2) തമ്മിലുള്ള അനുപാതം (മില്ലിമീറ്റർ മെർക്കുറിയിൽ) |
|
|
| ശ്വാസനാളസ്രവം കൾച്ചർ ചെയ്യുമ്പോൾ |
|
|
പരിശോധനകൾ

ന്യുമോണിയയിൽ ശ്വാസകോശത്തിലെ പഴുപ്പ് മൃദൂതകത്തിന്റെ ഘനീഭവനമായി പെട്ടെന്ന് പരിണമിക്കുന്നു. ഈ ഘനീഭവനം ഒരു എക്സ് റേ ചിത്രത്തിൽ വെളുത്തതോ ചാരനിറത്തിലുള്ളതോ ആയ 'നിഴൽ' ആയി (radiological shadow) കാണപ്പെടുക എന്നതാണ് ന്യുമോണിയാ രോഗമാണെന്ന് ഉറപ്പാക്കുന്നതിൽ ഏറ്റവും നിർണായകം. എക്സ് റേ ചിത്രം ഘനീഭവനത്തിന്റെ ഒരു ദ്വിമാന (2-dimensional) നിഴൽ രൂപം മാത്രമേ തരൂ, എന്താണ് നിഴൽരൂപത്തിന്റെ കാരണമെന്നോ ശ്വാസകോശത്തിന്റെ ഏതേത് ഭാഗങ്ങളിലാണ് ഘനീഭവനം സംഭവിച്ചിരിക്കുന്നതെന്നോ എക്സ് റേ ചിത്രം വെളിവാക്കുകയില്ല. ഒരു കമ്പ്യൂട്ടറൈസ്ഡ് റ്റോമോഗ്രഫി സ്കാൻ (സി ടി സ്കാൻ) ചിത്രം ഇക്കാര്യത്തിൽ കുറേക്കൂടി കൃത്യമായ ചിത്രം നൽകുന്നു. "നീള"വും "പരപ്പും" മാത്രമല്ല, "ആഴം" എന്ന മൂന്നാം ഡൈമെൻഷനെ കൂടി ഉൾപ്പെടുത്തുന്നുവെന്നതിനാൽ ശ്വാസകോശത്തിന്റെ ഏത് ദളങ്ങളാണ് ഘനീഭവിച്ചിരിക്കുന്നതെന്നും, ന്യുമോണിയ കൂടാതെ മറ്റെന്തെങ്കിലും രോഗാവസ്ഥയുടെ ലക്ഷണങ്ങൾ പശ്ചാത്തലത്തിലെ ശ്വാസകോശം കാണിക്കുന്നുണ്ടോ എന്നൊക്കെ തിരിച്ചറിയാനും സി ടി സ്കാൻ കൊണ്ട് പറ്റും. സി ടി സ്കാനിന്റെ ചെലവ് കൂടുതലായതിനാലും, മിക്ക ന്യുമോണിയയ്ക്കും രോഗലക്ഷണങ്ങളുടെ ഒരു ലഘുചരിത്രവും, ഡോക്ടർ നടത്തുന്ന ശരീരപരിശോധനയും , എക്സ് റേ ചിത്രവും തന്നെ രോഗനിർണയത്തിനു ധാരാളമാണ് എന്നതിനാലും മിക്കപ്പോഴും സി ടി സ്കാൻ ആവശ്യം വരാറില്ല എന്നുമാത്രം.
രോഗി നൽകുന്ന രോഗചരിത്രത്തിൽ സാധാരണ ന്യുമോണിയാകാരി അണുക്കളിൽ നിന്ന് വ്യത്യസ്തമായ വല്ലതുമാണ് രോഗമുണ്ടാക്കിയിരിക്കുന്നത് എന്ന സൂചനയുണ്ടെങ്കിൽ സാധാരണ സമൂഹാർജിത ന്യുമോണിയയിൽ കൊടുക്കുന്ന പ്രാഥമിക തലത്തിലെ ആന്റിബയോട്ടിക് ചികിത്സ പോരാതെ വന്നേക്കാം. ഇവിടെ ലാബ് പരിശോധനകൾ നടത്തി പ്രസ്തുത രോഗാണുവേതെന്ന് നിർണയിക്കുന്നത് ആവശ്യമായി വരാം. അമേരിക്കൻ തൊറാസിക് സോസൈറ്റി സമൂഹാർജിത ന്യുമോണിയയിൽ ഇത്തരം ചില രോഗനിർണയ പരിശോധനകൾ നിർദ്ദേശിക്കുന്നുണ്ട് [3]. ഉദാഹരണത്തിന് തീവ്രപരിചരണവിഭാഗത്തിൽ പ്രവേശിതരായ രോഗികൾക്ക് രക്തം കഫം എന്നിവ കൾച്ചർ ചെയ്യുകയും മൂത്രത്തിൽ ലീജ്യണെല്ല ന്യൂമോഫില, ന്യൂമോക്കോക്കസ് എന്നീ അണുക്കളുടെ പ്രതിജനകപരിശോധന (antigen testing) ചെയ്യുകയും ആവാം.ആവശ്യമെങ്കിൽ ശ്വാസനാളിയിൽ ക്യാമറഘടിപ്പിച്ച കുഴൽ കടത്തി ചെയ്യുന്ന എൻഡോസ്കോപ്പി പരിശോധനയും ഫലം തരുന്നതാണ്. ഇതുപോലെ പ്രധാനപ്പെട്ട മറ്റൊരു സവിശേഷ സാഹചര്യം പ്ലൂറൽ സ്രവണം (Pleural effusion) എന്ന അവസ്ഥയിൽ ഉണ്ട്. ശ്വാസകോശാവരണത്തിന്റെ പാളികൾക്കിടയിൽ പഴുപ്പോ നീരോ ഇറങ്ങുന്ന ഈ അവസ്ഥ ന്യുമോണിയയിൽ മാത്രമല്ല, ക്ഷയരോഗം (TB), ശ്വാസകോശ ക്യാൻസർ തുടങ്ങി അനവധി രോഗങ്ങളിൽ കാണാം. അതുകൊണ്ടുതന്നെ ന്യുമോണിയയിൽ പ്ലൂറൽ സ്രവണം കാണുന്നെങ്കിൽ ഈ സ്രാവം ഒരു സൂചിയാൽ കുത്തിയെടുത്ത് സൂക്ഷ്മപരിശോധന നടത്തേണ്ടത് ആവശ്യമാണ്. ശ്വാസകോശഭാഗങ്ങളിൽ കോടരങ്ങൾ (cavities) രൂപപ്പെടുന്ന അവസ്ഥ എക്സ് റേയിൽ കണ്ടാൽ ക്ഷയരോഗം ഉണ്ടോ എന്നു പരിശോധിക്കേണ്ടതാണ്.
രോഗിക്ക് നൽകുന്ന ചികിത്സയിൽ കാതലായ എന്തെങ്കിലും മാറ്റം വരുത്താൻ ഉപകാരപ്പെടുമെങ്കിലോ, ചെയ്യുന്ന പരിശോധനകൊണ്ട് കൃത്യമായ ഒരു അണു നിർണയം സാധ്യമാകുമെങ്കിലോ മാത്രമേ ഈ ലാബ് ടെസ്റ്റുകൾ നടത്തേണ്ടതുള്ളൂ എന്നാണ് വിദഗ്ദ്ധാഭിപ്രായം.
ആശുപത്രിജന്യമോ വെന്റിലേറ്റർ സംബന്ധമോ ആയ ന്യുമോണിയകളിലെ പ്രത്യേക സാഹചര്യങ്ങൾ കണക്കിലെടുത്ത് ചില രോഗനിർണയോപാധികളും രോഗാവസ്ഥ വിലയിരുത്താനുള്ള പരിശോധനകളും ഉപയോഗിക്കാവുന്നതാണ്. ഇത്തരം ചില സാഹചര്യങ്ങൾ പട്ടികയായി ചുവടെ കൊടുക്കുന്നു :
| പരിശോധന | രോഗസാഹചര്യം |
|---|---|
| രക്തക്കുഴലുകളിലെ (വിശേഷിച്ച് ധമനികളിലെ) ഓക്സിജന്റെ അളവ് നോക്കൽ[95] | ശ്വാസമ്മുട്ടൽ, ബോധക്ഷയം, ഓക്സീകരണം കുറയുന്ന അവസ്ഥകൾ, പുറമേനിന്ന് ശ്വസിക്കാൻ ഓക്സിജൻ നൽകേണ്ടിവരൽ |
| ധമനീരക്തത്തിന്റെ വാതകനിലകൾ (ഓക്സിജൻ, കാർബൺ ഡയോക്സൈഡ് എന്നിവ) അളക്കൽ[96] | അമ്ലരക്തത (acidosis) എന്ന അവസ്ഥയുണ്ടെങ്കിലോ വെന്റിലേറ്ററിന്റെ സഹായത്തോടെ കൃത്രിമ ശ്വാസം നൽകേണ്ടിവരുമ്പോഴോ, മറ്റ് അവയവങ്ങളെ ബാധിക്കുന്ന അണുബാധകളുണ്ടെങ്കിലോ |
| വക്ഷ വേധനം (Thoracocentesis)[97] | പാർശ്വകത്തിനു (pleura) പുറത്ത് നെഞ്ചിൻകൂടിനുള്ളിൽ കെട്ടുന്ന പഴുപ്പായ എംപയീമ (empyema), സഹന്യുമോണിക സ്രവണം (Parapneumonic Effusion) എന്നീ അവസ്ഥകളിൽ പഴുപ്പും സ്രവവും സൂചികൊണ്ട് കുത്തിയെടുത്ത് ദ്രാവകത്തിലെ കോശങ്ങളെ പരിശോധിക്കാൻ |
| ശ്വാസനാളാന്തര സ്രവങ്ങൾ (endotracheal aspirates), ശ്വസനികാവായുകോശ ക്ഷാളനം (Bronchoalveloar Lavage; BAL) വഴി കിട്ടുന്ന ദ്രവം [98], സംരക്ഷിത സ്പെസിമൻ ബ്രഷ്[99] (Protected Specimen Brush; PSB) സാമ്പിളുകൾ എന്നിവയിലേതെങ്കിലും | ഊർധ്വശ്വാസനാള ഭാഗങ്ങളിൽ നിന്നുള്ള രോഗാണുജാലത്തെ ദ്രവങ്ങളോടൊപ്പം എടുത്ത് പരിശോധിക്കേണ്ടതുള്ളപ്പോൾ. എല്ലാ വെന്റിലേറ്റർ സംബന്ധ / ആശുപത്രിജന്യ ന്യുമോണിയകളിലും ഇവയിലൊന്ന് നിർബന്ധമാണ്.[100] [101] |
ശ്വസനികാവായുകോശ ക്ഷാളനം (bronchoalveloar lavage; BAL) വഴി ശേഖരിക്കുന്ന ശ്വാസകോശത്തിൽ നിന്നുള്ള സ്രവത്തിൽ കണ്ടെത്താൻ കഴിയുന്ന ചില അങ്കകങ്ങൾ (markers) വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയ സ്ഥിരീകരിക്കാൻ ഉപയോഗിക്കാം എന്ന് ചില പഠനങ്ങൾ സൂചിപ്പിച്ചിട്ടുണ്ട്. മൈലോയിഡ് കോശങ്ങളിൽ അഭിവ്യക്തമാകുന്ന വിലേയ ഉത്തേജക സ്വീകരിണികൾ എന്നറിയപ്പെടുന്ന ഒരു കൂട്ടം സ്വീകരിണികളെ (soluble triggering receptor expressed on myeloid cells അഥവാ sTREM-1) മേല്പ്പറഞ്ഞ ക്ഷാളന ദ്രവത്തിൽ കണ്ടെത്തുന്നത് വെന്റിലേറ്റർ സംബന്ധ ന്യുമോണിയയെ സ്ഥിരീകരിക്കാൻ സഹായിച്ചേക്കാം[102]. എന്നാൽ sTREM-1 അങ്കകത്തിനു ഇത്തരമൊരു പ്രവചന സ്വഭാവം ഇല്ല എന്ന പഠനങ്ങളും പിന്നീട് വന്നിട്ടുള്ളതിനാൽ മറ്റ് മാനദണ്ഡങ്ങൾ കൂടി നോക്കിയിട്ട് ഉപോൽബലകമായി മാത്രം ഈ അങ്കകത്തെ കണ്ടാൽ മതിയെന്ന അഭിപ്രായവും വിദഗ്ദ്ധർ മുന്നോട്ടുവയ്ക്കുന്നു.[103] [104] [96]
വൈറൽ ന്യുമോണിയാ നിർണയം
ശ്വാസകോശ വൈറൽ അണുബാധ നിർണയിക്കാൻ പലരീതികൾ നിലവിൽ ഉണ്ട്. മൂക്കും തൊണ്ടയും ശ്വാസനാളവുമടക്കമുള്ള സ്ഥലങ്ങളിൽ നിന്ന് ശേഖരിക്കുന്ന സ്രവത്തിൽ കാണുന്ന വൈറസിനെ കൾച്ചർ ചെയ്തെടുക്കലാണ് ഇതിലേറ്റവും കൃത്യതയാർന്ന രീതി. വൈറസുകളുടെ കോശസ്തരത്തിൽ നിന്ന് പൊഴിയുന്ന പ്രതിജനകങ്ങളെ (antigen) രോഗിയുടെ രക്തത്തിൽ അളന്നെടുക്കുന്നതാണ് മറ്റൊരു രീതി. വൈറസുകൾക്കെതിരേ ശരീരമുല്പാദിപ്പിക്കുന്ന ആന്റിബോഡികളെ അളക്കുന്ന സീറോളജി രീതിയും പ്രചാരത്തിലുണ്ട്. കണ്ടെത്താൻ ബുദ്ധിമുട്ടുള്ള വൈറസുകളുടെ കാര്യത്തിലും, ചെറിയ സാമ്പിളുകളിൽ നിന്ന് വേഗത്തിൽ അണുവിനെ കണ്ടെത്തുന്ന കാര്യത്തിലും സഹായിക്കാൻ വൈദ്യരംഗത്ത് ഉപയോഗിക്കുന്ന രീതിയാണ് ന്യൂക്ലിയിക് അമ്ല സംവർധനം (nucleic acid amplification). പോളിമറേയ്സ് ചെയിൻ റിയാക്ഷൻ പോലുള്ള രീതികൾ ന്യൂക്ലിയിക് അമ്ല സംവർധന പ്രക്രിയയെ ആസ്പദമാക്കിയുള്ളതാണ്.
എന്നിരുന്നാലും,ചുരുക്കം ചില വൈറസുകൾക്കെതിരേ ഒഴിച്ച് മരുന്നുകളൊന്നും ലഭ്യമല്ലാത്തതിനാലും, വൈറൽ ന്യുമോണിയകൾ ബാക്റ്റീരിയൽ ന്യുമോണിയകളുടെയത്ര രൂക്ഷമായ പ്രശ്നങ്ങളുണ്ടാക്കാത്തതിനാലും സർവോപരി ഈ വൈറൽ രോഗ നിർണയോപാധികളൊക്കെ ചെലവേറിയതിനാലും ഇപ്പറയുന്ന നിർണയ രീതികൾ വ്യാപകമായി ഉപയോഗിക്കപ്പെടാറില്ല[24].
രോഗാവകലനം (Differential Diagnosis)
ന്യുമോണിയ എന്ന രോഗവുമായി സാമ്യമുള്ളതോ ലക്ഷണങ്ങളിൽ ന്യുമോണിയയെ അനുകരിക്കാൻ സാധ്യതയുള്ളതോ ആയ പല രോഗാവസ്ഥകളും ഉണ്ട്. ഇവയെ ന്യുമോണിയയിൽ നിന്ന് വേർതിരിച്ചറിയുക എന്നത് ശരിയായ ചികിത്സ നൽകാൻ ആവശ്യമാണ്. തീവ്ര ബ്രോങ്കൈറ്റിസ് (acute bronchitis) എന്ന രോഗാവസ്ഥയാണ് ന്യുമോണിയയിൽ നിന്ന് വേർതിരിക്കേണ്ടുന്ന ഏറ്റവും പ്രധാനപ്പെട്ട രോഗാവസ്ഥകളിലൊന്ന്. ന്യുമോണിയക്ക് കാരണമാകുന്ന ഏതാണ്ട് എല്ലാ അണുക്കളും തീവ്ര ബ്രോങ്കൈറ്റിസിനും കാരണമാകാം. ശ്വാസനികകളേയും (bronchioles) മൃദൂതകത്തെയും (parenchyma) ചില അവസരങ്ങളിൽ ശ്വാസകോശദളങ്ങളെ ആകെയും ബാധിക്കുന്ന അവസ്ഥയാണ് ന്യുമോണിയയെങ്കിൽ തീവ്ര ബ്രോങ്കൈറ്റിസ് ഏറിയകൂറും ശ്വസനികളെ (bronchi) ആണു ബാധിക്കുന്നത്. ഏകദേശം മൂന്നാഴ്ച കൊണ്ട് സുഖപ്പെടുന്ന അവസ്ഥയാണ് ഇത്. കഫം പഴുപ്പുനിറഞ്ഞതല്ലെങ്കിൽ മിക്കവാറും ഇത് വൈറൽ അണുബാധ മൂലമുണ്ടാവുന്നതാണ്; പഴുപ്പുനിറഞ്ഞതാണെങ്കിൽ സമൂഹാർജിത ന്യുമോണിയക്ക് കാരണമാകുന്ന ബാക്റ്റീരിയകളാവാം കാരണം. മിക്ക തീവ്ര ബ്രോങ്കൈറ്റിസിനും ആന്റിബയോട്ടിക് ചികിത്സ ആവശ്യമില്ല, അല്ലെങ്കിൽ ഫലപ്രദമല്ല. ന്യുമോണിയയാണോ എന്ന് വേർതിരിച്ചറിയാൻ നെഞ്ചിന്റെ എക്സ്-റേ ചിത്രം ഉപയോഗിക്കാം[105] [106].
ആസ്മ, അതിസംവേദന ന്യുമോണൈറ്റിസ് (Hypersensitivity Pneumonitis), സനാതന ശ്വാസതടസ്സ രോഗം (Chronic Obstructive Pulmonary Disease) ബ്രോങ്കിയെക്ടേസിസ് (Bronchiectasis) തുടങ്ങിയ അണുബാധേതരമായ രോഗങ്ങളും ന്യുമോണിയയുമായി പല രോഗലക്ഷണങ്ങളിലും സാമ്യമുള്ളവയാണ്. ആസ്മയിലെ ചുമയും കഫക്കെട്ടും ന്യുമോണിയയായി തെറ്റിദ്ധരിക്കപ്പെടാം. സനാതനശ്വാസതടസ്സ രോഗത്തിലും ബ്രോങ്കീക്ടേസിസിലും മറ്റും ദീർഘകാലം കൊണ്ടു വരുന്ന ശ്വാസകോശഘടനാ മാറ്റങ്ങൾ മുൻകാല എക്സ്റേ ചിത്രങ്ങളിൽ കാണാൻ പറ്റിയേക്കും. അതിനാൽ തന്നെ രോഗി മുൻപെടുത്തിട്ടുള്ള നെഞ്ചിന്റെ എക്സ്റേകൾ രോഗനിർണയത്തിൽ പ്രധാനമാണ്.
പ്രത്യൂർജതയും (allergy) ശ്വാസകോശത്തിന്റെ അതിസംവേദനത്വവും (hypersenstitivity) മൂലം ചിലതരം വിഷവസ്തുക്കളും മരുന്നുകളും ന്യുമോണിയയ്ക്ക് സമാനമായ വീക്കവും നീർക്കെട്ടും ശ്വാസകോശത്തിലുണ്ടാക്കാം. ഇത്തരക്കാരിലെ എക്സ്റേ ചിത്രങ്ങളിൽ ന്യുമോണിക്ക് സമാനമായ "നിഴലുകൾ" കണ്ടെന്നിരിക്കും. സാർകോയിഡോസിസ്, ധമനിവീക്കം (vasculitis) തുടങ്ങിയ സംയോജകലാ രോഗങ്ങൾ ന്യുമോണിയയിലേതിനു സമാനമായ മൃദൂതക വീക്കം കാണപ്പെടുന്നവയാണ്. ശ്വാസകോശ രക്തക്കുഴലുകൾ അടഞ്ഞ് ശ്വാസകോശത്തിന്റെ ഭാഗങ്ങൾക്ക് രക്തം കിട്ടാതെ സംഭവിക്കുന്ന ശ്വാസകോശ വഹികാരോധം (Pulmonary embolism), ശ്വാസകോശലംഘനം (pulmonary infarction) എന്നീ അവസ്ഥകളും ന്യുമോണിയയെ അനുകരിക്കാം. ന്യുമോണിയയും സാഹചര്യം, രോഗനിർണയത്തിനുള്ള മാനദണ്ഡങ്ങൾ, നിർദ്ദേശകതത്വങ്ങളനുസരിച്ചുള്ള പരിശോധനകൾ എന്നിങ്ങനെയുള്ള കാര്യങ്ങൾ കൂടി പരിഗണിച്ചുകൊണ്ട് രോഗമേത് എന്ന് തിരിച്ചറിയാനാണ് ശുശ്രൂഷകൻ ശ്രമിക്കുക.[85][17]
ശ്വാസകോശ എക്സ്റേയിലെ ലക്ഷണങ്ങളും രോഗീപരിശോധനയിലെ ലക്ഷണങ്ങളും ന്യുമോണിയക്ക് സമാനമായതിനാൽ തെറ്റിദ്ധരിക്കപ്പെടാൻ സാധ്യതയുള്ള മറ്റൊരു പ്രധാന രോഗം ശ്വാസകോശനീർവീഴ്ച (pulmonary edema) ആണ്[85]. ഹൃദയത്തിന്റെ പ്രവർത്തനം അവതാളത്തിലാകുകയും ഹൃദയ അറകളിൽ നിന്ന് രക്തം ധമനികളിലൂടെ പുറത്തേക്ക് പമ്പ് ചെയ്യാനാവാതെ വരുകയും ചെയ്യുന്ന അവസ്ഥയിൽ ശ്വാസകോശസിരകളിൽ രക്തം തളം കെട്ടാൻ ഇടവരുന്നു. ഈ രക്തം പിന്നോട്ടുള്ള ഒരു മർദ്ദം സൃഷ്ടിക്കുന്നതുമൂലം രക്തത്തിലെ ജലാംശം ശ്വാസകോശ മൃദൂതകത്തിലേക്കും കലകളിലേക്കും ഊറിയിറങ്ങുന്നു. ഇതാണ് ശ്വാസകോശത്തിലെ നീർവീഴ്ചയായി കാണപ്പെടുക. ഏതാനും മണിക്കൂറുകളോ ദിവസങ്ങളോ കൊണ്ട് കടുത്ത ശ്വാസം മുട്ടലിലേക്ക് നയിക്കുന്ന ശ്വാസകോശനീർവീഴ്ചയിൽ എക്സ്റേ ചിത്രം നോക്കിയാൽ ന്യുമോണിയയ്ക്ക് സമാനമായ റേഡിയോളജിക്കൽ "നിഴലുകൾ" കൊണ്ട് സമൃദ്ധമായിരിക്കും പലപ്പോഴും. കട്ടികുറഞ്ഞ കഫം ധാരാളമായി രോഗി ചുമച്ചുതുപ്പുകയും ചെയ്യും. ഇങ്ങനെ സംശയിക്കപ്പെടുന്ന രോഗികളിൽ വിശദമായ ഹൃദയപരിശോധന കൂടി നടത്തേണ്ടി വരും. ശ്വാസകോശനീർവീഴ്ചയിൽ ധാരാളമായി മൂത്രവർദ്ധക (diuretic) മരുന്നുകൾ നൽകിയാൽ നീര് മൂത്രരൂപത്തിൽ നഷ്ടപ്പെടുകയും നെഞ്ചിന്റെ എക്സ്റേയിൽ മണിക്കൂറുകൾ കൊണ്ടുതന്നെ നീർക്കെട്ടിന്റെ നിഴലുകൾ അപ്രത്യക്ഷമാകുന്നതായി കാണാം.
ശ്വാസകോശ എക്സ്റേകളിൽ നിഴല്പ്പാടുകളായി കാണപ്പെടുന്ന ചില വീക്കങ്ങൾ ക്യാൻസർ ആകാനുള്ള സാധ്യതയുണ്ട്. ദീർഘകാലമായി പുകവലിക്കുന്ന, ഏറെക്കാലമായി ചുമയും (ചിലപ്പോൾ കഫക്കെട്ടും) ഉള്ള ഒരാളിൽ ഇത്തരമൊരു എക്സ്റേ ചിത്രം കാണുമ്പോൾ ക്യാൻസർ ആകാനുള്ള സാധ്യത തള്ളിക്കളയാനാവില്ല. ആന്റിബയോട്ടിക് പ്രയോഗം കൊണ്ട് വറ്റിപ്പോകാത്ത എക്സ്റേ ചിത്രത്തിലെ "വളർച്ച"കളെ ബ്രോങ്കോസ്കോപ്പി പോലുള്ള പരിശോധനകൾക്ക് വിധേയമാക്കേണ്ടതുണ്ട്. ബ്രോങ്കോസ്കോപ്പി വഴി പ്രശ്നമുള്ള ഭാഗത്തെ ഒരു ചെറിയ മാംസക്കഷ്ണം സൂക്ഷ്മപരിശോധനയ്ക്ക് എടുക്കാനും അത് അർബുദസമാനമായ വളർച്ചയാണോ എന്ന് നോക്കാനും സാധിക്കും.[85]
ചികിത്സ
സമൂഹാർജിത ന്യുമോണിയ
ന്യുമോണിയാചികിത്സയിൽ ഏറ്റവും പ്രധാനം അണുബാധയെ ചെറുക്കുക എന്നതാണ്. ഇതിനു ആന്റിബയോട്ടിക്കുകൾ (പ്രതിജൈവികങ്ങൾ) ആണു് ഉപയോഗിക്കുക. തീവ്രതയനുസരിച്ച് ന്യുമോണിയാരോഗിയെ ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കുകയോ ഔട്ട്-പേഷ്യന്റ് ആയി ചികിത്സിക്കുകയോ ആവാം. ചില അവസരങ്ങളിൽ തീവ്രപരിചരണം വേണ്ടിവരാറുണ്ട്. തീവ്രപരിചരണമാവശ്യമാകുന്ന സന്ദർഭങ്ങളിലും രക്തചംക്രമണാസ്ഥിരതയുള്ളപ്പോഴും ആന്റിബയോട്ടിക്കുകൾ കുത്തിവയ്പ്പിന്റെ രൂപത്തിൽ നൽകുന്നു. പനി കുറഞ്ഞ് ശരീരതാപം 37.8° സെൽഷ്യസിലേക്ക് താഴുകയും ഹൃദയ-ശ്വാസതാളങ്ങൾ പൂർവസ്ഥിതി പ്രാപിക്കുകയും, രക്തമർദ്ദം 90 mm Hgയിലും മേൽ ഉയരുകയും രക്ത ഓക്സിജന്റെ അളവ് 90 ശതമാനത്തിനു മുകളിലാകുകയും സ്വാഭാവിക മനോനിലയിൽ രോഗി സ്വസ്ഥമാകുകയും ചെയ്യുന്ന അവസ്ഥയിൽ ആന്റിബയോട്ടിക്കുകൾ വായിലൂടെ ഗുളികരൂപത്തിൽ നൽകിത്തുടങ്ങാമെന്നാണു നിഷ്കർഷ [107] [108].
സമൂഹാർജിത ന്യുമോണിയക്ക് ഏറ്റവും കുറഞ്ഞത് 5 ദിവസമെങ്കിലും ആന്റിബയോട്ടിക് ചികിത്സ ആവശ്യമാണ്. ആന്റിബയോട്ടിക് ചികിത്സയാരംഭിച്ച ശേഷം രോഗി രക്തചംക്രമണ അസ്ഥിരതയിൽ നിന്ന് കരകേറുകയും, ഒപ്പം പനിമാറി 48-72 മണിക്കൂറെങ്കിലും ആയിട്ടുണ്ട് എന്ന് വരികിൽ ആന്റിബയോട്ടിക് ചികിത്സ നിർത്താവുന്നതാണ്[3]. ആദ്യം പ്രയോഗിച്ച ആന്റിബയോട്ടിക് ന്യുമോണിയക്ക് കാരണമായ രോഗാണുവിനെതിരേ ഫലപ്രദമായതല്ലെന്ന് പരിശോധനയിൽ കണ്ടാൽ (ഉദാ: ബാക്റ്റീരിയാ കൾച്ചർ, കഫത്തിന്റെ ഗ്രാം അഭിരഞ്ജന പരിശോധന) കൂടുതൽ നാളേയ്ക്ക് ആന്റിബയോട്ടിക് ചികിത്സ തുടരേണ്ടി വരും. ശ്വാസകോശത്തിനു പുറത്തേയ്ക്ക് അണുബാധ വ്യാപിച്ചിട്ടുണ്ടെങ്കിലോ മറ്റ് സഹാതുരതാവസ്ഥകളുണ്ടെങ്കിലോ ചികിത്സ കൂടുതൽ നാൾ വേണ്ടി വന്നേക്കാം.
രോഗാണുവിനെ ചെറുക്കാനുള്ള ആന്റിബയോട്ടിക്കുകൾക്ക് പുറമേ രോഗിയിലെ മറ്റ് രോഗലക്ഷണങ്ങൾക്കും ആതുരാവസ്ഥകൾക്കും വേണ്ടുന്ന ചികിത്സയും നൽകേണ്ടതുണ്ട്. സെപ്റ്റിക് ഷോക്ക് അവസ്ഥയിലാകുന്ന രോഗിക്ക് രക്തമർദ്ദം വീണ്ടെടുക്കുന്നതിനുള്ള ശരീരജല പുനഃസ്ഥാപനം (fluid resuscitation) ആവശ്യമാണ്. കഠിനമായ ശ്വാസം മുട്ടലും രക്ത ഓക്സിജൻ താഴലും സാധാരണ ചികിത്സ കൊണ്ട് മെച്ചപ്പെടുന്നില്ലെങ്കിൽ വെന്റിലേറ്ററിന്റെ സഹായത്തോടെ ശ്വസനം നടപ്പാക്കേണ്ടിവരാം (ഉദാ: തീവ്രശ്വസന നിരോധ സിൻഡ്രോം). ന്യുമോണിയാ രോഗികളിൽ ശരീരജലം ശരിയായ സന്തുലനം പാലിക്കുന്നില്ലെന്ന് കണ്ടാൽ ജലാംശം നിയന്ത്രിക്കുന്ന അധിവൃക്കഗ്രന്ഥിയുടെ (adrenal gland) ഹോർമോണുകളുടെ നില പരിശോധിച്ച് അധിവൃക്കന്യൂനത (adrenal insufficiency) എന അവസ്ഥയില്ലെന്ന് ഉറപ്പിക്കാവുന്നതാണ്[3].
ആന്റിബയോട്ടിക്കുകൾ തെരഞ്ഞെടുക്കുമ്പോൾ രോഗിക്കുണ്ടായിരിക്കുന്ന അണുബാധ ഏതു ബാക്റ്റീരിയ മൂലമാണെന്ന് ഒരു ഏകദേശ ധാരണയുണ്ടാവേണ്ടതുണ്ട്. ആന്റിബയോട്ടിക്കുകൾ എത്രയും വേഗം ആരംഭിക്കണമെന്നതിനാലും, ചികിത്സ ആരംഭിക്കുന്നവേളയിൽ അണുബാധ ഏതാണെന്ന് തിരിച്ചറിയാൻ പറ്റുന്ന ലബോറട്ടറി പരിശോധനകളൊന്നും മിക്കവാറും പൂർത്തിയായിട്ടുണ്ടാവാൻ സാധ്യതയില്ല എന്നതിനാലും സാധാരണ ചില പൊതു തത്ത്വങ്ങളുടെ അടിസ്ഥാനത്തിലാണ് ആന്റിബയോട്ടിക്കുകൾ ആരംഭിക്കുക. ഏതേത് അണുക്കളാണ് സർവ സാധാരണയായി ന്യുമോണിയയുണ്ടാക്കുന്നത് എന്നതാണ് ഈ പൊതുതത്വങ്ങളുടെ പ്രധാന അടിസ്ഥാനം. ഉദാഹരണത്തിനു ഫ്ലൂറോക്വിനളോൺ ആന്റിബയോട്ടിക്കുകൾ സ്ട്രെപ്റ്റോകോക്കസ്, ഹീമോഫിലസ്, എന്ററോബാക്റ്റീരിയ എന്നിവകളുണ്ടാക്കുന്ന ന്യുമോണിയയെ തടയാൻ കെല്പുള്ളവയാണ്. മാക്രൊലൈഡ് സംവർഗത്തിലെ ആന്റിബയോട്ടിക്കുകൾ അപ്രാരൂപിക ന്യുമോണിയക്ക് (atypical pneumonia) കാരണമാകുന്ന അണുക്കളെ (മൈക്കോപ്ലാസ്മ, ക്ലാമിഡോഫൈല, ലീജ്യണെല്ല തുടങ്ങിയവ) ചെറുക്കാൻ പറ്റുന്നവയാണ്. ഒന്നിലേറെ അണുക്കൾക്ക് സാധ്യതയുണ്ടെന്നതിനാൽ ഒന്നിൽക്കൂടുതൽ ആന്റിബയോട്ടിക്കുകളുടെ സംയുക്തങ്ങൾ ഉപയോഗിക്കുന്നതും ന്യുമോണിയ ചികിത്സയിൽ സാധാരണയാണ്[109]. രോഗിയുടെ സാഹചര്യമനുസരിച്ചുള്ള ആന്റിബയോട്ടിക് തെരഞ്ഞെടുപ്പിന്റെ മാനദണ്ഡങ്ങൾ ഇനിപ്പറയുംവിധമാണ് :
ഔട്ട് പേഷ്യന്റ് ആയി ചികിത്സിക്കപ്പെടേണ്ടവർ
1. മുൻപ് രോഗങ്ങളൊന്നുമില്ലാതിരുന്നവരും കഴിഞ്ഞ 3 മാസങ്ങളിൽ ആന്റിബയോട്ടിക് മരുന്നുകളൊന്നും ഉപയോഗിച്ചിട്ടില്ലാത്തവരും :
- മാക്രൊലൈഡ് വിഭാഗത്തിൽ പെട്ട അസിത്രോമൈസിൻ, എറിത്രോമൈസിൻ, ക്ലാരിത്രോമൈസിൻ എന്നിവയിലേതെങ്കിലും.
- ഡോക്സിസൈക്ലിൻ
2. ശ്വാസനവ്യൂഹം, കരൾ, ഹൃദയം, വൃക്ക തുടങ്ങിയവയെ ബാധിക്കുന്ന ചിരസ്ഥായീരോഗങ്ങൾ, പ്രമേഹം, മദ്യപാനാടിമത്തം, അർബുദങ്ങൾ, പ്രതിരോധാപക്ഷയ രോഗങ്ങൾ മരുന്നുകൾ മൂലമുള്ള പ്രതിരോധദമനം (immunosuppression) തുടങ്ങിയ സഹരോഗാതുരതാവസ്ഥകൾ ഉള്ള രോഗികൾ; അല്ലെങ്കിൽ കഴിഞ്ഞ 3 മാസത്തിനുള്ളിൽ പല കാരണങ്ങൾക്കായി ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിച്ചിട്ടുള്ളവർ :
- ശ്വാസകോശത്തിൽ പ്രവർത്തിക്കുന്ന ഫ്ലൂറോക്വിനളോൺ ആന്റിബയോട്ടിക്ക്. ഉദാ: ലീവോഫ്ലോക്സസിൻ, ജെമീഫ്ലോക്സസിൻ തുടങ്ങിയവ.
- ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക് (β-Lactam antibiotic) + ഒരു മാക്രൊലൈഡ് ആന്റിബയോട്ടിക്. ഉദാ: ഉയർന്ന ഡോസ് അമോക്സിസിലിൻ (1 ഗ്രാം മൂന്ന് നേരം വീതം) അല്ലെങ്കിൽ അമോക്സിസിലിൻ ക്ലാവുലാനേയ്റ്റ് (2 ഗ്രാം രണ്ട് നേരം വീതം); സെഫ്ട്രയാക്സോൺ, സെഫ്യുറോക്സൈം സെഫ്പൊഡോക്സൈം തുടങ്ങിയ സെഫലോസ്പോറിൻ ആന്റിബയോട്ടിക്കുകൾ എന്നിവയാണു ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക്കുകളിൽ ന്യുമോണിയക്ക് ഉചിതം. മാക്രൊലൈഡുകളിൽ അസിത്രോമൈസിൻ, ക്ലാരിത്രോമൈസിൻ, എറിത്രോമൈസിൻ എന്നിവയുൾപ്പെടുന്നു. മാക്രൊലൈഡുകൾക്ക് പകരം ഡോക്സിസൈക്ലിനും ഉപയോഗിക്കാവുന്നതാണ്.
തീവ്രപരിചരണം ആവശ്യമില്ലെങ്കിലും കിടത്തിച്ചികിത്സ വേണ്ടവർ
- ശ്വാസകോശത്തിൽ പ്രവർത്തിക്കുന്ന ഫ്ലൂറോക്വിനളോൺ ആന്റിബയോട്ടിക്ക്. ഉദാ: ലീവോഫ്ലോക്സസിൻ, ജെമീഫ്ലോക്സസിൻ തുടങ്ങിയവ.
- ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക് (β-Lactam antibiotic) + ഒരു മാക്രൊലൈഡ് ആന്റിബയോട്ടിക്. സെഫോടാക്സിം, സെഫ്ട്രയാക്സോൺ, ആമ്പിസിലിൻ എന്നിവയാണു ഇക്കാര്യത്തിൽ പരിഗണനാർഹമായ ബെയ്റ്റ ലാക്റ്റമുകൾ. മാക്രൊലൈഡുകൾക്ക് പകരം ഡോക്സിസൈക്ലിനും പരിഗണിക്കാം. പെനിസിലിൻ വിഭാഗത്തിലെ ആന്റിബയോട്ടിക്കുകളോട് (ഉദാ: ആമ്പിസിലിൻ) അലർജിയുള്ളവരിൽ ശ്വാസകോശ ഫ്ലൂറോക്വിനളോൺ ആണുപയോഗിക്കേണ്ടത്.
തീവ്രപരിചരണം ആവശ്യമായ ഇൻപേഷ്യന്റ് രോഗികൾ
അതിതീവ്ര സമൂഹാർജ്ജിത ന്യുമോണിയക്ക് സാധാരണ ഗതിയിൽ കാരണമാകുന്നത് ന്യൂമോകോക്കസ്, ലീജ്യണെല്ല, ഹീമോഫിലസ് ഇൻഫ്ലുവെൻസ എന്നീ ബാക്റ്റീരിയകളും അപ്രാരൂപിക ന്യുമോണിയക്ക് കാരണമാകുന്ന അണുക്കളും എന്ററോബാക്റ്റീരിയേസിയേ ജാതിയിൽ പെട്ട ബാക്റ്റീരിയകളും ആണ്. അതുകൊണ്ടുതന്നെ അംഗീകൃതനിലവാരമുള്ള ആന്റിബയോട്ടിക് ചികിത്സകൊണ്ട് അതിതീവ്ര സമൂഹാർജ്ജിത ന്യുമോണിയക്ക് കാരണമാകുന്ന ഈ പ്രധാന അണുക്കളെയെല്ലാം തടയുകയോ നശിപ്പിക്കുകയോ ചെയ്യുക എന്നതാണു ലക്ഷ്യമാക്കുന്നത്.അതിനുള്ള പൊതു ആന്റിബയോട്ടിക് നിർദ്ദേശങ്ങൾ:
- ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക്ക് + അസിത്രോമൈസിൻ അല്ലെങ്കിൽ ഒരു ഫ്ലൂറോക്വിനളോൺ : സെഫോടാക്സിം, സെഫ്ട്രയാക്സോൺ, ആമ്പിസിലിൻ-സൾബാക്റ്റം എന്നിവയിലൊന്ന് ബെയ്റ്റ ലാക്റ്റം വിഭാഗത്തിൽ നിന്ന് പരിഗണിക്കാം. പെനിസിലിൻ അലർജിയുള്ളവർക്ക് ശ്വാസകോശ ഫലസിദ്ധിതരുന്ന ഫ്ലൂറോക്വിനളോണുകളിലേതെങ്കിലുമൊരെണ്ണവും ആസ്ട്രിയോണാം ആന്റിബയോട്ടിക്കും നിർദ്ദേശിക്കപ്പെട്ടിരിക്കുന്നു.
സ്യൂഡോമൊണാസും മെഥിസിലിൻ പ്രതിരോധ സ്റ്റാഫിലോകോക്കസും
കൂടുതൽ മാരകമായ ന്യുമോണിയാവസ്ഥക്ക് കാരണമായേക്കാവുന്ന സ്യൂഡോമൊണാസ്, മെഥിസിലിൻ പ്രതിരോധ സ്റ്റാഫിലോകോക്കസ് ഓറിയസ് എന്നീ ബാക്റ്റീരിയകൾ രോഗിയിൽ അണുബാധയ്ക്ക് കാരണമായിട്ടുണ്ടെന്ന് സംശയിക്കുന്നെങ്കിൽ അംഗീകൃതനിലവാര ചികിത്സയിൽ മാറ്റങ്ങൾ വരുത്താമെന്ന് അമേരിക്കൻ തൊറാസിക് സൊസൈറ്റിയുടെ നിർദ്ദേശകതത്വങ്ങൾ പറയുന്നു.അതിലേക്കായി പരിഗണിക്കാവുന്ന ആന്റിബയോട്ടിക് സംയുക്തങ്ങൾ:
1. സ്യൂഡോമൊണാസിനു താഴെപ്പറയുന്ന മിശ്രണങ്ങളിൽ ഏതെങ്കിലും ഉപയോഗിക്കുക:
- ന്യൂമോക്കോസിനെയും സ്യൂഡോമോണാസിനെയും ഒന്നിച്ചെതിർക്കാൻ കെല്പുള്ള ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക്കുകളും, ഒപ്പം ഒരു ഫ്ലൂറോക്വിനളോണും ചേർത്തുപയോഗിക്കുക. ഉദാ: സ്യൂഡോമോണാസ്, ന്യൂമോക്കോക്കസ് എന്നിവയ്ക്കു രണ്ടിനും കൂടി പൈപ്പെറാസിലിൻ-ടാസോബാക്റ്റം സംയുക്തം, സെഫീപൈം, ഇമീപെനം, മീറോപെനം എന്നിവയിലേതെങ്കിലും ഉപയോഗിക്കാം. ഫ്ലൂറോക്വിനളോണിനു ലീവോഫ്ലോക്സസിൻ സിപ്രോഫ്ലോക്സസിൻ എന്നിവയുദാഹരണങ്ങളാണ്.
- മേല്പ്പറഞ്ഞ ബെയ്റ്റ ലാക്റ്റമുകളിലേതെങ്കിലും + ഒരു അമീനോഗ്ലൈക്കസൈഡ് + ന്യൂമോക്കോക്കസിനെ എതിർക്കാൻ കെല്പുള്ള ഒരു ഫ്ലൂറോക്വിനളോൺ. ന്യുമോണിയയിലുപയോഗിക്കപ്പെടുന്ന അമീനോഗ്ലൈക്കസൈഡിന് ജെന്റാമിസിൻ, അമിക്കസിൻ, ടോബ്രാമൈസിൻ, പാരൊമോമൈസിൻ എന്നിവയും ന്യൂമോക്കോക്കസ്-വിരുദ്ധ ഫ്ലൂറോക്വിനളോണിനു മോക്സീഫ്ലോക്സസിൻ, ജെമീഫ്ലോക്സസിൻ എന്നിവയും ഉദാഹരണങ്ങളാണ്.
- മേല്പ്പറഞ്ഞ ബെയ്റ്റ ലാക്റ്റമുകളിലൊന്ന് + മേല്പ്പറഞ്ഞ അമിനോഗ്ലൈക്കസൈഡുകളിലൊന്ന് + അസിത്രോമൈസിൻ.
പെനിസിലിനോട് അലർജിയുള്ള രോഗികൾക്ക് ബെയ്റ്റ ലാക്റ്റം ആന്റിബയോട്ടിക്കിനു പകരം ആസ്ട്രിയോണെം ഉപയോഗിക്കാം.
2. സമൂഹാർജിത മെഥിസിലിൻ പ്രതിരോധ സ്റ്റാഫ്. ഓറിയസ് അണുബാധയ്ക്ക്:
- വാൻകോമൈസിൻ അല്ലെങ്കിൽ
- ലിനേയ്സോളിഡ്
ഇൻഫ്ലുവെൻസാ വൈറൽ ന്യുമോണിയകൾ
ഇൻഫ്ലുവെൻസ -ഏ വൈറസ് അണുബാധ സംശയിക്കപ്പെടുന്ന രോഗികളിൽ ഒസെൽറ്റാമിവിർ, സനാമിവിര് എന്നീ പ്രതിവൈറൽ മരുന്നുകളിലൊന്ന് രോഗലക്ഷണം കണ്ട് 48 മണിക്കൂറിനുള്ളിൽ ഉപയോഗിക്കണം.രോഗലക്ഷണങ്ങൾ കണ്ട് 48 മണിക്കൂർ കഴിഞ്ഞിട്ടുണ്ടെങ്കിലോ സങ്കീർണമല്ലാത്ത അണുബാധയാണെന്ന് വരികിലോ ഒസെൽറ്റാമിവിർ/സനാമിവിർ നിർബന്ധമായും ഉപയോഗിക്കണമെന്നില്ല.എന്നാൽ ആശുപത്രിയിൽ പ്രവേശിക്കപ്പെട്ട ഇൻഫ്ലുവെൻസ ന്യുമോണിയാരോഗികളിൽ നിന്ന് മറ്റുള്ളവരിലേക്ക് വൈറസ് പകരാതിരിക്കാൻ പ്രതിവൈറസ് മരുന്നുകൾ സഹായിക്കുമെന്ന് പഠനങ്ങൾ സൂചിപ്പിക്കുന്നു.ഇൻഫ്ലുവെൻസ മഹാമാരിയുടെ കാലമാണെങ്കിൽ രോഗികളിൽ രോഗനിർണയത്തിനു മുൻപു തന്നെ പ്രതിവൈറൽ മരുന്നുകൾ ആരംഭിക്കാം. ഒപ്പം സ്ട്രെപ്റ്റോകോക്കസ്, സ്റ്റാഫിലോകോക്കസ് എന്നീ ബാക്റ്റീരിയകൾ മൂലമുണ്ടാകാൻ സാധ്യതയുള്ള ദ്വിതീയാണുബാധക്ക് ആന്റിബയോട്ടിക്കുകളും ആരംഭിക്കണം.
ആശുപത്രിജന്യവും രോഗചികിത്സാർജ്ജിതവുമായ ന്യുമോണിയ
ക്ലിനിക്കൽ ശ്വാസകോശ അണുബാധ സ്കോർ രീതിയിൽ 6 മാനകങ്ങളെ അടിസ്ഥാനപ്പെടുത്തിയാണ് ന്യുമോണിയ നിർണയിക്കുന്നതെങ്കിലും പനി, ശ്വേതരക്താണുവർദ്ധന അല്ലെങ്കിൽ ശ്വേതാപക്ഷയം, പഴുത്ത ശ്വാസനാളസ്രവം എന്നീ 3 മാനകങ്ങളിൽ ഏതെങ്കിലും 2 എണ്ണം ഉണ്ടാവുകയും അതോടൊപ്പം ശ്വാസകോശ എക്സ്റേയിൽ പുതിയതോ പടരുന്നതോ ആയ "പാടുകൾ" കാണപ്പെടുകയും ചെയ്താൽ കൂടുതൽ ലാബ് പരിശോധനകൾ ചെയ്യും മുൻപേ ആന്റിബയോട്ടിക് ചികിത്സയാരംഭിക്കാം എന്നാണു പഠനങ്ങൾ വ്യക്തമാക്കുന്നത്. [110] സമൂഹാർജിത ന്യുമോണിയയിലെന്ന പോലെ ആശുപത്രിജന്യമോ രോഗചികിത്സാർജിതമോ ആയ ന്യുമോണിയകളിലും രോഗാണു ഏതായിരിക്കാം എന്ന സ്ഥിതിവിവര/പശ്ചാത്തല സാധ്യതകളെ കണക്കിലെടുത്തും ആന്റിബയോട്ടിക് പ്രതിരോധം കാണിക്കുന്ന രോഗാണുക്കൾക്കെതിരേ മുൻകരുതലെടുത്തും ആണ് ആന്റിബയോട്ടിക് ചികിത്സ നിശ്ചയിക്കേണ്ടത്. ചികിത്സയാരംഭിച്ച് 2, 3 ദിവസങ്ങളിൽ ഉണ്ടാകുന്ന പ്രതികരണം അനുകൂലമോ പ്രതികൂലമോ എന്നതിനെ ആശ്രയിച്ച് ചികിത്സയിൽ വ്യത്യാസം വരുത്താം. ഇതിൽ സഹായിക്കാനായി ശ്വാസനാള സ്രവങ്ങൾ കൾച്ചർ ചെയ്യുകയും ഗ്രാം അഭിരഞ്ജനം വഴി രോഗാണുസംവർഗം ഏതെന്ന് പരിശോധിക്കുകയും ചെയ്യുന്നു. കഴിഞ്ഞ 72 മണിക്കൂറിനുള്ളിൽ ആന്റിബയോട്ടിക്കുകൾ മാറ്റിയിട്ടില്ലാത്ത ഒരു രോഗിയിൽനിന്നുള്ള ശ്വാസനാള സ്രവം ഗ്രാം അഭിരഞ്ജനം ചെയ്യുമ്പോഴോ കൾച്ചർ ചെയ്യുമ്പോഴോ ബാക്റ്റീരിയകൾ വളരുന്നില്ലെന്നാണെങ്കിൽ വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയയ്ക്ക് സാധ്യത തീരെ കുറവാണെന്നാണർത്ഥം. അങ്ങനെയുള്ളവരിൽ പനിക്കും കഫക്കെട്ടിനും മറ്റ് കാരണങ്ങൾ തേടണം.[111]
രോഗിയിൽ നിന്ന് ശ്വാസനാളാന്തര സ്രവങ്ങൾ (endotracheal aspirates), ശ്വസനികാവായുകോശ ക്ഷാളന സ്രവം (Bronchoalveloar Lavage; BAL), സംരക്ഷിത സ്പെസിമൻ ബ്രഷ് (Protected Specimen Brush; PSB) സാമ്പിളുകൾ എന്നിവയിൽ ഒന്നോ അതിലേറെയോ ശേഖരിച്ച് കൾച്ചർ ചെയ്ത് രോഗാണുവിന്റെ ആന്റിബയോട്ടിക് പ്രതികരണ ശേഷി പരീക്ഷിക്കുന്നത് ആശുപത്രിജന്യന്യുമോണിയയിൽ, വിശേഷിച്ച് വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയയിൽ പ്രധാനമാണ്. ഇതിലൂടെ കൂടുതൽ കൃത്യതയാർന്ന ആന്റിബയോട്ടിക് ഉപയോഗിക്കാനും ക്ലിപ്തമായ ദിവസങ്ങളിലേക്ക് മാത്രമായി ആന്റിബയോട്ടിക് പ്രയോഗം പരിമിതപ്പെടുത്താനും സാധിക്കുന്നു. പല പഠനങ്ങളും കാണിച്ചിട്ടുള്ളത് ഈ രീതിയിലൂടെ രോഗികളുടെ മരണസാധ്യത വളരെയേറെ കുറയ്ക്കാനും കഴിയുമെന്നാണ്. [112]
ആശുപത്രിജന്യ ന്യുമോണിയാബാധിതരെ ആന്റിബയോട്ടിക് ചികിത്സ ആരംഭിക്കുന്നതിനുള്ള സൗകര്യാർത്ഥം രണ്ട് വിശാലസംവർഗങ്ങളായി തിരിച്ചിട്ടുണ്ട്[5] :
| രോഗിയുടെ/രോഗത്തിന്റെ പ്രത്യേകതകൾ | രോഗകാരിയാവാൻ സാധ്യതയുള്ള അണുക്കൾ | ആന്റിബയോട്ടിക് സംയുക്തം |
|---|---|---|
|
|
താഴെപ്പറയുന്നവയിൽ ഏതെങ്കിലുമൊരു ആന്റിബയോട്ടിക് :
|
| രോഗിയുടെ/രോഗത്തിന്റെ പ്രത്യേകതകൾ | രോഗകാരിയാവാൻ സാധ്യതയുള്ള അണുക്കൾ | ആന്റിബയോട്ടിക് സംയുക്തം |
|---|---|---|
|
|
മൂന്ന് ആന്റിബയോട്ടിക്കുകളുടെ ഒരു സംയുക്തം ആവശ്യമാണ്. അത് താഴെപ്പറയുന്നവയിൽ നിന്ന് തെരഞ്ഞെടുക്കാം :
ഇതിനൊപ്പം
ഇതിനൊപ്പം
|
മധ്യനിലവാരത്തിലെ തീവ്രതയുള്ള ആശുപത്രിജന്യ ന്യുമോണിയകളിൽ ചിലത് ബഹു ഔഷധ പ്രതിരോധ രോഗാണുക്കളുടെ സാന്നിധ്യമില്ലാത്തതാവാറുണ്ട്. ഇത്തരം ന്യുമോണിയകളിൽ ഒന്നിലേറെ ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കേണ്ട ആവശ്യമില്ല. സിപ്രോഫ്ലോക്സസിൻ, ലീവോഫ്ലോക്സസിൻ, ഇമീപെനെം, മീറോപെനെം, സെഫീപൈം, പൈപ്പെറാസിലിൻ-ടാസോബാക്റ്റം തുടങ്ങിയവയിൽ ഏതെങ്കിലും ഒന്ന് ഉപയോഗിച്ച് ഫലപ്രദമായി ഇത്തരം ആശുപത്രിജന്യ ന്യുമോണിയകൾ ചികിത്സിക്കാനാവും[5]. ഇത്തരത്തിൽ "ഏക ആന്റിബയോട്ടിക് ചികിത്സ" കിട്ടേണ്ട രോഗികളിലും പക്ഷേ പരിശോധനാഫലങ്ങൾ പുറത്തുവരും മുൻപുള്ള അവസ്ഥയിൽ മുകളിൽ കൊടുത്തിട്ടുള്ള രണ്ടാം ചികിത്സാ സംവർഗ പട്ടികയിലെ മൂന്ന് ആന്റിബയോട്ടിക്കുകളടങ്ങിയ സംയുക്തം ആദ്യം ഉപയോഗിച്ചു തുടങ്ങേണ്ടതുണ്ട്. ശേഷം, ശ്വാസനാളസ്രവങ്ങളും ക്ഷാളന ദ്രവങ്ങളുമൊക്കെ കൾച്ചർ ചെയ്ത് ബഹു ഔഷധ പ്രതിരോധം കാണിക്കുന്ന രോഗാണുക്കളില്ലെന്ന് ഉറപ്പാക്കിയ ശേഷം ഏക ആന്റിബയോട്ടിക് ചികിത്സാ മുറയിലേക്ക് മടങ്ങാം എന്നാണു പഠനങ്ങൾ സൂചിപ്പിക്കുന്നത്.[113][114]
കണികാരൂപത്തിലെ ആന്റിബയോട്ടിക് പ്രയോഗം
ആന്റിബയോട്ടിക്കുകളെ കണികാരൂപത്തിലാക്കി ശ്വാസകോശത്തിൽ നേരിട്ട് വായുവിനോടൊപ്പം കടത്തിവിടുന്ന ഒരു ചികിത്സാ രീതി പരീക്ഷണാടിസ്ഥാനത്തിൽ പ്രയോഗിക്കപ്പെട്ടിട്ടുണ്ട്. അമീനോഗ്ലൈക്കസൈഡ് സംവർഗത്തിലെ ടോബ്രാമൈസിൻ പോലുള്ള ചില ആന്റിബയോട്ടിക്കുകളും പോളിമിക്സിൻ ബി, കോളിസ്റ്റിൻ എന്ന ആന്റിബയോട്ടിക്കുമാണ് ഇതിൽ വ്യാപകമായി പഠനവിധേയമായിട്ടുള്ളത്.[115] ശ്വാസകോശത്തിൽ നേരിട്ട് കണികകളായി കടത്തിവിടുന്നതിനൊപ്പം കുത്തിവയ്പ്പുരൂപത്തിലും ആന്റിബയോട്ടിക് നൽകുകയാണ് രീതി. ബഹു ഔഷധപ്രതിരോധം കാണിക്കുന്ന സ്യൂഡോമോണാസ് പോലുള്ള ചില രോഗാണുക്കൾക്കെതിരേ ഈ രീതി ഫലപ്രദമാണെന്ന് സൂചനകളുണ്ട്[116]. കണികാരൂപ ആന്റിബയോട്ടിക് ഉപയോഗിച്ചവരെയും ഉപയോഗിക്കാത്തവരെയും താരതമ്യം ചെയ്ത പഠനങ്ങളിൽ രണ്ടുകൂട്ടരും തമ്മിൽ രോഗമുക്തിയുടെയും സുഖം പ്രാപിക്കുന്നതിന്റെയും കാര്യത്തിൽ വ്യത്യാസങ്ങളില്ല എന്നാണു കാണിച്ചിട്ടുള്ളതെങ്കിലും ശ്വാസകോശത്തിനുള്ളിലേക്ക് നേരിട്ട് ആന്റിബയോട്ടിക് പ്രയോഗിക്കപ്പെടുന്നവരിൽ രോഗാണുക്കൾ വേഗം ഉന്മൂലനം ചെയ്യുന്നുവെന്ന് കണ്ടെത്തിയിട്ടുണ്ട് [117] [118].നിലവിൽ ബഹു ഔഷധപ്രതിരോധം നേടിയ അണുക്കൾ കൊണ്ടുള്ള വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയകളിലാണ് എയറോസോൾ രൂപത്തിലെ ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കുവാൻ വിദഗ്ദ്ധോപദേശമുള്ളത് [119].
ചികിത്സാ പരാജയം
രോഗാണുവിനെ ചെറുക്കാനുപയോഗിക്കുന്ന ആന്റിബയോട്ടിക് കൃത്യമായും രോഗമുണ്ടാക്കിയ അണുവിനെതിരേ പ്രവർത്തിക്കാതെ വരുന്നതാണ് സർവസാധാരണയായി ചികിത്സാ പരാജയമുണ്ടാക്കാറ്. അതുകൊണ്ടുതന്നെ രോഗാണുവേതെന്നു നിർണയിക്കാനുള്ള പരിശോധനകൾ നടത്തേണ്ടതും മിക്കപ്പോഴും ആവശ്യമായി വരാം. ഔട്ട് പേഷ്യന്റ് ആയി ചികിത്സിക്കപ്പെടുന്ന രോഗിയിൽ ചികിത്സ പരാജയപ്പെടുകയും രോഗം മൂർച്ഛിക്കുകയും ചെയ്താൽ ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കേണ്ടിവരും.
സമൂഹാർജിത ന്യുമോണിയ ബാധിച്ച് ആശുപത്രിയിൽ കിടത്തിച്ചികിത്സിക്കുന്നവരിൽ പല തരത്തിൽ ചികിത്സാപരാജയം കാണാറുണ്ട് [120]. ലാക്ഷണികമായി രോഗാവസ്ഥ മൂർച്ഛിക്കുക, ന്യുമോണിയ അധികരിക്കുക, ശ്വാസംമുട്ട് മൂലം വെന്റിലേറ്റർ സഹായം ആവശ്യമായി വരുക, സെപ്റ്റിക് ഷോക്ക് എന്ന അവസ്ഥയിലേക്ക് പോകുക എന്നിവയാണ് ചികിത്സാപരാജയത്തിന്റെ ഒരു രീതി. സാധാരണ ഇത്തരമൊരു ചികിത്സാപരാജയം സംഭവിക്കുകയാണെങ്കിൽ അത് ആശുപത്രിപ്രവേശിതരായി 72 മണിക്കൂറിനുള്ളിൽ തന്നെയാകാം. ന്യുമോണിയക്ക് പുറമേ രോഗിയിലുള്ള സഹാതുരതാവസ്ഥകൾ മൂർച്ഛിക്കുന്നതോ, ന്യുമോണിയയുടെ തന്നെ സങ്കീർണതകളോ, ആശുപത്രിജന്യമായ അധ്യാരോപ്യാണുബാധകളോ (superinfection) ആണ് ശ്വസനപരാജയത്തിലേക്കും (respiratory failure) രക്തന്യൂനമർദ്ദത്തിലേക്കും നയിക്കാറ്. ന്യുമോണിയ ചികിത്സാപരാജയത്തിന്റെ രണ്ടാമത്തെ രീതി, രോഗം നിയന്ത്രണത്തിലാകുന്നതിനു വരുന്ന കാലതാമസമാണ്. ഈ രണ്ടാം തരം ചികിത്സാപരാജയത്തിന്റെ പ്രത്യേകത, രോഗം നിയന്ത്രണാധീനമായില്ലെങ്കിലും രോഗിയുടെ അവസ്ഥ മോശമാകുന്നില്ല എന്നതാണ്. അതായത് രക്തചംക്രമണ അസ്ഥിരാവസ്ഥകളിലേക്ക് (hemodynamic instability) രോഗി അധഃപതിക്കുന്നില്ല എന്നർത്ഥം [121].
രോഗപൂർവ്വ നിരൂപണം
സാധാരണ ഗതിയിൽ ശരിയായ ചികിത്സ ലഭിക്കുന്നതോടെ മിക്ക രോഗികളും 2-4 ദിവസങ്ങൾക്കുള്ളിൽ സന്തുലനാവസ്ഥ വീണ്ടെടുക്കുന്നു[122][123]. അപകടസാധ്യത കുറഞ്ഞ രോഗികളെ സാധാരണ ഗതിയിൽ ഗുളികരൂപത്തിൽ വായിലൂടെയെടുക്കാവുന്ന ആന്റിബയോട്ടിക്കുകളിലേക്ക് എത്രയും പെട്ടെന്ന് മാറ്റാവുന്നതും ആശുപത്രിയിൽ നിന്ന് ഡിസ്ചാർജ് ചെയ്യാവുന്നതുമാണ്.[124][125]
ശ്വാസകോശത്തിന്റെ എക്സ് റേ ചിത്രത്തിൽ കാണുന്ന ന്യുമോണിക ഘനീഭവനത്തിന്റെ പാടുകളും "നിഴലുകളും" ചികിത്സയാരംഭിച്ച് ഏറെത്താമസിയാതെ തന്നെ ചുരുങ്ങിത്തുടങ്ങുമെങ്കിലും പൂർണമായും അവ മാറാൻ 6 ആഴ്ചവരെ എടുക്കാം. ഈ സമയത്തിനു ശേഷം എക്സ് റേ എടുത്ത് പരിശോധിക്കുന്നതാണു അഭികാമ്യം. എക്സ് റേയിലെ പാടുകൾ പൂർണമായും ചുരുങ്ങിയിട്ടില്ലെങ്കിൽ അതിനു പശ്ചാത്തലമായി ശ്വാസകോശ അർബുദം പോലുള്ള പ്രശ്നങ്ങൾ ഉണ്ടോ എന്ന് കൂടുതൽ പരിശോധന നടത്തി കണ്ടെത്തേണ്ടത് ആവശ്യമാണ്[85]. പുകവലിശീലമുള്ള രോഗികളിലും ഏറെക്കാലം നീണ്ടുനിൽക്കുന്ന ചുമയുള്ള രോഗികളിലും ശ്വാസകോശാർബുദ സാധ്യത കൂടുതലായതിനാൽ തുടരെയുള്ള പരിശോധന അതിപ്രധാനമാണ്.
ചില രോഗികളിൽ ആവർത്തിക്കുന്ന ന്യുമോണിയാവസ്ഥകൾ ഉണ്ടാകാറുണ്ട്. ശ്വാസകോശത്തിലെ ഒരേ സ്ഥലത്തു തന്നെ ന്യുമോണിക ഘനീഭവനം ആവർത്തിക്കുന്നത് ഈ രോഗികളിൽ ശ്രദ്ധേയമാണ്. പഴുപ്പുനിറയാൻ സാധ്യതയുള്ള കോടരങ്ങൾ, കുമിളകൾ (blebs), അർബുദത്തിന്റെ ഫലമായുള്ള മാംസവളർച്ച, സ്ഥായിയായ ശ്വസനനാളീ ഘടനാമാറ്റങ്ങൾ തുടങ്ങിയ അനവധി കാരണങ്ങൾ കൊണ്ട് ആവർത്തിത ന്യുമോണിയ (Recurrent Pneumonia) ഉണ്ടാകാം.ബ്രോങ്കിയെക്ടേസിസ് പോലെ ശ്വസനികകളിലെ സ്ഥായിയായ വികാസം മൂലമുണ്ടാകുന്ന ശ്വാസകോശ രോഗങ്ങളിലും ആവർത്തിത ന്യുമോണിയ കണ്ടേക്കാം. സിസ്റ്റിക് ഫൈബ്രോസിസ് പോലെ ശ്വാസകോശ സ്രവങ്ങൾ സാന്ദ്രീകരിച്ച് കട്ടപിടിച്ച് വായു അറകളിലും ശ്വസനികകളിലുമൊക്കെ തങ്ങി നിൽക്കാൻ വഴിയൊരുക്കുന്ന ജനിതക രോഗമുള്ളവരിൽ സ്യൂഡോമൊണാസ്, സ്റ്റാഫിലോകോക്കസ്, ഹീമോഫിലസ് തുടങ്ങിയ ബാക്റ്റീരിയകൾ ശ്വസനവ്യൂഹ കോളനികൾ സ്ഥാപിക്കുന്നതായി നിരീക്ഷിക്കപ്പെട്ടിട്ടുണ്ട്.[126]ഇത്തരം രോഗികളിലും, പ്രതിരോധശേഷിയെ ബാധിക്കുന്ന ചില രോഗങ്ങളുള്ളവരിലും ആവർത്തിത ന്യുമോണിയ അസാധാരണമല്ല. ശ്വാസകോശത്തിലെ ഘനീഭവനവും ചുമയും പനിയും അടക്കം ന്യുമോണിയക്ക് സമാനമായ രോഗലക്ഷണങ്ങൾ പലതും അന്തരാളകലാ ന്യുമോണിയ, ഇയോസിനോഫിലിക ന്യുമോണിയ തുടങ്ങിയ അവസ്ഥകളിൽ കാണാറുണ്ട് (മുകളിൽ സവിശേഷ ന്യുമോണിയകൾ എന്ന ഉപശീർഷകം കാണുക).
പുകവലിശീലമുള്ളവരിലും, ഹൃദ്രോഗമുള്ളവരിലും സനാതന ശ്വാസതടസരോഗം, ബ്രോങ്കിയെക്ടേസിസ്, സിസ്റ്റിക് ഫൈബ്രോസിസ് എന്നിവ പോലുള്ള കാസരോഗങ്ങളുള്ളവരിലും ന്യുമോണിയ കൂടുതൽ അപകടകാരിയായേക്കാം. രോഗിയുടെ ശ്വാസനാളത്തിന്റെയും ശ്വസനവ്യൂഹത്തിന്റെ ആകെത്തന്നെയും നൈസർഗിക പ്രതിരോധശേഷിയെ ദുർബലപ്പെടുത്തും എന്ന പ്രശ്നമുള്ളതിനാൽ ശ്വസനസഹായിക്കുഴലുകൾ ഇടുന്നതും വെന്റിലേറ്ററുമായി രോഗിയെ ബന്ധിപ്പിക്കുന്നതും ന്യുമോണിയാബാധയുടെ അപകടസാധ്യത വർദ്ധിപ്പിക്കുന്നു.ആന്റിബയോട്ടിക് പ്രതിരോധശേഷിയുള്ള അണുക്കളുടെ സാന്നിധ്യം വെന്റിലേറ്റർ-സംബന്ധ ന്യുമോണിയകളെ മറ്റ് കാരണങ്ങൾ കൊണ്ടുള്ള ന്യുമോണിയകളെക്കാൾ തീവ്രതയുള്ളതാക്കുന്നു. ആശുപത്രിജന്യ ന്യുമോണിയകളിൽ തന്നെ പശ്ചാത്ഭവ ന്യുമോണിയകൾ കൂടുതൽ പ്രശ്നകാരിയാകാറുണ്ട്. തീവ്രപരിചരണ വിഭാഗത്തിൽ പ്രവേശിതരായവരിൽ വരുന്ന ന്യുമോണിയകളാണ് കൂട്ടത്തിൽ ഏറ്റവും അപകടകാരികൾ, കാരണം മറ്റു രോഗങ്ങളാൽ പീഡിതമായ ശരീരത്തിൽ വരുന്ന ന്യുമോണിയയെ ചെറുക്കാൻ രോഗിയുടെ സ്വാഭാവിക പ്രതിരോധശേഷിക്ക് കഴിയാറില്ല എന്നതുതന്നെ[127].
ന്യുമോണിയ രോഗികളിലുണ്ടാക്കുന്ന നീർക്കെട്ടും കോശജ്വലനവും രക്തചംക്രമണവ്യൂഹത്തിനുമേലുള്ള സമ്മർദ്ദവുമൊക്കെ ഹൃദയാഘാതത്തിനും, ഹൃദയതാളപ്പിഴകൾക്കും (arrhythmia) വഴിതെളിക്കാം എന്നു നിരീക്ഷിക്കപ്പെട്ടിട്ടുണ്ട്.[128]
രോഗപ്രതിരോധം
സമൂഹാർജിതന്യുമോണിയ തടയാൻ
ന്യുമോണിയാകാരിയായ ബാക്റ്റീരിയകളെയും വൈറസുകളെയും പ്രതിരോധിക്കാൻ ശേഷിയുള്ള ചില കുത്തിവയ്പുകൾ നിലവിൽ ലഭ്യമാണ്. ന്യുമോണിയയുണ്ടാക്കുന്ന കാര്യത്തിലും രോഗത്തിന്റെ രൂക്ഷതയുടെ കാര്യത്തിലും ഏറ്റവും പ്രധാനപ്പെട്ട അണുക്കളായ സ്ട്രെപ്റ്റോകോക്കസ് ന്യുമോണിയേ (ന്യൂമോകോക്കസ്) ബാക്റ്റീരിയം, ഇൻഫ്ലുവെൻസ വൈറസ് എന്നിവയ്ക്കെതിരേയാണ് മുഖ്യമായും പ്രതിരോധകുത്തിവയ്പ്പ് ഉപയോഗിക്കപ്പെടുന്നത്.[129][130]
പാശ്ചാത്യരാജ്യങ്ങളിൽ ഇൻഫ്ലുവെൻസ പ്രതിരോധ കുത്തിവയ്പ്പ് (ഫ്ലൂ അച്ചുകുത്ത്) മഞ്ഞുകാലമാരംഭിക്കും മുൻപോ ശരത്കാലത്തിന്റെ അവസാനപാദത്തിലോ ആണ് വ്യാപകമായി നൽകാറ്. വർഷാവർഷം ജൈവചക്രത്തിൽ നിലനിൽക്കുന്ന ഇൻഫ്ലുവെൻസ വൈറസ് ഏത് തരമാണെന്ന് നിരീക്ഷിച്ചശേഷമാണ് അതത് വർഷത്തെ കുത്തിവയ്പ്പ് മരുന്ന് ഉല്പാദിപ്പിക്കുക. പ്രായമേറിയവരിലും സഹാതുരതാവസ്ഥകളുള്ളവരിലും ഈ കുത്തിവയ്പ്പ് പ്രധാനമാണ്. വിവിധ പ്രായങ്ങളിലുള്ള ആളുകളിൽ ഫ്ലൂ അച്ചുകുത്ത് കൊണ്ട് ന്യുമോണിയ മൂലമുള്ള ആശുപത്രിപ്രവേശനങ്ങൾ വലിയ തോതിൽ കുറയ്ക്കാം എന്ന് പഠനങ്ങൾ ആവർത്തിച്ച് സൂചിപ്പിച്ചിട്ടുണ്ട്.[131][132]
സ്ട്രെപ്റ്റോകോക്കസ് ന്യുമോണിയേ അഥവാ ന്യൂമോകോക്കസ് ബാക്റ്റീരിയം മൂലമുണ്ടാകുന്ന ന്യുമോണിയ തടയാൻ വളരെ ഫലപ്രദമാണു ന്യുമോകോക്കസ് പ്രതിരോധ കുത്തിവയ്പുകൾ. ഇതിന്റെ രണ്ട് രൂപങ്ങൾ ഇപ്പോൾ വിപണിയിൽ ലഭ്യമാണ്. 65 വയസിനുമേൽ പ്രായമുള്ളവരിലാണ് പ്രധാനമായും ഈ കുത്തിവയ്പ്പ് നിലവിൽ ശുപാർശചെയ്യപ്പെട്ടിരിക്കുന്നതെങ്കിലും വികസിതരാജ്യങ്ങളിൽ കുട്ടികളിലും ഈ കുത്തിവയ്പ്പ് വ്യാപകമായി എടുക്കുന്നുണ്ട്. അസുഖങ്ങളുടെ ഫലമായോ ശസ്ത്രക്രിയയിലൂടെയോ പ്ലീഹ (spleen) നീക്കം ചെയ്യപ്പെട്ടവർ, വൃക്കമാറ്റിവയ്ക്കൽ നടത്തിയവർ, ക്യാൻസർ രോഗികൾ, ചിരസ്ഥായിയായ ശ്വാസകോശരോഗങ്ങളുള്ളവർ, ഹൃദ്രോഗികൾ , സ്ഥിരം പുകവലിക്കാർ,പ്രതിരോധാപക്ഷയ രോഗികൾ, എച് ഐ വി അണുബാധയുള്ളവർ എന്നിങ്ങനെ ഒരു കൂട്ടം ആളുകളിലും ന്യൂമോകോക്കസ് കുത്തിവയ്പ്പ് എടുക്കണമെന്ന് ശുപാർശ ചെയ്യപ്പെട്ടിരിക്കുന്നു. ഇവരിലെല്ലാം ന്യൂമോകോക്കസ് കൊണ്ടുള്ള ന്യുമോണിയക്ക് സാധ്യതകൂടുതലാണെന്ന് മാത്രമല്ല അത് വന്നാൽ തന്നെ തീവ്രമായിരിക്കാൻ സാധ്യതയുണ്ടെന്നതും കണക്കിലെടുത്താണ് ഈ ശുപാർശ.[133][134]
വില്ലൻ ചുമയുണ്ടാക്കുന്ന (Pertussis) ബോർഡെറ്റെല്ലാ പെർടുസിസ് എന്ന ബാക്റ്റീരിയത്തിനെതിരേ കുട്ടികൾക്ക് നൽകുന്ന പ്രതിരോധകുത്തിവയ്പ്പ് ഈ രോഗാണുമൂലമുള്ള ന്യുമോണിയയെ തടയാൻ സഹായിക്കുന്നു. ഇന്ത്യയിൽ ദേശീയ പ്രതിരോധയജ്ഞത്തിന്റെ ഭാഗമായി ഇത് ടെറ്റനസ്, ഡിഫ്തീരിയ എന്നീ കുത്തിവയ്പ്പുകൾക്കൊപ്പം ഡിപിടി (DPT ) എന്ന മൂന്ന് കുത്തിവയ്പ്പുകളുടെ ഒരു സംയുക്തമായിട്ടാണ് നൽകുന്നത്. കാലക്രമേണ പെർടുസിസ് കുത്തിവയ്പ്പിൽ നിന്ന് ലഭിക്കുന്ന പ്രതിരോധത്തിന്റെ വീര്യം ക്ഷയിക്കാൻ സാധ്യതയുള്ളതിനാൽ മുതിർന്നവരിൽ ഒരാവർത്തിയെങ്കിലും ഈ കുത്തിവയ്പ്പ് തുടരണം എന്ന് ചില പഠനങ്ങൾ ശുപാർശചെയ്യുന്നുണ്ട്.[135] മറ്റ് ശ്വാസകോശത്തെ ബാധിക്കുന്ന മറ്റ് വൈറസുകളായ മണ്ണൻ (മീസിൽസ് ; measles), ചിക്കൻ പോക്സ് എന്നിവയ്ക്കെതിരേയുള്ള കുത്തിവയ്പ്പുകളും ഈ അണുക്കൾ മൂലമുണ്ടാകാവുന്ന ന്യുമോണിയയെ തടയുന്നുണ്ട്.[4]
ശ്വാസകോശ അണുബാധകൾ ഏറ്റവും വേഗത്തിൽ പകരുന്ന രീതികളിലൊന്ന് സ്പർശനമാണ്. മൂക്ക് പിഴിയൽ, തുമ്മൽ, മൂക്ക് ചീറ്റൽ എന്നിവയ്ക്ക് ശേഷം രോഗി ഒരു പ്രതലത്തിൽ സ്പർശിക്കുമ്പോൾ അണുക്കൾ അവിടെ പറ്റിപ്പിടിക്കുന്നു. ഇത് അതേ പ്രതലത്തിലോ രോഗിയുടെ കൈകളിൽ നിന്നോ തന്നെ ആരോഗ്യമുള്ളവരുടെ കൈകളിലേക്ക് എത്തുന്നു. ഇവർ കൈകൾ കൊണ്ട് കണ്ണോ മൂക്കോ തിരുമ്മുമ്പോഴും മുഖം തുടയ്ക്കുമ്പോഴുമൊക്കെ ഈ അണുക്കൾ അവരിലേക്ക് പകരുന്നു. തുടർന്ന് രോഗാണു പുതിയ വ്യക്തിയിൽ വ്യാപിക്കുന്നു. ഈ രീതിയിലാണ് ജലദോഷ വൈറസുകളും ശ്വാസകോശ ബാക്റ്റീരിയകളും മിക്കപ്പോഴും പകരുന്നത് എന്നതുകൊണ്ട് കൈകൾ കഴുകൽ (hand washing) ശ്വാസകോശ അണുബാധകളെ തടയാൻ വളരെ ഫലപ്രദമായ ഒരു പ്രതിരോധ മാർഗ്ഗമാണ്. വെറും വെള്ളത്തിൽ കൈകഴുകുന്നതുതന്നെ രോഗാണു സംക്രമണത്തെ തടയാൻ ഫലപ്രദമാണ്. കൈകൾ ശുചിയാക്കാൻ സഹായിക്കുന്ന അണുനാശക ലായനികളും ഇതേ ഫലം തന്നെ തരുന്നുണ്ട്.[136][137][138]
പുകവലിയും അമിതമദ്യപാനവും ശ്വാസകോശ അണുബാധകൾക്ക് വഴിതെളിക്കുമെന്നത് ഇവരണ്ടും നിയന്ത്രിക്കാനുള്ള ശുപാർശകൾക്ക് കാരണമായിട്ടുണ്ട്. പുകവലി മൂലം ശ്വാസകോശത്തിന്റെ സ്വാഭാവിക പ്രതിരോധപ്രക്രിയകൾ താളം തെറ്റുന്നുവെന്ന് മാത്രമല്ല ദീർഘകാല പുകവലി മൂലം സനാതന ശ്വാസതടസ്സരോഗം ഉണ്ടാകുന്നുവെന്നതും ന്യുമോണിയക്ക് കാരണമാകാം. ഇത്തരക്കാരിലെ ന്യുമോണിയാബാധകൾ രൂക്ഷമാകാനും സാധ്യത കൂടുതലാണ്. മദ്യപാനികളിൽ ആസ്പിരേഷൻ ന്യുമോണിയ പോലുള്ള പ്രശ്നങ്ങൾക്ക് സാധ്യത കൂടുതലായതു കാരണം ന്യുമോണിയ തീവ്രമാകാൻ സാധ്യതയുണ്ട് എന്നതും ശ്രദ്ധേയമാണ്. ഇവരിലും പ്രതിരോധശേഷി കുറവായതിനാൽ കൂടുതൽ രൂക്ഷമായ അണുബാധകൾ ഉണ്ടാകാം.[139][140][141]
ആശുപത്രിജന്യ ന്യുമോണിയ തടയാൻ
കൈകഴുകലും ശുചിത്വവും ആരോഗ്യപ്രവർത്തകർക്കിടയിൽ വ്യാപകമാക്കുന്നതു വഴി രോഗികൾക്ക് ആശുപത്രിയിൽ നിന്നും കിട്ടുന്ന വളരെയേറെ അണുബാധകൾ തടയാനാവും. ഓരോ ചികിത്സാലയത്തിലും ചംക്രമണം നടത്തുന്ന ബഹു ഔഷധ പ്രതിരോധശേഷിയാർജിച്ച രോഗാണുക്കൾ ഏതെന്ന് കണ്ടെത്താനും അതിനനുസരിച്ച് ആന്റിബയോട്ടിക് നയം രൂപപ്പെടുത്താനും അത് തങ്ങളുടെ രോഗികളിൽ പ്രാവർത്തികമാക്കാനും ആരോഗ്യപ്രവർത്തകർ ശ്രദ്ധിക്കേണ്ടതുണ്ട്[49].
വെന്റിലേറ്ററുമായി രോഗിയെ ബന്ധിപ്പിക്കേണ്ടി വരുമ്പോഴോ മറ്റ് ആവശ്യങ്ങൾക്കോ ശ്വസനസഹായിക്കുഴൽ പോലുള്ള ശ്വാസനാളാന്തര വസ്തുക്കൾ കടത്തുമ്പോൾ അണുബാധ തടയാനുള്ള വ്യക്തമായ മുൻകരുതലുകൾ എടുക്കേണ്ടതുണ്ട്.[142][143] തീവ്രപരിചരണ വിഭാഗത്തിലെ രോഗികളിൽ ന്യുമോണിയ എപ്പോഴും ഒരു അപകടസാധ്യതയായി പരിഗണിക്കേണ്ടതും ആന്റിബയോട്ടിക്കും മറ്റ് ചികിത്സാ മുറകളും അതിനനുസരിച്ച് വ്യത്യാസപ്പെടുത്തേണ്ടതുമാണ്.ബോധക്ഷയം, മതിഭ്രമം, പക്ഷാഘാതം, തളർച്ച തുടങ്ങിയ നാഡീ പ്രശ്നങ്ങളുള്ള രോഗികളിൽ ശ്വാസനാളത്തിലേക്ക് അന്നനാളരസങ്ങൾ അറിയാതെ കടക്കാൻ സാധ്യതയുണ്ട് (ആസ്പിരേഷൻ) എന്നതിനാൽ അതിനുള്ള മുൻകരുതലുകളും ആവശ്യമാണ്. ശ്വാസനാള സ്രവങ്ങൾ സമയാസമയം വലിച്ചെടുത്ത് ശ്വസനവ്യൂഹത്തിന്റെ ശുചിത്വം പാലിക്കുന്നുവെന്ന് ഉറപ്പുവരുത്തുക, നെഞ്ചിനുള്ള ഫിസിയോതെറാപ്പി നൽകി ശ്വാസകോശത്തെ ഉന്മേഷപ്പെടുത്തുക എന്നിവയും പ്രധാനമാണ്[144][49].
അവലംബം
പുറത്തേക്കുള്ള കണ്ണികൾ
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.
