ನಿದ್ದೆ ಬಾರದಿರುವುದು From Wikipedia, the free encyclopedia
ನಿದ್ರಾಹೀನತೆ ಯು ನಿದ್ರೆ, ವೈದ್ಯಕೀಯ ಮತ್ತು ಅನೇಕ ಮನೋವೈದ್ಯಶಾಸ್ತ್ರದ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ಜತೆಗೂಡಿರುವ ಒಂದು ರೋಗಲಕ್ಷಣವಾಗಿದೆ[1]. ಅನುಕೂಲ ಸಂದರ್ಭದಲ್ಲೂ ನಿರಂತರವಾಗಿ ನಿದ್ದೆ ಮಾಡಲಾಗದಿರುವುದು ಅಥವಾ ಬಹುಕಾಲ ನಿದ್ರೆಯಲ್ಲಿರಲು ಸಾಧ್ಯವಾಗದಿರುವುದು ಇದರ ಪ್ರಮುಖ ಲಕ್ಷಣ ವಾಗಿದೆ. ನಿದ್ರಾಹೀನತೆಯು ಎಚ್ಚರವಾದ ನಂತರ ಚಟುವಟಿಕೆಯಿಂದ ಕೆಲಸ ಮಾಡುವ ಸಾಮರ್ಥ್ಯ ಕುಗ್ಗಿಸುತ್ತದೆ. ದೈಹಿಕ ಮತ್ತು ದೈಹಿಕವಲ್ಲದ ನಿದ್ರಾಹೀನತೆಗಳೆರಡೂ ಬೇರೆ ಕಾರಣವಿಲ್ಲದೆ ನಿದ್ರಾರೋಗಕ್ಕೆ, ಪ್ರಾಥಮಿಕ ನಿದ್ರಾಹೀನತೆಗೆ, ಕಾರಣವಾಗುತ್ತದೆ.[2] ನಿದ್ರಾಹೀನತೆಯ ಒಂದು ಅರ್ಥನಿರೂಪಣೆ ಎಂದರೆ - "ಹಗಲಿನ ಕಾರ್ಯಚಟುವಟಿಕೆಯನ್ನು ಹಾಳುಮಾಡುವ ಅಥವಾ 1 ತಿಂಗಳಿಗಿಂತಲೂ ಹೆಚ್ಚು ಸಮಯ ತೀರ ಆಯಾಸವಿರುವ ಗುಣಲಕ್ಷಣಗಳೊಂದಿಗೆ ನಿದ್ರೆ ಶುರುಮಾಡುವಲ್ಲಿನ ಸಮಸ್ಯೆ ಮತ್ತು/ಅಥವಾ ನಿದ್ರಿಸುತ್ತಾ ಇರುವಲ್ಲಿನ ತೊಂದರೆಯಾಗಿದೆ."[3]
ಅಮೇರಿಕಾ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನದ ಆರೋಗ್ಯ ಮತ್ತು ಮಾನವ ಸೇವೆಗಳ ವಿಭಾಗವು 2007ರಲ್ಲಿ ಪ್ರತಿ ವರ್ಷವೂ ಸುಮಾರು 64 ದಶಲಕ್ಷ ಅಮೇರಿಕನ್ನರು ಯಾವಾಗಲೂ ನಿದ್ರಾಹೀನತೆಯಿಂದ ಬಳಲುತ್ತಾರೆ ಎಂದು ತೋರಿಸಿಕೊಟ್ಟಿದೆ.[4] ನಿದ್ರಾಹೀನತೆಯು ಪುರುಷರಿಗಿಂತ ಮಹಿಳೆಯರಲ್ಲಿ 1.4 ಪಟ್ಟು ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.[5]
ನಿದ್ರಾಹೀನತೆಯಲ್ಲಿ ಹಲವಾರು ಪ್ರಕಾರಗಳಿದ್ದರೂ, ಮೂರು ವಿಧದ ನಿದ್ರಾಹೀನತೆಯನ್ನು ಸ್ಪಷ್ಟವಾಗಿ ಗುರುತಿಸಬಹುದು: ಅಲ್ಪಕಾಲದ, ತೀವ್ರ ಮತ್ತು ಸುದೀರ್ಘ ಕಾಲದ ನಿದ್ರಾಹೀನತೆ.
ಕಡಿಮೆ ಮಟ್ಟದ ನಿದ್ರೆಯು ನಿದ್ರೆಯಲ್ಲಿ ಉಸಿರುಕಟ್ಟುವಿಕೆ ಅಥವಾ ವೈದ್ಯಕೀಯ ಒತ್ತಡದ ಪರಿಣಾಮವಾಗಿ ಕಂಡುಬರಬಹುದು. ಪುನಶ್ಚೈತನ್ಯಕಾರಿ ಗುಣಲಕ್ಷಣಗಳಿರುವ ಹಂತ 4 ಅಥವಾ ಡೆಲ್ಟ ನಿದ್ರಾವಸ್ಥೆಯವರೆಗೆ ತಲುಪದಿದ್ದ ವ್ಯಕ್ತಿಗೆ ಇದು ಬರುತ್ತದೆ. ಮಿದುಳಿನ ಹಾನಿಯಿಂದಾಗಿ ಹಂತ 4ರ ನಿದ್ರಾವಸ್ಥೆ ತಲುಪಲು ಸಾಧ್ಯವಾಗದಿರುವವರೂ ಇದ್ದಾರೆ. ಆದರೂ ಅವರು ಸಾಮಾನ್ಯರ ರೀತಿಯಲ್ಲಿಯೇ ಬದುಕುತ್ತಿದ್ದಾರೆ.
ನಿದ್ರೆಯಲ್ಲಿ ಉಸಿರುಕಟ್ಟುವಿಕೆ ಎಂದರೆ ನಿದ್ರಿಸುತ್ತಿರುವವರ ಉಸಿರಾಟ ಕ್ರಿಯೆಗೆ ಭಂಗ ಉಂಟಾಗಿ ಸಾಮಾನ್ಯ ನಿದ್ರೆಗೆ ಅಡ್ಡಿಯುಂಟಾಗುವ ಸ್ಥಿತಿ. ಈ ಸ್ಥಿತಿಯಲ್ಲಿ ನಿದ್ರಿಸುತ್ತಿರುವವರ ಉಸಿರಾಟದ ನಾಳದ ಕೆಲವು ಭಾಗವು ಸ್ನಾಯುವಿನ ಹಿಡಿತವನ್ನು ಕಳೆದುಕೊಂಡು ಭಾಗಶಃ ನಾಶವಾಗುತ್ತದೆ. ನಿದ್ರೆಯಲ್ಲಿ ಉಸಿರುಕಟ್ಟುವಿಕೆ ಅಥವಾ ಉಸಿರಾಟಕ್ಕೆ ಅಡಚಣೆ ಇರುವವರಿಗೆ ಹೆಚ್ಚಾಗಿ ಎಚ್ಚರವಾಗುವ ಅಥವಾ ಉಸಿರಾಡಲು ಕಷ್ಟಪಡುವ ಬಗ್ಗೆ ನೆನಪಿರುವುದಿಲ್ಲ, ಆದರೆ ಹಗಲಿನಲ್ಲಿ ವಿಪರೀತ ತೂಕಡಿಸುತ್ತಿರುತ್ತಾರೆ. ನಿದ್ರೆಯಲ್ಲಿ ಉಸಿರುಕಟ್ಟುವಿಕೆಯು ಕೇಂದ್ರ ನರಮಂಡಲದ ಸಾಮಾನ್ಯವಾಗಿ ಉಸಿರಾಡುವ ಪ್ರೇರಕ ಕ್ರಿಯೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ ಆ ವ್ಯಕ್ತಿಯು ಉಸಿರಾಟವನ್ನು ಪುನರಾರಂಭಿಸುವುದಕ್ಕಾಗಿ ಎಚ್ಚರಗೊಳ್ಳುತ್ತಾನೆ. ಈ ರೀತಿಯ ಉಸಿರುಕಟ್ಟುವಿಕೆಯು ಹೆಚ್ಚಾಗಿ ಮಿದುಳಿನ ನರಮಂಡಲ ವ್ಯವಸ್ಥೆಗೆ, ರಕ್ತಸಂಚಯದಿಂದಾಗುವ ಹೃದಯಾಘಾತಕ್ಕೆ ಮತ್ತು ಬೇಗನೆ ವಯಸ್ಸಾಗುವುದಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
ಅತೀ ಹೆಚ್ಚಿನ ಒತ್ತಡದಿಂದಾಗಿ ಹೈಪೊಥಲಾಮಿಕ್-ಪಿಟ್ಯೂಟರಿ-ಅಡ್ರೀನಲ್ ಆಕ್ಸಿಸ್ನ ಕಾರ್ಯದಲ್ಲಿ ಬದಲಾವಣೆಯುಂಟಾಗುವುದರಿಂದ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣ ಕೋರ್ಟಿಸೋಲ್ ಬಿಡುಗಡೆಯಾಗುತ್ತದೆ. ಇದು ಕಡಿಮೆ ಮಟ್ಟದ ನಿದ್ರೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ರಾತ್ರಿಯಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಮಾಡುವುದು ನಿದ್ರೆಗೆ ಭಂಗತರುವ ಪ್ರಮುಖ ಅಂಶವಾಗಿದೆ.[8]
ಪ್ರತಿ ರಾತ್ರಿ 7 ಗಂಟೆ ನಿದ್ರೆ ಮಾಡುವವರು ಕಡಿಮೆ ಪ್ರಮಾಣದ ಸಾವಿನ ಸಂಭವ ಹೊಂದಿರುತ್ತಾರೆ. ಅಲ್ಲದೇ 6 ಗಂಟೆಗಳಿಗಿಂತ ಕಡಿಮೆ ಅಥವಾ 8 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ನಿದ್ದೆ ಮಾಡುವವರಲ್ಲಿ ಸಾವಿನ ಸಂಭವವು ಹೆಚ್ಚಿರುತ್ತದೆ ಎಂದು ಅಮೇರಿಕಾದಲ್ಲಿ ಅಮೇರಿಕನ್ ಕ್ಯಾನ್ಸರ್ ಸೊಸೈಟಿ ನಡೆಸಿದ 1.1 ದಶಲಕ್ಷ ಜನರ ಸಮೀಕ್ಷೆಯೊಂದು ಕಂಡುಹಿಡಿದಿದೆ. ಪ್ರತಿ ರಾತ್ರಿ 8.5 ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚು ಗಂಟೆಗಳ ಕಾಲ ನಿದ್ರಿಸುವುದು ಸಾವಿನ ಸಂಭವವನ್ನು 15%ನಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ. ತೀವ್ರ ನಿದ್ರಾಹೀನತೆಯೂ - ಮಹಿಳೆಯರು 3.5 ಗಂಟೆಗಳಿಗಿಂತ ಮತ್ತು ಪುರುಷರು 4.5 ಗಂಟೆಗಳಿಗಿಂತ ಕಡಿಮೆ ಸಮಯ ನಿದ್ರಿಸುವುದು - ಸಹ ಸಾವಿನ ಸಂಭವವನ್ನು 15%ನಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಆದರೂ ತೀವ್ರ ನಿದ್ರಾಹೀನತೆಯಿಂದ ಉಂಟಾಗುವ ಹೆಚ್ಚಿನ ಸಾವಿನ ಸಂಭವವು ಕೋಮರ್ಬಿಡ್ ಕಾಯಿಲೆಗಳನ್ನು ನಿಯಂತ್ರಿಸಿದ ನಂತರ ಕಡಿಮೆಯಾಗಿವೆ. ನಿದ್ರಾವಧಿಗೆ ತಡೆ ಉಂಟಾದ ಮತ್ತು ನಿದ್ರಾಹೀನತೆಯ ನಂತರ ನಿದ್ರಿಸುವುದಕ್ಕಾಗಿ ಗುಳಿಗೆಗಳನ್ನು ಬಳಸಿದರೆ ಸಾವಿನ ಪ್ರಮಾಣವು ಇನ್ನಷ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ ಎಂಬುದು ತಿಳಿದುಬಂದಿದೆ.
ಪ್ರತಿ ರಾತ್ರಿ ಆರುವರೆಯಿಂದ ಏಳುವರೆ ಗಂಟೆಗಳಷ್ಟು ಕಾಲ ನಿದ್ದೆ ಮಾಡುವವರಲ್ಲಿ ಸಾವಿನ ಸಂಭವ ಅತಿ ಕಡಿಮೆಯಾಗಿರುತ್ತದೆ. ಒಂದು ರಾತ್ರಿಗೆ ಕೇವಲ 4.5 ಗಂಟೆಗಳಷ್ಟು ನಿದ್ರಿಸುವವರಲ್ಲೂ ಸಾವಿನ ಸಂಭವ ಸ್ವಲ್ಪ ಮಟ್ಟಿಗೆ ಹೆಚ್ಚಿರುತ್ತದೆ. ಆದ್ದರಿಂದ ಸಣ್ಣದರಿಂದ ಮಧ್ಯಮ ಪ್ರಮಾಣದ ನಿದ್ರಾಹೀನತೆಯು ಹೆಚ್ಚಿನವರಲ್ಲಿ ದೀರ್ಘಾಯುಸ್ಸಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಲ್ಲದೇ ಅತೀಹೆಚ್ಚಿನ ನಿದ್ರಾಹೀನತೆ ಮಾತ್ರ ಸಾವಿನ ಸಂಭವದ ಮೇಲೆ ಸ್ವಲ್ಪ ಮಟ್ಟದಲ್ಲಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ನಿದ್ರಾಮಾತ್ರೆಗಳ ಬಳಕೆಯನ್ನು ಹಿಡಿತಗೊಳಿಸುವವರೆಗೆ ನಿದ್ರಾಹೀನತೆಗೆ ಸಂಬಂಧಿಸಿದಂತೆ ಸಾವಿನ ಸಂಭವವು ಹೆಚ್ಚಾಗುವುದಿಲ್ಲ. ಆದರೆ ದೀರ್ಘಾಯುಸ್ಸು ಉಂಟಾಗುವ ಸಂಭವವಿದೆ. ಕೆಲವೊಮ್ಮೆ ನಿದ್ರಾಹೀನತೆಯೇ ಸ್ವತಃ ದೀರ್ಘಾಯುಷ್ಯವನ್ನು ಉಂಟುಮಾಡುವಂತಹ ನಿದ್ರಾಹೀನತೆಯ ಅಹಿತಕರ ಸ್ಥಿತಿಯನ್ನು ಹೊರತು ಪಡಿಸಿದರೆ, ನಿದ್ರಾಹೀನತೆ ಇರುವ ರೋಗಿಗಳಿಗೆ ಇದೊಂದು ಭರವಸೆ ನೀಡುವ ಅಂಶವಾಗಿದೆ.
ಸುಮಾರು 7.5 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ನಿದ್ರಿಸಿದರೆ ಸಾವಿನ ಸಂಭವ ಹೆಚ್ಚಾಗುತ್ತದೆ ಎಂಬುದು ಸ್ಪಷ್ಟ ಕಾರಣವಿಲ್ಲ.[9]
ನಿದ್ರಾಹೀನತೆಯು ಇದರಿಂದ ಉಂಟಾಗಬಹುದು:
ನಿದ್ರಾಹೀನತೆಯಿರುವವರಲ್ಲಿ ರಾತ್ರಿಯಲ್ಲಿ ಕೋರ್ಟಿಸೋಲ್ ಮತ್ತು ಅಡ್ರೀನೊಕೋರ್ಟಿಕೊಟ್ರೋಪಿಕ್ ಹಾರ್ಮೋನುಗಳ ಪರಿಚಲನೆಯು ಹೆಚ್ಚಾಗಿರುತ್ತದೆ ಎಂದು ಪಾಲಿಸೋಮ್ನೊಗ್ರಫಿಯನ್ನು ಬಳಸಿ ಮಾಡಿದ ನಿದ್ರೆಬಗೆಗಿನ ಅಧ್ಯಯನಗಳು ಸೂಚಿಸಿವೆ. ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪ್ರಮಾಣವೂ ಇವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ. ಇದು ನಿದ್ರಾಹೀನತೆ ಇಲ್ಲದವರಲ್ಲಿ ಕಂಡುಬರುವುದಿಲ್ಲ ಆದರೆ ನಿದ್ರೆಯ ಅಧ್ಯಯನ ಮಾಡುವ ಸಂದರ್ಭದಲ್ಲಿ ಅವರ ನಿದ್ದೆಗೆ ಉದ್ದೇಶಪೂರ್ವಕವಾಗಿ ಅಡ್ಡಿಯಾಗುತ್ತದೆ. ಚಯಾಪಚಯ (ಜೀವರಾಸಾಯನಿಕ)ಕ್ರಿಯೆಯ ಪ್ರಮಾಣವು ರಾತ್ರಿ ಮತ್ತು ಹಗಲು ಎರಡೂ ಹೊತ್ತು ನಿದ್ರಾಹೀನತೆ ಇರುವವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ, ಎಂದು ಪಾಸಿಟ್ರಾನ್ ಎಮಿಶನ್ ಟೋಮೊಗ್ರಫಿ (PET) ಸ್ಕ್ಯಾನ್ಗಳನ್ನು ಬಳಸಿಕೊಂಡು ನಡೆಸಿದ ಮಿದುಳಿನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಅಧ್ಯಯನಗಳು ತೋರಿಸಿಕೊಟ್ಟಿವೆ. ಈ ಬದಲಾವಣೆಗಳು ದೀರ್ಘಕಾಲದ-ನಿದ್ರಾಹೀನತೆಯ ಕಾರಣಗಳೊ ಅಥವಾ ಪರಿಣಾಮಗಳೊ ಎಂಬ ಪ್ರಶ್ನೆ ಮಾತ್ರ ಹಾಗೆ ಉಳಿದಿದೆ.[12]
ಪ್ರೀತಿಪಾತ್ರರನ್ನು ಕಳೆದುಕೊಂಡರೆ, ಅವರು ಅಸಮಧಾನ ತರುವ ರೀತಿಯಲ್ಲಿ ಸಾವನ್ನಪ್ಪಿದ್ದರೆ ಅವರು ಮಡಿದ ವರ್ಷಗಳ ಅಥವಾ ದಶಕಗಳ ನಂತರವೂ ನಿದ್ರಾಹೀನತೆಯು ಸಾಮಾನ್ಯವಾಗಿರುತ್ತದೆ. ಅವರ ಭಾವನೆಗಳ ತೀವ್ರತೆಯ ಲಕ್ಷಣಗಳು ಮತ್ತು ಪ್ರಮಾಣವು ಪ್ರತಿಯೊಬ್ಬರ ಮಾನಸಿಕ ಆರೋಗ್ಯ, ದೈಹಿಕ ಸ್ಥಿತಿಗತಿ ಮತ್ತು ವರ್ತನೆ ಅಥವಾ ವ್ಯಕ್ತಿತ್ವವನ್ನು ಅವಲಂಬಿಸಿ ವಿವಿಧ ರೀತಿಯಲ್ಲಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ವಯಸ್ಸಾದಂತೆ ಅಗತ್ಯವಾಗಿರುವ ನಿದ್ರೆಯ ಪ್ರಮಾಣವು ಕಡಿಮೆಯಾಗುತ್ತಾ ಹೋಗುತ್ತದೆ ಎಂಬ ತಪ್ಪುಗ್ರಹಿಕೆ ಇದೆ. ವಯಸ್ಸಾದಂತೆ ದೀರ್ಘಕಾಲ ನಿದ್ರಿಸುವ ಸಾಮರ್ಥ್ಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆಯೇ ಹೊರತು ಅವಶ್ಯಕವಾಗಿರುವ ನಿದ್ದೆಯ ಪ್ರಮಾಣವಲ್ಲ. ನಿದ್ರಾಹೀನತೆ ಹೊಂದಿರುವ ಕೆಲವು ಹಿರಿಯರು ರಾತ್ರಿಯಲ್ಲಿ ಹಾಸಿಗೆಯಲ್ಲಿ ಅತ್ತಿತ್ತ ಹೊರಳಾಡಿ ಹಾಗೂ ಕೆಲವೊಮ್ಮೆ ಹಾಸಿಗೆಯಿಂದ ಕೆಳಗೆ ಬಿದ್ದು, ಅವರಿಗೆ ಸಾಮಾನ್ಯವಾಗಿ ಬರುವ ನಿದ್ದೆಯ ಪ್ರಮಾಣವನ್ನೂ ಕಡಿಮೆ ಮಾಡಿಕೊಳ್ಳುತ್ತಾರೆ.[14]
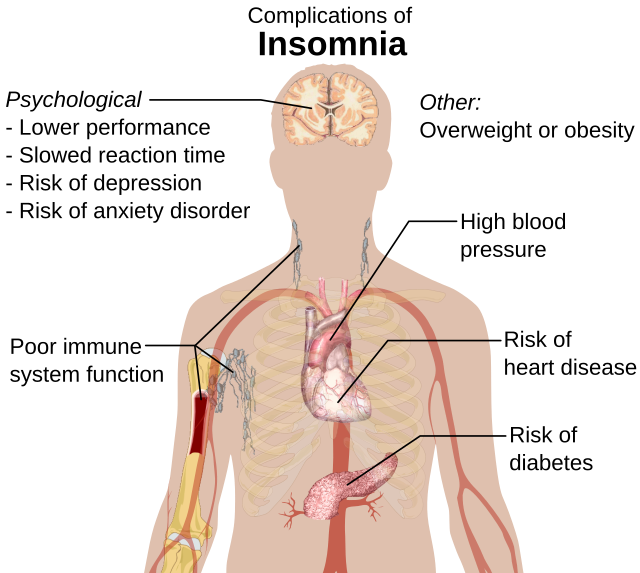
ನಿದ್ರೆಯ ಔಷಧಿಯ ತಜ್ಞರು ಅನೇಕ ವಿವಿಧ ರೀತಿಯ ನಿದ್ರೆಯ ಕಾಯಿಲೆಗಳ ರೋಗನಿರ್ಣಯ ಮಾಡುವಲ್ಲಿ ಸಫಲರಾಗಿದ್ದಾರೆ. ತಡವಾಗಿ ನಿದ್ರೆ ಬರುವ ರೋಗಲಕ್ಷಣವಿರುವವರನ್ನೂ ಒಳಗೊಂಡ ಅನೇಕ ಕಾಯಿಲೆಗಳಿರುವ ರೋಗಿಗಳಿಗೆ ನಿದ್ರಾಹೀನತೆ ಇದೆ ಎಂದು ಹೆಚ್ಚಾಗಿ ತಪ್ಪು-ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುತ್ತದೆ.
ನಿದ್ರೆ ಬರಲು ತೊಂದರೆ ಇರುವ ಆದರೆ ಒಮ್ಮೆ ನಿದ್ದೆ ಬಂದ ನಂತರ ಸಾಮಾನ್ಯ ರೀತಿಯಲ್ಲಿ ನಿದ್ರಿಸುವ ರೋಗಿಗಳಿಗೆ ಹೀಗಾಗಲು ದಿನನಿತ್ಯದ ಕಾರ್ಯಚಟುವಟಿಕೆಯಲ್ಲಿನ ಏರುಪೇರು ಕಾರಣವಾಗಿರುತ್ತದೆ.
ಹಲವಾರು ಸಂದರ್ಭಗಳಲ್ಲಿ ನಿದ್ರಾಹೀನತೆಯು ಬೇರೊಂದು ಕಾಯಿಲೆಯಿಂದ, ಔಷಧಗಳ ಅಡ್ಡಪರಿಣಾಮಗಳಿಂದ ಅಥವಾ ಮಾನಸಿಕ ತೊಂದರೆಯಿಂದ ಬರುತ್ತದೆ. ನಿದ್ರಾಹೀನತೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ನಿರ್ಧರಿಸುವ ಮೊದಲು ಅದು ವೈದ್ಯಕೀಯ ಮತ್ತು ಮಾನಸಿಕ ಎಂಬುದನ್ನು ಗುರುತಿಸುವುದು ಅತಿಅವಶ್ಯಕ.[16] ನಿದ್ರೆಗೆಡಿಸುವ ಕಾರಣಗಳ ಬಗ್ಗೆ ಗಮನಕೊಡುವುದು ಅತಿಮುಖ್ಯ ಪ್ರಾಥಮಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ ಹಾಗೂ ಇದನ್ನು ಯಾವುದೇ ಔಷಧವನ್ನು ನೀಡುವ ಬಗ್ಗೆ ಯೋಚಿಸುವ ಮೊದಲು ಪ್ರಯತ್ನಿಸಬೇಕು.[17]
ನಿದ್ರಾಹೀನತೆಗೆ ನಿದ್ದೆ-ಬರಿಸುವ ಔಷಧಗಳಿಗಿಂತ ಔಷಧೀಯವಲ್ಲದ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳು ಹೆಚ್ಚು ಉತ್ತಮ. ಏಕೆಂದರೆ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳ ಪರಿಣಾಮಗಳನ್ನು ಸಹಿಸಿಕೊಳ್ಳುವ ಸಾಮರ್ಥ್ಯವು ಹೆಚ್ಚಾಗುತ್ತಾ ಹೋಗುತ್ತದೆ ಹಾಗೂ ಅವುಗಳಿಂದ ಹಿಂದಕ್ಕೆ ಸರಿದಾಗ ಉಂಟಾಗುವ ತೀವ್ರ ಪರಿಣಾಮಗಳೊಂದಿಗೆ ಅವುಗಳ ಮೇಲಿನ ಅವಲಂಬಿಕೆಯೂ ವೃದ್ಧಿಗೊಳ್ಳುತ್ತದೆ. ಆದ್ದರಿಂದ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳನ್ನು ಅಲ್ಪಾವಧಿಯ ಬಳಕೆಗೆ ಮಾತ್ರ ಸಲಹೆ ನೀಡಲಾಗುತ್ತದೆ. ಔಷಧೀಯವಲ್ಲದ ವಿಧಾನಗಳು ನಿದ್ರಾಹೀನತೆಗೆ ದೀರ್ಘಕಾಲದ ಸದುಪಯೋಗಗಳನ್ನು ನೀಡುತ್ತವೆ ಹಾಗೂ ಇವನ್ನು ನಿದ್ರಾಹೀನತೆಯನ್ನು ನಿರ್ವಹಿಸುವ ಪ್ರಾಥಮಿಕ ಹಂತದ ಮತ್ತು ಸುದೀರ್ಘಕಾಲದ ವಿಧಾನಗಳೆಂದು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಈ ವಿಧಾನಗಳೆಂದರೆ - ನಿದ್ರೆಗೆಡಿಸುವ ಕಾರಣಗಳ ಬಗ್ಗೆ ಎಚ್ಚರಿಕೆವಹಿಸುವುದು, ಪ್ರಚೋದಕಗಳ ನಿಯಂತ್ರಣ, ನಡವಳಿಕೆಗಳಿಂದುಂಟಾಗುವ ಅಡೆತಡೆ ಅಥವಾ ಮಧ್ಯಪ್ರವೇಶ, ನಿದ್ರೆ-ಪರಿಮಿತಿಗೊಳಿಸುವ ಚಿಕಿತ್ಸಾ ವಿಧಾನ, ಸಹಜವಲ್ಲದ ಭಾವನೆ, ರೋಗಿಗಳಿಗೆ ತಿಳಿವಳಿಕೆ ನೀಡುವುದು ಮತ್ತು ವಿಶ್ರಾಂತಿ ಚಿಕಿತ್ಸಾ ವಿಧಾನ.[18]
EEG ಜೈವಿಕ ಪುನರಾಧಾನವು (ಜೈವಿಕ ಪ್ರತಿಕ್ರಿಯೆ ಮೇಲೆ ನಿಯಂತ್ರಣ)ನಿದ್ರೆಯ ಅವಧಿ ಮತ್ತು ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುವುದರಿಂದ ನಿದ್ರಾಹೀನತೆಯ ಚಿಕಿತ್ಸೆಯು ಇನ್ನಷ್ಟು ಪರಿಣಾಮಕಾರಿಯಾಗುತ್ತದೆ ಎಂಬುದನ್ನು ತೋರಿಸಿಕೊಟ್ಟಿದೆ.[19]
ಪ್ರಚೋದಕಗಳ ನಿಯಂತ್ರಣ ಚಿಕಿತ್ಸೆಯ ವಿಧಾನವನ್ನು ಹಾಸಿಗೆಗೆ ಹೋಗುವ, ಅಥವಾ ಸಾಮಾನ್ಯವಾಗಿ ನಿದ್ರಿಸುವ, ಬಗ್ಗೆ ತಮಗೆ ತಾವೇ ನಕಾರಾತ್ಮಕ ಭಾವನೆ ರೂಢಿಸಿಕೊಂಡಿರುವವರಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸಲಾಗುತ್ತದೆ. ಪ್ರಚೋದಕಗಳ ನಿಯಂತ್ರಣ ಚಿಕಿತ್ಸೆಯು ನಿದ್ದೆ ಮಾಡುವ ಪರಿಸರವನ್ನು ಹತೋಟಿಗೆ ತರುವ ಬಗ್ಗೆ ಗಮನ ಹರಿಸುವುದರಿಂದ, ಇದು ಕೆಲವೊಮ್ಮೆ ಅದಲುಬದಲಿಯಾಗಿ ನಿದ್ರೆಗೆಡಿಸುವ ಕಾರಣಗಳ ವಿಷಯದ ಬಗ್ಗೆಯೂ ನಿರೂಪಿಸುತ್ತದೆ. ಅಂತಹ ಪರಿಸರ ಮಾರ್ಪಡಿಸುವಿಕೆಗಳಿಗೆ ಉದಾಹರಣೆಗಳೆಂದರೆ - ಹಾಸಿಗೆಯನ್ನು ಓದಲು ಅಥವಾ ದೂರದರ್ಶನ ನೋಡುವಂತಹ ಇತರ ಚಟುವಟಿಕೆಗಳಿಗೆ ಬಳಸದೆ ನಿದ್ರೆ ಅಥವಾ ಲೈಂಗಿಕ ಕ್ರಿಯೆಗೆ ಮಾತ್ರ ಬಳಸುವುದು; ವಾರದ ಕೊನೆಯ ದಿನಗಳನ್ನೂ ಒಳಗೊಂಡಂತೆ ಪ್ರತಿ ದಿನ ಬೆಳಗ್ಗೆ ಒಂದೇ ಸಮಯಕ್ಕೆ ಏಳುವುದು; ನಿದ್ದೆಯ ಮಂಪರಿದ್ದಾಗ ಮತ್ತು ನಿದ್ರೆ ಬರುವ ಸಂಭಾವ್ಯತೆ ಹೆಚ್ಚಿದ್ದಾಗ ಮಾತ್ರ ಮಲಗಲು ಹೋಗುವುದು; ನಿದ್ರಿಸಲು ಹೋದ ನಂತರ ಸೂಚಿತ ಅವಧಿಯೊಳಗೆ (ಸಾಮಾನ್ಯವಾಗಿ ~20 ನಿಮಿಷಗಳು) ನಿದ್ದೆ ಆವರಿಸದಿದ್ದರೆ ಹಾಸಿಗೆ ಬಿಟ್ಟು ಬೇರೊಂದು ಸ್ಥಳಕ್ಕೆ ಹೋಗಿ ಕಾರ್ಯವೊಂದರಲ್ಲಿ ತೊಡಗುವುದು; ನಿದ್ರಿಸುವುದಕ್ಕಾಗಿ ಮಾಡುವ ಮಾನಸಿಕ ಪ್ರಯತ್ನ ಮತ್ತು ಅದಕ್ಕಾಗಿ ಶಕ್ತಿ ಬಳಸಿಕೊಳ್ಳುವುದನ್ನು ಕಡಿಮೆಮಾಡುವುದು; ರಾತ್ರಿಯ ಸಮಯದಲ್ಲಿ ಪ್ರಕಾಶಮಾನ ಬೆಳಕಿಗೆ ಒಡ್ಡದೆ ಇರುವುದು ಹಾಗೂ ಹಗಲುಹೊತ್ತು ನಸುನಿದ್ದೆ ಮಾಡುವುದನ್ನು ಬಿಟ್ಟುಬಿಡುವುದು.
'ಪ್ರಚೋದಕಗಳ ನಿಯಂತ್ರಣ ಚಿಕಿತ್ಸೆ'ಯ ಪ್ರಮುಖ ಅಂಶವೆಂದರೆ ನಿದ್ರೆಯನ್ನು ಪರಿಮಿತಿಯಲ್ಲಿಡುವುದು, ಇದೊಂದು ಹಾಸಿಗೆಯಲ್ಲಿ ಕಳೆದ ಸಮಯವನ್ನು ನಿದ್ರಿಸಲು ಕಳೆದ ನಿಜವಾದ ಸಮಯದೊಂದಿಗೆ ಹೊಂದಿಸುವ ವಿಧಾನವಾಗಿದೆ. ಸಣ್ಣ ಪ್ರಮಾಣದ ನಿದ್ದೆಯ ಅಭಾವ ಉಂಟುಮಾಡಲು ದಿನದ ನಿಗದಿತ ಸಮಯದಲ್ಲಿ ಮತ್ತು ನಿರ್ದಿಷ್ಟ ಹೊತ್ತಿನಲ್ಲಿ ಮಾತ್ರ ನಿದ್ರಿಸುವ ಕಟ್ಟುನಿಟ್ಟಿನ ನಿದ್ರೆಮಾಡುವ-ಏಳುವ ವೇಳಾಪಟ್ಟಿ ಪಾಲಿಸುವಿಕೆಯನ್ನು ಈ ವಿಧಾನ ಒಳಗೊಂಡಿದೆ. ಸಂಪೂರ್ಣ ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ 3 ವಾರಗಳವರೆಗೆ ಇರುತ್ತದೆ ಹಾಗೂ ಈ ಚಿಕಿತ್ಸೆಯು ಒಬ್ಬರಿಗೆ ನಿಜವಾಗಿ ಸಾಧ್ಯವಾಗುವಷ್ಟು ಕನಿಷ್ಠ ಹೊತ್ತು ಮಾತ್ರ ನಿದ್ರಿಸುವಂತೆ ಮಾಡುತ್ತದೆ, ನಂತರ ಅವರು ಅದನ್ನು ಸಾಧಿಸಿದರೆ (ಅಂದರೆ ನಿದ್ರಾ ಪರಿಣಾಮಕಾರಿತ್ವವು ಸುಧಾರಿಸಿದಾಗ) ಬೇಗ ಮಲಗುವಂತೆ ಸಲಹೆ ನೀಡುವ ಮೂಲಕ ದೇಹದೊಳಗಿನ ನಿದ್ರಿಸುವ ಸಮಯಕ್ಕೆ ಸರಿಹೊಂದುವಂತೆ ಶರೀರವು ಪ್ರಯತ್ನಿಸುತ್ತಾ ಹೋದಂತೆ ಈ ಪ್ರಮಾಣವನ್ನು ನಿಧಾನವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತಾ (~15 ನಿಮಿಷಗಳು) ಹೋಗುತ್ತದೆ. ಬೆಳಿಗ್ಗೆ ಬೇಗ ಎಚ್ಚರವಾಗುವವರಿಗೆ ಅವರ ಸಹಜ ನಿದ್ರಾ ಆವರ್ತವನ್ನು ಮತ್ತೆ ಮುಂದುವರಿಸಿಕೊಂಡು ಹೋಗುವುದಕ್ಕಾಗಿ 'ಪ್ರಕಾಶಮಾನ ಬೆಳಕಿನ ಚಿಕಿತ್ಸೆ'ಯನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಇದನ್ನು 'ನಿದ್ರೆ-ಪರಿಮಿತಿಗೊಳಿಸುವ ಚಿಕಿತ್ಸೆ'ಯೊಂದಿಗೂ ಹೊಸ ಏಳುವ-ವೇಳಾಪಟ್ಟಿಯನ್ನು ವಿಧಿಸುವುದಕ್ಕಾಗಿ ಉಪಯೋಗಿಸಲಾಗುತ್ತದೆ. ಆದರೂ ಈ ವಿಧಾನವನ್ನು ದೃಢತೆಯಿಂದ ಬಳಸುವುದು ಕಷ್ಟ, ಇದು ಪ್ರೇರಕವಾಗಿರುವ-ರೋಗಿಗಳಲ್ಲಿ ನಿದ್ರಾಹೀನತೆ ಪ್ರಚೋದಿಸುವ ಗುಣಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರಬಹುದು.
'ಸಹಜವಲ್ಲದ ಭಾವನೆ'ಯು ರಾತ್ರಿಯಲ್ಲಿ ನಿದ್ರಿಸಲು ಪ್ರಯತ್ನಿಸುವುದನ್ನು ಬಿಟ್ಟು ಎಚ್ಚರವಾಗಿರಲು ಎಲ್ಲಾ ಪ್ರಯತ್ನಗಳನ್ನು ಮಾಡುವವ ನಿದ್ರಾಹೀನತೆ ಇರುವವರಲ್ಲಿ ಅರಿವಿನ ಪುನಃರೂಪಿಸುವ ವಿಧಾನವಾಗಿದೆ. ಈ ವಿಧಾನವು ಉದ್ಧೇಶಪೂರ್ವಕವಾಗಿ ನಿದ್ರಿಸುವಂತೆ ಮಾಡದೆ ನಿದ್ರಿಸಬೇಕಾದ ಅವಶ್ಯಕತೆ ಅಥವಾ ಅಗತ್ಯತೆಯಿಂದ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಆತಂಕವನ್ನು ದೂರಮಾಡುತ್ತದೆ. ಇದನ್ನು 'ಪ್ರತಿಭಟಿಸದ ಕ್ರಿಯೆ' ಎನ್ನುತ್ತಾರೆ, ಎಂದು ಒಂದು ಅಧ್ಯಯನ ಈ ವಿಧಾನದ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ವಿವರಿಸಿದೆ. ಈ ವಿಧಾನವು ನಿದ್ರಿಸಲು ಮಾಡುವ ಪ್ರಯತ್ನ ಮತ್ತು ಆತಂಕವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಹಾಗೂ ನಿದ್ರೆ ಬರುವುದು ತಡವಾಗುವುದೆಂಬ ಮಾನಸಿಕ ನಿರ್ಣಯವನ್ನು ಮತ್ತು ನಿದ್ರೆಯ ಕೊರತೆಯ ಬಗ್ಗೆ ಅತಿಯಾಗಿ ಅಂದಾಜು ಮಾಡುವುದನ್ನು (ಹೆಚ್ಚಿನ ನಿದ್ರಾಹೀನತೆಯಿರುವವರಲ್ಲಿ ಕಂಡುಬರುವ ಗುಣ) ತಗ್ಗಿಸುತ್ತದೆ.[20]
ನಿದ್ರಾಹೀನತೆಯನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ಅರಿವಿನ ವರ್ತನೆಯ ಚಿಕಿತ್ಸೆಯು ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳಿಗಿಂತ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿರುತ್ತವೆ ಎಂದು ಇತ್ತೀಚಿನ ಅಧ್ಯಯನವೊಂದು ಕಂಡುಹಿಡಿದಿದೆ.[ಸೂಕ್ತ ಉಲ್ಲೇಖನ ಬೇಕು] ಈ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ರೋಗಿಗಳಿಗೆ ನಿದ್ರಿಸುವ ಅಭ್ಯಾಸ ಸುಧಾರಿಸುವಂತೆ ಮತ್ತು ನಿದ್ದೆಯ ಬಗೆಗಿನ ವಿರುದ್ಧ-ಪರಿಣಾಮಕ ಊಹೆಗಳನ್ನು ನಿವಾರಿಸಿಕೊಳ್ಳುವಂತೆ ತಿಳಿಸಿ ಹೇಳಲಾಗುತ್ತದೆ. ಕೆಲವು ಸಾಮಾನ್ಯ ತಪ್ಪುಗ್ರಹಿಕೆಗಳು ಮತ್ತು ಮಾರ್ಪಡಿಸಿಕೊಳ್ಳಬೇಕಾದ ನಿರೀಕ್ಷೆಗಳು ಹೀಗಿವೆ: (1) ವಾಸ್ತವಿಕವಲ್ಲದ ನಿದ್ರೆಯ ನಿರೀಕ್ಷೆಗಳು (ಉದಾ. ನಾನು ಪ್ರತಿ ರಾತ್ರಿಗೆ 8 ಗಂಟೆಗಳಷ್ಟು ಕಾಲ ನಿದ್ದೆ ಮಾಡಬೇಕು), (2) ನಿದ್ರಾಹೀನತೆಯ ಕಾರಣಗಳ ಬಗೆಗಿನ ತಪ್ಪುಗ್ರಹಿಕೆಗಳು (ಉದಾ. ನನಗೆ ರಾಸಾಯನಿಕ ಅಸಮತೋಲನವಿರುವುದರಿಂದ ನಿದ್ರಾಹೀನತೆಗೆ ಕಾರಣವಾಗಿದೆ), (3) ನಿದ್ರಾಹೀನತೆಯ ಪರಿಣಾಮಗಳನ್ನು ಹೆಚ್ಚಿಸುವುದು (ಉದಾ. ರಾತ್ರಿ ಚೆನ್ನಾಗಿ ನಿದ್ರೆ ಮಾಡದಿದ್ದರೆ ನನಗೆ ಏನೂ ಮಾಡಲಾಗುವುದಿಲ್ಲ) ಮತ್ತು (4) ಉತ್ತಮ ನಿದ್ರೆಗಾಗಿ ಸುದೀರ್ಘಕಾಲ ಪ್ರಯತ್ನಿಸಿದ ನಂತರ ನಿದ್ರೆಯನ್ನು ನಿಯಂತ್ರಿಸಿಕೊಂಡು ಆತಂಕ ಹೊಂದುವುದು. ಅರಿವಿನ ವರ್ತನೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಚೋದಕಗಳ ನಿಯಂತ್ರಣ ಮತ್ತು ವಿಶ್ರಾಂತಿ ಚಿಕಿತ್ಸೆಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಿದರೆ ಅತ್ಯುತ್ತಮ ಫಲಿತಾಂಶ ಬರುತ್ತದೆ, ಎಂದು ಅನೇಕ ಅಧ್ಯಯನಗಳು ವರದಿಮಾಡಿವೆ. ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳು ನಿದ್ರಾಹೀನತೆಯ ಅಲ್ಪಕಾಲದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸಮಾನ ಪರಿಣಾಮ ಹೊಂದಿವೆ, ಆದರೆ ಅವುಗಳ ಪರಿಣಾಮಗಳು ಸಹಿಸಿಕೊಳ್ಳುವಿಕೆಯಿಂದಾಗಿ ಹೆಚ್ಚುಕಾಲ ಇರುವುದಿಲ್ಲ. ನಿದ್ರಾಹೀನತೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವಲ್ಲಿ ಅರಿವಿನ ವರ್ತನೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಗಳು ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರವೂ ತುಂಬಾ ದಿನಗಳವರೆಗೆ ಹಾಗೆಯೇ ಉಳಿಯುತ್ತವೆ.[21][22] ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳನ್ನು CBT ಒಂದಿಗೆ ಸೇರಿಸಿದರೂ ಇದು ನಿದ್ರಾಹೀನತೆಯನ್ನು ಉಪಶಮನ ಮಾಡುವಲ್ಲಿ ಯಾವುದೇ ಪ್ರಯೋಜನವನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ. CBTಯ ಹೆಚ್ಚು ಕಾಲ ಉಳಿಯುವ ಅನುಕೂಲಗಳು ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳಿಗಿಂತ ಉತ್ತಮವಾದವುಗಳಾಗಿ ಕಂಡುಬರುತ್ತವೆ. ಜೋಲ್ಪಿಡೆಮ್ (ಆಂಬೈನ್)ನಂತಹ ಅಲ್ಪಾವಧಿಯ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಅಲ್ಪಾವಧಿಯಲ್ಲೂ CBT ಹೆಚ್ಚು ಗಮನಾರ್ಹ ಶ್ರೇಷ್ಠತೆಯನ್ನು ತೋರಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ CBTಅನ್ನು ನಿದ್ರಾಹೀನತೆಗೆ ಪ್ರಾಥಮಿಕ ಹಂತದ ಚಿಕಿತ್ಸೆಯಾಗಿ ಶಿಫಾರಸುಮಾಡಲಾಗಿದೆ.[23]
ನಿದ್ರಾಹೀನತೆ ಇರುವ ಹೆಚ್ಚಿನವರು ವಿಶ್ರಾಂತಿಗಾಗಿ ನಿದ್ರೆ ಬರಿಸುವ ಗುಳಿಗೆಗಳನ್ನು ಮತ್ತು ನಿದ್ರಾಜನಕಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತಾರೆ. ಎಲ್ಲಾ ನಿದ್ರಾಜನಕ ಔಷಧಗಳು ಮಾನಸಿಕ ಅವಲಂಬನೆಗೆ ಕಾರಣವಾಗುವ ಸಂಭಾವ್ಯತೆ ಹೊಂದಿರುತ್ತವೆ. ಈ ಅವಲಂಬನೆಗೆ ಒಳಗಾದ ವ್ಯಕ್ತಿಯು ಔಷಧಗಳಿಲ್ಲದೆ ನಿದ್ರಿಸಲು ಸಾಧ್ಯ ಎಂಬುದನ್ನು ಮಾನಸಿಕವಾಗಿ ಸ್ವೀಕರಿಸುವುದಿಲ್ಲ[ಸೂಕ್ತ ಉಲ್ಲೇಖನ ಬೇಕು]. ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ಮತ್ತು ಹೊಸ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದ ಔಷಧಗಳಂತಹ ನಿದ್ರಾಜನಕಗಳ ಕೆಲವು ವರ್ಗಗಳು ದೈಹಿಕ ಅವಲಂಬನೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ, ಇದರಿಂದ ಔಷಧವನ್ನು ಕ್ರಮೇಣ ಕಡಿಮೆ ಮಾಡದಿದ್ದರೆ ನಿವರ್ತನ ಚಿಹ್ನೆಗಳು(ಚಟಗಳನ್ನು ನಿಲ್ಲಿಸಿದಾಗ ಉಂಟಾಗುವ ತೀವ್ರ ರೋಗ ಚಿಹ್ನೆಗಳು) ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ಮತ್ತು ಬೆಂಜೊಡಿಯಜೆಪೈನ್-ಅಲ್ಲದ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳು ಹಲವಾರು ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನೂ ಹೊಂದಿವೆ - ಹಗಲು ಹೊತ್ತಿನಲ್ಲಿ ಆಯಾಸವಾಗುವುದು, ಸ್ನಾಯು ವಾಹಕಗಳ ಘರ್ಷಣೆ, ಅರಿವಿನ ದುರ್ಬಲಗೊಳ್ಳುವಿಕೆ ಹಾಗೂ ಪ್ರಜ್ಞೆತಪ್ಪುವುದು ಮತ್ತು (ಮೂಳೆಗಳ ಸೀಳಾಗುವಿಕೆ) ಅಸ್ಥಿಭಂಗವಾಗುವುದು. ವಯಸ್ಸಾದವರು ಈ ಅಡ್ಡಪರಿಣಾಮಗಳಿಗೆ ಹೆಚ್ಚು ಸಂವೇದನಾಶೀಲರಾಗಿರುತ್ತಾರೆ.[24]
ಆಯ್ಕೆಗಳನ್ನು ಹೋಲಿಸಿದ ಒಂದು ಕ್ರಮಬದ್ಧ ಅವಲೋಕನವು, ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ಮತ್ತು ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದವುಗಳು ಒಂದೇ ರೀತಿಯ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿವೆ. ಅಲ್ಲದೇ ಇದು ಉಪಶಾಮಕ-ನಿರೋಧಕಗಳಿಗಿಂತ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿಲ್ಲ ಎಂದು ಗೊತ್ತಾಗಿದೆ.[25] ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ಹೆಚ್ಚು ಪ್ರತಿಕೂಲ ಔಷಧ ಕ್ರಿಯೆಗಳೊಂದಿಗೆ ಗಮನಾರ್ಹ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿಲ್ಲ.[25] ನಿದ್ರಾಹೀನತೆಗೆ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳನ್ನು ಅಧಿಕ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸುವವರು ಔಷಧಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳದ ತೀವ್ರ ನಿದ್ರಾಹೀನತೆ ಇರುವವರಿಗಿಂತ ಚೆನ್ನಾಗಿ ನಿದ್ರಿಸುವುದಿಲ್ಲ. ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳನ್ನು ಹೆಚ್ಚಾಗಿ ಉಪಯೋಗಿಸುವವರು ನಿದ್ರಾಜನಕ ಔಷಧಗಳನ್ನು ಸೇವಿಸದ ನಿದ್ರಾಹೀನತೆಯಿರುವವರಿಗಿಂತ ಹೆಚ್ಚು ನಿಯಮಿತವಾಗಿ(ಆಗಾಗ್ಗೆ) ರಾತ್ರಿಯಲ್ಲಿ ಎಚ್ಚರಗೊಳ್ಳುತ್ತಿರುತ್ತಾರೆ.[26] ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳು ಮತ್ತು ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದವುಗಳಿಗೆ ಸಂಬಂಧಿಸಿದ ಹೆಚ್ಚಿನ ಅವಲೋಕನವು, ಈ ಔಷಧಗಳು ಅವನ್ನು ಸೇವಿಸುವವರಿಗೆ ಮತ್ತು ಸಾರ್ವಜನಿಕ ಆರೋಗ್ಯಕ್ಕೆ ಅಸಮರ್ಥನೀಯ ಅಪಾಯವನ್ನು ತಂದೊಡ್ಡಿದೆ. ಅಲ್ಲದೇ ದೀರ್ಘಕಾಲದ ಪರಿಣಾಮದ ಲಕ್ಷಣಗಳನ್ನು ಕಡಿಮೆಮಾಡಿದೆ ಎಂದು ದೃಢಪಡಿಸಿದೆ. ಈ ಅಪಾಯಗಳೆಂದರೆ - ಅವಲಂಬನೆ, ಆಘಾತಗಳು ಮತ್ತು ಇತರ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮಗಳು. ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳನ್ನು ಸುದೀರ್ಘಕಾಲ ಉಪಯೋಗಿಸುವವರಲ್ಲಿ ಅವುಗಳ ಬಳಕೆಯನ್ನು ಸ್ವಲ್ಪಸ್ವಲ್ಪವೇ ಕಡಿಮೆಮಾಡುವ ಮೂಲಕ ನಿದ್ರೆ ಹಾಳುಮಾಡದೆ ಆರೋಗ್ಯವನ್ನು ಸುಧಾರಿಸಬಹುದು. ಮೇಲಾಗಿ ನಿದ್ದೆ ಬರಿಸುವವುಗಳನ್ನು ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಕೆಲವು ದಿನಗಳಿಗೆ ಮಾತ್ರ ಸೂಚಿಸಬೇಕಲ್ಲದೇ ವಯಸ್ಸಾದವರು ಸಾಧ್ಯವಾದರೆ ಅದರಿಂದ ಸಂಪೂರ್ಣವಾಗಿ ದೂರವಿರಬೇಕು.[27]
ನಿದ್ರಾಹೀನತೆಗೆ ಹೆಚ್ಚಾಗಿ ಬಳಸುವ ನಿದ್ರಾಜನಕ ಔಷಧಗಳೆಂದರೆ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು. ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು GABAA ವಾಹಕದೊಂದಿಗೆ ಬಂಧಿಸಲ್ಪಡುತ್ತವೆ.[25] ಈ ಔಷಧಗಳೆಂದರೆ - ಡಯಾಜೆಪಮ್, ಆಲ್ಪ್ರಜೊಲಮ್, ಕ್ಲೋನಜೆಪಮ್, ಟೆಮಜೆಪಮ್, ಫ್ಲೂನಿಟ್ರಜೆಪಮ್, ಟ್ರಿಯಾಜೊಲಮ್, ಫ್ಲೂರಜೆಪಮ್, ಮಿಡಜೊಲಮ್, ನೈಟ್ರಾಜೆಪಮ್ ಮತ್ತು ಕ್ವಾಜೆಪಮ್. ಈ ಔಷಧಗಳು ಸಹಿಸಿಕೊಳ್ಳುವಿಕೆ ಮತ್ತು ದೈಹಿಕ ಅವಲಂಬನೆಗೆ ಹಾಗೂ ದೀರ್ಘಕಾಲ ಬಳಕೆಯ ನಂತರ ಒಮ್ಮೆಲೆ ಅವುಗಳ ಬಳಕೆಯನ್ನು ಬಿಟ್ಟುಬಿಟ್ಟರೆ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ನಿವರ್ತನ ಚಿಹ್ನೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ಪ್ರಜ್ಞಾಹೀನತೆಯನ್ನು ಉಂಟುಮಾಡುವಾಗ REM ನಿದ್ರೆಯಂತೆ ಗಾಢನಿದ್ರೆಯ ಸಮಯ ಕಡಿಮೆ ಮಾಡಿ ನಸುನಿದ್ರೆಯನ್ನು ಪ್ರೇರೇಪಿಸುವುದರಿಂದ ಅವುಗಳು ನಿಜಅರ್ಥದಲ್ಲಿ ನಿದ್ರೆ ಕೆಡಿಸುತ್ತವೆ.[28] ನಿದ್ರಾಹೀನತೆಗೆ ಅಲ್ಪಕಾಲ ಕ್ರಿಯೆ ನಡೆಸುವ ನಿದ್ರಾಜನಕಗಳನ್ನು ನಿಯಮಿತವಾಗಿ ಬಳಸುವುದರಿಂದ ಉಂಟಾಗುವ ಮತ್ತೊಂದು ತೊಂದರೆ ಎಂದರೆ ಹಗಲಿನಲ್ಲಿ ಮರುಕಳಿಸುವ ಆತಂಕ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು.[29] ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ನಿದ್ರೆಯನ್ನು ಆರಂಭಿಸಲು ಮತ್ತು ಹೆಚ್ಚಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತವೆ, ಅಲ್ಲದೆ ಇವು ಗಾಢ ನಿದ್ರೆಯನ್ನೂ ಕಡಿಮೆ ಮಾಡುತ್ತವೆ ಮತ್ತು ನಸುನಿದ್ರೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ. ಆದರೂ ನಿದ್ರಾಹೀನತೆಗೆ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳ ಬಳಕೆಯಿಂದ ಪ್ರಯೋಜನ ಇರುವುದರ ಬಗ್ಗೆ ಯಾವುದೇ ಆಧಾರವಿಲ್ಲ ಮತ್ತು ಇದರಿಂದ ಉಂಟಾಗುವ ಹಾನಿಕಾರಕ ಪರಿಣಾಮವೇ ಹೆಚ್ಚಾಗಿದೆ.[30] ಹೆಚ್ಚಿನ ಜನರಲ್ಲಿ ನಿದ್ರಾಹೀನತೆಗೆ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳನ್ನು ದೀರ್ಘಕಾಲ ಬಳಸುವುದು ಸಮಂಜವಾದುದಲ್ಲ. ಯಾಕೆಂದರೆ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳ ದೀರ್ಘಕಾಲ ಬಳಕೆಯಿಂದ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮಗಳು ಉಂಟಾಗುವುದರಿಂದ ಅವುಗಳನ್ನು ಸ್ವಲ್ಪ ಸ್ವಲ್ಪವೇ ಕಡಿಮೆ ಮಾಡುವುದು ಒಳಿತು. ಅದಲ್ಲದೇ ಅವಶ್ಯವಿದ್ದಾಗ ಮಾತ್ರ ಸಲಹೆ ನೀಡಬೇಕೆಂಬ ಸಾರ್ವತ್ರಿಕ ಎಚ್ಚರಿಕೆ ಇದೆ.[31][32]
ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದ ನಿದ್ರಾಜನಕ-ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳಾದ ಜೋಲ್ಪಿಡೆಮ್, ಜಲೆಪ್ಲಾನ್, ಜೋಪಿಕ್ಲೋನ್ ಮತ್ತು ಎಸ್ಜೋಪಿಕ್ಲೋನ್ ನಿದ್ದೆ ಬರಿಸುವ ಔಷಧಗಳ ಹೊಸ ವರ್ಗಗಳು. ಅವು ಔಷಧಗಳ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ವರ್ಗದಂತೆಯೇ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ಅಂಶ GABAA ವಾಹಕ ಸಂಕೀರ್ಣದ ಮೇಲೆ ಕ್ರಿಯೆ ನಡೆಸುತ್ತವೆ. ಕೆಲವು ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದವುಗಳು GABAA ವಾಹಕಗಳಲ್ಲಿ α1 ಉಪಘಟಕಗಳಿಗೆ ಆಯ್ಕೆಯನ್ನು ಹೊಂದಿರುತ್ತವೆ, ಇವು ನಿದ್ರೆ ತರಿಸಲು ಕಾರಣವಾಗಿರುತ್ತವೆ. ಆದ್ದರಿಂದ ಹಳೆಯ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಿಗಿಂತ ಇವು ಹೆಚ್ಚು ಅಡ್ಡ ಪರಿಣಾಮ ಹೊಂದಿರಬಹುದು. ಜೋಪಿಕ್ಲೋನ್ ಮತ್ತು ಎಸ್ಜೋಪಿಕ್ಲೋನ್ನಂತಹ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ಔಷಧಗಳು α1, α2, α3 ಮತ್ತು α5 GABAA ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ವಾಹಕಗಳೊಂದಿಗೆ ಆಯ್ಕೆಯನ್ನು ಹೊಂದದೆ ಬಂಧಿಸಲ್ಪಡುತ್ತವೆ.[33] ಜೋಲ್ಪಿಡೆಮ್ ಹೆಚ್ಚು ಆಯ್ಕೆಯನ್ನು ಮತ್ತು ಜೆಲೆಪ್ಲಾನ್ ಅತಿಹೆಚ್ಚು ಆಯ್ಕೆ α1 ಉಪಘಟಕದೊಂದಿಗೆ ಹೊಂದಿರುತ್ತವೆ. ಆದ್ದರಿಂದ ಇವು ನಿದ್ರೆ ಉಂಟುಮಾಡುವಲ್ಲಿ ಮತ್ತು ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುವಲ್ಲಿ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಿಗಿಂತ ಹೆಚ್ಚು ಪ್ರಯೋಜನಕಾರಿ.[34][35] ಆದರೂ ಈ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಲ್ಲದ ಔಷಧಗಳು ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಿಗಿಂತ ಉತ್ತಮವಾದವುಗಳೇ ಎಂಬ ಬಗ್ಗೆ ವಾಗ್ವಾದಗಳಿವೆ. ಈ ಔಷಧಗಳು ಸಾಂಪ್ರದಾಯಿಕ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಿಗಿಂತ ಕಡಿಮೆ ಪ್ರಮಾಣವಾದರೂ ಮಾನಸಿಕ ಅವಲಂಬನೆ ಮತ್ತು ದೈಹಿಕ ಅವಲಂಬನೆಗಳೆರಡನ್ನೂ ಉಂಟುಮಾಡಬಹುದು. ಅಲ್ಲದೇ ಬೆಳಗ್ಗಿನ ನಿದ್ರೆಯೊಂದಿಗೆ ನೆನಪು ಮತ್ತು ಅರಿವಿಗೆ ಭಂಗತರಲು ಕಾರಣವಾಗಬಹುದು.
ಮದ್ಯಸಾರವನ್ನು ಹೆಚ್ಚಾಗಿ ನಿದ್ರಾಹೀನತೆಗೆ ಸ್ವಂತ-ಚಿಕಿತ್ಸೆಯಾಗಿ, ನಿದ್ರೆಬರಲು ಬಳಸುತ್ತಾರೆ. ಆದರೆ ನಿದ್ರೆ ಬರಿಸಲು ಬಳಸುವ ಮದ್ಯಸಾರವು ನಿದ್ರಾಹೀನತೆಗೆ ಕಾರಣವಾಗಬಹುದು. ದೀರ್ಘಕಾಲ ಮದ್ಯಪಾನ ಮಾಡುವುದರಿಂದ NREM ಹಂತ 3 ಮತ್ತು 4ರ ನಿದ್ರೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಅದಲ್ಲದೇ REM ನಿದ್ರೆಯು ತಡೆಗಟ್ಟಲ್ಪಟ್ಟು ಛಿದ್ರಗೊಳ್ಳುತ್ತದೆ. ತಲೆನೋವು ಮತ್ತು ವಿಪರೀತ ಬೆವರುವಿಕೆಯಿಂದ ಎಚ್ಚರವಾಗುವುದರೊಂದಿಗೆ ನಿದ್ರೆಯ ಹಂತಗಳ ಮಧ್ಯೆ ಮೇಲಿಂದಮೇಲೆ ಅಡಚಣೆಗಳು ಕಂಡುಬರುತ್ತವೆ. ಅತಿಹೆಚ್ಚು ಮದ್ಯಪಾನ ಮಾಡುವುದನ್ನು ನಿಲ್ಲಿಸುವುದರಿಂದಲೂ ಸ್ಪಷ್ಟ ಕನಸುಗಳೊಂದಿಗೆ ತೀವ್ರ ನಿದ್ರಾಹೀನತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಮದ್ಯಪಾನ ಬಿಟ್ಟುಬಿಟ್ಟರೆ ಮರುಕಳಿಸುವ ಪರಿಣಾಮವಾಗಿ REM ನಿದ್ರೆ ಕಡಿಮೆಯಾಗುವುದು ಅತಿಯಾಗುತ್ತದೆ.[36]
ಓಪಿಯಾಡ್ಗಳ ನೋವುಶಾಮಕ ಗುಣಕ್ಷಣಗಳು ಮತ್ತು ನಿದ್ದೆ ಬರಿಸುವ ಪರಿಣಾಮಗಳಿಂದಾಗಿ ಅವುಗಳನ್ನು ನೋವಿನಿಂದ[11] ಉಂಟಾಗುವ ನಿದ್ರಾಹೀನತೆಯ ಪರಿಹಾರಕ್ಕೆ ಬಳಸಲಾಗುತ್ತದೆ
ಆಮಿಟ್ರಿಪ್ಟಿಲೈನ್, ಡಾಕ್ಸೆಪಿನ್, ಮಿರ್ಟಾಜಪೈನ್ ಮತ್ತು ಟ್ರ್ಯಾಜೊಡೋನ್ ಮೊದಲಾದ ಕೆಲವು ಉಪಶಾಮಕ-ನಿರೋಧಕಗಳು ಹೆಚ್ಚು ಪ್ರಬಲ ನಿದ್ರಾಜನಕ ಪರಿಣಾಮ ಹೊಂದಿವೆ. ಅಲ್ಲದೇ ಇವನ್ನು ನಿದ್ರಾಹೀನತೆಯ ಚಿಕಿತ್ಸೆಗಾಗಿ ಯಾವುದೇ ವಿಶಿಷ್ಟ ಹಣೆಪಟ್ಟಿಯಿಲ್ಲದ ಔಷಧವಾಗಿ ಸಲಹೆ-ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ.[37] ಈ ಔಷಧಗಳ ಪ್ರಮುಖ ನ್ಯೂನತೆ ಎಂದರೆ ಅವು ಹಲವಾರು ಅಡ್ಡ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುವ ಹಿಸ್ಟಮಿನ್-ರೋಧಕ, ಕೋಲೀನ್-ರೋಧಕ ಮತ್ತು ಅಡ್ರೀನಲ್ ಸ್ರವಿಕೆ-ನಿರೋಧಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿವೆ. ಕೆಲವು ನಿದ್ರೆಯ ರೀತಿಯನ್ನೂ ವ್ಯತ್ಯಾಸಗೊಳಿಸುತ್ತವೆ. ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಂತೆ ನಿದ್ರಾಹೀನತೆಯ ಚಿಕಿತ್ಸೆಗೆ ಉಪಶಾಮಕ-ನಿರೋಧಕಗಳ ಬಳಕೆಯು ನಿವರ್ತನ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು; ಇವುಗಳ ಬಳಕೆಯನ್ನು ನಿಲ್ಲಿಸುವುದರಿಂದ ಮರುಕಳಿಸುವ ನಿದ್ರಾಹೀನತೆ ಉಂಟಾಗಬಹುದು.
ಮಿರ್ಟಾಜಪೈನ್ ಖಿನ್ನತೆ ಮತ್ತು ನಿದ್ರಾಹೀನತೆಯಿಂದ ನರಳುವವರಲ್ಲಿ ನಿದ್ರಾ ಸಾಮರ್ಥ್ಯವನ್ನು ಪ್ರೇರೇಪಿಸಿ ಮತ್ತು ಒಟ್ಟು ನಿದ್ದೆಯ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಿ ತಡವಾಗಿ ನಿದ್ರೆ ಬರುವುದನ್ನು ಕಡಿಮೆಮಾಡುತ್ತದೆ.[38][39]
ಹಾರ್ಮೋನು ಮತ್ತು ಪೂರಕ ಮೆಲಟೋನಿನ್ ಕೆಲವು ಪ್ರಕಾರದ ನಿದ್ರಾಹೀನತೆಯಲ್ಲಿ ಪರಿಣಾಮಕಾರಿ. ಮೆಲಟೋನಿನ್ ನಿದ್ರೆ ಬರಿಸುವಲ್ಲಿ ಮತ್ತು ನಿದ್ರೆ/ಎಚ್ಚರದ ಆವರ್ತವನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ನಿದ್ರಾಜನಕ-ಗುಳಿಗೆ ಜೋಪಿಕ್ಲೋನ್ನಷ್ಟೇ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ.[40] ಮೆಲಟೋನಿನ್ನ ಒಂದು ಪ್ರಮುಖ ಪ್ರಯೋಜನವೆಂದರೆ ಇದು ಅನೇಕ ನಿದ್ರಾಜನಕ-ಗುಳಿಗೆಗಳಿಂದ ಬದಲಾವಣೆಗೊಂಡ ನಿದ್ರಾ ರೀತಿಯನ್ನು ವ್ಯತ್ಯಾಸಗೊಳಿಸದೆ ನಿದ್ರಾಹೀನತೆಯನ್ನು ಉಪಶಮನ ಮಾಡುತ್ತದೆ. ಮತ್ತೊಂದು ಉಪಯೋಗವೆಂದರೆ ಇದು ನಿರ್ವಹಣೆ ಸಂಬಂಧಿತ ಕೌಶಲಗಳನ್ನು ಹಾಳುಗೆಡುವುದಿಲ್ಲ.[41][42]
ರ್ಯಾಮೆಲ್ಟಿಯಾನ್ (ರೋಜೆರೆಮ್) ಮತ್ತು ಟ್ಯಾಸಿಮೆಲ್ಟಿಯಾನ್ ಮೊದಲಾದ ಮೆಲಟೋನಿನ್ ಸಂಘರ್ಷಕಗಳು ನಿರಾಕರಣೆ ಮತ್ತು ಅವಲಂಬನೆಯ ಸಾಮರ್ಥ್ಯ ಕಡಿಮೆಮಾಡುತ್ತವೆ. ಈ ವರ್ಗದ ಔಷಧಗಳು ಹೆಚ್ಚುಕಡಿಮೆ ಅಲ್ಪ ಪ್ರಮಾಣದ ಅಡ್ಡ ಪರಿಣಾಮ ಹೊಂದಿರುತ್ತವೆ. ಅಲ್ಲದೇ ಬೆಳಗ್ಗೆ ನಿದ್ರೆ ಬರುವುದನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತವೆ. ಜೆಟ್ ಲ್ಯಾಗ್ನಿಂದ ಉಂಟಾಗುವ ನಿದ್ರಾಹೀನತೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವಲ್ಲಿ ಈ ಔಷಧಗಳು ಉತ್ತಮ ಪರಿಣಾಮಗಳನ್ನು ತೋರುತ್ತವೆ,[43] ಆದರೆ ಇತರ ಪ್ರಕಾರದ ನಿದ್ರಾಹೀನತೆಗೆ ಇವು ಕಡಿಮೆ ಭರವಸೆ ಉಳ್ಳದ್ದಾಗಿವೆ.[44]
5-HTP ಮತ್ತು L-ಟ್ರಿಪ್ಟೋಫನ್ನಂತಹ ನೈಸರ್ಗಿಕ ಅಂಶಗಳು ಸಿರೊಟೋನಿನ್-ಮೆಲಟೋನಿನ್ ಪ್ರತಿಕ್ರಿಯಾಸರಣಿಯನ್ನು ಪುಷ್ಟಿಗೊಳಿಸುತ್ತವೆ. ಅಲ್ಲದೇ ನಿದ್ರಾಹೀನತೆಯನ್ನೂ ಒಳಗೊಂಡಂತೆ ವಿವಿಧ ನಿದ್ರಾರೋಗಗಳಿರುವವರಿಗೆ ನೆರವಾಗುತ್ತವೆ.[45].
ಹಿಸ್ಟಮಿನ್-ಪ್ರತಿರೋಧಕ ಡೈಫೆನ್ಹೈಡ್ರಮೈನ್ಅನ್ನು ಟೈಲೆನಾಲ್ PMನಂತಹ ವೈದ್ಯರ ಸಲಹೆ ಇಲ್ಲದೆ ಉಪಯೋಗಿಸುವ ನಿದ್ರೆ ಬರಿಸುವ ಔಷಧಗಳಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಬಳಸುತ್ತಾರೆ. ಹಿಸ್ಟಮಿನ್-ಪ್ರತಿರೋಧಕ ಡಾಕ್ಸಿಲಮೈನ್ಅನ್ನು ಯೂನಿಸಮ್ (USA) ಮತ್ತು ಯೂನಿಸಮ್ 2 (ಕೆನಡಾ) ಮೊದಲಾದ ಸೂಚಿಸದ ನಿದ್ರಾಜನಕಗಳಲ್ಲಿ ಉಪಯೋಗಿಸುತ್ತಾರೆ. ಇವುಗಳನ್ನು ಆಸ್ಟ್ರೇಲಿಯಾವನ್ನೂ ಒಳಗೊಂಡಂತೆ ಕೆಲವು ರಾಷ್ಟ್ರಗಳಲ್ಲಿ ರೆಸ್ಟಾವಿಟ್ ಮತ್ತು ಡೋಜಿಲೆ ಹೆಸರಿನಡಿಯಲ್ಲಿ ಮಾರಾಟ ಮಾಡಲಾಗುತ್ತದೆ. ಇದು ಅಮೇರಿಕಾ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನದಲ್ಲಿ ಪ್ರಸ್ತುತ ಲಭ್ಯವಿರುವ ಅತಿ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ ಮುಕ್ತಮಾರಾಟದ ನಿದ್ರಾಜನಕವಾಗಿದೆ ಹಾಗೂ ವೈದ್ಯರು ಸಲಹೆ ನೀಡಿದ ಕೆಲವು ನಿದ್ದೆ ಬರಿಸುವವುಗಳಿಗಿಂತಲೂ ಇದು ಹೆಚ್ಚು ನಿದ್ದೆ ಬರಿಸುತ್ತದೆ.[46]
ಮೇಲೆ ಸೂಚಿಸಿದ ಎರಡು ಔಷಧಗಳು ಹೆಚ್ಚಿನ ರಾಷ್ಟ್ರಗಳಲ್ಲಿ ಮುಕ್ತ ಮಾರಾಟದಲ್ಲಿ ಲಭ್ಯ ಇವೆ. ಇವುಗಳ ಪರಿಣಾಮಕಾರವು ಸಮಯ ಹೋದಂತೆ ಕಡಿಮೆಯಾಗಬಹುದು. ಅಲ್ಲದೇ ಇವುಗಳ ಮುಂದಿನ-ದಿನದ ನಿದ್ರೆಯ ಸಂಭವವು ಸಲಹೆ ನೀಡಿದ ಹೊಸ ಔಷಧಗಳಿಗಿಂತ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ. ಈ ವರ್ಗದ ಔಷಧಗಳಲ್ಲಿ ಅವಲಂಬನೆಯು ಸಮಸ್ಯೆಯಾಗಿ ತೋರುವುದಿಲ್ಲ.
ನಿದ್ರಾಹೀನತೆಯ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ ನಿದ್ದೆ ಬರಿಸುವವುಗಳಿಗಿಂತ ಸಿಪ್ರೊಹೆಪ್ಟಡೈನ್ ಒಂದು ಉಪಯುಕ್ತ ಪರ್ಯಾಯವಾಗಿದೆ. ಸಿಪ್ರೊಹೆಪ್ಟಡೈನ್ ನಿದ್ರೆಯ ಗುಣಮಟ್ಟ ಮತ್ತು ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಅದೇ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳು ನಿದ್ರೆಯ ಗುಣಮಟ್ಟ ಕಡಿಮೆ ಮಾಡಲು ಕಾರಣವಾಗುತ್ತವೆ. ಆದ್ದರಿಂದ ನಿದ್ರಾಹೀನತೆಯನ್ನು ಉಪಶಮನ ಮಾಡುವಲ್ಲಿ ಬೆಂಜೊಡಿಯಜೆಪೈನ್ಗಳಿಗಿಂತ ಸಿಪ್ರೊಹೆಪ್ಟಡೈನ್ ಶ್ರೇಷ್ಠವಾಗಿದೆ.(0/)
ಕ್ವೆಟಿಯಪೈನ್, ಒಲಾಂಜಪೈನ್ ಮತ್ತು ರಿಸ್ಪೆರಿಡಾನ್ನಂತಹ ಅಸಮಾನ್ಯ ರೀತಿಯ ಬುದ್ಧಿವಿಕಲ್ಪಗೊಳಿಸದವುಗಳು. ನಿದ್ರಾಜನಕ ಪರಿಣಾಮ ಹೊಂದಿರುವುದರಿಂದ ಅವುಗಳ ಕಡಿಮೆ ಪ್ರಮಾಣವನ್ನು ನಿದ್ರಾಹೀನತೆಯ ಚಿಕಿತ್ಸೆಗಾಗಿ ಸಲಹೆ ನೀಡಲಾಗುತ್ತದೆ, ಆದರೆ ಈ ಔಷಧಗಳಿಂದ ನರಶಾಸ್ತ್ರೀಯ ಮತ್ತು ಅರಿವಿನ ಅಡ್ಡ ಪರಿಣಾಮಗಳ ಅಪಾಯ ಇರುವುದರಿಂದ ಇವುಗಳು ಹೆಚ್ಚು ಬಳಕೆಯಲ್ಲಿಲ್ಲ. ಸಮಯ ಹೋದಂತೆ ಕ್ವೆಟಿಯಪೈನ್ ಅದರ ನಿದ್ರಾಜನಕ ಪರಿಣಾಮವನ್ನು ಕಳೆದುಕೊಳ್ಳಬಹುದು. ಕ್ವೆಟಿಯಪೈನ್ನ ನಿದ್ರೆಬರಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಅದರ ಪ್ರಮಾಣದ ಆಧಾರದಲ್ಲಿ ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ. ಇದರ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣವನ್ನು (300 ಮಿಗ್ರಾಂ - 900 ಮಿಗ್ರಾಂ) ಸಾಮಾನ್ಯವಾಗಿ ಬುದ್ಧಿವಿಕಲ್ಪಗೊಳಿಸದ ಔಷಧವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಅದು ಕಡಿಮೆ ಪ್ರಮಾಣದ (25 ಮಿಗ್ರಾಂ - 200 ಮಿಗ್ರಾಂ) ನಿದ್ರೆ ಬರಿಸುವ ಔಷಧವಾಗಿ ಮಾರಾಟ ಮಾಡಲಾಗುತ್ತದೆ. ಉದಾ. ಒಬ್ಬ ರೋಗಿಯು 300 ಮಿಗ್ರಾಂನಷ್ಟು ಸೇವಿಸಿದರೆ ಔಷಧದ ಬುದ್ಧಿವಿಕಲ್ಪಗೊಳಿಸದ ಪರಿಣಾಮಗಳಿಂದ ಹೆಚ್ಚು ಪ್ರಯೋಜನ ಪಡೆಯುತ್ತಾನೆ, ಆದರೆ ಅದರ ಪ್ರಮಾಣವು 100 ಮಿಗ್ರಾಂನಷ್ಟಕ್ಕೆ ಕಡಿಮೆಯಾದರೆ 300 ಮಿಗ್ರಾಂ ಸೇವಿಸಿದಾಗ ಇದ್ದುದಕ್ಕಿಂತ ಹೆಚ್ಚು ನಿದ್ರೆ ತರಿಸುತ್ತದೆ. ಏಕೆಂದರೆ ಇದು ಮೂಲತಃ ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ನಿದ್ರಾಜನಕವಾಗಿ ಕೆಲಸ ಮಾಡುತ್ತದೆ.
ಎಪ್ಲಿವಾನ್ಸೆರಿನ್ ಸಂಶೋಧನಾ ಹಂತದಲ್ಲಿರುವ ಒಂದು ಔಷಧ, ಇದು ಈ ಬುದ್ಧಿವಿಕಲ್ಪಗೊಳಿಸದವುಗಳಂತೆಯೇ ಕಾರ್ಯರೀತಿಯನ್ನು ಹೊಂದಿವೆ ಆದರೆ ಬಹುಶಃ ಇವುಗಳಿಗಿಂತ ಕಡಿಮೆ ಅಡ್ಡ ಪರಿಣಾಮಗಳನ್ನು ಬೀರಬಹುದು.
ನಿದ್ರಾಹೀನತೆ ಇರುವ ಕೆಲವರು ವೆಲೆರಿಯನ್(ಕಾಡು ಜಟಾಮಾಂಸಿಯ ಬೇರು), ಕ್ಯಾಮಮೈಲು, ಲ್ಯಾವಿಂಡರ್, ಹಾಪ್ ಬಳ್ಳಿ ಮತ್ತು ಗಡಿಯಾರದ ಹೂವು ಮೊದಲಾದ ಮೂಲಿಕೆಗಳನ್ನು ಬಳಸುತ್ತಾರೆ. ವೆಲೆರಿಯನ್ ಅನೇಕ ಅಧ್ಯಯನಗಳಿಗೆ ಒಳಗಾಗಿದೆ ಹಾಗೂ ಸಾಧಾರಣ ಮಟ್ಟಿನಲ್ಲಿ ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಕಂಡುಬರುತ್ತದೆ.[47][48][49] ಕ್ಯಾನಬಿಸ್ಅನ್ನೂ ಸಹ ನಿದ್ರಾಹೀನತೆಗೆ ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆ ಎಂದು ಪ್ರಮಾಣೀಕರಿಸಲಾಗಿದೆ.[ಸೂಕ್ತ ಉಲ್ಲೇಖನ ಬೇಕು] ಮೂತ್ರವಿಸರ್ಜನೆಗಾಗಿ ಅಥವಾ ಮದ್ಯಪಾನದಿಂದಾಗುವ ಇತರ ಪರಿಣಾಮಗಳಿಂದಾಗಿ ಮಧ್ಯರಾತ್ರಿ ಎಚ್ಚರವಾಗುವುದು; ಸಾಮಾನ್ಯವಾಗಿ ಆಲಸ್ಯ ಉಂಟುಮಾಡುವುದಲ್ಲದೆ ಬೆಳಗ್ಗೆ ಅಮಲಿನಲ್ಲಿರುವಂತೆ ಮಾಡುತ್ತದೆ.
ನಿದ್ರಾಹೀನತೆಯು ಮೆಗ್ನೀಸಿಯಮ್ ಕೊರತೆ ಅಥವಾ ಕಡಿಮೆ ಮಟ್ಟದ ಮೆಗ್ನೀಸಿಯಮ್ ಇರುವುದರ ಲಕ್ಷಣವಾಗಿರಬಹುದು, ಆದರೆ ಇದುವರೆಗೆ ಇದು ಸಾಬೀತಾಗಿಲ್ಲ. ಮೆಗ್ನೀಸಿಯಮ್ಅನ್ನು ಬೇಕಾದಷ್ಟು ಸೇವಿಸುವ ಅವಶ್ಯಕತೆ ಇಲ್ಲದೆ, ಮೆಗ್ನೀಸಿಯಮ್ ಹೊಂದಿರುವ ಆರೋಗ್ಯಪೂರ್ಣ ಆಹಾರವೇ ನಿದ್ರೆಯ ಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ.[50]

ನ್ಯಾಶನಲ್ ಸ್ಲೀಪ್ ಫೌಂಡೇಶನ್ನ 2002ರ ಸ್ಲೀಪ್ ಇನ್ ಅಮೇರಿಕಾ ಜನಾಭಿಪ್ರಾಯ ಸಂಗ್ರಹವು; U.S.ನ 58%ನಷ್ಟು ವಯಸ್ಕರು ವಾರದ ಕೆಲವು ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚು ರಾತ್ರಿಗಳಲ್ಲಿ ನಿದ್ರಾಹೀನತೆಯ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದ್ದಾರೆ ಎಂಬುದನ್ನು ತೋರಿಸಿಕೊಟ್ಟಿದೆ.[51] 55ರಿಂದ 84 ವಯಸ್ಸಿನವರ 2003ರ ಜನಾಭಿಪ್ರಾಯ ಸಂಗ್ರಹಣೆಯ ಪ್ರಕಾರ, ನಿದ್ರಾಹೀನತೆಯು ವಯಸ್ಸಾದವರಲ್ಲಿ ಅರ್ಧದಷ್ಟು ಮಂದಿಯಲ್ಲಿ (48%) ಸಾಮಾನ್ಯವಾಗಿರುವ ನಿದ್ರಾ ಸಮಸ್ಯೆಯಾಗಿದೆ, ಇವರು ಕಿರಿಯರಿಗಿಂತ ಹೆಚ್ಚಾಗಿ ನಿದ್ರಾಹೀನತೆಗೆ ತುತ್ತಾಗುತ್ತಾರೆ (45% vs. 62%) ಹಾಗೂ ಅವರ ರೋಗಲಕ್ಷಣಗಳು ವೈದ್ಯಕೀಯ ಪರಿಸ್ಥಿತಿಯೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿರುತ್ತವೆ.[51]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.