Loading AI tools
טיפול הורמונלי להתאמה מגדרית, ובשמותיו הנוספים טיפול הורמונלי לטרנסג'נדרים, טיפול הורמונלי חליפי (HRT) או טיפול הורמונלי מאשש-מגדר (Gender-affirming hormone therapy; בראשי תיבות GAHT), הוא סוג של טיפול הורמונלי שבו הורמוני מין (למשל אסטרוגן וטסטוסטרון) ותרופות הורמונליות אחרות ניתנות לטרנסג'נדרים או לנון-קונפורמיים מגדרית (אנ'), במטרה להתאים יותר בין מאפייני המין המשניים (Secondary sexual characteristic) שלהם לזהות המגדרית שלהם. סוג זה של טיפול הורמונלי אפשרי בשתי צורות, בהתאם למטרת הטיפול – גברור (מסקוליניזציה, באנגלית Masculinization) או נישוי (פמיניזציה, באנגלית Feminization):
- טיפול הורמונלי זכרי (אנ') – עבור גברים טרנסג'נדרים או טרנס-גבריים (transmasculine); מורכב מאנדרוגנים ואנטי-אסטרוגנים.
- טיפול הורמונלי נקבי (אנ') - עבור נשים טרנסג'נדריות או טרנס-נשיות (transfeminine); מורכב מאסטרוגנים ואנטי-אנדרוגנים.
גם אינטרסקסים עשויים לעבור טיפול הורמונלי, בין אם בתקופת ילדותם, כדי לאשש את המין ששויך להם בלידתם, או בשלב מאוחר יותר, כדי להתאים את מינם לזהות המגדרית שלהם. כמו כן, גם א-בינארים עשויים לפנות לטיפול הורמונלי, על מנת להשיג איזון רצוי של הורמוני המין שלהם או לסייע בהתאמת גופם לזהות המגדרית שלהם.[1]
טיפול זה מאפשר לאנשים לחיות באופן אותנטי במגדר שלהם, בלי קשר למין אליו שויכו בלידתם או לדרך בה המעבר המגדרי שלהם מתבצע. הוא מאפשר לכל אדם לבקש רק את השינויים או ההתערבויות הרפואיות שהוא רוצה כדי לאשש את הזהות המגדרית שלו, שינויים העשויים לכלול טיפול הורמונלי (טיפול הורמונלי חליפי או טיפול הורמונלי מאשש-מגדר).[2]
הדרישות הרשמיות לשם התחלת טיפול הורמונלי מאשש-מגדר שונות מאוד בהתאם למיקום הגאוגרפי ולמוסד הטיפול הספציפי. מרשם רפואי להורמונים מאששי-מגדר יכול להינתן על ידי מגוון רחב של נותני שירותי בריאות, בין היתר על ידי רופאים ראשוניים (רופאי משפחה או רופאי ילדים למשל), אנדוקרינולוגים ורופאים מיילדים-גניקולוגים.[3]
לאורך ההיסטוריה, מרכזי בריאות רבים דרשו הערכה פסיכיאטרית או מכתב ממטפל טרם התחלת הטיפול. כיום, מרכזים רבים משתמשים כיום במודל הסכמה מדעת, שאינו דורש הערכה פסיכיאטרית רשמית שגרתית, אלא מתמקד בהפחתת חסמים בפני טיפול, תוך הבטחה שהאדם יבין מהם הסיכונים, היתרונות, החלופות, המשתנים הלא-ידועים, המגבלות והסיכונים שבחוסר טיפול.[4] ארגוני בריאות שונים הפונים בין היתר ללהט"בים (כשהבולטים שבהם הם מרכז הבריאות הווארד בראון (אנ') משיקגו[5] והורות מתוכננת[6]) תומכים בסוג זה של מודל הסכמה מדעת. מנגד, ישנם חוקרי ביואתיקה הטוענים כי ילדים אינם מסוגלים להסכים לטיפולים הורמונליים מסוימים.[7]
במהדורה השמינית של המסמך הרפואי "תקני טיפול בריאותי עבור אנשים טרנסקסואלים, טרנסג'נדרים ונון-קונפורמיים מגדרית" (אנ') ממליץ האיגוד המקצועי העולמי לבריאות טרנסג'נדרים (WPATH) כי מטופלים המבקשים טיפול הורמונלי מאשש-מגדר יאובחנו כבעלי דיספוריה מגדרית על ידי איש מקצוע בתחום בריאות הנפש או נותן טיפול הורמונלי המוסמך בתחום הטיפול בטרנסג'נדרים. כמו כן, ממליץ המסמך כי המטופל ייתן הסכמה מדעת, כלומר יסכים לטיפול לאחר שנודע לו על כלל המשמעויות והסיכונים הכרוכים בכך, ושיכולתו לספק הסכמה כזו תוערך על ידי איש מקצוע המוכשר לכך. לפני התחלת טיפול הורמונלי מאשש-מגדר, מומלץ כי המטופל יעבור הערכה באשר לחששות רפואיים ונפשיים משמעותיים, ובאם קיימים חובה להתייחס אליהם ולפקח עליהם במידה סבירה, ויקבל חוות דעת רפואית.[8]
דיספוריה מגדרית
על פי קווים מנחים ומוסדות בין-לאומיים רבים, דרישת קדם להתחלת טיפול מאשש-מגדר היא דיספוריה מגדרית מתמשכת ומתועדת-היטב. דיספוריה מגדרית היא אי-נוחות או מצוקה פסיכולוגית שאדם עשוי לחוות אם המין הביולוגי ששויך לו בלידתו אינו תואם את זהותו המגדרית.[8] בין הסימנים לדיספוריה מגדרית נמנים גורמי לחץ נפשי נלווים כגון דיכאון, חרדה, דימוי עצמי נמוך ובידוד חברתי.[9] לא כל האנשים הנון-קונפורמיים מגדרית חווים דיספוריה מגדרית.[10]
קווים מנחים
האיגוד המקצועי העולמי לבריאות טרנסג'נדרים (WPATH) והאגודה האנדוקרינית (אנ') גיבשו קווים מנחים המהווים בסיס לנותני שירותי בריאות בטיפול בחולים טרנסג'נדרים במדינות מסוימות.[11] כמו כן, ישנם המשתמשים בהנחיותיה של אוניברסיטת קליפורניה בסן פרנסיסקו.[12] עם זאת, אין מערכת מוסכמת כללית של קווים מנחים.
עיכוב התבגרות מינית אצל מתבגרים

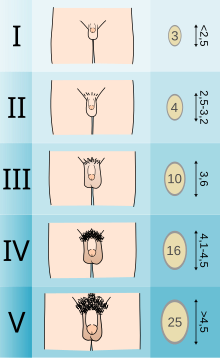
מתבגרים אשר חווים דיספוריה מגדרית עשויים להעדיף טיפול הורמונלי מדכא-התבגרות, בתחילת התבגרותם המינית. על פי מסמך "תקני טיפול בריאותי" של WPATH, מומלץ לנותני טיפול הורמונלי מדכא-התבגרות להמתין לפחות עד שהמתבגרים יגיעו להתפתחות גופנית בשלב טאנר שני.[8] שלב טאנר שני מוגדר כהופעה של מעט שיער ערווה (זכר ונקבה יחד), התפתחות ניצני שדיים (נקבה) או צמיחה קלה של שק האשכים (זכר).[13]
התרופה המועדפת לדיכוי ההתבגרות הן עבור אנשים שזוהו כזכר בלידתם והן עבור אנשים שזוהו כנקבה בלידתם הוא אגוניסטים ל-GnRH (אנ').[8] שיטה זו מדכאת זמנית את ציר ה-HPG (אנ'), האחראי על ייצור הורמונים (אסטרוגן, טסטוסטרון) הגורמים להתפתחות מאפייני מין משניים (אנ') בגיל ההתבגרות, ובכך מקטינה את ייצורם.[14]
WPATH מסווג את הטיפול ההורמונלי מדכא-ההתבגרות כהתערבות טיפולית "הפיכה לחלוטין". דחיית ההתבגרות נותנת לאנשים יותר זמן לחקור את זהותם המגדרית, לפני שיחליטו על התערבויות קבועות יותר, ומונעת את השינויים הגופניים הקשורים לשלב ההתבגרות.[8] עם זאת, מספר סקירות העלו חששות לגבי תוצאות לוואי אפשריות של הטיפול הכוללות פגיעה בדחיסות העצמות והשלכות פסיכוסוציאליות כתוצאה מעיכוב תהליך הבגירה, ולגבי ההשפעה של הטיפול על ההתפתחות התקינה של המוח, בשל חוסר בנתונים לכאן או לכאן.[15]
בשנים האחרונות הטילו מספר מדינות הגבלות חמורות על השימוש בתרופות מעכבות התבגרות עבור דיספוריה מגדרית אצל מתבגרים, בעקבות חששות שעלו בעקבות סקירות שיטתיות של המחקרים הרלוונטיים,[16][17][18][19] או בטענה שעיכוב גיל ההתבגרות מהווה התעללות בילדים.[20][21] מגבלות אלו הובילו למנוסה של משפחות לילדים טרנסג׳נדרים למדינות עם תנאים מקלים יותר.[20]
טיפול הורמונלי נקבי
טיפול הורמונלי נקבי (Feminizing hormone therapy) משמש בדרך כלל נשים טרנסג'נדריות, המעוניינות לפתח מאפייני מין משניים נקביים. גם א-בינארים עשויים להעדיף טיפול הורמונלי נקבי, כדי להתאים את גופם לביטוי המגדרי הרצוי שלהם.[22] טיפול הורמונלי נקבי כולל בדרך כלל טיפול תרופתי לשם דיכוי ייצור הטסטוסטרון ולגרימת הנישוי (Feminization). סוגי התרופות כוללים אסטרוגנים, אנטי-אנדרוגנים (בלוקרים לטסטוסטרון) ופרוגסטוגנים.[23] לרוב, האסטרוגן משולב עם האנטי-אנדרוגן כדי לדכא ולחסום את הטסטוסטרון.[24] הדבר מאפשר דה-מסקוליניזציה (אנ') ועידוד של נישוי (אנ') והתפתחות השד. אסטרוגנים ניתנים בדרכים שונות כולל הזרקה, מדבקה טרנסדרמלית (אנ') המודבקת על העור וטבליות דרך הפה.[25]
ההשפעות הרצויות של טיפול הורמונלי נקבי מתמקדות בפיתוח מאפייני מין משניים נקביים. בין השפעות אלו נמנות: התפתחות רקמת השד, חלוקה מחדש של השומן בגוף, ירידה בכמות שיער הגוף, צמצום מסת השריר ועוד.[24] הטבלה שלהלן מסכמת כמה מההשפעות של טיפול הורמונלי נקבי בנשים טרנסג'נדריות:
| השפעה | זמן עד לתחילת ההשפעה הצפויה[hebrew 1] | זמן עד להשפעה הצפויה המרבית[hebrew 1][hebrew 2] | קביעות ההשפעה, אם הטיפול ההורמונלי מופסק | ||
|---|---|---|---|---|---|
| התפתחות השד והגדלת הפטמה / הילת הפטמה | 2–6 חודשים | 1–5 שנים | קבוע | ||
| דילול/האטה בצמיחת שיער פנים/גוף | 4–12 חודשים | > 3 שנים[hebrew 3] | הפיך | ||
| הפסקה/היפוך בהתקרחות הזכרית הטיפוסית | 1–3 חודשים | 1–2 שנים[hebrew 4] | הפיך | ||
| התרככות העור / ירידה בשמנוניות העור ובאקנה | 3–6 חודשים | לא ידוע | הפיך | ||
| חלוקה מחדש של השומן בגוף בדפוס הנקבי | 3–6 חודשים | 2–5 שנים | הפיך | ||
| ירידה במסת השריר/כוח | 3–6 חודשים | 1–2 שנים[hebrew 5] | הפיך | ||
| הרחבה ועיגול של האגן[hebrew 6] | לא צוין | לא צוין | קבוע | ||
| שינויים במצב רוח, ברגשנות ובהתנהגות | לא צוין | לא צוין | הפיך | ||
| ירידה בחשק המיני | 1–3 חודשים | 3–6 חודשים | הפיך | ||
| ירידה בזקפות ספונטניות / זקפות בוקר | 1–3 חודשים | 3–6 חודשים | הפיך | ||
| תפקוד לקוי של הזקפה וירידה בנפח השפיכה (אנ') | 1–3 חודשים | משתנה | הפיך | ||
| ירידה בייצור זרע / פוריות (אנ') | לא ידוע | > 3 שנים | הפיך או קבוע[hebrew 7] | ||
| ירידה בגודל האשך | 3–6 חודשים | 2–3 שנים | לא ידוע | ||
| ירידה בגודל הפין | אין[hebrew 8] | N/A | N/A | ||
| ירידה בגודל בלוטת הערמונית | לא צוין | לא צוין | לא צוין | ||
| שינויים בקול | אין[hebrew 9] | N/A | N/A | ||
| |||||
טיפול הורמונלי זכרי
טיפול הורמונלי זכרי (Masculinizing hormone therapy) משמש בדרך כלל גברים טרנסג'נדרים, המעוניינים לפתח מאפייני מין משניים גבריים. טיפול הורמונלי זכרי כולל בדרך כלל שימוש בטסטוסטרון לשם דיכוי ייצור האסטרוגן ולגרימת גברור (Masculinization).[39] הטיפול יכול להינתן בין היתר דרך הפה, פרנטלית (שלא דרך הפה), על ידי שתל תת-עורי (אנ'), או באופן מקומי במתן טרנסדרמלי על העור (באמצעות מדבקה (אנ') או ג'ל). המינון הוא ספציפי למטופל ונידון עם הרופא המטפל.[40] השיטות הנפוצות ביותר הן זריקות תת-עוריות (אנ') ותוך-שריריות (אנ'). מינון זה יכול להינתן על בסיס שבועי או דו-שבועי, בהתאם למטופל.
שלא כמו טיפול הורמונלי נקבי, אנשים העוברים טיפול הורמונלי זכרי אינם זקוקים בדרך כלל לדיכוי הורמונים נוספים, כגון דיכוי אסטרוגן. מינונים טיפוליים של טסטוסטרון בדרך כלל מספיקים כדי לעכב את ייצור האסטרוגן לרמות פיזיולוגיות רצויות.[14]
ההשפעות הרצויות של טיפול הורמונלי זכרי מתמקדות בפיתוח מאפייני מין משניים גבריים. בין השפעות אלו נמנות: עלייה במסת השריר, התפתחות שיער פנים, התעבות הקול, עלייה בצמיחת שיער הגוף ועיבויו, ועוד.[41]
| שינויים הפיכים | שינויים בלתי הפיכים |
|---|---|
| הגברת החשק המיני | התעבות הקול |
| חלוקה מחדש של השומן בגוף | צמיחת שיער פנים/גוף |
| הפסקת ביוץ/מחזור | התקרחות |
| גדילת מסת השריר | הגדלת הדגדגן |
| התגברות ההזעה | קפיצת גדילה / סגירת לוחיות הגדילה |
| אקנה | ניוון שד |
| עלייה במספר תאי הדם האדומים |
סקירות ומחקרים מהעשור השני של המאה ה-21 מצאו השפעות חיוביות על בריאותם הנפשית של מטופלים בטיפול הורמונלי,[42][43][44] כולל משמעותית ירידה ברמות החרדה, דיכאון ואובדנות.[45][46] במדינות רבות, כולל בישראל, וכן במהדורה השמינית של המסמך הרפואי "תקני טיפול בריאותי עבור אנשים טרנסקסואלים, טרנסג'נדרים ונון-קונפורמיים מגדרית" (אנ') של האיגוד המקצועי העולמי לבריאות טרנסג'נדרים (WPATH), מומלץ על מתן טיפול הורמונלי לכל המטופלים המעוניינים בכך אשר עומדים בתנאי הזכאות לטיפול, בכפוף להסכמה מדעת ולאחר קבלת מידע על תופעות הלוואי והסיכונים.[47][48][8]
יעילותו של טיפול הורמונלי לטיפול בדיספוריה מגדרית אצל ילדים ובני נוער שנויה במחלוקת. מחקרים שונים טוענים כי טיפול הורמונלי משפר פרמטרים חשובים בבריאותם של ילדים ובני נוער הסובלים מדיספוריה מגדרית,[49][50] אך עם זאת, במספר סקירות מהשנים האחרונות נמצא שאין מספיק ראיות לתמוך בטענה שהטיפול יעיל, או שהמחקר התומך בטענה זו חלש באופן יחסי.[51][52][53][54][55] ישנה הסכמה גורפת על כך שדרוש מחקר נוסף על מנת להפריך או לאשש את יעילות הטיפול עבור אוכלוסיות אלו.
טיפול הורמונלי לאנשים טרנסג'נדרים הוכח בספרות הרפואית כבטוח לרוב, כאשר הוא מתקיים בפיקוח של איש מקצוע רפואי מוסמך.[56] ישנם סיכונים פוטנציאליים בטיפול הורמונלי, אשר יהיו תחת מעקב באמצעות הקרנות ובדיקות מעבדה כגון ספירת דם (המוגלובין), תפקודי כליות וכבד, רמת הסוכר בדם, אשלגן וכולסטרול.[40][23][11] נטילת יתר של תרופות מעבר להוראות שניתנו עלולה להוביל לבעיות בריאותיות כגון סיכון מוגבר לסרטן, התקף לב עקב עיבוי הדם, קרישי דם ועלייה ברמת הכולסטרול.[40][57]
טיפול הורמונלי נקבי
המסמך הרפואי "תקני טיפול בריאותי" שפורסם על ידי האיגוד המקצועי העולמי לבריאות טרנסג'נדרים (WPATH) מסכמים רבים מהסיכונים הקשורים לטיפול הורמונלי נקבי (כמפורט להלן).[8]
| סיכון מוגבר ככל הנראה | סיכון מוגבר אפשרי | לא חד משמעי/ללא סיכון מוגבר |
|---|---|---|
| פקקת ורידים | סוכרת מסוג 2 | סרטן השד |
| אירועים קרדיווסקולריים | יתר לחץ דם | |
| עלייה ברמות הטריגליצרידים | עלייה ברמות הפרולקטין | |
| עלייה זמנית באנזימי כבד | ||
| אבני כיס מרה |
טיפול הורמונלי זכרי
המסמך הרפואי "תקני טיפול בריאותי" שפורסם על ידי האיגוד המקצועי העולמי לבריאות טרנסג'נדרים (WPATH) מסכמים רבים מהסיכונים הקשורים לטיפול הורמונלי זכרי (כמפורט להלן).[8]
| סיכון מוגבר ככל הנראה | סיכון מוגבר אפשרי | לא חד משמעי/ללא סיכון מוגבר |
|---|---|---|
| פוליציטמיה | ירידה ברמות ה-HDL | אוסטאופורוזיס |
| עלייה במשקל | עלייה זמנית באנזימי כבד | אירועים קרדיווסקולריים |
| יתר לחץ דם | ||
| סרטן השד, סרטן צוואר הרחם, סרטן השחלות, סרטן רירית הרחם |
שיקול הפוריות
טיפול הורמונלי להתאמה מגדרית עשוי להגביל את פוטנציאל הפוריות.[58] אם אדם טרנסג'נדר יבחר לעבור ניתוח להתאמה מגדרית, פוטנציאל הפוריות שלו יאבד לחלוטין.[59] לפני תחילת טיפול כלשהו, ניתן לשקול מצבים של בעיות פוריות ואפשרויות של שימור פוריות. האפשרויות כוללות הקפאת זרע, הקפאת ביציות והקפאת רקמת השחלה.[58][59]
בישראל קיימת המלצה למטופלים שעתידים לעבור טיפול הורמונלי לעבור קודם לכן טיפול לשימור פריון.[60][61]
מחקר שהוצג בכנס האגודה האנדוקרינית (אנ') לשנת 2019 מראה כי גם לאחר שנה של טיפול בטסטוסטרון, גבר טרנסג'נדר יכול לשמר את פוטנציאל הפוריות שלו.[62]
נותני שירות רבים משתמשים בגישת ההסכמה מדעת, לפיה על אדם שמעוניין בטיפול הורמונלי לחתום על הצהרת הסכמה מדעת ולהתחיל בטיפול, ללא תהליכי סינון רבים. עבור נותני שירות אחרים, הזכאות לטיפול נקבעת באמצעות כלי אבחון מרכזיים כגון ICD-10 או המדריך לאבחון וסטטיסטיקה של הפרעות נפשיות (DSM). בעיות פסיכיאטריות עשויות לעיתים קרובות להילוות או להידמות לאי-התאמה מגדרית ולדיספוריה מגדרית. מסיבה זו, המטופלים נמדדים באמצעות קריטריונים של DSM-5 או ICD-10, בנוסף לבדיקה לאיתור הפרעות פסיכיאטריות. האגודה האנדוקרינית דורשת מרופאים המאבחנים דיספוריה מגדרית ואי-התאמה מגדרית לעבור הכשרה בהפרעות פסיכיאטריות, עם מיומנות ב-ICD-10 וב-DSM-5. כמו כן, על נותן שירותי הבריאות לקבל הערכה יסודית של בריאותו הנפשית של המטופל ולזהות גורמים פסיכו-חברתיים פוטנציאליים שעשויים להשפיע על הטיפול.[63]
ICD-10
ה-ICD-10 דורש כי למטופלים יהיה אבחון של טרנסקסואליות או הפרעת זהות מגדרית בילדות. הקריטריונים לטרנסקסואליות כוללים:[64]
- רצון לחיות ולהתקבל כבן המין השני, אשר בדרך כלל מלווה בתחושת אי-נוחות או חוסר הלימה עם מינו האנטומי של האדם.
- רצון לעבור ניתוח וטיפול הורמונלי כדי לגרום לגוף להיות תואם ככל האפשר למין המועדף.
לא ניתן לאבחן אנשים עם טרנסקסואליות אם התסמינים שלהם הם כנראה תוצאה של הפרעה נפשית אחרת, או של פגם גנטי או כרומוזומלי (אנ').
כדי שילד יאובחן עם הפרעת זהות מגדרית בילדות, לפי הקריטריונים של ICD-10, עליו להיות טרם גיל ההתבגרות, והוא אמור לחוות מצוקה עזה ומתמשכת בקשר להיותו מהמין השני. על המצוקה להופיע לפחות שישה חודשים. כמו כן, הילד חייב לענות על אחד מהבאים:
- מתעסק בפעילויות סטריאוטיפיות של המין השני – כפי שקיים בקרוס-דרסינג, המדמה לבוש של המין השני, או רצון עז להצטרף למשחקים ולבילויים של המין השני – ודחייה של משחקים ובילויים סטריאוטיפיים של אותו המין.
או - בעל הכחשה מתמשכת הקשורה לאנטומיה שלהם. ניתן לראות זאת באמונה של הילד או הילדה כי הם יגדלו להיות בני המין השני, שאיברי המין שלהם מגעילים או שהם ייעלמו, או שעדיף היה שלא יהיו להם את איברי המין שלהם.
DSM
ה-DSM-5 קובע שעל לפחות שניים מהקריטריונים הבאים להימשך לפחות שישה חודשים, עבור אבחון של דיספוריה מגדרית:[65]
- רצון עז להיות ממגדר אחר מהמגדר ששויך לו
- רצון עז שיתייחסו לאדם כאל מגדר אחר מהמגדר ששויך לו
- חוסר התאמה משמעותי בין המגדר הנחווה או המבוטא של האדם לבין מאפייניו המיניים של האדם
- רצון עז למאפיינים המיניים של מגדר אחר מהמגדר ששויך לאדם
- רצון עז להיפטר מהמאפיינים המיניים של האדם עקב אי-התאמה למגדר הנחווה או המבוטא שלו
- אמונה חזקה שיש לאדם את התגובות והתחושות האופייניות למגדר שונה מהמגדר ששויך לו
בנוסף, המצב חייב להיות קשור למצוקה או ליקוי משמעותיים מבחינה קלינית.[65]
מוכנות
ארגונים מסוימים – אם כי פחות מבעבר – דורשים מהמטופלים לבלות פרק זמן מסוים בחייהם בתפקיד המגדר הרצוי שלהם, טרם התחלת טיפול הורמונלי. תקופה זו נקראת לפעמים "ניסיון בחיים האמיתיים" (Real-life experience; בראשי תיבות RLE). ב-2009 הצהירה האגודה האנדוקרינית (אנ') כי לאנשים צריך להיות תיעוד של שלושה חודשים של RLE, או לעבור טיפול פסיכולוגי לפרק זמן שנקבע על ידי המטפל הנפשי שלהם, בדרך כלל לפחות שלושה חודשים.[66]
פעילים טרנסג'נדרים ופעילים נון-קונפורמיים מגדרית (אנ'), כדוגמת קייט בורנשטיין, טענו כי שיטת ה-RLE מזיקה מבחינה פסיכולוגית ומהווה סוג של "שמירת סף", אשר למעשה חוסמת אנשים מלבצע את המעבר המגדרי (Gender transition) זמן רב ככל האפשר, אם לא לצמיתות.[67]
חלק מהטרנסג'נדרים בוחרים ליטול בעצמם תרופות הורמונליות חליפיות, לעיתים קרובות מפני שלרופאים באזור המגורים שלהם יש מעט מדי ניסיון בתחום זה, או מפני שאין רופא זמין. אחרים נוטלים בעצמם משום שהם מחויבים להציג מכתב מפסיכותרפיסט, המציין שהם עומדים בקריטריונים האבחוניים ומקבלים החלטה מושכלת לבצע מעבר מגדרי, כתנאי לקבלת מרשם להורמונים. מטפלים רבים דורשים לפחות שלושה חודשים של פסיכותרפיה מתמשכת או ניסיון בחיים האמיתיים עד שיכתבו מכתב כזה. כמו כן, מכיוון שאנשים רבים חייבים לשלם עבור ההערכה והטיפול הרפואי מכיסם, העלויות עלולות להיות גדולות עד כדי מניעתם מהם.
הגישה לתרופות עשויה להיות גרועה גם כאשר שירותי הבריאות ניתנים בחינם. בסקר מטופלים שנערך על ידי שירות הבריאות הלאומי (NHS) של הממלכה המאוחדת בשנת 2008, 5% מהנשאלים הודו כי הם נזקקו לנטילת תרופות עצמית, ו-46% לא היו מרוצים ממשך הזמן שנדרש לקבל טיפול הורמונלי. הדו"ח סיכם, בין היתר, כי "על ה-NHS לספק שירות שהגישה אליו קלה, כדי שחולים פגיעים לא ירגישו שהם נאלצים לפנות לטיפולים עשה-זאת-בעצמך כגון קניית תרופות באינטרנט, עם כל הסיכונים הכרוכים בכך. מטופלים חייבים לדעת לגשת לעזרה מקצועית ולייעוץ כדי שיוכלו לקבל החלטות מושכלות לגבי הטיפול בהם, בין אם הם רוצים להשתמש בשירותי ה-NHS או בדרך פרטית, מבלי לסכן את בריאותם ואכן את חייהם".[68] מתן עצמי של תרופות הורמונליות חליפיות עשוי להיות בעל השפעות בריאותיות וסיכונים שליליים.[69]
ישנן חברות פרטיות המנסות להגדיל את הנגישות לתרופות הורמונליות חליפיות ולסייע לטרנסג'נדרים לנווט במורכבות שבגישה לטיפול.
מספר ארגונים רפואיים הביעו חשש מאי-נגישות של חלק מהמטופלים לטיפול הורמונלי, ויישמו קווים מנחים שנועדו לטפל בתופעה.[48][70] בפברואר 2024 פרסמה האגודה האמריקנית לפסיכולוגיה מסמך מדיניות בו הובהרה חשיבות הנגישות של טיפול מאשש-מגדר לקטינים טרנסג'נדרים, והובעה התנגדות לחקיקה ופוליסות שונות המגבילות גישה לטיפולים אלו.[71][72]
| עיינו גם בפורטל: | |||
|---|---|---|---|
| פורטל להט"ב | |||
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.