Loading AI tools
הפרעה בעין מוויקיפדיה, האנציקלופדיה החופשית
היפרדות רשתית או ניתוק רשתית (באנגלית: Retinal detachment) היא הפרעה בעין בה מצטבר נוזל תת-רשתי והרשתית הסנסורית נפרדת משכבת האפיתל הפיגמנטרי של הרשתית.[1] כלומר, התופעה כוללת את ניתוקה של הרשתית ממקומה התקין בעין ומרקמות דופן העין שמזינות אותה. היפרדות רשתית גורמת לפגיעה בכושר הראייה, וללא טיפול מתאים, עלולה לגרום לפגיעה בלתי הפיכה בעין, עד כדי עיוורון.[2]
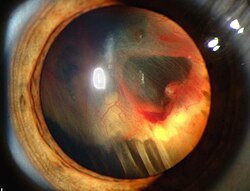 | |
| רשתית מנותקת | |
| שמות נוספים | ניתוק רשתית |
|---|---|
| תחום | אופתלמולוגיה |
| מיקום אנטומי |
עין אנושית |
| שכיחות | כ-1 ל-10,000 |
| סיבות | הרשתית נפרדת מהשכבה שמתחת |
| גורמי סיכון | ניתוק זגוגי אחורי, פגיעה בעין, דלקת בעין, קוצר ראייה, ניתוח קטרקט קודם |
| אבחון | בדיקת ראייה, אולטסאונד |
| טיפול | אבזם סקלריאלי, רטינופקס פניאומטי, כריתת הרשתית |
| סיבוכים | איבוד מוחלט של הראייה |
| קישורים ומאגרי מידע | |
| eMedicine |
798501 |
| MeSH | D012163 |
| סיווגים | |
| ICD-10 | Chapter H 33 |
| ICD-11 |
9B73 |
שכיחות ההפרעה היא בין כ־0.6 ל 1.8 ל־10,000 אנשים בשנה.[3] כ־0.3% מהאנשים נפגעים מההפרעה הזו בשלב כלשהו בחייהם.[4] זה נפוץ בעיקר בקרב אנשים שנמצאים בשנות ה-60 או ה-70 לחייהם.[1] גברים נפגעים לעיתים קרובות יותר מאשר נשים. היפרדות רשתית רגמטוגנית היא הסוג הנפוץ ביותר להפרעה זו, על פי מחקרים אפידימיולוגיים השכיחות להיפרדות רשתית רגמטוגנית בשנה היא 12.6 מתוך 100,000 איש.[5]

התסמינים כוללים עלייה במספר העצמים הצפים בעין הגורמים להפרעה בשדה הראייה בתוך הגוף הזגוגי של העין. כמו כן הניתוק עלול לגרום לבזקי אור קצרים מאוד בחלק ההיקפי הקיצוני (מחוץ למרכז) של שדה הראייה.[6] כחלק מהשלב המקדים להיפרדות הרשתית עשוי להופיע צל צפוף שמתחיל בראייה ההיקפית ומתקדם לאט לאט לעבר הראייה המרכזית. אפשר לתאר את התופעה כהיווצרות של ווילון הנרקם על חלק משדה הראייה שמופיע בצורת קווים ישרים שנראים לפתע מעוקלים.[7] בערך 7% מהמקרים שתי העיניים מושפעות.[8] ללא טיפול עלול להתרחש אובדן קבוע של הראייה.[9]
גורמי סיכון להיפרדות רשתית כוללים:

אבחון הפרדות רשתית מתבצע על ידי רופא העיניים. נדרשת הרחבת האישונים ובדיקת הרשתית בעזרת מכשירים שונים. לעיתים, יש צורך בעדשת מגע ייחודית עם מראות על מנת לאבחן אותה ישנם מקרים של דימום בזגוגית (מסיבות שונות) שמתלווה להיפרדות רשתית, ואז יש לבצע בדיקת אולטרה סאונד של העין עקב חוסר היכולת לראות את הרשתית דרך הדימום.
ניתן לחלק את סוגי היפרדות הרשתית לשלושה סוגים:
כמו במקרים רבים, מניעה היא הטיפול הטוב ביותר. העלאת המודעות לסימנים המחשידים לקרעים או הפרדות (הופעה של גופים צפים חדשים, הבזקי אור, מסך או חסר של חלק משדה הראייה או ירידה חדה בראייה שלא מלווה בכאב) יביאו אנשים לבדיקת עיניים מהר יותר. אם יש קרעים ברשתית ללא הפרדות, או עם הפרדות רשתית מוגבלת סביבם, ניתן להגבילם סביב בצלקות לייזר או קריותרפיה. מדובר בפעולה מרפאתית (לא בחדר ניתוח) ופשוטה יחסית, היכולה לעצור את התהליך ולמנוע התקדמות להפרדות רשתית כוללת ועיוורון.[2][12]
מקרים הקשורים לטראומה של ניתוק רשתית נפוצים בקרב ספורטאים מענפי ספורט עם השפעה גבוהה או בספורט במהירות גבוהה. רופאי עיניים ממליצים לאנשים עם דרגות קוצר ראייה חמורות להימנע מחשיפה לפעילויות שיש בהן פוטנציאל לטראומה, כלומר פעילויות המגבירות לחץ בתוך העין, כולל צלילה, נסיעה ברכבות הרים וצניחה חופשית.[2]
אופי הניתוח תלוי בסוג הניתוק:
לעיתים, בהתאם למצב הרשתית, ניתן לבצע ניתוח משולב שכולל חיגור וכריתה של זגוגית העין.
85 אחוז מהמקרים יטופלו בהצלחה בהליך אחד, כאשר 15 האחוזים הנותרים ידרשו 2 ניתוחים או יותר. לאחר הטיפול הראייה של החולים תשתפר בהדרגה לאורך מספר שבועות, אם כי חדות הראייה עשויה להיות לא טובה כמו שהייתה לפני הניתוק. לפני 1920 הייתה הפרדות רשתית מצב מעוור לצמיתות. בשנים שלאחר מכן, ביצע ד"ר גונין (Jules Gonin, MD) את ניתוח התיקון הראשון של הפרדות רשתית בלוזאן, שווייץ. בשנת 1945, לאחר פיתוחו של מכשיר האופתלמוסקופ העקיף שופרו טכניקות הטיפול. ב-50 השנים האחרונות שיפרו טכניקות החיגור, הזרקת הגז וכריתת הזגוגית את היכולת לטפל ואת התוצאות.[12] נכון לעכשיו, ניתן לתקן בהצלחה כ־95 אחוז מהמקרים של ניתוק רשתית.[14] כשלים בטיפול כרוכים בדרך כלל באי הכרת כל אתרי הניתוק, היווצרות היפרדויות חדשות ברשתית או ויטראורטינופתיה מתפשטת.[14]
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.