ક્રોહનનો રોગ (મોટા આંતરડાના પડદાનો સોજો અને ગ્રેન્યુલોમેટોસ થી પણ ઓળખાય છે) એ આંતરડા પર સોજો ચડવાની બીમારી છે, જે વિસ્તૃત લક્ષણોને કારણે મુખ થી ગુદા સુધી જઠરાંત્રિય માર્ગના કોઇ પણ ભાગને અસર કરે છે. પ્રાથમિક ધોરણેએ પેટ દર્દ, અતિસાર(જે લોહી યુક્ત પણ હોઇ શકે), ઉલ્ટીઓ થવી, શરીર ધોવાવું,[1][2][3]નું કારણ બને છે, પરંતુ એ જઠરાંત્રિયની બહારની બાજુ એ જટિલતાનું પણ કારણ બને છે, જેમ કે ચામડી પર ઉજરડા પડવા,સંધિવા,આંખનો સોજો, થાક અને એકાગ્રતાની કમી.[1]
એવું માનવામાં આવે છે કે ક્રોહનનો રોગએ સ્વયં પ્રતિરક્ષિત રોગ છે, જેમાં શરીરનું રોગ પ્રતિકારક તંત્ર જઠરાંત્રિયના ભાગે આક્રમણ કરે છે, જે સોજો ચડવાનું કારણ બને છે; જે સોજો ચડાવનાર મળના રોગના પ્રકાર તરીકે વર્ગીકૃત થયેલ છે. ક્રોહાન રોગ આધારીત જનીનિક જોડાણના પણ પુરાવા છે, જેમાં જે વ્યક્તિને તે રોગ થયો હોય તેના ભાઈ બહેનોને આ રોગ થવાની શક્યતા અનેક ઘણી વધી જાય છે.[4] પશ્વિમી ઔદ્યોગિક રાષ્ટ્રોમાં વધતા જતા કેસોને એક વિશાળ વાતાવરણીય ઘટકના પુરાવા તરીકે સમજવામાં આવી રહ્યું છે. પુરુષો અને મહિલામાં તે સમાન રીતે અસર કરે છે. ધુમ્રપાન કરતી વ્યક્તિઓમાં ક્રોહનનો રોગ ત્રણ ગણો વધુ વિકાસ પામે છે.[5] ઉત્તર અમેરિકામાં ક્રોહનનો રોગ 400,000 અને 600,000 જેટલા લોકોને અસર કરેલ છે.[6] ઉત્તર યુરોપમાં પ્રચલિત અંદાજ મુજબ દર 100,૦૦૦, 27-48 લોકોને આ રોગ છે.[7] ક્રોહનનો રોગ આમતો 1 થી 13 વર્ષ અને વીસીમાં પ્રવેશેલા, 50 થી 70 વર્ષ ની બીજી મુખ્ય અસરમાં દેખાય છે, તેમ છતાં પણ આ રોગ કોઈ પણ ઉંમરે થઇ શકે છે. [1][8]
ઔષધીય કે શાસ્ત્રોપચાર માં કોઈ જાણીતો ઈલાજ ક્રોહનના રોગ માટે નથી.[9] સારવારના વિકલ્પો, લક્ષણોના નિયંત્રણ, રોગના જોરમાં ઘટાડાને જાળવી રાખવા અને તેને પાછો આવતો રોકવા સુધી જ મર્યાદિત છે.
રોગનું નામ અમેરિકન ગેસ્ટ્રોએન્ટેરોલોજીસ્ટ બુરીલ્લ બર્નાર્ડ ક્રોહનનાં નામે પાડવામાં આવ્યુ છે, જેને 1932માં બે સહકર્મીઓ સાથે ટર્મિનલ ઈલિયમના સોજા સાથે દર્દીઓની શ્રૃંખલા વર્ણવી છે જે રોગનું સૌથી વધુ પ્રભાવિત ક્ષેત્ર હતું.[10] આને કારણે જ આ રોગને રીજનલ ઇલીઆઇટીસ [10]કે રીજનલ એન્ટેરીટીઝ પણ કહેવાય છે. જોકે આ સ્થિતિને, પહેલાના સાહિત્યમાં અન્ય દ્વારા સ્વતંત્ર રીતે ઓળખવામાં આવેલ છે, જેમાં સૌથી નોંધપાત્ર રીતે 1904માં પોલિશ સર્જન એન્ટોની લેસીનોવેસ્કી દ્વારા જેમના માટે પોલિશ સાહત્યમાં આ પરિસ્થિતિને વધારાના નામ (લેસીનોવેસ્કી-ક્રોહન્સ ડિસીઝ) સાથે વર્ણવામાં આવી છે.

ક્રોહનનો રોગએ એક પ્રકારનો ઇન્ફ્લેમેટરી આંતરડા ડીસીઝ (આઈબીડી (IBD)) – સોજા ચડાવનાર મળનો રોગ છે. તે જઠરાંત્રિય માર્ગને અસર કરે છે અને તે જઠરાંત્રિયના જે માર્ગને અસર કરે તે મુજબ તેના વિસ્તારને વર્ગીકૃત કરવામાં આવે છે. ઇલીઓકોલીક ક્રોહન ડીસીઝ , જે ઇલીયમ (મોટા આંતરડા સાથે જોડાતો નાના આંતરડાનો છેલ્લો હિસ્સો) અને મોટા આંતરડા એમ બંન્ને હિસ્સા પર અસર કરે છે, પચાસ ટકા જેટલા કેસાની ગણતરીના આધારે. ક્રોહન ઇલીઆઇટીસ, જે માત્ર ઇલીયમને જ અસર કરે છે, તે ત્રીસ ટકા કિસ્સામાં થાય છે અને ક્રોહન કોલીટીસ, જે મોટા આંતરડાને અસર કરે છે તેમાં બાકીના વીસ ટકાનો સમાવેશ થાય છે અને તેને ખાસ કરીને અલક્રિએટીવ કોલીટીસ થી અલગ પાડવું મુશ્કેલ છે. ગેસ્ટ્રોડ્યુઓડેનલ ક્રોહાન રોગમાં પેટમાં અને નાના આંતરડાના પ્રથમ ભાગમાં સોજા આવે છે જેને ડ્યુઓડીયમ કહેવાય છે. જેજૂનોઇલીઆઇટીસ નાના આંતરડાના ઉપરના અર્ધા ભાગ જેને મધ્યાંત્ર કહે છે તેમાં સોજાના છાંટવાળા ધબ્બા જન્માવે છે (મેડલાઇનપ્લસ 2010). આ રોગ મુખથી લઈને ગુદા સુધીના પાચનતંત્રના કોઇપણ ભાગમાં અસર કરી શકે છે. આમ છતાં, આ રોગથી ગ્રસ્ત વ્યક્તિઓ આ ત્રણ વર્ગીકરણની બહાર ભાગ્યે જ જોવા મળે છે, જેમાં જઠર અને અન્નનળી જેવા જઠરાંત્રિય માર્ગના અન્ય ભાગોમાં અસર થાય છે.[1]
ક્રોહનના રોગને રોગ તરીકેની તેની વૃદ્ધિના વર્તાવ દ્વારા પણ વર્ગીકૃત કરી શકાય છે. જે વિયેના ક્રોહન રોગના વર્ગીકરણમાં ઔપચારિક રીતે માન્ય થઈ હતી.[11] ક્રોહન રોગને ત્રણ રીતે વર્ગીકૃત કરી શકાય છે: સ્ટ્રીક્ચરીંગ, વેધન (પેનિટ્રેટીંગ) અને સોજા. સ્ટ્રીક્ચરીંગ રોગ ના કારણે આંતરડું નાનું થઇ જાય છે જે આંતરડામાં અવરોધ કરી શકે છે કે પછી મળની ક્ષમતામાં બદલાવ આવે છે. પેનિટ્રેટીંગ રોગ માં આંતરડા અને અન્ય રચનાઓ જેવી કે ત્વચાની વચ્ચે અસામાન્ય માર્ગની રચના કરે છે. ઈનફ્લેમેટરરી રોગ (અથવા નૉન- સ્ટ્રીક્ચરીંગ નૉન- પેનિટ્રેટિંગ રોગ) કોઈ પણ સ્ટ્રીક્ચરીંગ કે ફિસ્ટ્યુલી થયા વગર સોજાનું કારણ બને છે.[12][11]

ક્રોહન રોગના ઘણા લોકોમાં લક્ષણો નિદાન કર્યાના વર્ષો પહેલા જ હોય છે.[13] આની શરૂઆત સામાન્ય રીતે 15 થી 30 વર્ષની વચ્ચે થતી હોય છે પણ એની અસર કોઈ પણ ઉંમરે થઇ શકે છે. [14] જઠરાંત્રિય રોગના વિસંવાદી સ્વભાવ અને ઊંડા ટીશ્યુના સમાવેશને કારણે, આંતરડાના ચાંદા કરતા શરૂઆતના લક્ષણો વધારે અસ્પષ્ટ હોઈ શકે છે. ક્રોહન રોગનો પીડિત આકસ્મિક ગુસ્સો અને ઘટાડાના સમયમાંથી પસાર થશે.
જઠરાંત્રિય લક્ષણો
પેટનો દુખાવોએ ક્રોહનના રોગનું શરૂઆતનું લક્ષણ છે. ખાસ તો જે લોકોએ શસ્ત્રક્રિયા કરાવેલી હોય છે, તેને વારંવાર તેની સાથે અતિસાર પણ થાય છે. અતિસાર લોહી યુક્ત અને લોહી વગર ના પણ હોઈ શકે છે. જે લોકોની શસ્ત્રક્રિયા કે વધુ શસ્ત્રક્રિયા થઈ હોય તેમને જઠરાંત્રિય માર્ગ પર શોર્ટ બાવલ સિંડ્રોમ થતો હોય છે. ક્રોહન રોગમાં અતિસારની પ્રકૃતિ નાના આંતરડા કે મોટા આંતરડાનો જે ભાગ સામેલ હોય તેના પર આધારિત હોય છે. ઇલીઆઇટીસનું લાક્ષણિક પરિણામ મોટા જથ્થામાં થતું પાણીદાર મળ છે. કોલેટીસ વારંવાર નાના ઝાડામાં પરિણામી શકે છે. ફેકલ સુસંગતતાનો દર કઠણ થી પ્રવાહી સુધી હોઈ શકે. ગંભીર કિસ્સાઓમાં કોઈ વ્યક્તિને એક દિવસમા 20 થી વધુ ઝાડા થઈ શકે અને મળત્યાગ માટે રાત્રે ઉઠવું પડે.[1][8][15][16] ક્રોહન રોગમાં અલ્સેરેટિવ કોલેટીસા કરતા ઝાડામાં બ્લિડીંગ વધુ સામાન્ય નથી પરંતુ ક્રોહનની કોલેટીસની સેટ્ટિંગમાં તે જોઈ શકાય.[1] લોહીવાળા ઝાડા લાક્ષણિક રીતે અટકી અટકીને અને કદાચ તેજસ્વી કે ઘેરા લાલ રંગના હોય છે. ગંભીર ક્રોહનની કોલેટીસની સેટ્ટિંગમાં રક્ત વધુ થઇ શકે છે.[8] ફ્લેટુલેંસા અને બ્લોટિંગ્સને આંતરડાની અગવડમાં વધારો કરી શકે છે.[8]
ક્રોહનનાં રોગમાં આંતરડાના સ્ટેનોસિસ દ્વારા થયેલા લક્ષણો પણ સામાન્ય હોય છે. આંતરડા સાથે સ્ટેનોસિસના વિસ્તારમાં પેટનો દુખાવો ખૂબ જ ગંભીર હોય છે. ગંભીર સ્ટેનોસિસના સેટ્ટિંગમાં આંતરડાના અવરોધની શરૂઆતમાં ઉલ્ટી અને ઉબકા જેવા શરૂઆતી લક્ષણો દેખવામાં આવે છે.[8] જો કે અલ્સેરેટિવ કોલેટિસમાં સહચર્ય વધુ હોય છે, ક્રોહનનાં રોગમાં પણ પ્રાથમિક સ્ક્લેરોઝીંગ કોલેંગટિસ જે પિત્ત નળીનો સોજો છે પણ સહચારી હોઈ શકે.[17]
ક્રોહનનાં રોગમાં ગુદા અસ્વસ્થતા પણ લાક્ષણિક રીતે નજરે પડી શકે છે. આ સોજા, ફિસ્ટુલાઈઝેશન કે એબસેસ્સ મા ગુદા કે એનલ ફિશર પાસે ખંજવાળ કે દુખાવાનું સૂચન કરતા હોય છે.[1] ગુદાની આસપાસની ત્વચામાં ટેગ્સપણ ક્રોહન રોગમાં સામાન્ય છે.[18] ગુદાની આસપાસમાં ક્રોહન રોગમાં સાથે ઝાડા રોકવાની અસમર્થતતા હોઈ શકે. જઠરાંત્રિય માર્ગની વિરુદ્ધ દિશામા મોઢા પર ભરાય નહી તેવા ચાંદા (એફ્થસ અલ્સર) થાય છે. ક્રોહન રોગમાં અન્ન નળી અને અન્નાશય ભાગ્યેજ સામેલ હોય. આના કારણે ગળવામાં મુશ્કેલી (ડિસ્ફેગિયા), પેટની ઉપરના ભાગમાં દુખાવો અને ઊલ્ટી જેવા લક્ષણો જોવા મળે છે.[19]
દૈહિક લક્ષણો
ક્રોહન રોગ અન્ય ક્રોનિક, સોજાના રોગોની જેમ વિવિધ પ્રકારનાં તંત્ર લક્ષણોનું કારણ બની શકે છે.[1] બાળકોમાં વિકાસ રુંધાવો સામાન્ય છે. ઘણા બાળકો વિકાસ ના જાળવી રાખવાના કારણે ક્રોહન રોગ તરીકે નિદાન કરાય છે.[20] ક્રોહન રોગ પ્રજનનક્ષમ અવસ્થાના વિકાસના સમયે જાહેર થઈ શકે છે, 30% જેટલા બાળકોમાં ક્રોહન રોગના લીધે વિકાસ રોકાઇ જાય છે.[21] તાવ પણ હોઈ શકે, જો કે તાવ 38.5 ˚C (101.3 ˚F) થી વધુ હોય તેવું સામાન્ય રીતે નથી બનતું, જ્યાં સુધી કે કોઈ જટિલતા જેમ કે કોઈ ફોલ્લો થાય.[1] અન્ય જૂની બાબતોમાં ક્રોહન રોગમા વજનમા ઘટાડો પણ દેખાઈ શકે છે. આ ખોરાકમાં કમી સાથે સંકળાયેલુ હોય છે કારણકે ક્રોહન રોગના આંતરડાના લક્ષણો સાથેની વ્યક્તિ જ્યારે ખાતા નથી કે ખોરાક્મા કમી થવાથી સારુ અનુભવ કરે.[20] નાના આંતરડાના રોગવાળા લોકોમાં કાર્બોહાયડ્રેટ કે લિપિડનું મેલાઅબ્સોર્પ્શન થઈ શકે છે જે વજનના ઘટાડાને ઊત્તેજીત કરે છે.[22]
આંતરડા સંબંધી વધારાના લક્ષણો
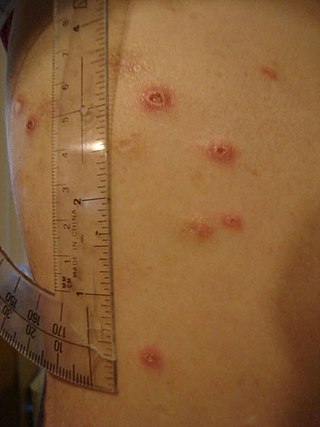

સિસ્ટેમેટિક અને જઠરાંત્રિયની સામેલગીરી સિવાય ક્રોહનનો રોગ અન્ય અંગ તંત્રોને પણ અસર કરે છે.[23] આંખને જ્યારે પ્રકાશમાં ખોલવામાં આવે છે (ફોટોફેબિયા), ત્યારે આંખના આંતરિક ભાગના સોજા કે જેને યુવેટિસ કહેવાય છે, તેનાથી આંખમાં દુખાવો થાય છે. આંખના સફેદ ભાગ (સ્ક્લેરા)માં પણ સોજો હોઈ શકે જે જેને એપિસ્લેરિટિસ અવસ્થા કહેવાય છે. જો સારવાર ન થાય તો એપિસ્લેરિટિસ અને યુવેટિસથી દ્રષ્ટિ ગુમાવવા તરફ પણ તે દોરી જાય છે.
ક્રોહનના રોગને રહીયુમેટોલોજીના રોગના એક પ્રકાર એવા સિરોનેગેટિવ સ્પોન્ડીલોર્થ્રોપથી સાથે પણ જોડવામાં આવે છે. આ જૂથના રોગો એક અથવા વધુ સાંધા(આર્થરાઈટીસ)કે સ્નાયુ પ્રવેશ (એન્થેસીટીસ)થી લક્ષણિક થઈ શકે. સંધિવાથી મોટા સાંધાઓ જેમ કે ઘૂંટણ કે ખભાને અસર કરી શકે અથવા હાથ કે પગનાં નાના સાંધામાં પૂર્ણ રીતે સામેલ હોઈ શકે. સંઘિવા કરોડમાં પણ થઈ શકે જેનાથી એંકીલોઝિંગ સ્પોંડીલિટિસ તરફ વધાય જો સંપૂર્ણ કરોડ તેમાં સામેલ હોય અથવા જો નીચેની કરોડ સામેલ થાય તો સેક્રોલિટિઝ તરફ જાય. સંઘિવાના લક્ષણોમાં દુખાવાપૂર્ણ, સૂજેલા, કડક સાંધા અને સાંધા હલનચલન કે કાર્યમાં મુશ્કેલી સામેલ છે. [સંદર્ભ આપો]
ક્રોહન રોગ ત્વચા, રક્ત અને એંડોક્રાઈન સિસ્ટમ સાથે પણ સામેલ હોઈ શકે છે. એક જાતના ત્વચા લક્ષણ, ઈરીથેમા નોડૉસમ, લાલ નોડ્યુલ્સ તરીકે સામાન્ય રીતે શીન (નળા) પર દેખાય છે. ચામડીની નીચેના ટીશ્યૂઓના સોજાને કારણે ઇરીથેમા નોડૉસમ થાય છે અને બાહ્યદલ પેન્નીક્યુલીટીસ દ્વારા તેને વર્ણવામાં આવે છે.
ચામડીના અન્ય ઇજામાં પાયરોડર્મા ગેંગ્રેનોસમ, કે જે એક દુખાવાયુક્ત ચાંદુ પડીને થતી લાક્ષણિક ગાંઠનો સમાવેશ થાય છે. ક્રોહન રોગથી લોહી ગંઠાઇ જવાનું પણ જોખમ હોય છે; પગના નીચેના ભાગમાં સોજા ડીપ વિનસ થ્રોબોસિસના ચિહ્નો હોઇ શકે જ્યારે શ્વાસ લેવાની તકલીફથી પલ્મોનરી એમ્બોલિઝમપરિણામી શકે છે. ઑટોઈમ્યુન હિમોલાયટિક એનિમિયા એક એવી સ્થિતિ છે, જેમાં રોગપ્રતિકારક તંત્ર લાલ રક્ત કણો પર હુમલો કરે છે અને તે ક્રોહન રોગમાં સામાન્ય રીતે જોવા મળે છે અને જેના કારણે થાક, ફીકાશ અને એનીમિયાના અન્ય સામાન્ય લક્ષણો દર્દી અનુભવે છે. ક્રોહન રોગથી ક્લબિંગ પણ થઈ શકે છે જે આંગળિયોના ટેરવાની વિકૃતિ છે. છેલ્લે ક્રોહન રોગથી ઓસ્ટીયોપોરોસિસ કે હાડકા પાતળા પણ થઇ શકે છે. ઓસ્ટીયોપોરોસિસ ધરાવતી વ્યક્તિઓમાં હાડકા ના ફ્રેક્ચરના જોખમ વધી જાય છે[24]
ક્રોહન રોગથી ન્યૂરોલોજિકલ જટિલતા પણ થઈ શકે છે (15% દર્દીઓમાં રિપોર્ટ થયેલ છે).[25] આમાંથી સૌથી સામાન્ય ખેચ, સ્ટ્રોક, માયોપેથી, પેરિફેરલા ન્યૂરોપેથી માથામાં દુખાવો,અને તણાવ છે.[25]
ક્રોહનનાં દર્દીઓમાં સ્મોલ બાવલ બેક્ટેરિયલ ગ્રોથ સિંડ્રોમની પણ ફરિયાદ હોય છે, જેના લક્ષણો સમાન હોય છે.[26]
ગૂંચવણો

ક્રોહનનો રોગ આંતરડામાં અવરોધ, નાલવ્રણ અને ગુમડાઓ સહિત કેટલીક યાંત્રિક ગૂંચવણો તરફ દોરી જાય છે. લાક્ષણિક રીતે સંકોચ અને સંલગ્નતાથી અવરોધ ઊભો થાય છે જે અવકાશિકાને સંકુચિત કરી, આંતરડાના વિસ્તારના માર્ગને રોકે છે. અવકાશિકા આંતરડાની બે આંટીઓ વચ્ચે કે પછી, આંતરડા અને પિત્તાશય વચ્ચે, આંતરડા અને યોનિ વચ્ચે, અને આંતરડા અને ત્વચા વચ્ચે વિકાસ પામે છે. ગુમડાઓ ચેપની ઢંકેલી દિવાલો છે, જે ક્રોહન રોગના પીડિતોના ઉદર કે પેરીએનલ વિસ્તારમાં થઈ શકે છે.
ક્રોહન રોગ સોજાના વિસ્તારમાં કેન્સર થવાના જોખમને પણ વધારે છે. દાખલા તરીકે, ક્રોહન રોગથી પીડાતી વ્યક્તિના નાના આંતરડા પર નાના આંતરડાના કેન્સરનું જોખમ મોટી પ્રમાણમાં રહે છે. સમાનપણે, જે લોકોને ક્રોહન કોલિટિસ હોય છે તેમને કોલોન કેન્સર થવાનું તુલનાત્મક જોખમ 5.6% જેટલું રહે છે.[27] જે વ્યક્તિને પાછલા આઠ વર્ષથી ક્રોહન કોલિટિસ છે તેમને કોલોન કેન્સર માટે કોલોનોસ્કોપી સાથે સ્ક્રીનિંગની ભલામણ કરાય છે.[28] મોટા આંતરડાના મોટા ભાગને સાંકળતા ક્રોહાનમાં કોલોરેક્ટરલ કેન્સરને રોકવા માટે કેમોપ્રોટેક્શનને કેટલાક અભ્યાસોમાં સૂચવવામાં આવ્યા છે; જેમાં બે માધ્યમોનું સૂચન કરવામાં આવ્યું છે, એક ફોલેટ અને બીજું છે, મેસાલામાઇન તૈયારીઓ.[29]
ખોરાકના જથ્થામાં ઘટાડો અને મેલાઅબ્સોર્પ્શન સહિતના અનેક કારણોથી ક્રોહાનના રોગવાળી વ્યક્તિઓમાં અપૂરતા પોષણનો ભય રહે છે. આ ભય નાના આંતરડાને કાઢી નાખ્યા પછી વધી જાય છે. કેટલાક વ્યક્તિઓને તેમની શારીરિક ઉષ્ણતાનો જથ્થો વધારવા માટે મોઢેની પૂરકો આપવા પડે છે કે પછી કેટલાક ગંભીર કિસ્સાઓમાં, ટોટલ પેરેન્ટેરલ ન્યૂટ્રીશન (ટીપીએન (TPN)) પણ આપવું પડે છે. સાઘારણ કે ગંભીર ક્રોહન રોગવાળા મોટા ભાગના લોકોને પોષણ માટે ડાઈટેશિયનને સૂચવવામાં આવે છે[30]
ક્રોહન રોગ આંતરડાના અવરોધ ફોલ્લાઓ મુક્ત છિદ્રીકરણ અને હેમરેજ સહિત ખાસ્સી જટિલતાઓ કરી શકે છે.[31]
ક્રોહન રોગ ગર્ભાવસ્થા દરમિયાન સમસ્યા ઉભી કરી શકે અને કેટલિક દવાઓ ભ્રૂણ કે માતા માટે વિપરીત પરિણામો ઉભા કરી શકે. ક્રોહન રોગ અંગે ઓબેસ્ટેટ્રીશિયન અને ગેસ્ટ્રોએન્ટેરોલોજીસ્ટની સલાહ અને રોકથામના ઉપાયો કરતી દવાઓ લેવી જોઈએ. અમુક કિસ્સામા ગર્ભાવસ્થા દરમિયાન ઘટાડો હોઈ શકે. ચોક્કસ દવાઓ શુક્રાણુઓના પ્રમાણમાં પણ અસર કરી શકે છે અથવા પુરુષની જનકની ક્ષમતાને પણ પ્રભાવિત કરી શકે છે[32]
ક્રોહન રોગના ચોક્કસ કારણ તો હજુ સુધી ખબર નથી પણ વાતાવરણના ઘટકો અને જિનેટિક પ્રિડીપોજિશન રોગના કારણો હોઈ શકે.[33] જિનેટિક જોખમ ઘટકો હવે લગભગ વ્યાપક રીતે માન્ય ગણાય છે ક્રોહન રોગને પહેલા જિનેટિક રીતે જટિલ બનાવાથી તેની જિનેટિક પૃષ્ઠભૂમિને સુધારાય છે.[34] રોગની સાપેક્ષ જોખમની ગંભીરતા ત્યારે હોય જ્યારે કોઈ જોખમી જનીનોમા મ્યૂટેશન હોય જો કે તે ખરેખર ખૂબ ઓછુ છે (લગભગ 1:200). વ્યાપકરીતે કહીએ તો ક્રોહન રોગના દર્દીઓમાં જિનેટિક ડેટા દર્શાવે છે કે જન્મજાત રોગ પ્રતિકારક તંત્ર છે અને દર્દીનુ સીધું મૂલ્યાંકન આ વાતને પુષ્ટ કરે છે.[35] આ જણાવવા તરફ દોરી ગયુ હતું કે ક્રોહન રોગને જન્મજાત રોગપ્રતિકારક કમી ક્રોનિક સોજા જે એડપ્ટિવ ઇમ્યુનિટીના કારણે થાય છે જે જન્મજાત રોગપ્રતિકારક તંત્રના કાર્યોમા કમી કરવા માટે ભરપાઈ કરવા પ્રયત્ન કરી છે[36]
શુક્રાણુઓ

કેટલાક અભ્યાસ દર્શાવે છે કે ક્રોહન રોગમાં જિનેટિક લિંક હોઈ શકે છે.[37] જે પરિવારોમા પિતરાઈ સાથે રોગ ચાલે છે તેમા સામાન્ય વસ્તી કરતા વિકસવાની 30 ગણી શકયતા છે.
કાર્ડ15 (સીએઆરડી (CARD) 15) જનીન(નોડ2 જાનીન ના નામે પણ ઓળખાય છે)મા મ્યુટેશન ક્રોહન રોગ સાથે સંકળાયેલું છે[38] અને રોગ સ્થળ અને પ્રવૃતિની કેટલીક ફિનોટાઈપિક બીમારીઓની સહનશીલતા સાથે હોય છે.[39] આગળના અભ્યાસમાં ક્રોહન રોગ સાથે ફક્ત બે જનીનો જોડવામા આવ્યા હતા પણ હવે વૈજ્ઞાનિકો માને છે કે રોગમા ત્રીસ કરતા વધુ જનીન જિનેટિક ભુમિકા ભજવે છે જે સીધી કારણભૂત હોઈ શકે કે કોઈ મધ્યસ્થી ફેરફાર સાથે હોય્. XBP1 જનીનમાં વિસંગતતાઓને એક ઘટક તરીકે ઓળખવામા આવી છે જે સોજાવાળી આંતરડા બીમારીઓમા એંડોપ્લાઝ્મિક રેટિક્યુલમના અજ્ઞાત પ્રોટીન પ્રતિભાવ પથપ્રદર્શક માટે એક ચિધનારની ભૂમિકા ભજવે છે.[40][41]
પર્યાવરણીય પરિબળો
ખોરાકને વિશ્વના ઔદ્યોગિક ભાગમાં તેની ઉચ્ચતર પ્રસરતા સાથે સંકળાવવાનું મનાય છે. ધુમ્રપાન સક્રિય બીમારીઓ કે "ફ્લેર્સ (ભડકો)"ને પાછી લાવવાનુ જોખમ દર્શાવે છે.[5] અમેરિકામાં 1960 માં હોર્મોનલ નિરોધકની પ્રસ્તુતિને ક્રોહન રોગ થવાનાં નાટકીય દરમા વધારા સાથે જોડવામા આવ્યો હતો. જો કે એક સહજ જોડાણને પ્રભાવી રીતે દર્શાવ્યો ન હતો અને એ ડર રહ્યો કે આ દવાઓ પાચન તંત્ર પર ધુમ્રપાન તરીકે કામ કરે છે.[42]
રોગ-પ્રતિરક્ષિત પધ્ધતિ
રોગ પ્રતિકારકતા તંત્રમા વિસંગતતાઓમા મોટા ભાગે ક્રોહન રોગને કારણભૂત બનાવ્યો. ક્રોહન રોગને અતિ સક્રિય Th1[[]] સાયટોકીનદ્વારા સોજા ઉત્તેજીત કરવા સાથે એક ઓટોઇમ્યુન રોગ તરીકે વિચારવામાં આવ્યો.[43] જો કે હાલના નવિનતમ પુરાવા દર્શાવે છે કે બીમારીમા Th17 વધુ અગત્યનુ છે.[44] ક્રોહન રોગમાં સૌથી નવીનતમ જનીન છે જે એટીજી16એલ1ને પ્રેરિત કરી શકે અને આક્રમક બેક્ટેરિયાના હૂમલા સામે શરીરની ક્ષમતા દબાવે છે.[45]
પ્રવર્તમાન વિચારની વિરુદ્ધ કે ક્રોહન રોગ એક પ્રાથમિક ટી-સેલ આટોઈમ્યુન વિકાર છે હવે એવા શરીરના પુરાવા એ અવધારણાના પક્ષમા છે કે ક્રોહન રોગ અક્ષમ જન્મજાત રોગપ્રતિકારકતાનુ પરિણામ છે.[46] ઇમ્યુનો ડિફેંસિએંસી જેને માઈક્રોફેગસ દ્વારા અક્ષમ સાઈટોકિન સ્ત્રાવના કારણે (કમ સે કમ ભાગમા) દર્શાવવામા આવી છે જેને માઈક્રોબાયલ-ઇંડ્યુસ્ડ ઇનફ્લેમેટરી પ્રતિભાવ જાળવી તરફ વધવાનુ વિચાર્યું છે ખાસ કરીને આંતરડામાં જ્યા બેક્ટેરિયાનું ભારણ ખાસ કારીને વધુ હોય છે.[47][35]
માયક્રોબ્સ
ક્રોહન રોગ માટે પેથોજિનિક વિવિધ બેક્ટેરિયાને કારણભૂત એજંટ હોવાનુ અંદેશો છે.[48] જો કે મોટા ભાગના આરોગ્ય પ્રોફેશનલ્સ હવે માને છે કે વિવિધ પ્રકારના સૂક્ષ્મજીવિઓ તેમના હોસ્ટની મુકોસલ લેયર કમજોર બનવા અને આંતરડાની દિવાલ બેક્ટેરિયા સાફ કરવામા અસમર્થ હોય છે બન્ને રોગના લક્ષણો સાથે છે.[49] કેટલાક અભ્યાસો સૂચવે છે કે માયકોબેક્ટેરિઅમ એવિયમ પ્રજાતિઓ ટ્યુબરલ્યુલોસિસ ક્રોહન રોગમા ભાગ ભજવે છે ભાગમા કારણ કે આ એના જેવી જ પશુઓની બીમારી જોહ્નના રોગનુ કારણભૂત છે.[50] ખમીરમાથી મેનોસ ધરાવતા એંટિજનીનો(મેનનિસ)એંટિબોડીઝ પ્રતિભાવની માહિતી આપે છે[51] અન્ય આભ્યાસો પણ બીમારીને એંટેરો અડહેરેંટ ઈ-કોલી ની વિશિષ્ટ જાત સાથે જોડે છે.[52] હજુ પણ ક્રોહન રોગ અને ખાસ પ્રકારના બેક્ટેરિયા વચ્ચેના સંબંધ અસ્પષ્ટ છે.[53][54]
કેટલાક અભ્યાસ સૂચવે છે કે ક્રોહન રોગના અમુક લક્ષણો અલ્સરેટિવ કોલિટિસ અને પીડાદાયક બાવલ સિંડ્રોમમાં એ જ કારણ છે. તમામ ત્રણે દર્દી જુથોના આંતરડાની બાયોપ્સી લેવાયેલા નમુના સેરીન પ્રોસ્ટીસેના ઉભરેલા સ્તરો પેદા કરતા જોવા મળ્યા છે.[55] ઉંદરોમા સેરીન પ્રોસ્ટીસેનુ પ્રાયોજિક પ્રવેશ ખૂબ ફેલાયેલો દુખાવો પેદા કરતા જોવા મળ્યુ છે જે પીડાદાયક બાવલ સિંડ્રોમ અને સાથે કોલિટિસ સાથે જોડાયેલા છે જે ત્રણે બીમારીઓ સાથે જોડેલી છે.[56] આ અભ્યાસના લખનાર પ્રોસ્ટેસીના સ્ત્રોતને ઓળખી ન શક્યા પરંતુ એક અલગ સમીક્ષામા નોંધવામા આવ્યુ કે આવી બીમારીઓમાં પ્રાદેશિક કે સમયના ફેરફારો ઓછી રીતે સમજેલા પ્રોટોઝોઆન, બ્લાસ્ટોસાઈસ્ટીસના ચેપ સાથે જોડાયેલા છે.[57]
"કોલ્ડ-ચેન" અવધારણનુ એક અભ્યાસ 2003માં હાથ ધરવામા આવ્યુ કે સાઈકોટ્રોપિક બેક્ટેરિયા જેમ કે યેર્સિનિયા એસએસપી અને લિસ્ટેરિયા એસપીપી બીમારીમાં ફાળો ચાલેછે એક સ્ટેસ્ટીકલ સહસંબધ અમેરિકા અને યુરોપના વિવિધ ભાગોમા રેફ્રિજરેશનના ઉપયોગ સાથે સંકડાયેલા છે.[58][59] પછીનો અભ્યાસ આ અવધારણા માટે ટેકો પુરો પાડે છે [60]
યુનિવર્સિટી ઓફ લિવરપુલનાં અભ્યાસો આઇડિયા આપે છે કે ક્રોહન રોગ,માઇકોબેક્ટેરિયમ,અન્ય પેથોજિનિક બેક્ટેરિયા અને જિનેટિક માર્કસ વચ્ચે કોઇ સંબંધ છે.[61][62] ઘણા વ્યક્તિઓમાં જિનેટિક ઘટકો પ્રિડિસ્પોઝ વ્યક્તિઓમાં માયકોબેક્ટેરિયલ એવિયમ પ્રજાતિ પેરાટ્યુબરક્યુલોસિસ ઇંફેક્શન ધરાવે છે. આ બેક્ટેરિયા પછી મેનિનસ રચે છે જે પોતે અને ભિન્ન બેક્ટેરિયાને ફેજોસાઇટોસિસથી રક્ષણ આપે છે જે ઘણા સેકેંડરી ઇંફેક્શનોનું કારણ બને છે.[63] અન્ય માયકોબેક્ટેરિયલ રોગો, જેમકે લેપ્રોસી અને ટ્યુબરક્યુલોસિસને તેને તુલ્ય ગણી શકાય જેમાં સખત ઘટાડો હોય છે, પણ તે જીનેટિક હોતા નથી. [[]]

નિદાનની પુષ્ટિ કરવા કોલોનોસ્કોપી,દરમિયાન આંતરડાની બાયોપ્સી કરવામાં આવે છે.[[]] ક્રોહન રોગ માટે પેથોલોજીમાં અમુક લાક્ષણિક ગુણો હોય છે.[[]] ક્રોહન રોગ સોજાની ટ્રાંસમ્યૂરલ પેટર્ન દર્શાવે છે એટલેકે સોજો આંતરડાની દિવાલનાં પુરો ઉંડાઇ સુધી પ્રસરે છે.[1] ઉચ્ચ સક્રિય રોગમાં અલ્સેરેશનનું પરિણામ જોવા મળે છે.[[]] અપ્રભાવિત અલ્સર વચ્ચે એકદમ ફેરફાર હોય છે. માઇક્રોસ્કોપમાં અસર પામેલ આંતરડાની બાયોપ્સી મ્યૂકોસ ઇંક્લેમેશન દર્શાવી શકે છે.[[]] આઇંફ્લેમેશન ન્યૂટ્રોકિલ્સનાં કેન્દ્રીત ઇનફિલ્ટ્રેશનથી લાક્ષણિક હોય છે જે એપિથેલીયમમાં ઇંફ્લેમેટરી કોશનું એક પ્રકાર છે.[[]] આ ખાસ કરીને લિમ્ફોઈડ ઘટકોની નીચેનાં ભાગમાં હોય છે. આ ન્યૂરોકિલ્સ મોનોન્યૂક્લિયર સાથે ક્રિપ્ટસમાં પ્રવેશે છે જેનાથી ઇંફ્લેમેશન (ક્રિપ્ટીટીસ) અથવા એબસેસ (ક્રિપ્ટ એબેસસ) તરફ વધે છે. ગ્રેનુલોમાસ,માઇક્રોફેજનાએગ્રીગેટ્સનાં ડેરીવેટીવ્ઝને જાયંટ સેલ્સ કહેવાય છે અને 50% કિસ્સાઓ અને ક્રોહન રોગ માટે ખાસ જોવા મળે છે. ક્રોહન રોગનું ગ્રેનુલોમાસ "કેશેશન" દર્શાવાતું નથી માઇક્રોસ્કોપ પરીક્ષણમાં ગ્રેન્યૂલોમાસ ઇંફેક્શન સાથે ચીઝ જેવા લક્ષણો દર્શાવે છે જેમકે ટ્યુબરક્યુલોસિસમાં હોય છે. બાયોપ્સીમાં આંતરડાની વિલી બુઠ્ઠી થવાનાં પુરાવા સાથે ક્રોનિક મ્યૂકોસલ ડેમેજ દર્શાવે છે કે ક્રાઇપ્ટસની ખાસ બ્રાંચિંગ અને ટિશ્યુ (મેટાપ્લાસિયા) પ્રકારમાં પરિવર્તન છે. આ મેટાપ્લાસિયાનું એક ઉદાહરણ છે પેનેથ સેલ મેટાપ્લાસિયા જેમા પ્લેનેથ કોશનો વિકાસ (સામાન્ય રીતે નાના આંતરડામાં જોવા મળે છે) જઠરાંત્રિય પ્રણાલીનાં અન્ય ભાગોમાં સામેલ છે.[64]



ક્રોહન રોગનું નિદાન કોઇક વખત પડકારરૂપ બને છે.[13] અને ડોક્ટરને નિદાન કરવા માટે સંખ્યાબંધ પરીક્ષણો કરવા પડે છે.[8] ત્યાં સુધી કે પરીક્ષણોનાં પૂર્ણ જથ્થા સાથે પણ ક્રોહન રોગની સંપૂર્ણ નિશ્ચિતતા સાથે નિદાન કરવું શક્ય બનતુ નથી; રોગનાં નિદાનમાં કોલોનોસ્કોપી લગભગ 70% સુધી પ્રભાવકારી હોય છે જેમાં અન્ય પરીક્ષણો ઓછી અસરવાળા હોય છે. રોગને ખાસ કરીને નાના આંતરડામાં નિદાન કરવું અઘરૂં બને છે કારણકે પારંપરિક કોલોનોસ્કોપી માત્ર કોલોન અને નાના આંતરડાનાં નીચેનાં ભાગમાં જ થાય;એંડોસ્કોપિક નિદાનમાં કેપ્સ્યુલ એંડોસ્કોપીએઇડ્સનો દાખલ કરવી પડે છે.
એન્ડોસ્કોપી
ક્રોહન રોગનાં નિદાનમાં કોલોનોસ્કોપી શ્રેષ્ઠ પરીક્ષણ છે કેમકે આ કોલોન અને ટર્મિનલ ઇલિયમનું સીધું દ્રશ્ય ધરાવે છે અને રોગની અસરકારકતાની પેટર્ન ઓળખાય છે.[[]] ક્યારેક કોલોનોસ્કોપી ટર્મિનલ ઇલિયમનાં પાછળ પણ જાય છે પરંતુ તે દર્દી પ્રમાણે બદલાતી હોય છે. પ્રક્રિયા દરમ્યાન, ગેસ્ટ્રોએંટેરોલોજીસ્ટ બાયોપ્સી પણ કરાવી શકે છે જેમાં ટિશ્યુનાં નાનકડા નમુના લેબોરેટરી એનાલિસિસ માટે લેવાય છે જે નિદાનને પુષ્ટિ આપે છે. જેમકે 30% ક્રોહન રોગ માત્ર ઇલિયમ[1]માં સામેલ હોય છે ત્યારે ટર્મિનલ ઇંલિયમનું કેન્યુલેશન નિદાન માટે જરૂરી બને છે. રોગનું ધબ્બામાં વિતરણ કોલોન અથવા ઇલિયમમાં સામેલ થવું પણ રેક્ટમમાં ન હોવું અન્ય એંડોસ્કોપી સ્ટીગ્માતરીકે.[65] આ માટે કેપ્સ્યુલ એંડોસ્કોપીની યુટીલીટી જો કે હજુ પણ અનિશ્ચિત છે[66]
વિકિરણ-ચિકિત્સક પરિક્ષણો
એક નાનું આંતરડા ફોલો-થ્રુ ક્રોહન રોગનું નિદાન સૂચવી શકે છે. જ્યારે રોગ ફક્ત નાના આંતરડામાં જ સામેલ હોય.{1/} કારણકે કોલોનોસ્કોપી અને ગેસ્ટ્રોસ્કોપી માત્ર ટર્મિનલ ઇલિયમ અને ડ્યુઓડિયનમની શરૂઆતનો સીધુ દ્રશ્ય આપે છે; તેઓ નાનાં આંતરડાનાં બાકીનાં ભાગ માટે ઉપયોગમાં લઈ શકતા નથી. પરિણામે, બેરીયમ ફોલોઅપ એક્સ-રે કરવામાં આવે છે જ્યાં બેરીયમ સલ્ફેટ અંદર દાખલ કરવામાં આવે છે અને આંતરડાનું ફ્લોરોસ્કોપીકચિત્ર સમય પછી લેવામાં આવે છે જે આંતરડાનાં સોજા અને સાંકળું હોવાનું જોવામાં ઉપયોગી થઈ શકે છે.[65][67] બેરીયમ રેક્ટમમાં પ્રવિષ્ટ કરવામાં આવે છે અને ક્લોરોસ્કોપી આંતરડાનું ચિત્ર લેવામાં ઉપયોગી થાય છે, જેનો ઉપયોગ કોલોનોસ્કોપી આવવાનાં કારણે ક્રોહન રોગનાં કામ માટે ભાગ્યેજ વપરાય છે. તેની ઉપયોગિતા એનોટોમિકલ વિસંગતતા ઓળખવામાં છે જ્યારે કોલોનનો સ્ટ્રેકચરો અને કોલોસ્કોપીનાં પાસ થ્રુ અથવા કોલોનિક ફિસ્ટયૂલ શોધવા માટે ખુબ જ નાની હોય.[68]
સીટી અને એમઆરઆઈ સ્કેન એંટેરોક્લીસીસપ્રોટોકોલ્સ સાથે નાના આંતરડાનાં મૂલ્યાંકન માટે ઉપયોગી છે.[69] તે વધારાનાં ક્રોહન રોગનો ઇંટ્રા-એબડોમિનલ જટિલતાઓ જેમકે એબસેસેસ નાના આંતરડાનાં અવરોધ અથવા ફિસ્ટ્યુલ[70]માટે જેવા ઉપયોગી હોઈ શકે. મેગ્નેટિક રેઝોનંસ ઇમેજીંગ (એમઆરઆઈ (MRI)) નાના આંતરડાની ઇમેજીંગની સાથે સાથે જટિલતા જોવા માટે અન્ય વિકલ્પ છે જો કે તે ખૂબજ ખર્ચાળ અને સરળતાથી ઉપલબ્ધ નથી.[71]
લોહી પરીક્ષણ
એક સંપૂર્ણ બ્લડ કાઉન્ટથી એનિમિયા જણાઈ શકાય જે લોહીની ક્ષતિ અથવા વિટામીન બીઢાંચો:Ssubની કમીનાં કારણે હોય.[[]] પછીનું ઇલેટીસમાં જોવાય છે કારણકે વિટામીન બીઢાંચો:Ssubઇલિયમ[[]]માં શોષાઈ જાય છે.[72] એરિથ્રોસેડીમેંટેશન રેટ અથવા ઇએસઆર (ESR) અને સી- રીએક્ટીવ પ્રોટીન માપદંડ પણ સોજાની તીવ્રતા માપવા ઉપયોગી થઈ શકે.[73] આ જટીલતાઓનાં કારણે કરેલ ઇલેક્ટોમીવાળા દર્દી માટે પણ સાચુ છે. એનિમિયાનું અન્ય કારણ એનિમિયા કરનાર બિમીરીઓ છે જે માઇકોસાઇટીક અને હાયપોક્રોમિક એનિમિયાની લાક્ષણિકતા ધરાવે છે. એનિમિયા માટે ઘણાં કારણો હોઈ શકે જેમાં આંતરડા રોગ જેમકે એઝેથિયોપ્રિનનો ઉપચાર માટે લેવાતી દવાઓ સામેલ છે જે સાઇટોપેનિયા અને સલ્કા સેલેઝાઈન તરફ લઈ જાય છે જેનાથી કોલેટ મેલએબ્સોર્પ્શન વગેરે પરિણમે છે એંટીસેક્રોમિસીઝ સેરેવિસી એંટીબોડીઝ (એએસસીએ (ASCA)) અને એંટી ન્યૂટ્રોફિલ સાઈટોપ્લાઝમિક એંટીબોડીઝ(એએનસીએ (ANCA))ને આંતરડાના[74]ઇનક્લેમમેટરી રોગો અને અલ્સેરેટીવ કોલીટીસથી ક્રોહન રોગને જુદો પાડવા મૂલ્યાંકન કરવામાં આવે છે. [75] વધુમાં સેરોલોજીકલ એંટીબોડીઝ જેમકે એએસસીએ એંટી લેમિનેરીબાયોસાઇડ[Glc(β1,3) (Glb(β)); એએલસીએ (ALCA)] એંટી કિટો બાયોસાઇડ(GlcNAc(β1,4) GlcNAc(β); એસીસીએ (ACCA)],એંટી મેનોબાયોસાઇડ[Man(α1,3)Man(α)AMCA], એંટી લેમિનેટીન [Glc(β1,3))3n(Glc(β1,6))n; anti-L] અને એંટીચિટીન [(GlcNAc(β1,4)n; anti-C]બીમારીઓનાં વર્તન અને સર્જરી સાથે સંકળાયેલી હોય છે અને ક્રોહન રોગનાં પ્રોગ્નોસિટ માં ઉમેરો કરે છે.[76][77][78][79]
આંતરડાની ચાંદીના સોજા સાથે સરખામણી
ક્રોહનના રોગનાં લક્ષણોનો નકલ કરતો સૌથી સામાન્ય રોગ અલ્સેરેટિવ કોલેટીસ છે જેમકે બન્ને ઇનફ્લેમેટરી આંતરડા રોગો છે જે કોલોન પર એજ લક્ષણો સાથે અસર કરે છે. આ રોગોને જુદા પાડવા જરૂરી છે કારણકે રોગોનાં કોર્સ અને ઉપચાર જુદા હોઈ શકે છે. અમુક કિસ્સામાં જો કે અંતર જણાવવું શક્ય હોતુ નથી આવા કિસ્સામાં રોગને ઇંટરમિટેંડ કોલેટીસ તરીકે વર્ગીકૃત કરવામાં આવે છે.[15][8][1]
| ક્રોહનના રોગ અને મોટા આંતરડાની ચાંદીના સોજાનાં વિવિધ ઘટકો સાથે સરખામણી | |||
| ક્રોહનનો રોગ | આંતરડાની ચાંદી | ||
|---|---|---|---|
| ટર્મિનલ ઇલિયમ સામેલગીરી | સામાન્ય | ભાગ્યેજ | |
| કોલન સામેલગીરી | સામાન્ય રીતે | હંમેશાં | |
| રેક્ટમ સામેલગીરી | ભાગ્યેજ | સામાન્ય રીતે[80] | |
| ગુદા પાસે સામેલગીરી | સામાન્ય [81] | ભાગ્યેજ | |
| બાઈલ નલિકા સામેલગીરી | પ્રાથમિક સ્ક્લેરોઝીંગ કોલોગ્ટીસનાં દરમાં કોઈ વધારો નહી | વધુ પ્રમાણ માં [82] | |
| રોગ નું વિભાજન | સોજાનાં ધબ્બાવાળો વિસ્તાર (કાપો- છોડવો) | સોજાનો સતત વિસ્તાર[80] | |
| એન્ડોસ્કોપી | ઉંડો જીઓગ્રાફિક અને સેટીપ્રિગ્નીઅસ (સ્નેક જેવું) અલ્સર | સતત અલ્સર | |
| સોજા ની ઊંડાઈ | ટ્રાંસમ્યુરલ હોઈ શકે ટિશ્યુમાં ઉંડો[81][1] | શેલો, મ્યૂકોસલ | |
| ફિસ્ટ્યુલી[[]] | સામાન્ય [81] | ભાગ્યેજ | |
| સ્ટેનોસિસ | સામાન્ય | ભાગ્યેજ | |
| સ્વયં પ્રતીરક્ષિત રોગ | સ્વયં પ્રતીરક્ષિત રોગ તરીકે પ્રખ્યાત | સર્વસંમતિ નથી | |
| સાઈટોકિન પ્રતિભાવ | Th17[[]] સાથે જોડાયેલ[44] | Th2 સાથે થોડા થોડા જોડાયેલ | |
| ગ્રેન્યુલોમસ પર બાયોપ્સી | નોન- નેક્રોટાઈઝીંગનના પેરી ઇન્ટેટાઇનલ ક્રિપ્ટ ગ્રેન્યુલોમસ[83][84][81] | નોન-પેરી ઇંટેસ્ટાઇનલ ક્રિપ્ટ ગ્રેન્યુલોમસ જોવાયું નહીં[80] | |
| શસ્ત્રક્રિયા સારવાર | અસર પામેલ ભાગને કાઢી નાખ્યા પછી ઘણીવાર ઉથલો | સામાન્ય રીતે કોલન કાઢવાથી ઉપચાર થાય | |
| ધુમ્રપાન | શસ્ત્રક્રિયા સારવાર | ધૂમ્રપાન માટે ઓછુ જોખમ[80] |
ક્રોહન રોગ માટે હાલમાં કોઈ પણ ઉપચાર નથી અને જો થઈ શકે તો કોઈ ઘટાડો શક્ય નથી.[85] જ્યાં ઘટાડો શક્ય હોય તે કિસ્સામાં ઉથલાને રોકી શકાય અને લક્ષણો પર દવા જીવનશૈલીમાં પરિવર્તન અને અમુક કિસ્સામાં સર્જરી દ્વારા નિયંત્રણ થઈ શકે.[[]] પુરતા પ્રમાણમાં નિયંત્રિત ક્રોહન રોગ રોજીંદા જીવનમાં ખાસ પ્રતિબંધ કરતો નથી.[86] ક્રોહન રોગની સારવાર ત્યારે જ કરવી જ્યારે લક્ષણો સક્રિય હોય અને ગંભીર સમસ્યામાં પ્રથમ ઉપચારની જરૂર હોય પછી ઘટાડો જાળવી રાખવો.[[]]
દવાઓ
ગંભીર સારવારમાં કોઈપણ ઇંફેક્શન(સામાન્ય રીતે એંટીબાયોટીક) અને ઇંફ્લેમેશન ઓછુ કરવા (સામાન્ય રીતે એમિનોસેલિસિલેટ એંટી- ઇંફ્લેમેટરી ડ્ર્ગ્સ અને )કાસ્ટીકોસ્ટેરોઇડસ નાં ઉપચાર કરવા.[[]] જ્યારે લક્ષણો ઘટાયેલ હોય તો દવાઓ લક્ષણો પાછા ન આવે તેની જાળવણી માટે કરવામાં આવે છે. લાંબા સમય સુધી કાર્ટીકોસ્ટેરોઇડથી આડઅસરો થાય ; એના પરિણામે તેને લાંબી સારવાર માટે સામાન્ય રીતે લેવામાં આવતી નથી. વિકલ્પોમાં સામેલ છે એકલો એમિનોસેલિસિલેટ જે ફકત લઘુમતિ સંખ્યામાં જ આ સારવાર જાળવી શકાય છે અને ઘણાને ઇમ્યૂનો સપ્રેસિવ ડ્રગ્સની જરૂર પડે છે.[81]
ક્રોહન રોગની સારવાર માટે વપરાતી દવાઓમાં સામેલ છે 5- એમિનોસેલિસિલિક એસિડ (5-ASA) ફોર્મ્યૂલેશન પ્રિડનીસોન ઇમ્યૂનોમોડ્યૂલેટર્સ જેમકે એઝેથિયોપ્રિન, મર્કાપ્ટોપુરીન[[]] ,મેથોટ્રેક્સેટ, ઇંફ્લીક્સીમેટ્સ, [[એડલીમુમાબ[15]]]સર્ટોલીઝુમાબ અને નેટાલીઝુમાબ[87][88] હાઇડ્રોકોર્ટીસોન ક્રોહેન રોગનાં ગંભીર હુમલાનાં સમય વાપરવી જોઈએ[89]
ઓપિએટ રીસેપ્ટર એંટાગોનિસ્ટ નેલ્ટ્રેક્ઝોન (નેટ્રેક્ઝોનનાં નાનાં ડોઝ પણ)નાના ડોઝ રોગીનાં 67% ઘટાડા સહિત ક્રોહન રોગનાં દર્દીને આપવી અસરકારક સાબિત થઈ શકે છે કે પેનસિલ્વેનિયા સ્ટેટ યુનિવર્સિટીમાં ધરેલા અભ્યાસમાં જોવામાં આવ્યો. ડો.જીલ સ્મીથ પેનાસિલ્વેનિયા યુનિવર્સિટીનાં કોલેજ ઓફ મેડીસીન ના ગેસ્ટ્રોએન્ટેરોલોજી ના પ્રધાય્પકે એ નિષ્કર્ષ કાઢ્યું છે કે "એલડીએન થેરેપી સક્રિય કોલોનનાં રોગોનાં દર્દીઓમાં અસરકારક અને સલામત "[90] સ્મીથ અને તેમના સાથીઓને એનઆઈએચ ગ્રાંટ મળી છે અને ડિફીનીટીવ ફેઝ-2 પ્લેસિબો -નિયંત્રિત ક્લિનિકલ ટ્રાયલ માટે આગળ વધી રહ્યા છે.[[]]
જીવનશૈલી માં પરિવર્તન
અમુક જીવનશૈલી પરિવર્તનો લક્ષણો ઘટાડી શકે છે જેમાં ખોરાક યોગ્ય હાઇડ્રેશન ધૂમ્રપાન છોડવું સામેલ છે. વારંવાર નાના ભાણા ખાવા મોટા જમણ કરતા ખોરાક ઓછો કરવામાં મદદરૂપ થઈ શકે. લક્ષણોને પ્રબંધિત કરવા યોગ્ય અનુપાત નિયંત્રણ સાથે સમતોલ ખોરાક હોવો જોઈએ. થાક સાથેની નિયમિત કસરત આરોગ્યપ્રદ ખોરાક અને પૂરતી નિંદ્રા મદદ કરે છે. ખોરાક ડાયરી કયો ખોરાક લક્ષણોને વધારે તે ઓળખવામાં સહાય કરી શકે છે. અમુક દર્દીઓએ ઓછા ફાઇબરવાળા ખોરાકલક્ષણો નિયંત્રિત કરવા લેવા જોઇએ ખાસ કરીને જો ફાઇબર ખોરાકથી લક્ષણોનું કારણ હોય.[86]
શસ્ત્રક્રિયા
ક્રોહનની સારવાર શસ્ત્રક્રિયા દ્વારા ન કરી શકાય જોકે તેનો ઉપયોગ આંતરડામાં આંશિક કે સંપૂર્ણ અવરોધ થાય ત્યારે કરાય છે. શસ્ત્રક્રિયાનાં ઉપયોગની જરૂર જટિલતાઓ જેમકે અવરોધ ફિસ્ટ્યુલી અને અથવા ફોલ્લાઓ માટે હોઈ શકે અથવા જ્યારે રોગ પર દવાની અસર ન થતી હોય. પ્રથમ શસ્ત્રક્રિયા પછી ક્રોહન સામાન્ય રીતે ક્યાં કાપ મૂક્યા હતા ત્યાં દેખાય છે પણ તે અન્ય જગ્યાએ પણ દેખાઈ શકે. કાપ્યા પછી અન્ય ટિશ્યુ બને છે જે સ્ટ્રીક્ચર નું કારણ બને છે. જ્યારે આંતરડુ ખુબ જ નાનું બને અને મળને આસાનીથી પસાર કરવા દે તો સ્ટ્રીક્ચર હોય જે અવરોધ તરફ વધે છે. પ્રથમ કાપ પછી બીજો કાપ પાંચ વર્ષમાં જરૂરી બને છે.[91] સ્ટ્રીક્ચરનાં કારણો અવરોધવાળાં દર્દીઓની સારવાર માટે બે વિકલ્પો છે સ્ટ્રીક્ચરપ્લાસ્ટી અને આંતરડાનાં ભાગનું રીસેક્શન. ડ્યુઓડીનલની સામેલગીરી હોય તો એકલી સ્ટ્રીક્ચરપ્લાસ્ટી વિરુદ્ધ સ્ટ્રીક્ચરપ્લાસ્ટી અને રીસેક્શન વચ્ચે કોઈ સ્ટેસ્ટીકલ ફરક નથી. આવા કિસ્સાઓમાં પુનશસ્ત્રક્રિયાનો દર ક્રમશ: 31% અને 27% હતુ જે દર્શાવે છે સ્ટ્રીક્ચર પ્લાસ્ટી સલામત અને અસરકારક છે જે દર્દીઓને ડ્યુમોડીનમ સામેલગીરી સાથે પસંદ કરવામાં આવ્યા હોય.[92]
શોર્ટ આંતરડા સિંડ્રોમનું મુખ્ય લક્ષણ અતિસાર છે આ જ્યારે વિકસે જો કોઈ વ્યક્તિનું અડધું કે વધુ નાનું આંતરડુ કાઢી નાખ્યું હોય.[93] જોકે અન્ય લક્ષણોમાં ધ્રુજારી બ્લોટીંગ અને હાર્ટ બર્ન સામેલ હોઈ શકે. શોર્ટ આંતરડા સિંડ્રોમની સારવાર ખોરાક પરિવર્તન ઇંટ્રાવિનસ ફીડિંગ વિટામિન અને મિનરલ પૂરકો અને દવાઓનાં ઉપચારથી થઈ શકે છે. ક્રોહન રોગમાં શસ્ત્રક્રિયાથી અન્ય જટિલતાઓ થઈ શકે જ્યાં ટર્મિનલ ઇલિયમ કાઢવામાં આવ્યો હોય જેનાથી પાણીવાળા ઝાડા થાય છે. આનું કારણ ટર્મિનલ ઇલિયમનાં રિસેક્શન પછી બાઈલ એસિડ પુન:શોષિત કરવાની અક્ષમતા છે. [સંદર્ભ આપો]
એસબીએસ નાં અમુક કિસ્સાઓમાં આંતરડાની ટ્રાંસપ્લાંટ સર્જરી પર વિચાર કરી શકાય જો કે આ પ્રક્રિયા પૂરી પાડતા ટ્રાંસપ્લાંટ કેંદ્રોની સંખ્યા ખૂબજ ઓછી છે ચેપ અને ટ્રાંસપ્લાંટેડ આંતરડાની અસ્વીકૃતિનાં ઉચ્ચ જોખમો હોય છે. [94]
સંભવિત સારવારો
યુનિવર્સિટી કોલેજ લંડનમાં સંશોધકોએ ક્રોહન રોગ પ્રતિરક્ષાતંત્રનાં દબાવવાના જ્ઞાન પર પ્રશ્ન કર્યો છે કારણકે સમસ્યા અલ્સર સક્રીય છે નહીં કે અતિ સક્રિય રોગપ્રતિકારક તંત્ર હોય: તેમનાં અભ્યાસમાં શોધાયું છે કે ક્રોહનના દર્દીઓ આપેલા ચેપ પ્રત્યે સામાન્ય રીતે ઓછો પ્રતિભાવ આપે છે,ઘા પર લોહીનો પ્રવાહ ધીમો અને પ્રતિભાવમાં સુધારો થાય જો દર્દીને સિલ્ડેનાફિલ સાઇટ્રેટ આપવામાં આવે.[35]
હાલનાં અભ્યાસોમાં હેમ્લિનિથિક થેરેપી અથવા હૂકવોર્મનો ઉપયોગ ક્રોહન રોગ અને અન્ય (બિન-વાયરલ) સ્વ રોગ પ્રતિકારક રોગો માટે આશાજનક પરિણામો આપવા માટે થાય છે.[95]
પૂરક અને વૈકલ્પિક દવા
અડધાથી વધુ ક્રોહનના રોગ ગ્રસ્ત લોકો એ પૂરક અથવા વૈકલ્પિક ઉપચાર અજમાવેલ છે.[96] જેમ કે પૃથ્ય આહાર, પ્રોબાયોટિક, માછલી નું તેલ અને અન્ય હર્બલ અને પોષણયુક્ત આહાર નો સમાવેશ થાય છે. આ ઉપચારોનો લાભ અનિશ્વિત છે.
- ચીનમાં શરીરની પેશીઓને ભોંકવાનો ઉપચાર સોજો ચડાવનાર આંતરડાના રોગ માટે ઉપયોગમાં લેવાય છે, અને એ પશ્વિમી વિસ્તારમાં પણ ખૂબ ઝડપથી ઉપયોગમાં લેવાઈ રહ્યો છે.[97] તેમ છતાં પણ, એના કોઈ પુરાવા નથી કે ચીની ઉપચાર થી પ્લેસબો અસર સિવાય કોઈ ફાયદો થયો છે.[97]
- મેથોટ્રેક્ષેટ એ કોશ ના વિકાસ માટે ની દવા છે જે કેમોથેરાપી માં પણ ઉપયોગ માં લેવાય છે. જે લોકો કોર્ટીકોસ્ટીરોઈડ નથી લેતા તેમને તે ઘટાડા ને સંભાળવા માટે ઉપયોગી છે.[98]
- મેટ્રોનીડેઝોલ અને સિપ્રોફ્લોક્ષેસિન એ એન્ટીબાયોટીક છે જે ક્રોહન ની સારવાર માં ઉપયોગ માં લેવાય છે જેમાં કોલોનીક અથવા પેરીયાનલ નો સમાવેશ હોય છે, તેમ છતાં પણ, યુનાઈટેડ રાજ્યો માં, ખાદ્ય અને ઔષધ સંચાલન દ્વારા તેને વપરાશ માટે માન્યતા આપવા માં આવેલ નથી.[99] પરુ ભરેલ ગુમડું અને ક્રોહન ના રોગ સાથે ના બીજા ચેપ ના જટિલ સારવાર માટે પણ તેઓ વપરાશ માં લેવાય છે.[8]
- રોગ ના પાછા આવેલ એન્ડોસ્કોપિક પુરાવા માં થેલીડોમાઇડે પ્રતિભાવ બતાવેલ છે.[100]
- કેન્નાબીસ માંથી મળી આવેલ દવા તેની સોજો ઉતારવાની લાક્ષણિક તા સાથે ક્રોહનનાં રોગ ની સારવાર માટે ઉપયોગ માં લઇ શકાય છે. કેન્નાબીસ માંથી મળી આવેલ દવા ગટ લાયનીંગ મટાડવા માં પણ મદદરૂપ થઇ શકે છે.[101]
- ઉકેલ્પત્ર ફાઈબર અમુક લક્ષણોના ઉપચાર માટે ઉપયોગમાં લેવાયેલ છે.^a b c ટંગલેન્ડ બીસી, મેયર ડી, નોન ડાયજેસ્ટેબલ ઓલીગો અને પૃથ્ય ફાયબર: તેના શરીર વિજ્ઞાન અને માનવ સ્વાસ્થ્ય અને ખાદ્યની ભૂમિકા, કંપ રેવ ખાદ્ય વિજ્ઞાન ખાદ્ય સુરક્ષા, 3:73-92, 2002 (Table 3)[1]
- પ્રોબાયોટિક સેકરોમાઇસિસ બુલાર્ડી[102] અને ઇ- કોલી નાઇસ્સલ 1917 સામેલ કરે છે [103]
- બોસ્વેલિયા એક આયુર્વેદિક ઔષધિ છે (ભારતીય પારંપરિક ઔષધ) જેનો ઉપયોગ વૈકલ્પિક ઔષધ તરીકે કરવામાં આવે છે. એક અભ્યાસમાં શોધાયું કે એચ-15 અર્કની અસરકારકતા મેસાલાઝાઇન કરતા ઓછી નથી અને સૂચવે છે કે જોખમ મૂલ્યાંકનનાં ફાયદા માટે ઉત્કૃષ્ટ સુરક્ષા આપે છે.[104]
આ વિભાગને વિસ્તૃત કરવાની જરૂર છે. તમે તેમાં ઉમેરો કરીને મદદ કરી શકો છો. (October 2009) |
ક્રોહનનો રોગ ફરી ફરી ને ઉથલો મારે એવી પરિસ્થિતિ છે જેના માટે હજી સુધી કોઈ ઉપાય નથી. એની લાક્ષણિક તાઓ સુધારાના સમયગાળા દ્વારા ઘટના ને આધારે જયારે રોગના લક્ષણો રહી રહીને અસર કરે છે. સારવાર સાથે, મોટા ભાગ ના લોકો તંદુરસ્ત ઉંચાઈ અને વજન મેળવે છે, અને માર્નાધીનતા નો દર આ રોગ માટે બહુ ઓછો છે. તેમ છતાં પણ, ક્રોહનનો રોગ એ વધતા જતા નાના બાવલ અને કલરેકટલ વ્રણ, સાથે બાવલ કેન્સરના જોખમ સાથે સંકળાયેલ છે.[105]
નોર્વે અને [[અમેરિકા{/0ના વસ્તી અભ્યાસમાં ક્રોહનના રોગની અસરની ખાતરી કરવામાં આવી છે અને તે 6 થી 7.1:100,000 ની બરાબર છે.{1/}[106]]] ક્રોહનનો રોગ ઉતરના દેશોમાં બહુ સામાન્ય છે અને એજ દેશના ઉતરીય વિસ્તારમાં વધુ પ્રમાણમાં પ્રભાવિત છે.[107] એવું કહેવાય છે કે ક્રોહનના રોગની અસર યુરોપમા સરખી છે પણ એશિયા અને આફ્રિકા મા ઓછી છે. આશ્કેનાઝી જેવ્સમાં પણ એની વધુ અસર જોવા મળેલ છે.[15]
ઉંમરની ક્રિયાના અસરમાં ક્રોહનનો રોગ બે પ્રકારના વર્ગીકરણધરાવે છે: લોકોમાં 1 થી 13 ની ઉંમર અને વીસી સુધીમાં રોગ ત્રાટકી શકે છે, અને 50 થી લઇને 70 સુધીમાં, અને એની વચ્ચેની ઉંમરમાં ક્રોહનનું નિદાન ન થવા ને કારણે અને એના બદલે ઈરીટેબલ આંતરડા સિન્ડ્રોમ (આઈબીએસ)નું નિદાન થવાને કારણે.[1][8] બાળપણમાં આનું ભાગ્યેજ નિદાન થાય છે. આ સામાન્ય રીતે સ્ત્રીઓ પર ત્રાટકે છે જે પીડીયાટ્રીક દર્દી હોય છે જે પુરુષો કરતા વધુ ગંભીર હોય છે.[108] તેમ છતાં પણ, ક્રોહનનો રોગ પુરુષો કરતા ફક્ત થોડી વધારે સ્ત્રીઓ ને હોય છે.[109] માતા-પિતા, અન્ય ભાઈ-બહેન અથવા ક્રોહનના રોગ ગ્રસ્ત લોકોના બાળકોને 3 થી 20 ગણું વધારે રોગ ને વિકસાવી શકે છે.[110] જોડકા અભ્યાસ દર્શાવે છે કે ક્રોહન રોગ માટે 55% થી વધુ સુમેળ છે.[111]
જીઓવાની બટીસ્તા મોર્ગામી (1682-1771), 1904, પોલેન્ડમાં પોલીશ શલ્યચિકિત્સક એન્ટોની લેસ્નીઓવ્સકી દ્વારા( મુખ્યત્વે ઇપોનીમના વપરાશ માટે "લેસ્નીઓવ્સકી-ક્રોહણનો રોગ અને 1932માં સ્કોટીશ ડોક્ટટી. કેનેડી ડેલિઅલ દ્વારા આંતરડાના સોજાનો રોગોનું વર્ણન કરાયેલ છે.[112]ન્યુયોર્ક શહેરની માઉન્ટ સિનાઈ હોસ્પિટલમા અમેરિકન ગેસ્ટ્રોએન્ટેરોલોજીસ્ટ બુરીલ બર્નાર્ડ ક્રોહન, 1932મા ચૌદ કેસો વર્ણવેલા છે અને વિશિષ્ટ લાલ અક્ષરના મથાળા વાળું "ટર્મિનલ આઈલેઈટીસ: અ ન્યુ ક્લિનિકલ એન્ટીટી" જેને અમેરિકન મેડીકલ અસોસિયેશનને સુપ્રત કરવામાં આવેલ છે. એના થોડા વર્ષ પછી, તેમણે, તેમના સહ-કાર્યકર લીઓન જીન્ઝ્બર્ગ અને ગોર્ડન ઓપ્પેન્હેમર સાથે મળીને કેસ શ્રેણીઓ પ્રકાશિત કરી જે "રીજીઓનલ આઈલેઈટીસ: અ પેથોલોજીક અને ક્લિનિકલ એન્ટીટી" [10]
Wikiwand in your browser!
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.