Législation sur l'euthanasie et le suicide assisté par pays
législation De Wikipédia, l'encyclopédie libre
La question de la place de l'euthanasie ou du suicide assisté dans la législation des différents pays est source de débats[1],[2]. La plupart des pays les interdisent, avec des exceptions notables telles que la Belgique, le Canada, la Colombie, la Suisse, les Pays-Bas, le Luxembourg et certains états des États-unis.
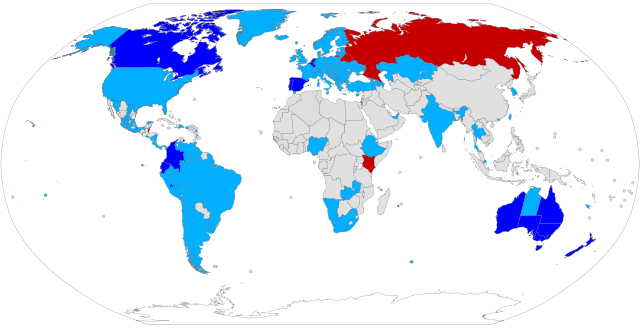
- Euthanasie active légale
- Euthanasie passive légale (refus de traitement / retrait du soutien vital)
- Euthanasie active illégale, euthanasie passive non légiférée ou réglementée
- Toutes les formes d'euthanasie illégales

- Suicide assisté légal
- Légalisé par décision de justice, mais non légiféré ou réglementé
- Situation légale inconnue
En 2015, l'euthanasie active n'est légale que dans cinq pays : la Colombie, les Pays-Bas, la Belgique, le Luxembourg et depuis juin 2021 l’Espagne.
Le suicide assisté est légalisé dans neuf États américains (Oregon, Washington, Washington D.C., Vermont, Maine,New-Jersey, Hawaï, Colorado et Californie). Il est dépénalisé dans le Montana[3]. Des pays comme la Suisse ou l'Italie le tolèrent sous conditions, sans qu'une loi ne le légalise officiellement[4].
Cependant, nombre de pays interdisant l'euthanasie active ont légalisé l'arrêt des traitements à la demande du patient, interdit l'acharnement thérapeutique et institué des initiatives d'accompagnement des patients en fin de vie.
Définitions
Résumé
Contexte
L'euthanasie volontaire est le processus consistant à mettre fin aux jours d'une personne malade à sa demande ou avec son consentement explicite[5].
L'euthanasie involontaire est la mise à mort de personnes capables de formuler leur avis et qui ne veulent pas mourir ou qui n'ont pas été consultées.
L'euthanasie non volontaire est l'acte de mettre fin aux jours d'une personne qui n'est pas en état de formuler son consentement (nourrisson ou personne dans le coma).
D'après Françoise Biotti-Mache, l'euthanasie est dite « active » « quand elle consistera dans un acte volontairement effectué pour donner la mort ; c’est une action directe qui sous-entend l’intention, telle l’administration d’une injection létale ». L'euthanasie dite « passive » « consiste fondamentalement dans une omission. On s’abstient d’entreprendre un traitement ou on l’arrête. On peut également classer ici, le fait de débrancher les dispositifs de survie artificielle. La mort est alors considérée comme une conséquence indirecte de l’acte d’interruption du traitement ou d’arrêt des moyens de survie »[5].
Depuis longtemps, la question de l'euthanasie a provoqué des discussions complexes et fortement émotionnelles au sein de la communauté médicale. Les questions éthiques et morales qui entourent cette pratique soulèvent des questions profondes sur la valeur de la vie, la dignité humaine et l'autonomie individuelle. De plus, les lois et les réglementations diffèrent entre pays, ce qui ajoute une dimension juridique importante aux aspects éthiques. Certains pays ont légalisé certaines formes d'euthanasie, tandis que d'autres l'interdisent Pour aborder cette question sensible de manière éthique et respectueuse des droits fondamentaux de chaque individu, ces différences soulignent la nécessité d'un dialogue global et éclairé[6].
Allemagne
En Allemagne[7], l'euthanasie involontaire a été largement pratiquée sous le régime nazi avec l'euthanasie forcée de plus de 90 000 patients allemands atteints d'handicaps mentaux, dont 6 000 enfants (programme Aktion T4). Par contre, l'euthanasie volontaire par choix libre n‘est actuellement plus interdite en Allemagne pour des personnes majeures atteintes d’une maladie incurable suivant le verdict de la cour constitutionnelle à Karlsruhe en 2020. Elle est désormais tolérée mais faute de législation effectué quasi exclusivement par des organisations de suicide assisté et des médecins affiliés. Deux propositions d’une nouvelle loi encadrant officiellement les conditions à remplir pour un suicide assisté légal en Allemagne n’ont pas trouvé une majorité dans le débat de l’assemblée national le 6 juillet 2023. Les Allemands ont tendance à employer le terme Sterbehilfe (mort assistée) plutôt que celui d'euthanasie qui fait écho à l'opération T4.
Australie
En Australie, l'euthanasie active et l'aide au suicide sont illégales, mais elles font l'objet d'un vif débat, surtout depuis que le Territoire-du-Nord a autorisé, par une loi de 1995, l'assistance au décès d'un patient en phase terminale. Cette loi, entrée en vigueur le , a été abrogée en par la loi fédérale sur les lois d'euthanasie, alors que quatre personnes y avaient eu recours[7].
Le , le Parlement du Victoria, l'un des États de l'Australie, adopte un projet de loi légalisant, à partir de 2019, l'euthanasie encadrée pour les personnes en phase terminale de maladie et en état de souffrance chronique qui en feraient la demande[8].
Belgique
Résumé
Contexte

- Euthanasie active légale
- Euthanasie passive légale (refus de traitement / retrait du soutien vital)
- Euthanasie active illégale, euthanasie passive non légiférée ou réglementée
- Toutes les formes d'euthanasie illégales

- Suicide assisté légal
- Légalisé par décision de justice, mais non légiféré ou réglementé
- Situation légale ambiguë
La loi du 28 mai 2002[9] adoptée après deux ans de débats[10] dépénalise l'euthanasie active. Celle-ci est définie dans la loi comme étant « l'acte, pratiqué par un tiers, qui met intentionnellement fin à la vie d'une personne à la demande de celle-ci ».
L'acte d'euthanasie est autorisé sous trois conditions :
- le patient doit être majeur (ou mineur émancipé), capable et conscient au moment de sa demande ;
- celle-ci doit être formulée de manière volontaire, réfléchie et répétée et ne résulte pas d'une pression extérieure ;
- le patient se trouve dans une situation médicale sans issue et fait état d'une souffrance physique ou psychique constante et insupportable qui ne peut être apaisée et qui résulte d'une affection accidentelle ou pathologique grave et incurable.
Le médecin qui pratique l'acte doit être volontaire, aucune personne ne peut être contrainte d'y participer. En plus de cela, le médecin doit, préalablement et dans tous les cas, satisfaire les conditions suivantes (art. 3, §2) :
- informer le patient de son état de santé et de son espérance de vie, se concerter avec le patient sur sa demande d’euthanasie et évoquer les possibilités thérapeutiques et de soins palliatifs encore envisageables. Il doit arriver, avec le patient, à la conviction qu’il n’y a aucune autre solution raisonnable dans sa situation et que la demande du patient est entièrement volontaire ;
- s’assurer de la persistance de la souffrance physique ou psychique du patient et de sa volonté réitérée par plusieurs entretiens espacés ;
- consulter un autre médecin quant au caractère grave et incurable de l’affection, qui prend connaissance du dossier médical, examine le patient, s’assure du caractère constant, insupportable et inapaisable de la souffrance et rédige un rapport concernant ses constatations. Il doit être indépendant, tant à l’égard du patient qu’à l’égard du médecin traitant, et compétent quant à la pathologie concernée. Le médecin traitant informe le patient des résultats de cette consultation[11].
La procédure à suivre par le médecin est strictement définie par la loi, complétée d'arrêtés d'application. Elle comprend l'information précise au patient quant à son état et aux possibilités de soins palliatifs, le respect des conditions imposées (voir ci-dessus) et la consultation d'un deuxième médecin indépendant. Si le décès n'est pas attendu à brève échéance (≤ 1 an) un 3e avis médical par un spécialiste de la pathologie ou un psychiatre est requis, de même que le respect d'un délai minimum d'un mois entre la demande écrite du patient et l'euthanasie.
La possibilité de rédiger devant témoins une déclaration anticipée, par toute personne majeure afin qu'il soit tenu compte de sa volonté, dans le cas où elle ne pourrait plus l'exprimer est prévue par un arrêté royal publié le [12].
Le médecin qui a pratiqué une euthanasie doit ensuite remettre un rapport à la Commission fédérale de contrôle et d'évaluation de l'euthanasie (CFCEE) composée de médecins et de juristes qui examine le respect de la législation.
Mais, quant à l'application de la loi, Mgr André-Joseph Léonard, archevêque de Malines-Bruxelles déclarait en : « la Commission fédérale de contrôle est quasiment obligée de fermer les yeux sur des pratiques non conformes à la loi, et avoue d’ailleurs explicitement son impuissance à contrôler efficacement son application »[13].
Dix ans après l'adoption de la loi, le Parti socialiste demande l'élargissement de la loi pour « aborder, sereinement et sans tabou, les cas des mineurs d'âge ou des personnes en état d'inconscience progressive »[14]. Un des experts auditionnés au Sénat fait valoir que l'euthanasie active est déjà pratiquée chez des mineurs, hors du cadre légal, au su de tous. Les personnes atteintes de la maladie d'Alzheimer font elles aussi l'objet de propositions d'extension de la loi[15].
Depuis , la Belgique est devenue le premier pays au monde à légaliser l'euthanasie des mineurs, sans limite d'âge, en étendant la loi de 2002. Mais sous des conditions plus strictes que pour l'euthanasie des adultes. L'enfant ou l'adolescent doit en effet être confronté à des souffrances physiques insupportables, les souffrances morales ayant été ici écartées. Et doit également se trouver dans une situation médicale sans issue entraînant le décès à brève échéance. De plus, l'enfant doit être reconnu « en capacité d'en apprécier toutes les conséquences » par un psychiatre ou un psychologue indépendant, en plus de l'accord de l'équipe médicale et des parents[16].
Canada
Résumé
Contexte
Depuis 2016, l'euthanasie active volontaire, appelée « aide médicale à mourir », est légale au Canada pour toutes les personnes âgées d'au moins 18 ans qui ont une maladie en phase terminale qui a progressé au point où une mort naturelle est « raisonnablement prévisible ». Afin d'éviter le tourisme du suicide (en), seulement les personnes éligibles à réclamer l'assurance maladie canadienne peuvent l'utiliser. La légalisation de cette pratique est survenue dans les années 2015-2016 à la suite d'une série de décisions de la Cour suprême du Canada qui ont annulé l'interdiction de suicide assisté médicalement par les lois canadiennes.
Depuis la légalisation de l’aide médical à mourir en 2016, plusieurs mises à jour ont été apportés concernant les critères d’admissibilités[17]. Le 17 mars 2021, des rectifications sont apportés au Code criminel du Canada[17]. «La Cour supérieure a déclaré le critère de « mort naturelle raisonnablement prévisible » énoncé dans le Code criminel ainsi que le critère de « fin de vie » prévu dans la Loi concernant les soins de fin de vie du Québec. »[18] Par conséquent, ces modifications engendrent de nouveaux changements concernant les exigences d’admissibilités pour les personnes dont la mort naturelle serait passablement prévisible[17]. Ainsi, si un individu souhaite avoir recours à l’AMM, cette personne doit assouvir maintes conditions. Tout d’abord, cette personne doit être assurée au sens de la Loi sur l’assurance maladie et avoir 18 ans ou plus[17]. Elle doit être apte à consentir aux soins et ainsi être en mesure de comprendre l’ampleur de sa décision[17]. Le patient doit être atteint d’une maladie grave et incurable et souffrir d’une situation médicale en déclin avancé et irréversible de ses aptitudes[17]. Tout patient souffrant seulement d’une maladie relevant de la psychiatrie ne pourra pas être admissible à l’aide médical à mourir avant le 17 mars 2023[18]. Et ce, même si le patient respecte tous les critères d’admissibilités.
À travers cette panoplie d’exigences concernant le patient, certaines conditions sont aussi exigées auprès du médecin en charge. Tout d’abord, il est important de savoir que seuls les médecins et les infirmiers praticiens peuvent fournir l’aide médicale à mourir[19]. Puisque plusieurs questions éthiques entrent en jeu, le médecin est dans l’obligation de s’assurer que l’individu demandant l’AMM n’est pas influencé dans sa décision par des pressions extérieures et que la demande provient de la personne elle-même[17]. Le médecin doit d’ailleurs s’assurer que le patient est sain d’esprit tout en s’assurant qu'il comprend la gravité et l’importance de sa demande[17]. Il vient donc de la responsabilité du spécialiste de bien expliquer et guider le patient dans ses démarches vers l’aide médicale à mourir. Des discussions tenant compte d’un délai raisonnable sont imposées pour s’assurer que la décision est réfléchie et que le patient soit conscient que la conclusion de son choix est irréversible[17]. En supplément, l’avis d’un deuxième médecin est strictement exigé[17]. Celui-ci, tout comme le premier praticien en charge, ne doit avoir aucun lien quel qu’il soit avec le patient[17]. De cette façon, le second médecin vient imposer son avis en confirmant le respect des conditions pour obtenir l’aide médicale à mourir. Finalement, après s’être assuré que la personne demandant l’AMM comprend bien l’importance de sa demande, notamment en l’informant sur le pronostic de sa condition, il doit s’assurer que l’individu a eu l’occasion de discuter de sa décision avec les personnes de son entourage[17].
Québec
Le , l'Assemblée nationale du Québec adopta la Loi concernant les soins de fin de vie qui introduit l'« aide médicale à mourir » dans le système de santé québécois. Le Québec devint ainsi la première province canadienne à légiférer sur le « droit à mourir ».
Colombie
En Colombie, l'euthanasie est réglementée selon la résolution no 1216 du [20]. Le de la même année, la Colombie enregistre le premier cas d'euthanasie légale avec la mort d'Ovidio González, le père du caricaturiste Julio César González alias Matador[20]. À cette occasion, elle devient également le premier pays d'Amérique latine à la pratiquer légalement[21]
Danemark
En dehors du code pénal, qui condamne l'homicide, même s'il est commis sur demande de la victime, ainsi que l'aide au suicide, plusieurs textes évoquent l'euthanasie sans la nommer. Ils cherchent avant tout à limiter l'acharnement thérapeutique[7].
Espagne
Résumé
Contexte
L'euthanasie passive et l'assistance au suicide ont été dépénalisés en 1995[22]. Les professionnels du corps médical ont l'obligation de respecter la volonté des patients[citation nécessaire], même si cela peut entraîner leur décès. La loi reconnaît la valeur contraignante des directives anticipées. Leur existence doit être indiquée sur le dossier médical du patient et sur un fichier national. Le consentement aux soins peut être donné par un tiers : un membre de la famille, un proche ou le représentant légal.
Le 17 décembre 2020, l'Espagne est devenu le 6ème au monde à autoriser l'euthanasie active[23]. Le Parlement a approuvé à 198 voix pour et 138 contre, la proposition de loi organique de régulation de l'euthanasie qui entre en vigueur le 25 juin 2021. L'individu victime d'une « souffrance grave chronique et invalidante ou d’une maladie grave et incurable » pourra en bénéficier avec la certification d'un médecin. La loi implique un temps de réflexion de dix jours et l’avis d’une commission d’évaluation indépendante, formée de médecins et de juristes, ce qui devrait fixer un délai minimum d’un mois pour rendre effective toute demande d’euthanasie. Celle-ci pourra être pratiquée dans un hôpital public ou privé ou à domicile[24].
États-Unis
Résumé
Contexte

- Légal (Oregon, Washington, Vermont, Californie et Colorado)
- Dépénalisé (Montana)
- Illégal
L'euthanasie passive est acceptée par la Cour suprême. La législation dépend en fait des États. Neuf d'entre eux acceptent le suicide assisté :
- Oregon[25] (depuis 1997). En , 401 personnes avaient fait usage de cette loi dans l'Oregon, et la première femme, atteinte d'un cancer du pancréas de stade 4, l'avait utilisé dans l'État de Washington[26],[7],
- État de Washington (depuis 2008) : par le référendum du , approuvé par 58 % des voix, l'État de Washington autorise le recours à l’euthanasie pour les malades en phase terminale[27],
- Montana[25] (depuis 2009),
- Vermont[25] (depuis 2013),
- Californie (depuis 2015) : le texte est adopté par la Chambre des représentants de Californie le , puis par le Sénat le [28]. La loi est finalement ratifiée par le gouverneur Jerry Brown le [29]. Ce vote fait suite à la douloureuse agonie de Brittany Maynard, une californienne de 29 ans atteinte d’un cancer du cerveau qui s'est rendue en Oregon pour mettre fin à ses souffrances[25].
- Colorado (depuis )[30].
- Hawaï (depuis le 1er janvier 2019)[31].
- New-Jersey (depuis le 1er août 2019)[32].
- Washington D.C. (depuis le 6 juin 2017)[33].
- Maine (depuis 2019)[34].
Finlande
L'euthanasie passive est légale[35]. La Finlande a jusqu'en 2012 refusé de légiférer sur l'euthanasie active, considérant qu'il s'agissait d'une question éthique et non politique. La question divise toutefois le monde politique et une ONG a tenté en de réunir 50 000 signatures pour une pétition afin de forcer le Parlement à examiner la question[36], sans succès[37].
France
Résumé
Contexte
En France, l'euthanasie et le suicide assisté sont illégaux. La fin de vie et la « mort » sont encadrées principalement par trois lois : la loi de 2002 sur le droit des malades, la loi Léonetti du relative aux droits des patients en fin de vie, et la loi de fin de vie du , dite loi Claeys-Léonetti[38].
Dans son avis no 139 de , le Comité consultatif national d’éthique, contrairement à ses prises de position passées, ouvre la voie à une application éthique de l’aide active à mourir (suicide assisté), après avoir constaté que la sédation profonde et continue n’est pas adaptée aux personnes souffrant de maladies graves et incurables dont le pronostic vital est engagé à moyen ou long terme[39].
En mai 2023, Emmanuel Macron annonce une nouvelle loi sur "la fin de vie et l’aide active à mourir"[40]. Ce futur projet de loi comprendra trois blocs : aide active à mourir, soins palliatifs et droits des patients[40].
Dans son avis paru en juillet 2023, l’Académie nationale de médecine se prononce en faveur de l’inscription dans la loi du suicide assisté[41] afin de « favoriser une fin de vie digne et apaisée, répondre à la souffrance inhumaine et protéger les personnes les plus vulnérables »[42].
En juillet 2023, France Assos Santé remet son rapport à la ministre Agnès Firmin Le Bodo sur l’évolution du cadre réglementaire de la fin de vie[43]. Selon Gérard Raymond, son président : « la loi doit permettre à toutes les personnes malades, quels que soient leur pathologie et leur parcours de fin de vie, de bénéficier de conditions de fin de vie respectueuses de leur volonté, et de voir leurs souffrances prises en compte et soulagées »[43]. France Assos Santé demande que l’aide active à mourir soit considérée comme un acte de soin, organisé, assisté et pris en charge par notre système de santé, avec un accompagnement médical tout au long du processus[43].
Selon le rapport, « la réalisation de l'aide active à mourir, que l'acte soit réalisé par le patient lui-même dans le cadre du suicide assisté, ou réalisé par un tiers dans le cadre de l'euthanasie, devra dans un cas comme dans l'autre être accompagnée par un médecin formé pour garantir au patient une prise en charge sécurisée et de qualité, et à ses proches le meilleur accompagnement possible »[44].
Notons qu'après les premiers débats à l'Assemblée Nationale au premier semestre 2024, ouvrant à l'autorisation d'une certaine forme de mort provoquée, de nombreux soignants se sont déclarés opposés à un projet de loi instaurant "une profonde fracture de notre société"[45].
Grèce
L'euthanasie y est totalement illégale[réf. nécessaire].
Hongrie
L'euthanasie passive est autorisée à la demande du patient[22].
Italie
Le , la Cour constitutionnelle de la République italienne a décrété que le suicide assisté peut être jugé licite en Italie si une série de conditions sont réunies. La haute cour a estimé que l'aide au suicide « n'est pas punissable quand sont respectés le consentement éclairé de la personne, les soins palliatifs, la sédation profonde ainsi qu'un contrôle (vérification de ces conditions et des modalités d'exécution» du suicide assisté ) effectué par les autorités de santé publique après avis du comité éthique local »[46].
Le un premier suicide assisté est autorisé par le Comité éthique des autorités sanitaires de la région des Marches[47], il est réalisé le [48].
Luxembourg
L'euthanasie et l'assistance au suicide sont légaux au Luxembourg depuis le .
Le , les députés luxembourgeois ont voté, en première lecture et à une courte majorité[49], la loi sur l'euthanasie et l'assistance au suicide dite « loi Err/Huss »[50] de dépénalisation de l'euthanasie, mais la loi n'est pas immédiatement entrée en vigueur car le grand-duc Henri a menacé de refuser de sanctionner la loi. Une deuxième lecture de la loi a eu lieu en , mais le souverain a informé le le Premier ministre qu'il ne sanctionnerait pas cette loi. À la suite de cela, les prérogatives du souverain ont été limitées : à présent le grand-duc ne sanctionne plus les lois, mais les promulgue. Le , la loi dépénalisant l'euthanasie a ainsi été promulguée par le grand-duc Henri et le texte est entré en vigueur le [51].
Mexique

- Euthanasie passive légale (refus de traitement / retrait du soutien vital)
- Euthanasie passive non légiférée ou réglementée
En 2008, le Sénat a approuvé une réforme législative pour l’euthanasie. La réforme a été publiée début 2009. Ainsi, la loi générale pour la santé permet que le patient refuse de recevoir des médicaments ou d'être connecté aux appareils pour prolonger sa vie en cas de maladie terminale. La loi envisage également la possibilité de mener des actions qui ne prolongent pas la vie d’un patient, quand il n’y a aucune possibilité de guérison. Par contre, pour ce qui est de l’euthanasie active, la législation pénale interdit et punit l’application de l’euthanasie et du suicide assisté dans l’article 312 du Code pénal fédéral, et cela inclut une responsabilité appliquée au médecin qui abrègerait la vie d’un patient à sa demande ou qui lui prêterait aide pour son suicide[52].
Norvège
L'euthanasie passive est autorisée sur la demande du patient agonisant ou d'un proche si celui-ci est inconscient[53].
Pays africains
En 2018, les représentants des pays-membres africains de l'Association Médivale Mondiale (AMM) ont appelé à un renforcement des soins palliatifs en Afrique, et ont condamné l'euthanasie et le suicide assisté. le Professeur Mike Ogirima, Président de l'Association médicale du Nigéria (NMA) a déclaré :
"L'euthanasie et le suicide assistéces sont des pratiques sont contraires aux lois nationales des pays d'Afrique, à l'éthique de l'AMM et au serment d'Hippocrate, qui fait promettre à tout médecin de ne pas user de ses connaissances médicales pour violer les droits et libertés de l'homme, même sous la menace" [54]
En 2022, L'euthanasie est massivement rejetée en Afrique, et l'accent est mis sur l'accessibilité des soins palliatifs[55]
Pays arabo-musulmans
L'euthanasie n'est pas légale dans les pays arabo-musulmans[56].
Pays-Bas
L'euthanasie y est légale depuis [7],[57]
L'euthanasie aux Pays-Bas est légale en cas de :
- demande répétée de la part du malade, s'il est en état de formuler un discours ;
- la maladie doit être incurable ;
- prendre l'avis d'un autre médecin ;
- signaler la mort aux autorités.
De plus, dans ce même pays, depuis 2004, l'euthanasie est autorisée pour les enfants de plus de 12 ans, et l'avis des parents peut suppléer à celui de l'enfant.
En 2003, près de 1 800 euthanasies ont été effectuées. En 2012, ce nombre s'élève à plus de 4 188 selon le ministère néerlandais de la Santé. Le ministère explique cette croissance par la formation en 2012, des brigades de médecins mobiles habilitées à faire une injection mortelle au domicile du patient. Le nombre de brigades mobiles est passé de six au départ à dix en raison de leur forte sollicitation[réf. nécessaire].
Pologne
La législation refuse l'euthanasie[réf. nécessaire].
Portugal
Une loi autorisant « la mort médicalement assistée » est approuvée par les députés le 29 janvier 2021[58].
Royaume-Uni
L'euthanasie y est assimilée au meurtre et passible de 14 ans de prison. Des décisions contradictoires de justice ont cependant été prises[7].
Écosse
La proposition de loi pour autoriser le suicide assisté, déposée par Margo MacDonald en 2013, est rejetée par le parlement écossais le [59],[60].
Suède
L'euthanasie active est interdite mais l'euthanasie passive a été légalisée en 2010[61]. Le suicide assisté est toléré[53].
Suisse
L'euthanasie active n'est pas admise. L'euthanasie passive et le suicide assisté sont tolérés[7],[62]
Articles connexes
- Aide au suicide
- Euthanasie
- Euthanasie en Espagne
- Euthanasie aux Pays-Bas
- Euthanasie en Suisse
- Indisponibilité du corps humain
- Directive anticipée
- Frank Van Den Bleeken, détenu belge ayant demandé à être euthanasié
Références
Liens externes
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
