أفضل الأسئلة
الجدول الزمني
الدردشة
السياق
سرطان البنكرياس
ينشأ عندما تبدأ خلايا البنكرياس في التضاعُف وتخرج عن السيطرة حيثُ تُكَوِّن ورمًا من ويكيبيديا، الموسوعة الحرة
Remove ads
سرطان البنكرياس أو المُعَثْكَلَة[10][11] أو المِعْقَد[11][12] أو الحُلْوَة[11][12] هو سرطان ينشأ عندما تبدأ خلايا البنكرياس في التضاعُف وتخرج عن السيطرة إذ تُكَوِّن ورمًا، ويكون لتلك الخلايا السرطانية القدرة على غزو أجزاء أخرى من الجسم.[13] يوجد عددٌ من أنواع سرطان البنكرياس،[7] ولكن النوع الأكثر شيوعًا هو سرطانة البنكرياس الغُدِّية التي تشملُ نحو 85% من الحالات، لذلك يُستخدم مُصطلح «سرطان البنكرياس» أحيانًا للإشارة إلى هذا النوع. تبدأ هذه السرطانات الغدية في أجزاء البنكرياس التي تنتج الإنزيمات الهضمية،[ar 1] كما أن أنواعًا أخرى كثيرة للسرطان –التي غالبًا تُمَثِّل السرطانات غير الغدية- يُمكن أن تنشأ أيضًا من هذه الخلايا. بالإضافة إلى ذلك، يُشكّل 1% إلى 2% من حالات سرطان البنكرياس أورامًا عصبية صمّاوية تنشأ من الخلايا المفرزة للهرمونات في البنكرياس، وتكون غالبًا أقل عُدوانيةً من السرطانات الغدية.[7]
تشمل العلامات والأعراض للشكل الأكثر شيوعًا لسرطان البنكرياس: اليرقان وآلام البطن أو الظهر ومتلازمة الهزال وانفتاح لون البراز واغمقاق البول وفقدان الشهية.[2] غالبًا لا توجد أعراض في المراحل الأولى من المرض ولا تظهر الأعراض المميزة لسرطان البنكرياس حتى يصل المرض لمرحلة متقدمة،[2][14] فعند تشخيص المرض يكون غالبًا قد انتشر في أجزاء أخرى من الجسم.[7][15]
نادرًا ما يحدث سرطان البنكرياس قبل سن الأربعين، وأكثر من نصف حالات سرطانة البنكرياس الغدية تحدث عند الأشخاص الذين تزيد أعمارهم عن السبعين. تشمل عوامل خطر سرطان البنكرياس: التدخين والسمنة والسكري وحالات جينية معينة نادرة. ترتبط نحو 25% من الحالات بالتدخين،[4] ونحو 5%-10% بالجينات المتوارثة. يُشخَّص سرطان البنكرياس غالبًا بواسطة تقنيات تصوير طبية كالفوق صوتية أو التصوير المقطعي المحوسب CT واختبارات الدم وفحص عينات الأنسجة (الخزعة).[4][5] ينقسم المرض إلى مراحل بدايةً من المرحلة المبكرة (المرحلة الأولى) وحتى المرحلة المتأخرة (المرحلة الرابعة)،[15] وقد وُجِد أن التنظير الشعاعي للمرضى عامةً غير فعال.[16][17]
تكون خطورة تطور سرطان البنكرياس ضعيفة بين الذين لا يدخنون والأشخاص الذين يحافظون على وزن صحي ويحدون من استهلاك اللحوم المصنَّعة أو الحمراء،[3] وكذلك تقل فرصة تطور المرض لدى المدخنين بعد توقفهم عن التدخين لمدة 20 سنة وتعود لنفس النسبة لدى الأشخاص غير المدخنين.[7] يُمكن أن يُعالَج سرطان البنكرياس بالجراحة أو العلاج الإشعاعي أو العلاج الكيميائي أو الرعاية التلطيفية أو مزيج مما سبق،[2] وتعتمد خيارات العلاج بشكل جزئي على مرحلة السرطان.[2] تُعدّ الجراحة العلاج الوحيد الذي يمكن أن يعالج سرطانة البنكرياس الغدية،[15] ويمكن أيضًا أن يُلجأ إلى تحسين جودة الحياة في حالة انعدام فرصة الشفاء، كما يكون هناك حاجة أحيانًا لإدارة الألم وأخذ الأدوية لتحسين الهضم،[15] ويُنصح بالرعاية التلطيفية المبكرة حتى للذين يستخدمون علاجًا يهدف إلى الشفاء.[18][19]
في عام 2015 تسببت سرطانات البنكرياس بكل أنواعها في موت 411.600 شخص على مستوى العالم،[9] ويُعد سرطان البنكرياس خامس أكثر الأسباب شيوعًا للموت بفعل السرطان في المملكة المتحدة والثالث شيوعًا في الولايات المتحدة.[20][21]، يحدث المرض في أغلب الأحيان في دول العالم المتقدمة حيث نشأت نحو 70% من الحالات الجديدة فيها عام 2012،[7] يكون لسرطانة البنكرياس الغدية مآلٌ سيئٌ، فبعد التشخيص يبقى 25% من الأشخاص على قيد الحياة لمدة عام بينما يبقى 5% فقط لمدة خمس سنوات،[7][8] وبالنسبة للسرطانات التي تُشخص مبكرًا يصل معدل البقيا لخمس سنوات إلى 20%،[22] ويكون للسرطانات الصمَّاوية العصبية مآلٌ أفضل؛ فبعد خمس سنوات من التشخيص تبقى 65% من الحالات المشخصة على قيد الحياة بالرغم من أن معدلات البقاء تختلف كليًا بناءً على نوع الورم.[7]
Remove ads
الأنواع
الملخص
السياق

يُمكن أن تنقسم الأنواع العديدة من سرطان البنكرياس لمجموعتين عامتين،[ar 2] وتحدث الأغلبية العُظمى من الحالات (نحو 95%) في جزء من البنكرياس الذي يُنتج الإنزيمات الهاضمة والذي يُعرف بالمكون ذي الإفراز الخارجي، يوجد العديد من الأنواع الفرعية لسرطان البنكرياس ذي الإفراز الخارجي لكن تشخيصها وعلاجها به الكثير من الأشياء المشتركة، بينما الأقلية النادرة من السرطانات التي تنشأ في النسيج المفرز للهرمونات (الصماوي) تكون لها صفات سريرية مختلفة وتُعرفُ بالأورام العصبية-الصمَّاوية البنكرياسية (PanNets)، تصيب كلا المجموعتين بشكل رئيسي –لكن ليس استثنائي- الأشخاص الذين تزيد أعمارهم عن 40 عامًا، وتكون أكثر شيوعًا لدى الرجال، لكن بعض الأنواع الفرعية النادرة تصيب بشكل رئيسي النساء والأطفال.[23][24]
السرطانات خارجية الإفراز
تشيع تسمية المجموعة خارجية الإفراز للسرطانة الغدية البنكرياسية (والتسميات المختلفة قد تُضيف مصطلح «المغيرة» و«القنوية»)، وهو يُعد أكثر الأنواع شيوعًا حتى الآن حيث يَشمل نحو 85% من كل سرطانات البنكرياس، غالبًا تبدأ هذه الأنواع في قنوات البنكرياس وتُعرف بالسرطانة الغدية القنوية البنكرياسية (PDAC)،[25] ذلك بالرغم من أن ظهارة قنوات البنكرياس التي ينشأ منها السرطان تمثِّل أقل من 10% من البنكرياس باعتبار حجم الخلايا، ذلك لأنها تشكل فقط القنوات داخل البنكرياس،[26] ينشأ هذا السرطان في القنوات التي تحمل الإفرازات (كالإنزيمات والبيكربونات) بعيدًا عن البنكرياس، تحدث 60-70% من السرطانات الغدية في منطقة الرأس من البنكرياس.
يُعد ثاني أكثر أنواع سرطان البنكرياس شيوعًا هو سرطانة الخلايا العنيبية للبنكرياس والتي تنشأ من العُنيبة التي تفرز إنزيمات، يشكِّل هذا النوع 5% من السرطانات خارجية الإفراز في البنكرياس،[27] ومثل السرطانات البنكرياسية الصماوية الوظيفية التي ستُوَضح بالأسفل فقد تسبب سرطانات الخلايا العنيبية زيادة إنتاج جزيئات معينة (كالإنزيمات الهاضمة) والتي قد تسبب أعراضًا كالطفح الجلدي أو ألم المفاصل.
تمثِّل السرطانة الغدية الكيسية 1% من سرطانات البنكرياس ويكون لها مآل أفضل من الأنواع الأخرى ذات الإفراز الخارجي.[27]
الورم الأرومي البنكرياسي هو شكل نادر يحدث على الأغلب في مرحلة الطفولة ويكون له مآل جيد نسبيًا، تشمل السرطانات ذات الإفراز الخارجي الأخرى:
- السرطانة الغدية الحرشفية
- السرطانة ختمية الخلايا
- الورم الشبيه بالكبد
- السرطانة الغروانية
- السرطانة اللامتمايزة
- السرطانة اللامتمايزة ذات الخلايا العملاقة الشبيهة بناقضة العظم.
يُعد الورم الحليمي الكاذب الصلب ورمًا بدرجة منخفضة نادرة وهو يؤثر في أغلب الأحيان على السيدات الأصغر سنًا وبصفة عامة يكون لها مآل جيد جدًا.[28]
تكوِّن الأورام الكيسية الموسينية البنكرياسية مجموعة واسعة من أورام البنكرياس التي تحمل درجات مختلفة من الخباثة، تُكتشف بدرجات متزايدة حيث أصبح التصوير المقطعي المحوسب أكثر قوة وشيوعًا، وتستمر المناقشات حول أفضل الطرق لعلاجها على الرغم من أن الكثير منها تكون حميدة.[29]
ورم عصبي صماوي
تُعد أقلية صغيرة من الأورام التي تنشأ في مكان آخر في البنكرياس بشكل رئيسي أورام عصبية-صماوية بنكرياسية (PanNet)،[30] وأورام الغدد العصبية الصماء (NETs) هي مجموعة متنوعة من الأورام الحميدة أو الخبيثة التي تنشأ من خلايا عصبية-صماوية في الجسم وهي الخلايا المسؤولة عن دمج الجهاز العصبي والغدد الصماء. يمكن أن تبدأ أورام الغدد العصبية الصماء في معظم أعضاء الجسم -بما في ذلك البنكرياس- حيث تعتبر جميع الأنواع الخبيثة المختلفة نادرة، تُصنَّف الأورام العصبية-الصماوية البنكرياسية إلى: «فعَّالة» و«غير فعَّالة» بناءً على درجة إفرازها للهرمونات، فالأنواع الفعَّالة تُفرز هرمونات كالإنسولين والغاسترين والجلوكاجون في الدم، وعند إفرازها لهذه الهرمونات بكميات كبيرة تتسبب في أعراض خطيرة مثل نقص سكر الدم، ولذلك فإن هذا النوع يُكتشف مبكرًا نسبيًا، وتُعد الأورام العصبية-الصماوية البنكرياسية الأكثر شيوعًا هي الأورام الإنسولينية والأورام الغاسترينية –التي تُسَمَّى نسبةً للهرمونات التي تفرزها.
أما الأنواع غير الفعَّالة فهي لا تفرز هرمونات بكميات كافية للتسبب بأعراض سريرية واضحة؛ ولهذا السبب فإن الأورام العصبية-الصماوية البنكرياسية غير الفعالة لا تُشخَّص إلى بعد أن يكون السرطان قد انتشر في أجزاء أخرى في الجسم.[31]
وكما هو الحال مع أورام الغدد العصبية الصماء الأخرى فإن تاريخ المصطلحات وتصنيف الأورام العصبية-الصماوية البنكرياسية معقد،[30] فهي أحيانًا تسمَّى أورام خلايا الجزيرة[32] بالرغم من أنه من المعروف الآن أنها لا تنشأ بالتحديد من جزر لانغرهانس كما كان يُعتقد سابقًا.[31]
Remove ads
العلامات والأعراض
الملخص
السياق

عادة لا يسبب سرطان البنكرياس أية أعراض واضحة في مراحله المبكرة، ولذلك لا يُشخَّص المرض غالبا قبل انتشاره خارج البنكرياس نفسه.[5] ويُعد هذا واحدًا من العوامل الرئيسية في ضآلة معدل البقاء على قيد الحياة للمصابين، ويُستثنى من ذلك الأورام العصبية-الصماوية البنكرياسية حيث يمكن أن يؤدي الإفراط في إنتاج الهرمونات النشطة المختلفة إلى ظهور الأعراض (التي تعتمد على نوع الهرمون).[33]
كما الأخذ في الاعتبار أن المرض نادرًا ما يُشخَّص قبل سن الأربعين، وتشمل أعراض السرطانة الغدية البنكرياسية التي تظهر قبل التشخيص ما يلي:
- ألم في الجزء العلوي من البطن أو الظهر، وغالبًا ما ينتشر من حول المعدة إلى الخلف. موضع الألم يمكن أن يشير إلى جزء من البنكرياس حيث يقع الورم، وقد يكون الألم أسوأ في الليل وقد يزيد بمرور الوقت ليصبح خطيرًا ومتواصلًا،[27] ويمكن أن يقل قليلًا عند الانحناء إلى الأمام.[34] في المملكة المتحدة تُشخَّص نحو نصف الحالات سرطان البنكرياس الجديدة بعد زيارة إلى قسم الطوارئ في المستشفى لعوارض الألم أو اليرقان، ويصل عدد المرضى الذين يكون عرضهم الأساسي ألم في البطن إلى ثلثي العدد الإجمالي، حيث 46% من الإجمالي يعاني من ألم البطن مع اليرقان، بينما 13% منهم يعانون من اليرقان دون ألم.[35]
- يرقان (لون أصفر خفيف في بياض العين أو اصفرار الجلد، وقد يرافقه بول داكن) مصحوب أو غير مصحوب بألم[36] وهذا ينتج عن انسداد للقناة الصفراوية المشتركة بواسطة سرطان رأس البنكرياس -الذي يمثل 75% من الحالات- لأنها تعبر خلال البنكرياس.[37]
- الهزال سواء بسبب فقدان الشهية أو خسارة الوظيفة خارجية الإفراز مما يتسبب في عسر الهضم.[38]
- يمكن أن يضغط الورم الأعضاء المجاورة فيُسبِّب خللًا في العمليات الهضمية مما يجعل من الصعب تفريغ المعدة وقد ينتج عن ذلك العثيان والشعور بالامتلاء، تُسبِّب الدهون غير المهضومة رائحةً كريهةً وإسهالًا دهنيًا يصعُب طرده خارج الجسم،[38] ويُعد الإمساك أيضًا عرضًا شائعًا.[39]
- 50% على الأقل من الأشخاص المصابين بالسرطانة الغدية البنكرياسية يكونون مصابين بداء السكري وقت التشخيص،[40] فبينما الإصابة بداء السكري لفترة طويلة تُعد من أسباب الإصابة بسرطان البنكرياس (انظر مخاطر الإصابة) فيمكن أيضًا أن يتسبب سرطان البنكرياس بالإصابة بداء السكري، وفي هذه الحالة يمكن اعتبار ظهور مرض السكري حديثًا علامة مبكرة على المرض،[41] المصابون بالسكري وتزيد أعمارهم عن 50 عامًا معرضون للإصابة بالسرطانة الغدية البنكرياسية خلال ثلاث سنوات 8 مرات نسبة إصابة غير المصابين، وبعد الثلاث سنوات تقل الخطورة النسبية.[38]
أعراض أخرى

- متلازمة تروسو والتي تشمل الجلطات الدموية التي تتشكل تلقائيا في الأوعية الدموية البابية (خثرة الوريد البابي) أو الأوردة العميقة في الأطراف أو الأوردة السطحية في أي مكان على الجسم، قد تُصاحب سرطان البنكرياس في نحو 10% من الحالات.[42]
- أُبلغ عن الاكتئاب السريري المُرافق لسرطان البنكرياس في 10-20% من الحالات، وهو يمكن أن يكون عائقًا أمام سير العلاج والتحكم الأمثل، أحيانًا يظهر الاكتئاب قبل تشخيص السرطان، مما يُشير إلى أنه قد ينشأ من قِبَل بيولوجية المرض.[42]
كما توجد أعراض أخرى شائعة تشمل: التعب والضعف بسهولة، جفاف الحلق ومشاكل في النوم ووجود كتلة بطنية مجسوسة.[43]
أعراض الانتشار
ربما يُسبِّب انتشار سرطان البنكرياس لأعضاء أخرى (الانبثاث) أعراضًا أيضًا، تنتشر سرطانة البنكرياس الغدية أولًا إلى العقد الليمفاوية القريبة، ثم مؤخرًا إلى الكبد أو التجويف الصفاقي أو إلى الأمعاء الغليظة أو الرئتين،[42] ومن غير الشائع أن تنتشر إلى العظام أو الدماغ.[44]
وقد تكون السرطانات في البنكرياس أيضًا سرطانات ثانوية أي تنتشر من أجزاء أخرى من الجسم، وهذا غير شائع ويحدث في 2% فقط من حالات سرطان البنكرياس، وحتى الآن يُعتبر سرطان الكلية هو أكثر السرطانات التي تنتشر إلى البنكرياس شيوعًا، يليه سرطان القولون والمستقيم ثم سرطانات الجلد والثدي والرئة، ويُمكن إجراء عمليات جراحية للبنكرياس في حالات معينة سواء للعلاج أو لتخفيف الأعراض.[45]
Remove ads
عوامل الخطر
الملخص
السياق
تشمل عوامل الخطر لسرطانة البنكرياس الغدية:[38][40][46][47]
- العمر والجنس والإثنية: يزداد خطر تطور سرطان البنكرياس مع العمر؛ حيث تحدث أغلب الحالات بعد عمر 65[46] بينما حالات الإصابة قبل عمر 40 غير شائعة، ويكون المرض شائعًا بين الرجال أكثر منه بين النساء.[46] وفي الولايات المتحدة تزداد احتمالية حدوثه للأمريكيين الأفارقة بنسبة 1.5 بالرغم من أن نسب حدوثه في أفريقيا ضئيلة.[46]
- يُعد تدخين السجائر أهمّ عامل خطر لسرطان البنكرياس يمكن تجنبه، تتضاعف نسبة الإصابة لدى المدخنين على المدى الطويل، حيث يزداد الخطر بزيادة عدد السجائر التي تّدخَّن وزيادة سنوات التدخين، ويقل الخطر ببطء بعد الإقلاع عن التدخين ويستغرق زمنًا قد يصل إلى 20 عامًا حتى تعود نسبة إصابة الشخص كغير المدخنين.[48]
- السمنة: فالشخص الذي يزيد مؤشر كتلة جسمه عن 35 تزداد نسبة خطر إصابته إلى 1.5.[38]
- تاريخ العائلة: 5-10% من الحالات المصابة بسرطان البنكرياس لديها عامل وراثي حيث لديهم تاريخ عائلي للإصابة بسرطان البنكرياس،[40][49] يزداد خطر الإصابة كثيرًا إذا كان أكثر من قريب من الدرجة الأولى مصابًا بالمرض، ويزداد بشكل أكثر تواضعًا إذا أصيبوا به قبل عمر 50،[50] لم تحدَّد معظم الجينات المعنيَّة،[40][51] لكن يزيد التهاب البنكرياس الوراثي من خطر الإصابة بسرطان البنكرياس مدى الحياة بنسبة تتراوح من 30 إلى 40% حتى سن 70،[42] يمكن تقديم فحص سرطان البنكرياس المبكر للأفراد المصابين بالتهاب البنكرياس الوراثي على أساس البحث،[52] وقد يختار بعض الناس إزالة البنكرياس جراحيًا لمنع السرطان من التطور في المستقبل.[42]
- يرتبط سرطان البنكرياس بالمتلازمات الوراثية النادرة التالية:
- متلازمة بوتز-جيغرز (بسبب الطفرات في جين STK11 الكابت للورم، وهي متلازمة نادرة جدًا ولكنها مع ذلك عامل خطر قوي جدًا)
- متلازمة وحمة خلل التنسج (أو متلازمة الورم الميلانيني عديد الرحى اللانموذجي العائلي (FAMMM-PC) بسبب الطفرات في جين CDKN2A الكابت للورم.
- رنح توسع الشعيرات السائد والمتنحي (نتيجة لطفرات وراثية في جين BRCA2 وجين PALB2.
- سرطان قولوني مستقيمي لاسليلي وراثي (متلازمة لينش).
- داء السلائل الورمي الغدي العائلي.
- ترتبط الأورام العصبية-الصماوية البنكرياسية بأورام الغدد الصماء المتعددة النوع 1 (MEN1) ومتلازمات فون هيبل-لينداو.[40][42][50]
- يرتبط سرطان البنكرياس بالمتلازمات الوراثية النادرة التالية:
- يُضاعف التهاب البنكرياس المزمن خطر الإصابة بسرطان البنكرياس لثلاث مرات -كما هو الحال مع مرضى السكري-، قد يكون ظهور التهاب البنكرياس من أعراض الورم،[42] ويُعد خطر الإصابة بسرطان البنكرياس لدى الأفراد المصابين بالتهاب البنكرياس العائلي مرتفعًا بشكل خاص.[42][51]
- يُعد داء السكري عامل خطر لسرطان البنكرياس، و (كما هو موضح في قسم العلامات والأعراض) قد يكون ظهور مرض السكري علامة مبكرة على المرض، الأشخاص الذين شُخصوا بسكري النوع الثاني لمدة تزيد عن عشر سنوات قد يتزايد لديهم خطر الإصابة بسرطان البنكرياس إلى 1.5 مقارنة بالأشخاص الذين ليس لديهم مرض السكري.[42]
- لم يثبت بوضوح أن أنواع معينة من الطعام (يجب تمييز ذلك عن السمنة) تزيد من خطر الإصابة بسرطان البنكرياس،[40][53] تشمل العوامل الغذائية التي يوجد لها بعض الأدلة أنها تزيد خطر الإصابة بشكل طفيف: اللحوم المصنعة واللحوم الحمراء واللحوم المطبوخة في درجات حرارة عالية جدًا (على سبيل المثال عن طريق القلي أو الشواء أو الشوي).[53][54]
الكحول
يعد الإفراط في شرب الكحول سببًا رئيسيًا لالتهاب البنكرياس المزمن وهذا بدوره يُمهِّد لسرطان البنكرياس، ومع ذلك فقد فشلت أبحاث كبيرة في تأكيد أن استهلاك الكحول يُعد عامل خطر مباشر لسرطان البنكرياس، وبشكل عام فالعلاقة بين التدخين وسرطان البنكرياس ضعيفة باستمرار، ولم تجد غالبية الدراسات أية علاقة مع التدخين، لكن الدليل يكون أقوى للعلاقة بين سرطان البنكرياس والمشروبات الثقيلة بما لا يقل عن ستة مشروبات يوميًا.[42][55]
Remove ads
الفيزيولوجيا المرضية
الملخص
السياق


محتمل التسرطن
يُعتقد أن السرطانات ذات الإفراز الخارجي تنشأ من عدة أنواع من آفات السرطانة اللابدة داخل البنكرياس، لكن هذه الآفات لا تتطور دائمًا لتصبح سرطانًا، ولا تُعالج جميع الأعداد المتزايدة التي اكتشفت كناتج ثانوي للاستخدام المتزايد لمسح الأشعة المقطعية لأسباب أخرى،[56] بصرف النظر عن الأورام الغدية الكيسية المصلية البنكرياسية (SCNs) والتي تكون غالبًا حميدة فإن هناك أربعة أنواع من الآفات السرطانية.
- النوع الأول هو الأورام داخل ظهارة البنكرياس، تُعد هذه الآفات تشوهات مجهرية في البنكرياس وغالبًا ما تظهر عند تشريح جثث الأشخاص الذين لم تُشخَّص إصابتهم بالسرطان، قد تتطور هذه الآفات من الدرجة المنخفضة إلى الدرجة العالية ثم إلى الورم، أكثر من 90% من الحالات في جميع المراحل تحمل جين KRAS خاطئ، بينما تحمل المرحلتين 2 و 3 تلفًا لثلاثة جينات أخرى: بي16 وبي53 وSMAD4 والتي يُعثر عليها بشكل متزايد.[57]
- النوع الثاني هو الأورام الحليمية المخاطية داخل الأقنية (IPMNs)، يُعد هذا النوع آفات عينية توجد في نحو 2% من جميع البالغين، يرتفع هذا المعدل إلى 10% تقريبًا بحلول سن 70، 25% من هذه الآفات قد تتطور إلى سرطان غازي، قد يكون لديهم طفرات في جين كيراس (في نحو 40-65% من الحالات) وفي موضع جين وحدة فرعية ألفا Gs وRNF43 التي تؤثر على مسار إشارة بروتين دبيلو.أن.تي،[57] وحتى إذا تمت إزالته جراحيًا فلا يزال هناك خطر متزايد بشكل كبير للإصابة بسرطان البنكرياس في وقت لاحق.[56]
- النوع الثالث هو الأورم الكيسية المخاطية البنكرياسية (MCNs) وهي تحدث بشكل رئيسي في النساء، وقد تظل حميدة أو تتطور إلى سرطان،[58] وإذا أصبحت هذه الآفات كبيرة أو تسببت في ظهور أعراض أو سمات مُثيرة للشك فإنه يمكن إزالتها بنجاح عن طريق الجراحة.[56]
- النوع الرابع هو الأورام الأنبوبية-الحليمية داخل الأقنية، حُدد هذا النوع من قبل منظمة الصحة العالمية في عام 2010 ويُشكِّل نحو 1-3% من جميع الأورام البنكرياسية، متوسط العمر عند التشخيص هو 61 سنة (يتراوح بين 35-78 سنة)، تصبح نحو 50% من هذه الآفات غازية، يعتمد التشخيص على علم الأنسجة حيث يصعب للغاية تمييز هذه الآفات عن الآفات الأخرى على أسس سريرية أو إشعاعية.[59]
سرطان غزوي
مُيِّزَت الأحداث الوراثية الموجودة في سرطانة الأققنية الغدية بشكل جيد واكتمل تسلسل الإكسوم للأنواع الشائعة من الورم، وعُثِر على أربعة جينات مُحوَّرة في غالبية الأورام الغدية: كيراس (في 95% من الحالات)، بي16 (أيضًا في 95٪)، بي53 (75%) وSMAD4 (55%)، ويرتبط الأخير بشكل خاص بسوء المآل.[42] تحدث طفرات/حذف لـ SWI/SNF في نحو 10-15% من السرطانات الغدية،[40] كما أجرِيَت الأبحاث عن التغيرات الجينية في عدة أنواع أخرى من سرطان البنكرياس والآفات السرطانية، وقد وُجِدت تحليلات النسخوميات وتسلسل الرنا المرسال للأشكال الشائعة لسرطان البنكرياس أن 75% من الجينات البشرية يُعبَّر عنها في الأورام، حيث يُعبّر عن نحو 200 جين بشكل أكثر تحديدًا في سرطان البنكرياس مقارنة بأنواع الأورام الأخرى.[60][61]
أورام عصبية-صماوية بنكرياسية
غالبًا ما تختلف الجينات الموجودة في الأورام العصبية-الصماوية البنكرياسية عن تلك الموجودة في سرطان البنكرياس ذي الإفراز الخارجي،[62] فعلى سبيل المثال: عادة ما تكون طفرة كيراس غائبة، بدلاً من ذلك تؤدي الطفرات الجينية الوراثية لجين بروتين المينين إلى ظهور متلازمة MEN1 (الورم الصماوي متعدد النوع 1)، حيث تحدث الأورام الأولية في الغدد الصماء أو أكثر، نحو 40-70% من الأشخاص الذين ولدوا مع طفرة بجين بروتين المينين تطوَّر لديهم في النهاية شبكة من الأورام العصبية-الصماوية البنكرياسية،[63] تشمل الجينات الأخرى التي تُحوَّر بشكل متكرر DAXX وmTOR وATRX.[31]
تطور سرطان البنكرياس قد ينطوي على المبالغة في التعبير عن الجينات المسرطنة، تثبيط قمع جينات الورم أو تحرير مختلف الإشارات البروتينية.[64] الطفرات التي تؤدى إلى السرطان قد تتسارع بواسطة عوامل وراثية أو بيئية وعوامل الخطر الأخرى التي سبق وصفها بالفعل. الطفرات محددة وتختلف بين وحتى داخل فئات الأنسجة الخلوية التي ستجرى مناقشتها أدناه.
Remove ads
التشخيص
الملخص
السياق




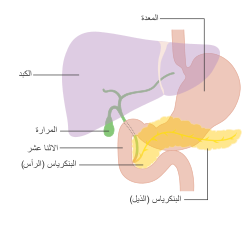
لا تظهر أعراض سرطانة غدية في البنكرياس عادةً في المراحل الأولى من المرض، ولا تختلف بشكل فردي عن المرض،[65][66][67] تختلف الأعراض عند التشخيص وفقًا لموقع السرطان في البنكرياس الذي يقسمه علماء التشريح (من اليسار إلى اليمين في معظم المخططات) إلى الرأس السميك والرقبة والجسم المستدق وينتهي بالذيل.
وبغض النظر عن موقع الورم فإن أكثر الأعراض شيوعًا هو فقدان الوزن غير المبرر والذي قد يكون خطيرًا، أقلية كبيرة (بين 35% و47%) من الأشخاص الذين شُخصوا بالمرض يكون لديهم غثيان أو قيء أو شعور بالضعف، عادةً ما تسبب الأورام الموجودة في رأس البنكرياس اليرقان والألم وفقدان الشهية والبول الداكن والبراز ذي الألوان الفاتحة، بينما عادةً ما تسبب أورام الجسم والذيل ألمًا.[67]
يصاب الناس أحيانًا بمرض السكري النوع الثاني غير النمطي الذي يصعب السيطرة عليه، أو تاريخ من التهاب الأوعية الدموية الحديث لكن غير مبرر الناجم عن جلطات الدم (التهاب الوريد الخثاري) المعروف باسم علامة تروسو، أو معاناة سابقة من التهاب البنكرياس،[67] قد يشتبه الطبيب في الإصابة بسرطان البنكرياس عندما يصاحب ظهور مرض السكري لدى شخص يزيد عمره عن 50 عامًا أعراضًا نمطية مثل فقدان الوزن غير المبرر أو الألم المستمر للبطن أو الظهر أو عسر الهضم أو القيء أو البراز الدهني،[66] وقد يُثير الشك أيضًا اليرقان المصحوب بالمرارة المتورمة بدون ألم (المعروفة باسم علامة كورفوازييه)، كما يمكنه أن يساعد في التمييز بين سرطان البنكرياس وحصوات المرارة.[68]
تُستخدم تقنيات التصوير الطبية كالتصوير المقطعي المحوسب والتنظير بالموجات فوق الصوتية في التشخيص والمساعدة في اتخاذ قرار إذا كان الورم يُمكن إزالته جراحيًا (قابلية استئصاله)،[66] ففي تباين التصوير المقطعي المحوسب يُظهر سرطان البنكرياس زيادة تدريجية في امتصاص مادة التباين الشعاعي، وذلك يختلف عن الإزالة السريعة التي تُرى في حالة البنكرياس الطبيعي، أو البطيئة التي تُرى في حالة التهاب البنكرياس المزمن.[69] يمكن أيضًا استخدام التصوير بالرنين المغنطيسي والتصوير المقطعي بالإصدار البوزيتروني[70] وكذلك يُمكن أن يكون تصوير البنكرياس والأوعية الصفراوية بالرنين المغناطيسي مفيدًا في بعض الحالات،[67] يُعد تخطيط الصدى البطني أقل حساسية وربما يفقد الأورام الصغيرة لكنه يُمكنه التعرُّف على السرطانات التي تنتشر إلى الكبد وتتكون من سائل في التجويف الصفاقي (استسقاء بطني)،[66] لذلك يمكن استخدامه للفحص الأولي السريع والرخيص قبل التقنيات الأخرى.[71]

يمكن استخدام الخزعة -التي غالبًا ما تُوجه بواسطة الموجات فوق الصوتية بالمنظار- عندما يكون هناك شك بشأن التشخيص، ولكن التشخيص النسيجي ليس مطلوبًا عادةً للمضي قدمًا في إزالة الورم عن طريق الجراحة.[66]
يمكن أن تظهر اختبارات وظائف الكبد مجموعة من النتائج التي تشير إلى انسداد القناة الصفراوية (ارتفاع البيليروبين المقترن وناقلة الببتيد غاما غلوتاميل ومستويات الفوسفاتيز القلوي)، كما يُعد المستضد الكربوهيدراتي 19-9 (CA19-9) واصمًا للورم حيث يزداد بصورة متكررة في حالات سرطان البنكرياس، ومع ذلك فإنه ينقصه الحساسية والنوعية كما أن 5% من الأشخاص يفتقرون إلى مستضد لويس (أ) ولا يمكنهم إنتاج CA19-9، نسبة حساسية CA19-9 80% ونوعية 73% للكشف عن السرطانة الغدية البنكرياسية، ويستخدم لمتابعة الحالات المعروفة بدلاً من التشخيص.[66][70]
علم أمراض الأنسجة
تتميز السرطانة الغدية للبنكرياس -الشكل الأكثر شيوعًا لسرطان البنكرياس- بتراكيب غدية متوسطة إلى ضعيفة التمايز تظهر في الفحص المجهري، كما يوجد تنسج ليفي أو تكوين لسدى ليفي كثيف أو أنسجة هيكلية تتكون من أنواع مختلفة من الخلايا بما في ذلك: الأرومة الليفية العضلية والخلايا البلعمية والخلايا اللمفاوية والخلايا البدينة، بالإضافة لمواد مترسبة مثل: النوع الأول من الكولاجين وحمض الهيالورونيك، ذلك يخلق بيئة مجهرية مناسبة للأورام تتميز بنقص الأوعية الدموية ونقص الأكسجين،[72] يُعتقد أن ذلك يمنع العديد من أدوية العلاج الكيميائي من الوصول إلى الورم، وذاك يُعتبر أحد العوامل التي تجعل السرطان صعب العلاج.[4][72]
تصنيف المراحل
السرطانات خارجية الإفراز
عادة ما تُصنَّف مرحلة سرطان البنكرياس بعد الفحص بالتصوير المقطعي المحوسب،[77] نظام تصنيف مراحل السرطان الأكثر استخدامًا لسرطان البنكرياس هو النظام الذي صاغته اللجنة الأمريكية المشتركة للسرطان (AJCC) مع اتحاد السيطرة الدولية على السرطان (UICC). يحدد نظام التدريج AJCC-UICC أربع مراحل رئيسية عامة: تتراوح من المرض المبكر إلى المتقدم، بناءً على نظام تصنيف TNM لحجم الورم وانتشاره إلى العقد الليمفاوية وانبثاثه.[78]
تُقسَّم الأورام أيضًا إلى ثلاث فئات أوسع استنادًا إلى ما إذا كان الاستئصال الجراحي يبدو ممكنًا للمساعدة في تحديد العلاج، وبهذه الطريقة يُحكَم على الأورام بأنها «قابلة للاستئصال» أو «قابلة للاستئصال الحدِّي» أو «غير قابلة للاستئصال».[79] عندما يكون المرض لا يزال في مراحله المبكرة -المرحلة الأولى والثانية من AJCC-UICC- دون أن ينتشر إلى الأوعية الدموية الكبيرة أو الأعضاء البعيدة مثل الكبد أو الرئتين يمكن إجراء الاستئصال الجراحي للورم بشكل طبيعي، وذلك في حالة كون المريض على استعداد للخضوع لهذه العملية الكبيرة ويُعتَقَد أنها مناسبة بشكل كافٍ.[80]
يسمح نظام التدريج AJCC-UICC بالتمييز بين أورام المرحلة الثالثة التي يُحكم عليها بأنها «قابلة للاستئصال الحدِّي» (حيث تكون الجراحة مجدية تقنيًا لأن كل من الشريان البطني والشريان المساريقي العلوي لا يزالان طليقين) وتلك التي «لا يمكن استئصالها» (بسبب مرض متقدم موضعيًا)، من حيث تصنيف TNM الأكثر تفصيلاً، تتوافق هاتان المجموعتان مع T3 و T4 على التوالي.[4]
- تصنيف مراحل سرطان البنكرياس (نظام تصنيف TNM)
- مرحلة T1 لسرطان البنكرياس.
- مرحلة T2 لسرطان البنكرياس.
- مرحلة T3 لسرطان البنكرياس.
- مرحلة T4 لسرطان البنكرياس.
- سرطان البنكرياس في العقد الليمفاوية القريبة-مرحلة N1.
تنتشر السرطانات الغدية المتقدمة موضعيًا إلى الأعضاء المجاورة، والتي قد تكون أيًا مما يلي (بترتيب تنازلي تقديري حسب تكرار الحدوث): الإثنا عشر أو المعدة أو القولون المستعرض أو الطحال أو الغدة الكظرية أو الكلى، غالبًا ما تنتشر أيضًا إلى الأوعية الدموية والأوعية اللمفاوية والأعصاب المهمة القريبة من البنكرياس مما يجعل الجراحة أكثر صعوبة. المواقع النموذجية لانتشار النقائل -المرحلة الرابعة للمرض- هي: الكبد وجوف الصفاق والرئتين، وكلها تحدث في 50% أو أكثر من الحالات المتقدمة تمامًا.[81]
الأورام العصبية الصماوية البنكرياسية
يُقسِّم تصنيف منظمة الصحة العالمية لعام 2010 لأورام الجهاز الهضمي جميع الأورام العصبية الصماوية البنكرياسية PanNets إلى ثلاث فئات، وذلك بناءً على درجة تمايزها الخلوي من "NET G1" مرورًا إلى ضعيفة التمايز "NET G3"،[82] توصي الشبكة الوطنية الأمريكية الشاملة للسرطان باستخدام نفس نظام التدريج AJCC-UICC المستخدم في السرطانة الغدية،[83]:52 باستخدام هذا المخطط فإن النتائج المرحلية لـ PanNets تختلف عن تلك الخاصة بسرطانات الإفرازات الخارجية.[84] كما اقتُرِح نظام TNM مختلف لـ PanNets من قبل الجمعية الأوروبية للأورام العصبية الصماوية.[82]
Remove ads
الوقاية والتحري
بصرف النظر عن الإقلاع عن التدخين توصي جمعية السرطان الأمريكية أيضًا بالحفاظ على وزن صحي وزيادة استهلاك الفواكه والخضروات والحبوب الكاملة مع تقليل استهلاك اللحوم الحمراء والمعالجة، ذلك على الرغم من عدم وجود دليل ثابت على أن هذا سوف يمنع أو يقلل من سرطان البنكرياس على وجه التحديد.[85] خلصت مراجعة بحثية أجريت عام 2014 إلى أن هناك دليلًا على أن استهلاك الليمون والكركومين يقلل من خطر الإصابة بسرطان البنكرياس، بينما قد يكون هناك إفادة من الحبوب الكاملة وحمض الفوليك والسيلينيوم والأسماك غير المقلية.[86]
بشكل عام لا يعتبر فحص المجموعات الكبيرة فعالاً وقد يكون ضارًا اعتبارًا من عام 2019[87] على الرغم من تقييم التقنيات الحديثة وفحص المجموعات المستهدفة بإحكام.[88][89] ومع ذلك فإنه يوصى بالفحص المنتظم بالموجات فوق الصوتية بالمنظار والتصوير بالرنين المغناطيسي/التصوير المقطعي المحوسب للأشخاص المعرضين لخطر كبير من الجينات الموروثة.[5][89][90][91]
Remove ads
إدارة المرض
الملخص
السياق
السرطانات خارجية الإفراز
يُعد التقييم الأساسي الذي يُجرى بعد التشخيص هو ما إذا كان الاستئصال الجراحي للورم ممكنًا (انظر تصنيف المراحل) لأن هذا هو العلاج الوحيد لهذا السرطان. تعتمد إمكانية إجراء الاستئصال الجراحي أم لا على مدى انتشار السرطان، يعد الموقع الدقيق للورم أيضًا عاملاً مهمًا، ويمكن أن يُظهر التصوير المقطعي المحوسب مدى ارتباطه بالأوعية الدموية الرئيسية التي تمر بالقرب من البنكرياس. يجب أيضًا تقييم الصحة العامة للمريض، لكن العمر في حد ذاته لا يمثل عقبة أمام الجراحة.[4]
من المرجح أن يُقدَّم العلاج الكيميائي -وبدرجة أقل- العلاج الإشعاعي لمعظم الناس سواء كانت الجراحة ممكنة أم لا. ينصح المتخصصون بأن يكون علاج سرطان البنكرياس في أيدي فريق متعدد التخصصات يضم متخصصين في العديد من جوانب علم الأورام ولذلك فمن الأفضل علاجه في المراكز الكبيرة.[4][72]
جراحة


تكون الجراحة بقصد العلاج ممكنة فقط في نحو خمس (20٪) الحالات الجديدة.[80] وعلى الرغم من أن التصوير المقطعي المحوسب يساعد إلا أنه من الناحية العملية قد يكون من الصعب تحديد ما إذا كان يمكن إزالة الورم بالكامل («قابليته للاستئصال»)، وقد يتضح فقط أثناء الجراحة أنه لا يمكن إزالة الورم بنجاح دون الإضرار بالأنسجة الحيوية الأخرى. تعتمد إمكانية إجراء الاستئصال الجراحي على عدة عوامل بما في ذلك المدى الدقيق للتجاور التشريحي الموضعي للأوعية الدموية الوريدية أو الشريانية أو تورطها[72] بالإضافة إلى الخبرة الجراحية والنظر الدقيق للشفاء المتوقَّع بعد الجراحة،[92][93] لا يعتبر عمر الشخص في حد ذاته سببًا لعدم إجراء عملية جراحية ولكن يجب أن تكون حالة أدائه العامة كافية لإجراء عملية كبرى.[80]
إحدى السمات الخاصة التي تُقيَّم هي الوجود المشجع أو الغياب المحبط لطبقة أو مستوى واضح من الدهون مما يخلق حاجزًا بين الورم والأوعية.[4] تقليديًا يُجرى تقييم لقرب الورم من الأوعية الدموية الوريدية أو الشرايين الرئيسية من ناحية كونه «دعمة»(1) أو «تقمص أو غطاء»(2) أو تورط الأوعية الدموية بالكامل.[94]:22 قد يكون الاستئصال الذي يتضمن أقسامًا مغطاة من الأوعية الدموية ممكنًا في بعض الحالات،[95][96] خاصة إذا كان العلاج الأولي المساعد ممكنًا[97][98][99] باستخدام العلاج الكيميائي[93][94]:36[100] و/أو العلاج الإشعاعي.[94]:29–30
حتى عندما يبدو أن العملية كانت ناجحة غالبًا ما توجد خلايا سرطانية حول حواف الأنسجة المزالة عندما يفحصها أخصائي علم الأمراض مجهريًا (يُجرى ذلك دائمًا)، مما يشير إلى أن السرطان لم يُزال بالكامل.[72] علاوة على ذلك فإنه لا تظهر الخلايا الجذعية السرطانية عادة بالميكروسكوب وإذا كانت موجودة فقد تستمر في التطور والانتشار.[101][102] لذلك يمكن إجراء تنظير البطن الاستكشافي للحصول على فكرة أوضح عن نتيجة العملية الكاملة.[103]
بالنسبة للسرطانات التي تصيب رأس البنكرياس فإن إجراء ويبل هو العلاج الجراحي الأكثر شيوعًا، ويُعد هذا الإجراء عملية كبرى تتضمن استئصال رأس البنكرياس ومنحنى الإثني عشر معًا، وتحويل مسار الطعام من المعدة إلى الصائم («فغر المعدة والصائم») وربط حلقة من الصائم إلى قناة المرارة لتصريف العصارة الصفراوية («فغر المرارة - فغر الصائم»). لا يمكن إجراؤها إلا إذا كان من المرجح أن ينجو الشخص من الجراحة الكبيرة وإذا كان السرطان موضعيًا دون غزو التراكيب الموضعية ودون انبثاث، ولذلك لا يمكن إجراؤها إلا في حالات قليلة. يمكن استئصال سرطانات ذيل البنكرياس باستخدام إجراء يُعرف باسم استئصال البنكرياس البعيد والذي غالبًا ما يستلزم أيضًا استئصال الطحال.[4][72] في الوقت الحاضر يمكن القيام بذلك غالبًا باستخدام جراحة طفيفة التوغل.[4][72]
على الرغم من أن الجراحة العلاجية لم تعد تستتبع ارتفاع معدلات الوفيات كما كان يحدث حتى ثمانينيات القرن الماضي إلا أن نسبة عالية من الناس (نحو 30-45٪) لا يزالون بحاجة إلى العلاج من مرض ما بعد الجراحة لا يسببه السرطان نفسه، وتُعد المضاعفات الأكثر شيوعًا للجراحة هي صعوبة إفراغ المعدة.[4] يمكن أيضًا استخدام إجراءات جراحية أكثر محدودية لتخفيف الأعراض (انظر الرعاية الملطِّفة)، على سبيل المثال إذا كان السرطان يغزو الإثني عشر أو الأمعاء الغليظة أو يضغط عليهما. في مثل هذه الحالات قد تتغلب جراحة المجازة على العوائق وتحسن نوعية الحياة ولكن لا يُقصد منها أن تكون علاجًا.[80]
علاج كيميائي
بعد الجراحة يمكن تقديم العلاج الكيميائي المساعد باستخدام الجيمسيتابين أو الفلورويوراسيل إذا كان الشخص لائقًا بشكل كافٍ وذلك بعد فترة تعافي من شهر إلى شهرين.[90][104] في الأشخاص غير المناسبين للجراحة العلاجية يمكن استخدام العلاج الكيميائي لإطالة العمر أو تحسين جودته.[4] قبل الجراحة يمكن استخدام المعالجة التمهيدية المساعدة أو المعالجة الكيميائية الشعاعية في الحالات التي تعتبر «قابلة للاستئصال الحدودي» (انظر تصنيف المراحل) من أجل تقليل السرطان إلى مستوى يمكن أن تكون الجراحة فيه مفيدة. في حالات أخرى تظل المعالجة التمهيدية المساعدة مثيرةً للجدل لأنها تؤخر الجراحة.[4][104][105]
ووفِقَ على جيمسيتابين من قبل إدارة الغذاء والدواء الأمريكية FDA في عام 1997 بعد أن أبلغت تجربة سريرية عن تحسن في نوعية الحياة وتحسن لمدة 5 أسابيع في متوسط معدل البقاء على قيد الحياة لدى الأشخاص المصابين بسرطان البنكرياس المتقدم.[106] كان هذا أول دواء للعلاج الكيميائي ووفِق عليه من قبل إدارة الغذاء والدواء بشكل أساسي لنقطة نهاية تجربة سريرية غير قابلة للنجاة.[107] كان العلاج الكيميائي باستخدام جيمسيتابين وحده هو المعيار لمدة عقد تقريبًا حيث فشل عدد من التجارب التي اختبرته مع أدوية أخرى في إظهار نتائج أفضل بشكل ملحوظ. ومع ذلك فإنه عُثِر على مزيج من جيمسيتابين مع إرلوتينيب لزيادة البقاء على قيد الحياة بشكل متواضع، ورُخِّصّ إرلوتينيب من قبل إدارة الغذاء والدواء الأمريكية لاستخدامه في سرطان البنكرياس في عام 2005.[108]
عُثِر على نظام العلاج الكيميائي فولفرينوكس باستخدام أربعة عقاقير أكثر فعالية من جيمسيتابين ولكن مع آثار جانبية كبيرة، ولذلك فهو مناسب فقط للأشخاص الذين يتمتعون بحالة أداء جيدة. وينطبق هذا أيضًا على أبراكسين والذي رُخِّص من قبل إدارة الغذاء والدواء في عام 2013 للاستخدام مع الجيمسيتابين في سرطان البنكرياس.[109] بحلول نهاية عام 2013 كان يُنظر إلى كل من فولفيرينوكس وناب-باكليتاكسيل مع جيمسيتابين كخيارات جيدة لأولئك القادرين على تحمل الآثار الجانبية، وظل جيمسيتابين خيارًا فعالًا للغير قادرين. يُنتظر إجراء محاكمة مباشرة بين الخيارين الجديدين، وتستمر التجارب التي تحقق في الاختلافات الأخرى. ومع ذلك فإن التغييرات التي حدثت في السنوات القليلة الماضية أدت إلى زيادة أوقات البقاء على قيد الحياة لبضعة أشهر فقط.[106] غالبًا ما تُجرى تجارب سريرية للحصول على معالجات مساعدة جديدة.[104]
المعالجة الإشعاعية
كان دور المعالجة الإشعاعية كعلاج مساند بعد الجراحة العلاجية المحتملة مثيرًا للجدل منذ الثمانينيات.[4] توصي الجمعية الأوروبية لطب الأورام بأن المعلاجة الإشعاعية المساندة يجب أن تستخدم فقط للأشخاص المسجلين في التجارب السريرية.[90] ومع ذلك هناك ميل مستمر للأطباء في الولايات المتحدة عن أولئك الموجودين في أوروبا لاستخدام المعلاجة الإشعاعية المساندة. اختبرت العديد من التجارب السريرية مجموعة متنوعة من تركيبات العلاج منذ الثمانينيات لكنها فشلت في تسوية الأمر بشكل قاطع.[4][104]
قد تشكل المعالجة الإشعاعية جزءًا من العلاج لمحاولة تقليص الورم إلى حالة قابلة للاستئصال لكن استخدامه على الأورام غير القابلة للاستئصال يظل مثيرًا للجدل نظرًا لوجود نتائج متضاربة من التجارب السريرية. قُدِّمت النتائج الأولية لتجربة واحدة في عام 2013 وقد «قللت بشكل ملحوظ الحماس» لاستخدامها في الأورام المتقدمة موضعيًا.[72]
الأورام العصبية الصماوية البنكرياسية
قد يشمل علاج الأورام العصبية الصماوية البنكرياسية -بما في ذلك الأنواع الخبيثة الأقل شيوعًا- عددًا من الأساليب.[110][111][112][113] بعض الأورام الصغيرة التي يقل طولها عن 1 سم التي تحدد بالمصادفة -عند إجراء فحص بالأشعة المقطعية لأغراض أخرى على سبيل المثال- قد يتبعها انتظار يقظ،[114] هذا يعتمد على المخاطر المقدرة للجراحة والتي تتأثر بموقع الورم ووجود مشاكل طبية أخرى.[114] يمكن استئصال الأورام الموجودة داخل البنكرياس فقط (الأورام الموضعية) أو الأورام ذات النقائل المحدودة - في الكبد مثلًا- عن طريق الجراحة. يعتمد نوع الجراحة على مكان الورم ودرجة انتشاره إلى الغدد الليمفاوية.[82]
بالنسبة للأورام الموضعية قد يكون الإجراء الجراحي أقل امتدادًا بكثير من أنواع الجراحة المستخدمة لعلاج سرطانة البنكرياس الغدية الموصوفة بالأعلى، ولكن بخلاف ذلك تكون الإجراءات الجراحية مماثلة لتلك الخاصة بأورام الغدد خارجية الإفراز. يختلف نطاق النتائج المحتملة اختلافًا كبيرًا؛ فبعض الأنواع لديها معدل بقاء مرتفع جدًا بعد الجراحة، بينما البعض الآخر لديه نظرة مستقبلية سيئة. نظرًا لأن كل هذه المجموعة نادرة فإن الإرشادات تؤكد ضرورة العلاج في مركز متخصص.[82][115] يمكن النظر في استخدام زرع الكبد في حالات معينة من النقيلة الكبدية.[116]
بالنسبة للأورام العاملة يمكن لفئة مضاهيات السوماتوستاتين -مثل الأوكتريوتيد- أن تقلل من الإنتاج المفرط للهرمونات،[82] كما يمكن أن يبطئ اللانريوتيد نمو الورم.[117][118][119] إذا كان الورم غير قابل للإزالة الجراحية ويسبب أعراضًا فإن العلاج الموجه باستخدام الإيفيروليموس أو السونيتينيب يمكن أن يقلل الأعراض ويبطئ تقدم المرض.[115] لا يعتبر العلاج الكيميائي القياسي السُمِّي للخلايا فعالًا بشكل عام مع الأورام العصبية الصماوية البنكرياسية ولكن يمكن استخدامه عندما تفشل العلاجات الدوائية الأخرى في منع المرض من التقدم[115] أو في الأورام العصبية الصماوية البنكرياسية المتمايزة بشكل سيئ.[120]
تستخدم المعلاجة الإشعاعية أحيانًا إذا كان هناك ألم بسبب الامتداد التشريحي مثل انبثاث إلى العظام. تمتص بعض الأورام العصبية الصماوية البنكرياسية ببتيدات أو هرمونات معينة، وقد تستجيب الأورام العصبية الصماوية البنكرياسية للعلاج بالطب النووي باستخدام الببتيدات أو الهرمونات الموسومة بالنظائر المُشعَّة مثل يوبينجوين (اليود 131-MIBG).[121][122][123][124] يمكن أيضًا استخدام الاستئصال الراديوي (RFA) والاستئصال بالتبريد وانصمام الشريان الكبدي.[125][126]
رعاية تلطيفية
الرعاية التلطيفية هي رعاية طبية تركز على علاج أعراض الأمراض الخطيرة مثل السرطان وتحسين جودة الحياة،[127] نظرًا لأن سرطانة البنكرياس الغدية تُشخَّص عادةً بعد تقدمها إلى مرحلة متقدمة فإن الرعاية الملطفة كعلاج للأعراض غالبًا ما تكون العلاج الوحيد الممكن.[128]
لا تركز الرعاية الملطفة على علاج السرطان الأساسي ولكن على علاج الأعراض مثل الألم أو الغثيان، ويمكن أن تساعد في اتخاذ القرار بما في ذلك متى أو إذا كانت الرعاية النهائية مفيدة.[129] يمكن إدارة الألم بأدوية مثل أشباه الأفيونات أو من خلال التدخل الإجرائي عن طريق إحصار عصبي على الضفيرة البطنية (CPB). هذا يغير أو يدمر الأعصاب التي تنقل الألم من البطن وفقًا للتقنية المستخدمة، يعد الإحصار العصبي على الضفيرة البطنية طريقة آمنة وفعالة لتقليل الألم مما يقلل بشكل عام من الحاجة إلى استخدام مسكنات الألم الأفيونية والتي لها آثار جانبية سلبية كبيرة.[4][130]
الأعراض أو المضاعفات الأخرى التي يمكن علاجها بالجراحة الملطفة هي الانسداد بسبب ورم الأمعاء أو القنوات الصفراوية. بالنسبة للحالة الأخيرة -التي تحدث في أكثر من نصف الحالات- يمكن إدخال أنبوب معدني صغير يسمى الدعامة بواسطة المنظار الداخلي للحفاظ على تصريف القنوات.[77] يمكن أن تساعد الرعاية الملطفة أيضًا في علاج الاكتئاب الذي يأتي غالبًا مع تشخيص سرطان البنكرياس.[4]
غالبًا ما تؤدي كل من الجراحة والأورام المتقدمة غير الصالحة للجراحة إلى اضطرابات في الجهاز الهضمي بسبب نقص إفراز البنكرياس الخارجي، يمكن علاج هذه الاضطرابات عن طريق تناول البنكرياتين الذي يحتوي على إنزيمات البنكرياس المصنعة ويفضل تناوله مع الطعام،[80] تعد صعوبة إفراغ المعدة (تأخر إفراغ المعدة) أمرًا شائعًا ويمكن أن تكون مشكلة خطيرة تتضمن دخول المستشفى، قد يشمل العلاج مجموعة متنوعة من الأساليب بما في ذلك تصريف المعدة عن طريق الشفط الأنفي المعدي وأدوية تسمى مثبطات مضخة البروتون أو مضادات مستقبلات الهستامين 2 وكلاهما يقلل من إنتاج العصارة الهضمية. يمكن أيضًا استخدام الأدوية مثل ميتوكلوبراميد لتنظيف محتويات المعدة.[80]
Remove ads
النتائج
الملخص
السياق
لسرطانة البنكرياس الغدية وغيرها من السرطانات الخارجية الأقل شيوعًا مآلًا سيئًا للغاية؛ حيث تشخَّص عادة في مرحلة متأخرة عندما يكون السرطان بالفعل متقدمًا موضعيًا أو قد انتشر إلى أجزاء أخرى من الجسم.[72] النتائج أفضل بكثير بالنسبة للأورام العصبية الصماوية البنكرياسية: فالعديد منها حميدة وبدون أعراض سريرية تمامًا، وحتى تلك الحالات التي لا يمكن علاجها بالجراحة لها معدل بقاء لمدة خمس سنوات يبلغ 16٪،[131] على الرغم من أن التوقعات تختلف اختلافًا كبيرًا وفقًا للنوع.[132]
بالنسبة لسرطانة البنكرياس الغدية المتقدمة موضعيًا والنقائل -والتي تمثل معًا أكثر من 80% من الحالات- أظهرت العديد من التجارب التي تقارن أنظمة العلاج الكيميائي زيادة في فترات البقاء على قيد الحياة ولكن ليس لأكثر من عام واحد.[72][106] تحسن معدل البقاء على قيد الحياة لمدة خمس سنوات لسرطان البنكرياس في الولايات المتحدة من 2% في الحالات التي شُخِّصت في 1975-1977 و4% في الحالات التي شخِّصت 1987-1989 إلى 6% في الحالات التي شُخِّصت 2003-2009،[133] من بين أقل من 20% من حالات سرطانة البنكرياس الغدية مع تشخيص نمو سرطاني موضعي وصغير (أقل من 2 سم في المرحلة T1) يعيش نحو 20% من الأمريكيين لمدة خمس سنوات.[134]
يرتبط نحو 1500 جين بالنتائج في سرطانة البنكرياس الغدية، وتضم هذه الجينات جينات غير مرغوبة حيث يرتبط التعبير العالي لبعض الجينات بالنتيجة السيئة (على سبيل المثال: جين مستقبل عامل نمو الخلية الكبدية ومستضد الغشاء الظهاري)، وجينات مرغوبة حيث يرتبط التعبير العالي لبعض الجينات ببقاء أفضل (على سبيل المثال: عامل النسخ HMX3). [135][136]
Remove ads
التوزيع
الملخص
السياق

0–4
5–6
7–9
10–15
16–25
26–33
34–70
71–121
122–162
163–235
في عام 2015 تسببت سرطانات البنكرياس بجميع أنواعها في وفاة 411600 شخص على مستوى العالم،[137] في عام 2014 كان من المتوقع أن يُشخَّص ما يقدر بنحو 46000 شخص في الولايات المتحدة بسرطان البنكرياس وموت 40.000 شخص بسببه.[72] على الرغم من أنه يمثل 2.5% فقط من الحالات الجديدة، إلا أن سرطان البنكرياس مسؤول عن 6% من وفيات السرطان كل عام.[138] وهو سابع أعلى سبب للوفاة من السرطان في جميع أنحاء العالم،[46] كما أنه خامس أكثر أسباب الوفاة شيوعًا من السرطان في المملكة المتحدة،[139] وثالث الأكثر شيوعًا في الولايات المتحدة.[140]
يحتل سرطان البنكرياس عالميًا المرتبة الـ 11 بين أكثر أنواع السرطانات شيوعًا بين النساء، والمرتبة الـ 12 الأكثر شيوعًا عند الرجال،[46] تحدث غالبية الحالات المسجَّلة في البلدان المتقدمة.[46] يتعرض الأشخاص من الولايات المتحدة لخطر متوسط مدى الحياة يبلغ نحو 1 من 67 (أو 1.5٪) للإصابة بالمرض،[141] وهو ما يُعتبر أعلى قليلاً من الرقم في المملكة المتحدة.[142] يُعد المرض أكثر شيوعًا بين الرجال منه لدى النساء[46][72] على الرغم من أن الاختلاف في المعدلات قد تقلص خلال العقود الأخيرة مما يعكس -على الأرجح- الزيادات السابقة في تدخين الإناث. في الولايات المتحدة يكون الخطر على الأمريكيين الأفارقة أكبر بنسبة 50% منه بالنسبة للبيض، لكن المعدلات في إفريقيا وشرق آسيا أقل بكثير من تلك الموجودة في أمريكا الشمالية أو أوروبا. لدى كل من: الولايات المتحدة وأوروبا الوسطى والشرقية والأرجنتين والأوروغواي معدلات عالية.[46]
الأورام العصبية الصماوية البنكرياسية
يُعد معدل الحدوث السنوي للأورام العصبية الصماوية البنكرياسية المعترف بها سريريًا منخفضًا (نحو 5 لكل مليون شخص كل سنة) وتهيمن عليه الأنواع غير العاملة،[143] يُعتقد أن ما بين 45% و 90% من الأورام العصبية الصماوية البنكرياسية من الأنواع غير العاملة.[82][115] كشفت الدراسات التي أجريت على تشريح الجثث عن أورام عصبية صماوية بنكرياسية صغيرة بشكل متكرر، مما يشير إلى أن انتشار الأورام التي تظل خاملة وبدون أعراض قد يكون مرتفعًا نسبيًا.[115] يُعتقد أ تلك الأورام بشكل عام مسؤولة عن نحو 1 إلى 2% من جميع أورام البنكرياس.[143] لقد تغير تعريفها وتصنيفها بمرور الوقت مما أثر على ما هو معروف عن علم الأوبئة وأهميتها السريرية.[144]
Remove ads
التاريخ
الملخص
السياق
التعرُّف والتشخيص
يُعزى أول اكتشاف لسرطان البنكرياس في القرن الثامن عشر إلى العالم الإيطالي جيوفاني باتيستا مورجاني -الأب التاريخي لعلم الأمراض التشريحي الحديث- الذي ادعى أنه تتبَّع عدة حالات من السرطان في البنكرياس، كان العديد من الأطباء في القرنين الثامن عشر والتاسع عشر متشككين في وجود المرض وذلك لأن علاماته كانت ممائلة لالتهاب البنكرياس. نُشر عدد من تقارير حالات في عشرينيات وثلاثينيات القرن التاسع عشر، وسجل الطبيب الأمريكي جاكوب مينديز دا كوستا تشخيصًا اعتمادًا على علم أمراض الأنسجة، وقد كان من المشكِّكين أيضًا في موثوقية تفسيرات مورغاني. مع بداية القرن العشرين أصبح سرطان رأس البنكرياس تشخيصًا راسخًا.[145]
فيما يتعلق بالاعتراف بـ الأورام العصبية الصماوية البنكرياسية اقتُرِحَت إمكانية الإصابة بسرطان الخلايا الجزيرية في البداية في عام 1888. بُلِّغ عن أول حالة لفرط الإنسولينية بسبب ورم من هذا النوع في عام 1927. يُنسب التعرف على نوع الأورام العصبية الصماوية البنكرياسية غير المفرز للأنسولين بشكل عام إلى الجراحين الأمريكيين: آر إم زولينجر وإي إتش إليسون، اللذين أعطيا اسميهما لمتلازمة زولينجر إيليسون بعد افتراض وجود ورم بنكرياس يفرز الغاسترين في تقرير عن حالتين من القرحة الهضمية الشديدة بشكل غير عادي نُشر عام 1955.[145] في عام 2010 أوصت منظمة الصحة العالمية بأن يشار إلى الأورام العصبية الصماوية البنكرياسية باسم الأورام «العصبية الصماء» بدلاً من الأورام «الصماء».[146]
يُكشَف عن الأورام الصغيرة محتملة التسرطن للعديد من سرطانات البنكرياس بمعدلات متزايدة بشكل كبير عن طريق التصوير الطبي الحديث. أحد أنواع الأورام المخاطية الحليمية داخل القناة وُصِف لأول مرة من قبل الباحثين اليابانيين عام 1982، ولوحظ في عام 2010 أنه: "بالنسبة للعقد التالي لم يُعطى اهتمام كبير لهذا التقرير؛ ومع ذلك فإنه على مدى السنوات الخمسة عشر اللاحقة كان هناك انفجارًا فعليًا في التعرف على هذا الورم.[81]
الجراحة
أجرِيت أول عملية استئصال جزئي للبنكرياس والإثني عشر أُبلِغ عنها من قبل الجراح الإيطالي أليساندرو كوديفيلا في عام 1898، لكن المريض نجا فقط 18 يومًا قبل الخضوع للمضاعفات. تعرضت العمليات المبكرة للخطر جزئيًا بسبب الاعتقاد الخاطئ بأن الناس سيموتون إذا أُزيلت الإثني عشر، وأيضًا سيموتون في البداية إذا توقف تدفق عصارة البنكرياس. في وقت لاحق ساد اعتقاد خاطئ آخر أن القناة البنكرياسية يمكن ببساطة ربطها دون آثار ضارة خطيرة؛ في الواقع غالبًا ما تتسرب العصارة منها لاحقًا. في عامي 1907-1908 بعد بعض العمليات غير الناجحة التي قام بها جراحون آخرون جُرِّبت الإجراءات التجريبية على الجثث من قبل الجراحين الفرنسيين.[147]
في عام 1912 كان الجراح الألماني فالتر كوش أول من أزال أجزاء كبيرة من الإثني عشر والبنكرياس معًا (جملة)، كان هذا في بريسلاو -فروتسواف الآن- في بولندا. في عام 1918 ثبت في العمليات التي أجريت على الكلاب أنه من الممكن البقاء على قيد الحياة حتى بعد الإزالة الكاملة للعفج، ولكن لم يبلَّغ عن مثل هذه النتيجة في الجراحة البشرية حتى عام 1935 عندما نشر الجراح الأمريكي ألين أولدفاذر ويبل نتائج سلسلة من ثلاث عمليات جراحية في مستشفى نيويورك-بريسبيتيريان. أزيلت الاثنا عشر بالكامل لمريض واحد فقط، لكنه نجا لمدة عامين قبل أن يموت من ورم خبيث في الكبد.
كانت العملية الأولى غير مخطط لها، حيث اكتُشِفَ السرطان في غرفة العمليات فقط، أظهر نجاح ويبل الطريق إلى المستقبل، لكن العملية ظلت صعبة وخطيرة حتى العقود الأخيرة. نَشر العديد من التحسينات على إجرائه بما في ذلك أول إزالة كاملة للاثني عشر في عام 1940 لكنه أجرى 37 عملية فقط.[147]
أدى كل من الاكتشاف في أواخر الثلاثينيات من القرن الماضي إلى أن فيتامين ك منع النزيف المصحوب باليرقان، وتطور نقل الدم كعملية يومية إلى تحسين البقاء على قيد الحياة بعد الجراحة،[147] ولكن نحو 25% من الأشخاص لم يغادروا المستشفى أحياءً حتى أواخر السبعينيات.[148] في سبعينيات القرن الماضي مجموعة من الجراحين الأمريكيين كتبوا يحثون على أن الإجراء خطير للغاية ويجب التخلي عنه، منذ ذلك الحين تحسنت النتائج في المراكز الكبيرة بشكل كبير، وغالبًا ما تكون الوفيات الناتجة عن العملية أقل من 4٪.[149]
في عام 2006 نُشر تقرير عن سلسلة من 1000 عملية استئصال للبنكرياس والإثني عشر متتالية قام بها جراح واحد من مستشفى جونز هوبكنز بين عامي 1969 و2003، وزاد معدل هذه العمليات بشكل مطرد خلال هذه الفترة مع ثلاث عمليات فقط قبل عام 1980، وانخفض متوسط مُدَّة العملية من 8.8 ساعة في السبعينيات إلى 5.5 ساعة في العقد الأول من القرن الحادي والعشرين، وبلغ معدل الوفيات في غضون 30 يومًا أو في المستشفى 1% فقط.[147][148] أظهرت سلسلة أخرى من 2050 عملية جراحية في مستشفى ماساتشوستس العام بين عامي 1941 و 2011 صورة مماثلة من التحسن.[150]
Remove ads
اتجاهات البحث
الملخص
السياق
تتضمن أبحاث المراحل المبكرة حول سرطان البنكرياس دراسات في علم الوراثة والاكتشاف المبكر والعلاج لمراحل السرطان المختلفة والإستراتيجيات الجراحية والعلاجات المستهدفة مثل تثبيط عوامل النمو والعلاجات المناعية واللقاحات.[151]
السؤال الرئيسي هو توقيت الأحداث مع تطور المرض وتقدمه -ولا سيما دور مرض السكري-[152][153] وكيف ومتى ينتشر المرض.[154] إن معرفة أن الظهور الجديد لمرض السكري يمكن أن يكون علامة مبكرة للمرض يمكن أن يسهل التشخيص والوقاية في الوقت المناسب إذا أمكن تطوير إستراتيجية فحص عملية.[152][153][155] تهدف تجربة السجل الأوروبي لالتهاب البنكرياس الوراثي وسرطان البنكرياس العائلي EUROPAC إلى تحديد ما إذا كان الفحص المنتظم مناسبًا للأشخاص الذين لديهم تاريخ عائلي للمرض.[156]
تقيَّم جراحة ثقب المفتاح (تنظير البطن) بدلاً من إجراء ويبل خاصة فيما يتعلق بوقت الشفاء.[157] ويُعد التخريم الكهربائي اللا عكسي تقنية استئصال جديدة نسبيًا مع إمكانية تقليل مرحلة السرطان وإطالة فترة بقاء الأشخاص المصابين بمرض متقدم موضعيًا خاصةً بالنسبة للأورام القريبة من الأوعية المحيطة بالبنكرياس دون التعرض لخطر الإصابة برضح وعائي.[158][159]
تجري الجهود حاليًا نحو تطوير عقاقير جديدة، بما في ذلك تلك التي تستهدف الآليات الجزيئية لظهور السرطان[160][161] والخلايا الجذعية[102] وتكاثر الخلايا.[161][162] كما ينطوي نهج آخر على استخدام العلاج المناعي مثل فيروسات الورم.[163] تُعد الآليات الخاصة بالجالكتين للبيئة المكروية للورم قيد الدراسة.[164]
Remove ads
انظر أيضاً
الهوامش
المراجع
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads