وحمة
مرض يصيب الإنسان من ويكيبيديا، الموسوعة الحرة
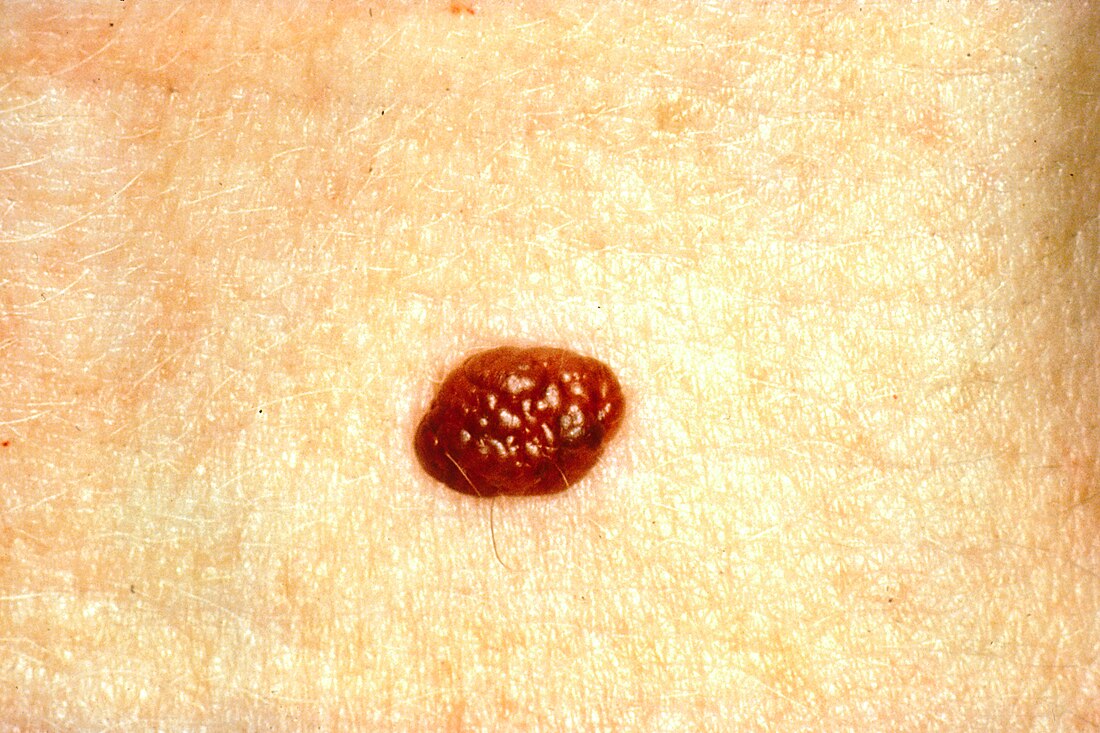
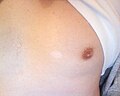
الوَحْمة[1][2] أو الشامَة[بحاجة لمصدر] أو الخَال[بحاجة لمصدر] (بالإنجليزية: Nevus) هو مصطلح طبي لعلامة خِلقية مرئية على الجلد أو الغشاء المخاطي.[3] يرجِع أصل التسمية الإنجليزية إلى الكلمة اللاتينية nævus، والتي تعني «علامة الولادة». رغم أن الوحمة يمكن أن تكون إما خِلْقية (موجودة منذ الولادة) أو مُكتسٓبة.
هذه المقالة بحاجة لمراجعة خبير مختص في مجالها. (نوفمبر 2021) |
| وحمة | |
|---|---|
وحمة حميدة | |
| معلومات عامة | |
| الاختصاص | طب الجلد |
| التاريخ | |
| وصفها المصدر | الموسوعة السوفيتية الأرمينية، وقاموس بروكهاوس وإفرون الموسوعي، وقاموس بروكهاوس وإفرون الموسوعي الصغير ، والموسوعة البريطانية الطبعة 11 |
| تعديل مصدري - تعديل | |
التصنيف
الملخص
السياق
يشير مصطلح وحمة إلى عدد من الحالات التي تسببها أورام الخلايا الصباغية وفرط الخلايا الصباغية،[4] فضلًا عن عدد من اضطرابات التصبُّغ، سواء فرط ترسب الميلانين (زيادة الميلانين، الصبغة المسؤولة عن لون البشرة) وقصور التملن (انخفاض الميلانين).[5]
زيادة الميلانين
الزيادة المكتسبة
- وحمة مكتسبة
- وحمة غير نمطية (خلل التنسُّج): يجب أن يتم تشخيص هذا النوع من الوحمات على أساس الخصائص النسيجية. سريريًا، تتميز الوحمات الشاذة بصبغات متغيرة وحدود غير منتظمة.[6]
- وحمة بيكر
- وحمة زرقاء (نادرًا ماتكون خلقية): عادةً تكون الوحمة الزرقاء الكلاسيكية أصغر من 1 سم، مسطحة، ولونها أزرق أسود.
- وحمة هوري
- وحمة مرقطة (وحمة نمشية): تتضمن هذه الآفة بقع داكنة ذات خلفية بنية.
- وحمة الخلية المغزلية المصطبغة
- وحمة سبيتز
- وحمة نمشية نطاقية الشكل
الزيادة الخلقية منذ الولادة
- الوحمة الخلقية
- غالبًا ما يتم تصنيف هذه الوحمات على أساس الحجم، وعادة تنمو في الحجم نسبةً إلى الجسم مع مرور الوقت، وبالتالي فقد تتغير هذه الفئة بمرور حياة الفرد. هذا التصنيف مهم حيث ترتبط الوحمات الكبيرة الخلقية بزيادة خطر الميلانوما، وهو نوع خطير من سرطان الجلد.
- الصغيرة: <1.5 سم
- المتوسطة: 1,5 حتي 19,9 سم
- الكبيرة: ≥ 20 سم
- غالبًا ما يتم تصنيف هذه الوحمات على أساس الحجم، وعادة تنمو في الحجم نسبةً إلى الجسم مع مرور الوقت، وبالتالي فقد تتغير هذه الفئة بمرور حياة الفرد. هذا التصنيف مهم حيث ترتبط الوحمات الكبيرة الخلقية بزيادة خطر الميلانوما، وهو نوع خطير من سرطان الجلد.
- وحمة أوتا
- وحمة مُكتَسَبة
- وحمة غير نمطية
- وحمة بيكر
- وحمة زرقاء
- وحمة مرقطة
- وحمة سبيتز
- وحمة خِلقية
- وحمة أوتا
انخفاض الميلانين
الانخفاض المكتسب
- وحمة فقيرة الدم
انخفاض خلقي منذ الولادة
- وحمة إزالة الصبغة
- وحمة فقيرة الدم
- وحمة إزالة التصبغ
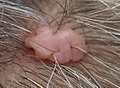
هناك أنواع إضافية من الوحمات لا تشمل اضطرابات التصبغ أو الخلايا الصباغية. وتمثل هذه الوحمات الإضافية أورام عابية (هامارتومات) في النسيج الطلائي،[7] النسيج الضام،[8] والتشوهات الوعائية.[9]
وحمات البشرة
تمثل هذه الوحمات النمو الزائد لأنواع من خلايا معينة موجودة في الجلد، بما في ذلك تلك التي تشكل الغدد الدهنية والعرق.
- وحمة البشرة الثؤلولية
- وحمة دهنية
- وحمة زؤانية
- وحمة مفرزة
وحمات النسيج الضام
وتمثل هذه الوحمات شذوذ الكولاجين في الأدمة، الطبقة العميقة من الجلد.
- ورم كولاجيني
- ورم النسيج المرن
الوحمات الوعائية
وتمثل هذه الوحمات النمو الزائد للأوعية الدموية، بما في ذلك الشعيرات الدموية.[10]
- الوحمة البسيطة (المعروفة أيضًا باسم لدغة اللقلق، أو الوحمة الخمرية الوليدية)
- وحمة دهنية
- وحمة خمرية قفوية
التشخيص
الملخص
السياق
عادة ما يتم تشخيص الوحمات سريريًا بالعين المجردة أو باستخدام منظار الجلد. تتوفر اختبارات أكثر تقدمًا لتمييز الوحمات (الخال) عن سرطان الجلد، بما في ذلك منظار الجلد المحوسب وتحليل الصور.[11] يعتمد علاج الوحمات على نوع الوحمة ودرجة عدم اليقين من التشخيص. تُعرف بعض الوحمات بكونها حميدة، ويمكن رصدها ببساطة مع مرور الوقت. ويرى البعض الآخر أهمية فحص أكثر دقة وخزعة لفحص الأنسجة (النظر في عينة من الجلد تحت المجهر للكشف عن الملامح الخلوية المميزة). على سبيل المثال، قد يرغب الطبيب في تحديد ما إذا كانت الوحمة المصطبغة هي نوع من الوحمات، وحمة خلل التنسج، أو سرطان الجلد، حيث أن بعض هذه الآفات الجلدية تشكل خطر الورم الخبيث. وغالبًا ما تستخدم معايير ABCDE (التماثل، وعدم انتظام الحدود، والتلون، القطر> 6 مم، والتطوُّر) للتمييز بين الوحمات والميلانوما في البالغين، في حين يمكن استخدام المعايير المُعدَّلة (عدم التصبغ، النزيف، واللون الموحد، والقطر الصغير والتطور) عند تقييم الآفات المشبوهة في الأطفال.[12] بالإضافة إلى فحص الأنسجة، قد تتطلب بعض الآفات أيضًا اختبارات إضافية للمساعدة في التشخيص، بما في ذلك البقع الخاصة، الكيمياء النسيجية المناعية، والمجهر الإلكتروني.[13]
- منظار الجلد المُستقطَب الحديث
- منظار الجلد
التشخيص التفريقي
يجب أن تُفرَّق الوحمات مفرطة الميلانين عن الأنواع الأخرى من الآفات الجلدية المصطبغة، بما في ذلك:[14][15]
- نمشة بسيطة
- نمشة شمسية
- طاخة القهوة بحليب
- نمشة بقعة الحبر
- طاخة ميلانية مخاطية
- بقعة منغولية (كثرة الخلايا الميلانينية الجلدية)
- طاخة القهوة بحليب
- بقعة منغولية
العلاج

يعتمد علاج الوحمة على التشخيص المحدد، وهناك العديد من الخيارات المتاحة للمعالجة تشمل الطرائق التالية:
الملاحظة
الحلول
- التقشير الكيميائي
- العلاج بالتبريد
- كحت الجلد
- الإزالة بالكهرباء
- الاستئصال بالليزر
العملية الجراحية
يعتمد قرار مراقبة أو علاج الوحمة على عدد من العوامل، بما في ذلك الاعتبارات التجميلية، والأعراض المهيجة (على سبيل المثال: الحكة)، والتقرح، والعدوى، واحتمالية الخباثة.
متلازمات
يتم تضمين الوحمة في أسماء متلازمات جلدية متعددة:
- متلازمة وحمة الخلايا القاعدية.
- متلازمة الوحمة الزرقاء المطاطية الفقاعية.
- متلازمة وحمة خلل التنسج.
- متلازمة وحمة البشرة.
- متلازمة وحمة خطية دهنية.
انظر أيضاً
المراجع
وصلات خارجية
Wikiwand - on
Seamless Wikipedia browsing. On steroids.